геморраг. заб..ppt
- Количество слайдов: 41

Геморрагические заболевания - Синдромы повышенной кровоточивости. обусловленные врожденным или приобретенным дефектом одного или нескольких компонентов системы гемостаза.

СИСТЕМА ГЕМОСТАЗА 1. Свертывающая система: - клеточное звено (склеивание форменных элементов крови между собой и с компонентами сосудистой стенки), - плазменное звено, функционирующее по внутреннему и внешнему механизмам (каскад реакций факторов свертывания крови, завершающийся фибринообразованием). 2. Противосвертывающая (антикоагулянтная) система (липопротеин, антитромбин III, гепарин, протеин С, протеин S), препятствующая избыточному образованию фибринных сгустков. 3. Фибринолитическая (плазминовая) система, функционирующая по внутреннему и внешнему механизмам, обеспечивающая лизис образовавшихся сгустков фибрина и тромбов.

Классификация геморрагических заболеваний (ГЗ) 1. ГЗ, обусловленные нарушениями плазменного гемостаза (гемофилия и др. ). 2. ГЗ, обусловленные нарушением тромбоцитарного гемостаза (тромбоцитопении; тромбоцитопатии). 3. ГД, обусловленные преимущественно нарушениями сосудистого гемостаза (пурпура Шенляйна-Геноха и др. ). 4. ГЗ, обусловленные сочетанием факторов (болезнь Виллебранда, ДВС-синдром).

Варианты геморрагического синдрома 1. Гематомный тип: проявляется массивными болезненными кровоизлияниями в полости суставов, мягкие ткани. Характерны посттравматические и послеоперационные кровотечения, возникающие через несколько часов после травмы. Типичен для гемофилии А и В. 2. Петехиально-пятнистый тип: характеризуется мелкими безболезненными точечными и пятнистыми геморрагиями на коже, слизистых оболочках, возникающими после травмы или спонтанно. Характерно наличие кровотечений, кровоточивости десен. Наблюдается при тромбоцитопениях, тромбоцитопатиях.

Геморрагический синдром 3. Смешанный (синячково-гематомный) тип: характеризуется наличием гематом в подкожной и забрюшинной клетчатке, брыжейке, внутренних органах; редким поражением суставов. Кроме того, отмечаются кровоподтеки, синяки, особенно на месте инъекций; профузные носовые, маточные и ЖКК. Наблюдается при болезни Виллебранда, ДВС-синдроме.

Геморрагический синдром 4. Васкулитно-пурпурный тип: характеризуется геморрагиями в виде сыпи или эритемы, геморрагические высыпания строго симметричны, слегка возвышаются над кожей, в некоторых случаях некротизируются. Наблюдается при инфекционных и иммунных васкулитах. 5. Ангиоматозный тип: характеризуется упорными локализованными рецидивирующими кровотечениями, наблюдается при телеангиэктазах (болезнь Рандю-Ослера), ангиомах, артериовенозных шунтах.
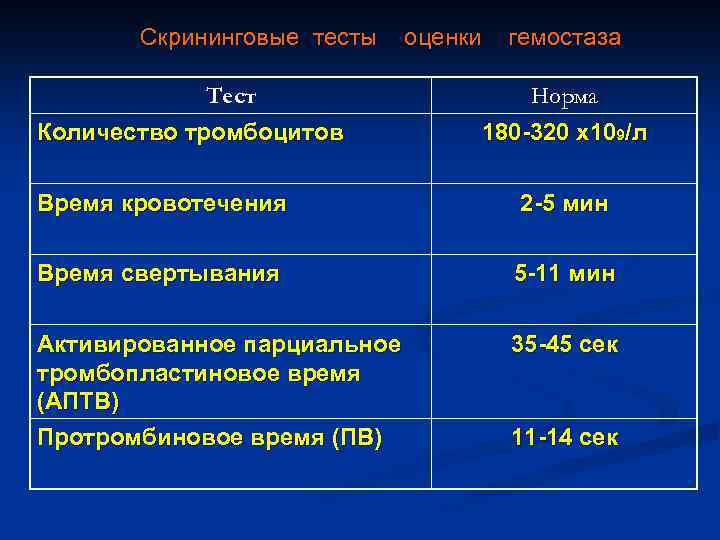
Скрининговые тесты Тест Количество тромбоцитов оценки гемостаза Норма 180 -320 х109/л Время кровотечения 2 -5 мин Время свертывания 5 -11 мин Активированное парциальное тромбопластиновое время (АПТВ) Протромбиновое время (ПВ) 35 -45 сек 11 -14 сек
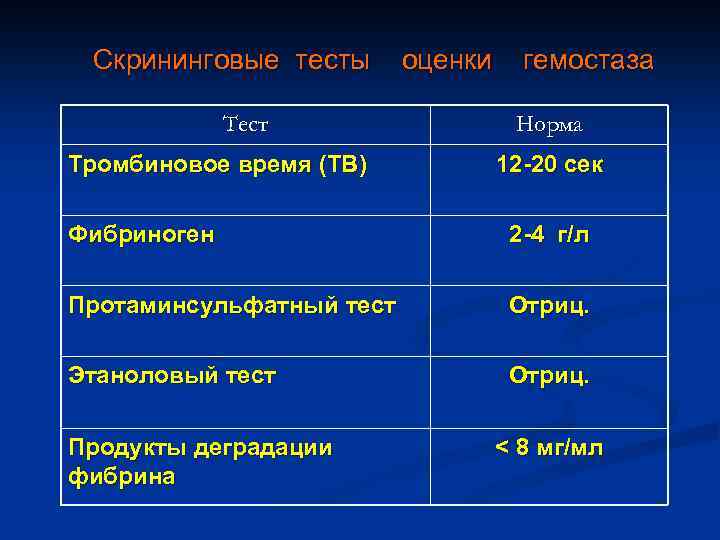
Скрининговые тесты Тест Тромбиновое время (ТВ) оценки гемостаза Норма 12 -20 сек Фибриноген 2 -4 г/л Протаминсульфатный тест Отриц. Этаноловый тест Отриц. Продукты деградации фибрина < 8 мг/мл

КЛАССИФИКАЦИЯ ГЕМОФИЛИИ 1. Гемофилия А - дефицит VIII фактора. 2. Гемофилия В (болезнь Кристмаса) - дефицит IX фактора. 3. Приобретенная гемофилия. По степени тяжести: 1. Тяжелая – активность дефектного фактора составляет менее 1% от нормы. 2. Умеренная – от 1 до 5%, 3. Легкая – 5 -25% от нормы.

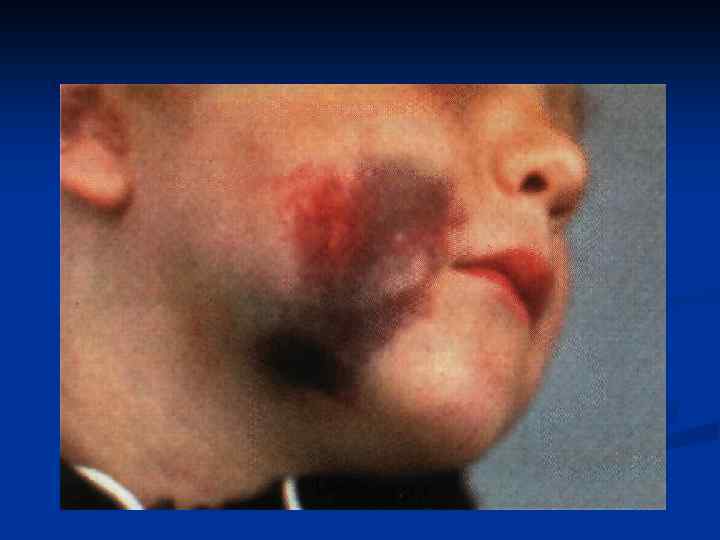
Клинические проявления гемофилии 1. Гематомный тип кровоточивости: Подкожные, межмышечные, субфасциальные, забрюшинные гематомы. 2. Суставной синдром: а) острый гемартроз (первичный, рецидив), б) постгеморрагический синовит (острый, подострый, хронический, иммуноревматоидный синдром), в) деформирующий артроз (хронический геморрагически-деструктивный остеоартроз), г) анкилоз.

Клинические проявления гемофилии (2) 3. Кровоизлияния в головной и спинной мозг. 4. Профузные желудочно-кишечные кровотечения. 5. Почечные кровотечения. 6. Длительные, повторно возобновляющиеся, опасные для жизни кровотечения (при травмах и операциях, экстракции зубов).
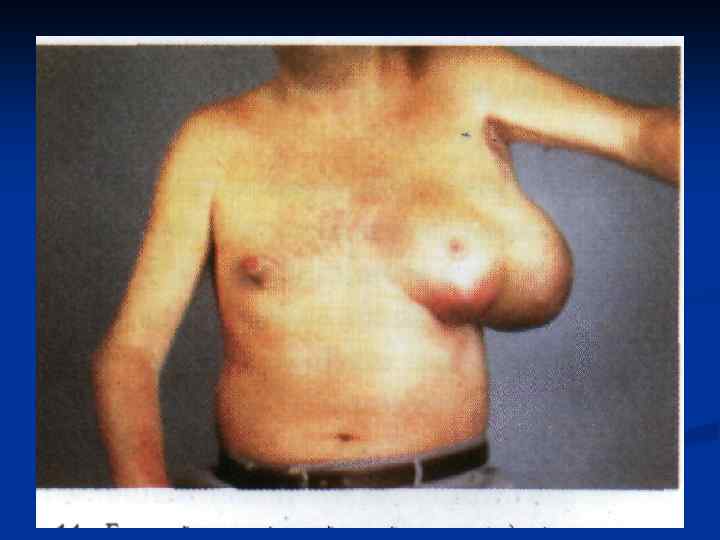

Критерии диагноза гемофилии: 1. Гематомный тип кровоточивости с поражением опорно-двигательного аппарата. 2. Упорные поздние кровотечения после травм и хирургических вмешательств. 3. Удлинение времени свертывания крови, активированного парциального тромбопластинового времени (АПТВ). 4. Количественное определение дефицитного фактора.

Лечение гемофилии Гемофилия А: 1. Концентраты фактора VIII высокой очистки из плазмы человека: гемофил М, моноклейт Р. 2. Концентраты фактора VIII и фактора Виллебранда – иммунат, эмоклот Д. И. 3. Рекомбинантный фактор VIIа – Ново. Сэвен. 4. Криопреципитат. Гемофилия В: 1. Высокоочищенные концентраты ф. IX – иммунин, мононин, нанотив, агемфил В и др. 2. Свежезамороженная плазма.

При острых гемартрозах: - временная иммобилизация конечности в физиологическом положении (3 -5 дней), - обогревание сустава (ни в коем случае не охлаждение), - аспирация крови из полости сустава с последующим введением в сустав гидрокортизона 2 -3 мг/кг или кеналога 40 -80 мг. - физиотерапия, ЛФК (после снятия иммобилизующей повязки). При наружных кровотечениях из повреждений кожи, носовых кровотечениях, геморрагиях из ранок в ротовой полости: - местная обработка тромбопластином, ε-АКК, транексамовой кислотой и др. - наложение давящих повязок, швов.

Санация полости рта, экстракция зубов у больных гемофилией n n Допустимо одномоментное удаление до 3 -х зубов, кроме моляров. За 3 -4 суток до удаления зубов назначают внутрь 5 % ε-АКК 4 -6 г/сут (на 4 приема). Непосредственно перед экстракцией зубов и до эпителизации раневой поверхности (минимум 48 -72 часа после удаления) вводится концентрат фактора 30 -40 МЕ/кг однократно, затем по 20 МЕ/кг каждые 12 часов в течение 3 -5 дней. Дополнительно назначаются местные антифибринолитические средства: орошение 5% εАКК 4 -6 раз в день, фибриновый клей. Больной находится на щадящей диете с использованием протертой охлажденной пищи.

Тромбоцитопении - группа заболеваний и синдромов, при которых кровоточивость обусловлена снижением количества тромбоцитов. n Тромбоциты < 100 х 109/л – увеличивается время кровотечения. n Тромбоциты < 50 х 109/л - появляются петехии или пурпура. n Тромбоциты < 30 х 109/л - угроза серьёзных кровотечений.

Классификация тромбоцитопений: 1. Наследственные (сочетаются с нарушением функций тромбоцитов), относят к группе тромбоцитопатий. 2. Приобретенные: а) иммунные (в т. ч. аутоиммунные). б) неиммунные (симптоматические) – при В 12 -дефицитной анемии, воздействии радиации, ДВС-синдроме и др.

Аутоиммунная тромбоцитопения (Идиопатическая тромбоцитопеническая пурпура) n в основе заболевания лежит образование аутоантител к собственным неизмененным тромбоцитам. n Это приводит к резкому укорочению продолжительности жизни тромбоцитов – до нескольких часов вместо 7 -10 дней в норме.

Клинические особенности идиопатической тромбоцитопенической пурпуры n Развивается без связи с какими-либо предшествующими заболеваниями. n Синячковый тип кровоточивости. n Характерно спонтанное появление кровоизлияний. n Кровотечения после экстракции зубов начинаются сразу, продолжаются несколько часов или дней, но после остановки не возобновляются. n Положительные пробы на ломкость капилляров (жгута, щипка).

Критерии диагноза идиопатической тромбоцитопенической пурпуры: n n n отсутствие признаков болезни в раннем детстве; отсутствие морфологических и лабораторных признаков, характерных для наследственных форм тромбоцитопений; отсутствие семейного анамнеза; исключение других причин тромбоцитопении; отсутствие венчика тромбоцитов вокруг мегакариоцитов в пунктате костного мозга; обнаружение, по возможности, антитромбоцитарных антител (метод Диксона, использование меченых очищенных а/тел, метод иммунофлюоресценции, ИФА); n эффект кортикостероидной терапии.
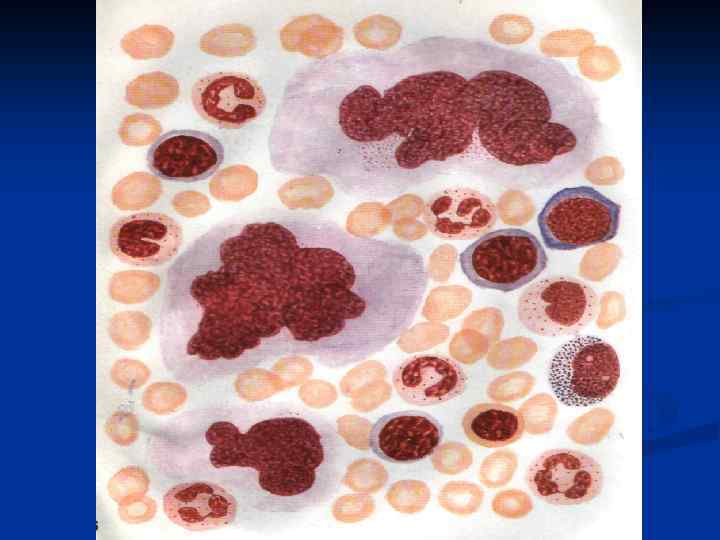

Лечение ИТП: Патогенетическая терапия аутоиммунных тромбоцитопений любого генеза включает 3 этапа: 1. ГКС – преднизолон в средней суточной дозе 1 мг/кг с последующим снижением дозы до полной отмены. 2. Спленэктомия. 3. Цитостатики: азатиоприн 50 мг/м 2 в сутки, продолжительность курса до 3 -5 мес. , циклофосфан 200 -400 мг/сут, курсовая доза 6 -8 г, винкристин 1 -2 мг/м 2 в течение 1, 5 -2 месяцев.

Новые методы лечения ИТП: 1. Высокие дозы человеческого иммуноглобулина. 2. Антирезусный имуноглобулин. 3. Маб. Тера (ритуксимаб) – моноклональные химерные человеческо-мышиные антитела к антигену СD 20.

Симптоматическое лечение тромбоцитопений: - местные гемостатические средства – гемостатическая губка, фибриновый клей, адроксон, ε-АКК, местная криотерапия; - в/в и пероральное введение ε-АКК (8 -12, до 15 г/сут), - дицинона (инъекции в/м или в/в 125 -250375 мг 3 -4 раза в сутки, per os по 250500 -750 мг 3 -4 раза в сутки).

Профилактика рецидивов ИТП: n n n Избегать назначения медикаментов, нарушающих агрегационные свойства тромбоцитов: НПВС (АСК, бутадиона, индометацина), трентала, витамина В 6, аминазина. Исключить из рациона продукты, содержащие уксус, а также цитрусовые, шоколад, алкоголь. Избегать чрезмерной инсоляции, вакцинации.

Пурпура Шенляйна-Геноха (ПШГ) (геморрагический васкулит) n n васкулит, поражающий мелкие сосуды (капилляры, венулы, артериолы) с отложением в их стенке иммунных депозитов, состоящих преимущественно из Ig. A, и клинически проявляющийся кожной пурпурой, поражением кишечника и почечных клубочков в сочетании с развитием артралгий и артритов. Относится одновременно к группе системных васкулитов и к вазопатиям (в связи с развитием геморрагического синдрома).

Этиология и патогенез ПШГ n Обсуждается участие бактериальных, вирусных, паразитарных, грибковых инфекций. n Важную роль в этиологии ПШГ отводят лекарственной гиперчувствительности к антибиотикам, противотуберкулезным, антивирусным препаратам. n Нередко ПШГ развивается после вакцинации или специфической иммунотерапии. n Патогенез ПШГ связывают с повреждающим действием циркулирующих иммунных комплексов (ЦИК), состоящих в основном из Ig. A. n Средний возраст больных в начале болезни – моложе 20 лет.

Клинические синдромы ПШГ 1. Кожный синдром – проявление васкулитнопурпурного типа кровоточивости. n Характеризуется симметричным появлением на коже разгибательных поверхностей конечностей, ягодиц, реже - туловища папулезно-геморрагической сыпи. n Характерным признаком является длительно сохраняющаяся пигментация после исчезновения сыпи. n Наряду со старыми элементами появляются свежие высыпания, отчего кожа приобретает пестрый вид, напоминает шкуру леопарда.
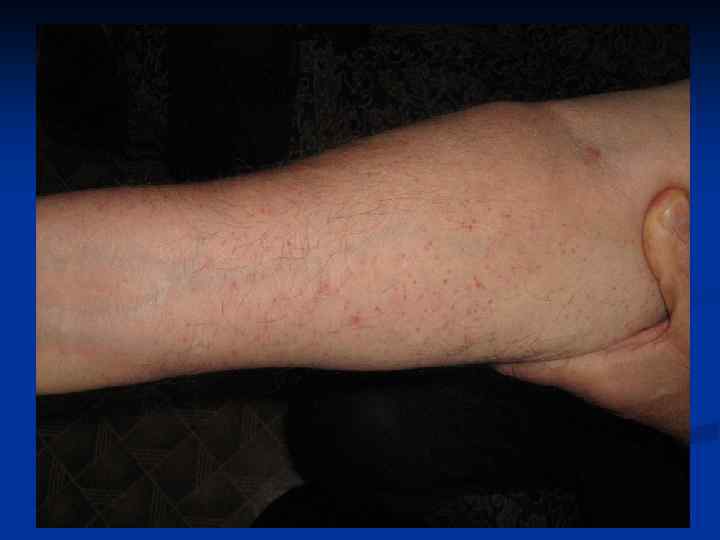

Клинические синдромы ПШГ (2) 2. Суставной синдром: n возникает часто вместе с кожным или спустя несколько часов, дней после него. n поражаются крупные суставы – обычно голеностопные, коленные. 3. Абдоминальный синдром: n часто наблюдается в детском возрасте, n в ряде случаев предшествует кожным изменениям. n основной признак – интенсивные боли в животе (обусловлены кровоизлияниями в стенку кишки). n возможно появление кровавой рвоты, мелены или алой крови в кале. n лихорадка, лейкоцитоз.

Клинические синдромы ПШГ (3) 4. Почечный синдром: n обнаруживается у 1/3 -1/2 части больных, n поражение почек возникает через 1 -4 недели после начала заболевания, n протекает по типу острого или хронического гломерулонефрита(чаще мезангиопролиферативного), n иногда развивается нефротический синдром, n артериальная гипертония редко.

Варианты течения ПШГ: n n молниеносное, острое, затяжное, рецидивирующее. Рецидивы заболевания могут провоцироваться интеркуррентной инфекцией, переохлаждением, вакцинацией, физическими нагрузками, стрессом, алкоголем.

Осложнения ПШГ: кишечная непроходимость, n перфорация кишечника, n перитонит, n панкреатит, n ДВС-синдром, n постгеморрагическая анемия, n тромбозы и инфаркты в органах, n невриты. n

Критерии диагноза ПШГ: n n n особенности клинической картины, исключение других сосудистых пурпур, увеличение уровня ЦИК в сыворотке крови, увеличение содержания фактора Виллебранда в плазме (его уровень закономерно повышается в 1, 5 -3 раза и более). биопсия – гранулоциты в стенке сосуда, иммуногистохимическое исследование – преимущественная фиксация Ig. А в тканях (эндотелий сосудов кожи, слизистых, мезангий почечных клубочков).

Лечение ПШГ 3. Базисная терапия. 1) Антиагреганты: курантил 3 -5 мг/кг, трентал 5 -10 мг/кг внутрь или капельно, реополиглюкин 10 -20 мл/кг/сут. , ацетилсалициловая кислота -5 -10 мкг/кг, агапурин 50100 мгх3 в сутки. Длительность приема не менее 3 -4 недель.

Лечение ПШГ(2) 2) Антикоагулянты: - нефракционированный гепарин 200 -500 ед/кг/сут, . Длительность применения гепарина - от 7 до 20 дней, при почечном синдроме – не менее 4 -6 недель. - низкий АТ III – показание к введению СЗП – 10 -20 мл/кг в сутки (на 50 мл плазмы 500 ед гепарина). - низкомолекулярные гепарины – фраксипарин, эноксапарин (в меньшей степени нуждаются в наличии АТ III).

Лечение ПШГ (2) 4. НПВС –при кожно-суставном синдроме: ортофен 1 -2 мг /кг, индометацин 3 -4 мг/кг в сутки. 5. Вопрос о назначении ГКС – спорный. 6. Плазмаферез –удаление 800 мл плазмы ежедневно или через день (за курс удаление от 2 до 5 объемов циркулирующей плазмы).

Лечение ПШГ (3) n n Следует избегать назначения антибиотиков, сульфаниламидов, витаминов. Не оправдано назначение антигистаминных препаратов, препаратов кальция, викасола. Чрезвычайную опасность представляет применение ингибиторов фибринолиза ε-АКК (развитие генерализованных тромбозов, ОПН). Несостоятельно применение трасилола при абдоминальной форме ПШГ.
геморраг. заб..ppt