геморрагические диатезы.ppt
- Количество слайдов: 29

Геморрагические заболевания и синдромы. Тромбоцитопеническая пурпура (Т. п. )

Геморрагические диатезы — это группа заболеваний, основным клиническим признаком которых является склонность к повторным кровоизлияниям или кровотечениям, возникающим как спонтанно, так и под влиянием незначительных травм. Этиологии и патогенез. Остановка кровотечения из поврежденных сосудов и предотвращение спонтанных кровоизлияний обеспечивается комплексом механизмов, называемым гемостатической системой

Механизмы гемостаза: 1. Пассивное сдавление поврежденного сосуда кровью, излившейся в периваскулярное пространство. 2. Рефлекторный спазм поврежденного сосуда. 3. Закупорка поврежденного участка сосудистой стенки тромбом из склеившихся тромбоцитов. 4. Сокращение поврежденного сосуда под воздействием серотонина, адреналина, норадреналина и им подобных веществ, освобождающихся из разрушенных тромбоцитов. 5. Закупорка поврежденного участка сосудистой стенки фибриновым тромбом. 6. Организация тромба соединительной тканью. 7. Рубцевание стенки поврежденного сосуда.

Факторы свертывания крови: I - Фибриноген II - Протромбин III - Тканевой тромбопластин IV - Ионы кальция V - Ас — глобулин, проакцелерин VII - Проконвертин VIII - Антигемофильный глобулин (АГГ - А) IX - РТС-фактор Кристмаса (АГГ - В) плазменный тромбопластиновый компонент X - Фактор Стюарта - Прауэра XI - РТА-фактор (AГГ - С) плазменный предшественник тромбопластина XII - Фактор Хагемана, контактный фактор ХIII - Фибрин — стабилизирующий фактор, плазменная трансглутаминаза, фибриназа • Плазменный прекалликреин, фактор Флетчера • фактор Фитцжеральда (Высокомолекулярный кининоген (ВМК), фактор Фложак, фактор Вильсона)

Классификация диатезов: 1. Количественная или качественная недостаточность тромбоцитов 2. - тромбоцитопении и тромбоцитопатии. 2. Нарушения коагуляционного гемостаза. а) наследственные геморрагические коагулопатии - обусловленные дефицитом или молекулярными аномалиями плазменных факторов свертывания крови (гемофилия А). б) приобретенные геморрагические коагулопатии - синдром диссеминированного внутрисосудистого свертывания (ДВС синдром)

3. Нарушения гeмостаза сосудистого и смешанного генеза: • • геморрагические диатезы аллергические, инфекционные, интоксикационные, гиповитаминозные, неврогенные, эндокринные

Клинические проявления геморрагических диатезов характеризуются пятью наиболее часто встречающимися типами кровоточивости: 1. Гематомный тип, 2. Петехиально-пятнистый (синячковый) тип 3. Смешанный (синячково-гематомный) тип 4. Васкулитио-пурпурный тип 5. Ангиоматозиый тип

Тромбоцитопении – это группа заболеваний, при которых количество тромбоцитов (Т) ниже существующей нормы – 150 * 10 9/л. Снижение количества Т может быть обусловлено повышенным их разрушением, повышенным потреблением и недостаточным образованием. Механизм повышенного разрушения является наиболее частым в патогенезе тромбоцитопений.

Классификация тромбоцитопений: 1. Наследственные - изменения функциональных свойств Т, что дает основание относить эти болезни к группе тромбоцитопатий. 2. Приобретенные 1)иммунные формы 2)обусловленные механической травматизаций Т (при гемангиомах, при спленомегалии) 3)угнетение пролиферации костного мозга (при апластической анемии и радиационном повреждении костного мозга)

4)замещением костного мозга опухолевой тканью 5)соматической мутацией (при болезни Маркиафа-Микели) 6)повышенном потреблении тромбоцитов (ДВС – синдроме) 7)недостатке витамина В 12 или фолиевой кислоты

Иммунные тромбоцитопении можно разделить на четыре группы: 1) аллоиммунные, при которых разрушение Т связано с несовместимостью по одной из групповых систем крови 2) трансиммунные, при которых аутоантитела матери, страдающей аутоиммунной тромбоцитопенией, проникают через плаценту и вызывают тромбоцитопению у ребенка 3) гетероиммунные, связанные с нарушением антигенной структуры Т под влиянием вируса или с появлением нового антигена или гаптене 4) аутоиммунные, при которых антитела вырабатываются против собственного неизмененного антигена

Тромбоцитопеническая пурпура (болезнь Верльгофа) — это геморрагический диатез, обусловленный снижением в крови числа тромбоцитов. На 100000 населения приходится 11 больных этим заболеванием, причем женщины страдают почти вдвое чаще. Понятием "пурпура" обозначают капиллярные геморрагии, точечные кровоизлияния или кровоподтеки. Признаки кровоточивости возникают при падении числа тромбоцитов ниже 150*109/л.

Этиология. Принято выделять наследственные и приобретенные формы тромбоцитопенической пурпуры. Последние возникают вследствие иммуноаллергических реакций, радиоактивного облучения, токсического воздействия, в том числе лекарственных средств.

Клиническая картина. 1. Множественные геморрагии в виде мелкоточечных кровоизлияний или крупных геморрагических пятен на коже и слизистых оболочках. 2. Геморрагические пятна вначале пурпурного цвета, затем вишнево-синего, коричневого, желтого, все более светлеют и через несколько дней исчезают. Однако вместо исчезнувших пятен появляются новые. 3. Нередко наблюдаются кровотечения из носа, желудочно-кишечного тракта, почек, матки; возможны кровоизлияния во внутренние органы (мозг, глазное дно, миокард и др. ).

4. Тяжелые и длительно не останавливающиеся кровотечения возникают при экстракции зубов и других «малых» операциях. Симптомы «жгута» и особенно «щипка» положительные.

Лабораторные показатели: 1. В крови характерно уменьшение содержания тромбоцитов – обычно их менее 50, 0 *10 9/л, а в некоторых случаях в препарате можно обнаружить только единичные кровяные пластинки. Степень кровоточивости определяется выраженностью тромбоцитопении. После значительных кровотечений может возникнуть гипохромная анемия.

2. Время свертывания крови в большинстве случаев не изменено, но может быть несколько замедленным (вследствие дефицита тромбопластического III фактора кровяных пластинок). 3. Время кровотечения увеличено до 15 -20 мин и более, ретракция кровяного сгустка нарушена. При тромбоэластографии определяется резкое замедление времени ретракции и образования кровяного сгустка.

Существенное значение в диагностике геморрагических диатезов принадлежит исследованию состояния гемостаза. 1) Ориентировочно о повышенной ломкости капилляров судят по положительной пробе щипка — образованию синяка при сдавлении складки кожи в подключичной области. 2) Точнее резистентность капилляров определяют с помощью пробы со жгутом, основанной на появлении петехий ниже места наложения на плечо манжеты аппарата для измерения артериального давления при создании в ней давления 90 -100 мм рт. ст. Через 5 мин внутри круга диаметром 5 см, предварительно очерченного на предплечье, число петехий при слабоположительной пробе может достигать 20 (норма — до 10 петехий), при положительной — 30, а при резкоположительной и более.

3) Определение длительности кровотечения производится путем прокола кожи у нижнего края мочки уха глубиной 3, 5 мм. В норме она не превышает 4 мин (проба Дьюка). 4) О состоянии внутреннего механизма свертывания крови можно судить непосредственно у постели больного по методике Ли-Уайта: 1 мл крови, набранной в сухую пробирку, сворачивается в норме через 7 -11 мин. При тромбоцитопенической пурпуре отмечаются положительные симптомы щипка и жгута. Длительность кровотечения значительно удлиняется (до 15 -20 мин и больше). Свертываемость крови у большинства больных не изменена.

Критерии диагностики. Диагноз тромбоцитопенической пурпуры основывается на наличии характерной клинической картины, петехиальнопятнистого типа геморрагии в сочетании с носовыми и маточными кровотечениями, выраженной тромбоцитопении, повышенной ломкости капилляров и возрастании длительности кровотечения. Лечение: спленэктомия, кортикостероиды, цитостатики

Гемофилия А. (Г. А. ). Этот наиболее часто встречающийся наследственный геморрагический диатез коагуляционного генеза принадлежит к группе заболеваний, обусловленных дефицитом или молекулярными аномалиями фактора VIII. Локализирующийся в Х-хромосоме ген гемофилии рециссивен, в связи с чем женщины – кондукторы этого заболевания, имеющие вторую нормальную Х-хромосому, как правило, не страдают кровоточивостью, но активность ф. VIII у них снижена в среднем в 2 раза по сравнению с N. величинами.
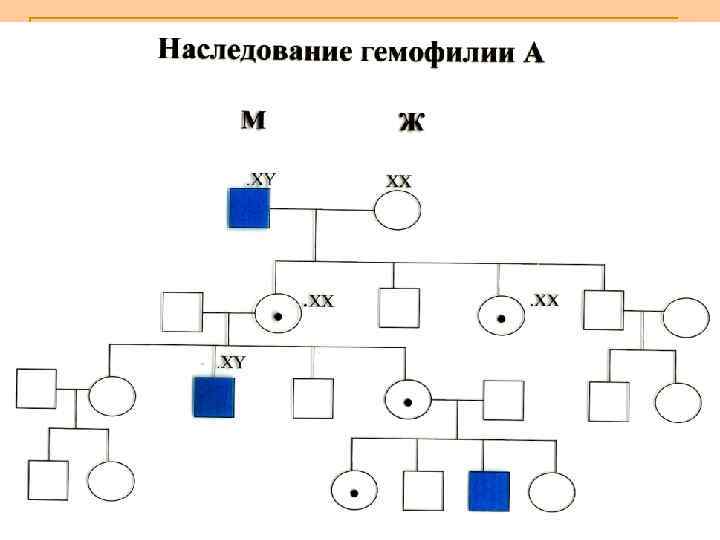

Клиническая картина 1) кровоизлияния в крупные суставы конечностей, глубокие подкожные, межмышечные и в/м гематомы, обильные и длительные кровотечения при травмах. 2) реже забрюшинные гематомы, кровоизлияния в органы брюшной полости, желудочно-кишечные кровотечения, внутричерепные геморрагии.

Осложнения: qпоявление в крови больных в высоких титрах иммунных ингибиторов ф. VIII qвторичный ревматоидный синдром qтромбоцитопения qвирусы гепатита А, В, С, а также лимфотропными вирусами, в частности, вызывающими синдром приобретенного иммунодефицита (ВИЧ). Диагноз. 1)гематомный тип кровоточивости с поражением опорнодвигательного аппарата, 2)упорные поздние кровотечения после травм и хирургических вмешательств. 3)ПТВ – парциальное тромбопластиновое время с кефалином, АКТ (аутокоагуляционный тест), ВСК 4)Определение концентрации антигемофильного глобулина А, В. 5)Проба Дьюка – нормальная (т. к. количество тромбоцитов – N)

Терапия. 1. применяется свежая, теплая кровь 2. антигемофильная плазма в равных объемах примерно в 3 -4 раза более эффективнее, чем трансфузии свежей крови 3. наиболее эффективны при гемофилии криопреципитат и фирменные концентраты ф. VIII. Неспецифические методы лечения Г. 1. хлорид кальция, викасол, желатин – абсолютно бесполезны 2. местно -АКК или ПАМБА 3. преднизолонотерапия с дозы 1 -2 мг/кг, особенно при почечных кровотечениях 4. лечебный плазмаферез.

Геморрагический васкулит (геморрагический иммунный микротромбоваскулит, болезнь Шенлейна-Геноха) — это иммунокомплексное заболевание, в основе которого лежит множественный микротромбоваскулит, поражающий сосуды кожи и внутренних органов. Этиология. Геморрагический васкулит возникает после перенесенной вирусной или бактериальной инфекции, прививок, холодовых воздействий, вследствие аллергических реакций на лекарства и пищевые продукты, при паразитарных инвазиях.

Клиническая картина. Синдромы: 1) Кожный - мелкоточечные геморрагические высыпания на коже конечностей, ягодиц и туловища; симметричные. Обычно они приподняты над поверхностью кожи, располагаются симметрично на разгибательных поверхностях суставов нижних конечностей и вокруг крупных суставов. 2) Суставной - боли в крупных суставах (чаше голеностопных, коленных), ограничение их подвижности 3) Абдоминальный - боли в животе постоянного или схваткообразного характера, проходящие самостоятельно за 2 -3 дня. 4) Почечный (по типу острого или хронического гломерулонефрита)

Дополнительные методы исследования. 1. В периферической крови наблюдается нейтрофильный лейкоцитоз, увеличение СОЭ. Число тромбоцитов не изменено. При биохимическом исследовании может быть повышение уровня α 2 - и β-глобулинов крови, фибриногена, увеличение циркулирующих иммунокомплексов. 2. Мочевой синдром характеризуется протеинурией (иногда массивной), микро- или макрогематурией, цилиндрурией. 3. Симптомы щипка и жгута при геморрагическом васкулите обычно положительны. Длительность кровотечения и время свертывания крови существенно не меняются.

Критерии диагностики. Диагноз заболевания основывается на наличии характерных геморрагических высыпаний васкулитно-пурпурного типа, артралгий, абдоминального и почечного синдромов, повышенной ломкости капилляров (положительных проб щипка и жгута), отсутствии выраженных изменений в системе гемостаза.
геморрагические диатезы.ppt