Геморрагические диатезы: определение • Геморрагические
















































Геморрагические диатезы.ppt
- Количество слайдов: 58
 Геморрагические диатезы: определение • Геморрагические диатезы и синдромы - патологические состояния, характеризующиеся повышенной кровоточивостью.
Геморрагические диатезы: определение • Геморрагические диатезы и синдромы - патологические состояния, характеризующиеся повышенной кровоточивостью.
 Типы кровоточивости 1. Гематомный тип , возникающий при выраженной патологии свертывающей системы крови и проявляющийся массивными, глубокими, напряженными и болезненными кровоизлияниями в мягкие ткани, в том числе в мышцы, подкожную и забрюшинную клетчатку, в брюшину (имитируются абдоминальные катастрофы - аппендицит, перитонит, кишечная непроходимость), в суставы с их деформацией, повреждением хрящевой и костной ткани и нарушением функции. 2. Петехиально-пятнистый ( синячковый ) тип, характеризующийся мелкими безболезненными точечными или пятнистыми геморрагиями, не напряженными и не расслаивающими ткани, которые провоцируются травмированием микрососудов (трением одежды, мытьем в бане, легкими ушибами, резинками от чулок). Этот тип кровоточивости сопровождает тромбоцитопении и тромбоцитопатии. 3. Смешанный ( синячково-гематомный ) тип, характеризующийся сочетанием признаков двух описанных видов геморрагического синдрома, часто встречается при вторичных геморрагических диатезах, связанных с синдромом диссеминированного внутрисосудистого свертывания, поражениями печени, передозировкой антикоагулянтов и фибринолитиков. 4. Васкулитно-пурпурный тип, характеризующийся геморрагиями в виде сыпи или эритем, обусловлен воспалительными изменениями в микрососудах и периваскулярной ткани (иммунные поражения сосудов, инфекции). Геморрагии возникают на фоне местных экссудативно-воспалительных изменений, в связи с чем элементы сыпи слегка возвышаются над уровнем кожи, уплотнены, нередко окружены ободком пигментированной инфильтрации, а в некоторых случаях некротизируются и покрываются корочками. 5. Ангиоматозный тип, наблюдающийся при сосудистых дисплазиях ( телеаниэктазии и микроангиоматозы ) и отличается упорными, повторяющимися кровотечениями из дисплазированных сосудов. Наиболее часты обильны и опасны носовые кровотечения.
Типы кровоточивости 1. Гематомный тип , возникающий при выраженной патологии свертывающей системы крови и проявляющийся массивными, глубокими, напряженными и болезненными кровоизлияниями в мягкие ткани, в том числе в мышцы, подкожную и забрюшинную клетчатку, в брюшину (имитируются абдоминальные катастрофы - аппендицит, перитонит, кишечная непроходимость), в суставы с их деформацией, повреждением хрящевой и костной ткани и нарушением функции. 2. Петехиально-пятнистый ( синячковый ) тип, характеризующийся мелкими безболезненными точечными или пятнистыми геморрагиями, не напряженными и не расслаивающими ткани, которые провоцируются травмированием микрососудов (трением одежды, мытьем в бане, легкими ушибами, резинками от чулок). Этот тип кровоточивости сопровождает тромбоцитопении и тромбоцитопатии. 3. Смешанный ( синячково-гематомный ) тип, характеризующийся сочетанием признаков двух описанных видов геморрагического синдрома, часто встречается при вторичных геморрагических диатезах, связанных с синдромом диссеминированного внутрисосудистого свертывания, поражениями печени, передозировкой антикоагулянтов и фибринолитиков. 4. Васкулитно-пурпурный тип, характеризующийся геморрагиями в виде сыпи или эритем, обусловлен воспалительными изменениями в микрососудах и периваскулярной ткани (иммунные поражения сосудов, инфекции). Геморрагии возникают на фоне местных экссудативно-воспалительных изменений, в связи с чем элементы сыпи слегка возвышаются над уровнем кожи, уплотнены, нередко окружены ободком пигментированной инфильтрации, а в некоторых случаях некротизируются и покрываются корочками. 5. Ангиоматозный тип, наблюдающийся при сосудистых дисплазиях ( телеаниэктазии и микроангиоматозы ) и отличается упорными, повторяющимися кровотечениями из дисплазированных сосудов. Наиболее часты обильны и опасны носовые кровотечения.
 Геморрагические диатезы: классификация (I) 1. Геморрагические диатезы, обусловленные нарушением гуморальных (коагуляционных) факторов свертывания: гемофилии, дефицит факторов V, VII, X и др. 2. Геморрагические диатезы, обусловленные нарушением тромбоцитарно-сосудистого гемостаза (тромбоцитопении, тромбоцитопатии); 3. Геморрагические диатезы смешанного генеза (обусловленные нарушениями как коагуляционного, так и тромбоцитарного гемостаза): – болезнь Виллебранда; – диссеминированное внутрисосудистое свёртывание крови (тромбогеморрагический синдром), тромботическая тромбоцитопеническая пурпура (болезнь Мошкович-Зильбера) и гемолитико-уремический синдром; – при парапротеинемиях, гемобластозах, лучевой болезни и др. ; 4. Геморрагические диатезы, обусловленные сосудистой патологией (первичным поражением сосудистой стенки с возможным вовлечением в процесс коагуляционных и тромбоцитарных механизмов гемостаза): наследственная телеангиэктазия Ослера-Рандю, гемангиомы, геморрагический васкулит Шенлейна- Геноха, эритемы, геморрагические лихорадки, гиповитаминозы С и В и др. ). 5. В особую группу включают различные формы т. н. невротической, или имитационной кровоточивости, вызываемой у себя самими больными вследствие расстройства психики путём механической травматизации кожи (нащипывание или насасывание синяков), травмирование слизистых оболочек, тайным приёмом лекарственных препаратов геморрагического действия (чаще всего антикоагулянтов непрямого действия), самоистязанием или садизмом и т. д.
Геморрагические диатезы: классификация (I) 1. Геморрагические диатезы, обусловленные нарушением гуморальных (коагуляционных) факторов свертывания: гемофилии, дефицит факторов V, VII, X и др. 2. Геморрагические диатезы, обусловленные нарушением тромбоцитарно-сосудистого гемостаза (тромбоцитопении, тромбоцитопатии); 3. Геморрагические диатезы смешанного генеза (обусловленные нарушениями как коагуляционного, так и тромбоцитарного гемостаза): – болезнь Виллебранда; – диссеминированное внутрисосудистое свёртывание крови (тромбогеморрагический синдром), тромботическая тромбоцитопеническая пурпура (болезнь Мошкович-Зильбера) и гемолитико-уремический синдром; – при парапротеинемиях, гемобластозах, лучевой болезни и др. ; 4. Геморрагические диатезы, обусловленные сосудистой патологией (первичным поражением сосудистой стенки с возможным вовлечением в процесс коагуляционных и тромбоцитарных механизмов гемостаза): наследственная телеангиэктазия Ослера-Рандю, гемангиомы, геморрагический васкулит Шенлейна- Геноха, эритемы, геморрагические лихорадки, гиповитаминозы С и В и др. ). 5. В особую группу включают различные формы т. н. невротической, или имитационной кровоточивости, вызываемой у себя самими больными вследствие расстройства психики путём механической травматизации кожи (нащипывание или насасывание синяков), травмирование слизистых оболочек, тайным приёмом лекарственных препаратов геморрагического действия (чаще всего антикоагулянтов непрямого действия), самоистязанием или садизмом и т. д.
 Гемор. диатезы: классификация (II) I. Обусловленные изменениями тромбоцитов. 1. Тромбоцитопении (снижение тромбоцитов < 150'10"/л): - вследствие снижения выработки мегакариоцитов костным мозгом (инфильтрация опухолью, остеомиелофиброз, апластическая анемия); - секвестрация циркулирующих тромбоцитов в селезенке (сплено-мегалия при портальной гипертензии, опухоль); - повышенное разрушение циркулирующих тромбоцитов: а). неиммунное разрушение - искусственные клапаны сердца, протезы сосудов, ДВС-синдром, сепсис, васкулиты; б) иммунное разрушение - ауто-антитела при болезни Верльгофа, антитела, связанные с приемом лекарств, циркулирующие иммунные комплексы при СКВ, вирусных инфекциях, бактериальном сепсисе). 2. Громбоцитопатии: - нарушение адгезии тромбоцитов (болезнь Виллебранда, синдром Бернара-Сулье); - нарушение агрегации тромбоцитов (тромбастения Гланцманна); - нарушение активации (прием НПВС, врожденное состояние, дефекты гранулярного накопления, уремия). II. Обусловленные нарушением коагуляционного гемостаза (коагулопатия): - наследственные нарушения (гемофилия А-дефицит фактора VIII, гемофилия В - дефицит фактора IX, гемофилия С- дефицит фактора XI, болезнь Виллебранда- дефицит фактора Виллебранда); - приобретенные нарушения (болезни печени, дефицит витамина К, антикоагулянтная терапия). III. Обусловленные поражением сосудов (вазопатии): - геморрагический васкулит (болезнь Шенлейна-Геноха); - наследственная геморрагическая телеангиоэктазия (болезнь Ран-дю. Ослера); - гемангиомы. IV. Избыточный фибринолиз (лечение тромболитиками, наследственный дефект ингибитора плазмина). V. ДВС-синдром.
Гемор. диатезы: классификация (II) I. Обусловленные изменениями тромбоцитов. 1. Тромбоцитопении (снижение тромбоцитов < 150'10"/л): - вследствие снижения выработки мегакариоцитов костным мозгом (инфильтрация опухолью, остеомиелофиброз, апластическая анемия); - секвестрация циркулирующих тромбоцитов в селезенке (сплено-мегалия при портальной гипертензии, опухоль); - повышенное разрушение циркулирующих тромбоцитов: а). неиммунное разрушение - искусственные клапаны сердца, протезы сосудов, ДВС-синдром, сепсис, васкулиты; б) иммунное разрушение - ауто-антитела при болезни Верльгофа, антитела, связанные с приемом лекарств, циркулирующие иммунные комплексы при СКВ, вирусных инфекциях, бактериальном сепсисе). 2. Громбоцитопатии: - нарушение адгезии тромбоцитов (болезнь Виллебранда, синдром Бернара-Сулье); - нарушение агрегации тромбоцитов (тромбастения Гланцманна); - нарушение активации (прием НПВС, врожденное состояние, дефекты гранулярного накопления, уремия). II. Обусловленные нарушением коагуляционного гемостаза (коагулопатия): - наследственные нарушения (гемофилия А-дефицит фактора VIII, гемофилия В - дефицит фактора IX, гемофилия С- дефицит фактора XI, болезнь Виллебранда- дефицит фактора Виллебранда); - приобретенные нарушения (болезни печени, дефицит витамина К, антикоагулянтная терапия). III. Обусловленные поражением сосудов (вазопатии): - геморрагический васкулит (болезнь Шенлейна-Геноха); - наследственная геморрагическая телеангиоэктазия (болезнь Ран-дю. Ослера); - гемангиомы. IV. Избыточный фибринолиз (лечение тромболитиками, наследственный дефект ингибитора плазмина). V. ДВС-синдром.
 Геморрагические диатезы: причины возникновения 1. Наследственные (семейные) формы с многолетней, начинающейся с детского возраста кровоточивостью: – патология тромбоцитов – дефицит или дефект плазменных факторов свёртывания крови, а также фактора Виллебранда – неполноценность мелких кровеносных сосудов (телеангиэктазия, болезнь Ослера-Рандю) (редко). 2. Приобретённые формы (в большинстве своём вторичные или симптоматические): – ДВС-синдром – иммунные и иммунокомплексные повреждениям сосудистой стенки (геморрагический васкулит Шенлейна-Геноха) – патология тромбоцитов (большинство тромбоцитопений) – нарушения нормального кроветворения (геморрагии при лейкозах, гипо- и апластических состояниях кроветворения, лучевой болезни) – токсико-инфекционные поражения кровеносных сосудов (геморрагические лихорадки, сыпной тиф и др. ) – заболевания печени и обтурационная желтуха (ведущие к нарушению синтеза в гепатоцитах факторов свёртывания крови) – воздействие лекарственных препаратов, нарушающих гемостаз (антикоагулянты, дезагреганты, фибринолитики).
Геморрагические диатезы: причины возникновения 1. Наследственные (семейные) формы с многолетней, начинающейся с детского возраста кровоточивостью: – патология тромбоцитов – дефицит или дефект плазменных факторов свёртывания крови, а также фактора Виллебранда – неполноценность мелких кровеносных сосудов (телеангиэктазия, болезнь Ослера-Рандю) (редко). 2. Приобретённые формы (в большинстве своём вторичные или симптоматические): – ДВС-синдром – иммунные и иммунокомплексные повреждениям сосудистой стенки (геморрагический васкулит Шенлейна-Геноха) – патология тромбоцитов (большинство тромбоцитопений) – нарушения нормального кроветворения (геморрагии при лейкозах, гипо- и апластических состояниях кроветворения, лучевой болезни) – токсико-инфекционные поражения кровеносных сосудов (геморрагические лихорадки, сыпной тиф и др. ) – заболевания печени и обтурационная желтуха (ведущие к нарушению синтеза в гепатоцитах факторов свёртывания крови) – воздействие лекарственных препаратов, нарушающих гемостаз (антикоагулянты, дезагреганты, фибринолитики).
 Геморрагические диатезы: общие принципы диагностики • Определение сроков возникновения, давности, длительности и особенностей течения заболевания (появление в раннем детском, юношеском возрасте либо у взрослых и пожилых людей), острое или постепенное развитие геморрагического синдрома, недавнее или многолетнее (хроническое, рецидивирующее) его течение и т. д. ; • Выявление, по возможности, семейного (наследственного) генеза кровоточивости (с уточнением типа наследования), либо приобретённого характера болезни; уточнение возможной связи с предшествовавшими патологическими процессами, воздействиями (в т. ч. и лечебными - лекарственные препараты, прививки и др. ) и фоновыми заболеваниями (болезни печени, лейкозы, инфекционно-септические процессы, травмы, шок и т. д. ); • Определение преимущественной локализации, тяжести и типа кровоточивости. Например, при болезни Ослера-Рандю преобладают и часто являются единственными упорные носовые кровотечения; при патологии тромбоцитов - наличие синяков, маточные и носовые кровотечения, при гемофилии - глубокие гематомы и кровоизлияния в суставы.
Геморрагические диатезы: общие принципы диагностики • Определение сроков возникновения, давности, длительности и особенностей течения заболевания (появление в раннем детском, юношеском возрасте либо у взрослых и пожилых людей), острое или постепенное развитие геморрагического синдрома, недавнее или многолетнее (хроническое, рецидивирующее) его течение и т. д. ; • Выявление, по возможности, семейного (наследственного) генеза кровоточивости (с уточнением типа наследования), либо приобретённого характера болезни; уточнение возможной связи с предшествовавшими патологическими процессами, воздействиями (в т. ч. и лечебными - лекарственные препараты, прививки и др. ) и фоновыми заболеваниями (болезни печени, лейкозы, инфекционно-септические процессы, травмы, шок и т. д. ); • Определение преимущественной локализации, тяжести и типа кровоточивости. Например, при болезни Ослера-Рандю преобладают и часто являются единственными упорные носовые кровотечения; при патологии тромбоцитов - наличие синяков, маточные и носовые кровотечения, при гемофилии - глубокие гематомы и кровоизлияния в суставы.
 Принципы лечения некоторых видов геморрагических диатезов 1. Тромбоцитопеническая пурпура. А. Патогенетическое: а) при неиммунных формах - спленэктомия; б) при иммунных формах - кортикостероидные гормоны, цитостатики, аминокапроновая кислота, андроксон. Б. Симптоматическое: хлорид кальция, рутин, аскорбиновая кислота, тромбовзвесь, плазмаферез. 2. Гемофилия (А, В, С). А. Патогенетическое: переливание свежей или антигемофильной плазмы, введение концентратов факторов VIII, IX, XI. Б. Симптоматическое: аскорбиновая кислота, хлорид кальция и др. 3. Геморрагический васкулит. А. Этиологическое: борьба с инфекцией, интоксикацией, устранение применения некоторых лекарственных препаратов, продуктов. Б. Патогенетическое: гепарин в суточной дозе 300 -400 ЕД/кг, ан- тигистаминные препараты, витамин С, при наличии абдоминального и почечного синдромов-кортикостероидные гормоны, цитостатики, при отсутствии эффекта-плазмаферез.
Принципы лечения некоторых видов геморрагических диатезов 1. Тромбоцитопеническая пурпура. А. Патогенетическое: а) при неиммунных формах - спленэктомия; б) при иммунных формах - кортикостероидные гормоны, цитостатики, аминокапроновая кислота, андроксон. Б. Симптоматическое: хлорид кальция, рутин, аскорбиновая кислота, тромбовзвесь, плазмаферез. 2. Гемофилия (А, В, С). А. Патогенетическое: переливание свежей или антигемофильной плазмы, введение концентратов факторов VIII, IX, XI. Б. Симптоматическое: аскорбиновая кислота, хлорид кальция и др. 3. Геморрагический васкулит. А. Этиологическое: борьба с инфекцией, интоксикацией, устранение применения некоторых лекарственных препаратов, продуктов. Б. Патогенетическое: гепарин в суточной дозе 300 -400 ЕД/кг, ан- тигистаминные препараты, витамин С, при наличии абдоминального и почечного синдромов-кортикостероидные гормоны, цитостатики, при отсутствии эффекта-плазмаферез.
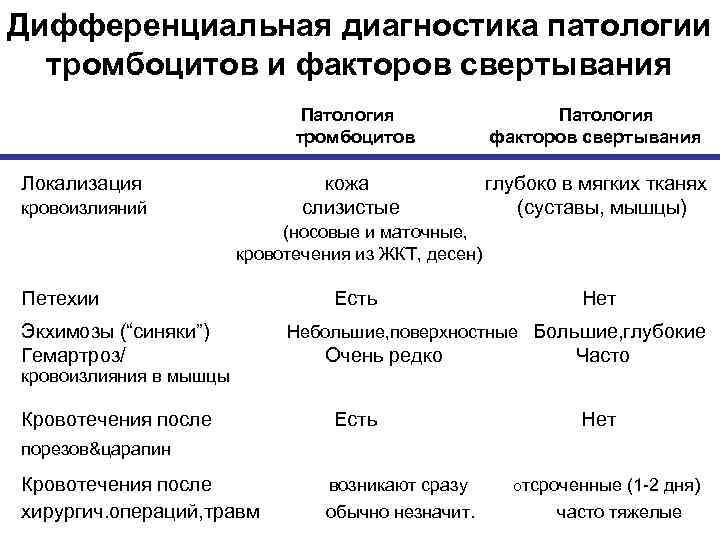
 Дифференциальная диагностика патологии тромбоцитов и факторов свертывания Патология тромбоцитов факторов свертывания Локализация кожа глубоко в мягких тканях кровоизлияний слизистые (суставы, мышцы) (носовые и маточные, кровотечения из ЖКТ, десен) Петехии Есть Нет Экхимозы (“синяки”) Небольшие, поверхностные Большие, глубокие Гемартроз/ Очень редко Часто кровоизлияния в мышцы Кровотечения после Есть Нет порезов&царапин Кровотечения после возникают сразу отсроченные (1 -2 дня) хирургич. операций, травм обычно незначит. часто тяжелые
Дифференциальная диагностика патологии тромбоцитов и факторов свертывания Патология тромбоцитов факторов свертывания Локализация кожа глубоко в мягких тканях кровоизлияний слизистые (суставы, мышцы) (носовые и маточные, кровотечения из ЖКТ, десен) Петехии Есть Нет Экхимозы (“синяки”) Небольшие, поверхностные Большие, глубокие Гемартроз/ Очень редко Часто кровоизлияния в мышцы Кровотечения после Есть Нет порезов&царапин Кровотечения после возникают сразу отсроченные (1 -2 дня) хирургич. операций, травм обычно незначит. часто тяжелые
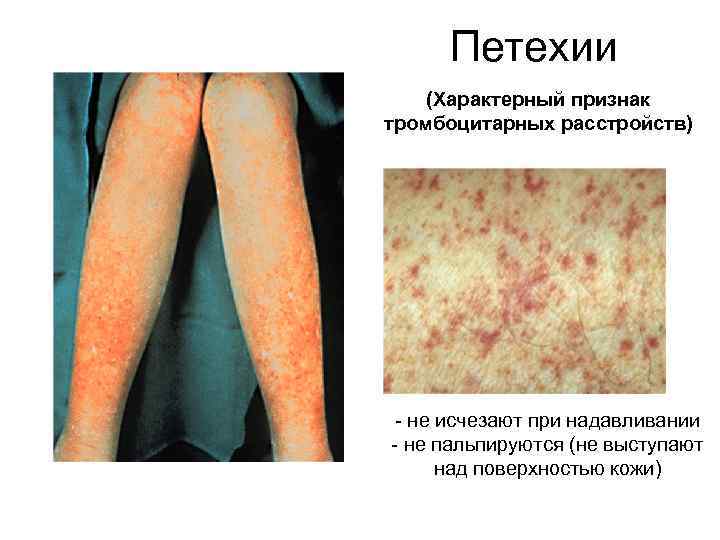
 Петехии (Характерный признак тромбоцитарных расстройств) - не исчезают при надавливании - не пальпируются (не выступают над поверхностью кожи)
Петехии (Характерный признак тромбоцитарных расстройств) - не исчезают при надавливании - не пальпируются (не выступают над поверхностью кожи)
 Патология факторов свертывания • Врожденные • Приобретенные геморрагические заболевания – Гемофилия A и B – Заболевания печени – Болезнь – Дефицит витамина K/ Виллебранда передозировка – Дефицит других непрямых факторов антикоагулянтов свертывания – ДВС-синдром
Патология факторов свертывания • Врожденные • Приобретенные геморрагические заболевания – Гемофилия A и B – Заболевания печени – Болезнь – Дефицит витамина K/ Виллебранда передозировка – Дефицит других непрямых факторов антикоагулянтов свертывания – ДВС-синдром
 Гемофилия A и B • Гемофилия А: – дефицит фактора VIII, – тип наследования – рецессивный, сцепленный с Х- хромосомой, – частота - 1/10000 мужчин • Гемофилия В (болезнь Кристмасса): – дефицит фактора IX, – тип наследования – рецессивный, сцепленный с Х- хромосомой, – частота - 1/50000 мужчин • Тяжесть заболевания связана с уровнем фактора: – <1% - тяжелая форма – спонтанные кровотечения – 1 -5% - средней тяжести – кровотечения при незначительной травме – 5 -25% - легкая – кровотечения при операции или травме
Гемофилия A и B • Гемофилия А: – дефицит фактора VIII, – тип наследования – рецессивный, сцепленный с Х- хромосомой, – частота - 1/10000 мужчин • Гемофилия В (болезнь Кристмасса): – дефицит фактора IX, – тип наследования – рецессивный, сцепленный с Х- хромосомой, – частота - 1/50000 мужчин • Тяжесть заболевания связана с уровнем фактора: – <1% - тяжелая форма – спонтанные кровотечения – 1 -5% - средней тяжести – кровотечения при незначительной травме – 5 -25% - легкая – кровотечения при операции или травме
 Гемофилия: клинические проявления • Клинически гемофилия А и гемофилия В неразличимы • Характерен гематомный тип кровоточивости • Клиническая картина: – Обширные подкожные гематомы – Длительные кровотечения (при порезах, царапинах и т. д. ) – Гемартроз (наиболее часто) – Гематомы мягких тканей (например, мышц) – Др. локализация кровотечений (например, ЦНС, с развитием жизнеугрожающих осложнений) – Длительные кровотечения после хирургических вмешательств, экстракции зубов.
Гемофилия: клинические проявления • Клинически гемофилия А и гемофилия В неразличимы • Характерен гематомный тип кровоточивости • Клиническая картина: – Обширные подкожные гематомы – Длительные кровотечения (при порезах, царапинах и т. д. ) – Гемартроз (наиболее часто) – Гематомы мягких тканей (например, мышц) – Др. локализация кровотечений (например, ЦНС, с развитием жизнеугрожающих осложнений) – Длительные кровотечения после хирургических вмешательств, экстракции зубов.
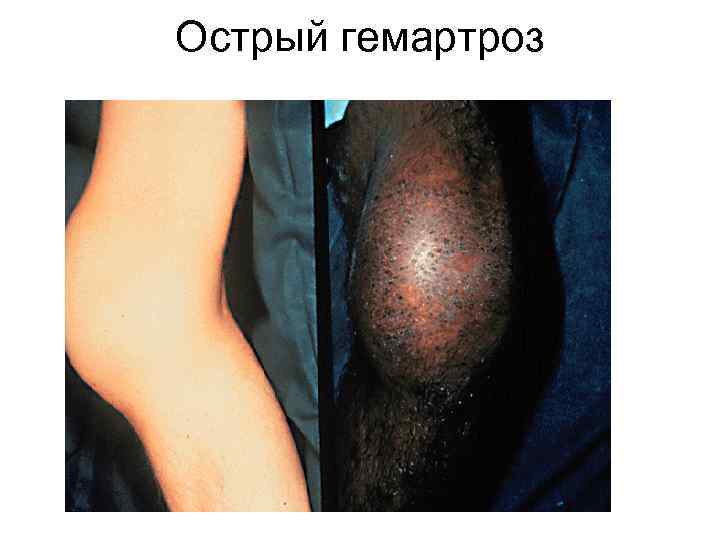
 Острый гемартроз
Острый гемартроз
 Гемофилии А и В: лабораторная диагностика • Резкое удлинение времени свертывания • Удлинение активированного частичного тромбопластинового времени • Снижение коагуляционной активности в аутокоагулограмме при нормальном тромбиновом и протромбиновом времени • Снижение уровня антигемофильного глобулина (при гемофилии А) и фактора IX
Гемофилии А и В: лабораторная диагностика • Резкое удлинение времени свертывания • Удлинение активированного частичного тромбопластинового времени • Снижение коагуляционной активности в аутокоагулограмме при нормальном тромбиновом и протромбиновом времени • Снижение уровня антигемофильного глобулина (при гемофилии А) и фактора IX
 Гемофилия А: лечение • Антигемофильный глобулин, криопреципитат , свежезамороженная плазма • Десмопрессин • При наружном кровотечении – местные кровоостанавливающие средства (аминокапроновая кислота, феракрил, сухой тромбин) • При кровотечении в сустав: внутривенно – антигемофильный глобулин, немедленная пункция сустава с аспирацией крови и введения в полость сустава глюкокортикостероидов , иммобилизация сустава на 3 -5 дней (применять холод на область сустава нельзя!)
Гемофилия А: лечение • Антигемофильный глобулин, криопреципитат , свежезамороженная плазма • Десмопрессин • При наружном кровотечении – местные кровоостанавливающие средства (аминокапроновая кислота, феракрил, сухой тромбин) • При кровотечении в сустав: внутривенно – антигемофильный глобулин, немедленная пункция сустава с аспирацией крови и введения в полость сустава глюкокортикостероидов , иммобилизация сустава на 3 -5 дней (применять холод на область сустава нельзя!)
 Гемофилия B: лечение • Переливание свежезамороженной плазмы • Введение концентрата фактора
Гемофилия B: лечение • Переливание свежезамороженной плазмы • Введение концентрата фактора
 Болезнь Виллебранда • Заболевание, обусловленное недостаточностью фактора Виллебранда • Фактор фон Виллебранда – Синтезируется в эндотелиальных клетках и мегакариоцитах костного мозга – Формирует большие мультимеры – Носитель фактора VIII (антигемофильного глобулина) – Прикрепляет тромбоциты к эндотелию – Мостик между тромбоцитами • Врожденное заболевание с аутосомно-доминантным типом наследования • Частота - 1/10000 • М. б. синдром Виллебранда (приобретенные формы): при СКВ, лимфопролиферативных заболеваниях (хр. лимфолейкоз, миеломная б-нь), при раке внутренних органов.
Болезнь Виллебранда • Заболевание, обусловленное недостаточностью фактора Виллебранда • Фактор фон Виллебранда – Синтезируется в эндотелиальных клетках и мегакариоцитах костного мозга – Формирует большие мультимеры – Носитель фактора VIII (антигемофильного глобулина) – Прикрепляет тромбоциты к эндотелию – Мостик между тромбоцитами • Врожденное заболевание с аутосомно-доминантным типом наследования • Частота - 1/10000 • М. б. синдром Виллебранда (приобретенные формы): при СКВ, лимфопролиферативных заболеваниях (хр. лимфолейкоз, миеломная б-нь), при раке внутренних органов.
 Болезнь Виллебранда: клиническая картина • Носовые кровотечения • Маточные кровотечения, полименоррагии • Кровотечения из десен • Гемартрозы • Рецидивирующие кровотечения из прямой кишки (особенно у пожилых) • Часто выявляется пролапс створок митрального и других клапанов сердца.
Болезнь Виллебранда: клиническая картина • Носовые кровотечения • Маточные кровотечения, полименоррагии • Кровотечения из десен • Гемартрозы • Рецидивирующие кровотечения из прямой кишки (особенно у пожилых) • Часто выявляется пролапс створок митрального и других клапанов сердца.
 Болезнь Виллебранда: лабораторная диагностика (I) • Формы заболевания: – 1 Тип: Частично снижен синтез ф. В (аутос-дом) – 2 Тип: Качественный дефицит (структурные аномалии ф. В) (аутосомно-доминантный) – 3 Тип: Полное отсутствие синтеза ф. В (аутос-рецес) • Диагностические тесты: Типы заболевания Тест 1 2 3 Антиген фактора фон Виллебранда ß N ßß Активность фактора ß ßß Анализ мультимеров N Отр.
Болезнь Виллебранда: лабораторная диагностика (I) • Формы заболевания: – 1 Тип: Частично снижен синтез ф. В (аутос-дом) – 2 Тип: Качественный дефицит (структурные аномалии ф. В) (аутосомно-доминантный) – 3 Тип: Полное отсутствие синтеза ф. В (аутос-рецес) • Диагностические тесты: Типы заболевания Тест 1 2 3 Антиген фактора фон Виллебранда ß N ßß Активность фактора ß ßß Анализ мультимеров N Отр.
 Болезнь Виллебранда: лабораторная диагностика (II) • Значительное удлинение времени кровотечения • Но: время свертывания в норме (в отличие от гемофилии)! • Снижение агрегации тромбоцитов к коллагену • Снижение активности антигемофильного глобулина • Уменьшение уровня фактора Виллебранда в плазме крови.
Болезнь Виллебранда: лабораторная диагностика (II) • Значительное удлинение времени кровотечения • Но: время свертывания в норме (в отличие от гемофилии)! • Снижение агрегации тромбоцитов к коллагену • Снижение активности антигемофильного глобулина • Уменьшение уровня фактора Виллебранда в плазме крови.
 Лечение болезни Виллебранда • Криопреципитат – Источник фибриногена, VIII фактора и фактора фон Виллебранда • Антигемофильная плазма • Новосевен (синтетический препарат фактора VII) • Аминокапроновая кислота (при легких и среднетяжелых формах) • Десмопрессин (D-амино-8 -аргинин вазопрессин) – Аналог вазопрессина (АДГ) с выраженным антидиуретическим действием. – Оказывает влияние на свертывание крови: активирует VIII фактор свертывания крови у пациентов с гемофилией и болезнью Виллебранда. – Способствует повышению содержания активатора профибринолизина (плазминогена) плазмы. – Применяется при гемофилии А (легкой и среднетяжелой формы), болезни Виллебранда (типа I); для предоперационной подготовки больных с болезнью Виллебранда.
Лечение болезни Виллебранда • Криопреципитат – Источник фибриногена, VIII фактора и фактора фон Виллебранда • Антигемофильная плазма • Новосевен (синтетический препарат фактора VII) • Аминокапроновая кислота (при легких и среднетяжелых формах) • Десмопрессин (D-амино-8 -аргинин вазопрессин) – Аналог вазопрессина (АДГ) с выраженным антидиуретическим действием. – Оказывает влияние на свертывание крови: активирует VIII фактор свертывания крови у пациентов с гемофилией и болезнью Виллебранда. – Способствует повышению содержания активатора профибринолизина (плазминогена) плазмы. – Применяется при гемофилии А (легкой и среднетяжелой формы), болезни Виллебранда (типа I); для предоперационной подготовки больных с болезнью Виллебранда.
 Тромбоцитарные нарушения: классификация • «Количественные» • «Качественные» нарушения – Уменьшение продукции – Врожденные (амегакариоцитарная заболевания (редко) тромбоцитопения) – Приобретенные – Повышенное разрушение расстройства (аутоиммунная тромбоцитопения)
Тромбоцитарные нарушения: классификация • «Количественные» • «Качественные» нарушения – Уменьшение продукции – Врожденные (амегакариоцитарная заболевания (редко) тромбоцитопения) – Приобретенные – Повышенное разрушение расстройства (аутоиммунная тромбоцитопения)
 Тромбоцитопатии • Самая часта причина кровоточивости в общей практике (до 50 -80% всех геморрагических синдромов) • Диагностируются далеко не всегда • Обусловлены аномалиями мембран тромбоцитов, нарушениями процесса накопления и высвобождения гранул • Характеризуются дисфункцией тромбоцитов, прежде всего снижением их адгезивно-агрегационной способности. • Причины: – Наследственные (тромбастения Гланцмана) – Приобретенные: патология печени, почек (ХПН), системные заболевания соединительной ткани, лейкозы, инфекции, лекарственные препараты. • Клиническая картина: геморрагический синдром микроциркуляторного типа • Принципы диагностики: наличие кровоточивости на фоне нормального числа тромбоцитов, свертываемости крови, протромбина, фибриногена, но увеличенного времени кровотечения.
Тромбоцитопатии • Самая часта причина кровоточивости в общей практике (до 50 -80% всех геморрагических синдромов) • Диагностируются далеко не всегда • Обусловлены аномалиями мембран тромбоцитов, нарушениями процесса накопления и высвобождения гранул • Характеризуются дисфункцией тромбоцитов, прежде всего снижением их адгезивно-агрегационной способности. • Причины: – Наследственные (тромбастения Гланцмана) – Приобретенные: патология печени, почек (ХПН), системные заболевания соединительной ткани, лейкозы, инфекции, лекарственные препараты. • Клиническая картина: геморрагический синдром микроциркуляторного типа • Принципы диагностики: наличие кровоточивости на фоне нормального числа тромбоцитов, свертываемости крови, протромбина, фибриногена, но увеличенного времени кровотечения.
 Тромбастения Гланцмана • В основе – аномалия гликопротеинов IIB/IIIA рецепторов мембраны тромбоцитов. • Наследственное заболевание с аутосомно- рецессивным типом наследования. • Клиника: кожные петехии, пурпура, экхимозы , меноррагии, носовые и десневые кровотечения. • В анализах: увеличение длительности кровотечения, ретракция сгустка снижена или отсутствует, снижение агрегации тромбоцитов под влиянием АДФ, коллагена, тромбина. • Течение заболевания м. б. бессимптомным. • Прогноз благоприятный. • Лечение: исключить прием дезагрегантов , аминокапроновая кислота, местные гемостатические средства.
Тромбастения Гланцмана • В основе – аномалия гликопротеинов IIB/IIIA рецепторов мембраны тромбоцитов. • Наследственное заболевание с аутосомно- рецессивным типом наследования. • Клиника: кожные петехии, пурпура, экхимозы , меноррагии, носовые и десневые кровотечения. • В анализах: увеличение длительности кровотечения, ретракция сгустка снижена или отсутствует, снижение агрегации тромбоцитов под влиянием АДФ, коллагена, тромбина. • Течение заболевания м. б. бессимптомным. • Прогноз благоприятный. • Лечение: исключить прием дезагрегантов , аминокапроновая кислота, местные гемостатические средства.
 Классификация тромбоцитопении • Ассоциированная с тромбозами кровотечением – Тромботическая – Аутоиммуная тромбоцитопеническая тромбоцитопения пурпура – Подавляющее – Гепарин- большинство ассоциированная др. видов тромбоцитопения тромбоцитопении – ДВС-синдром
Классификация тромбоцитопении • Ассоциированная с тромбозами кровотечением – Тромботическая – Аутоиммуная тромбоцитопеническая тромбоцитопения пурпура – Подавляющее – Гепарин- большинство ассоциированная др. видов тромбоцитопения тромбоцитопении – ДВС-синдром
 Тромбоцитопения 1. Иммунная: • идиопатическая • лекарственно-индуцированная • при ревматических заболеваниях • при лимфопролиферативных заболеваниях • при саркоидозе 2. Неиммунная: • ДВС • Микроангиопатическая гемолитическая анемия
Тромбоцитопения 1. Иммунная: • идиопатическая • лекарственно-индуцированная • при ревматических заболеваниях • при лимфопролиферативных заболеваниях • при саркоидозе 2. Неиммунная: • ДВС • Микроангиопатическая гемолитическая анемия
 Причины тромбоцитопении • Аутоиммунные нарушения • Вирусные инфекции (ветряная оспа, корь, ОРВИ- редко) • Другие инфекционные заболевания (сепсис, туберкулез) – вследствие повышенного потребления тромбоцитов в микрососудах за счет ДВС-синдрома • Лекарственные препараты (хинидин, гипотиазид, салицилаты, сульфаниламиды и др. ) • Вакцинация (гетероиммунные тромбоцитопении) • Пищевая аллергия • Гиперспленизм (при септическом эндокардите, малярии, амилоидозе селезенки, гепатитах и циррозах печени, тромбозах воротной и селезеночной вены и др. )
Причины тромбоцитопении • Аутоиммунные нарушения • Вирусные инфекции (ветряная оспа, корь, ОРВИ- редко) • Другие инфекционные заболевания (сепсис, туберкулез) – вследствие повышенного потребления тромбоцитов в микрососудах за счет ДВС-синдрома • Лекарственные препараты (хинидин, гипотиазид, салицилаты, сульфаниламиды и др. ) • Вакцинация (гетероиммунные тромбоцитопении) • Пищевая аллергия • Гиперспленизм (при септическом эндокардите, малярии, амилоидозе селезенки, гепатитах и циррозах печени, тромбозах воротной и селезеночной вены и др. )
 Тромбоцитопения: клиническая картина • Характерна кровоточивость микроциркуляторного типа • Типичны петехии на коже • Носовые, десневые, маточные, ЖКТ- кровотечения • Кровоизлияния в сетчатку глаза, в головной мозг • Гематомы в месте инъекций и пункций.
Тромбоцитопения: клиническая картина • Характерна кровоточивость микроциркуляторного типа • Типичны петехии на коже • Носовые, десневые, маточные, ЖКТ- кровотечения • Кровоизлияния в сетчатку глаза, в головной мозг • Гематомы в месте инъекций и пункций.
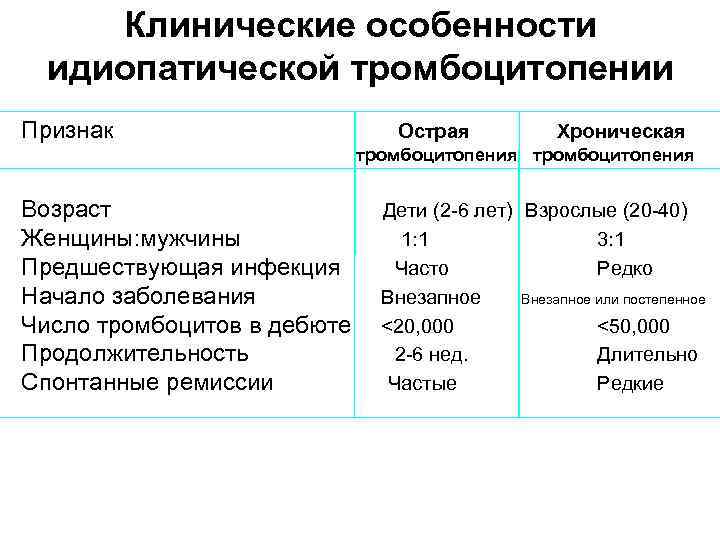
 Клинические особенности идиопатической тромбоцитопении Признак Острая Хроническая тромбоцитопения Возраст Дети (2 -6 лет) Взрослые (20 -40) Женщины: мужчины 1: 1 3: 1 Предшествующая инфекция Часто Редко Начало заболевания Внезапное или постепенное Число тромбоцитов в дебюте <20, 000 <50, 000 Продолжительность 2 -6 нед. Длительно Спонтанные ремиссии Частые Редкие
Клинические особенности идиопатической тромбоцитопении Признак Острая Хроническая тромбоцитопения Возраст Дети (2 -6 лет) Взрослые (20 -40) Женщины: мужчины 1: 1 3: 1 Предшествующая инфекция Часто Редко Начало заболевания Внезапное или постепенное Число тромбоцитов в дебюте <20, 000 <50, 000 Продолжительность 2 -6 нед. Длительно Спонтанные ремиссии Частые Редкие
 Тромбоцитопения: диагностика • Положительные симптомы жгута и щипка • В анализах: – Удлинение времени кровотечения – Снижение тромбопластинобразования – Замедление времени образования сгустка и снижение максимальной амплитуды на тромбоэластограмме • При аутоиммунной тромбоцитопении – антитела к тромбоцитам (проба Кумбса) • Пунктат костного мозга: – аутоиммунная тромбоцитопения – нормальное или даже повышенное число мегакариоцитов без скоплений тромбоцитов около них; – Амегакариоцитарная тромбоцитопения – мегакариоциты практически отсутствуют (часто при апластической анемии, лучевой болезни и др. ).
Тромбоцитопения: диагностика • Положительные симптомы жгута и щипка • В анализах: – Удлинение времени кровотечения – Снижение тромбопластинобразования – Замедление времени образования сгустка и снижение максимальной амплитуды на тромбоэластограмме • При аутоиммунной тромбоцитопении – антитела к тромбоцитам (проба Кумбса) • Пунктат костного мозга: – аутоиммунная тромбоцитопения – нормальное или даже повышенное число мегакариоцитов без скоплений тромбоцитов около них; – Амегакариоцитарная тромбоцитопения – мегакариоциты практически отсутствуют (часто при апластической анемии, лучевой болезни и др. ).
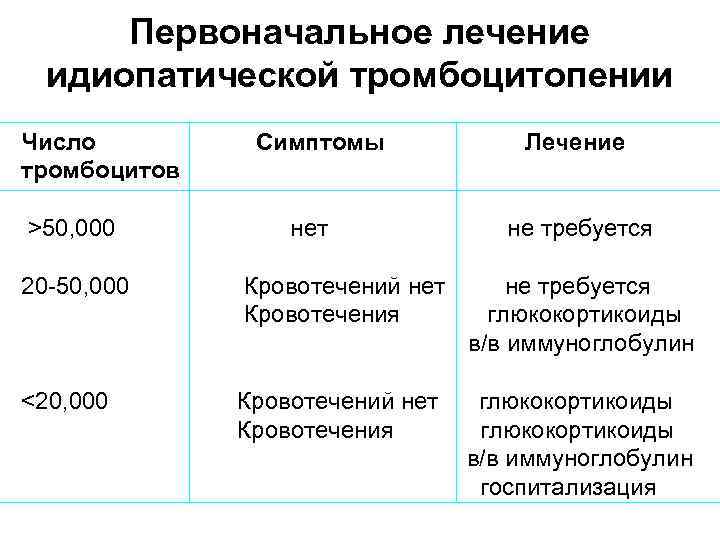
 Первоначальное лечение идиопатической тромбоцитопении Число Симптомы Лечение тромбоцитов >50, 000 нет не требуется 20 -50, 000 Кровотечений нет не требуется Кровотечения глюкокортикоиды в/в иммуноглобулин <20, 000 Кровотечений нет глюкокортикоиды Кровотечения глюкокортикоиды в/в иммуноглобулин госпитализация
Первоначальное лечение идиопатической тромбоцитопении Число Симптомы Лечение тромбоцитов >50, 000 нет не требуется 20 -50, 000 Кровотечений нет не требуется Кровотечения глюкокортикоиды в/в иммуноглобулин <20, 000 Кровотечений нет глюкокортикоиды Кровотечения глюкокортикоиды в/в иммуноглобулин госпитализация
 Терапия аутоиммунной тромбоцитопении • Преднизолон 1 мг/кг веса/сут внутрь со снижением дозы и последующей отменой препарата • При отсутствии эффекта преднизолона, при рецидивах тромбоцитопении – спленэктомия • В случае отсутствия эффекта преднизолона и спленэктомии – цитостатики (азатоприн, циклофосфан и др. ) • Др. виды лечения: новосевен.
Терапия аутоиммунной тромбоцитопении • Преднизолон 1 мг/кг веса/сут внутрь со снижением дозы и последующей отменой препарата • При отсутствии эффекта преднизолона, при рецидивах тромбоцитопении – спленэктомия • В случае отсутствия эффекта преднизолона и спленэктомии – цитостатики (азатоприн, циклофосфан и др. ) • Др. виды лечения: новосевен.
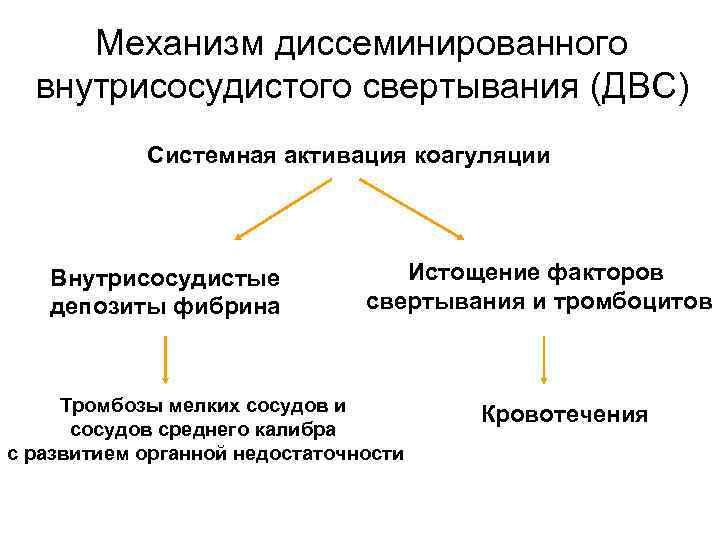
 Синдром диссеминированного внутрисосудистого свертывания • Характеризуется многочисленными микротромбозами с выраженным потреблением факторов свертывания (I, II, V, VII и др. ), а также тромбоцитов, и с последующей кровоточивостью. • Фазы: гиперкоагуляции, переходная фаза, гипокоагуляции.
Синдром диссеминированного внутрисосудистого свертывания • Характеризуется многочисленными микротромбозами с выраженным потреблением факторов свертывания (I, II, V, VII и др. ), а также тромбоцитов, и с последующей кровоточивостью. • Фазы: гиперкоагуляции, переходная фаза, гипокоагуляции.
 Клинические состояния, наиболее часто ассоциирующиеся с ДВС-синдромом Одновременная активация коагуляции и фибринолиза Триггерные факторы: • Акушерские осложнения • Сепсис – Отслойка плаценты • Травма • Заболевания сосудов – Травма головы • Реакция на токсин (например, – Жировая эмболия змеиный яд, лекарственные препараты, при сыпном тифе) • Злокачественные новообразования • Иммунологические нарушения – Тяжелые аллергические реакции – Отторжение трансплантата
Клинические состояния, наиболее часто ассоциирующиеся с ДВС-синдромом Одновременная активация коагуляции и фибринолиза Триггерные факторы: • Акушерские осложнения • Сепсис – Отслойка плаценты • Травма • Заболевания сосудов – Травма головы • Реакция на токсин (например, – Жировая эмболия змеиный яд, лекарственные препараты, при сыпном тифе) • Злокачественные новообразования • Иммунологические нарушения – Тяжелые аллергические реакции – Отторжение трансплантата
 Механизм диссеминированного внутрисосудистого свертывания (ДВС) Системная активация коагуляции Внутрисосудистые Истощение факторов депозиты фибрина свертывания и тромбоцитов Тромбозы мелких сосудов и Кровотечения сосудов среднего калибра с развитием органной недостаточности
Механизм диссеминированного внутрисосудистого свертывания (ДВС) Системная активация коагуляции Внутрисосудистые Истощение факторов депозиты фибрина свертывания и тромбоцитов Тромбозы мелких сосудов и Кровотечения сосудов среднего калибра с развитием органной недостаточности
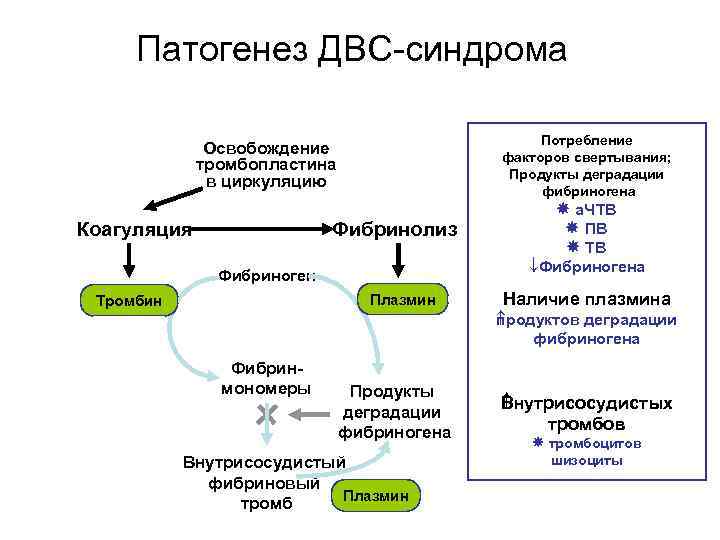
 Патогенез ДВС-синдрома Потребление Освобождение факторов свертывания; тромбопластина Продукты деградации в циркуляцию фибриногена a. ЧТВ Коагуляция Фибринолиз ПВ TВ ¯Фибриногена Фибриноген Тромбин Плазмин Наличие плазмина родуктов деградации п фибриногена Фибрин- мономеры Продукты нутрисосудистых В деградации фибриногена тромбов тромбоцитов Внутрисосудистый шизоциты фибриновый Плазмин тромб
Патогенез ДВС-синдрома Потребление Освобождение факторов свертывания; тромбопластина Продукты деградации в циркуляцию фибриногена a. ЧТВ Коагуляция Фибринолиз ПВ TВ ¯Фибриногена Фибриноген Тромбин Плазмин Наличие плазмина родуктов деградации п фибриногена Фибрин- мономеры Продукты нутрисосудистых В деградации фибриногена тромбов тромбоцитов Внутрисосудистый шизоциты фибриновый Плазмин тромб
 ДВС-синдром: клиническая картина • Снижение АД • Тахикардия • Патология ЦНС • Тромбозы, инфаркты различных органов (в т. ч. острые язвы ЖКТ) • Острая легочная недостаточность • Острая печеночно-почечная недостаточность • Геморрагический синдром смешанного типа.
ДВС-синдром: клиническая картина • Снижение АД • Тахикардия • Патология ЦНС • Тромбозы, инфаркты различных органов (в т. ч. острые язвы ЖКТ) • Острая легочная недостаточность • Острая печеночно-почечная недостаточность • Геморрагический синдром смешанного типа.
 ДВС-синдром: диагностика • Снижение концентрации фибриногена • Снижение числа тромбоцитов • Уменьшение протромбинового индекса • Появление продуктов деградации фибриногена и растворимых фибрин- мономерных комплексов • Уменьшение уровня антитромбина III
ДВС-синдром: диагностика • Снижение концентрации фибриногена • Снижение числа тромбоцитов • Уменьшение протромбинового индекса • Появление продуктов деградации фибриногена и растворимых фибрин- мономерных комплексов • Уменьшение уровня антитромбина III
 ДВС-синдром: терапевтические подходы • Лечение основного заболевания • Применение антикоагулянтов (гепарин, низкомолекулярные препараты) • Трансфузии тромбоцитарной массы • Свежезамороженная плазма • Концентрат антитромбина III (ингибитора факторов свертывания)
ДВС-синдром: терапевтические подходы • Лечение основного заболевания • Применение антикоагулянтов (гепарин, низкомолекулярные препараты) • Трансфузии тромбоцитарной массы • Свежезамороженная плазма • Концентрат антитромбина III (ингибитора факторов свертывания)
 Тромботическая тромбоцитопеническая пурпура (болезнь Мошковиц-Зингера) Это тромботическая микроангиопатия – окклюзивное поражение мелких сосудов, характеризующееся системной и внутрипочечной агрегацией тромбоцитов, тромбоцитопенией, механическим повреждением эритроцитов.
Тромботическая тромбоцитопеническая пурпура (болезнь Мошковиц-Зингера) Это тромботическая микроангиопатия – окклюзивное поражение мелких сосудов, характеризующееся системной и внутрипочечной агрегацией тромбоцитов, тромбоцитопенией, механическим повреждением эритроцитов.
 Тромботическая тромбоцитопеническая пурпура • Заболеваемость: 3. 7 человек на 1 млн. населения в год • Тенденция к увеличению заболеваемости (в основном из-за увеличения ВИЧ-инфекции и трансплантации костного мозга) • Наиболее распространена в средневозрастной группе (ср. возраст больных – 40 лет) • Чаще болеют женщины - женщины: мужчины=2: 1. • Без лечения - 90% летальность • С лечением - 10 -20% летальность • Длительность заболевания: от 1 -2 нед до нескольких месяцев.
Тромботическая тромбоцитопеническая пурпура • Заболеваемость: 3. 7 человек на 1 млн. населения в год • Тенденция к увеличению заболеваемости (в основном из-за увеличения ВИЧ-инфекции и трансплантации костного мозга) • Наиболее распространена в средневозрастной группе (ср. возраст больных – 40 лет) • Чаще болеют женщины - женщины: мужчины=2: 1. • Без лечения - 90% летальность • С лечением - 10 -20% летальность • Длительность заболевания: от 1 -2 нед до нескольких месяцев.
 Тромботическая тромбоцитопеническая пурпура: причины • Идиопатическая • Вторичная: – Лекарственная • Острая иммуно-опосредованная: тиклопидин & плавикс. • Дозо-зависимая: такролимус, пенициллин, циклоспорин, блеомицин, цисплатин • Хинин: по типу гемолитико-уремического синдрома. – Беременность и после-родовый период – Аллогенная трансплантация костного мозга – Аутоиммунные заболевания (СКВ, склеродермия) – ВИЧ.
Тромботическая тромбоцитопеническая пурпура: причины • Идиопатическая • Вторичная: – Лекарственная • Острая иммуно-опосредованная: тиклопидин & плавикс. • Дозо-зависимая: такролимус, пенициллин, циклоспорин, блеомицин, цисплатин • Хинин: по типу гемолитико-уремического синдрома. – Беременность и после-родовый период – Аллогенная трансплантация костного мозга – Аутоиммунные заболевания (СКВ, склеродермия) – ВИЧ.
 Тромботическая тромбоцитопеническая пурпура: клиническая картина Характерная пентада ТТП: • тромбоцитопения • микроангиопатическая гемолитическая анемия • неврологическая патология • почечная недостаточность • лихорадка
Тромботическая тромбоцитопеническая пурпура: клиническая картина Характерная пентада ТТП: • тромбоцитопения • микроангиопатическая гемолитическая анемия • неврологическая патология • почечная недостаточность • лихорадка
 Тромботическая тромбоцитопеническая пурпура: другие проявления • Миалгии • Артралгии • Слабость • Головная боль • Боль в животе • Рвота • Петехии на субъиктеричной коже • Кровотечения: маточные, носовые, желудочно-кишечные, десневые • Неврологическая симптоматика: клонические судороги, психические расстройства, галлюцинации, локальная неврологическая симптоматика, нарушение сознания (вплоть до комы). • В анализах: нормохромная анемия, тромбоцитопения, увеличение времени кровотечения.
Тромботическая тромбоцитопеническая пурпура: другие проявления • Миалгии • Артралгии • Слабость • Головная боль • Боль в животе • Рвота • Петехии на субъиктеричной коже • Кровотечения: маточные, носовые, желудочно-кишечные, десневые • Неврологическая симптоматика: клонические судороги, психические расстройства, галлюцинации, локальная неврологическая симптоматика, нарушение сознания (вплоть до комы). • В анализах: нормохромная анемия, тромбоцитопения, увеличение времени кровотечения.
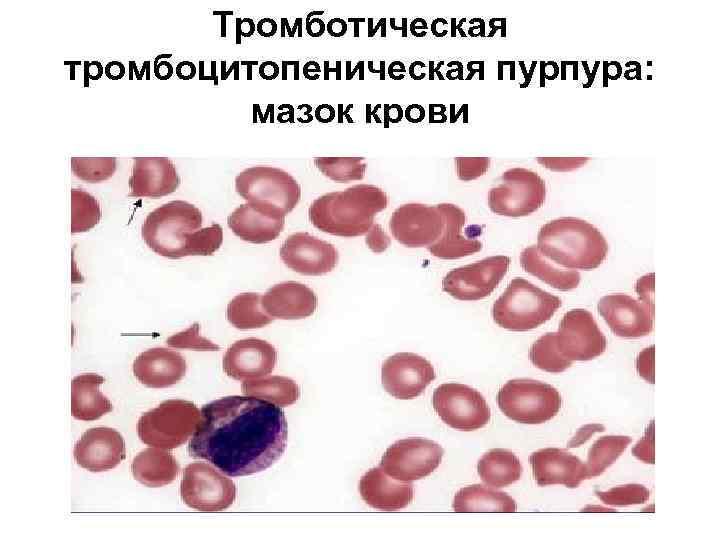
 Тромботическая тромбоцитопеническая пурпура: диагноз&лечение • Диагностика: – Основные диагностические критерии: • Тромбоцитопения (чаще менее 20, 000) • Микроангиопатическая гемолитическая анемия – Отрицательная проба Кумбса – Фрагментированные эритроциты (шизоциты) в мазке периферической крови – Повышение ЛДГ (маркера деструкции эритроцитов и тканевого повреждения, связанного с ишемией). – могут выявляться в биоптате под эндотелием капилляров и артериол очаговые скопления гиалина и ацидофильная субстанция. • Лечение: плазмаферез, глюкокортикостероиды, дезагреганты.
Тромботическая тромбоцитопеническая пурпура: диагноз&лечение • Диагностика: – Основные диагностические критерии: • Тромбоцитопения (чаще менее 20, 000) • Микроангиопатическая гемолитическая анемия – Отрицательная проба Кумбса – Фрагментированные эритроциты (шизоциты) в мазке периферической крови – Повышение ЛДГ (маркера деструкции эритроцитов и тканевого повреждения, связанного с ишемией). – могут выявляться в биоптате под эндотелием капилляров и артериол очаговые скопления гиалина и ацидофильная субстанция. • Лечение: плазмаферез, глюкокортикостероиды, дезагреганты.
 Тромботическая тромбоцитопеническая пурпура: мазок крови
Тромботическая тромбоцитопеническая пурпура: мазок крови
 Общие подходы к терапии при кровотечении • Переливание эритроцитарной массы • Трансфузии тромбоцитарной массы • Переливание свежезамороженной плазмы • Криопреципитаты факторов свертывания • Аминокапроновая кислота (местно) • Десмопрессин • Новосевен (рекомбинатный человеческий фактор VII)
Общие подходы к терапии при кровотечении • Переливание эритроцитарной массы • Трансфузии тромбоцитарной массы • Переливание свежезамороженной плазмы • Криопреципитаты факторов свертывания • Аминокапроновая кислота (местно) • Десмопрессин • Новосевен (рекомбинатный человеческий фактор VII)
 Геморрагический васкулит (пурпура Шенлейна-Геноха) • Васкулит с Ig. A иммунными депозитами, поражающий мелкие сосуды (капилляры, венулы, артериолы). • Типично поражение кожи, кишечника и почек, сочетание с артралгиями или артритом. • Классическая триада: пурпура, боль в животе и артрит.
Геморрагический васкулит (пурпура Шенлейна-Геноха) • Васкулит с Ig. A иммунными депозитами, поражающий мелкие сосуды (капилляры, венулы, артериолы). • Типично поражение кожи, кишечника и почек, сочетание с артралгиями или артритом. • Классическая триада: пурпура, боль в животе и артрит.
 Геморрагический васкулит: эпидемиология • Частота: 13. 5 -18 на 100000 • Муж. : жен. =1. 5: 1 • Наблюдается, начиная с 6 -месячного возраста – 50% случаев – у детей младше 5 лет • Более часто встречается в зимне- весенний период времени.
Геморрагический васкулит: эпидемиология • Частота: 13. 5 -18 на 100000 • Муж. : жен. =1. 5: 1 • Наблюдается, начиная с 6 -месячного возраста – 50% случаев – у детей младше 5 лет • Более часто встречается в зимне- весенний период времени.
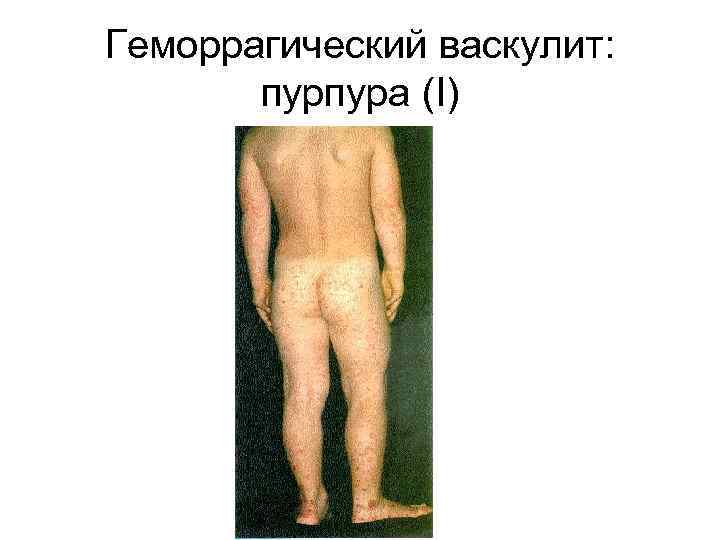
 Геморрагический васкулит: пурпура (I)
Геморрагический васкулит: пурпура (I)
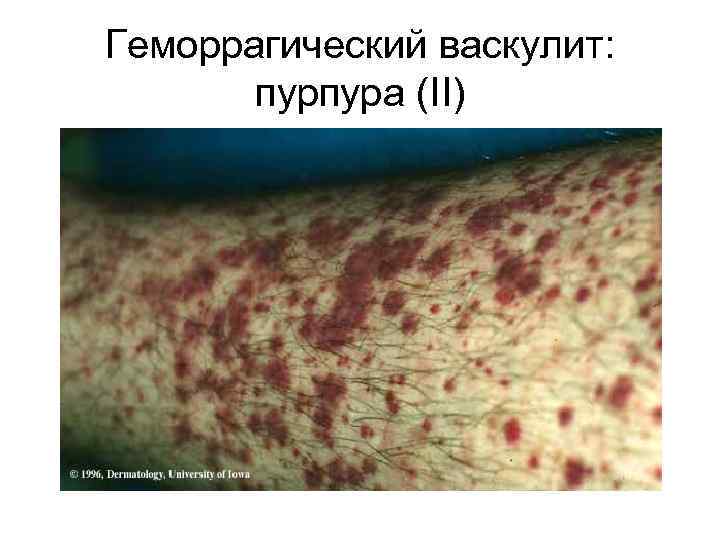
 Геморрагический васкулит: пурпура (II)
Геморрагический васкулит: пурпура (II)
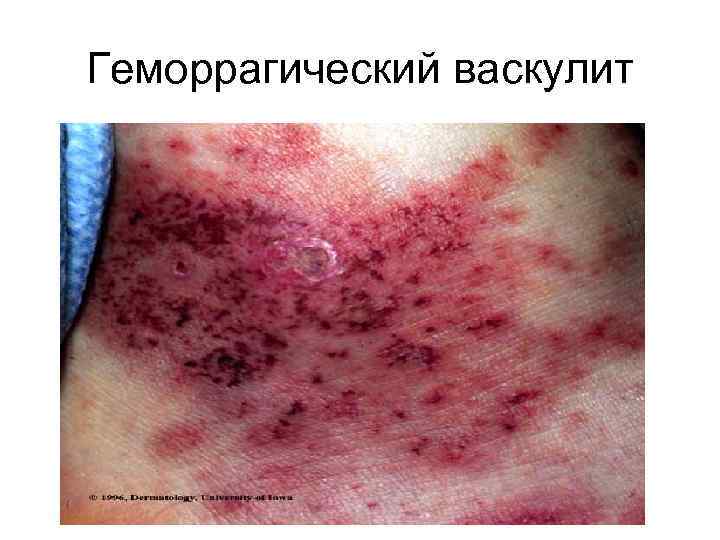
 Геморрагический васкулит
Геморрагический васкулит
 Геморрагический васкулит: суставной синдром • У 60 -84% детей и подростков наблюдаются транзиторные артралгии и отек околосуставных тканей. • Наиболее часто поражаются коленные, голеностопные, локтевые и лучезапястные суставы • М. б. болезненность при пальпации, выпот в суставах и гиперемия кожи над пораженными суставами. • В 25% случаев возникновение суставного синдрома предшествует появлению кожных высыпаний.
Геморрагический васкулит: суставной синдром • У 60 -84% детей и подростков наблюдаются транзиторные артралгии и отек околосуставных тканей. • Наиболее часто поражаются коленные, голеностопные, локтевые и лучезапястные суставы • М. б. болезненность при пальпации, выпот в суставах и гиперемия кожи над пораженными суставами. • В 25% случаев возникновение суставного синдрома предшествует появлению кожных высыпаний.
 Геморрагический васкулит: поражение ЖКТ • Отмечается у 50 -70% пациентов • При поражении почек частота вовлечения в патологический процесс ЖКТ составляет 90% • Наиболее частый симптом – коликообразная боль в животе • В 14% случаев появление боли в животе предшествует возникновению кожных высыпаний • У 50% пациентов наблюдается мелена • Кровавая рвота отмечается примерно у 30% больных • Массивное кровотечение из ЖКТ выявляется у 2%-10% пациентов • Частота инвагинации кишечника составляет 1 -2% среди всех пациентов с геморрагическим васкулитом и болью в животе.
Геморрагический васкулит: поражение ЖКТ • Отмечается у 50 -70% пациентов • При поражении почек частота вовлечения в патологический процесс ЖКТ составляет 90% • Наиболее частый симптом – коликообразная боль в животе • В 14% случаев появление боли в животе предшествует возникновению кожных высыпаний • У 50% пациентов наблюдается мелена • Кровавая рвота отмечается примерно у 30% больных • Массивное кровотечение из ЖКТ выявляется у 2%-10% пациентов • Частота инвагинации кишечника составляет 1 -2% среди всех пациентов с геморрагическим васкулитом и болью в животе.
 Геморрагический васкулит: поражение почек • Наблюдается в 20 -100% случаев • Варианты: – Микроскопическая гематурия и минимальная протеинурия – Гематурия и выраженная протеинурия – Нефротический синдром – Нефритический синдром.
Геморрагический васкулит: поражение почек • Наблюдается в 20 -100% случаев • Варианты: – Микроскопическая гематурия и минимальная протеинурия – Гематурия и выраженная протеинурия – Нефротический синдром – Нефритический синдром.
 Геморрагический васкулит: лабораторные исследования • Общий анализ мочи • Суточный анализ мочи на белок и креатинин • Анализ кала на скрытую кровь • Биохимический анализ крови: общий белок, альбумин, креатинин • Определение Ig. A нецелесообразно!!!
Геморрагический васкулит: лабораторные исследования • Общий анализ мочи • Суточный анализ мочи на белок и креатинин • Анализ кала на скрытую кровь • Биохимический анализ крови: общий белок, альбумин, креатинин • Определение Ig. A нецелесообразно!!!
 Критерии болезни Шенлейн-Геноха (J. A. Mills, 1990) 1. Пальпируемая пурпура (слегка возвышающиеся геморрагические кожные изменения, несвязанные с тромбоцитопенией). 2. Возраст менее 20 лет (возраст начала болезни). 3. Боли в животе (диффузные боли в животе, усиливающиеся после приема пищи или ишемия кишечника (м. б. кишечное кровотечение). 4. Обнаружение гранулоцитов при биопсии (гистологические изменения, выявляющиеся гранулоциты в стенке артериол и венул). Наличие у больного 2 и более любых критериев позволяет поставить диагноз с чувствительностью 87, 1% и специфичностью 87, 7%.
Критерии болезни Шенлейн-Геноха (J. A. Mills, 1990) 1. Пальпируемая пурпура (слегка возвышающиеся геморрагические кожные изменения, несвязанные с тромбоцитопенией). 2. Возраст менее 20 лет (возраст начала болезни). 3. Боли в животе (диффузные боли в животе, усиливающиеся после приема пищи или ишемия кишечника (м. б. кишечное кровотечение). 4. Обнаружение гранулоцитов при биопсии (гистологические изменения, выявляющиеся гранулоциты в стенке артериол и венул). Наличие у больного 2 и более любых критериев позволяет поставить диагноз с чувствительностью 87, 1% и специфичностью 87, 7%.
 Геморрагический васкулит: лечение • В общем геморрагический васкулит относится к самолимитирующимся заболеваниям. • Пурпура: лечение не требуется. • Терапия суставного синдрома: НПВП, глюкокортикостероиды применяются редко. • Тяжелое поражение почек и ЦНС: агрессивная иммуносупрессивная терапия (глюкокортикостероиды, цитостатики, внутривенный иммуноглобулин, плазмаферез).
Геморрагический васкулит: лечение • В общем геморрагический васкулит относится к самолимитирующимся заболеваниям. • Пурпура: лечение не требуется. • Терапия суставного синдрома: НПВП, глюкокортикостероиды применяются редко. • Тяжелое поражение почек и ЦНС: агрессивная иммуносупрессивная терапия (глюкокортикостероиды, цитостатики, внутривенный иммуноглобулин, плазмаферез).

