Геморрагические диатезы.ppt
- Количество слайдов: 77

ГЕМОРРАГИЧЕСКИЕ ДИАТЕЗЫ – группа наследственных или приобретенных заболеваний, основным клиническим признаком которых является кровоточивость, возникающая самопроизвольно или после незначительных травм. n Система гемостаза – система, обеспечивающая с одной стороны сохранение жидкого состояния крови, а с другой – предупреждение и остановку кровотечений. n
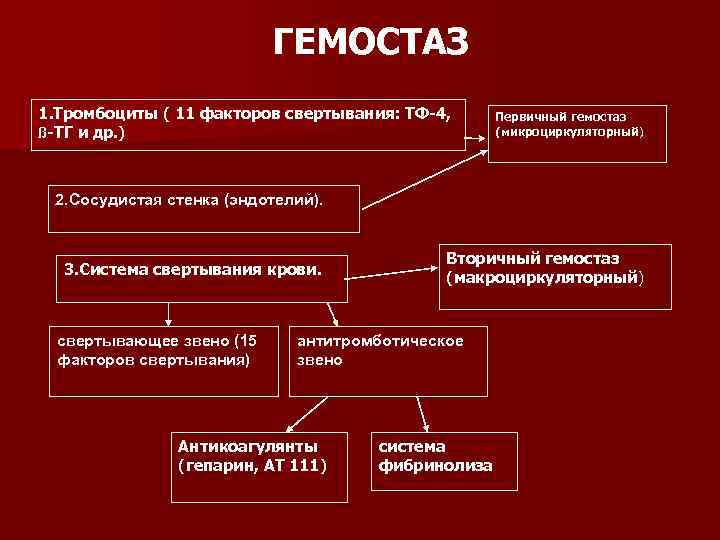
ГЕМОСТАЗ 1. Тромбоциты ( 11 факторов свертывания: ТФ-4, ß-ТГ и др. ) Первичный гемостаз (микроциркуляторный) 2. Сосудистая стенка (эндотелий). 3. Система свертывания крови. свертывающее звено (15 факторов свертывания) Вторичный гемостаз (макроциркуляторный) антитромботическое звено Антикоагулянты (гепарин, АТ 111) система фибринолиза

Сосудистая стенка – гемостатический механизм определяет прежде всего эндотелий, обладающий рядом свойств, но прежде всего – несмачиваемости (кровь скатывется , отталкиваясь). Кроме этого, эндотелиальная клетка способна вырабатывать массу веществ, регулирующих гемостаз (простациклин, антитромбин III, тканевый активатор фибринолиза, тканевый тромбопластин и ряд других факторов). n Тромбоциты – от 150 до 350*10 9/л. Содержат 11 факторов свертывания (ТФ-4, в. ТГ и др). Находятся в виде активированных и неактивированных форм. n Сосудистая стенка и тромбоциты образуют первичный или микроциркуляторный гемостаз. n

ГРУППЫ ГЕМОРРАГИЧЕСКИХ ДИАТЕЗОВ. n n n Тромбоцитопатии – геморрагические диатезы, обусловленные нарушением тромбоцитопоэза (тромбоцитарного гемостаза). Коагулопатии – геморрагические диатезы, обусловленные нарушением свертываемости крови и фибринолиза (когуляционного гемостаза). Вазопатии – геморрагические диатезы, обусловленные поражением сосудистой стенки.

ТИПЫ ГЕМОРРАГИЧЕСКОЙ ГЕМОСТАЗИОПАТИИ (Баркаган З. С. ) n n n Гематомный (макроциркуляторный) Петехиально-пятнистый (микроциркуляторный) Смешанный (микроциркуляторныймакроциркуляторный) Васкулитно-пурпурный Ангиоматозный

Гематомный или макроциркуляторный тип. n Преобладают массивные, глубокие, болезненные кровоизлияния в мышцы, крупные суставы, в подкожную и забрюшинную клетчатку, в серозные оболочки и другие ткани. Характерен прежде всего для нарушений 1 фазы коагуляции. Чаще всего диагностируется наследственная коагулопатия – гемофилия. Приобретенная кровоточивость наиболее часто возникает после передозировки гепарина или появления в крови циркулирующих иммунных антиоксидантов.

Петехиально-пятнистый (микроциркуляторный). n n Мелкоточечные кровоизлияния в кожу и слизистые оболочки, петехии, кровоподтеки разной величины и давности, но безболезненные и ненапряженные. . Наряду с этим как правило отмечается кровоточивость слизистых оболочек. Кровоизлияния возникают от ничтожного повреждения микрососудов. Данный тип характерен для тромбоцитопений, тромбоцитопатий, дефицита факторов 2, 5, 7 и 10, гипо- и дисфибриногенемии, передозировке антикоагулянтов непрямого действия, дефицита витамина К.

Смешанный (микроциркуляторныймакроциркуляторный). n Проявляется возникновением петехий, кровоточивостью слизистых и образованием гематом. Характерен для ДВС-синдрома, болезни Виллебранда, передозировке антикоагулянтов непрямого действия.

Васкулитно-пурпурный n Прежде всего обусловлен воспалением микрососудов. Основное заболевание – геморрагический васкулит.

Ангиоматозный тип n Кровотечения вследствии нарушений (чаще врожденных) сосудистой стенки. Наиболее ярко эти нарушения проявляются при болезни Рандю. Ослера.
Патология Тромбоцитов n -тромбоцитопения n -тромбоцитопатия

n n Тромбоцитопении – группа заболеваний с количеством тромбоцитов менее 150*10 9 ( обычно ниже 130*10), однако серьезные кровотечения возникают при тромбоцитах менее 100*10 9/л. Снижение тромбоцитов может быть обусловлено повышенным разрушением, повышенным потреблением, недостаточным образованием. Тромбоцитопении можно разделить на первичные и вторичные. Первичные тромбоцитопении носят иммунный характер.

Основные механизмы иммунных нарушений: аутоиммунный – антитела вырабатываются против собственных неизмененных антигенов n Гетероиммунный –антитела вырабатываютмся против чужого антигена, фиксированного на поверхности тромбоцита (лекарство или вирус). n

Аутоиммунная тромбоцитопеническая пурпура (идиопатическая, если нет явной причины) n Этиопатогенез. Считается, что в основе патологического разрушения эритроцитов лежит аутоиммунный срыв иммунологической толерантности к собственному антигену – антитела вырабатываются против собственного неизмененного антигена.
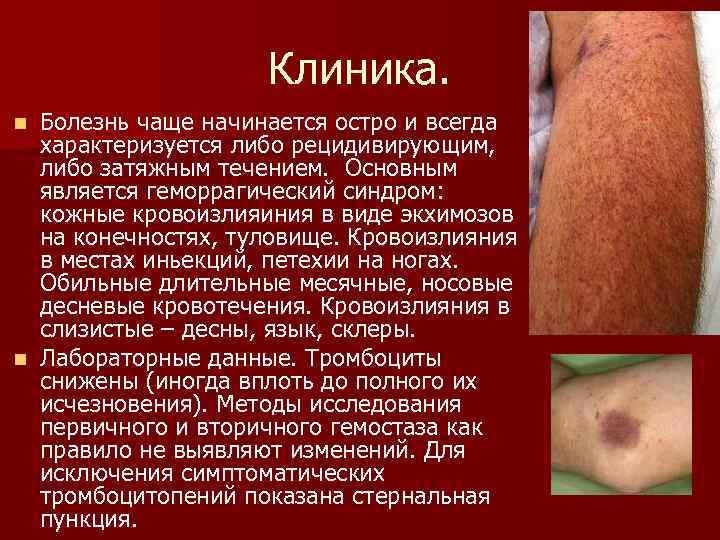
Клиника. Болезнь чаще начинается остро и всегда характеризуется либо рецидивирующим, либо затяжным течением. Основным является геморрагический синдром: кожные кровоизлияиния в виде экхимозов на конечностях, туловище. Кровоизлияния в местах иньекций, петехии на ногах. Обильные длительные месячные, носовые десневые кровотечения. Кровоизлияния в слизистые – десны, язык, склеры. n Лабораторные данные. Тромбоциты снижены (иногда вплоть до полного их исчезновения). Методы исследования первичного и вторичного гемостаза как правило не выявляют изменений. Для исключения симптоматических тромбоцитопений показана стернальная пункция. n

КРИТЕРИИ АУТОИММУННОЙ (ИДИОПАТИЧЕСКОЙ) ТРОМБОЦИТОПЕНИЧЕСКОЙ ПУРПУРЫ (Баркаган З. С. ) n n n Отсутствие признаков болезни в раннем детстве. Отсутствие лабораторно-морфологических признаков наследственных форм тромбоцитопений. Отсутствие признаков болезни у кровных родственников. Выраженный эффект глюкокортикостероидов. Обнаружение антитромбоцитарных антител при помощи метода Диксона или других методов. Гемолитическая анемия с положительной пробой Кумбса (не обязательно).

Исключение других тромбоцитопений: n первичные гетероиммунные n вторичные иммунные : СКВ, РА, ревматизм, аутоиммунный тиреоидит, аутоиммунный гепатит, при токсикозе беременных и др. n вторичные неиммунные: лейкозы, метастазы рака в костный мозг, В-12 дефицитная анемия, болезнь Маркиафавы-Микели, ДВС-синдром n

Лечение Патогенетическая терапия аутоиммунных тромбоцитопений складывается из применения ГКС, спленэктомии, лечения иммунодепрессантами. n Начинают лечение всегда с назначения преднизолона в средней дозе 1 мг/кг веса. Если через 3 дня нет эффекта – доза повышается. Если тромбоцитов меньше 5 тыс. – то сразу назначается 2 мг/кг веса. n Лечение продолжается до полного эффекта (т. е. прекращения геморрагического синдрома и восстановления тромбоцитов) далее доза снижается с постепенной , медленной отменой. n

При неполном и нестабильном эффекте лечения кортикостероидными гормонами (обычно через 6 месяцев) предлагается спленэктомия. Более чем у 75% приводящая к практическому выздоровлению (10% частичный эффект). Причем эффект спленэктомии выше при хорошем ответе на предыдущее лечение преднизолоном. n В случае неэффективной спленэктомии и безрезультатного возврата к гормональной терапии – показана терапия цитостатическими иммунодепрессантами в сочетании с кортикостероидными гормонами (имуран 50 мг/кг – 35 мес, циклофосфан 200 мг/день, винкристин 1 -2 мг/м 2 в неделю). n

Другие варианты лечения при отсутствии эффекта от спленэктомии. n - в/вено гаммаглобулин 200 -400 мг/кгсут в течение 3 -5 дней (блокирует рецепторы макрофагов, и те не могут уничтожать тромбоциты). Однако эффект не гарантирован (лучше у детей) n -применение антирезусного иммуноглобулина Е (такое же действие) и интерферон. n

Гетероиммунные тромбоцитопении. При гетероиммуной тромбоцитопении вырабатываются антитела против чужого антигена, фиксированного на поверхности тромбоцитов (например лекарства или вируса), может иметь место изменение антигенной структуры тромбоцита. n Из лекарств, сособных вызывать гаптеновую тромбоцитопению известны хинидин, дигитоксин, ПАСК, сульфаниламиды, рифампицин, гипотиазид, соли золота, гепарин. n

n Клинические проявления начинаются через 2 -3 - суток после приема лекарства. Характерны петехиальные высыпания, носовые и маточные кровтотечения. Количество тромбоцитов снижается до единичных в препарате. Лечение в большинстве случаев не требуется. Необходимо отменить все лекарства, которые могут быть гаптенами.

n Тромбоцитопатии – нарушения гемостаза, обусловленные качественной неполноценностью или дисфункцией кровяных пластинок. n -наследственные n -приобретенные

n МКБ – 10 n D. 69. 1. Качественные дефекты тромбоцитов n - синдром Бернара-Сулье n - Болезнь Гланцмана n синдром серых тромбоцитов n тромбастения n тромбоцитопатия

синдром Бернара-Сулье – наследственное заболевание, главный признак – гигантские тромбоциты с нарушением своих адгезивных и агрегационных свойств. n Болезнь Гланцмана –отсутствует в оболочке тромбоцита комплекс 2 в и 3 а, что приводит к нарушению агрегации. Диагностика на молекулярном уровне. n синдром серых тромбоцитов наследственный дефицит альфа-гранул в тромбоцитах. Цитоплазма приобретает равномерно серую окраску. Тромбоциты увеличены. n

Кроме этого существует целый ряд других клинических синдромов и нарушений наследственного характера, проявлением которых могут быть так же тромбоцитопатия – это синдром Марфана, синдром Вискотта – Олдрича, Элерса-Данло, при альбинизме и др. n Наследственные тромбоцитопатии могут сопровождаться кровоточивостью различной степени тяжести. Часто наблюдаются петехии на коже, кровоточивость слизистых. Чрезмерные кровотечения наиболее опасны при хирургических вмешательствах. Однако и спонтанная кровоточивость также может закончиться фатально. n

Приобретенные нарушения функции тромбоцитов. n n n Могут возникать при достаточно большом количестве заболеваний: гемобластозы, уремия, цирроз печени, опухоли, ДВС-с, лучевая болезнь и др. Можно выделить отдельно лекарственную и токсическую тромбоцитопении. Многие лекарства вызывают такие изменения метаболизма тромбоцитов и их функции, которые удлиняют время кровотечения и увеличивают риск развития геморрагий при операциях, травмах и других ситуациях. Наиболее распространенное и известное лекарство, вызывающее такие нарушения – аспирин. Кроме НПВС – пенициллин, цефалоспорины, в-адреноблокаторы, курантил, транквилизаторы. цитостатики, после приема алкоголя.

n Клинические проявления тромбоцитопатий приобретенного характера могут составлять разные варианты геморрагического синдрома, хотя большинство форм приобретенных тромбоцитопатий сами по себе не приводят к серьезным кровотечениям. В целом, тромбоцитопатии часто своевременно не диагностируются и больные долгое время безуспешно лечатся у стоматологов, гинекологов, отоларингологов, подвергаются нередко необоснованным медицинским манипуляциям. Появление на фоне нормального или нерезко сниженного содержания тромбоцитов – геморрагического синдрома всегда должно наводить на мысль о тромбоцитопатии.

n Диагностика тромбоцитопатий базируется на комплексном исследовании микроциркуляторного гемостаза (тромбоцитарного компонента) – количество тромбоцитов, тесты на агрегацию тромбоцитов, адгезивную активность тромбоцитов, длительность кровотечения по Айви, определение активности тромбоцитарных факторов 3 и 4. В большинстве случаев достаточным является проведение простых и доступных анализов.

Лечение. При ведении больных особое внимание уделяется устранению всех воздействий, которые могут спровоцировать или усилить у больного кровоточивость. Запрещается прием алкоголя. Из рациона исключают все блюда, содержащие уксус и продукты домашнего консервирования, приготовленные с использованием салицилатов. n Е-аминокапрновая кислота –значительно снижает кровоточивость при многих тромбоцитопатиях, в дозе 8 -12 г в сутки. Обычно назначается внутрь, суточную дозу делят на 6 -8 частей (первая доза может быть ударной – двойной). В/венное введение только по ургентным показаниям. n

Коагулопатии – заболевания, обусловленные нарушением коагуляционного (вторичного) гемостаза. n n n Разделяются на наследственные и приобретенные. МКБ-10 D. 66. Наследственный дефицит фактора YIII ( гемофилия А) D. 67. Наследственный дефицит фактора IX ( болезнь Кристмасса, гемофилия В) D. 68. Другие нарушения свертываемости D. 68, 0. Болезнь Виллебранда D. 68. 1. Наследственный дефицит фактора XI ( гемофилия С) D. 68. 2. Наследственный дефицит других факторов свертывания

Гемофилия – наследственная коагулопатия, обусловленная дефицитом факторов свертывания. Встречается у мужчин, у женщин описаны единичные случаи. Заболевание наследуется по рецессивному типу, сцепленному с Ххромосомой. n Частота в разных странах колеблется от 6, 6 до 18 на 100000 жителей мужского пола. В Белоруссии примерно 650 гемофиликов (А 77%, В-18%, С-7%). n

Клиника. При гемофилии преобладает гематомный тип кровоточивости (кровоизлияния в суставы, под кожу, мышцы, обильные и длительные кровотечения при травмах). n Первое указание на болезнь – длительная кровоточивость из пупочной ранки. Последующие проявления зависят от тяжести гемофилии (уровня фактора VIII, который определяется в процентах к средней норме). Как правило, на первый план выступают геморрагии в крупные суставы конечностей (коленные, локтевые, голеностопные). Формы поражения разные – начиная с острого гемартроза и до развития вторичного ревматоидного синдрома. n
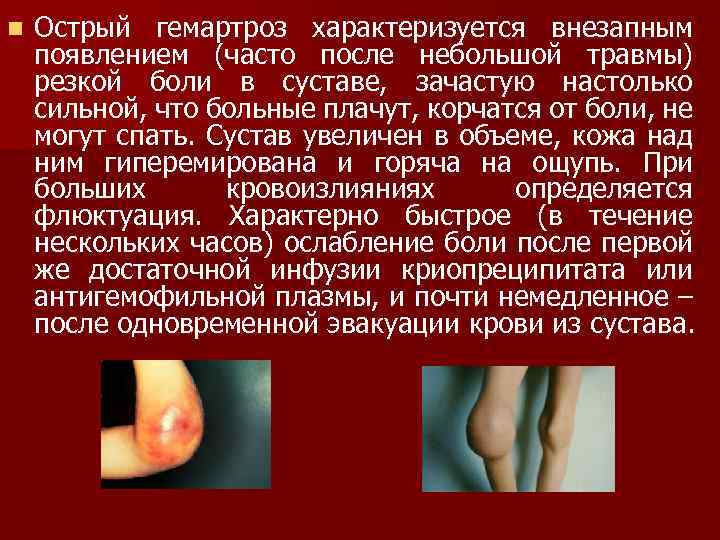
n Острый гемартроз характеризуется внезапным появлением (часто после небольшой травмы) резкой боли в суставе, зачастую настолько сильной, что больные плачут, корчатся от боли, не могут спать. Сустав увеличен в объеме, кожа над ним гиперемирована и горяча на ощупь. При больших кровоизлияниях определяется флюктуация. Характерно быстрое (в течение нескольких часов) ослабление боли после первой же достаточной инфузии криопреципитата или антигемофильной плазмы, и почти немедленное – после одновременной эвакуации крови из сустава.

При гемофилии чрезвычайно тяжелы и опасны обширные и напряженные подкожные, межмышечные, субфасциальные и забрюшинные гематомы. Такие гематомы сдавливают окружающие ткани, могут инфицироваться, приводя к тяжелым осложнениям. n Серьезную терапевтическую проблему при гемофилии создают обильные и упорные почечные кровотечения (14 -30%). n Профузные желудочно-кишечные кровотечения при гемофилии могут быть спонтанными, но часто они обусловлены приемом препаратов, вызывающих эрозирование слизистой оболочки желудка. n Кровоизлияния в головной и спинной мозг и их оболочки почти всегда связаны либо с травмами, либо с приемом анальгетиков. n
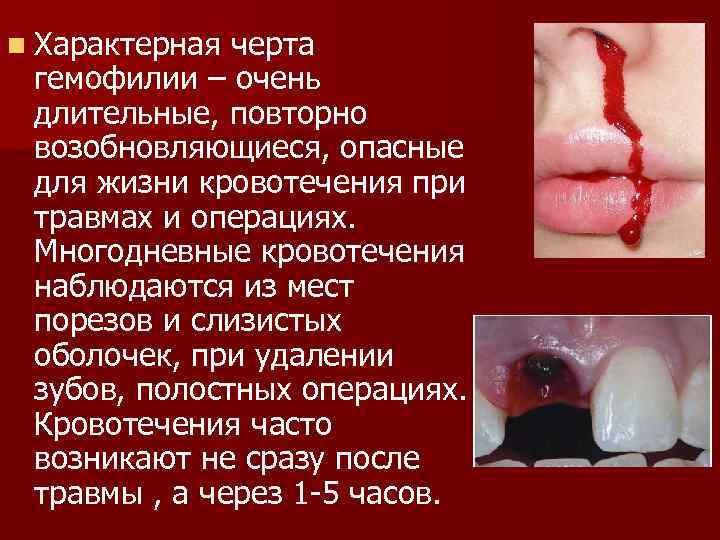
n Характерная черта гемофилии – очень длительные, повторно возобновляющиеся, опасные для жизни кровотечения при травмах и операциях. Многодневные кровотечения наблюдаются из мест порезов и слизистых оболочек, при удалении зубов, полостных операциях. Кровотечения часто возникают не сразу после травмы , а через 1 -5 часов.

n Осложнения (внегеморрагические) n Иммунные n -появление ингибиторной гемофилии n -вторичный ревматоидный синдром n -тромбоцитопения и лейкопения n -гемолитическая анемия n -вирусный гепатит и ВИЧ

n Диагноз. Гемофилия должна быть заподозрена во всех случаях, когда имеется гематомный тип кровоточивости с поражением опорно-двигательного аппарата, а также при упорных поздних кровотечениях вследствие травм и хирургических вмешательств. Для ориентировочной диагностики решающее значение имеет выявление гипокоагуляции в таких общих пробах, как парциальное тромбопластиновое время с кефалином и аутокоагуляционный тест. Показатели тромбинового и протромбинового времени остаются нормальными. Для окончательной диагностики определяются концентрация в плазме факторов VIII и IХ. Дифференциация гемофилии А и В осуществляется путем корректировочных проб (добавление к плазме антигемофилического глобулина А, т. е. фактора VIII, или гемофилического глобулина В, т. е. фактора IХ). Соответственно и гемофилии С (т. е. фактора ХI).

n Гемофилию следует дифференцировать от болезни Виллебранда. Последняя является семейнонаследственной формой геморрагического диатеза, обусловленного врожденным дефицитом в плазме больных двух факторов – фактора VIII и антигеморрагического сосудистого фактора Виллебранда. Геморрагический синдром при болезни Виллебранда по течению может не отличаться от гемофилии, хотя заболевание встречается у лиц обоего пола, чаще у женщин. Характерны кровоизлияния в кожу при надавливании, реже, чем при гемофилии бывают гемартрозы, наконец при ангиогемофилии резко удлиняется время кровотечения, чего не бывает при гемофилии. Кроме дефицита фактора VIII, в крови уменьшено содержание сосудистого фактора.

Лечение. Основным методом лечения гемофилии является заместительная терапия. Следует помнить, что фактор VIII лабилен и практически не сохраняется в консервированной крови и нативной плазме. Поэтому для заместительной терапии пригодны только трансфузии свежеприготовленной и еще теплой крови или прямые гемотрансфузии от донора к больному, а также гемопрепараты, приготовленные с соблюдением условий сохранения фактора VIII (антигемофильная плазма, криопреципитат, концентраты фактора VIII). n Наиболее эффективны при гемофилии криопреципитат и фирменные концентраты ф. VIII, содержащие в значительном количестве фактор VIII, фактор Виллебранда, , фибриноген и фактор ХIII. n

n n n Дозируются все антигемофилические препараты в единицах: за 1 ед. активности принимается то количество ф. VIII, которое содержится в 1 мл «усредненной» донорской плазмы, т. е. плазмы со 100% содержанием антигеморрагического глобулина. Например 1000 ЕД – 1 литр плазмы. Для более точного дозирования существуют различные формулы. Схема подбора доз препаратов фактора VIII: При умеренных геморрагических нарушениях – 15 -20 ЕД/кг в сутки (криопреципитат) При тяжелых гемартрозах, подкожных и межмышечных гематомах, удалении нескольких зубов – 35 -40 ЕД/кг сут. При профузных кровотечениях, больших травмах с кровотечениями – 60 -100 ЕД/кг в сут.

Приобретенные коагулопатии. n n n n По МКБ-10: D. 68. 3. Геморрагические нарушения, обусловленные циркулирующими в крови антикоагулянтами гипергепаринемия повышение содержания антител анти YIIIa, IXa, XIa. D. 68. 4. Приобретенный дефицит факторов свертывания заболевания печени недостаток витамина К D. 68. 8. Другие уточненные нарушения свертываемости ( присутствие ингибитора СКВ)

Коагулопатии лекарственного генеза. Гипергепаринемия. Гепарин может вызвать локальные и генерализованные геморрагии. Генерализованное действие связано либо с его передозировкой, либо с наличием каких-то нераспознанных фоновых нарушений гемостаза. Геморрагический синдром при гепаринемии развивается достаточно редко. Серьезную опасность этот препарат представляет лишь тогда, когда его назначают больным с уже имеющимся кровотечением (скрытым) или наличии других процессов, легко осложняющихся геморрагиями (ЯБ, эрозии, легочное кровотечение –у больных с бронхоэктазами и кавернами, застое в малом кругу кровообращения; кровотечения из вен пищевода – при циррозах печени, кровоизлияния в мозг у больных АГ). n Лечение. Уменьшение дозировки гепарина или отмена быстро нормализуют гемостаз. Для ускорения может быть введен протаминсульфат – на каждые 85 ЕД гепарина вводят внутривенно 0, 25 -0, 5 мг протаминсульфата в 1% растворе. n

Повышение содержания антител –анти VIIIа, IХа, ХIа. Речь идет о иммунных ингибиторах факторов свертывания (физиологических антикоагулянтов), возникающих при гемофилии, после родов и во время беременности, при иммунных заболеваниях, при опухолях, нередко беспричинно. n Заболевание проявляется как гемофилия, но важно отличать эту патологию, так как лечебные мероприятия используемые в лечении гемофилии, здесь могут быть не эффективны (плазма, криопреципитат – иммунный ингибитор дезактивирует факторы). Следует дифференцировать от ДВС-синдрома и витамин К- зависимых коагулопатий. Уточняется диагноз количественным определением титра ингибитора. n

Лечение иммунных коагулопатий n -плазмоферез n -криопреципитат n -преднизолон n -иммунодепрессанты n

комплексный дефицит К-витаминзависимых факторов- нарушение синтеза в гепатоцитах и снижение . n n n концентрации в плазме факторов VII, IХ, Х, II основные патогенетические варианты этого синдрома: обусловленный недостаточным образованием в кишечнике и вследствие этого недостаточное поступление в организм витамина К (кишечный дисбактериоз, энтеропатии с профузными поносами) недостаточное всасывание витамина К, вследствие прекращения поступления желчи в кишечник. нарушение конечного этапа образования Квитаминзависимых факторов свертывания вследствии вытеснения витамина К из метаболизма его конкурентными антагонистами непрямого действия – кумаринами, фенилином и др. поражение печени (циррозы, гепатиты)

n n n Клиника: могут быть все проявления геморрагического синдрома –гематомы, кровотечения… Диагностика: наиболее распространенным и апробированным методом диагностики является протромбиновый тест Квика (II, VII, Х факторы) и аутокоагуляционный тест (IХ). Лечение: в/вено или внутримышечно препараты витамина К (викасол 20 -30 мг/день) В тяжелых случаях – до 60 мг/сут. - СЗП -преднизолон 40 мг/сут (потенцирует викасол)

Вазопатии n -наследственные n -приобретенные

n n n 4 группы врожденных 1. собственно геморрагические ангиодисплазии (болезнь Рандю-Ослера, синдром Луи-Бар, болезнь Фабри) 2. гемангиомы 3. формы с наследственной неполноценностью соединительной ткани, часто сочетающиеся с другими нарушениями гемостаза 4. комбинированные аномалии

n Геморрагическая телеангиэктазия (болезнь Рандю-Ослера) – характеризуется очаговым истончением стенок и расширением просвета микрососудов, неполноценным локальным гемостазом. Кровоточивость связана как с малой резистентностью и легкой ранимостью сосудистой стенки в локусах ангиэктазии, так и с нарушением в этих участках агрегации и адгезии тромбоцитов.

n Клиника складывается из появления на коже и слизистых телеангиэктазий разнообразных форм, бледнеющих при надавливании и вновь наполняющихся кровью после прекращения давления, и кровоточивостью – чаще носовые кровотечения. , но могут быть и другие локализации.
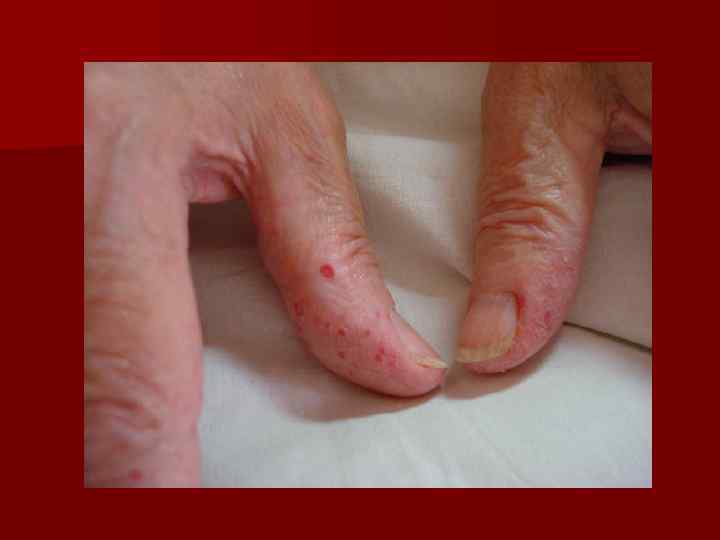

n Лечение заключается в основном в купировании носовых кровотечений – лучше всего орошением полости носа охлажденным раствором 5 -8% еаминокапроновой кислоты. Нежелательна тугая тампонада – после снятия которой кровотечение может возобновиться с большей силой. Препараты влияющие на гемостаз, как правило не эффективны.

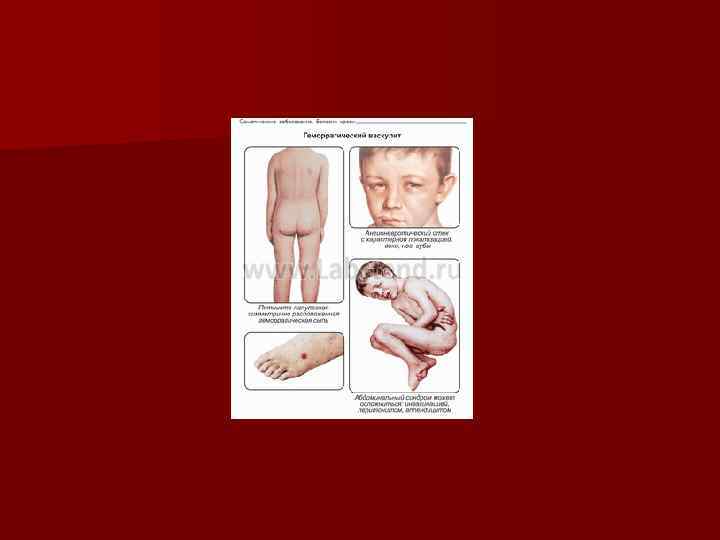
Приобретенные вазопатии. геморрагический васкулит (Шенлейн-Геноха) n Геморрагический васкулит относиться к иммунокомплексным заболеваниям, при которых микрососуды подвергаются асептическому воспалению с более или менее глубокой деструкцией стенок, тромбированием и образованием экстравазатов вследствие повреждающего действия циркулирующих иммунных комплексов и активированных компонентов системы комплемента. n

n n n n n Провоцировать заболевание могут инфекции, прививки, пищевая и лекарственная аллергия, охлаждение. Часто провоцирующий фактор не выявляется. Выделяют первичный и вторичный геморрагический васкулит. В клинике принято различать следующие основные синдромы: -кожный -суставной -абдоминальный -почечный -мозговой -легочной -сердечный

Кожный синдром – почти 100%. Проявляется возникновением на коже папулезно-геморрагической сыпи, приподнимающейся над поверхностью кожи. Эти элементы имеют размеры 2 -5 мм с тенденцией к слиянию. При надавливании элементы сыпи не исчезают. Сыпь всегда симметрична (голени, предплечья, ягодицы, живот, лицо – исключительно редко). Сыпь оставляет после себя длительно сохраняющуюся пигментацию. n Весьма патогномоничен ортостатизм: возобновление и усиление высыпаний в вертикальном положении, после длительного стояния и ходьбы. Кожный синдром наиболее характерен для взрослых, может персистировать годами, до 10 -15 лет, без присоединения других симптомов. n
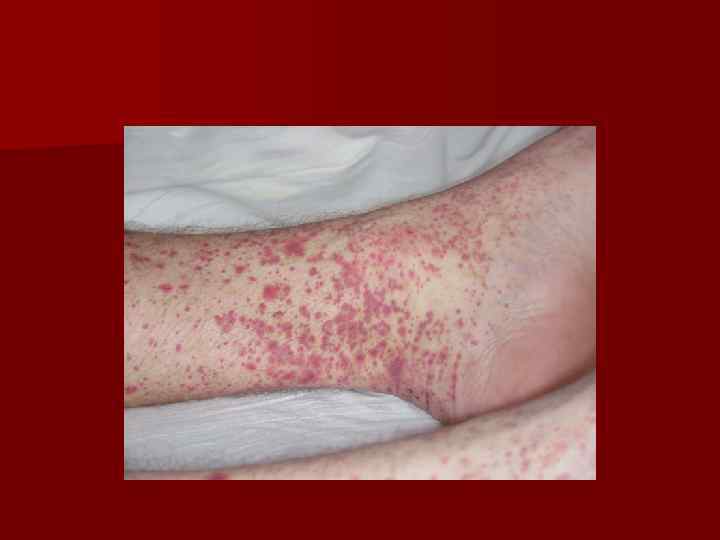
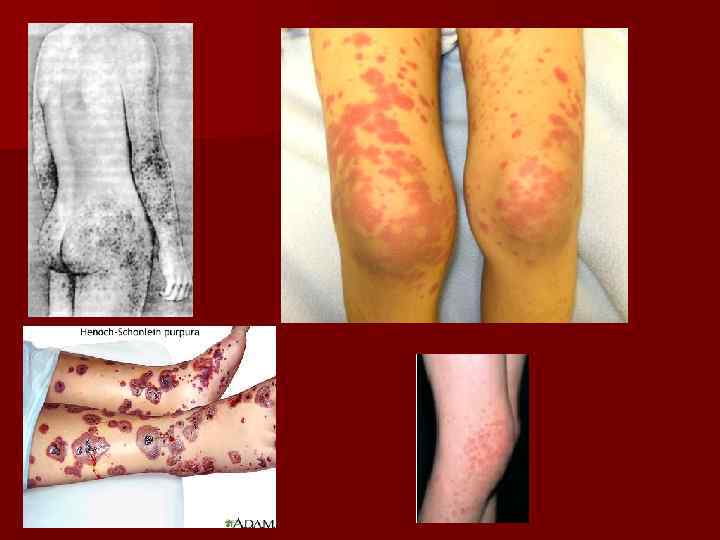

Суставной синдром. Возникает часто вместе с кожным. Поражаются крупные суставы, обычно симметрично (голеностопные, коленные, реже локтевые). Характерна отечность, болезненность суставов, летучесть болей. n Абдоминальный синдром –наиболее часто у детей. Проявляется схваткообразными болями в животе, может быть свежая кровь в кале. Рвота с примесью крови, понос. Эта симптоматика обусловлена кровоизлияниями в стенку кишки и тромбозами мелких сосудов брыжейки. У значительной части больных абдоминальный синдром длится 2 -3 дня и затем купируется на фоне адекватной терапии, что помогает в непростой дифференцировке от хирургических заболеваний органов брюшной полости. n Почечный синдром протекает по типу острого или хронического гломерулонефрита, часто с длительной персистенцией, без нарушения функции почек. Развитие ОПН очень редко (1 -3%), исход в ХПН – около 5%. n

n n n Лечение. Режим постельный 10 -14 дней. Диета – гипоаллергенная, при абдоминальном синдроме голод на 2 -3 дня. Медикаментозное лечение. Гепаринотерапия – базисный метод. Рекомендуется 300 ЕД/кг массы тела в сутки. Предпочтительно комбинировать п/кожное введение (3 -4 раза) с внутривенным (лучше с 200 -300 мл СЗП – 5 тыс ЕД за 30 -40 минут). Контроль гепаринотерапии осуществляется по АКТ или АЧТВ. Назначаются также дезагреганты – курантил (0, 15/сут), трентал (10 -20 мг/мкг); корректоры микроциркуляторных нарушений – реополиглюкин 400, 0 в/вено через день № 5 -10; НПВП – как ингибиторы синтеза простагландинов, активирующих агрегацию тромбоцитов (вольтарен, индометацин). При абдоминальном, почечном и генрализованном кожно-некротическом синдроме показаны ингибиторы протеаз – контрикал 20 -40 тыс. 2 раз/сут в/вено капельно.

При выраженном воспалительном компоненте (увеличение фибриногена, а 2 -глобулина, СОЭ) могут проводиться кратковременные 5 дневные курсы преднизолонотерапии 0. 5 -0, 7 мг/кг-сут с перерывами 5 дней. n При плохо поддающихся терапии хронических формах с высокой криоглобулинемией – показано проведение курсов лечебного плазмафереза. n

n n n К приобретенным формам вазопатий можно также отнести достаточно редкие заболевания – тромботическая тромбоцитопеническая пурпура (болезнь Мошковиц); гемолитико – уремический синдром (Гассера) и микроангиопатическая гемолитическая анемия. К этой же группе следует отнести т. н. приобретенные сосудистые пурпуры (неаллергические) По МКБ-10 -простая -сенильная

Простая – характеризуется неспровоцированными периодически усиливающимися появлением у девушек и женщин молодого и среднего возраста синячковых высыпаний на ногах, реже туловище. Синячки быстро подвергаются обратному развитию. Функция тромбоцитов обычно нормальная или слегка нарушена, коагуляционных нарушений нет. Болезнь безопасна. Лечение не разработано. Седативная терапия. n Старческая пурпура (сенильная) n Развивается старше 70 -75 лет вследствие истончения кожи и уменьшения в микрососудах коллагена. Пурпура проявляется четко очерченными обширными с неровными краями синяками и темными пигментными пятнами на открытых частях тела – тыле кистей и предплечий. менее крупными – в области лица, шеи, затылка. Венепункции ведут к появлению обширных синяков. . Функция тромбоцитов не нарушена. n
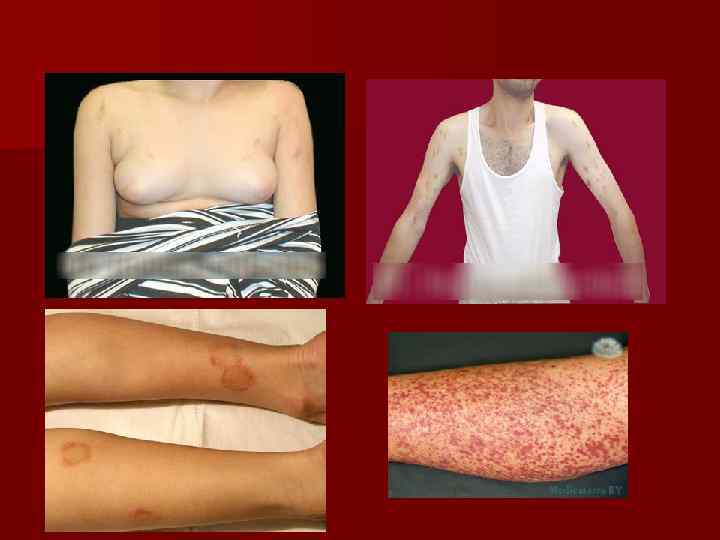

n Другие приобретенные пурпуры. Идиопатическая геморрагическая саркома Капоши –гистиоцитарная опухоль с образованием безболезненных кожных узелков ярко красного цвета на конечностях. В последующем возникает малигнизация процесса с метастазированием. n Застойная пурпура с гемосидерозом n Стероидная пурпура - при длительном лечении ГКС возникают изменения в коже и стенках сосудов из-за подавления пролиферации фибробластов и снижения синтеза коллагена и мукополисахаридов. n

n Синдром диссеминированного внутрисосудистого свертывания крови (ДВС-с) –сложный патологический синдром, где наряду с массивным свертыванием крови, ведущем к блокаде микроциркуляции в жизненно важных органах, может возникнуть состояние частичной или полной несворачиваемости крови с развитием тяжелых геморрагических осложнений.

n n n n n Причины ДВС-синдрома Инфекции Все виды шока Острый внутрисосудистый гемолиз Опухоли Травматические хирургические вмешательства Акушерско-гинекологическая патология Травмы Трансплантация органов и тканей Острые и подострые воспалительно-некротические и деструктивные процессы Сердечно-сосудистая патология Иммунные и иммуннокомплексные болезни Выраженные аллергические реакции лекарственного генеза Тромботическая тромбоцитопеническая пурпура Массивные трпансфузии и реинфузии крови Отравления гемокоагулирующими змеиными ядами Синдром повышенной вязкости крови Лекарственные ятрогенные формы

Патогенез ДВС-синдрома. n n n В основе – интенсивное и длительное активирование коагуляционного потенциала крови этиологическими факторами. Выделяют 4 основных механизма активации свертывания при ДВС: избыточное попадание в кровоток тканевого тромбоплатстина и тромбопластиновой субстанции (отслойка плаценты, ожоги, травмы, разможжение тканей, укусы змей, некроз органов, острый лейкоз) повреждение эндотелия – васкулиты, атеросклероз застой крови – гигантская гемангиома, недостаточное кровоснабжение, портальная гипертензия (сладжсиндром) сочетание ряда факторов

В итоге возникает стойкая гиперкоагуляция, являющаяся 1 стадией ДВС-синдрома. Активизация факторов свертывания приводит к образованию тромбина (важнейший признак ДВС), который расщепляет фибриноген с образованием фибрина – тромб. n В ходе образования тромбов происходит снижение факторов свертывания, фибриногена и тромбоцитов – возникает нормокоагуляция (2 стадия). n В последующем, если процесс развивается дальше, то возникает коагулопатия потребления + продукты фибринолиза – кровь не сворачивается – гипокоагуляция (3 стадия) n 4 стадия – восстановление. n

Клиника. Основные проявления: -геморрагический синдром -гипотония -тромбозы Геморрагический синдром может быть локальным (из ран, язв ЖКТ) и распространенным (гематомы, профузные кровотечения из ЖКТ, легочные кровотечения) n Блокада микроциркуляции в органах (тромбозы): легкие – очень часто (ОДН), почки (ОПН), надпочечники, гипофиз… n Гемокагуляционный шок. n n n

n n n n n ЛАБОРАТОРНАЯ ДИАГНОСТИКА ДВСсиндрома тромбоциты ТФ-4 АТ III фибриноген ПДФ паракоагуляционные тесты повреждение и фрагментация эритроцитов эхитоксовый тест склеивания стафилококков

n НАБОРЫ ХАРАКТЕРНЫХ ТЕСТОВ вероятность ДВС n - тромбоциты ( сниж. ) + ПДФ ( повыш. ) + паракоагуляц. тесты(+) 97, 5% n - паракоагуляц. тесты(+) + ПДФ (повыш. ) + ТФ-4 ( повыш. ) 97, 5% n - глубокая гипокоагуляция + тромбоциты ( снижены) + ПДФ ( пов. ) 98 %

n Лечение ДВС n -коррекционно-заместительная терапия n -гепаринотерапия n -улучшение микроциркуляции n -лечебный плазмоферез

n n n n СЗП – 600 -800 мл в/вено струйно повторно через 68 часов по 300 -400 мл -переливание свежей крови, эритроцитарной массы, тромбоцитарной массы 2. Гепарин от 400 до 2000 ЕД/час в/вено постоянно. 3. Реполиглюкин, трентал 4. Плазмоферез Если преобладает геморрагический вариант + трасилол 10*5 ЕД и др. ингибиторы протеаз При тромбоэмболиях + тромболитики – стрептокиназа 500 тыс ЕД Хорошо – лечебный плазмаферез
Геморрагические диатезы.ppt