Геморрагические диатезы.ppt
- Количество слайдов: 131
 Геморрагические диатезы Доцент доктор медицинских наук Павлович И. М.
Геморрагические диатезы Доцент доктор медицинских наук Павлович И. М.
 Система гемостаза n Сосудисто-тромбоцитарный гемостаз одна из систем, реализующих гемостаз в организме, т. е. обеспечивает сохранение жидкого состава крови, предупреждает кровотечение или останавливает его путем поддержания структурной целостности стенок кровеносных сосудов и достаточно быстрого их тромбирования в случае повреждения.
Система гемостаза n Сосудисто-тромбоцитарный гемостаз одна из систем, реализующих гемостаз в организме, т. е. обеспечивает сохранение жидкого состава крови, предупреждает кровотечение или останавливает его путем поддержания структурной целостности стенок кровеносных сосудов и достаточно быстрого их тромбирования в случае повреждения.

 Наиболее употребительные наименования I Фибриноген II Протромбин III Тканевой тромбопластин, тканевой фактор IV Ионы кальция V Проакцелерин, лабильный фактор VII Проконвертин, стабильный фактор VIII Антигемофильный глобулин IX Плазменный компонент тромбопластина, фактор Кристмаса, антигемофильный фактор В. X Фактор Стюарта-Прауэра, протромбиназа XI Плазменный предшественник тромбопластина XII Фактор Хагемана, контактный фактор. XIII Фибринстабилизирующий фактор
Наиболее употребительные наименования I Фибриноген II Протромбин III Тканевой тромбопластин, тканевой фактор IV Ионы кальция V Проакцелерин, лабильный фактор VII Проконвертин, стабильный фактор VIII Антигемофильный глобулин IX Плазменный компонент тромбопластина, фактор Кристмаса, антигемофильный фактор В. X Фактор Стюарта-Прауэра, протромбиназа XI Плазменный предшественник тромбопластина XII Фактор Хагемана, контактный фактор. XIII Фибринстабилизирующий фактор
 Имеется два различных механизма активации свертывания крови. Один обозначается как внешний механизм, поскольку запускается поступлением из тканей или из лейкоцитов крови тканевого фактора (фактор III). При взаимодействии с фактором VII , быстро активируется Х фактор, который трансформирует протромбин (II) в тромбин (IIa), а тромбин в свою очередь преобразует фибриноген (I) в фибрин (Is). Второй путь активации называется внутренним, он начинается с активации XII фактора. Это возникает вследствие разных причин - контакт крови с поврежденной сосудистой стенкой, с измененными клеточными мембранами, под влиянием адреналина или протеаз. Далее процесс идет по каскаду: протромбин переходит в тромбин, а тот в свою очередь переводит фибриноген в фибрин и образуется тромб.
Имеется два различных механизма активации свертывания крови. Один обозначается как внешний механизм, поскольку запускается поступлением из тканей или из лейкоцитов крови тканевого фактора (фактор III). При взаимодействии с фактором VII , быстро активируется Х фактор, который трансформирует протромбин (II) в тромбин (IIa), а тромбин в свою очередь преобразует фибриноген (I) в фибрин (Is). Второй путь активации называется внутренним, он начинается с активации XII фактора. Это возникает вследствие разных причин - контакт крови с поврежденной сосудистой стенкой, с измененными клеточными мембранами, под влиянием адреналина или протеаз. Далее процесс идет по каскаду: протромбин переходит в тромбин, а тот в свою очередь переводит фибриноген в фибрин и образуется тромб.
 Противосвертывающая и фибринолитическая системы Образующиеся вторично в процессе Физиологические анти протеолиза: коагулянты, -антитромбин I образующиеся независимо от -продукты деградации фибриногена свертывания крови, фибринолиза: - антитромбин III -гепарин n Лизис фибрина в организме осуществляется - альфа-1 -антитрипсин фибринолитической или - альфа-2 -макроглобулин плазминовой системой. Основной компонент ее - фибринолизин или плазмин, который содержится в плазме в виде профермента плазминогена. Кроме того, существует система неферментативного фибринолиза.
Противосвертывающая и фибринолитическая системы Образующиеся вторично в процессе Физиологические анти протеолиза: коагулянты, -антитромбин I образующиеся независимо от -продукты деградации фибриногена свертывания крови, фибринолиза: - антитромбин III -гепарин n Лизис фибрина в организме осуществляется - альфа-1 -антитрипсин фибринолитической или - альфа-2 -макроглобулин плазминовой системой. Основной компонент ее - фибринолизин или плазмин, который содержится в плазме в виде профермента плазминогена. Кроме того, существует система неферментативного фибринолиза.
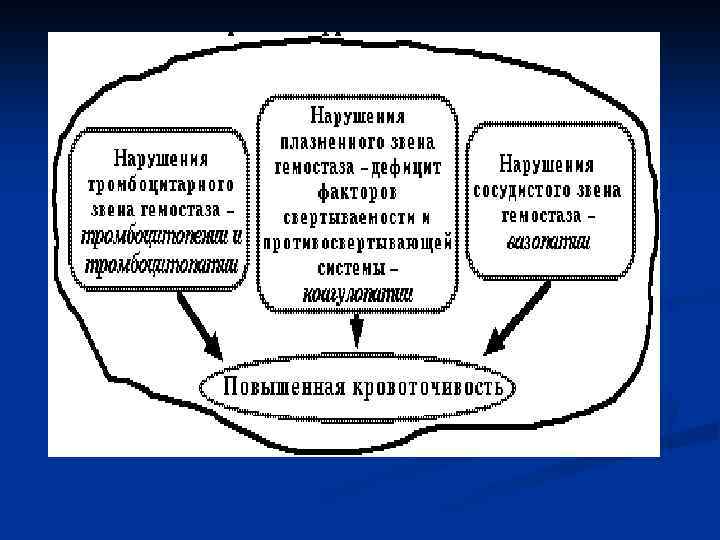
 Геморрагический диатез это синдром, основными клиническими признаками которого являются повышенная кровоточивость, склонность к повторным кровотечениям и кровоизлияниям, самопроизвольным или после незначительных травм. n Можно выделить три основных пути патогенеза геморрагического диатеза (см. схему) n
Геморрагический диатез это синдром, основными клиническими признаками которого являются повышенная кровоточивость, склонность к повторным кровотечениям и кровоизлияниям, самопроизвольным или после незначительных травм. n Можно выделить три основных пути патогенеза геморрагического диатеза (см. схему) n
 Сосудисто-тромбоцитарный гемостаз. Общие положения. У здорового человека кровотечение из мелких сосудов при их повреждении останавливается за 1– 3 мин. Это происходит, главным образом, за счет адгезии и агрегации тромбоцитов и, в меньшей степени, спазма микрососудов. Пусковую роль в этом процессе играет повреждение стенок кровеносных сосудов и обнажение субэндотелиальных тканевых структур, в частности, коллагена
Сосудисто-тромбоцитарный гемостаз. Общие положения. У здорового человека кровотечение из мелких сосудов при их повреждении останавливается за 1– 3 мин. Это происходит, главным образом, за счет адгезии и агрегации тромбоцитов и, в меньшей степени, спазма микрососудов. Пусковую роль в этом процессе играет повреждение стенок кровеносных сосудов и обнажение субэндотелиальных тканевых структур, в частности, коллагена
 Под действием коллагена и содержащегося в субэндотелии так называемого фактора Виллебранда происходит быстрая активация тромбоцитов, которые, изменяют свою форму, набухают и образуют шиповидные отростки
Под действием коллагена и содержащегося в субэндотелии так называемого фактора Виллебранда происходит быстрая активация тромбоцитов, которые, изменяют свою форму, набухают и образуют шиповидные отростки
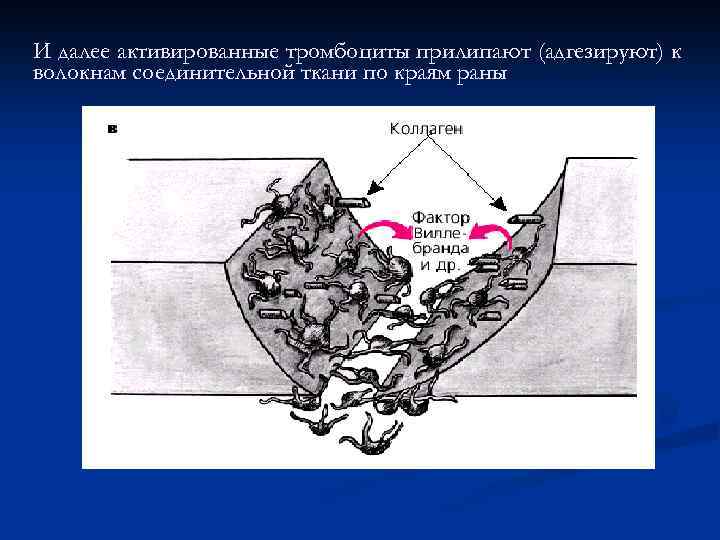 И далее активированные тромбоциты прилипают (адгезируют) к волокнам соединительной ткани по краям раны
И далее активированные тромбоциты прилипают (адгезируют) к волокнам соединительной ткани по краям раны
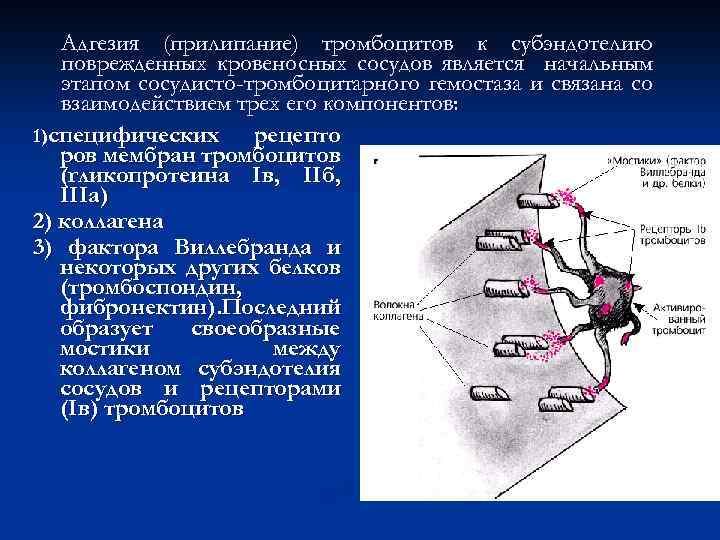 Адгезия (прилипание) тромбоцитов к субэндотелию поврежденных кровеносных сосудов является начальным этапом сосудисто-тромбоцитарного гемостаза и связана со взаимодействием трех его компонентов: 1)специфических рецепто ров мембран тромбоцитов (гликопротеина Iв, IIб, IIIа) 2) коллагена 3) фактора Виллебранда и некоторых других белков (тромбоспондин, фибронектин). Последний образует своеобразные мостики между коллагеном субэндотелия сосудов и рецепторами (Iв) тромбоцитов
Адгезия (прилипание) тромбоцитов к субэндотелию поврежденных кровеносных сосудов является начальным этапом сосудисто-тромбоцитарного гемостаза и связана со взаимодействием трех его компонентов: 1)специфических рецепто ров мембран тромбоцитов (гликопротеина Iв, IIб, IIIа) 2) коллагена 3) фактора Виллебранда и некоторых других белков (тромбоспондин, фибронектин). Последний образует своеобразные мостики между коллагеном субэндотелия сосудов и рецепторами (Iв) тромбоцитов
 Агрегация тромбоцитов и образование тромбоцитарного тромба ( «белого тромба» )
Агрегация тромбоцитов и образование тромбоцитарного тромба ( «белого тромба» )
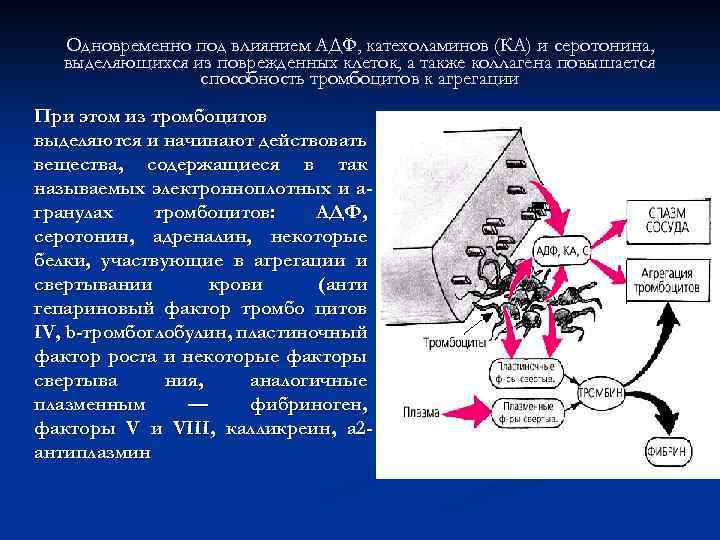 Одновременно под влиянием АДФ, катехоламинов (КА) и серотонина, выделяющихся из поврежденных клеток, а также коллагена повышается способность тромбоцитов к агрегации При этом из тромбоцитов выделяются и начинают действовать вещества, содержащиеся в так называемых электронноплотных и aгранулах тромбоцитов: АДФ, серотонин, адреналин, некоторые белки, участвующие в агрегации и свертывании крови (анти гепариновый фактор тромбо цитов IV, b-тромбоглобулин, пластиночный фактор роста и некоторые факторы свертыва ния, аналогичные плазменным — фибриноген, факторы V и VIII, калликреин, a 2 антиплазмин
Одновременно под влиянием АДФ, катехоламинов (КА) и серотонина, выделяющихся из поврежденных клеток, а также коллагена повышается способность тромбоцитов к агрегации При этом из тромбоцитов выделяются и начинают действовать вещества, содержащиеся в так называемых электронноплотных и aгранулах тромбоцитов: АДФ, серотонин, адреналин, некоторые белки, участвующие в агрегации и свертывании крови (анти гепариновый фактор тромбо цитов IV, b-тромбоглобулин, пластиночный фактор роста и некоторые факторы свертыва ния, аналогичные плазменным — фибриноген, факторы V и VIII, калликреин, a 2 антиплазмин
 • В процессе разрушения тромбоцитов из них выделяются некоторые важные факторы свертывания: 1) тромбоцитарный фактор III (тромбопластин); 2) антигепариновый фактор IV; 3) фактор Виллебранда; 4) фактор V; 5) b-тромбоглобулин; 6) ростковый фактор, a 2 — антиплазмин, фибриноген и др. • Многие из них аналогичны соответствующим факторам свертывания. • Следует, однако, помнить, что тромбоциты, оказывая большое влияние на интенсивность и скорость локального свертывания в зоне тромбообразования, меньшее влияние оказывают и на процесс свертывания крови вообще. • Иными словами, сосудисто-тромбоцитарный и коагуляционный гемостаз являются взаимосвязанными (сопряженными), но все же относительно независимыми процессами.
• В процессе разрушения тромбоцитов из них выделяются некоторые важные факторы свертывания: 1) тромбоцитарный фактор III (тромбопластин); 2) антигепариновый фактор IV; 3) фактор Виллебранда; 4) фактор V; 5) b-тромбоглобулин; 6) ростковый фактор, a 2 — антиплазмин, фибриноген и др. • Многие из них аналогичны соответствующим факторам свертывания. • Следует, однако, помнить, что тромбоциты, оказывая большое влияние на интенсивность и скорость локального свертывания в зоне тромбообразования, меньшее влияние оказывают и на процесс свертывания крови вообще. • Иными словами, сосудисто-тромбоцитарный и коагуляционный гемостаз являются взаимосвязанными (сопряженными), но все же относительно независимыми процессами.
 • В результате взаимодействия плазменных и высвобождающихся пластиночных факторов и тканевого тромбопластина начинается процесс свертывания крови. • В зоне первичного гемостаза образуются вначале малые количества тромбина, который с одной стороны завершает процесс необратимой агрегации тромбоцитов, а с другой способствует образованию фибрина, который вплетается в тромбоцитарный сгусток и уплотняет его. • Важную роль в формировании тромбоцитарной агрегации играют производные арахидоновой кислоты — простагландины PGG 2 и PGH 2 и др. , из которых в тромбоцитах образуется тромбоксан А 2, обладающий мощным агрегирующим и сосудосуживающим эффектом, а в сосудистой стенке — простациклин (PGI 2), являющийся основным ингибитором агрегации.
• В результате взаимодействия плазменных и высвобождающихся пластиночных факторов и тканевого тромбопластина начинается процесс свертывания крови. • В зоне первичного гемостаза образуются вначале малые количества тромбина, который с одной стороны завершает процесс необратимой агрегации тромбоцитов, а с другой способствует образованию фибрина, который вплетается в тромбоцитарный сгусток и уплотняет его. • Важную роль в формировании тромбоцитарной агрегации играют производные арахидоновой кислоты — простагландины PGG 2 и PGH 2 и др. , из которых в тромбоцитах образуется тромбоксан А 2, обладающий мощным агрегирующим и сосудосуживающим эффектом, а в сосудистой стенке — простациклин (PGI 2), являющийся основным ингибитором агрегации.
 NB! Наиболее важными факторами, обеспечивающими первичный сосудисто-тромбоцитарный гемостаз, являются: 1) число тромбоцитов в крови; 2) фактор Виллебранда, способствующий адгезии и агрегации тромбоцитов; 3) наличие в мембранах тромбоцитов специфического рецептора (гликопротеина Iв), обеспечивающего вместе с фактором Виллебранда адгезию пластинок к коллагеновым волокнам поврежденного сосуда; 4) наличие в мембранах активированных тромбоцитов рецепторов (гликопротеины IIв и IIIа), вступающих в специфическую реакцию с фибриногеном тромбоспондином и другими белками, что имеет значение в формировании необратимой агрегации пластинок. 5) нормальный синтез в тромбоцитах из арахидоновой кислоты тромбоксана А 2 и простациклина.
NB! Наиболее важными факторами, обеспечивающими первичный сосудисто-тромбоцитарный гемостаз, являются: 1) число тромбоцитов в крови; 2) фактор Виллебранда, способствующий адгезии и агрегации тромбоцитов; 3) наличие в мембранах тромбоцитов специфического рецептора (гликопротеина Iв), обеспечивающего вместе с фактором Виллебранда адгезию пластинок к коллагеновым волокнам поврежденного сосуда; 4) наличие в мембранах активированных тромбоцитов рецепторов (гликопротеины IIв и IIIа), вступающих в специфическую реакцию с фибриногеном тромбоспондином и другими белками, что имеет значение в формировании необратимой агрегации пластинок. 5) нормальный синтез в тромбоцитах из арахидоновой кислоты тромбоксана А 2 и простациклина.
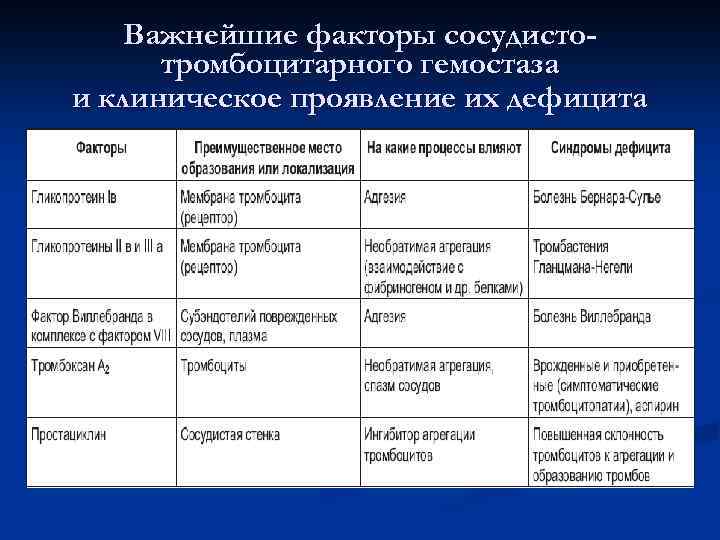 Важнейшие факторы сосудистотромбоцитарного гемостаза и клиническое проявление их дефицита
Важнейшие факторы сосудистотромбоцитарного гемостаза и клиническое проявление их дефицита
 Методы исследования сосудисто-тромбоцитарного гемостаза n Выбор методов оценки сосудистотромбоцитарного гемостаза зависит в первую очередь от клинической картины заболевания и склонности больного к кровотечениям или тромбозам. Существуют основные (базисные) и дополнительные тесты оценки первичного гемостаза.
Методы исследования сосудисто-тромбоцитарного гемостаза n Выбор методов оценки сосудистотромбоцитарного гемостаза зависит в первую очередь от клинической картины заболевания и склонности больного к кровотечениям или тромбозам. Существуют основные (базисные) и дополнительные тесты оценки первичного гемостаза.
 Исследование сосудисто-тромбоцитарного гемостаза Показатели в Изменения в Метод норме патологии исследования Пробы на рези стентность, ломкость капил ляров – манже точная, баноч ная, ангиорези стометрия Обычно после преращения сжатия сосудов петехий быть не должно или единичные Определение В норме время длительности кровотечения не кровотечения превышает 4 проба Дьюка минут Появление петехий указывает на ломкость сосудов, а также встречается при тромбоцитопен ии и тромбоцито патиях. Время кровоте чения увеличивается при тромбо цитопениях, тро мбоцитопатиях
Исследование сосудисто-тромбоцитарного гемостаза Показатели в Изменения в Метод норме патологии исследования Пробы на рези стентность, ломкость капил ляров – манже точная, баноч ная, ангиорези стометрия Обычно после преращения сжатия сосудов петехий быть не должно или единичные Определение В норме время длительности кровотечения не кровотечения превышает 4 проба Дьюка минут Появление петехий указывает на ломкость сосудов, а также встречается при тромбоцитопен ии и тромбоцито патиях. Время кровоте чения увеличивается при тромбо цитопениях, тро мбоцитопатиях
 Исследование сосудисто-тромбоцитарного гемостаза Показатели в норме Изменения в Метод исследования патологии Подсчет числа 180 -320 х 109/л тромбоцитов в крови Тромбоцитопения Тромбоцитопатия Исследование адгези вно -аггрегационной функции тромбоци тов специальные методы исследования - оценка ретенции тромбоцитов на стекле, гемолизатагрегационный тест, исследование агрега ции тромбоцитов под влиянием ристоми цина. Изменяются при васкулитах, тромбоцитоп ениях, тромбоцитоп атиях Тесты прово дятся в специ ализированных отделениях для расшифровки более редких форм пато логии сосуди стотромбоци тарного гемо стаза
Исследование сосудисто-тромбоцитарного гемостаза Показатели в норме Изменения в Метод исследования патологии Подсчет числа 180 -320 х 109/л тромбоцитов в крови Тромбоцитопения Тромбоцитопатия Исследование адгези вно -аггрегационной функции тромбоци тов специальные методы исследования - оценка ретенции тромбоцитов на стекле, гемолизатагрегационный тест, исследование агрега ции тромбоцитов под влиянием ристоми цина. Изменяются при васкулитах, тромбоцитоп ениях, тромбоцитоп атиях Тесты прово дятся в специ ализированных отделениях для расшифровки более редких форм пато логии сосуди стотромбоци тарного гемо стаза
 Резистентность (ломкость) капилляров Из методов оценки резистентности (ломкости) капилляров чаще всего используется манжеточная проба Румпель-Лееде. Кончаловского. Манжету для измерения АД накладывают на плечо, создавая в ней постоянное давление, равное 100 мм рт. ст. Через 5 минут оценивают результаты пробы. При отсутствии нарушений сосудистотромбоцитарного гемостаза ниже манжеты появляется лишь небольшое количество петехиальных (мелкоточечных) кровоизлияний (менее 10 петехий в зоне, ограниченной окружностью диаметром 5 см). При повышении проницаемости сосудов или тромбоцитопении число петехий в этой зоне превышает 10 (положительная проба).
Резистентность (ломкость) капилляров Из методов оценки резистентности (ломкости) капилляров чаще всего используется манжеточная проба Румпель-Лееде. Кончаловского. Манжету для измерения АД накладывают на плечо, создавая в ней постоянное давление, равное 100 мм рт. ст. Через 5 минут оценивают результаты пробы. При отсутствии нарушений сосудистотромбоцитарного гемостаза ниже манжеты появляется лишь небольшое количество петехиальных (мелкоточечных) кровоизлияний (менее 10 петехий в зоне, ограниченной окружностью диаметром 5 см). При повышении проницаемости сосудов или тромбоцитопении число петехий в этой зоне превышает 10 (положительная проба).
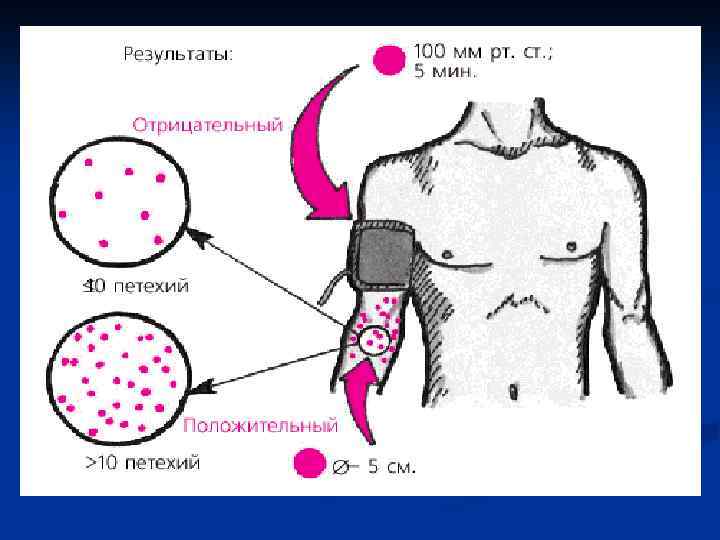
 NB ! Положительная проба Румпель-Лееде. Кончаловского свидетельствует о повышенной ломкости микрососудов, что нередко может быть связано с вторичным повреждением сосудистой стенки, обусловленным тромбоцитопенией, и/или тромбоцитопатией (снижением функции кровяных пластинок).
NB ! Положительная проба Румпель-Лееде. Кончаловского свидетельствует о повышенной ломкости микрососудов, что нередко может быть связано с вторичным повреждением сосудистой стенки, обусловленным тромбоцитопенией, и/или тромбоцитопатией (снижением функции кровяных пластинок).
 Время кровотечения Многочисленные модификации теста основаны на точном измерении длительности кровотечения из ранки на мочке уха, мякоти ногтевой фаланги пальца руки или верхней трети ладонной поверхности предплечья
Время кровотечения Многочисленные модификации теста основаны на точном измерении длительности кровотечения из ранки на мочке уха, мякоти ногтевой фаланги пальца руки или верхней трети ладонной поверхности предплечья
 Метод Дьюка n Стерильным скарификатором или плоским ланцетом прокалывают нижний валик мочки уха (глубина прокола 3, 5— 4 мм) и включают секундомер. Предварительно мочку уха согревают между пальцами. Выступающие капли крови каждые 30 с промокают фильтровальной бумагой, не прикасаясь к ранке. Как только наступит момент, когда новые капли крови не образуются, выключают секундомер и определяют общую длительность кровотечения, а также оценивают размеры капель
Метод Дьюка n Стерильным скарификатором или плоским ланцетом прокалывают нижний валик мочки уха (глубина прокола 3, 5— 4 мм) и включают секундомер. Предварительно мочку уха согревают между пальцами. Выступающие капли крови каждые 30 с промокают фильтровальной бумагой, не прикасаясь к ранке. Как только наступит момент, когда новые капли крови не образуются, выключают секундомер и определяют общую длительность кровотечения, а также оценивают размеры капель
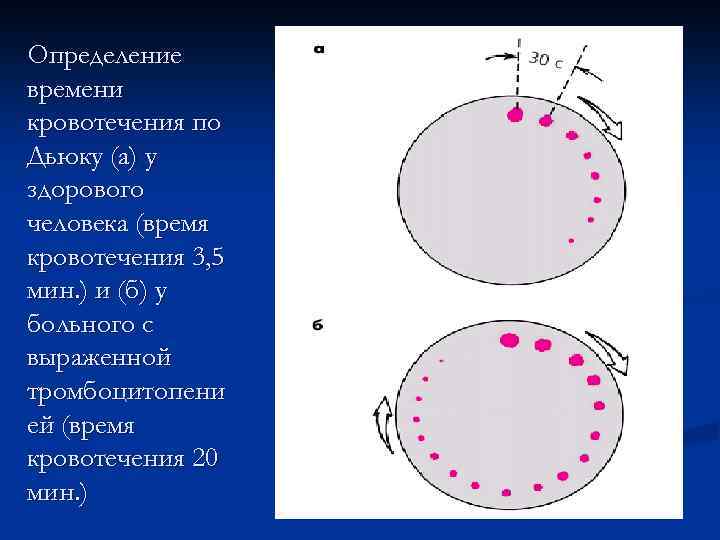 Определение времени кровотечения по Дьюку (а) у здорового человека (время кровотечения 3, 5 мин. ) и (б) у больного с выраженной тромбоцитопени ей (время кровотечения 20 мин. )
Определение времени кровотечения по Дьюку (а) у здорового человека (время кровотечения 3, 5 мин. ) и (б) у больного с выраженной тромбоцитопени ей (время кровотечения 20 мин. )
 NB ! В норме время кровотечения по Дьюку не превышает 4 мин. Его увеличение наблюдается при выраженных тромбоцитопениях или/и тяжелых нарушениях их функции (тромбоцитопатиях). Следует помнить также, что у 60% больных с этой патологией тест оказывается отрицательным, и время кровотечения нормально.
NB ! В норме время кровотечения по Дьюку не превышает 4 мин. Его увеличение наблюдается при выраженных тромбоцитопениях или/и тяжелых нарушениях их функции (тромбоцитопатиях). Следует помнить также, что у 60% больных с этой патологией тест оказывается отрицательным, и время кровотечения нормально.
 Метод Айви Несколько более чувствительным является тест Айви, когда оценивают время кровотечения из надрезов на коже ладонной поверхности верхней трети предплечья на фоне искусственного повышения венозного давления с помощью манжеты для определения АД, в которой поддерживают давление 40 мм рт. ст. n В норме время кровотечения по Айви не превышает 8 минут. n
Метод Айви Несколько более чувствительным является тест Айви, когда оценивают время кровотечения из надрезов на коже ладонной поверхности верхней трети предплечья на фоне искусственного повышения венозного давления с помощью манжеты для определения АД, в которой поддерживают давление 40 мм рт. ст. n В норме время кровотечения по Айви не превышает 8 минут. n

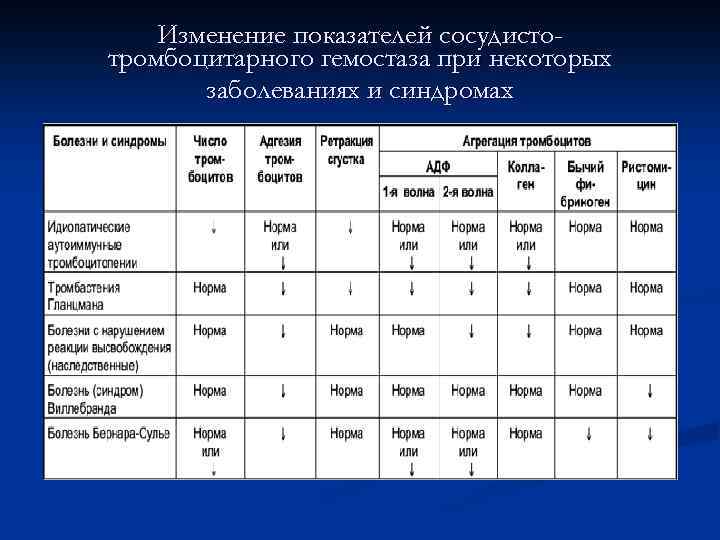 Изменение показателей сосудистотромбоцитарного гемостаза при некоторых заболеваниях и синдромах
Изменение показателей сосудистотромбоцитарного гемостаза при некоторых заболеваниях и синдромах
 Синдром геморрагического диатеза клинические типы кровоточивости В основе клинических проявлений геморрагического диатеза лежит геморрагический синдром. n Тщательно собранный анамнез и объективное исследование позволяют выявить тип кровоточивости, что имеет большое значение для дифференциального диагноза геморрагического диатеза. n Выделяют пять клинических типов кровоточивости
Синдром геморрагического диатеза клинические типы кровоточивости В основе клинических проявлений геморрагического диатеза лежит геморрагический синдром. n Тщательно собранный анамнез и объективное исследование позволяют выявить тип кровоточивости, что имеет большое значение для дифференциального диагноза геморрагического диатеза. n Выделяют пять клинических типов кровоточивости
 I. Гематомный тип n n массивные, глубокие, напряженные и болезненные кровоизлияния в крупные суставы, мышцы, под апоневрозы и фасции, в подкожную и забрюшинную клетчатку; профузные спонтанные посттравматические или послеоперационные кровотечения, в том числе из внутренних органов (желудочно-кишечные, почечные), которые нередко возникают не сразу после операции или травмы, а через несколько часов.
I. Гематомный тип n n массивные, глубокие, напряженные и болезненные кровоизлияния в крупные суставы, мышцы, под апоневрозы и фасции, в подкожную и забрюшинную клетчатку; профузные спонтанные посттравматические или послеоперационные кровотечения, в том числе из внутренних органов (желудочно-кишечные, почечные), которые нередко возникают не сразу после операции или травмы, а через несколько часов.
 II. Петехиально-пятнистый (синячковый) поверхностные кровоизлияния в кожу, они не напряжены, безболезненны, не сдавливают и не разрушают окружающие ткани; n кровоподтеки (синяки) на коже, которые больше петехий по размерам, но также не напряжены и безболезненны; петехии и синячки возникают спонтанно или при малейшей травматизации. n десневые, носовые и маточные кровотечения n
II. Петехиально-пятнистый (синячковый) поверхностные кровоизлияния в кожу, они не напряжены, безболезненны, не сдавливают и не разрушают окружающие ткани; n кровоподтеки (синяки) на коже, которые больше петехий по размерам, но также не напряжены и безболезненны; петехии и синячки возникают спонтанно или при малейшей травматизации. n десневые, носовые и маточные кровотечения n
 III. Смешанный (синячково-гематомный) петехиальные высыпания и синячки, которые возникают раньше гематом; n гематомы в забрюшинной и подкожной клетчатке, как правило, немногочисленные, но больших размеров, практически отсутствуют кровоизлияния в суставы и их деформация. n
III. Смешанный (синячково-гематомный) петехиальные высыпания и синячки, которые возникают раньше гематом; n гематомы в забрюшинной и подкожной клетчатке, как правило, немногочисленные, но больших размеров, практически отсутствуют кровоизлияния в суставы и их деформация. n
 IV. Васкулитно-пурпурный тип геморрагические высыпания на коже, чаще всего симметричные; элементы сыпи ограничены, слегка приподняты над кожей, их появлению нередко предшествуют волдыри или пузырьки, которые затем пропитываются кровью; геморрагические элементы могут сливаться, эпидермис над ними некротизируется с образованием корочки; после исчезновения сыпи остаются очаги пигментации кожи; n кровотечения из внутренних органов желудочно-кишечные, почечные n
IV. Васкулитно-пурпурный тип геморрагические высыпания на коже, чаще всего симметричные; элементы сыпи ограничены, слегка приподняты над кожей, их появлению нередко предшествуют волдыри или пузырьки, которые затем пропитываются кровью; геморрагические элементы могут сливаться, эпидермис над ними некротизируется с образованием корочки; после исчезновения сыпи остаются очаги пигментации кожи; n кровотечения из внутренних органов желудочно-кишечные, почечные n
 V. Ангиоматозный тип упорные и повторяющиеся кровотечения одной-двух, реже больше локализаций (например, носовые, легочные); n отсутствие спонтанных и посттравматических кровоизлияний в кожу, подкожную клетчаку n
V. Ангиоматозный тип упорные и повторяющиеся кровотечения одной-двух, реже больше локализаций (например, носовые, легочные); n отсутствие спонтанных и посттравматических кровоизлияний в кожу, подкожную клетчаку n
 I. Гематомный тип кровоточивости Гемофилия n Иммунная ингибиция VIII и IX факторов свертывания крови n
I. Гематомный тип кровоточивости Гемофилия n Иммунная ингибиция VIII и IX факторов свертывания крови n
 Гемофилия - этиология, патогенез, формы n n n Гемофилия - это генетическое заболевание, наследуемое по рецессивному типу, сцепленному с полом. Ген, контролирующий образование VIII и IX факторов свертываемости, локализуется в Х-хромосоме, женщины являются кондукторами генного дефекта, а заболевают практически только мужчины. При уменьшении или отсутствии VIII, IX, XI факторов нарушается внутренний механизм свертывания крови, и развивается геморрагический синдром с гематомным типом кровоточивости. При этом тяжесть заболевания зависит от уровня антигемофилических факторов: от 0 до 1% нормального содержания этих факторов - крайне тяжелая форма; от 1 до 2% - тяжелая форма; от 2 до 5% - форма средней тяжести; выше 5% - легкая форма. В зависимости от дефицита того или иного фактора различают гемофилию А - при дефиците VIII фактора; гемофилию В - при дефиците IX фактора; гемофилию С - при дефиците XI фактора.
Гемофилия - этиология, патогенез, формы n n n Гемофилия - это генетическое заболевание, наследуемое по рецессивному типу, сцепленному с полом. Ген, контролирующий образование VIII и IX факторов свертываемости, локализуется в Х-хромосоме, женщины являются кондукторами генного дефекта, а заболевают практически только мужчины. При уменьшении или отсутствии VIII, IX, XI факторов нарушается внутренний механизм свертывания крови, и развивается геморрагический синдром с гематомным типом кровоточивости. При этом тяжесть заболевания зависит от уровня антигемофилических факторов: от 0 до 1% нормального содержания этих факторов - крайне тяжелая форма; от 1 до 2% - тяжелая форма; от 2 до 5% - форма средней тяжести; выше 5% - легкая форма. В зависимости от дефицита того или иного фактора различают гемофилию А - при дефиците VIII фактора; гемофилию В - при дефиците IX фактора; гемофилию С - при дефиците XI фактора.
 Классическая гемофилия (до 85% всех случаев) обусловлена дефицитом антигемофильного глобулина (АГГ) – VIII фактора, её именуют гемофилией А. Гемофилия В (болезнь Кристмаса) связана с недостатком плазменного тромбопластинового компонента (ПТК), или фактора Кристмаса – IX фактора, на её долю приходится до 13% всех разновидностей этого заболевания. Гемофилия С происходит от недостаточности предшественника тромбопластина (ППТ) – XI фактора, её частота не превышает 1 -2%.
Классическая гемофилия (до 85% всех случаев) обусловлена дефицитом антигемофильного глобулина (АГГ) – VIII фактора, её именуют гемофилией А. Гемофилия В (болезнь Кристмаса) связана с недостатком плазменного тромбопластинового компонента (ПТК), или фактора Кристмаса – IX фактора, на её долю приходится до 13% всех разновидностей этого заболевания. Гемофилия С происходит от недостаточности предшественника тромбопластина (ППТ) – XI фактора, её частота не превышает 1 -2%.
 Частота гемофилии А по данным ВОЗ колеблется от 5 до 10, гемофилия В – от 0, 5 -1 до 5 случаев на 100 тысяч новорожденных мальчиков. Гемофилия С встречается значительно реже – до 2% среди наследственных коагулопатий (болезней свёртывающей системы крови). Самым характерным клиническим симптомом гемофилии является кровотечение, наступающее даже после небольшой травмы.
Частота гемофилии А по данным ВОЗ колеблется от 5 до 10, гемофилия В – от 0, 5 -1 до 5 случаев на 100 тысяч новорожденных мальчиков. Гемофилия С встречается значительно реже – до 2% среди наследственных коагулопатий (болезней свёртывающей системы крови). Самым характерным клиническим симптомом гемофилии является кровотечение, наступающее даже после небольшой травмы.
 По самым скромным данным количество больных гемофилией в мире составляет около 300000 человек. Лечение больных гемофилией проводится у гематолога. Таким больным категорически противопоказаны ацетилсалициловая кислота (аспирин), бруфен, индометацин, анальгин.
По самым скромным данным количество больных гемофилией в мире составляет около 300000 человек. Лечение больных гемофилией проводится у гематолога. Таким больным категорически противопоказаны ацетилсалициловая кислота (аспирин), бруфен, индометацин, анальгин.
 • Гемофилия относится к весьма опасным заболеваниям. Детские и юношеские годы она всё ещё приводит к высокой смертности. Прогноз в отношении выздоровления неблагоприятный и зависит от тяжести заболевания, своевременности и адекватности терапии. • Важнейшее профилактическое мероприятие – медико-генетическое консультирование вступающих в брак. При браке больного гемофилией и женщины-кондуктора гемофилии детей иметь не рекомендуют. У здоровой женщины, состоящей в браке с больным гемофилией, на 14 – 16 -й неделе беременности методом трансабдоминального амниоцентеза устанавливается пол плода.
• Гемофилия относится к весьма опасным заболеваниям. Детские и юношеские годы она всё ещё приводит к высокой смертности. Прогноз в отношении выздоровления неблагоприятный и зависит от тяжести заболевания, своевременности и адекватности терапии. • Важнейшее профилактическое мероприятие – медико-генетическое консультирование вступающих в брак. При браке больного гемофилией и женщины-кондуктора гемофилии детей иметь не рекомендуют. У здоровой женщины, состоящей в браке с больным гемофилией, на 14 – 16 -й неделе беременности методом трансабдоминального амниоцентеза устанавливается пол плода.
 Если будущий ребёнок – девочка, то матери рекомендуют прервать беременность, поскольку существует опасность распространения гемофилии через женщину-кондуктора. При браке здорового мужчины и женщины-кондуктора детей иметь не рекомендуют в связи с вероятностью рождения мужчины, больного гемофилией или женщиныкондуктора. Выявление женщин-кондукторов возможно при определении у них в крови VIII или IX факторов количественным биохимическим методом. Выявленные больные подлежат диспансеризации. Детям необходим охранительный режим. Больные гемофилией относятся к группам риска по гепатиту и СПИДу (ВИЧ), поскольку для их лечения широко применяются препараты, приготовленные из донорской крови.
Если будущий ребёнок – девочка, то матери рекомендуют прервать беременность, поскольку существует опасность распространения гемофилии через женщину-кондуктора. При браке здорового мужчины и женщины-кондуктора детей иметь не рекомендуют в связи с вероятностью рождения мужчины, больного гемофилией или женщиныкондуктора. Выявление женщин-кондукторов возможно при определении у них в крови VIII или IX факторов количественным биохимическим методом. Выявленные больные подлежат диспансеризации. Детям необходим охранительный режим. Больные гемофилией относятся к группам риска по гепатиту и СПИДу (ВИЧ), поскольку для их лечения широко применяются препараты, приготовленные из донорской крови.
 Гемофилия - клиника Для любой из трех форм гемофилии характерен гематомный тип кровоточивости. У больных развиваются внутримышечные и подкожные напряженные гематомы, кровоизлияния в крупные суставы (гемартрозы). Типичными являются обильные и длительные кровотечения при травмах, после операций. Реже возникают желудочно-кишечные кровотечения, гематурия. n Гемартрозы приводят к суставной инвалидизации больных n
Гемофилия - клиника Для любой из трех форм гемофилии характерен гематомный тип кровоточивости. У больных развиваются внутримышечные и подкожные напряженные гематомы, кровоизлияния в крупные суставы (гемартрозы). Типичными являются обильные и длительные кровотечения при травмах, после операций. Реже возникают желудочно-кишечные кровотечения, гематурия. n Гемартрозы приводят к суставной инвалидизации больных n
 Рутинные тесты - значительно удлиняется время свертывания крови, число тромбоцитов в норме, длительность кровотечения в норме, симптом жгута отрицательный. Специальные тесты - позволяют выявить форму гемофилии. Применяется аутокоагуляционный тест по З. С. Баркагану. Он заключается в том, что плазма исследуемого больного тестируется в трех пробирках: с адсорбированной сульфатом бария плазмой, старой сывороткой и смесью адсорбированной плазмы и сыворотки. Если свертывание нормализуется с нормальной адсорбированной плазмой, в которой есть фактор VIII, но нет фактора IX, диагностируется гемофилия А. Если нормализация происходит только под воздействием старой сыворотки (источник фактор IX) - у больного гемофилия В. При нормализации свертывания под влиянием, как адсорбированной плазмы, так и старой сыворотки следует ставить диагноз гемофилии С. Применяются также "тесты смешивания", когда к плазме больных добавляются образцы плазмы с заведомо известной формой гемофилии.
Рутинные тесты - значительно удлиняется время свертывания крови, число тромбоцитов в норме, длительность кровотечения в норме, симптом жгута отрицательный. Специальные тесты - позволяют выявить форму гемофилии. Применяется аутокоагуляционный тест по З. С. Баркагану. Он заключается в том, что плазма исследуемого больного тестируется в трех пробирках: с адсорбированной сульфатом бария плазмой, старой сывороткой и смесью адсорбированной плазмы и сыворотки. Если свертывание нормализуется с нормальной адсорбированной плазмой, в которой есть фактор VIII, но нет фактора IX, диагностируется гемофилия А. Если нормализация происходит только под воздействием старой сыворотки (источник фактор IX) - у больного гемофилия В. При нормализации свертывания под влиянием, как адсорбированной плазмы, так и старой сыворотки следует ставить диагноз гемофилии С. Применяются также "тесты смешивания", когда к плазме больных добавляются образцы плазмы с заведомо известной формой гемофилии.
 Гемофилия – лечение Лечение гемофилии патогенетическое. Больным переливают гемопрепараты, содержащие отсутствующие факторы свертывания - антигемофильную плазму, криопреципитат, концентраты VIII фактора. Особенно эффективно применение криопреципитата. В ургентных ситуациях эффективны прямые повторные переливания крови. Симптоматическая терапия применяется в основном у больных гемартрозами. Показана иммобилизация пораженных суставов, местное применение глюкокортикоидов.
Гемофилия – лечение Лечение гемофилии патогенетическое. Больным переливают гемопрепараты, содержащие отсутствующие факторы свертывания - антигемофильную плазму, криопреципитат, концентраты VIII фактора. Особенно эффективно применение криопреципитата. В ургентных ситуациях эффективны прямые повторные переливания крови. Симптоматическая терапия применяется в основном у больных гемартрозами. Показана иммобилизация пораженных суставов, местное применение глюкокортикоидов.
 Иммунная ингибиция VIII и IX факторов свертывания крови У больных с этой формой патологии наблюдается типичный гематомный тип кровоточивости, но болезнь возникает в течение короткого времени и протекает как остро сформировавшийся геморрагический синдром. Время свертывания крови удлиняется, количество тромбоцитов, и время кровотечения остаются в норме, симптом жгута отрицательный.
Иммунная ингибиция VIII и IX факторов свертывания крови У больных с этой формой патологии наблюдается типичный гематомный тип кровоточивости, но болезнь возникает в течение короткого времени и протекает как остро сформировавшийся геморрагический синдром. Время свертывания крови удлиняется, количество тромбоцитов, и время кровотечения остаются в норме, симптом жгута отрицательный.
 Иммунная ингибиция VIII и IX факторов свертывания крови Окончательный диагноз может быть поставлен с помощью аутокоагуляционного метода по З. С. Баркагану, когда плазма больного тестируется в трех пробирках - с адсорбированной плазмой, старой сывороткой и смесью адсорбированной плазмы и сыворотки. Если коррекции свертывания нет ни в одной из пробирок, констатируется присутствие иммунных ингибиторов VIII и IX факторов. Наиболее эффективным методом лечения этой формы геморрагического диатеза является плазмаферез для удаления из крови иммунных ингибиторов факторов свертывания.
Иммунная ингибиция VIII и IX факторов свертывания крови Окончательный диагноз может быть поставлен с помощью аутокоагуляционного метода по З. С. Баркагану, когда плазма больного тестируется в трех пробирках - с адсорбированной плазмой, старой сывороткой и смесью адсорбированной плазмы и сыворотки. Если коррекции свертывания нет ни в одной из пробирок, констатируется присутствие иммунных ингибиторов VIII и IX факторов. Наиболее эффективным методом лечения этой формы геморрагического диатеза является плазмаферез для удаления из крови иммунных ингибиторов факторов свертывания.
 II. Петехиально- пятнистый ( синячковый ) тип кровоточивости Тромбоцитопении n Тромбоцитопатии n Дефицит факторов свертывания крови VII, X, V, II, I n
II. Петехиально- пятнистый ( синячковый ) тип кровоточивости Тромбоцитопении n Тромбоцитопатии n Дефицит факторов свертывания крови VII, X, V, II, I n
 Петехиально-пятнистый (синячковый) поверхностные кровоизлияния в кожу, они не напряжены, безболезненны, не сдавливают и не разрушают окружающие ткани; n кровоподтеки (синяки) на коже, которые больше петехий по размерам, но также не напряжены и безболезненны; петехии и синячки возникают спонтанно или при малейшей травматизации. n десневые, носовые и маточные кровотечения n
Петехиально-пятнистый (синячковый) поверхностные кровоизлияния в кожу, они не напряжены, безболезненны, не сдавливают и не разрушают окружающие ткани; n кровоподтеки (синяки) на коже, которые больше петехий по размерам, но также не напряжены и безболезненны; петехии и синячки возникают спонтанно или при малейшей травматизации. n десневые, носовые и маточные кровотечения n
 Уменьшение числа тромбоцитов ниже 150 х109/л носит название тромбоцитопения. Снижение количества тромбоцитов возникает в результате: n недостаточного их образования в костном мозге; n повышенного потребления в сосудистой системе или n повышенного разрушения. Известны 6 причин снижения количества тромбоцитов в крови
Уменьшение числа тромбоцитов ниже 150 х109/л носит название тромбоцитопения. Снижение количества тромбоцитов возникает в результате: n недостаточного их образования в костном мозге; n повышенного потребления в сосудистой системе или n повышенного разрушения. Известны 6 причин снижения количества тромбоцитов в крови
 1. Иммунные формы тромбоцитопении: а) аутоиммунные тромбоцитопении, обусловленные появлением в крови антител к собственным тромбоцитам, что ведет к резкому укорочению продолжительности их жизни до нескольких часов вместо 7 -10 суток. Симптоматическиеформы таких аутоиммунных тромбоцитопений развиваются при многих заболеваниях внутренних органов (системная красная волчанка, ревматоидный артрит, хронический лимфолейкоз, миеломная болезнь, хронический активный гепатит и др. ). В тех случаях, когда явную причину аутоиммунных тромбоцитопений обнаружить не удается, их обозначают как идиопатические аутоиммунные формы заболевания;
1. Иммунные формы тромбоцитопении: а) аутоиммунные тромбоцитопении, обусловленные появлением в крови антител к собственным тромбоцитам, что ведет к резкому укорочению продолжительности их жизни до нескольких часов вместо 7 -10 суток. Симптоматическиеформы таких аутоиммунных тромбоцитопений развиваются при многих заболеваниях внутренних органов (системная красная волчанка, ревматоидный артрит, хронический лимфолейкоз, миеломная болезнь, хронический активный гепатит и др. ). В тех случаях, когда явную причину аутоиммунных тромбоцитопений обнаружить не удается, их обозначают как идиопатические аутоиммунные формы заболевания;
 1. Иммунные формы тромбоцитопении: б) гетероиммунные гаптеновые тромбоцитопении, обусловленные выработкой антител против “чужого” антигена, фиксированного на поверхности тромбоцитов, например, лекарственных веществ (хинидин, сульфаниламиды, антибиотики, хлортиазид, дигитоксин и др. ) или вирусов (краснуха, ветряная оспа, корь, грипп, аденовирусы и др. ).
1. Иммунные формы тромбоцитопении: б) гетероиммунные гаптеновые тромбоцитопении, обусловленные выработкой антител против “чужого” антигена, фиксированного на поверхности тромбоцитов, например, лекарственных веществ (хинидин, сульфаниламиды, антибиотики, хлортиазид, дигитоксин и др. ) или вирусов (краснуха, ветряная оспа, корь, грипп, аденовирусы и др. ).
 2. Тромбоцитопении, связанные с угнетением пролиферации клеток в костном мозге (апластическая анемия, токсические, инфекционно-токсические поражения костного мозга). 3. Тромбоцитопении, обусловленные замещением костного мозга опухолевидными клетками (острый лейкоз, метастазы рака в костный мозг) или так называемой соматической мутацией (болезнь Маркиафава-Микели).
2. Тромбоцитопении, связанные с угнетением пролиферации клеток в костном мозге (апластическая анемия, токсические, инфекционно-токсические поражения костного мозга). 3. Тромбоцитопении, обусловленные замещением костного мозга опухолевидными клетками (острый лейкоз, метастазы рака в костный мозг) или так называемой соматической мутацией (болезнь Маркиафава-Микели).
 4. Тромбоцитопении, обусловленные повышенным потреблением тромбоцитов (например, при тромбозах и синдроме ДВС). 5. Тромбоцитопении при дефиците витамина В 12 и фолиевой кислоты, ведущие к нарушению деления всех клеток костного мозга в связи с повреждением механизма образования ДНК. 6. Тромбоцитопении, обусловленные механической травмой кровяных пластинок (например, при спленомегалии).
4. Тромбоцитопении, обусловленные повышенным потреблением тромбоцитов (например, при тромбозах и синдроме ДВС). 5. Тромбоцитопении при дефиците витамина В 12 и фолиевой кислоты, ведущие к нарушению деления всех клеток костного мозга в связи с повреждением механизма образования ДНК. 6. Тромбоцитопении, обусловленные механической травмой кровяных пластинок (например, при спленомегалии).
 Тромбоцитопении n Идиопатическая аутоиммунная тромбоцитопения (болезнь Верльгофа) n Гетероиммунные тромбоцитопении n Симптоматические тромбоцитопении
Тромбоцитопении n Идиопатическая аутоиммунная тромбоцитопения (болезнь Верльгофа) n Гетероиммунные тромбоцитопении n Симптоматические тромбоцитопении
 Тромбоцитопении - общие положения, формы n n Тромбоцитопении большая группа заболеваний и синдромов, при которых снижается количество тромбоцитов (менее 100 -150 х 109/л) и, как правило, удлиняется время кровотечения и бывает положительным симптом жгута. Основные причины развития тромбоцитопений приведены в таблице (по R. J. Handin) В практической деятельности врач чаще всего встречается с тремя формами тромбоцитопений идиопатической аутоиммунной тромбоцитопенией, гетероиммунными тромбоцитопениями и симптоматическими тромбоцитопениями различного механизма возникновения.
Тромбоцитопении - общие положения, формы n n Тромбоцитопении большая группа заболеваний и синдромов, при которых снижается количество тромбоцитов (менее 100 -150 х 109/л) и, как правило, удлиняется время кровотечения и бывает положительным симптом жгута. Основные причины развития тромбоцитопений приведены в таблице (по R. J. Handin) В практической деятельности врач чаще всего встречается с тремя формами тромбоцитопений идиопатической аутоиммунной тромбоцитопенией, гетероиммунными тромбоцитопениями и симптоматическими тромбоцитопениями различного механизма возникновения.
 Механизм развития Снижение продукции мегакариоцитов в костном мозге Секвестрация циркулирующих тромбоцитов селезенкой Усиленное разрушение тромбоцитов в периферичес кой крови Патологические состояния Инфильтрация костного мозга (опухолевый рост, фиброз) Недостаточность функции костного мозга (апластическая анемия) Гипертрофия селезенки портальная гипертензия) (опухоль, Разрушение неимунной природы - при сепсисе, сосудистом протезировании, протезировании клапанов, ДВС-синдроме, васкулитах. Разрушение иммунной природы при образовании аутоантител к тромбоцитам; образовании антител, ассоциированных с приемом лекарственных средств; образовании циркулирующих иммунных комплексов (вирусные заболевания, диффузные заболевания соединительной ткани, бактериальный сепсис)
Механизм развития Снижение продукции мегакариоцитов в костном мозге Секвестрация циркулирующих тромбоцитов селезенкой Усиленное разрушение тромбоцитов в периферичес кой крови Патологические состояния Инфильтрация костного мозга (опухолевый рост, фиброз) Недостаточность функции костного мозга (апластическая анемия) Гипертрофия селезенки портальная гипертензия) (опухоль, Разрушение неимунной природы - при сепсисе, сосудистом протезировании, протезировании клапанов, ДВС-синдроме, васкулитах. Разрушение иммунной природы при образовании аутоантител к тромбоцитам; образовании антител, ассоциированных с приемом лекарственных средств; образовании циркулирующих иммунных комплексов (вирусные заболевания, диффузные заболевания соединительной ткани, бактериальный сепсис)
 Идиопатическая аутоиммунная тромбоцитопения. Общие положения Идиопатическая аутоиммунная тромбоцитопения - наиболее частая нозологическая форма тромбоцитопений у взрослых. Она называется идиопатической, поскольку не удается установить причину ее развития, аутоиммунной, так как причиной гибели тромбоцитов являются выработка против них аутоантител. При этом антитела могут вырабатываться против антигена тромбоцитов, против антигена мегакариоцитов или антигена общего предшественника тромбоцитов, лейкоцитов и эритроцитов.
Идиопатическая аутоиммунная тромбоцитопения. Общие положения Идиопатическая аутоиммунная тромбоцитопения - наиболее частая нозологическая форма тромбоцитопений у взрослых. Она называется идиопатической, поскольку не удается установить причину ее развития, аутоиммунной, так как причиной гибели тромбоцитов являются выработка против них аутоантител. При этом антитела могут вырабатываться против антигена тромбоцитов, против антигена мегакариоцитов или антигена общего предшественника тромбоцитов, лейкоцитов и эритроцитов.
 Идиопатическая аутоиммунная тромбоцитопения - патогенез n Основным фактором патогенеза является повышенное разрушение тромбоцитов макрофагами селезенки и печени. Это связано с тем, что лимфоидные клетки селезенки больных идиопатической аутоиммунной тромбоцитопенией продуцируют Ig. G, который фиксируется на тромбоцитах и вследствие изменения антигенной структуры последних становится как бы "чужим" для макрофагов. Резко укорачивается продолжительность жизни тромбоцитов. Компенсаторно происходит повышение их продукции в костном мозге. При его исследовании выявляется увеличение количества мегакариоцитов в костном мозге.
Идиопатическая аутоиммунная тромбоцитопения - патогенез n Основным фактором патогенеза является повышенное разрушение тромбоцитов макрофагами селезенки и печени. Это связано с тем, что лимфоидные клетки селезенки больных идиопатической аутоиммунной тромбоцитопенией продуцируют Ig. G, который фиксируется на тромбоцитах и вследствие изменения антигенной структуры последних становится как бы "чужим" для макрофагов. Резко укорачивается продолжительность жизни тромбоцитов. Компенсаторно происходит повышение их продукции в костном мозге. При его исследовании выявляется увеличение количества мегакариоцитов в костном мозге.
 Идиопатическая аутоиммунная тромбоцитопения - клиника n Начало заболевания постепенное или острое. Характерен петехиальнопятнистый тип кровоточивости петехии и экхимозы возникают спонтанно или после небольших травм, положительные симптомы щипка и жгута. Могут быть носовые, желудочно -кишечные, маточные кровотечения, реже кровохарканье и легочные кровотечения.
Идиопатическая аутоиммунная тромбоцитопения - клиника n Начало заболевания постепенное или острое. Характерен петехиальнопятнистый тип кровоточивости петехии и экхимозы возникают спонтанно или после небольших травм, положительные симптомы щипка и жгута. Могут быть носовые, желудочно -кишечные, маточные кровотечения, реже кровохарканье и легочные кровотечения.
 Идиопатическая аутоиммунная тромбоцитопения - методы диагностики При исследовании крови количество тромбоцитов снижено, иногда они полностью отсутствуют. Изменяется форма и величина тромбоцитов. n В костном мозге увеличено число мегакароцитов и их молодых форм, отсутствует отшнуровка тромбоцитов. n Время свертывания крови в норме, длительность кровотечения удлинено. В специальных тестах выявляется нарушения адгезии и агрегации тромбоцитов. n
Идиопатическая аутоиммунная тромбоцитопения - методы диагностики При исследовании крови количество тромбоцитов снижено, иногда они полностью отсутствуют. Изменяется форма и величина тромбоцитов. n В костном мозге увеличено число мегакароцитов и их молодых форм, отсутствует отшнуровка тромбоцитов. n Время свертывания крови в норме, длительность кровотечения удлинено. В специальных тестах выявляется нарушения адгезии и агрегации тромбоцитов. n
 Идиопатическая аутоиммунная тромбоцитопения лечение n n Лечение начинается с назначения достаточно высоких доз глюкокортикоидов (преднизолон по 1 мг/кг в сутки). После достижения положительного эффекта дозы уменьшаются, препарат отменяется после полной нормализации количества тромбоцитов и исчезновения признаков геморрагического синдрома. Если терапия глюкокортикоидами неэффективна в течение 4 -5 месяцев, или тромбоцитопения рецидивируют, ставятся показания для спленэктомии. Неэффективность глюкокортикоидной терапии и спленэктомии заставляет прибегнуть к иммунодепрессантам. Обычно назначаются циклофосфан, винкристин.
Идиопатическая аутоиммунная тромбоцитопения лечение n n Лечение начинается с назначения достаточно высоких доз глюкокортикоидов (преднизолон по 1 мг/кг в сутки). После достижения положительного эффекта дозы уменьшаются, препарат отменяется после полной нормализации количества тромбоцитов и исчезновения признаков геморрагического синдрома. Если терапия глюкокортикоидами неэффективна в течение 4 -5 месяцев, или тромбоцитопения рецидивируют, ставятся показания для спленэктомии. Неэффективность глюкокортикоидной терапии и спленэктомии заставляет прибегнуть к иммунодепрессантам. Обычно назначаются циклофосфан, винкристин.

 Гетероиммунные, лекарственные тромбоцитопении n При гетероиммунных тромбоцитопениях антитела вырабатываются против антигена, фиксированного на поверхности тромбоцитов. Это могут быть вирусы, некоторые лекарства. В отличие от идиопатических форм в данных ситуациях причина тромбоцитопении известна. Клинические проявления петехиальносинячкового типа кровоточивости возникают через 2 -3 дня, иногда 2 -3 недели после перенесенной вирусной инфекции или приема лекарственного препарата. Количество тромбоцитов снижается значительно, увеличивается время кровотечения, геморрагические проявления могут быть очень выражены. Обычно наступает выздоровление.
Гетероиммунные, лекарственные тромбоцитопении n При гетероиммунных тромбоцитопениях антитела вырабатываются против антигена, фиксированного на поверхности тромбоцитов. Это могут быть вирусы, некоторые лекарства. В отличие от идиопатических форм в данных ситуациях причина тромбоцитопении известна. Клинические проявления петехиальносинячкового типа кровоточивости возникают через 2 -3 дня, иногда 2 -3 недели после перенесенной вирусной инфекции или приема лекарственного препарата. Количество тромбоцитов снижается значительно, увеличивается время кровотечения, геморрагические проявления могут быть очень выражены. Обычно наступает выздоровление.
 Лекарственные препараты могут вызывать тромбоцитопению не только иммунным путем. В таблице (по R. J. Handin) приведен список лекарственных препаратов, вызывающих тромбоцитопению и предполагаемых механизмов развития.
Лекарственные препараты могут вызывать тромбоцитопению не только иммунным путем. В таблице (по R. J. Handin) приведен список лекарственных препаратов, вызывающих тромбоцитопению и предполагаемых механизмов развития.
 Механизм действия Лекарственные препараты Подавление тромбоцитов продукции Миелодепрессивные препараты цитозин арабинозид, даунорубицин, циклофосфан, миелосан, метотрексат. Тиазидовые диуретики Этанол Эстрогены Иммунологическая тромбоцитов деструкция Клинические подозрения, обоснованные специальными методами исследования сульфатиазол, новобиоцин, хинидин, хинин, препараты мышьяка, дигитоксин, метилдофа, стибофен. Клинические подозрения, пока еще не обоснованные аспирин, хлорпропрамид, хлорохин, соли золота, сульфамиды
Механизм действия Лекарственные препараты Подавление тромбоцитов продукции Миелодепрессивные препараты цитозин арабинозид, даунорубицин, циклофосфан, миелосан, метотрексат. Тиазидовые диуретики Этанол Эстрогены Иммунологическая тромбоцитов деструкция Клинические подозрения, обоснованные специальными методами исследования сульфатиазол, новобиоцин, хинидин, хинин, препараты мышьяка, дигитоксин, метилдофа, стибофен. Клинические подозрения, пока еще не обоснованные аспирин, хлорпропрамид, хлорохин, соли золота, сульфамиды
 Симптоматические или вторичные тромбоцитопении могут развиться при ряде заболеваний. Трудности в их распознавании возникают тогда, когда геморрагический синдром является ведущим в клинике этих заболеваний. Помогают тщательный расспрос больного, объективное исследование, ряд специальных методов. Симптоматические тромбоцитопении возникают при лейкозах, апластической анемии, В 12 -дефицитной анемии. При этих заболеваниях существенную помощь в распознавании истинной причины тромбоцитопении оказывают стернальная пункция, трепанобиопсия. В ряде случаев тромбоцитопения развивается вследствие повышенного механического разрушения тромбоцитов - при гемангиомах, спленомегалии различного генеза, протезировании клапанов сердца, сосудистых операциях. Особую группу составляют тромбоцитопении потребления, развивающиеся при ДВС-синдроме, массивных тромбозах.
Симптоматические или вторичные тромбоцитопении могут развиться при ряде заболеваний. Трудности в их распознавании возникают тогда, когда геморрагический синдром является ведущим в клинике этих заболеваний. Помогают тщательный расспрос больного, объективное исследование, ряд специальных методов. Симптоматические тромбоцитопении возникают при лейкозах, апластической анемии, В 12 -дефицитной анемии. При этих заболеваниях существенную помощь в распознавании истинной причины тромбоцитопении оказывают стернальная пункция, трепанобиопсия. В ряде случаев тромбоцитопения развивается вследствие повышенного механического разрушения тромбоцитов - при гемангиомах, спленомегалии различного генеза, протезировании клапанов сердца, сосудистых операциях. Особую группу составляют тромбоцитопении потребления, развивающиеся при ДВС-синдроме, массивных тромбозах.
 Тромбоцитопатии - общая характеристика n Тромбоцитопатии - нарушения гемостаза, обусловленные качественной неполноценностью и дисфункцией кровяных пластинок. Это группа достаточно распространенных заболеваний и синдромов, которые клинически характеризуются пятнисто-синячковым типом кровоточивости. При этом количество тромбоцитов чаще всего не изменяется. Среди наследственных геморрагических диатезов тромбоцитопатии занимают первое место.
Тромбоцитопатии - общая характеристика n Тромбоцитопатии - нарушения гемостаза, обусловленные качественной неполноценностью и дисфункцией кровяных пластинок. Это группа достаточно распространенных заболеваний и синдромов, которые клинически характеризуются пятнисто-синячковым типом кровоточивости. При этом количество тромбоцитов чаще всего не изменяется. Среди наследственных геморрагических диатезов тромбоцитопатии занимают первое место.
 Тромбоцитопатии - общая характеристика n Распознавание и дифференцировка тромбоцитопатий базируются на комплексном исследовании микроциркуляторного гемостаза, адгезивноагрегационной и коагуляционной функции кровяных пластинок, оценке содержания в них и реакции освобождения тромбоцитарных факторов и гранул, определении числа, размера, морфологии тромбоцитов, а также мегакариоцитов
Тромбоцитопатии - общая характеристика n Распознавание и дифференцировка тромбоцитопатий базируются на комплексном исследовании микроциркуляторного гемостаза, адгезивноагрегационной и коагуляционной функции кровяных пластинок, оценке содержания в них и реакции освобождения тромбоцитарных факторов и гранул, определении числа, размера, морфологии тромбоцитов, а также мегакариоцитов
 Тромбоцитопатии - общая характеристика На рисунке 1 представлена двухволновая кривая агрегации тромбоцитов при стимуляции процесса добавлением к плазме АДФ. Первая волна вызвана введением извне агрегирующего фактора, вторая - реакцией ос вобождения эндогенных агрегирующих агентов
Тромбоцитопатии - общая характеристика На рисунке 1 представлена двухволновая кривая агрегации тромбоцитов при стимуляции процесса добавлением к плазме АДФ. Первая волна вызвана введением извне агрегирующего фактора, вторая - реакцией ос вобождения эндогенных агрегирующих агентов
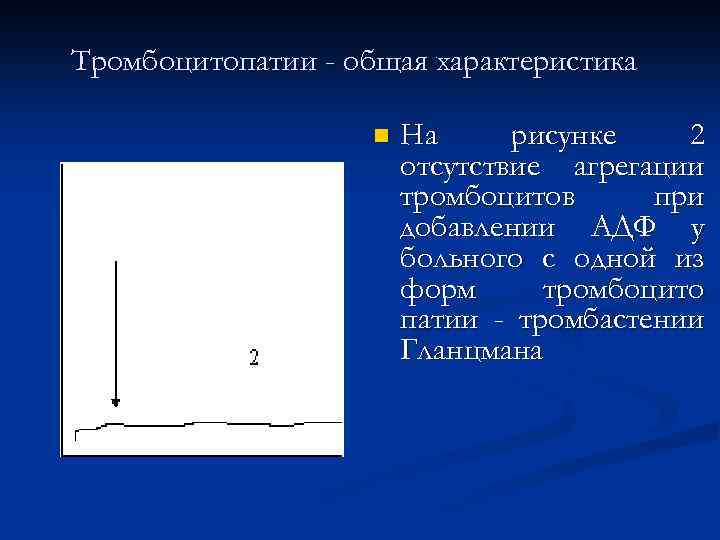 Тромбоцитопатии - общая характеристика n На рисунке 2 отсутствие агрегации тромбоцитов при добавлении АДФ у больного с одной из форм тромбоцито патии - тромбастении Гланцмана
Тромбоцитопатии - общая характеристика n На рисунке 2 отсутствие агрегации тромбоцитов при добавлении АДФ у больного с одной из форм тромбоцито патии - тромбастении Гланцмана
 Тромбоцитопатии - основные формы n n n Количество тромбоцитопатий достаточно велико, распознавание их отдельных форм должно проводится в специализированных гематологических центрах. Врачу-интернисту необходимо заподозрить тромбоцитопатию. Здесь следует руководствоваться несколькими положениями. О тромбоцитопатии следует думать у больных с пятнистосинячковым типом кровоточивости при нормальном количестве тромбоцитов или, если имеется тромбоцитопения, при сохраняющемся геморрагических проявлениях после нормализации числа тромбоцитов. Генетически обусловленные формы патологии тромбоцитов обычно относятся к тромбоцитопениям.
Тромбоцитопатии - основные формы n n n Количество тромбоцитопатий достаточно велико, распознавание их отдельных форм должно проводится в специализированных гематологических центрах. Врачу-интернисту необходимо заподозрить тромбоцитопатию. Здесь следует руководствоваться несколькими положениями. О тромбоцитопатии следует думать у больных с пятнистосинячковым типом кровоточивости при нормальном количестве тромбоцитов или, если имеется тромбоцитопения, при сохраняющемся геморрагических проявлениях после нормализации числа тромбоцитов. Генетически обусловленные формы патологии тромбоцитов обычно относятся к тромбоцитопениям.
 Выделяют наследственные и врожденные формы тромбоцитопатий и приобретенные тромбоцитопатии. Кроме того, тромбоцитопатии разделяются в зависимости от нарушения того или иного дефекта, выявляемого при функциональном исследовании тромбоцитов Различают следующие основные формы Т : n Тромбоцитопатии с нарушением адгезии тромбоцитов. n Тромбоцитопатии с нарушением агрегации тромбоцитов: а) к АДФ; б) к коллагену; в) к ристомицину; г) тромбину; д) к адреналину. n Тромбоцитопатии с нарушением реакции высвобождения. n Тромбоцитопатии с дефектом "пула накопления" высвобождающихся факторов. n Тромбоцитопатии с дефектом ретракции. n Тромбоцитопатии с сочетанием вышеизложенных дефектов.
Выделяют наследственные и врожденные формы тромбоцитопатий и приобретенные тромбоцитопатии. Кроме того, тромбоцитопатии разделяются в зависимости от нарушения того или иного дефекта, выявляемого при функциональном исследовании тромбоцитов Различают следующие основные формы Т : n Тромбоцитопатии с нарушением адгезии тромбоцитов. n Тромбоцитопатии с нарушением агрегации тромбоцитов: а) к АДФ; б) к коллагену; в) к ристомицину; г) тромбину; д) к адреналину. n Тромбоцитопатии с нарушением реакции высвобождения. n Тромбоцитопатии с дефектом "пула накопления" высвобождающихся факторов. n Тромбоцитопатии с дефектом ретракции. n Тромбоцитопатии с сочетанием вышеизложенных дефектов.
 Тромбоцитопатии - лечение n n Важнейшим условием правильного лечения тромбоцитопатий является устранение воздействий, способных вызывать или усиливать геморрагические проявления. В диете исключаются блюда, содержащие специи. Категорически запрещается прием алкоголя. В пище должно быть много продуктов, содержащих витамины С, Р и А. Есть ряд лекарственных препаратов, которые могут усугублять функциональные нарушения тромбоцитов. Их надо избегать. Это нестероидные противовоспалительные средства, карбенициллин, аминазин, антикоагулянты непрямого действия. Гепарин может назначаться только при ДВСсиндроме.
Тромбоцитопатии - лечение n n Важнейшим условием правильного лечения тромбоцитопатий является устранение воздействий, способных вызывать или усиливать геморрагические проявления. В диете исключаются блюда, содержащие специи. Категорически запрещается прием алкоголя. В пище должно быть много продуктов, содержащих витамины С, Р и А. Есть ряд лекарственных препаратов, которые могут усугублять функциональные нарушения тромбоцитов. Их надо избегать. Это нестероидные противовоспалительные средства, карбенициллин, аминазин, антикоагулянты непрямого действия. Гепарин может назначаться только при ДВСсиндроме.
 Тромбоцитопатии - лечение n Из лекарственных препаратов показано назначение e аминокапроновой кислоты в/в и внутрь; парааминометилбензойной кислоты (ПАМБА), которые обладают нормализующим действием на агрегацию тромбоцитов. Таким же действием обладают синтетические гормональные противозачаточные препараты - инфекундин, местранол. При парциальных тромбоцитопатиях применяется АТФ в сочетании с сернокислой магнезией. При тромбоцитопатических кровотечениях часто применяется дицинон. Есть сведения о применении в малых дозах лития. Неплохие результаты получены применении антагонистов брадикинина - продектина, пармидина.
Тромбоцитопатии - лечение n Из лекарственных препаратов показано назначение e аминокапроновой кислоты в/в и внутрь; парааминометилбензойной кислоты (ПАМБА), которые обладают нормализующим действием на агрегацию тромбоцитов. Таким же действием обладают синтетические гормональные противозачаточные препараты - инфекундин, местранол. При парциальных тромбоцитопатиях применяется АТФ в сочетании с сернокислой магнезией. При тромбоцитопатических кровотечениях часто применяется дицинон. Есть сведения о применении в малых дозах лития. Неплохие результаты получены применении антагонистов брадикинина - продектина, пармидина.
 Дефицит факторов свертывания крови VII, X, V, II, I n Петехиально-пятнистый тип кровоточивости может быть следствием дефицита (чаще всего наследственно обусловленного) ряда факторов свертываемости: VII, X, V, II, I.
Дефицит факторов свертывания крови VII, X, V, II, I n Петехиально-пятнистый тип кровоточивости может быть следствием дефицита (чаще всего наследственно обусловленного) ряда факторов свертываемости: VII, X, V, II, I.
 Дефицит фактора VII (наследственная гипоконвертинемия). Для этого заболевания характерно изолированное снижение протромбинового индекса при абсолютно нормальных показателях всех остальных коагуляционных тестов. Протромбиновый индекс нормализуется под влиянием старой сыворотки крови, этот тест является решающим в диагностике данного страдания. Специфическая заместительная терапия заключается в переливании плазмы крови (нативной, замороженной, высушенной), либо концентрата факторов протромбинового комплекса (PPSB). Важно помнить, что лечение витамином К бесполезно.
Дефицит фактора VII (наследственная гипоконвертинемия). Для этого заболевания характерно изолированное снижение протромбинового индекса при абсолютно нормальных показателях всех остальных коагуляционных тестов. Протромбиновый индекс нормализуется под влиянием старой сыворотки крови, этот тест является решающим в диагностике данного страдания. Специфическая заместительная терапия заключается в переливании плазмы крови (нативной, замороженной, высушенной), либо концентрата факторов протромбинового комплекса (PPSB). Важно помнить, что лечение витамином К бесполезно.
 Дефицит фактора Х (болезнь Стюарта-Прауэра) – редкое наследственное заболевание, когда происходит одновременное нарушение внутреннего и внешнего механизмов свертывания крови. Протромбиновый индекс снижен и нормализуется под воздействием старой сыворотки, удлиняется каолин-кефалиновое время свертываемости, снижается потребление протромбина, нарушается тест генерации тромбопластина. Лечение проводится теми же средствами, что и дефицит фактора. VII.
Дефицит фактора Х (болезнь Стюарта-Прауэра) – редкое наследственное заболевание, когда происходит одновременное нарушение внутреннего и внешнего механизмов свертывания крови. Протромбиновый индекс снижен и нормализуется под воздействием старой сыворотки, удлиняется каолин-кефалиновое время свертываемости, снижается потребление протромбина, нарушается тест генерации тромбопластина. Лечение проводится теми же средствами, что и дефицит фактора. VII.
 Дефицит фактора V. При этом заболевании также снижен протромбиновый индекс. Тест генерации тромбопластина, аутокоагуляционная проба, но тромбиновое время остается нормальным, а все указанные нарушения устраняются при добавлении свежей нормальной плазмы. Заместительную терапию проводят свежезамороженной или антигемофильной плазмой, но заготовленной в пластиковых мешках. В ургентных ситуациях может проводиться прямое переливание крови, желательно не от родственников, у которых встречается латентная форма дефицита фактора V.
Дефицит фактора V. При этом заболевании также снижен протромбиновый индекс. Тест генерации тромбопластина, аутокоагуляционная проба, но тромбиновое время остается нормальным, а все указанные нарушения устраняются при добавлении свежей нормальной плазмы. Заместительную терапию проводят свежезамороженной или антигемофильной плазмой, но заготовленной в пластиковых мешках. В ургентных ситуациях может проводиться прямое переливание крови, желательно не от родственников, у которых встречается латентная форма дефицита фактора V.
 Дефицит фактора II (протромбина). Очень редкое заболевание. Снижен протромбиновый индекс, но свертываемость нормализуется при добавлении старой нормальной плазмы. Если методы прямого определения протромбина в сыворотке, что позволяет дифференцировать истинный дефицит протромбина от его молекулярных аномалий. Лечение проводится переливаниями обычной или замороженной плазмы, а также концентратом PPSB.
Дефицит фактора II (протромбина). Очень редкое заболевание. Снижен протромбиновый индекс, но свертываемость нормализуется при добавлении старой нормальной плазмы. Если методы прямого определения протромбина в сыворотке, что позволяет дифференцировать истинный дефицит протромбина от его молекулярных аномалий. Лечение проводится переливаниями обычной или замороженной плазмы, а также концентратом PPSB.
 Дефицит фактора I (а - дисфиброногенемия). Редкое наследственное заболевание. Чаще встречается снижение уровня фибриногена при ряде патологических состояний, например, при ДВСсиндроме, патологии печени. Исключение этих заболеваний позволяет предположить генетический дефект фактора I. При этом заболевании все коагуляционные тесты нарушены, свертывания крови нет, в том числе при добавлении тромбина к исследуемой рекальцифицированной плазме. Лечение проводится введением препаратов фибриногена
Дефицит фактора I (а - дисфиброногенемия). Редкое наследственное заболевание. Чаще встречается снижение уровня фибриногена при ряде патологических состояний, например, при ДВСсиндроме, патологии печени. Исключение этих заболеваний позволяет предположить генетический дефект фактора I. При этом заболевании все коагуляционные тесты нарушены, свертывания крови нет, в том числе при добавлении тромбина к исследуемой рекальцифицированной плазме. Лечение проводится введением препаратов фибриногена
 III. Синячково-гематомный тип кровоточивости ДВС-синдром n Болезнь Виллебранда n Дефицит фактора свертывания крови XIII n Передозировка антикоагулянтов n
III. Синячково-гематомный тип кровоточивости ДВС-синдром n Болезнь Виллебранда n Дефицит фактора свертывания крови XIII n Передозировка антикоагулянтов n
 ДВС-синдром - общие положения Термином ДВС-синдром обозначается неспецифический общепатологический процесс, в основе которого лежит рассеянное диффузное свертывание крови в микрососудах с образованием множества микросгустков и агрегатов клеток крови, блокирование кровообращения в органах и развитие в них глубоких дистрофических изменений.
ДВС-синдром - общие положения Термином ДВС-синдром обозначается неспецифический общепатологический процесс, в основе которого лежит рассеянное диффузное свертывание крови в микрососудах с образованием множества микросгустков и агрегатов клеток крови, блокирование кровообращения в органах и развитие в них глубоких дистрофических изменений.
 Этиологические факторы и нарушения, вызывающие ДВС-синдром n Высвобождение тканевых факторов 1. Акушерская патология - отслойка плаценты, эмболия околоплодными водами, внутриутробная смерть плода, аборт во втором триместре беременности. 2. Гемолиз 3. Опухоли 4. Жировая эмболия 5. Повреждение тканей ( ожоги, отморожения, огнестрельные раны)
Этиологические факторы и нарушения, вызывающие ДВС-синдром n Высвобождение тканевых факторов 1. Акушерская патология - отслойка плаценты, эмболия околоплодными водами, внутриутробная смерть плода, аборт во втором триместре беременности. 2. Гемолиз 3. Опухоли 4. Жировая эмболия 5. Повреждение тканей ( ожоги, отморожения, огнестрельные раны)
 Этиологические факторы и нарушения, вызывающие ДВС-синдром Повреждения эндотелия 1. Аневризма аорты 2. Гемолитический уремический синдром 3. Острый гломерулонефрит n
Этиологические факторы и нарушения, вызывающие ДВС-синдром Повреждения эндотелия 1. Аневризма аорты 2. Гемолитический уремический синдром 3. Острый гломерулонефрит n
 Этиологические факторы и нарушения, вызывающие ДВС-синдром Инфекции 1. Бактериальные (стафилококковые, стрептококковые, пневмококковые, менингококковые, вызванные грамотрицательными бактериями) 2. Вирусные (арбовирусы, вирусы оспы, ветряной оспы, краснухи) 3. Паразитарные ( малярия) 4. Риккетсиозные (пятнистая лихорадка скалистых гор) 5. Грибковые (острый гистоплазмоз) n
Этиологические факторы и нарушения, вызывающие ДВС-синдром Инфекции 1. Бактериальные (стафилококковые, стрептококковые, пневмококковые, менингококковые, вызванные грамотрицательными бактериями) 2. Вирусные (арбовирусы, вирусы оспы, ветряной оспы, краснухи) 3. Паразитарные ( малярия) 4. Риккетсиозные (пятнистая лихорадка скалистых гор) 5. Грибковые (острый гистоплазмоз) n
 ДВС-синдром - классификация По течению выделяют формы острые, затяжные, рецидивирующие, хронические и латентные. Стадии ДВС-синдрома: • Гиперкоагуляция и агрегация тромбоцитов. • Переходная с нарастающей коагулопатией потребления, тромбоцитопенией, разнонаправленными сдвигами в общих коагуляционных тестах. • Глубокой гипокоагуляции вплоть до полной несвертываемости крови. • Неблагоприятный исход или восстановительная.
ДВС-синдром - классификация По течению выделяют формы острые, затяжные, рецидивирующие, хронические и латентные. Стадии ДВС-синдрома: • Гиперкоагуляция и агрегация тромбоцитов. • Переходная с нарастающей коагулопатией потребления, тромбоцитопенией, разнонаправленными сдвигами в общих коагуляционных тестах. • Глубокой гипокоагуляции вплоть до полной несвертываемости крови. • Неблагоприятный исход или восстановительная.
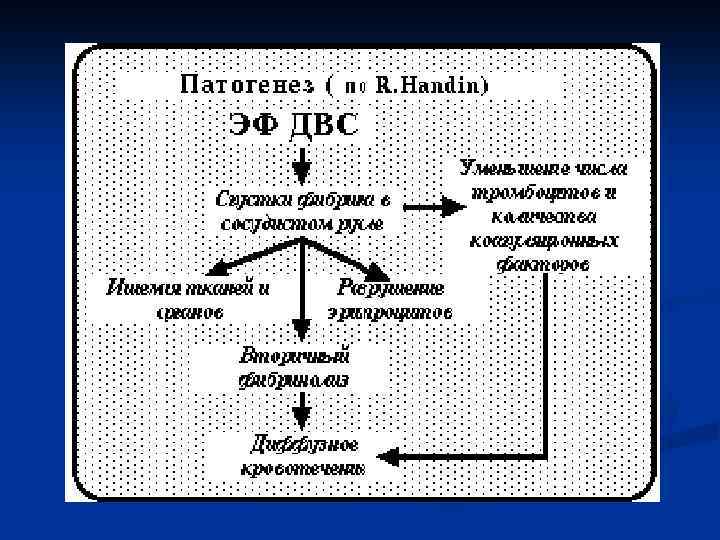
 ДВС-синдром - патогенез n ДВС-синдром представляет собой такой вариант коагулопатии, когда особенно четко происходит нарушение равновесия между свертывающей, антисвертывающей и фибринолитической системами организма. Особенностью "трагедии" ДВС-синдрома является диссеминированное, рассеянное, множественное образование тромбов и фибринных сгустков, по сути дела там, где гемостаза не требуется.
ДВС-синдром - патогенез n ДВС-синдром представляет собой такой вариант коагулопатии, когда особенно четко происходит нарушение равновесия между свертывающей, антисвертывающей и фибринолитической системами организма. Особенностью "трагедии" ДВС-синдрома является диссеминированное, рассеянное, множественное образование тромбов и фибринных сгустков, по сути дела там, где гемостаза не требуется.
 Этиологические факторы приводят к гиперкоагуляции, образованию мелких рыхлых сгустков фибрина или микротромбов практически во всей микроциркуляторной системе. Они сразу же растворяются фибринолитической системой. Образуются новые тромбы и новые сгустки и постепенно истощаются все основные факторы свертывающей системы - тромбоциты, протромбин, фибриноген. Развивается гипокоагуляция вследствие коагулопатии потребления. Если где-то нарушается целостность сосудистой стенки, тромб уже образоваться не может. При этом в избытке имеются антикоагулянтные субстанции, из-за которых кровотечение очень сложно остановить. Образующиеся в микрососудах фибринные сгустки и микротромбы блокируют тканевой кровоток, вызывают ишемию тканей, нарушают функцию таких жизненно важных органов как сердце, легкие, почки.
Этиологические факторы приводят к гиперкоагуляции, образованию мелких рыхлых сгустков фибрина или микротромбов практически во всей микроциркуляторной системе. Они сразу же растворяются фибринолитической системой. Образуются новые тромбы и новые сгустки и постепенно истощаются все основные факторы свертывающей системы - тромбоциты, протромбин, фибриноген. Развивается гипокоагуляция вследствие коагулопатии потребления. Если где-то нарушается целостность сосудистой стенки, тромб уже образоваться не может. При этом в избытке имеются антикоагулянтные субстанции, из-за которых кровотечение очень сложно остановить. Образующиеся в микрососудах фибринные сгустки и микротромбы блокируют тканевой кровоток, вызывают ишемию тканей, нарушают функцию таких жизненно важных органов как сердце, легкие, почки.
 • Острый ДВС-синдром развивается при шоковых состояниях, тяжелых формах сепсиса, массивных травмах и ожогах, остром внутрисосудистом гемолизе, укусах некоторых видов змей. • Затяжной ДВС-синдром наблюдается при онкологических заболеваниях, иммунокомплексных и миелопролиферативных процессах, недостаточности кровообращения у больных кардиомиопатиями, циррозах печени, тяжелых активных гепатитах, хроническом гемодиализе. • Волнообразное, рецидивирующее течение наблюдается при деструктивных процессах в органах, обусловленных вирулентной микрофлорой или токсическими влияниями.
• Острый ДВС-синдром развивается при шоковых состояниях, тяжелых формах сепсиса, массивных травмах и ожогах, остром внутрисосудистом гемолизе, укусах некоторых видов змей. • Затяжной ДВС-синдром наблюдается при онкологических заболеваниях, иммунокомплексных и миелопролиферативных процессах, недостаточности кровообращения у больных кардиомиопатиями, циррозах печени, тяжелых активных гепатитах, хроническом гемодиализе. • Волнообразное, рецидивирующее течение наблюдается при деструктивных процессах в органах, обусловленных вирулентной микрофлорой или токсическими влияниями.
 • Геморрагические проявления при ДВС-синдроме имеют свои особенности. • Могут быть кровотечения локального типа или распространенные кровоизлияния. • В первом случае наблюдаются геморрагии из ран при травмах, послеродовые и послеабортные маточные кровотечения, гематурия. Эти кровотечения длительные и торпидны к рутинной гемостатической терапии. • В случае распространенных геморрагий отмечается смешанный синячково-гематомный тип кровоточивости в сочетании с носовыми, желудочно-кишечными, легочными, маточными кровотечениями, диффузным пропотеванием крови в плевральную и брюшную полости, перикард.
• Геморрагические проявления при ДВС-синдроме имеют свои особенности. • Могут быть кровотечения локального типа или распространенные кровоизлияния. • В первом случае наблюдаются геморрагии из ран при травмах, послеродовые и послеабортные маточные кровотечения, гематурия. Эти кровотечения длительные и торпидны к рутинной гемостатической терапии. • В случае распространенных геморрагий отмечается смешанный синячково-гематомный тип кровоточивости в сочетании с носовыми, желудочно-кишечными, легочными, маточными кровотечениями, диффузным пропотеванием крови в плевральную и брюшную полости, перикард.
 Для ДВС-синдрома характерно сочетание геморрагических расстройств с рядом синдромов, обусловленных нарушениями микроциркуляции в органах, их дистрофией и дисфункцией. Развивается "шоковое" легкое и острая дыхательная недостаточность, острая почечная недостаточность, дисциркуляторная энцефалопатия, надпочечниковая недостаточность, острые эрозии и язвы в желудке и кишечнике
Для ДВС-синдрома характерно сочетание геморрагических расстройств с рядом синдромов, обусловленных нарушениями микроциркуляции в органах, их дистрофией и дисфункцией. Развивается "шоковое" легкое и острая дыхательная недостаточность, острая почечная недостаточность, дисциркуляторная энцефалопатия, надпочечниковая недостаточность, острые эрозии и язвы в желудке и кишечнике
 Диагностика ДВС-синдрома базируется на комплексе исследований, характеризующих систему гемостаза. Они должны назначаться как можно раньше, повторяться в динамике. Это связано с тем, что при ДВС-синдроме нарушаются практически все звенья гемостаза, нередко эти нарушения разнонаправлены. Кроме того ДВС-синдром проходит определенные стадии в своем развитии, правда, не строго фиксированные. Общая тенденция изменений гемокоагуляционных тестов такова: количество тромбоцитов уменьшается, время свертывания удлиняется, содержание фибриногена уменьшается, протромбиновый индекс уменьшается, продукты деградации фибриногена увеличиваются, ретракция сгустка уменьшается.
Диагностика ДВС-синдрома базируется на комплексе исследований, характеризующих систему гемостаза. Они должны назначаться как можно раньше, повторяться в динамике. Это связано с тем, что при ДВС-синдроме нарушаются практически все звенья гемостаза, нередко эти нарушения разнонаправлены. Кроме того ДВС-синдром проходит определенные стадии в своем развитии, правда, не строго фиксированные. Общая тенденция изменений гемокоагуляционных тестов такова: количество тромбоцитов уменьшается, время свертывания удлиняется, содержание фибриногена уменьшается, протромбиновый индекс уменьшается, продукты деградации фибриногена увеличиваются, ретракция сгустка уменьшается.
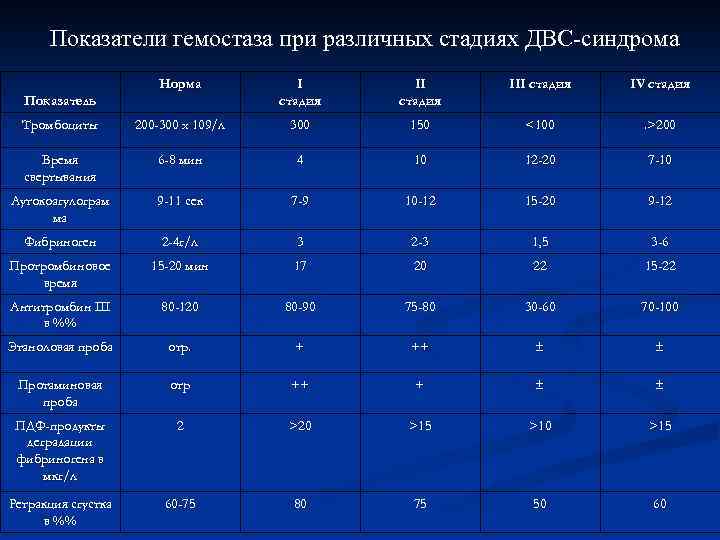 Показатели гемостаза при различных стадиях ДВС-синдрома Норма I стадия III стадия IV стадия Тромбоциты 200 -300 х 109/л 300 150 <100 . >200 Время свертывания 6 -8 мин 4 10 12 -20 7 -10 Аутокоагулограм ма 9 -11 сек 7 -9 10 -12 15 -20 9 -12 Фибриноген 2 -4 г/л 3 2 -3 1, 5 3 -6 Протромбиновое время 15 -20 мин 17 20 22 15 -22 Антитромбин III в %% 80 -120 80 -90 75 -80 30 -60 70 -100 Этаноловая проба отр. + ++ ± ± Протаминовая проба отр ++ + ± ± ПДФ-продукты деградации фибриногена в мкг/л 2 >20 >15 >10 >15 Ретракция сгустка в %% 60 -75 80 75 50 60 Показатель
Показатели гемостаза при различных стадиях ДВС-синдрома Норма I стадия III стадия IV стадия Тромбоциты 200 -300 х 109/л 300 150 <100 . >200 Время свертывания 6 -8 мин 4 10 12 -20 7 -10 Аутокоагулограм ма 9 -11 сек 7 -9 10 -12 15 -20 9 -12 Фибриноген 2 -4 г/л 3 2 -3 1, 5 3 -6 Протромбиновое время 15 -20 мин 17 20 22 15 -22 Антитромбин III в %% 80 -120 80 -90 75 -80 30 -60 70 -100 Этаноловая проба отр. + ++ ± ± Протаминовая проба отр ++ + ± ± ПДФ-продукты деградации фибриногена в мкг/л 2 >20 >15 >10 >15 Ретракция сгустка в %% 60 -75 80 75 50 60 Показатель

 Гепарин, антиагреганты (аспирин), реополиглюкин вводятся обычно на ранних стадиях синдрома. Реополиглюкин улучшает реологические свойства крови, препятствует адгезии и агрегации тромбоцитов. В том же направлении действует аспирин. Гепарин останавливает действие плазменных факторов свертывания крови, препятствует превращению фибриногена в фибрин. При нарастании явлений гипокоагуляции наиболее эффективным является введение свежезамороженной плазмы, которая устраняет дефицит факторов свертывания - антитромбина III, фибриногена, плазминогена. Если количество антитромбина III достаточное, можно вводить ингибиторы фибринолиза - e -аминокапроновую кислоту, трасилол, контрикал.
Гепарин, антиагреганты (аспирин), реополиглюкин вводятся обычно на ранних стадиях синдрома. Реополиглюкин улучшает реологические свойства крови, препятствует адгезии и агрегации тромбоцитов. В том же направлении действует аспирин. Гепарин останавливает действие плазменных факторов свертывания крови, препятствует превращению фибриногена в фибрин. При нарастании явлений гипокоагуляции наиболее эффективным является введение свежезамороженной плазмы, которая устраняет дефицит факторов свертывания - антитромбина III, фибриногена, плазминогена. Если количество антитромбина III достаточное, можно вводить ингибиторы фибринолиза - e -аминокапроновую кислоту, трасилол, контрикал.
 Имеются рекомендации по дифференцированному лечению ДВС-синдрома в зависимости от клинического варианта течения (А. А. Мартынов). I вариант - нарушения функций шоковых органов, умеренные геморрагии. Показано переливание свежезамороженной плазмы, введение гепарина и антиагрегантов. II вариант - выраженный геморрагический синдром. Целесообразно введение антипротеаз в больших дозах, малые дозы гепарина, свежезамороженная плазма и антиагреганты. III вариант - массивные локальные тромбозы и/или тромбоэмболии. Необходимо введение тромболитических средств, прерывистое введение свежезамороженной плазмы и назначение антиагрегантов.
Имеются рекомендации по дифференцированному лечению ДВС-синдрома в зависимости от клинического варианта течения (А. А. Мартынов). I вариант - нарушения функций шоковых органов, умеренные геморрагии. Показано переливание свежезамороженной плазмы, введение гепарина и антиагрегантов. II вариант - выраженный геморрагический синдром. Целесообразно введение антипротеаз в больших дозах, малые дозы гепарина, свежезамороженная плазма и антиагреганты. III вариант - массивные локальные тромбозы и/или тромбоэмболии. Необходимо введение тромболитических средств, прерывистое введение свежезамороженной плазмы и назначение антиагрегантов.
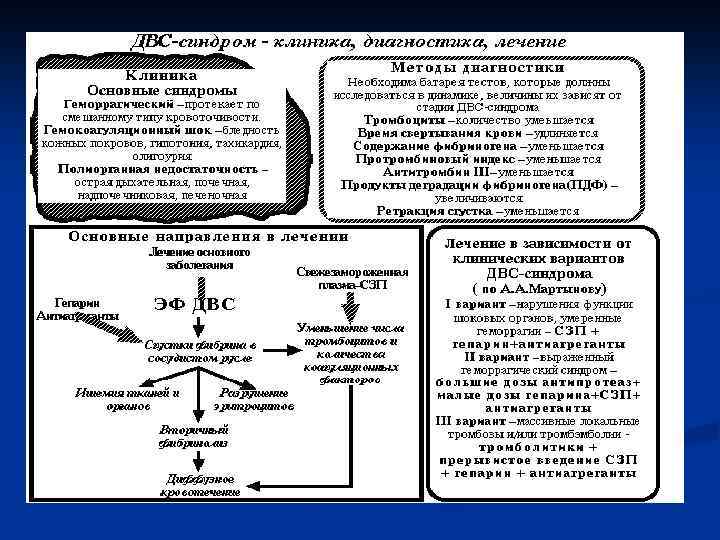
 Болезнь Виллебранда n n n Это одно из частых заболеваний, при которых наблюдается смешанный, синячково-гематомный тип кровоточивости. Это заболевание относят к коагулопатиям, поскольку в основе его лежит нарушение основного крупномолекулярного компонента фактора VIII, обозначаемого в литературе как фактор Виллебранда (VIII: ФВ). С другой стороны, она может быть отнесена к первичнососудистым заболеваниям, так как извращение синтеза Виллебранда происходит в эндотелии сосудов единственном месте его образования. Раньше это заболевание называли "ангиогемофилией".
Болезнь Виллебранда n n n Это одно из частых заболеваний, при которых наблюдается смешанный, синячково-гематомный тип кровоточивости. Это заболевание относят к коагулопатиям, поскольку в основе его лежит нарушение основного крупномолекулярного компонента фактора VIII, обозначаемого в литературе как фактор Виллебранда (VIII: ФВ). С другой стороны, она может быть отнесена к первичнососудистым заболеваниям, так как извращение синтеза Виллебранда происходит в эндотелии сосудов единственном месте его образования. Раньше это заболевание называли "ангиогемофилией".
 Болезнь Виллебранда n Выраженность геморрагического синдрома при болезни Виллебранда может быть разной. В тяжелых случаях образуются гематомы в мягких тканях и внутренних органах, могут быть длительные и обильные маточные, носовые и почечные кровотечения
Болезнь Виллебранда n Выраженность геморрагического синдрома при болезни Виллебранда может быть разной. В тяжелых случаях образуются гематомы в мягких тканях и внутренних органах, могут быть длительные и обильные маточные, носовые и почечные кровотечения
 Диагностика болезни Виллебранда основана на ряде признаков: аутосомно-доминантное наследование заболевания, смешанный тип кровоточивости, увеличение времени свертывания, удлинение времени кровотечения. Дифференциация с гемофилией проводится на основе результатов ряда функциональных тестов.
Диагностика болезни Виллебранда основана на ряде признаков: аутосомно-доминантное наследование заболевания, смешанный тип кровоточивости, увеличение времени свертывания, удлинение времени кровотечения. Дифференциация с гемофилией проводится на основе результатов ряда функциональных тестов.
 При болезни Виллебранда отмечается постепенное, а не немедленное, как при гемофилии, нарастание активности VIII фактора после трансфузии антигемофильной плазмы. Коррекционный эффект трансфузии при болезни Виллебранда намного превосходит количество вводимого VIII фактора, в то время как при гемофилии между этими показателями имеется строгое соответствие. Продолжительность эффекта однократной трансфузии при болезни Виллебранда значительно больше, чем при гемофилии. Наиболее информативно определение в плазме фактора VIII: ФВ. Основным методом лечения является введение антигемофильной плазмы и криопреципитата. Трансфузии более редкие, чем при гемофилии.
При болезни Виллебранда отмечается постепенное, а не немедленное, как при гемофилии, нарастание активности VIII фактора после трансфузии антигемофильной плазмы. Коррекционный эффект трансфузии при болезни Виллебранда намного превосходит количество вводимого VIII фактора, в то время как при гемофилии между этими показателями имеется строгое соответствие. Продолжительность эффекта однократной трансфузии при болезни Виллебранда значительно больше, чем при гемофилии. Наиболее информативно определение в плазме фактора VIII: ФВ. Основным методом лечения является введение антигемофильной плазмы и криопреципитата. Трансфузии более редкие, чем при гемофилии.
 Передозировка антикоагулянтов n n Геморрагический синдром при передозировке или отравлении антикоагулянтами непрямого действия начинается с микро-макрогематурии, носовых кровотечений. Наблюдаются экхимозы и гематомы различной локализации. Могут быть кровоизлияния в стенку кишки, в брюшину и забрюшинное пространство. Закономерно снижается протромбиновый индекс. Это основной тест контроля при назначении непрямых антикоагулянтов, снижение его более чем в 2 раза от нормального исходного уровня может информировать о возможности геморрагических осложнений. Лечение заключается в немедленной отмене антикоагулянтов и назначении внутривенно большие дозы викасола - 20 -30 мг/сутки. Поскольку действие викасола проявится примерно через 2 суток при тяжелом геморрагическом синдроме целесообразно переливание больших доз свежезамороженной плазмы.
Передозировка антикоагулянтов n n Геморрагический синдром при передозировке или отравлении антикоагулянтами непрямого действия начинается с микро-макрогематурии, носовых кровотечений. Наблюдаются экхимозы и гематомы различной локализации. Могут быть кровоизлияния в стенку кишки, в брюшину и забрюшинное пространство. Закономерно снижается протромбиновый индекс. Это основной тест контроля при назначении непрямых антикоагулянтов, снижение его более чем в 2 раза от нормального исходного уровня может информировать о возможности геморрагических осложнений. Лечение заключается в немедленной отмене антикоагулянтов и назначении внутривенно большие дозы викасола - 20 -30 мг/сутки. Поскольку действие викасола проявится примерно через 2 суток при тяжелом геморрагическом синдроме целесообразно переливание больших доз свежезамороженной плазмы.
 Передозировка гепарина n n При лечении гепарином могут развиваться локальные геморрагии в местах внутримышечного или подкожного введения. Генерализованное геморрагическое действие гепарина связано либо с его передозировкой, либо нераспознанными нарушениями гемостаза, при которых назначение гепарина противопоказано. Так, гепарин легко провоцирует кровотечения при язвенной болезни и эрозиях желудка, легочные кровотечения у больных туберкулезом и бронхоэктатической болезнью. Контроль гепаринотерапии осуществляется обычно с помощью измерения времени свертывания крови, рекомендуется использовать также тромбоэластографию, активированное парциальное тромбопластиновое время. Чтобы избежать геморрагических осложнений, при лечении гепарином рекомендуется снижать коагуляционную активность не более чем в 2 -2, 5 раза. Для лечения геморрагических проявлений при гепаринотерапии необходимо уменьшить дозу препарата, при неэффективности дробные дозы протаминсульфата.
Передозировка гепарина n n При лечении гепарином могут развиваться локальные геморрагии в местах внутримышечного или подкожного введения. Генерализованное геморрагическое действие гепарина связано либо с его передозировкой, либо нераспознанными нарушениями гемостаза, при которых назначение гепарина противопоказано. Так, гепарин легко провоцирует кровотечения при язвенной болезни и эрозиях желудка, легочные кровотечения у больных туберкулезом и бронхоэктатической болезнью. Контроль гепаринотерапии осуществляется обычно с помощью измерения времени свертывания крови, рекомендуется использовать также тромбоэластографию, активированное парциальное тромбопластиновое время. Чтобы избежать геморрагических осложнений, при лечении гепарином рекомендуется снижать коагуляционную активность не более чем в 2 -2, 5 раза. Для лечения геморрагических проявлений при гепаринотерапии необходимо уменьшить дозу препарата, при неэффективности дробные дозы протаминсульфата.
 IV. Васкулитно-пурпурный тип геморрагические высыпания на коже, чаще всего симметричные; элементы сыпи ограничены, слегка приподняты над кожей, их появлению нередко предшествуют волдыри или пузырьки, которые затем пропитываются кровью; геморрагические элементы могут сливаться, эпидермис над ними некротизируется с образованием корочки; после исчезновения сыпи остаются очаги пигментации кожи; n кровотечения из внутренних органов желудочно-кишечные, почечные n
IV. Васкулитно-пурпурный тип геморрагические высыпания на коже, чаще всего симметричные; элементы сыпи ограничены, слегка приподняты над кожей, их появлению нередко предшествуют волдыри или пузырьки, которые затем пропитываются кровью; геморрагические элементы могут сливаться, эпидермис над ними некротизируется с образованием корочки; после исчезновения сыпи остаются очаги пигментации кожи; n кровотечения из внутренних органов желудочно-кишечные, почечные n
 Основная роль в патогенезе принадлежит циркулирущим иммуннным комплексам (ЦИК). Они образуются в результате взаимодействия антигенов и антител, поражают стенку микрососудов. Повышается сосудистая проницаемость, плазма и эритроциты проникают в ткани, возникают отек, блокада микроциркуляции, геморрагии, дистрофические изменения, иногда развиваются некрозы.
Основная роль в патогенезе принадлежит циркулирущим иммуннным комплексам (ЦИК). Они образуются в результате взаимодействия антигенов и антител, поражают стенку микрососудов. Повышается сосудистая проницаемость, плазма и эритроциты проникают в ткани, возникают отек, блокада микроциркуляции, геморрагии, дистрофические изменения, иногда развиваются некрозы.
 Геморрагический васкулит – классификация • Выделяют различные клинические формы геморрагического васкулита: костно-суставную, абдоминальную, почечную, смешанную. • По течению выделяют молниеносное, острое, затяжное, хроническое течение. • Осложнения: кишечное кровотечение, перфорация, перитонит, ДВС-синдром, анемия, тромбозы и инфаркты в органах.
Геморрагический васкулит – классификация • Выделяют различные клинические формы геморрагического васкулита: костно-суставную, абдоминальную, почечную, смешанную. • По течению выделяют молниеносное, острое, затяжное, хроническое течение. • Осложнения: кишечное кровотечение, перфорация, перитонит, ДВС-синдром, анемия, тромбозы и инфаркты в органах.
 Геморрагический васкулит – клиника • Для простой или кожно-суставной формы геморрагического васкулита характерна папулезно-геморрагическая сыпь, иногда с уртикарными проявлениями. • В начале заболевания все элементы сыпи одинаковой величины и формы, при надавливании не исчезают, в тяжелых случаях папулы некротизируются. • Сыпь располагается на коже конечностей и туловища, вокруг суставов. После выздоровления длительно сохраняется гиперпигментация кожи. • Суставы поражаются одновременно с кожей или их изменения обнаруживаются через несколько часов после появления сыпи. Обычно больные жалуются на боли в крупных суставах, их припухлость, нарушения функции. Редко суставной синдром бывает продолжительным.
Геморрагический васкулит – клиника • Для простой или кожно-суставной формы геморрагического васкулита характерна папулезно-геморрагическая сыпь, иногда с уртикарными проявлениями. • В начале заболевания все элементы сыпи одинаковой величины и формы, при надавливании не исчезают, в тяжелых случаях папулы некротизируются. • Сыпь располагается на коже конечностей и туловища, вокруг суставов. После выздоровления длительно сохраняется гиперпигментация кожи. • Суставы поражаются одновременно с кожей или их изменения обнаруживаются через несколько часов после появления сыпи. Обычно больные жалуются на боли в крупных суставах, их припухлость, нарушения функции. Редко суставной синдром бывает продолжительным.
 Геморрагический васкулит – клиника • Абдоминальная форма характеризуется сильными болями в животе без четкой локализации, которые обусловлены кровоизлияниями с субсерозный слой, брюшину и стенку кишки. • Вслед за этим могут развиться желудочные и кишечные кровотечения (рвота кровью, мелена). При массивных кровотечениях может быть картина коллапса и острой постгеморрагической анемии. Диагноз нетруден, если абдоминальная форма сочетается с кожно-суставными проявлениями, и очень затруднен при изолированном абдоминальном синдроме. • Поражение почек возникает обычно у части больных на 1 -4 неделе заболевания, в моче появляются эритроциты, белок, цилиндры; иногда развивается нефротический синдром.
Геморрагический васкулит – клиника • Абдоминальная форма характеризуется сильными болями в животе без четкой локализации, которые обусловлены кровоизлияниями с субсерозный слой, брюшину и стенку кишки. • Вслед за этим могут развиться желудочные и кишечные кровотечения (рвота кровью, мелена). При массивных кровотечениях может быть картина коллапса и острой постгеморрагической анемии. Диагноз нетруден, если абдоминальная форма сочетается с кожно-суставными проявлениями, и очень затруднен при изолированном абдоминальном синдроме. • Поражение почек возникает обычно у части больных на 1 -4 неделе заболевания, в моче появляются эритроциты, белок, цилиндры; иногда развивается нефротический синдром.
 Геморрагический васкулит - методы диагностики • Количество тромбоцитов, время свертывания и длительность кровотечения при геморрагическом васкулите не выходят за пределы нормальных величин. Симптом жгута обычно положительный. • По данным З. С. Баркагана ряд специальных тестов - аутокоагуляционный, содержание продуктов деградации фибрина, продуктов паракоагуляции - изменяются при геморрагическом васкулите, что позволяет расшифровывать некоторые звенья патогенеза этого заболевания
Геморрагический васкулит - методы диагностики • Количество тромбоцитов, время свертывания и длительность кровотечения при геморрагическом васкулите не выходят за пределы нормальных величин. Симптом жгута обычно положительный. • По данным З. С. Баркагана ряд специальных тестов - аутокоагуляционный, содержание продуктов деградации фибрина, продуктов паракоагуляции - изменяются при геморрагическом васкулите, что позволяет расшифровывать некоторые звенья патогенеза этого заболевания
 Геморрагический васкулит - лечение • Основой патогенетического лечения геморрагического васкулита является назначение гепарина по обычной схеме. Вначале препарат вводится внутривенно, затем подкожно через 6 часов. •
Геморрагический васкулит - лечение • Основой патогенетического лечения геморрагического васкулита является назначение гепарина по обычной схеме. Вначале препарат вводится внутривенно, затем подкожно через 6 часов. •
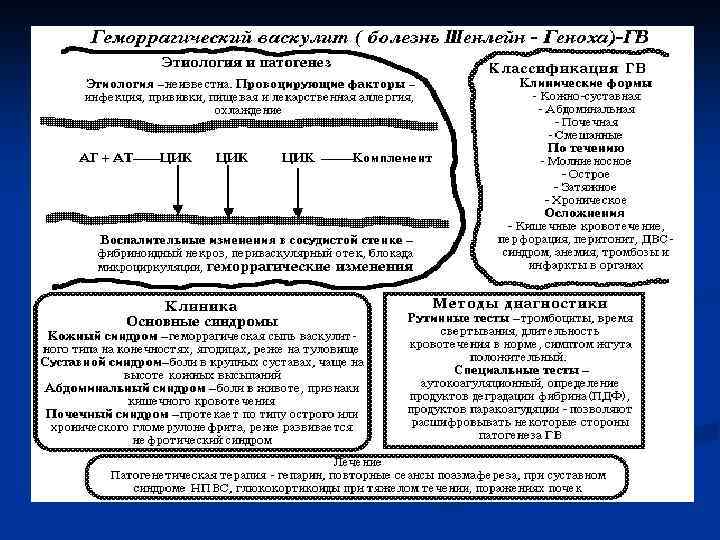
 Геморрагические лихорадки - дифференцирующие признаки • Распространены в определенных областях и соответственно так называются - дальневосточная, омская, тульская, ярославская, карельская. • Кожные геморрагические высыпания появляются обычно на 3 -4 день лихорадочного состояния. • Сыпь располагается в подмышечных впадинах, по боковым сторонам груди, внутренней поверхности плеч, на груди и спине. • Часто бывают носовые кровотечения. • Другие проявления геморрагического синдрома - кровоизлияния в веки и склеры, маточные и кишечные кровотечения. • В моче обнаруживаются протеинурия, гематурия, цилиндрурия. Наблюдаются олиго - и анурия, азотемия. • Диагноз подтверждается с помощью реакции связывания комплемента в парных исследованиях через 5 -10 дней.
Геморрагические лихорадки - дифференцирующие признаки • Распространены в определенных областях и соответственно так называются - дальневосточная, омская, тульская, ярославская, карельская. • Кожные геморрагические высыпания появляются обычно на 3 -4 день лихорадочного состояния. • Сыпь располагается в подмышечных впадинах, по боковым сторонам груди, внутренней поверхности плеч, на груди и спине. • Часто бывают носовые кровотечения. • Другие проявления геморрагического синдрома - кровоизлияния в веки и склеры, маточные и кишечные кровотечения. • В моче обнаруживаются протеинурия, гематурия, цилиндрурия. Наблюдаются олиго - и анурия, азотемия. • Диагноз подтверждается с помощью реакции связывания комплемента в парных исследованиях через 5 -10 дней.
 V. Ангиоматозный тип упорные и повторяющиеся кровотечения одной-двух, реже больше локализаций (например, носовые, легочные); n отсутствие спонтанных и посттравматических кровоизлияний в кожу, подкожную клетчаку n
V. Ангиоматозный тип упорные и повторяющиеся кровотечения одной-двух, реже больше локализаций (например, носовые, легочные); n отсутствие спонтанных и посттравматических кровоизлияний в кожу, подкожную клетчаку n
 Болезнь Рандю-Ослера Наследственная геморрагическая телеангиэктазия. Характеризуется очаговым истончением стенок и расширением просвета микрососудов, неполноценным локальным гемостазом из-за недоразвития субэндотелия и крайне малого содержания в нем коллагена. Кровоточивость связана с легкой ранимостью стенки сосуда, а также с очень слабой стимуляцией в участках телеангиэктазий адгезии и агрегации тромбоцитов и свертывания крови. Типы телеангиэктазий Ранний - неправильной формы пятнышки. Промежуточный - в виде сосудистых паучков. Поздний (узловатый) - узелки диаметром 5 -7 мм, выступающие над поверхностью кожи и слизистых. Преимущественная локализация телеангиэктазий Губы, крылья носа, щеки, брови - наружная локализация Слизистые рта, носа, языка, десен, зев, гортань, бронхи, желудочно-кишечный тракт - внутренняя локализация
Болезнь Рандю-Ослера Наследственная геморрагическая телеангиэктазия. Характеризуется очаговым истончением стенок и расширением просвета микрососудов, неполноценным локальным гемостазом из-за недоразвития субэндотелия и крайне малого содержания в нем коллагена. Кровоточивость связана с легкой ранимостью стенки сосуда, а также с очень слабой стимуляцией в участках телеангиэктазий адгезии и агрегации тромбоцитов и свертывания крови. Типы телеангиэктазий Ранний - неправильной формы пятнышки. Промежуточный - в виде сосудистых паучков. Поздний (узловатый) - узелки диаметром 5 -7 мм, выступающие над поверхностью кожи и слизистых. Преимущественная локализация телеангиэктазий Губы, крылья носа, щеки, брови - наружная локализация Слизистые рта, носа, языка, десен, зев, гортань, бронхи, желудочно-кишечный тракт - внутренняя локализация
 Болезнь Рандю-Ослера - клиника, диагностика • Характерен ангиоматозный тип кровоточивости - рецидивирующие кровотечения одной и той же локализации. Диагноз нетруден, если телеангиэктазии наружные - на губах, крыльях носа, щеках, на языке, деснах. Они обычно бледнеют при надавливании и наполняются кровью при прекращении давления. • Диагноз затруднен, если наружных телеангиэктазий нет. Тогда при легочных кровотечениях больных долго обследуют для исключения туберкулеза, опухоли легкого, бронхоэктатической болезни. • При кишечных кровотечениях исключают язвенный колит, полипоз, опухоли кишки. Решающими являются эндоскопические методики - риноскопия, бронхоскопия, ректороманоскопия и колоноскопия, гастродуоденоскопия, но и здесь возникают большие трудности из-за малых размеров узелков. • Показатели гемостаза не изменены.
Болезнь Рандю-Ослера - клиника, диагностика • Характерен ангиоматозный тип кровоточивости - рецидивирующие кровотечения одной и той же локализации. Диагноз нетруден, если телеангиэктазии наружные - на губах, крыльях носа, щеках, на языке, деснах. Они обычно бледнеют при надавливании и наполняются кровью при прекращении давления. • Диагноз затруднен, если наружных телеангиэктазий нет. Тогда при легочных кровотечениях больных долго обследуют для исключения туберкулеза, опухоли легкого, бронхоэктатической болезни. • При кишечных кровотечениях исключают язвенный колит, полипоз, опухоли кишки. Решающими являются эндоскопические методики - риноскопия, бронхоскопия, ректороманоскопия и колоноскопия, гастродуоденоскопия, но и здесь возникают большие трудности из-за малых размеров узелков. • Показатели гемостаза не изменены.

 Синдром Казабаха-Меррита • При данном синдроме у больного образуется одна, реже несколько ангиом кавернозного типа на коже или во внутренних органах, которые приводят к развитию ангиоматозного типа кровоточивости. • При этом у больных выявляется тромбоцитопения, гипофибриногенемия, повышается содержание продуктов деградации фибриногена в плазме. Эти признаки позволяют отличить данный синдром от обычного ангиоматоза. • Если это возможно, гемангиома должна быть удалена. При отсутствии условий для проведения хирургического лечения прибегают к рентгенотерапии или гамма-терапии. Лучевую терапию часто сочетают с назначением средних доз глюкокортикоидов.
Синдром Казабаха-Меррита • При данном синдроме у больного образуется одна, реже несколько ангиом кавернозного типа на коже или во внутренних органах, которые приводят к развитию ангиоматозного типа кровоточивости. • При этом у больных выявляется тромбоцитопения, гипофибриногенемия, повышается содержание продуктов деградации фибриногена в плазме. Эти признаки позволяют отличить данный синдром от обычного ангиоматоза. • Если это возможно, гемангиома должна быть удалена. При отсутствии условий для проведения хирургического лечения прибегают к рентгенотерапии или гамма-терапии. Лучевую терапию часто сочетают с назначением средних доз глюкокортикоидов.
 Спасибо за внимание!
Спасибо за внимание!
 нарушении гемостаза, ГД можно разделить на 5 групп. 1. ГД, обусловленные дефектом тромбоцитарного звена, возникающие в результате: – недостаточного количества тромбоцитов; – функциональной неполноценности тромбоцитов; – сочетания количественной и качественной патологии тромбоцитов. 2. ГД, обусловленные дефектом прокоагулянтов (гемофилии), возникающие в результате: – недостаточного количества одного или нескольких факторов, участвующих в формировании фибрина; – недостаточной активности вышеуказанных факторов; – наличия ингибиторов отдельных прокоагулянтов. 3. ГД, обусловленные нарушениями сосудистой стенки. 4. ГД, обусловленные избыточным фибринолизом, который может быть эндогенным (первичным и вторичным) и экзогенным. 5. ГД, обусловленные сочетанием нарушений различных компонентов системы гемостаза.
нарушении гемостаза, ГД можно разделить на 5 групп. 1. ГД, обусловленные дефектом тромбоцитарного звена, возникающие в результате: – недостаточного количества тромбоцитов; – функциональной неполноценности тромбоцитов; – сочетания количественной и качественной патологии тромбоцитов. 2. ГД, обусловленные дефектом прокоагулянтов (гемофилии), возникающие в результате: – недостаточного количества одного или нескольких факторов, участвующих в формировании фибрина; – недостаточной активности вышеуказанных факторов; – наличия ингибиторов отдельных прокоагулянтов. 3. ГД, обусловленные нарушениями сосудистой стенки. 4. ГД, обусловленные избыточным фибринолизом, который может быть эндогенным (первичным и вторичным) и экзогенным. 5. ГД, обусловленные сочетанием нарушений различных компонентов системы гемостаза.
 Ретракция сгустка крови n n n В клинической практике чаще используют непрямые методы оценки ретракции сгустка. Один из них заключается в определении объема сыворотки, выделяемой при ретракции сгустка крови, по отношению к объему плазмы исследуемой крови (рис. ). В градуированную центрифужную пробирку набирают 5 мл крови, опускают в нее деревянную палочку и помещают пробирку в водяную баню (рис. 1. 89, а). В исследуемой крови определяют показатель гематокрита. Через 1 ч после свертывания крови сгусток, прикрепившийся к палочке, удаляют, дав жидкой части стечь обратно в пробирку (рис. 1. 89, б). Далее измеряют объем жидкости, оставшейся в пробирке, центрифугируют ее при 3000 об/мин в течение 5 минут и измеряют объем осевших эритроцитов (рис. 1. 89, в). Искомый объем сыворотки определяют по разнице между объемом оставшейся в пробирке жидкости и объемом эритроцитов В норме ретракция сгустка составляет 40— 95%. Ее уменьшение наблюдается при выраженных тромбоцитопениях и тромбастении Гланцмана.
Ретракция сгустка крови n n n В клинической практике чаще используют непрямые методы оценки ретракции сгустка. Один из них заключается в определении объема сыворотки, выделяемой при ретракции сгустка крови, по отношению к объему плазмы исследуемой крови (рис. ). В градуированную центрифужную пробирку набирают 5 мл крови, опускают в нее деревянную палочку и помещают пробирку в водяную баню (рис. 1. 89, а). В исследуемой крови определяют показатель гематокрита. Через 1 ч после свертывания крови сгусток, прикрепившийся к палочке, удаляют, дав жидкой части стечь обратно в пробирку (рис. 1. 89, б). Далее измеряют объем жидкости, оставшейся в пробирке, центрифугируют ее при 3000 об/мин в течение 5 минут и измеряют объем осевших эритроцитов (рис. 1. 89, в). Искомый объем сыворотки определяют по разнице между объемом оставшейся в пробирке жидкости и объемом эритроцитов В норме ретракция сгустка составляет 40— 95%. Ее уменьшение наблюдается при выраженных тромбоцитопениях и тромбастении Гланцмана.
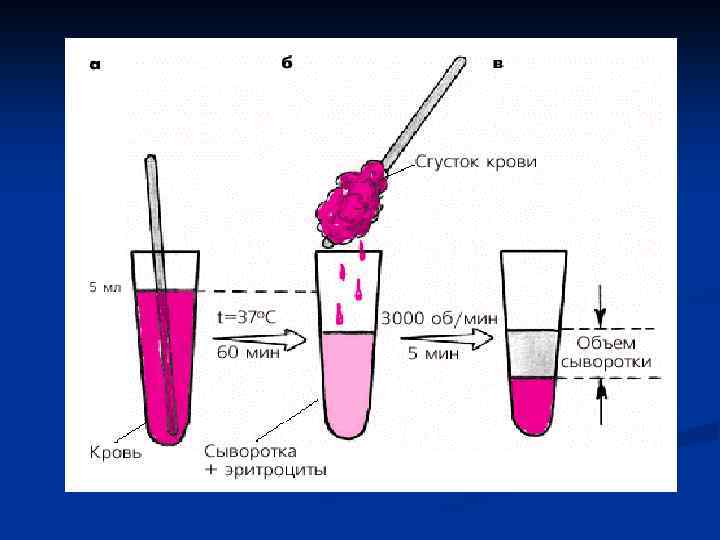
 Определение ретенции (адгезивности) тромбоцитов n Среди многочисленных методов определения адгезивности тромбоцитов наибольшее распространение получил метод определения ретенции на стеклянных шариках. Метод основан на подсчете числа тромбоцитов в венозной крови до и после ее пропускания с определенной скоростью через стандартную колонку со стеклянными шариками
Определение ретенции (адгезивности) тромбоцитов n Среди многочисленных методов определения адгезивности тромбоцитов наибольшее распространение получил метод определения ретенции на стеклянных шариках. Метод основан на подсчете числа тромбоцитов в венозной крови до и после ее пропускания с определенной скоростью через стандартную колонку со стеклянными шариками
 Исследование агрегации тромбоцитов n Общее ориентировочное представление об агрегационной способности тромбоцитов можно составить с помощью качественных методов, основанных на визуальном определении тромбоцитарных агрегатов, образующихся в пробирке (макроскопический метод) или на предметном стекле (микроскопический метод по А. С. Шитиковой) при смешивании тромбоцитарной плазмы с различными, чаще естественными, стимуляторами агрегации. В качестве последних используют растворы АДФ, тромбина, адреналина , коллагена, ристомицина. Регистрируют время образования крупных агрегатов тромбоцитов, которое в норме обычно не превышает 10– 60 с.
Исследование агрегации тромбоцитов n Общее ориентировочное представление об агрегационной способности тромбоцитов можно составить с помощью качественных методов, основанных на визуальном определении тромбоцитарных агрегатов, образующихся в пробирке (макроскопический метод) или на предметном стекле (микроскопический метод по А. С. Шитиковой) при смешивании тромбоцитарной плазмы с различными, чаще естественными, стимуляторами агрегации. В качестве последних используют растворы АДФ, тромбина, адреналина , коллагена, ристомицина. Регистрируют время образования крупных агрегатов тромбоцитов, которое в норме обычно не превышает 10– 60 с.