ГЛПС 2 (лаборанты).ppt
- Количество слайдов: 31
 ГЕМОРРАГИЧЕСКАЯ ЛИХОРАДКА С ПОЧЕЧНЫМ СИНДРОМОМ
ГЕМОРРАГИЧЕСКАЯ ЛИХОРАДКА С ПОЧЕЧНЫМ СИНДРОМОМ
 Определение Геморрагическая лихорадка с почечным синдромом (ГЛПС) это острое вирусное заболевание зоонозной природы, характеризующееся системным поражением мелких артериальных и особенно венозных сосудов, геморрагическим диатезом, гемодинамическими расстройствами и своеобразным поражением почек в виде острого тубулоинтерстициального нефрита с развитием острой
Определение Геморрагическая лихорадка с почечным синдромом (ГЛПС) это острое вирусное заболевание зоонозной природы, характеризующееся системным поражением мелких артериальных и особенно венозных сосудов, геморрагическим диатезом, гемодинамическими расстройствами и своеобразным поражением почек в виде острого тубулоинтерстициального нефрита с развитием острой
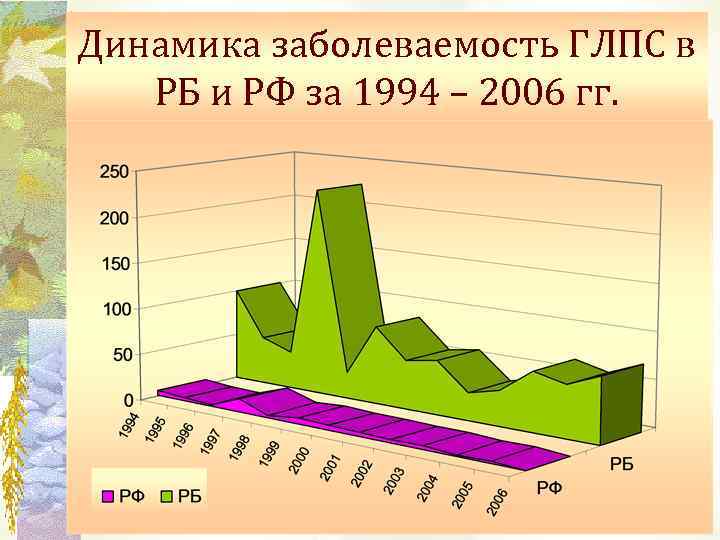 Динамика заболеваемость ГЛПС в РБ и РФ за 1994 – 2006 гг.
Динамика заболеваемость ГЛПС в РБ и РФ за 1994 – 2006 гг.
 Этиология Возбудитель ГЛПС – РНК содержащий вирус, диаметром 85110 н/м. Вирус инактивируется при температуре 50 -60ºС в течение 30 мин. , чувствителен к действию кислот, жирорастворителей, УФО. Вирус относится к семейству Bunyaviridae. Известно 7 сероваров вирусов ГЛПС: Хантаан, Пуумала, Сеул, Проспект Хилл, Маджон, Лики, Дубрава. На территории РБ выделены 2 штамма возбудителя: Пуумула и Хантаан. Вирусы Хантаан более вирулентны.
Этиология Возбудитель ГЛПС – РНК содержащий вирус, диаметром 85110 н/м. Вирус инактивируется при температуре 50 -60ºС в течение 30 мин. , чувствителен к действию кислот, жирорастворителей, УФО. Вирус относится к семейству Bunyaviridae. Известно 7 сероваров вирусов ГЛПС: Хантаан, Пуумала, Сеул, Проспект Хилл, Маджон, Лики, Дубрава. На территории РБ выделены 2 штамма возбудителя: Пуумула и Хантаан. Вирусы Хантаан более вирулентны.
 Эпидемиология ГЛПС является распространенной инфекцией на территории РФ, эндемична для Дальнего Востока, Европейской части России, Урала, Западной Сибири. Регистрируется в странах Европы, Азии, в Северной Америке, Африке. В РБ ГЛПС регистрируется с 1957 года и характеризуется высокой эпидемической активностью, на её долю приходится 40 -60% заболеваемости в России и в мире. Резервуары вируса в природе мышевидные грызуны (рыжие полевки (до 50 -60%), лесные, полевые
Эпидемиология ГЛПС является распространенной инфекцией на территории РФ, эндемична для Дальнего Востока, Европейской части России, Урала, Западной Сибири. Регистрируется в странах Европы, Азии, в Северной Америке, Африке. В РБ ГЛПС регистрируется с 1957 года и характеризуется высокой эпидемической активностью, на её долю приходится 40 -60% заболеваемости в России и в мире. Резервуары вируса в природе мышевидные грызуны (рыжие полевки (до 50 -60%), лесные, полевые

 Эпидемиология Механизм передачи: воздушнопылевой (аспирационный 80 -90%), алиментарный и контактный. Заболевание более часто регистрируется в возрасте от 20 до 50 лет у лиц мужского пола (7080%). Максимум заболеваемости приходится на весенне-летний и летне-осенний месяцы. Переболевшие приобретают стойкий иммунитет, 15 -20% населения РБ иммунизировано к ГЛПС, в некоторых регионах (Благовещенский, Уфимский р-ны, г.
Эпидемиология Механизм передачи: воздушнопылевой (аспирационный 80 -90%), алиментарный и контактный. Заболевание более часто регистрируется в возрасте от 20 до 50 лет у лиц мужского пола (7080%). Максимум заболеваемости приходится на весенне-летний и летне-осенний месяцы. Переболевшие приобретают стойкий иммунитет, 15 -20% населения РБ иммунизировано к ГЛПС, в некоторых регионах (Благовещенский, Уфимский р-ны, г.
 Патогенез В основе патогенеза ГЛПС лежит развитие деструктивного панваскулита. Вирус не обладает непосредственным цитопатическим действием на сосудистую стенку. Эндотелиальные клетки, пораженные вирусом, разрушаются ЦТЛ, макрофагами и ЕК. На фоне распространенного панваскулита развивается плазморея, сгущение крови, уменьшение ОЦК, гемодинамические нарушения, параллельно ДВС-синдром. Эти
Патогенез В основе патогенеза ГЛПС лежит развитие деструктивного панваскулита. Вирус не обладает непосредственным цитопатическим действием на сосудистую стенку. Эндотелиальные клетки, пораженные вирусом, разрушаются ЦТЛ, макрофагами и ЕК. На фоне распространенного панваскулита развивается плазморея, сгущение крови, уменьшение ОЦК, гемодинамические нарушения, параллельно ДВС-синдром. Эти
 Классификация ГЛПС Ø Инкубационный период от 4 до 49 дней (чаще 2 – 3 недели); Ø Начальный (лихорадочный) период; Ø Олигоанурический период; Ø Полиурический период; Ø Период реконвалесценции По тяжести заболевания: Ø Легкая форма; Ø Среднетяжелая форма; Ø Тяжелая
Классификация ГЛПС Ø Инкубационный период от 4 до 49 дней (чаще 2 – 3 недели); Ø Начальный (лихорадочный) период; Ø Олигоанурический период; Ø Полиурический период; Ø Период реконвалесценции По тяжести заболевания: Ø Легкая форма; Ø Среднетяжелая форма; Ø Тяжелая
 Клиника Инкубационный период длится 7 -48 дней. Болезнь характеризуется цикличностью течения. Выделяют следующие периоды: - лихорадочный (начальный) 1 -4 дня; - олигоанурический с 5 по 10 дни болезни; - полиурический период с 10 по 21 день болезни; - период ранней реконвалесценции
Клиника Инкубационный период длится 7 -48 дней. Болезнь характеризуется цикличностью течения. Выделяют следующие периоды: - лихорадочный (начальный) 1 -4 дня; - олигоанурический с 5 по 10 дни болезни; - полиурический период с 10 по 21 день болезни; - период ранней реконвалесценции
 Клиника Начальный (лихорадочный) период длится до 5 дня болезни. Заболевание начинается остро, с высокой лихорадки до 38 -40°С. Беспокоят сильная головная боль, мышечные боли, сухость во рту, жажда, сухой кашель. При осмотре-гиперемия кожи лица, шеи и верхнего отдела грудной клетки. Инъекция сосудов склер и конъюнктив, нередко кровоизлияния в конъюнктиву и в слизистую оболочку мягкого неба, в ряде случаев тяжесть в
Клиника Начальный (лихорадочный) период длится до 5 дня болезни. Заболевание начинается остро, с высокой лихорадки до 38 -40°С. Беспокоят сильная головная боль, мышечные боли, сухость во рту, жажда, сухой кашель. При осмотре-гиперемия кожи лица, шеи и верхнего отдела грудной клетки. Инъекция сосудов склер и конъюнктив, нередко кровоизлияния в конъюнктиву и в слизистую оболочку мягкого неба, в ряде случаев тяжесть в
 Лабораторные данные в лихорадочном периоде ГЛПС • Сгущение крови, повышение гематокрита, укорочение ВСК • Тромбоцитопения • Лейкопения или нормоцитоз • В анализе мочи повышение относительной плотности, следы белка, единичные свежие эритроциты
Лабораторные данные в лихорадочном периоде ГЛПС • Сгущение крови, повышение гематокрита, укорочение ВСК • Тромбоцитопения • Лейкопения или нормоцитоз • В анализе мочи повышение относительной плотности, следы белка, единичные свежие эритроциты
 Клиника Олигоанурический период продолжается с 5 -6 -го по 1012 -й дни болезни. Лихорадка постепенно снижается, однако интоксикация нарастает: усиливается головная боль, сухость во рту, жажда, присоединяется рвота, икота, жидкий стул. Появляются боли в пояснице, животе, снижается диурез, ухудшается зрение. Характерны пастозность лица, кровоизлияния в склеры, кожу,
Клиника Олигоанурический период продолжается с 5 -6 -го по 1012 -й дни болезни. Лихорадка постепенно снижается, однако интоксикация нарастает: усиливается головная боль, сухость во рту, жажда, присоединяется рвота, икота, жидкий стул. Появляются боли в пояснице, животе, снижается диурез, ухудшается зрение. Характерны пастозность лица, кровоизлияния в склеры, кожу,
 ГЛПС. Кровоизлияние в склеру
ГЛПС. Кровоизлияние в склеру
 Лабораторные критерии олигоанурического периода • Нейтрофильный лейкоцитоз, плазматические клетки, ПДФ, РФМК, тромбоцитопения, удлинение ВСК • Олигоанурия, протеинурия ( «белковый выстрел» ), микро-, макрогематурия, цилиндрурия, клетки Дунаевского • Нарастающая азотемия, гиперкалиемия, гипонатриемия, ацидоз
Лабораторные критерии олигоанурического периода • Нейтрофильный лейкоцитоз, плазматические клетки, ПДФ, РФМК, тромбоцитопения, удлинение ВСК • Олигоанурия, протеинурия ( «белковый выстрел» ), микро-, макрогематурия, цилиндрурия, клетки Дунаевского • Нарастающая азотемия, гиперкалиемия, гипонатриемия, ацидоз
 Клиника Полиурический период длится с 10 -12 по 21 дни болезни. Появляется полиурия (5 -10 л в/с), никтурия, гипоизостенурия. Прекращается рвота, постепенно исчезают боли в пояснице и животе. Больные отмечают сухость во рту, сильную жажду, общую слабость, сохраняется брадикардия. Показатели креатинина и
Клиника Полиурический период длится с 10 -12 по 21 дни болезни. Появляется полиурия (5 -10 л в/с), никтурия, гипоизостенурия. Прекращается рвота, постепенно исчезают боли в пояснице и животе. Больные отмечают сухость во рту, сильную жажду, общую слабость, сохраняется брадикардия. Показатели креатинина и
 Клиника Наступление периода выздоровления (с 22 дня болезни, при легкой форме– раньше) характеризуется уменьшением суточного диуреза до нормы. Однако сохраняется постинфекционная астения, боли в пояснице, никтурия, гипертензия, нейроэндокринные изменения (гипоталамический несахарный диабет), могут быть
Клиника Наступление периода выздоровления (с 22 дня болезни, при легкой форме– раньше) характеризуется уменьшением суточного диуреза до нормы. Однако сохраняется постинфекционная астения, боли в пояснице, никтурия, гипертензия, нейроэндокринные изменения (гипоталамический несахарный диабет), могут быть
 Осложнения • Специфические: ИТШ, ДВСсиндром, ОПН, азотемическая уремия, отек легких, отек головного мозга, эклампсия, инфекционный миокардит, разрыв капсулы почек, психозы, вирусная пневмония, кровоизлияния в мозг, гипофиз, надпочечники. • Неспецифические: пиелонефрит, пневмония, гнойные отиты, абсцессы,
Осложнения • Специфические: ИТШ, ДВСсиндром, ОПН, азотемическая уремия, отек легких, отек головного мозга, эклампсия, инфекционный миокардит, разрыв капсулы почек, психозы, вирусная пневмония, кровоизлияния в мозг, гипофиз, надпочечники. • Неспецифические: пиелонефрит, пневмония, гнойные отиты, абсцессы,
 Сроки поступления больных ГЛПС в стационар Дни болезни 1 день болезни Кол-во больных 25% 2 день болезни 22, 2% 3 день болезни 19, 3% 4 -5 дни болезни 10% 6 -10 дни болезни 18, 7% позднее 10 дня болезни 5%
Сроки поступления больных ГЛПС в стационар Дни болезни 1 день болезни Кол-во больных 25% 2 день болезни 22, 2% 3 день болезни 19, 3% 4 -5 дни болезни 10% 6 -10 дни болезни 18, 7% позднее 10 дня болезни 5%
 Сложности ранней диагностики ГЛПС • • преобладание общетоксического синдрома; наличие стертых, атипичных форм заболевания; недостаточный сбор эпиданамнеза; малая информативность лабораторных показателей.
Сложности ранней диагностики ГЛПС • • преобладание общетоксического синдрома; наличие стертых, атипичных форм заболевания; недостаточный сбор эпиданамнеза; малая информативность лабораторных показателей.
 Диагностика Данные эпиданамнеза, анамнеза болезни, клинических проявлений и цикличности анализ крови: сгущение крови, лейкопения, лейкоцитоз, тромбоцитопения; анализ мочи: протеинурия ( «белковый выстрел» ), цилиндрурия, клетки Дунаевского, гипоизостенурия. МФА-парные сыворотки с интервалом 7 -10 дней нарастание титра антител в 4 раза
Диагностика Данные эпиданамнеза, анамнеза болезни, клинических проявлений и цикличности анализ крови: сгущение крови, лейкопения, лейкоцитоз, тромбоцитопения; анализ мочи: протеинурия ( «белковый выстрел» ), цилиндрурия, клетки Дунаевского, гипоизостенурия. МФА-парные сыворотки с интервалом 7 -10 дней нарастание титра антител в 4 раза
 Дифференциальная диагностика • Инфекционные заболевания: ОРЗ, грипп; Брюшной тиф, сыпной тиф; Шигеллезы, пищевые токсикоинфекции; Клещевой энцефалит, менингококковая инфекция; Вирусные гепатиты, лептоспироз. • Неинфекционные заболевания: Пиелонефрит, гломерулонефрит, мочекаменная болезнь; Геморрагический васкулит; Аппендицит, непроходимость кишечника, Сепсис
Дифференциальная диагностика • Инфекционные заболевания: ОРЗ, грипп; Брюшной тиф, сыпной тиф; Шигеллезы, пищевые токсикоинфекции; Клещевой энцефалит, менингококковая инфекция; Вирусные гепатиты, лептоспироз. • Неинфекционные заболевания: Пиелонефрит, гломерулонефрит, мочекаменная болезнь; Геморрагический васкулит; Аппендицит, непроходимость кишечника, Сепсис
 Лечение • Ранняя госпитализация - до 3 -4 дня болезни. • Щадящая транспортировка. • Соблюдение постельного режима в соответствии с тяжестью заболевания, как правило, до конца периода полиурии. • Строгий учет водного баланса, рекомендуется щадящая диета без ограничении соли, в период олигоанурии исключаются продукты, богатые белком (мясо, рыба, бобовые) и калием (овощи, фрукты). В стадии полиурии
Лечение • Ранняя госпитализация - до 3 -4 дня болезни. • Щадящая транспортировка. • Соблюдение постельного режима в соответствии с тяжестью заболевания, как правило, до конца периода полиурии. • Строгий учет водного баланса, рекомендуется щадящая диета без ограничении соли, в период олигоанурии исключаются продукты, богатые белком (мясо, рыба, бобовые) и калием (овощи, фрукты). В стадии полиурии
 Этиотропная терапия Ø Рибамидил (арвирон, рибавирин) Ø Специфический донорский иммуноглобулин Ø КИП Ø Человеческий лейкоцитарный интерферон и виферон в свечах Ø Индукторы интерферонов (йодантипирин, анандин) Ø ИЛ-2 Обязательное условие – назначение в первые 3 -6 дней заболевания
Этиотропная терапия Ø Рибамидил (арвирон, рибавирин) Ø Специфический донорский иммуноглобулин Ø КИП Ø Человеческий лейкоцитарный интерферон и виферон в свечах Ø Индукторы интерферонов (йодантипирин, анандин) Ø ИЛ-2 Обязательное условие – назначение в первые 3 -6 дней заболевания
 Лечение ИТШ Ø Восстановление ОЦК Ø Оптимизация гемодинамики Ø Коррекция нарушений водноэлектро-литного баланса и КЩС Ø Купирование ДВС-синдрома Ø Поддержание адекватного газообмена Ø Борьба с полиорганной недостаточностью
Лечение ИТШ Ø Восстановление ОЦК Ø Оптимизация гемодинамики Ø Коррекция нарушений водноэлектро-литного баланса и КЩС Ø Купирование ДВС-синдрома Ø Поддержание адекватного газообмена Ø Борьба с полиорганной недостаточностью
 ДВС-синдром-фаза гиперкоагуляции Ø Дезагреганты: пентоксифиллин, дипиридамол, ксантиноланикотинат, дибазол, папаверин, эуфиллин, реополиглюкин Ø Антикоагулянты: гепарин 1020 тыс. ед/сут, низкомолекулярные гепарины – клексан 20 -40 мг/сут. , фраксипарин. Ø Ангиопротекторы: рутин, этамзилат натрия, продектин. Ø Ингибиторы протеаз: контрикал, гордокс, трасилол.
ДВС-синдром-фаза гиперкоагуляции Ø Дезагреганты: пентоксифиллин, дипиридамол, ксантиноланикотинат, дибазол, папаверин, эуфиллин, реополиглюкин Ø Антикоагулянты: гепарин 1020 тыс. ед/сут, низкомолекулярные гепарины – клексан 20 -40 мг/сут. , фраксипарин. Ø Ангиопротекторы: рутин, этамзилат натрия, продектин. Ø Ингибиторы протеаз: контрикал, гордокс, трасилол.
 Фаза гипокоагуляции ДВС Ø Ангиопротекторы (глюконат кальция, дицинон, витамины С, рутин) Ø Свежезамороженная плазма с малыми дозами гепарина Ø Ингибиторы протеаз (контрикал) Ø При кровотечениях - отмытые эритроциты, тромбоцитарная масса. Переливание крови только по жизненным показаниям Ø При ЖК кровотечении:
Фаза гипокоагуляции ДВС Ø Ангиопротекторы (глюконат кальция, дицинон, витамины С, рутин) Ø Свежезамороженная плазма с малыми дозами гепарина Ø Ингибиторы протеаз (контрикал) Ø При кровотечениях - отмытые эритроциты, тромбоцитарная масса. Переливание крови только по жизненным показаниям Ø При ЖК кровотечении:
 Основные подходы к лечению в олигурический период Ø Дезинтоксикационная терапия, борьба с азотемией; Ø Коррекция водноэлектролитного баланса и КЩС; Ø Коррекция ДВС-синдрома; Ø Синдромальная терапия; Ø Лечение осложнений: отек мозга, отек легких, азотемическая уремия, разрыв капсулы почек и др.
Основные подходы к лечению в олигурический период Ø Дезинтоксикационная терапия, борьба с азотемией; Ø Коррекция водноэлектролитного баланса и КЩС; Ø Коррекция ДВС-синдрома; Ø Синдромальная терапия; Ø Лечение осложнений: отек мозга, отек легких, азотемическая уремия, разрыв капсулы почек и др.
 Патогенетическая терапия Ø При болевом синдроме: аналгетики в сочетании с антигистаминными препаратами, дроперидол, фентанил, трамадол, аминазин. Ø При упорной рвоте: промывание желудка, новокаин per os, метаклопрамид, пипольфен, атропин, аминазин. Ø При артериальной гипертензии: эуфиллин, папаверин, дроперидол, антагонисты кальция (верапамил, коринфар, кордафен) Ø При судорожном синдроме: сибазон, дроперидол, натрия оксибутират. Ø Антибиотики показаны при
Патогенетическая терапия Ø При болевом синдроме: аналгетики в сочетании с антигистаминными препаратами, дроперидол, фентанил, трамадол, аминазин. Ø При упорной рвоте: промывание желудка, новокаин per os, метаклопрамид, пипольфен, атропин, аминазин. Ø При артериальной гипертензии: эуфиллин, папаверин, дроперидол, антагонисты кальция (верапамил, коринфар, кордафен) Ø При судорожном синдроме: сибазон, дроперидол, натрия оксибутират. Ø Антибиотики показаны при
 Последствия ГЛПС • Астенический синдром ( 75%) • Сердечно-сосудистый синдром (25%) • Почечный синдром (боли, гипостенурия, пиелонефрит, тубулоинтерстициальный нефрит, почечная недостаточность (3%) • Неполный метаболический синдром (в 13%)
Последствия ГЛПС • Астенический синдром ( 75%) • Сердечно-сосудистый синдром (25%) • Почечный синдром (боли, гипостенурия, пиелонефрит, тубулоинтерстициальный нефрит, почечная недостаточность (3%) • Неполный метаболический синдром (в 13%)
 Благодарю за внимание!
Благодарю за внимание!


