ГЛПС-Тамбов.ppt
- Количество слайдов: 70

Геморрагическая лихорадка с почечным синдромом Бунькова Е. Б. , к. м. н. , доцент НОУ ВПО СМИ «Реавиз» Морозов В. Г. , эксперт Центра по борьбе с ГЛПС МЗ и РАМН РФ, д. м. н.

Геморрагическая лихорадка с почечным синдромом – острая вирусная зоонозная инфекция, имеющая в своей основе поражение вирусом мелких сосудов с развитием иммунопатологические изменений в организме и характеризующаяся цикличным течением с синдромом интоксикации, геморрагическими проявлениями и развитием острой почечной недостаточности (ОПН).

ЭТИОЛОГИЯ ХАНТАВИРУСНОЙ ИНФЕКЦИИ n n Вирусы рода Hantavirus , семейство Bunyaviridae, 30 серологически и генетически отличающихся вирусов. ГЛПС - возбудители хантавирусы Hantaan(Хантаан)Seoul (Сеул), Puumаla (Пуумала) и Belgrad/Dobrava (Белград/Добрава) Хантавирусный пульмональный синдром (ХПС) впервые описан в США в 1993 году, хантавирусы Sin Nombre, New-York, Black Creek Canal, Bayou, Laguna Negra, Andes

Хантавирусы Вирионы от 90 до 120 нм. Геном – сегментированная одноцепочечная РНК. Имеет три сегмента: большой (L), средний (М) и малый (S) , которые кодируют соответственно вирусную РНК-зависимую полимеразу, поверхностные гликопротеины (G 1 и G 2) и нуклеокапсидный белок (N). Инактивируются растворителями липидов, при температуре выше 50ºС и при р. Н ниже 7 и выше 8.

Рыжая полевка (Сlethrionomys glareolus)

Рыжая полевка (Сlethrionomys glareolus)

Природные очаги ГЛПС Национальный парк «Самарская лука»

Природные очаги ГЛПС. Жигулевский заповедник.
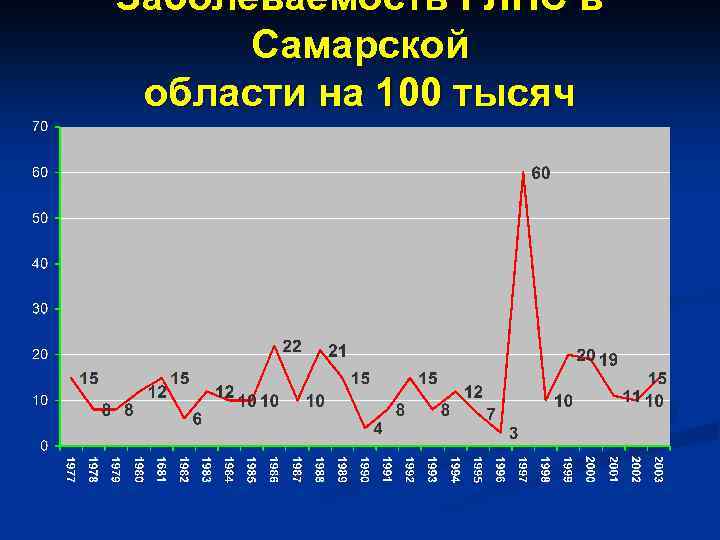
Заболеваемость ГЛПС в Самарской области на 100 тысяч населения

ПАТОГЕНЕЗ ГЛПС 1. Проникновение вируса в организм человека через слизистые оболочки дыхательных путей, пищеварительного тракта, через поврежденные кожные покровы, конъюктиву и захват его клетками РЭС (макрофаги). Репликация (7 -46 дней). 2. Вирусемия, действие на эндотелий сосудов, продукция провоспалительных цитокинов и гормонов (ИЛ-1, ТNF-a, IFN-a, компоненты каллекрин-кининовой системы, NO, АКТГ,

ПАТОГЕНЕЗ ГЛПС 4. Повышение проницаемости сосудистой стенки, выход жидкой части крови в ткани с развитием гиповолемии, повышением гемоконцентрации, повышением вязкости крови, нарушением микроциркуляции, тканевой гипоксией, коагулопатией, падением АД. (1 -4 день болезни). 5. Реакция иммунной системы на массивную вирусемию и образование большого числа антигенов вследствие тканевой деструкции (СD 3+, CD 4+, CD 8+, CD 16+, CD 72+, CD 95+, B-лимфоциты ↑, нейтрофильные

ПАТОГЕНЕЗ ГЛПС 6. Развитие острой почечной недостаточности в результате поражения мелких сосудов почек, отека почечной ткани, обтурации канальцев и собирательных трубок дегенерированным канальцевым эпителием, белком и фибрином, а также за счет нарушения фильтрации мочи в клубочках вследствие иммунных процессов. (4 -11 день болезни).

ПАТОГЕНЕЗ ГЛПС 7. Геморрагические проявления за счет генерализованного эндотелиоза и тромбоцитопении с возможным развитием ДВС -синдрома. 8. Восстановление фильтрации первичной мочи при пониженной реабсорбции с развитием полиурии и изогипостенурии. Нормализация электролитного состава крови. (11 -30 день болезни) 9. Реконвалесценция ( с 21 -30 дня болезни)
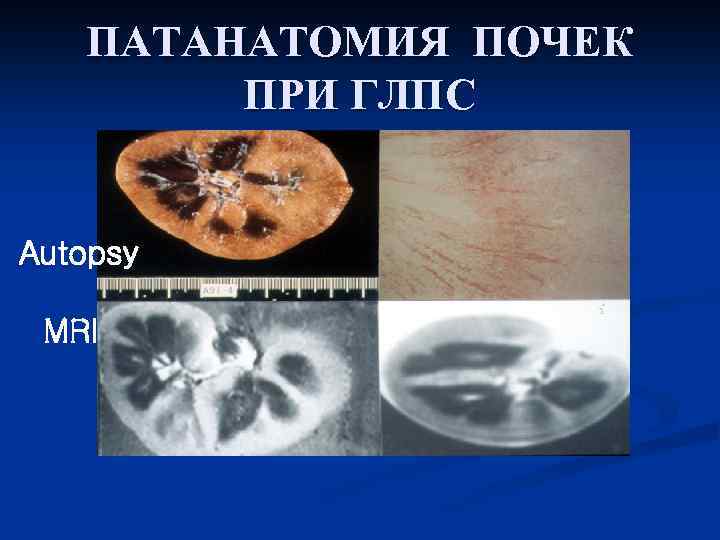
ПАТАНАТОМИЯ ПОЧЕК ПРИ ГЛПС Autopsy MRI

КЛАССИФИКАЦИЯ ГЛПС I. Вариант течения: типичный; атипичный (безболевой, абдоминальный). II. Степень тяжести: легкая, среднетяжелая, очень тяжелая. III. Период болезни: начальный(1 -3 день), олигурический(4 -11 день, полиурический(12 -30 день), реконвалесцентный(с 25 -30 дня). IV. Длительность течения: Острое (до 30 дней), затяжное (30 -45 дней)
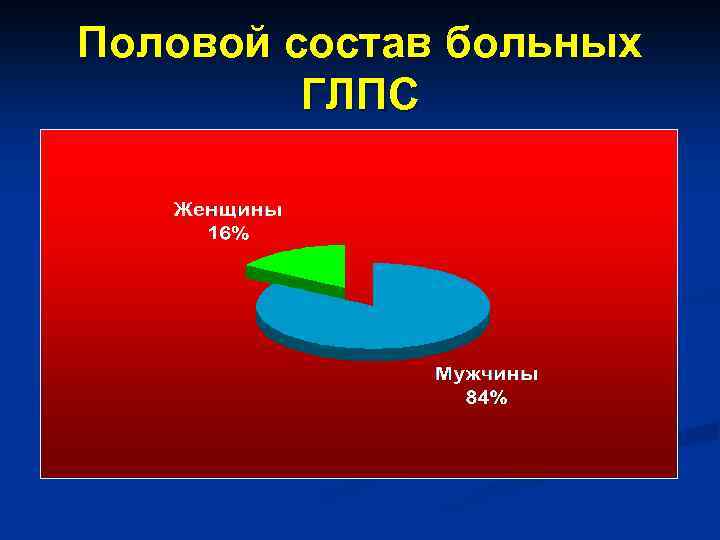
Половой состав больных ГЛПС
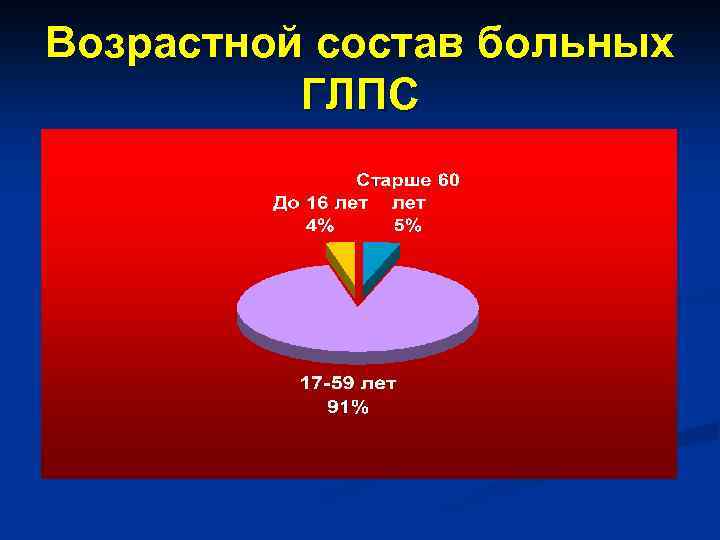
Возрастной состав больных ГЛПС
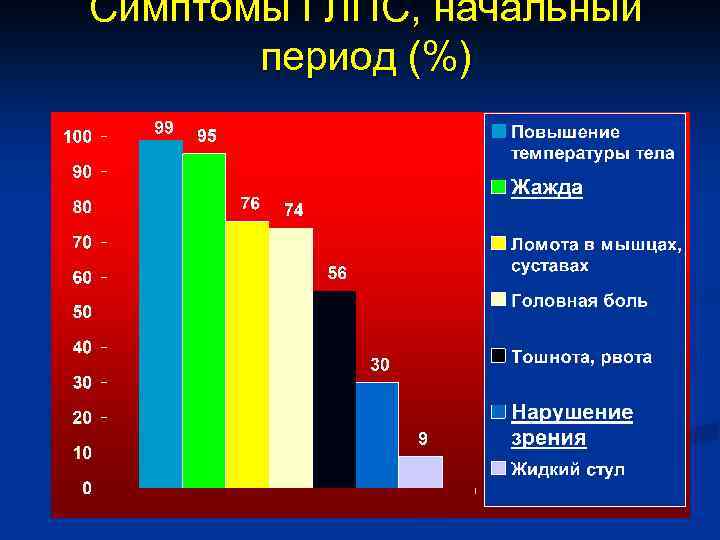
Симптомы ГЛПС, начальный период (%)
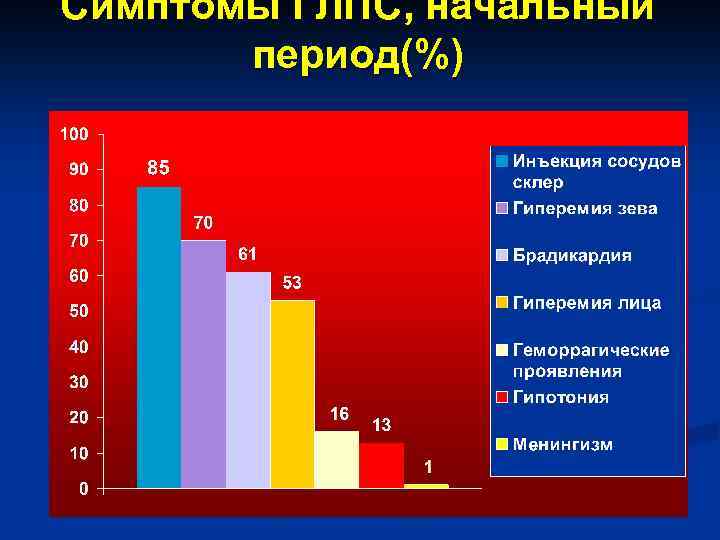
Симптомы ГЛПС, начальный период(%)
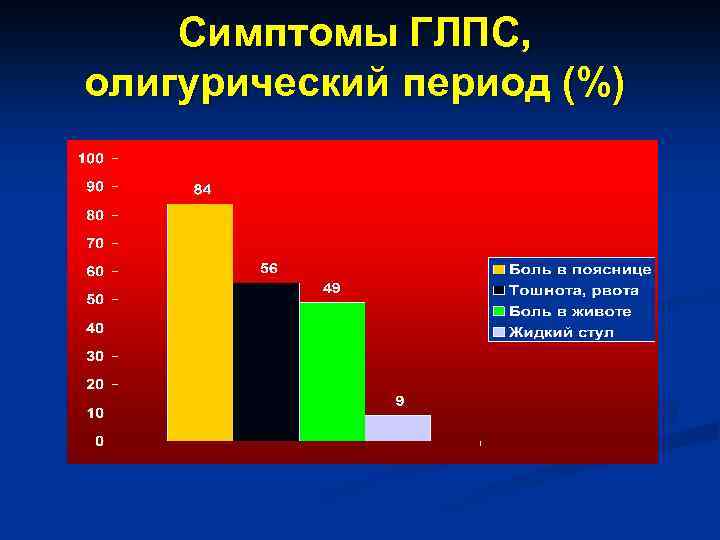
Симптомы ГЛПС, олигурический период (%)
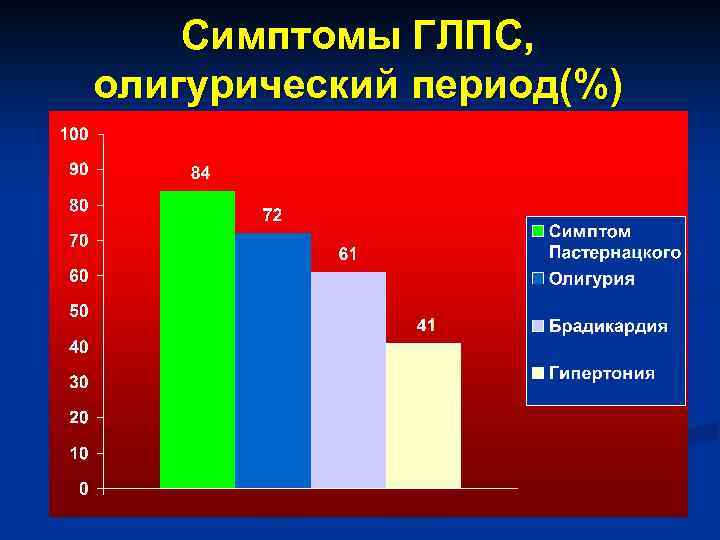
Симптомы ГЛПС, олигурический период(%)

Больной М, 40 лет. Диагноз: ГЛПС, 4 -5 день болезни.

Больной С. , 27 лет. Диагноз: ГЛПС, 6 -7 день болезни
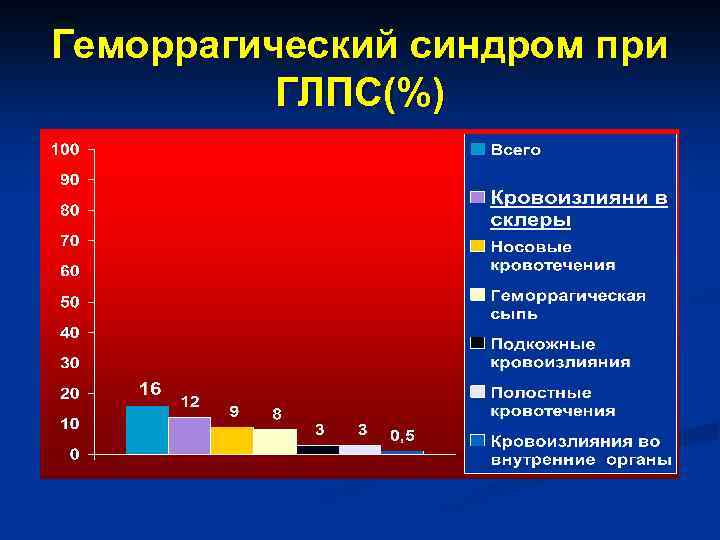
Геморрагический синдром при ГЛПС(%)
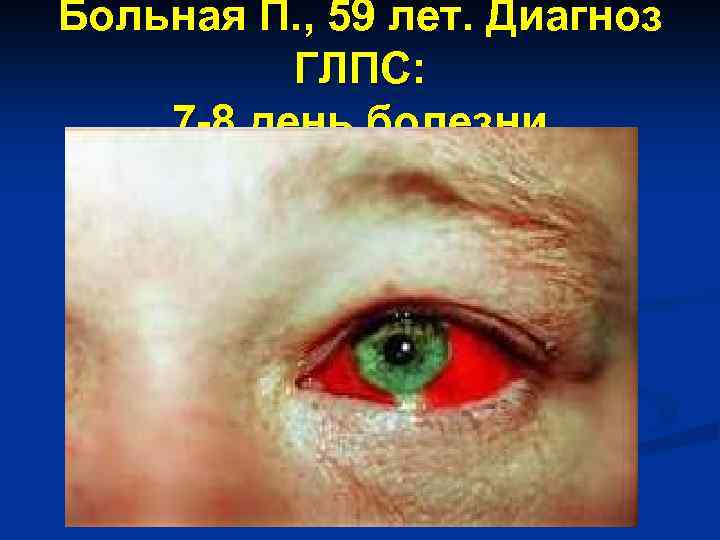
Больная П. , 59 лет. Диагноз ГЛПС: 7 -8 день болезни
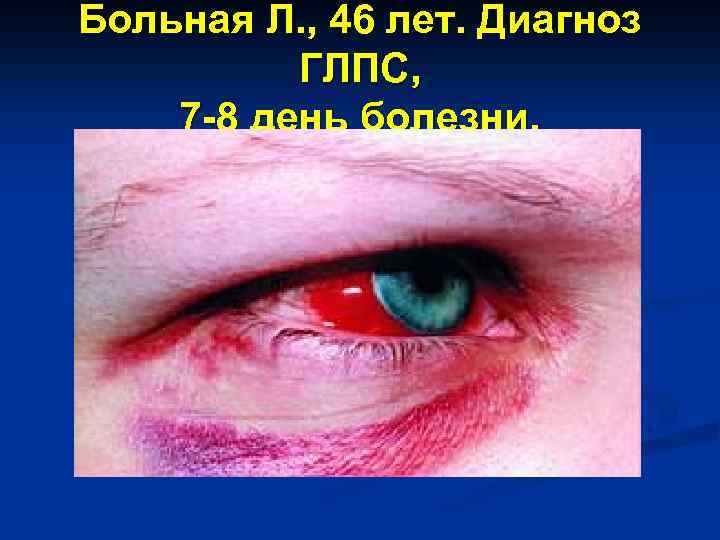
Больная Л. , 46 лет. Диагноз ГЛПС, 7 -8 день болезни.
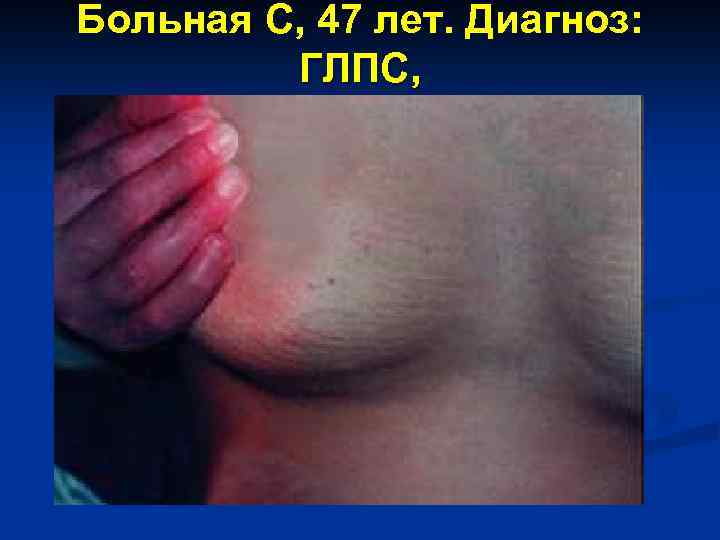
Больная С, 47 лет. Диагноз: ГЛПС, 7 -8 день болезни.
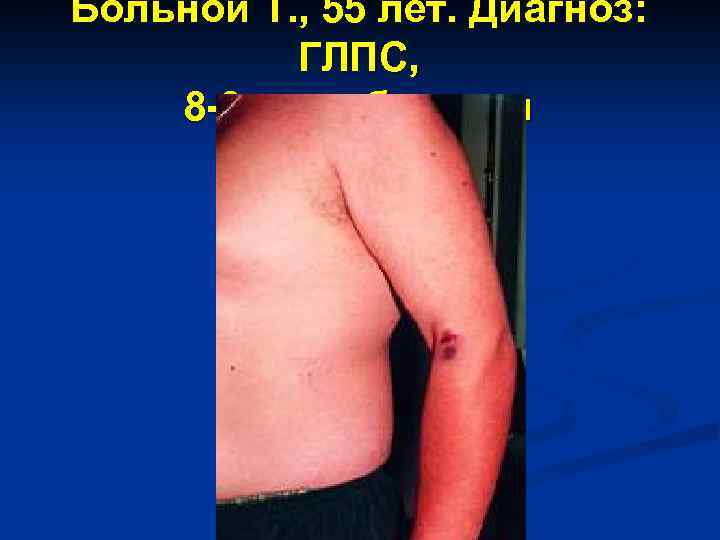
Больной Т. , 55 лет. Диагноз: ГЛПС, 8 -9 день болезни
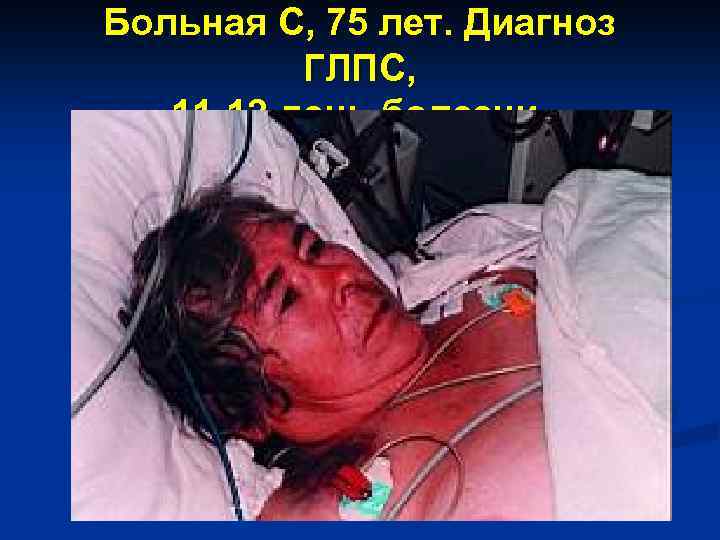
Больная С, 75 лет. Диагноз ГЛПС, 11 -12 день болезни.
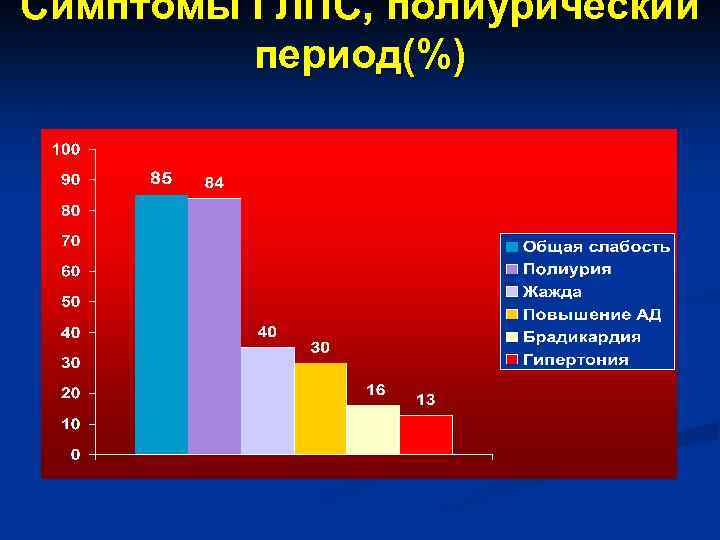
Симптомы ГЛПС, полиурический период(%)

Изменения в крови при ГЛПС (%)
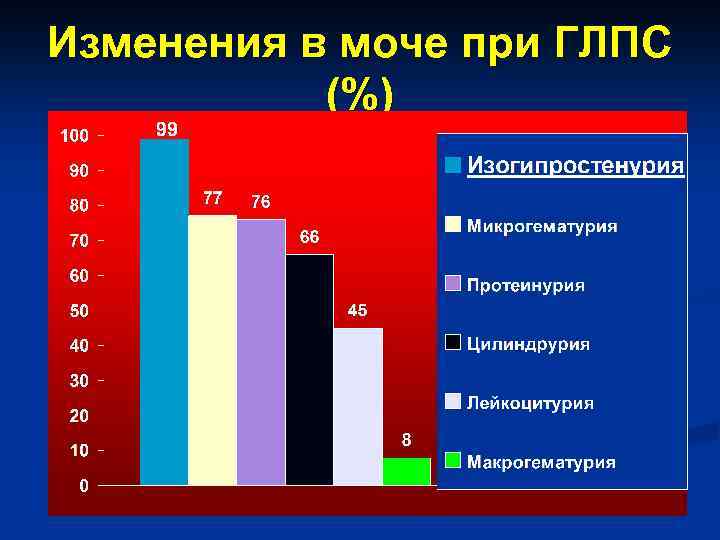
Изменения в моче при ГЛПС (%)

Специфическая диагностика ГЛПС Метод флюоресцирующих антител (МФА) “Культуральный поливалентный диагностикум ГЛПС для выявления антител непрямым МФА”, ФГУП ИПВЭ им. М. П. Чумакова» РАМН (3 день заболевания у 64%, к концу первой недели - у 79%, к концу второй недели – 98% больных ГЛПС) n Иммуноферментный анализ (ИФА) – обнаружение специфических Ig. M : Pro. Gen, «ИФА-ГЛПС-Пуумала-Ig. M» (предложена к регистрации) n
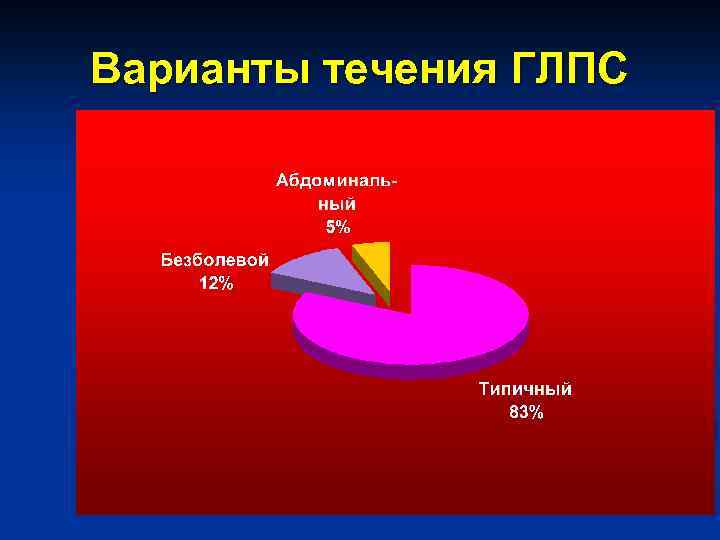
Варианты течения ГЛПС

Степени тяжести ГЛПС Легкая форма Интоксикация незначительная температура тела не выше 38 С. n Умеренное уменьшение диуреза. n Мочевина крови в норме. n Креатинин до 130 мкмоль/л. Нормоцитоз. n Незначительная протеинурия. n Микрогематурия. n

Среднетяжелая форма Интоксикация выражена. n Температура тела до 39, 5 С. n Умеренно выраженный геморрагический синдром. n Олигурия 300 -900 мл в сутки. n Мочевина 8, 5 -19 ммоль/л. n Креатинин 131 -299 мкмоль/л. n Лекоцитоз 8, 0 -14, 0 10/9 /л. n Протеинурия. n

Тяжелая форма n n n n n Интоксикация значительно выражена температура тела выше 39, 5 С геморрагический синдром, уремия, суточныйдиурез 200 -300 мл, мочевина выше 19 ммоль/л, креатинин выше 300 мкмоль/л. Лекоцитоз выше 14, 0 10/9/л. Выраженная протеинурия,

Очень тяжелая форма Геморрагический синдром, анурия 2 -3 суток, мочевина выше 50 ммоль/л, креатинин выше 1000 мкмоль/л. ИТШ, Почечная эклампсия, разрыв почки.
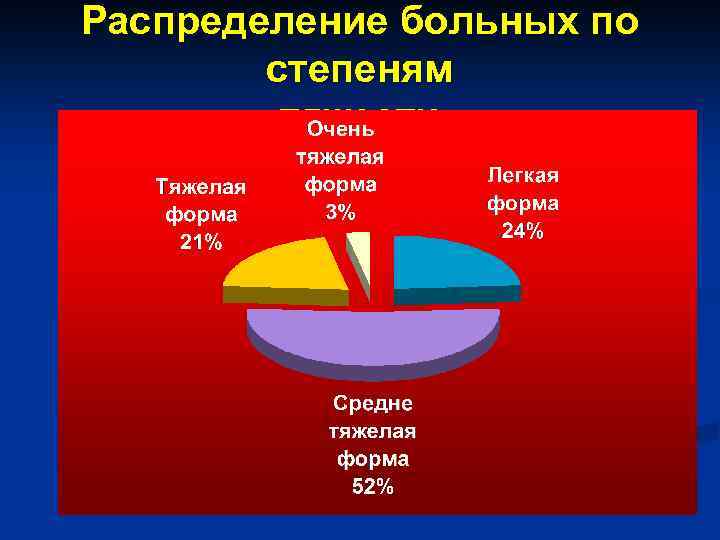
Распределение больных по степеням тяжести
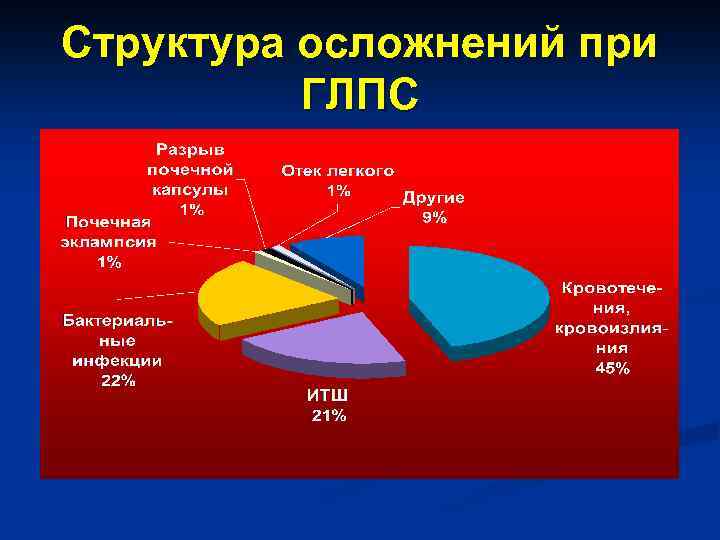
Структура осложнений при ГЛПС
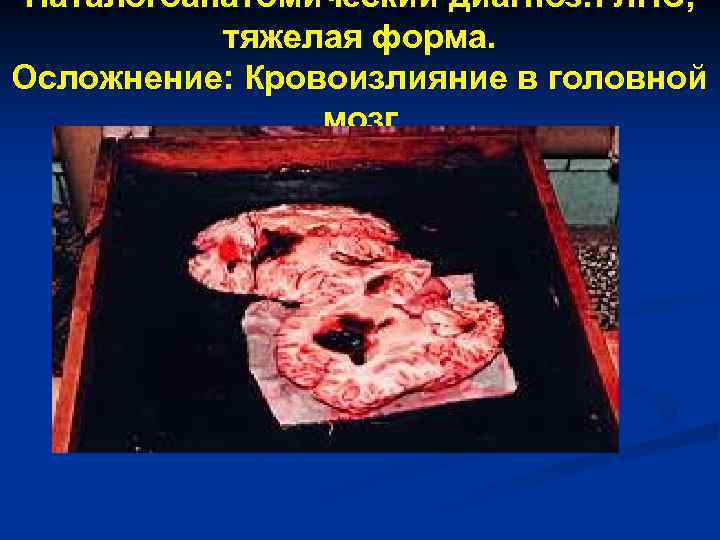
Паталогоанатомический диагноз: ГЛПС, тяжелая форма. Осложнение: Кровоизлияние в головной мозг
Больной Р. , 59 лет. Диагноз ГЛПС, тяжелая форма. Осложнение: Надрыв почечной капсулы

Материалы и методы исследования n Всего 1 032 больных ГЛПС, в том числе - 924 больных, заразившихся вирусом Пуумала на территории Самарской области (1 -я группа, ГЛПС-ПУУ) - 108 больных, заразившихся вирусом Добрава в
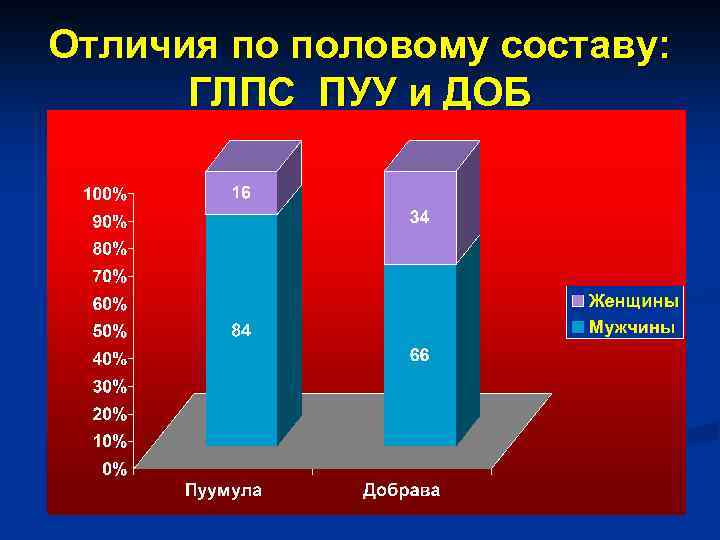
Отличия по половому составу: ГЛПС ПУУ и ДОБ
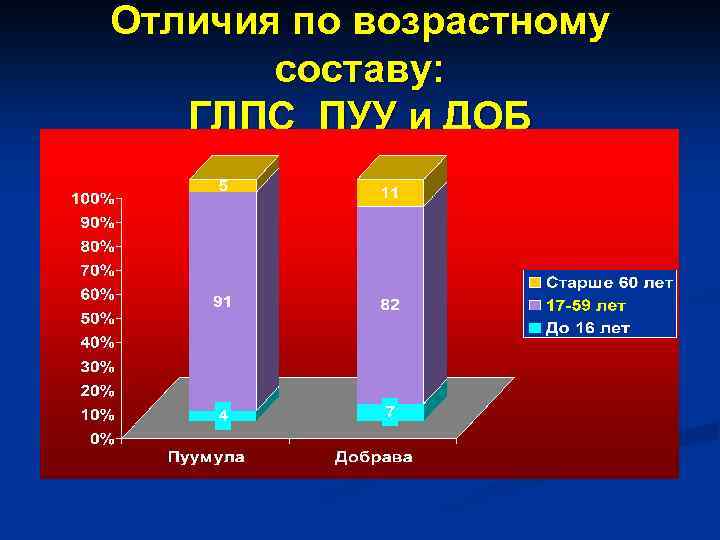
Отличия по возрастному составу: ГЛПС ПУУ и ДОБ
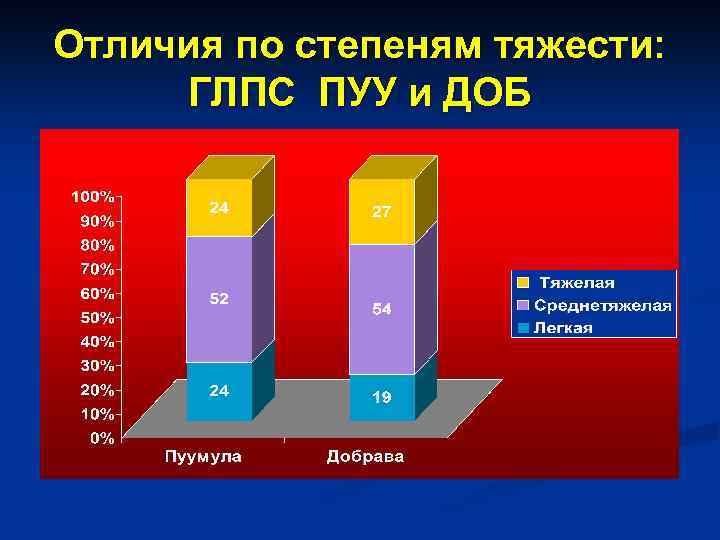
Отличия по степеням тяжести: ГЛПС ПУУ и ДОБ
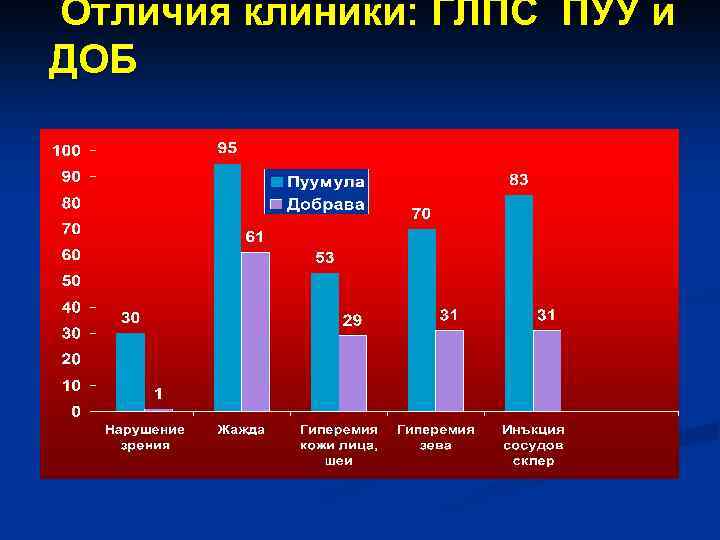
Отличия клиники: ГЛПС ПУУ и ДОБ
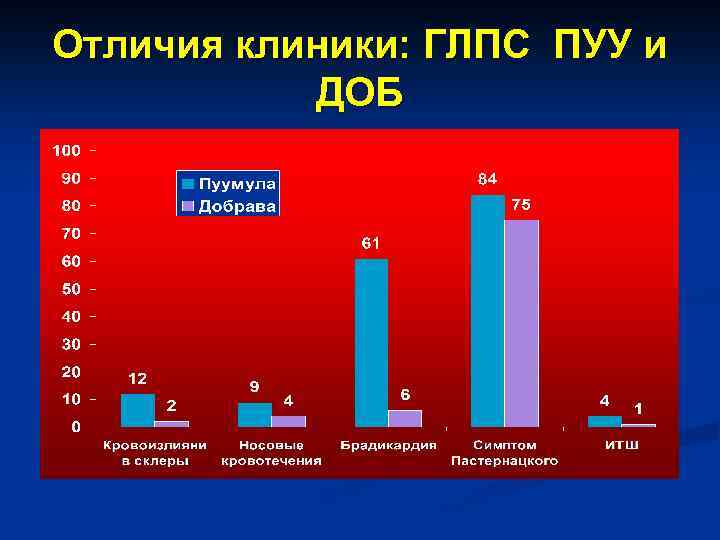
Отличия клиники: ГЛПС ПУУ и ДОБ

Отличия лабораторных показателей: ГЛПС ПУУ и ДОБ

Заключение 1. Основные признаки ГЛПС-ПУУ (синдром интоксикации, болевой и геморрагический синдромы, цикличность течения, лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение показателей мочевины и креатинина крови, протеинурия, микро- и макрогематурия, цилиндрурия и изогипостенурия наблюдались и при ГЛПСДОБ.

Заключение 2. В то же время при ГЛПС-ДОБ значительно реже встречались такие патогномоничные для ГЛПС симптомы как жажда, нарушение зрения, субсклеральные гематомы, брадикардия.

Заключение 3. При ГЛПС-ДОБ в крови чаще фиксировалась лимфопения, реже обнаруживались плазматические клетки. Д и менее выраженые измения отмечались в анализа мочи. 4. Обнаруженные отличия ГЛПС-ПУУ от ГЛПС-ДОБ необходимо учитывать с целью ранней диагностики заболевания.

Дифференциальная диагностика 1. Все пациенты с острой лихорадкой неясного происхождения, находившиеся в очаге ГЛПС в течение последних 46 дней или имевшие контакт с материалом (продукты сельскохозяйственного производства, грибы, травы, и др. ) из данного очага, должны рассматриваться в первую очередь как больные ГЛПС

Дифференциальная диагностика 2. При первичном обращении пациента в первые 3 -4 дня болезни следует а к т и в н о выявлять характерные для ГЛПС жалобы. 3. При первичном обращении на 5 -7 день следует обращать внимание на следующее: - боли в пояснице (и/или в животе) появляются на 3 -4 день от начала болезни; у 5 -17% боли могут отсутствовать при наличие другой симптоматики ГЛПС; - температура тела имеет тенденцию к снижению по сравнению с первыми днями болезни; - снижается суточный диурез, появляются признаки ОПН: больной в домашних условиях количество суточной мочи не измеряет, но зачастую, при оформлении в приемном покое стационара обращает внимание на то, что утром мочи было мало или совсем не было.

6. Особенности лабораторно обследования пациентов: - в первые 5 -6 дней болезни в общем анализе крови характерно увеличение концентраций эритроцитов и гемоглобина - характерен лейкоцитоз со сдвигом лейкоцитарной формулы влево; - характерно в лейкоцитарной формуле появление плазматических клеток - в общем анализе мочи существенные изменения возникают с 3 -4 дня болезни: протеинурия (от 0, 33 до 16 -32 г/л), микро- или маакрогематурия,

При дифференциальной диагностике следует помнить, что при большинстве инфекционных заболеваний признаки поражения почек (инфекционно -токсическая почка) наблюдаются в острый период, на высоте лихорадки и интоксикации (1 -4 день болезни), при ГЛПС ОПН развивается и быстро прогрессирует с 4 -5 дня болезни. При пиелонефрите почечная недостаточность развивается как правило только у пациентов, имеющих длительный анамнез по данному заболеванию.

Лечение 1. Госпитализация в инфекционные или терапевтические (если они имеют опыт лечения таких пациентов) стационары обязательна. 2. Режим в начальном и олигурическом периодах строгий постельный. 3. Диета: - безбелковая; - объем пищи незначительный; - употребление соли не ограничивается; - объем жидкости, употребляемой внутрь, не ограничивается.

Лечение 4. Суточный объем инфузионной терапии может превышать количество выделенной больным за сутки жидкости не более чем на 500 -700 мл. 5. Внутривенно вводятся только кристаллоидные растворы (глюкоза 5 -10%, натрия хлорид 0, 9%). Коллоидные растворы (реополиглюкин, плазма) только по жизненным показаниям (ИТШ и др. ). 6. Назначаются препараты укрепляющие сосудистую стенку(рутин, аскорбиновая кислота).

Лечение Глюкокортикоиды назначаются парентерально в дозе 90 -120 мг (преднизолон) в сутки при тяжелом течении болезни: - выраженный геморрагический синдром, - анурия более суток; - олигурия дольше 11 -12 дня от начала болезни; -инфекционно-токсический шок. 7.

Лечение 8. Мочегонные препараты не назначаются. 9. Купирование тяжелых геморрагических проявлений осуществляется соответственно общим подходам. Переливание крови при кровопотерях проводится по жизненным показаниям. 10. При выраженных явления ОПН – очистительные клизмы 1 -2 раза в день. 11. В олигурическом периоде проведение индуктотермии на область почек при силе анодного тока 180 -200 миллиампер по 30 -40 минут один раз в день в течении 2 -5 дней.

Лечение 12. Гемодиализ: - анурия более 2 суток, при - олигурия и отсутствии четкой тенденции к увеличении диуреза к 12 -13 дню от начала болезни. Повышение показателей содержания мочевины и креатинина в сыворотке крови имеет второстепенное значение. Нами неоднократно наблюдались пациенты с

Лечение 13. Этиотропная терапия (гипериммунная плазма, специфический иммуноглобулин, ИФ, рибавирин, амиксин, йодантипирин, реаферона)

Наиболее частые ошибки при ведении больных с ГЛПС Несоблюдение режима и диеты. n Введение внутривенно излишних объемов жидкости на фоне олиго- или анурии. n Необоснованное введение коллоидных растворов (реополиглюкин, полиглюкин). n Необоснованно активная тактика на 7 -9 день болезни (различные манипуляции, перевод больного из отделения в отделение и т. д. ). n Необоснованный перевод на гемодиализ. n Введение мочегонных препаратов. n

N. B. У большинства пациентов ГЛПС протекает циклично к 9 -11 дню и болезни, как правило, наступаетполиурический период, за которым последует реконвалесценци Чрезмерно активные и необоснованны диагностическиелечебные и мероприятия в острый период – нередкая причина неблагоприятных исходов при ГЛПС!!

Исходы ГЛПС 1. Выздоровление. n 2. Астено- невротический синдром. n 3. Хронический пиелонефрит. n 4. Локальный интерстициальный нефросклероз. n 5. Эндокринные расстройства. n 6. Артериальная гипертензия. n 7. Хроническая тубулоинтерстициальная нефропатия (ХТИН). n 8. Синдром циркуляторных нарушений в малом круге n кровообращения. n 9. Синдром транзиторной портальной гипертензии. n 10. Смерть. Летальность при ГЛПС Пуумула до 2 %, при Хантаан до 10 %. n

Правила выписки. n n Выписка из стационара производится после исчезновения острых клинических проявлений и не ранее 3 -4 -й недели от начала болезни, нормализации показателей мочевины и креатинина. Умеренная полиурия и изогипостенурия не являются противопоказаниями для выписки. Диспансерное наблюдение. В течении 1 -4 недель после выписки из стационара в зависимости от тяжести болезни, состояния при выписке и наличия сопутствующих заболеваний реконвалесценты должны считаться временно нетрудоспособными. Пациентов, перенесших тяжелую форму ГЛПС, необходимо освободить от тяжелой

Диспансерное наблюдение. n n В течении 1 -4 недель после выписки из стационара в зависимости от тяжести болезни, состояния при выписке и наличия сопутствующих заболеваний реконвалесценты должны считаться временно нетрудоспособными. Пациентов, перенесших тяжелую форму ГЛПС, необходимо освободить от тяжелой физической работы, командировок, запретить занятие спортом в течение 6 -12 месяцев. Срок диспансерного наблюдения для переболевших легкой формой ГЛПС – 3 месяца, среднетяжелой и тяжелой – 12 месяцев. Через 1 месяц после выписки контрольное обследование проводится лечащим врачом в стационаре, а через 3, 6, 9, 12 месяцев – в КИЗе с общим осмотром, измерением АД, общим анализом мочи, анализом мочи по Нечипоренко и пробой Зимницкого. Лица, у которых будут выявлены отклонения от нормы, продолжают наблюдаться врачом стационара. При ухудшении состояния показана повторная госпитализация. Снятие с учета производится при отсутствии проявлений хронической тубулоинтерстициальной нефропатии (ХТИН).

Профилактика ГЛПС


СПАСИБО ЗА ВНИМАНИЕ!
ГЛПС-Тамбов.ppt