гемолитическая анем. для студ..ppt
- Количество слайдов: 85
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ У ДЕТЕЙ. Романова О. Н. РНПЦДОГ
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ У ДЕТЕЙ. Романова О. Н. РНПЦДОГ
 Определение гемолиза. Гемолитические анемии (ГА) - группа заболеваний, для которых характерно повышенное разрушение эритроцитов, обусловленное сокращением продолжительности их жизни. p Удельный вес ГА среди других заболеваний крови составляет 5, 3%, а среди анемических состояний - 11, 5%. p
Определение гемолиза. Гемолитические анемии (ГА) - группа заболеваний, для которых характерно повышенное разрушение эритроцитов, обусловленное сокращением продолжительности их жизни. p Удельный вес ГА среди других заболеваний крови составляет 5, 3%, а среди анемических состояний - 11, 5%. p
 Гемолитические анемии p Средняя продолжительность жизни эритроцита составляет 100 -120 дней, около 1% эритроцитов ежедневно удаляются из периферической крови и замещаются равным количеством новых клеток, поступающих из костного мозга.
Гемолитические анемии p Средняя продолжительность жизни эритроцита составляет 100 -120 дней, около 1% эритроцитов ежедневно удаляются из периферической крови и замещаются равным количеством новых клеток, поступающих из костного мозга.
 Гемолитические анемии p При сокращении продолжительности жизни эритроцитов их разрушение в периферической крови происходит интенсивнее, в результате активность костного мозга увеличивается в 5 -6 раз, что подтверждается ретикулоцитозом в периферической крови.
Гемолитические анемии p При сокращении продолжительности жизни эритроцитов их разрушение в периферической крови происходит интенсивнее, в результате активность костного мозга увеличивается в 5 -6 раз, что подтверждается ретикулоцитозом в периферической крови.
 Гемолитические анемии Преждевременное разрушение эритроцитов возникает вследствие эритроцитарных повреждений нарушения мембраны эритроцитов, ферментов, структуры гемоглобина, внутрисосудистые изменения, связанные с иммунными и не иммунными механизмами. p ГА подразделяют на наследственные и приобретенные. p
Гемолитические анемии Преждевременное разрушение эритроцитов возникает вследствие эритроцитарных повреждений нарушения мембраны эритроцитов, ферментов, структуры гемоглобина, внутрисосудистые изменения, связанные с иммунными и не иммунными механизмами. p ГА подразделяют на наследственные и приобретенные. p
 Классификация ГА ГА наследственные приобретенные
Классификация ГА ГА наследственные приобретенные
 Классификация ГА I. Наследственные: p 1. Нарушение мембраны эритроцитов; p 2. Нарушение активности ферментов; p 3. Нарушение структуры или синтеза гемоглобина. p II. Приобретенные. p
Классификация ГА I. Наследственные: p 1. Нарушение мембраны эритроцитов; p 2. Нарушение активности ферментов; p 3. Нарушение структуры или синтеза гемоглобина. p II. Приобретенные. p
 КЛАССИФИКАЦИЯ. Классификация наследственных ГА: p I. Дефекты мембран. p А. Первичный дефект мембраны со специфическими морфологическими изменениями: p 1. Наследственный сфероцитоз. p 2. Наследственный эллиптоцитоз. p
КЛАССИФИКАЦИЯ. Классификация наследственных ГА: p I. Дефекты мембран. p А. Первичный дефект мембраны со специфическими морфологическими изменениями: p 1. Наследственный сфероцитоз. p 2. Наследственный эллиптоцитоз. p
 КЛАССИФИКАЦИЯ. 3. Наследственный стоматоцитоз: p а) с повышенной осмотической стойкостью; p б)с пониженной осмотической стойкостью; p в) с нормальной осмотической стойкостью; p г)с Rh null p
КЛАССИФИКАЦИЯ. 3. Наследственный стоматоцитоз: p а) с повышенной осмотической стойкостью; p б)с пониженной осмотической стойкостью; p в) с нормальной осмотической стойкостью; p г)с Rh null p
 КЛАССИФИКАЦИЯ. 4. Наследственная ГА с дегидратацией эритроцитов (повышено Na, снижено содержание К, снижена осмотическая стойкость). p В. Изменения фосфолипидного состава: снижение лецитина (фосфатидилхолина). p Наследственный дефицит АТФ-азы. p
КЛАССИФИКАЦИЯ. 4. Наследственная ГА с дегидратацией эритроцитов (повышено Na, снижено содержание К, снижена осмотическая стойкость). p В. Изменения фосфолипидного состава: снижение лецитина (фосфатидилхолина). p Наследственный дефицит АТФ-азы. p
 КЛАССИФИКАЦИЯ. Д. Вторичный дефект мембраны: абеталипопротеинемия. p II. Дефект ферментов эритроцитов. p А. Дефектов потенциалов энергии: p 1. Гексокиназы; p 2. Глюкозофосфатизомеразы. p 3. Фосфофруктокиназы. p
КЛАССИФИКАЦИЯ. Д. Вторичный дефект мембраны: абеталипопротеинемия. p II. Дефект ферментов эритроцитов. p А. Дефектов потенциалов энергии: p 1. Гексокиназы; p 2. Глюкозофосфатизомеразы. p 3. Фосфофруктокиназы. p
 КЛАССИФИКАЦИЯ. 4. Тирозоизофосфатизомеразы. p 5. Фосфоглицерат киназы. p 6. 2, 3 -дифосфоглицеромутазы. p 7. Пируваткиназы. p В. Уменьшение потенциальных дефектов: p 1. Глюкозо-6 -фосфатдегидрогенеза. p
КЛАССИФИКАЦИЯ. 4. Тирозоизофосфатизомеразы. p 5. Фосфоглицерат киназы. p 6. 2, 3 -дифосфоглицеромутазы. p 7. Пируваткиназы. p В. Уменьшение потенциальных дефектов: p 1. Глюкозо-6 -фосфатдегидрогенеза. p
 КЛАССИФИКАЦИЯ. 2. 6 -фосфоглюконат дегидрогеназа. p 3. Глютатион редуктаза. p 4. Глютатион пероксидаза. p 5. 2, 3 - глютамил-цистеин синтетаза. p С. Другие дефекты. p 1. Рибозофосфатпирофосфокиназа. p 2. Аденилат киназа. p
КЛАССИФИКАЦИЯ. 2. 6 -фосфоглюконат дегидрогеназа. p 3. Глютатион редуктаза. p 4. Глютатион пероксидаза. p 5. 2, 3 - глютамил-цистеин синтетаза. p С. Другие дефекты. p 1. Рибозофосфатпирофосфокиназа. p 2. Аденилат киназа. p
 КЛАССИФИКАЦИЯ. 3. АТФ-аза. p III. Дефекты гемоглобина. p А. Дефект гема: наследственная эритропоэтическая порфирия. p В. Дефект глобина: p 1. Качественные - гемоглобинопатии (Hb. S, C, H, M). p p
КЛАССИФИКАЦИЯ. 3. АТФ-аза. p III. Дефекты гемоглобина. p А. Дефект гема: наследственная эритропоэтическая порфирия. p В. Дефект глобина: p 1. Качественные - гемоглобинопатии (Hb. S, C, H, M). p p
 КЛАССИФИКАЦИЯ. 2. Количественные: альфа- и бетаталассемии. p IV. Наследственные (врожденные) дизэртиропоэтические анемии. p А. Тип 1. p Б. 2 тип. p В. 3 тип. p Г. 4 тип. p
КЛАССИФИКАЦИЯ. 2. Количественные: альфа- и бетаталассемии. p IV. Наследственные (врожденные) дизэртиропоэтические анемии. p А. Тип 1. p Б. 2 тип. p В. 3 тип. p Г. 4 тип. p
 КЛАССИФИКАЦИЯ. КЛАССИФИКАЦИ Приобретенные ГА. p I. Иммунные. p А. Изоиммунные. p 1. ГБН. p 2. Переливание несовместимой крови по группе. p В. Аутоиммунные: Ig. G, C 3, Ig. G+C 3. p
КЛАССИФИКАЦИЯ. КЛАССИФИКАЦИ Приобретенные ГА. p I. Иммунные. p А. Изоиммунные. p 1. ГБН. p 2. Переливание несовместимой крови по группе. p В. Аутоиммунные: Ig. G, C 3, Ig. G+C 3. p
 КЛАССИФИКАЦИЯ. 1. Идиопатическая. p А) С тепловыми антителами; p В) с холодовыми АТ; p Г) с холодовыми+тепловыми (Доната. Ландштейнера АТ). p 2. Вторичные. p А. Инфекции: вирусные инфекции p
КЛАССИФИКАЦИЯ. 1. Идиопатическая. p А) С тепловыми антителами; p В) с холодовыми АТ; p Г) с холодовыми+тепловыми (Доната. Ландштейнера АТ). p 2. Вторичные. p А. Инфекции: вирусные инфекции p
 КЛАССИФИКАЦИЯ. ВЭБ, ЦМВ, гепатит, ВПГ, зостер, корь, грипп, вирус коксаки В, ВИЧ; бактериальные - стрептококк, тиф, сепси, обусловленный кишечной палочкой, микоплазма (атипичная пневмония). p В) Лекарства и химикаты: хинин, хинидин, фенацетин, аминосалициловая кислота, кефлин, пенициллин, p
КЛАССИФИКАЦИЯ. ВЭБ, ЦМВ, гепатит, ВПГ, зостер, корь, грипп, вирус коксаки В, ВИЧ; бактериальные - стрептококк, тиф, сепси, обусловленный кишечной палочкой, микоплазма (атипичная пневмония). p В) Лекарства и химикаты: хинин, хинидин, фенацетин, аминосалициловая кислота, кефлин, пенициллин, p
 КЛАССИФИКАЦИЯ. тетрациклин, римфапицин, сульфониламиды, пирамидин, инсулин; яды. p С) Гематологические заболевания: лейкозы, лимфомы, лимфопролиферативный синдром, ИТП (синдром Эвенса), пароксизмальная холодовая гемоглобинурия, ПНГ. p
КЛАССИФИКАЦИЯ. тетрациклин, римфапицин, сульфониламиды, пирамидин, инсулин; яды. p С) Гематологические заболевания: лейкозы, лимфомы, лимфопролиферативный синдром, ИТП (синдром Эвенса), пароксизмальная холодовая гемоглобинурия, ПНГ. p
 КЛАССИФИКАЦИЯ. Д. Иммунные заболевания: СКВ, узелковый периартериит, дерматомиозит, РА, язвеннонекротический колит, агаммаглобулинемия, синдром Вискота. Олдрича, дисгаммаглобулинемия, дефицит Ig. A, Кумбc-позитивная аутоиммунная ГА, гепатит. p Е. Опухоли: тератома яичников, дермоиды, тимома, карциномы. p
КЛАССИФИКАЦИЯ. Д. Иммунные заболевания: СКВ, узелковый периартериит, дерматомиозит, РА, язвеннонекротический колит, агаммаглобулинемия, синдром Вискота. Олдрича, дисгаммаглобулинемия, дефицит Ig. A, Кумбc-позитивная аутоиммунная ГА, гепатит. p Е. Опухоли: тератома яичников, дермоиды, тимома, карциномы. p
 Подходы к диагностике ГА. 1. Клинические признаки, которые говорят о наличии ГА; p 2. Лабораторные признаки. p 3. Определение причин, приводящих к гемолизу. p
Подходы к диагностике ГА. 1. Клинические признаки, которые говорят о наличии ГА; p 2. Лабораторные признаки. p 3. Определение причин, приводящих к гемолизу. p
 Ретикулоцитоз
Ретикулоцитоз
 Клинические признаки ГА. 1. Этнические факторы: частота носителей гена серповидноклеточной анемии в черной популяции составляет 8%, высокая частота встречаемости талассемий среди населения Средеземноморья, высокая частота дефицита Г-6 -ФД среди евреев сефардов. p 2. Возрастной фактор: анемия и p
Клинические признаки ГА. 1. Этнические факторы: частота носителей гена серповидноклеточной анемии в черной популяции составляет 8%, высокая частота встречаемости талассемий среди населения Средеземноморья, высокая частота дефицита Г-6 -ФД среди евреев сефардов. p 2. Возрастной фактор: анемия и p
 Клинические признаки ГА. желтуха у н/р от матерей, которые были резус-негативными и группу крови А или В или от матерей с 0 группой крови. p 3. Анамнез: были ли у родственников анемии, желтухи или ЖКБ. p 4. Наличие или персистирующая анемия с ретикулоцитозом. p 5. Персистирующая желтуха за счет p
Клинические признаки ГА. желтуха у н/р от матерей, которые были резус-негативными и группу крови А или В или от матерей с 0 группой крови. p 3. Анамнез: были ли у родственников анемии, желтухи или ЖКБ. p 4. Наличие или персистирующая анемия с ретикулоцитозом. p 5. Персистирующая желтуха за счет p
 Клинические признаки ГА. Непрямого билирубина. p 6. Спленомегалия. p 7. Гемоглобинурия. p 8. Наличие камней в жёлчном пузыре. p 9. Хронические язвы. p 10. Развитие анемии или гемоглобинурии после принятия некоторых лекарств. p
Клинические признаки ГА. Непрямого билирубина. p 6. Спленомегалия. p 7. Гемоглобинурия. p 8. Наличие камней в жёлчном пузыре. p 9. Хронические язвы. p 10. Развитие анемии или гемоглобинурии после принятия некоторых лекарств. p
 Клинические признаки ГА. некоторых лекарств. p 11. Цианоз без кардиореспираторного дистресса. p 12. Полицитемия. p 13. Черная моча. p
Клинические признаки ГА. некоторых лекарств. p 11. Цианоз без кардиореспираторного дистресса. p 12. Полицитемия. p 13. Черная моча. p
 Лабораторные признаки ГА. 1. Уменьшение продолжительности жизни эритроцитов и признаков ускоренного катаболизма гемоглобина. p 2. Признаки повышенного эритропоэза. p
Лабораторные признаки ГА. 1. Уменьшение продолжительности жизни эритроцитов и признаков ускоренного катаболизма гемоглобина. p 2. Признаки повышенного эритропоэза. p
 Лабораторные признаки ГА. p p Признаки катаболизма гемоглобина зависят от типа гемолиза:
Лабораторные признаки ГА. p p Признаки катаболизма гемоглобина зависят от типа гемолиза:
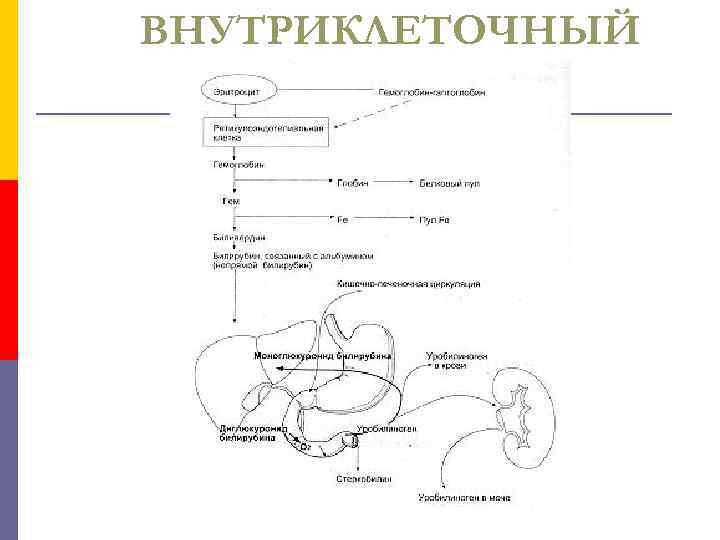
 ВНУТРИКЛЕТОЧНЫЙ 1. Повышен уровень непрямого билирубина. p 2. Повышен уровень уробилиногена в моче и каловых массах p 3. Спленомегалия. p
ВНУТРИКЛЕТОЧНЫЙ 1. Повышен уровень непрямого билирубина. p 2. Повышен уровень уробилиногена в моче и каловых массах p 3. Спленомегалия. p
 ВНУТРИКЛЕТОЧНЫЙ
ВНУТРИКЛЕТОЧНЫЙ
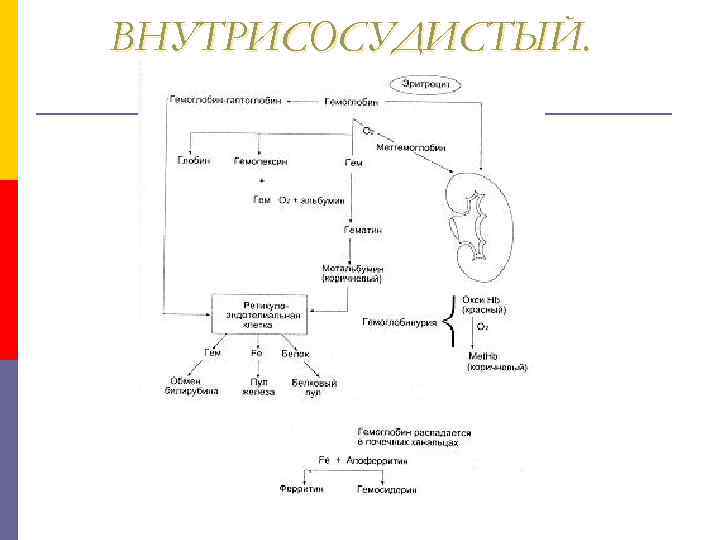
 ВНУТРИСОСУДИСТЫЙ. 1. Повышен уровень свободного гемоглобина в плазме. p 2. Гемоглобинурия: причиныp I. острая гемоглобинурия: p 1. Переливание несовместимой крови p 2. Лекарства и химические агенты p 1) постоянной вызывающие ГА p
ВНУТРИСОСУДИСТЫЙ. 1. Повышен уровень свободного гемоглобина в плазме. p 2. Гемоглобинурия: причиныp I. острая гемоглобинурия: p 1. Переливание несовместимой крови p 2. Лекарства и химические агенты p 1) постоянной вызывающие ГА p
 ВНУТРИСОСУДИСТЫЙ. лекарства: фенилгидразин, сульфоны, фенацетин, ацетанилид (большие дозы) p химические вещества: нитробензол, свинец p токсины: укусы змей и пауков p 2) периодически вызывающие ГА p Ассоциированные с дефицитом Г-6 p
ВНУТРИСОСУДИСТЫЙ. лекарства: фенилгидразин, сульфоны, фенацетин, ацетанилид (большие дозы) p химические вещества: нитробензол, свинец p токсины: укусы змей и пауков p 2) периодически вызывающие ГА p Ассоциированные с дефицитом Г-6 p
 ВНУТРИСОСУДИСТЫЙ. ФД: антималярийные (примахин), антипиретики (аспирин, фенацетин); сульфаниламиды; нитрофураны; витамин К; нафталин; фавизм p Ассоциированные с Hb. Zurich: сульфаниламиды p При гиперчувствительности: хинидин; парааминосалициловая p
ВНУТРИСОСУДИСТЫЙ. ФД: антималярийные (примахин), антипиретики (аспирин, фенацетин); сульфаниламиды; нитрофураны; витамин К; нафталин; фавизм p Ассоциированные с Hb. Zurich: сульфаниламиды p При гиперчувствительности: хинидин; парааминосалициловая p
 ВНУТРИСОСУДИСТЫЙ. кислота; фенацетин p 3. Инфекции: p 1) бактериальные: clostridium Perfringens; Bartonella bacilliformis p 2) паразитарные: малярия p 4. Ожоги p 5. Механические (например, искусственные клапаны) p
ВНУТРИСОСУДИСТЫЙ. кислота; фенацетин p 3. Инфекции: p 1) бактериальные: clostridium Perfringens; Bartonella bacilliformis p 2) паразитарные: малярия p 4. Ожоги p 5. Механические (например, искусственные клапаны) p
 ВНУТРИСОСУДИСТЫЙ. II. Хроническая гемоглобинурия p 1. Пароксизмальная холодовая гемоглобинурия; сифилис; идиопатическая p 2. ПНГ p 3. Маршевая гемоглобинурия p 4. При гемолизе, обусловленном холодовыми агглютининами. p
ВНУТРИСОСУДИСТЫЙ. II. Хроническая гемоглобинурия p 1. Пароксизмальная холодовая гемоглобинурия; сифилис; идиопатическая p 2. ПНГ p 3. Маршевая гемоглобинурия p 4. При гемолизе, обусловленном холодовыми агглютининами. p
 ВНУТРИСОСУДИСТЫЙ. 3. Гемосидеринурия. p 4. Снижения или отсутствия плазменного гаптоглобина ( норма 128+25 мг/дл). p 5. Повышен плазменный метгемальбумин. p 6. Повышен плазменный метгемоглобин. p
ВНУТРИСОСУДИСТЫЙ. 3. Гемосидеринурия. p 4. Снижения или отсутствия плазменного гаптоглобина ( норма 128+25 мг/дл). p 5. Повышен плазменный метгемальбумин. p 6. Повышен плазменный метгемоглобин. p
 ВНУТРИСОСУДИСТЫЙ.
ВНУТРИСОСУДИСТЫЙ.
 Проявляется: p 1. Ретикулоцитозом - часто 10 -20%, редко выше 80%. p 2. Повышен средний корпускулярный объем эритроцита (MCV) вследствие повышенного ретикулоцитоза. p 3. Повышен нормабластоз в периферической крови. p
Проявляется: p 1. Ретикулоцитозом - часто 10 -20%, редко выше 80%. p 2. Повышен средний корпускулярный объем эритроцита (MCV) вследствие повышенного ретикулоцитоза. p 3. Повышен нормабластоз в периферической крови. p
 4. Специфические морфологические признаки - сфероциты, серповидноклеточные эритроциты, базофильная пунктация, шистоциты и др. p 5. Эпритроидная гиперплазия в костном мозге - соотношение эритро/лейко повышено - 1: 1 за счет гиперплазии красного ростка. p
4. Специфические морфологические признаки - сфероциты, серповидноклеточные эритроциты, базофильная пунктация, шистоциты и др. p 5. Эпритроидная гиперплазия в костном мозге - соотношение эритро/лейко повышено - 1: 1 за счет гиперплазии красного ростка. p
 6. Транзиторные эритробластпенические кризы, связанные с парвовирусом В 19. p 7. Костные изменения, которые видны при рентгенографии костей. p 8. Снижение продолжительности жизни эритроцитов, которое проявляется при исследовании с хромом. p
6. Транзиторные эритробластпенические кризы, связанные с парвовирусом В 19. p 7. Костные изменения, которые видны при рентгенографии костей. p 8. Снижение продолжительности жизни эритроцитов, которое проявляется при исследовании с хромом. p
 Тесты для подтверждения ГА I. Ускоренный катаболизм гемоглобина: p 1). Уровень сывороточного билирубина p 2) экскреция уробилиногена с мочой; p 3) экскреция уробилиногена с калом; p 4) уровень гаптоглобина; p 5) уровень гемоглобина плазмы; p 6) уровень метгемоглобина; p
Тесты для подтверждения ГА I. Ускоренный катаболизм гемоглобина: p 1). Уровень сывороточного билирубина p 2) экскреция уробилиногена с мочой; p 3) экскреция уробилиногена с калом; p 4) уровень гаптоглобина; p 5) уровень гемоглобина плазмы; p 6) уровень метгемоглобина; p
 Тесты для подтверждения ГА 6) метгемальбумина уровень; p 7) анализ мочи на гемоглобтнурию и гемосидеринурию; p 8) морфология эритроцитов: фрагментированные эритроциты; сфероциты; p 9) продолжительность жизни эритроцитов: Cr, дифлурофосфат. p
Тесты для подтверждения ГА 6) метгемальбумина уровень; p 7) анализ мочи на гемоглобтнурию и гемосидеринурию; p 8) морфология эритроцитов: фрагментированные эритроциты; сфероциты; p 9) продолжительность жизни эритроцитов: Cr, дифлурофосфат. p
 Тесты для подтверждения ГА Повышенный эритропоэз: p количество ретикулоцитов; p макроцитоз; p нормобластемия; p сфероцитоз; p костный мозг - гиперплазия красного ростка; p радиография. p
Тесты для подтверждения ГА Повышенный эритропоэз: p количество ретикулоцитов; p макроцитоз; p нормобластемия; p сфероцитоз; p костный мозг - гиперплазия красного ростка; p радиография. p
 Классификация ГА Среди наследственных ГА выделяют 16 синдромов с доминантым типом наследования, 29 - с рецессивным и 7 фенотипов, предающихся по наследству, сцепленных с Х-хромосомой. p Приобретенные ГА классифицируют по принципу уточнения факторов, вызывающих гемолиз. p Дифференциальный диагноз между p
Классификация ГА Среди наследственных ГА выделяют 16 синдромов с доминантым типом наследования, 29 - с рецессивным и 7 фенотипов, предающихся по наследству, сцепленных с Х-хромосомой. p Приобретенные ГА классифицируют по принципу уточнения факторов, вызывающих гемолиз. p Дифференциальный диагноз между p
 Классификация ГА p различными формами ГА следует проводить у детей в возрасте старше года, так как в это время исчезают анатомо-физиологические особенности, свойственные крови детей раннего возраста: физиологический макроцитоз, колебания количества ретикулоцитов, пробладание фетального гемоглобина, сравнительно низкая граница минимальной осмотической стойкости эритроцитов.
Классификация ГА p различными формами ГА следует проводить у детей в возрасте старше года, так как в это время исчезают анатомо-физиологические особенности, свойственные крови детей раннего возраста: физиологический макроцитоз, колебания количества ретикулоцитов, пробладание фетального гемоглобина, сравнительно низкая граница минимальной осмотической стойкости эритроцитов.
 Диагностика для уточнения ГА I. Дефект мембраны: p 1. Морфология эритроцитов: сфероциты, овалоциты, пикноциты, стоматоцитоз; p 2)осмотическая резистентность эритроцитов (норма: начало гемолиза 0, 44%, полный гемолиз – 0, 32 -0, 36%). При наследственных – начало гемолиза 0, 6 – 0, 65%, максимальный – 0, 30, 25%). p 3) аутогемолиз эритроцитов; p
Диагностика для уточнения ГА I. Дефект мембраны: p 1. Морфология эритроцитов: сфероциты, овалоциты, пикноциты, стоматоцитоз; p 2)осмотическая резистентность эритроцитов (норма: начало гемолиза 0, 44%, полный гемолиз – 0, 32 -0, 36%). При наследственных – начало гемолиза 0, 6 – 0, 65%, максимальный – 0, 30, 25%). p 3) аутогемолиз эритроцитов; p
 Диагностика для уточнения ГА 4) тесты на проницаемость мембраны эритроцитов; p исследование фосфолипидов мембраны; p электронная микроскопия. p Тесты на дефекты гемоглобинов: p 1) морфология эритроцитов: p серповидноклеточные эритроциты и др. ; p 2) электрофорез гемоглобинов; p
Диагностика для уточнения ГА 4) тесты на проницаемость мембраны эритроцитов; p исследование фосфолипидов мембраны; p электронная микроскопия. p Тесты на дефекты гемоглобинов: p 1) морфология эритроцитов: p серповидноклеточные эритроциты и др. ; p 2) электрофорез гемоглобинов; p
 Диагностика для уточнения ГА 3) определение количества фетального гемоглобина; p 4) тесты на тепловую устойчивость нестабильных гемоглобинов; p Дефекты ферментов: p 1)исследование на тельца Хайнца; p 2) тесты на аутогемолиз; p
Диагностика для уточнения ГА 3) определение количества фетального гемоглобина; p 4) тесты на тепловую устойчивость нестабильных гемоглобинов; p Дефекты ферментов: p 1)исследование на тельца Хайнца; p 2) тесты на аутогемолиз; p
 Диагностика для уточнения ГА 3) скрининг на дефицит ферментов; p 4) определение специфических ферментов. p Тесты на внутрисосудистый гемолиз: p 1) тесты Кумбса: определение Ig. G, C 3; p 2) проба Хема; p 3) проба Доната - Ланд Штейнера. p
Диагностика для уточнения ГА 3) скрининг на дефицит ферментов; p 4) определение специфических ферментов. p Тесты на внутрисосудистый гемолиз: p 1) тесты Кумбса: определение Ig. G, C 3; p 2) проба Хема; p 3) проба Доната - Ланд Штейнера. p
 Наследственный сфероцитоз. Аутосомно-доминантный тип наследования: 10 % - 20 % не связаны с семейным анамнезом. p Чаще встречается среди северной части европейцев; p Патогенез: p наследственный сфероцитоз - ГА, обусловленный дефектом спектринов p
Наследственный сфероцитоз. Аутосомно-доминантный тип наследования: 10 % - 20 % не связаны с семейным анамнезом. p Чаще встречается среди северной части европейцев; p Патогенез: p наследственный сфероцитоз - ГА, обусловленный дефектом спектринов p
 Наследственный сфероцитоз. p (цитоскелетные белки мембраны эритроцитов), что приводит к потере фрагментов мембран и образованию небольшого эритроцита (микросфероцита) с высоким показателем отношения объема клетки к ее поверхности.
Наследственный сфероцитоз. p (цитоскелетные белки мембраны эритроцитов), что приводит к потере фрагментов мембран и образованию небольшого эритроцита (микросфероцита) с высоким показателем отношения объема клетки к ее поверхности.
 Наследственный сфероцитоз. Ведущая роль в патогенезе гемолиза принадлежит селезенке: p Разрушение эритроцитов в селезенке; p истощение липидов мембраны; p потеря клеточной поверхности связана с объемом; p тенденция с сфероцитозу; p повышенная потребность сфероцита в p
Наследственный сфероцитоз. Ведущая роль в патогенезе гемолиза принадлежит селезенке: p Разрушение эритроцитов в селезенке; p истощение липидов мембраны; p потеря клеточной поверхности связана с объемом; p тенденция с сфероцитозу; p повышенная потребность сфероцита в p
 Наследственный сфероцитоз. АТФ и повышение гликолиза; p первичное разрушение эритроцитов. p Гематологические изменения: p 1) анемия от легкой до умеренной при компенсированных случаях. При эритробластпенических кризах гемоглобин может снижаться до 20 - 30 гр. /л. p
Наследственный сфероцитоз. АТФ и повышение гликолиза; p первичное разрушение эритроцитов. p Гематологические изменения: p 1) анемия от легкой до умеренной при компенсированных случаях. При эритробластпенических кризах гемоглобин может снижаться до 20 - 30 гр. /л. p
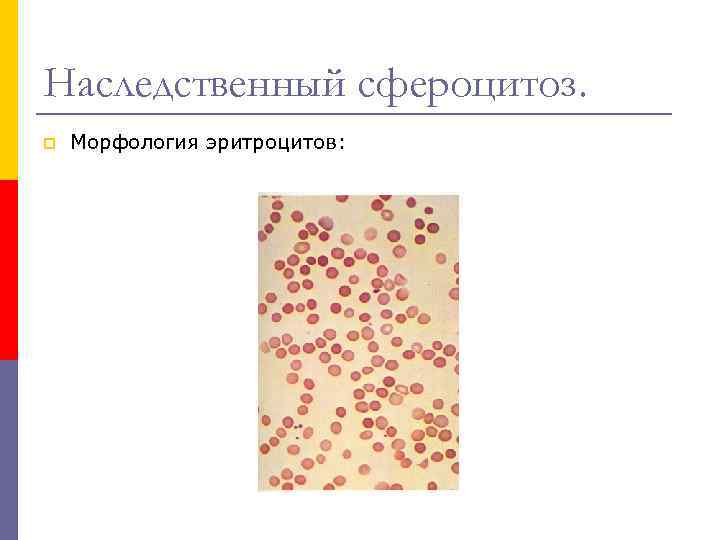
 Наследственный сфероцитоз. 2) MCV обычно в норме или снижен, MCHC - может быть повышен. p 3) Ретикулоцитоз - от 30 до 150 %о; p 4) морфология эритроцитов микросфероцитоз с полихромазией; p 5) тест Кумбса - негативный; p 6) повышена осмотическая резистентность эритроцитов; p
Наследственный сфероцитоз. 2) MCV обычно в норме или снижен, MCHC - может быть повышен. p 3) Ретикулоцитоз - от 30 до 150 %о; p 4) морфология эритроцитов микросфероцитоз с полихромазией; p 5) тест Кумбса - негативный; p 6) повышена осмотическая резистентность эритроцитов; p
 Наследственный сфероцитоз. p Морфология эритроцитов:
Наследственный сфероцитоз. p Морфология эритроцитов:
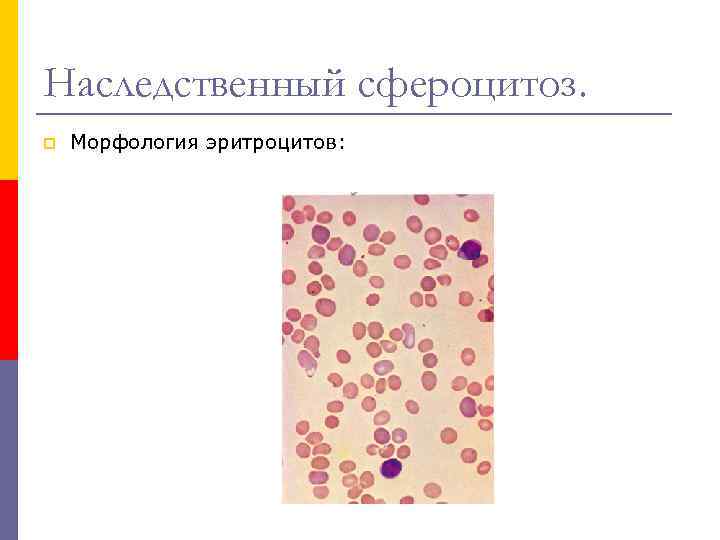 Наследственный сфероцитоз. p Морфология эритроцитов:
Наследственный сфероцитоз. p Морфология эритроцитов:
 Наследственный сфероцитоз. 7) аутогемолиз от 24 до 48 часа повышен и исчезает при добавлении глюкозы; p 8) продолжительность жизни микросфероцитов с хромом снижена и повышена секвестрация эритроцитов в селезенке; p 9) костный мозг: гиперплазия нормобластов и повышение железа. p
Наследственный сфероцитоз. 7) аутогемолиз от 24 до 48 часа повышен и исчезает при добавлении глюкозы; p 8) продолжительность жизни микросфероцитов с хромом снижена и повышена секвестрация эритроцитов в селезенке; p 9) костный мозг: гиперплазия нормобластов и повышение железа. p
 Наследственный сфероцитоз. Биохимические нарушения: p 1) повышение непрямой фракции p билирубина; p 2) обструктивная желтуха с повышением прямой фракции билирубина. p Клиника НС. p 1) появляется у н/р в 50 % случаях и p
Наследственный сфероцитоз. Биохимические нарушения: p 1) повышение непрямой фракции p билирубина; p 2) обструктивная желтуха с повышением прямой фракции билирубина. p Клиника НС. p 1) появляется у н/р в 50 % случаях и p
 Наследственный сфероцитоз. проявляется гипербилирубинемией, ретикулоцитозом, нормобластозом, сфероцитозом и отрицательным тестом p Кумбса; может требовать заменного переливания крови; p 2) диагностируется до пубертантного периода; p
Наследственный сфероцитоз. проявляется гипербилирубинемией, ретикулоцитозом, нормобластозом, сфероцитозом и отрицательным тестом p Кумбса; может требовать заменного переливания крови; p 2) диагностируется до пубертантного периода; p
 Наследственный сфероцитоз. 3) анемия и желтуха; p 4) спленомегалия. p Осложнения: p 1) гемолитические кризы (обусловленные инфекцией); p 2) эритротробластпенические кризы p
Наследственный сфероцитоз. 3) анемия и желтуха; p 4) спленомегалия. p Осложнения: p 1) гемолитические кризы (обусловленные инфекцией); p 2) эритротробластпенические кризы p
 Наследственный сфероцитоз. p (гипопластические кризы) проявляются фатальным снижением гемоглобина и ретикулоцитов. Обычно связано с задержкой созревания и мегалобластными изменениями в фазу выздоровления; либо с парвовирусом В 12 и проявляется за 10 - 14 дней у ребенка имеют место
Наследственный сфероцитоз. p (гипопластические кризы) проявляются фатальным снижением гемоглобина и ретикулоцитов. Обычно связано с задержкой созревания и мегалобластными изменениями в фазу выздоровления; либо с парвовирусом В 12 и проявляется за 10 - 14 дней у ребенка имеют место
 Наследственный сфероцитоз. Осложнения: p признаки респираторной инфекции; p 3) дефицит фолиевой кислоты; p 4) ЖКБ; p 5) гемохроматозы. p
Наследственный сфероцитоз. Осложнения: p признаки респираторной инфекции; p 3) дефицит фолиевой кислоты; p 4) ЖКБ; p 5) гемохроматозы. p
 Наследственный сфероцитоз. Лечение: p госпитализация; p фолиевая кислота; p спленэктомия детям старше 7 лет; p инфузионная терапия; p переливания отмытых эритроцитов по показаниям; p
Наследственный сфероцитоз. Лечение: p госпитализация; p фолиевая кислота; p спленэктомия детям старше 7 лет; p инфузионная терапия; p переливания отмытых эритроцитов по показаниям; p
 Дефицит Г-6 -ФД. p Чаще встречается у жителей европейских государств, расположенных на побережье Средиземного моря (Италия, Греция), у евреев-сефардов, в Африке и Латинской Америке. Широко регистрируется в бывших малярийных районах Средней Азии, Азербайджане. Среди русского населения встречается у 2%.
Дефицит Г-6 -ФД. p Чаще встречается у жителей европейских государств, расположенных на побережье Средиземного моря (Италия, Греция), у евреев-сефардов, в Африке и Латинской Америке. Широко регистрируется в бывших малярийных районах Средней Азии, Азербайджане. Среди русского населения встречается у 2%.
 Дефицит Г-6 -ФД. Варианты дефицита фермента: p 1. Г-6 -ФД В «+» - нормальный (100% активность Г-6 -ФД), наиболее распространен у европейцев; p 2. Г-6 -ФД В «-» - средиземноморский: активность эритроцитов, содержащих этот фермент, крайне низкая, менее 1%; p 3. Г-6 -ФД А «+» - активность ферментов p
Дефицит Г-6 -ФД. Варианты дефицита фермента: p 1. Г-6 -ФД В «+» - нормальный (100% активность Г-6 -ФД), наиболее распространен у европейцев; p 2. Г-6 -ФД В «-» - средиземноморский: активность эритроцитов, содержащих этот фермент, крайне низкая, менее 1%; p 3. Г-6 -ФД А «+» - активность ферментов p
 Дефицит Г-6 -ФД. в эритроцитах почти нормальная (90% активности варианта В» +» ); p 4. Г-6 -ФД А «-» - африканский, активность фермента в эритроцитах составляет 10 -15% от нормы. p 5. Вариант Г-6 -ФД Canton - у жителей Юговосточной Азии, активность фермента в эритроцитах значительно p
Дефицит Г-6 -ФД. в эритроцитах почти нормальная (90% активности варианта В» +» ); p 4. Г-6 -ФД А «-» - африканский, активность фермента в эритроцитах составляет 10 -15% от нормы. p 5. Вариант Г-6 -ФД Canton - у жителей Юговосточной Азии, активность фермента в эритроцитах значительно p
 Дефицит Г-6 -ФД. снижена. p Период полужизни в эритроцитах фермента , варианта А приблизительно в 5 раз (13 дней) меньше, чем фермента варианта В (62 дня). p Наследуется рецессивно, сцеплена с Ххромосомой. У мужчин активность фермента ниже 10%, что обусловливает p
Дефицит Г-6 -ФД. снижена. p Период полужизни в эритроцитах фермента , варианта А приблизительно в 5 раз (13 дней) меньше, чем фермента варианта В (62 дня). p Наследуется рецессивно, сцеплена с Ххромосомой. У мужчин активность фермента ниже 10%, что обусловливает p
 Дефицит Г-6 -ФД. более выраженные клинические проявления. p Патогенез: снижение Г-6 -ФД приводит к окислительному денатурированию гемоглобина и белков мембраны, которые находятся в виде включений телец Гейнца-Эрлиха. Эритроцит с включениями быстро удаляется из крови p
Дефицит Г-6 -ФД. более выраженные клинические проявления. p Патогенез: снижение Г-6 -ФД приводит к окислительному денатурированию гемоглобина и белков мембраны, которые находятся в виде включений телец Гейнца-Эрлиха. Эритроцит с включениями быстро удаляется из крови p
 Дефицит Г-6 -ФД. путем внутрисосудистого гемолиза, либо фагоцитируется клетками ретикулоэндотелиальной системы и эритроцит приобретает вид «надкусонного» (дегмацит). p Клиника: обнаруживается у ребенка любого возраста. p Выделяют 5 клинических форм: p
Дефицит Г-6 -ФД. путем внутрисосудистого гемолиза, либо фагоцитируется клетками ретикулоэндотелиальной системы и эритроцит приобретает вид «надкусонного» (дегмацит). p Клиника: обнаруживается у ребенка любого возраста. p Выделяют 5 клинических форм: p
 Дефицит Г-6 -ФД. p 1. ГБН, не связанная с серологическим конфликтом, ассоциируется с вариантами Г-6 -ФД В «-» и Г-6 -ФД Canton. Возможным провоцирующим фактором является прием матерью и ребенком витамина К, использование при обработке пупочной ранки антисептиков или красителей;
Дефицит Г-6 -ФД. p 1. ГБН, не связанная с серологическим конфликтом, ассоциируется с вариантами Г-6 -ФД В «-» и Г-6 -ФД Canton. Возможным провоцирующим фактором является прием матерью и ребенком витамина К, использование при обработке пупочной ранки антисептиков или красителей;
 Дефицит Г-6 -ФД. использование пеленок, обработанных нафталином. p У нр наблюдается гипербилирубинемия с признаками гемолитической анемии. p 2. Хроническая несфероцитарная гемолитическая анемия. Наблюдается у детей более старшего возраста, провоцирующим фактором является p
Дефицит Г-6 -ФД. использование пеленок, обработанных нафталином. p У нр наблюдается гипербилирубинемия с признаками гемолитической анемии. p 2. Хроническая несфероцитарная гемолитическая анемия. Наблюдается у детей более старшего возраста, провоцирующим фактором является p
 Дефицит Г-6 -ФД. инфекция или прием лекарств. Постоянная умеренная бледность кожи, легкая иктеричность, незначительная спленомегалия. p 3. Острый внутрисосудистый гемолиз, часто возникает у взрослых детей после приема лекарств, реже - с вакцинацией, вирусной инфекцией, диабетическим p
Дефицит Г-6 -ФД. инфекция или прием лекарств. Постоянная умеренная бледность кожи, легкая иктеричность, незначительная спленомегалия. p 3. Острый внутрисосудистый гемолиз, часто возникает у взрослых детей после приема лекарств, реже - с вакцинацией, вирусной инфекцией, диабетическим p
 Дефицит Г-6 -ФД. p ацидозом. В настоящее время установлено более 59 лекарственных средств, вызывающих гемолиз. Наиболее часто - противомалярийные, сульфаниламидные, нитрофураны. Гемолиз развивается через 48 -96 часов после приема препарата. Общее состояние тяжелое, сильная головная
Дефицит Г-6 -ФД. p ацидозом. В настоящее время установлено более 59 лекарственных средств, вызывающих гемолиз. Наиболее часто - противомалярийные, сульфаниламидные, нитрофураны. Гемолиз развивается через 48 -96 часов после приема препарата. Общее состояние тяжелое, сильная головная
 Дефицит Г-6 -ФД. p боль, фебрильная лихорадка. Кожные покровы бледно-иктеричные, гепатомегалия, селезенка не увеличена. Типичный симптом острого внутрисосудистого гемолиза - появление мочи цвета черного пива. Возможно развитие ОПН и ДВС-синдрома, которые могут привести к летальному исходу.
Дефицит Г-6 -ФД. p боль, фебрильная лихорадка. Кожные покровы бледно-иктеричные, гепатомегалия, селезенка не увеличена. Типичный симптом острого внутрисосудистого гемолиза - появление мочи цвета черного пива. Возможно развитие ОПН и ДВС-синдрома, которые могут привести к летальному исходу.
 Дефицит Г-6 -ФД. p 4. Фавизм связан с употреблением в пищу конских бобов или вдыханием цветочной пыльцы некоторых бобовых. Преобладают мальчики в возрасте от 1 до 5 лет. Развитию криза предшествуют продромальные симптомы: слабость, озноб, головная боль, сонливость, боли в пояснице, животе, тошнота и рвота.
Дефицит Г-6 -ФД. p 4. Фавизм связан с употреблением в пищу конских бобов или вдыханием цветочной пыльцы некоторых бобовых. Преобладают мальчики в возрасте от 1 до 5 лет. Развитию криза предшествуют продромальные симптомы: слабость, озноб, головная боль, сонливость, боли в пояснице, животе, тошнота и рвота.
 Дефицит Г-6 -ФД. Острый гемолитический криз характеризуется бледностью, желтухой, гемоглобинурией, сохраняющейся до нескольких дней. p 5. Бессимптомная форма. p Лечение. p 1. В период гемолитического криза стационар. p
Дефицит Г-6 -ФД. Острый гемолитический криз характеризуется бледностью, желтухой, гемоглобинурией, сохраняющейся до нескольких дней. p 5. Бессимптомная форма. p Лечение. p 1. В период гемолитического криза стационар. p
 Дефицит Г-6 -ФД. 2. Строгий постельный режим на весь острый период. p 3. Диета - стол № 5 p 4. Заместительная терапия показана при выраженном анемическом синдроме (Hb менее 80 -70 гр/л и менее). Используют отмытые эритроциты по индивидуальному подбору 5 -10 мл/кг. p
Дефицит Г-6 -ФД. 2. Строгий постельный режим на весь острый период. p 3. Диета - стол № 5 p 4. Заместительная терапия показана при выраженном анемическом синдроме (Hb менее 80 -70 гр/л и менее). Используют отмытые эритроциты по индивидуальному подбору 5 -10 мл/кг. p
 Дефицит Г-6 -ФД. После гемотрансфузионной терапии проводится термометрия (через 1, 2 и 3 часа после завершения) и выполняется анализ мочи. При повышении Hb до 90 гр/л дальнейшая гемотрансфузионная терапия не проводится. p 5. Дезинтоксикационная терапия - 1, 8 3 л/м 2 раствором глюкозы 5 -10% + p
Дефицит Г-6 -ФД. После гемотрансфузионной терапии проводится термометрия (через 1, 2 и 3 часа после завершения) и выполняется анализ мочи. При повышении Hb до 90 гр/л дальнейшая гемотрансфузионная терапия не проводится. p 5. Дезинтоксикационная терапия - 1, 8 3 л/м 2 раствором глюкозы 5 -10% + p
 Дефицит Г-6 -ФД. кокарбоксилаза + витамин С. Обязателен контроль диуреза. p 6. Спазмолитики и желчегонные: ношпа, аллохол, 25% раствор магния сульфата, холосас. p 7. Фенобарбитал по 10 -15 мг/кг 3 раза в день, курс лечения 7 -10 дней. p 8. Антиоксиданты - витамин Е. p
Дефицит Г-6 -ФД. кокарбоксилаза + витамин С. Обязателен контроль диуреза. p 6. Спазмолитики и желчегонные: ношпа, аллохол, 25% раствор магния сульфата, холосас. p 7. Фенобарбитал по 10 -15 мг/кг 3 раза в день, курс лечения 7 -10 дней. p 8. Антиоксиданты - витамин Е. p
 Дефицит Г-6 -ФД. 9. ГКС - дексон 1 мг/кг/сутки, метипред - 30 мг/кг/сутки в/в или преднизолон 22, 5 мг/кг или 40 -50 мг/м 2. p Профилактика и лечение осложнений: p 1. ОПН: почасовой диурез, 4% раствор натрия гидрокарбоната в дозе 5 мл/кг/сутки; 2, 4% раствор эуфиллина в дозе 4 -6 мг/кг/сутки в/в капельно; p
Дефицит Г-6 -ФД. 9. ГКС - дексон 1 мг/кг/сутки, метипред - 30 мг/кг/сутки в/в или преднизолон 22, 5 мг/кг или 40 -50 мг/м 2. p Профилактика и лечение осложнений: p 1. ОПН: почасовой диурез, 4% раствор натрия гидрокарбоната в дозе 5 мл/кг/сутки; 2, 4% раствор эуфиллина в дозе 4 -6 мг/кг/сутки в/в капельно; p
 Дефицит Г-6 -ФД. форсированный диурез лазикс 1 -2 мг/кг 1 -2 раза в день (до 10 мг/кг); гемодиализ при нарастающей азотемии с повышением уровня мочевины в крови и стойкой гиперкалиемии 9 более 7, 5 м. М/л). p 2. Профилактика ДВС: гепарин в дозе 25 ед/кг/час путем непрерывной инфузии; p
Дефицит Г-6 -ФД. форсированный диурез лазикс 1 -2 мг/кг 1 -2 раза в день (до 10 мг/кг); гемодиализ при нарастающей азотемии с повышением уровня мочевины в крови и стойкой гиперкалиемии 9 более 7, 5 м. М/л). p 2. Профилактика ДВС: гепарин в дозе 25 ед/кг/час путем непрерывной инфузии; p
 Дефицит Г-6 -ФД. курантил в дозе 4 -6 мг/кг/сутки; по показаниям СЗП 10 мл/кг веса больного. p 3. Лечение арегенераторного криза: заместительная терапия отмытыми эритроцитами по индивидуальному подбору в дозе 7 -10 мл/кг при уровне Hb< 70 гр/л; преднизолон в дозе 1 -1, 5 мг/кг/сутки; витамин В 12 в/м в дозе 100 p
Дефицит Г-6 -ФД. курантил в дозе 4 -6 мг/кг/сутки; по показаниям СЗП 10 мл/кг веса больного. p 3. Лечение арегенераторного криза: заместительная терапия отмытыми эритроцитами по индивидуальному подбору в дозе 7 -10 мл/кг при уровне Hb< 70 гр/л; преднизолон в дозе 1 -1, 5 мг/кг/сутки; витамин В 12 в/м в дозе 100 p
 Дефицит Г-6 -ФД. p 200 мкг до появления ретикулоцитоза; витамин В 6 в/м в возрастной дозировке и фолиевая кислота 0, 001 мг 3 раза в день. По мере восстановления ретикулоцитоза дальнейшее стимулирование кроветворения не проводится. При отсутствии эффекта спленэктомия.
Дефицит Г-6 -ФД. p 200 мкг до появления ретикулоцитоза; витамин В 6 в/м в возрастной дозировке и фолиевая кислота 0, 001 мг 3 раза в день. По мере восстановления ретикулоцитоза дальнейшее стимулирование кроветворения не проводится. При отсутствии эффекта спленэктомия.
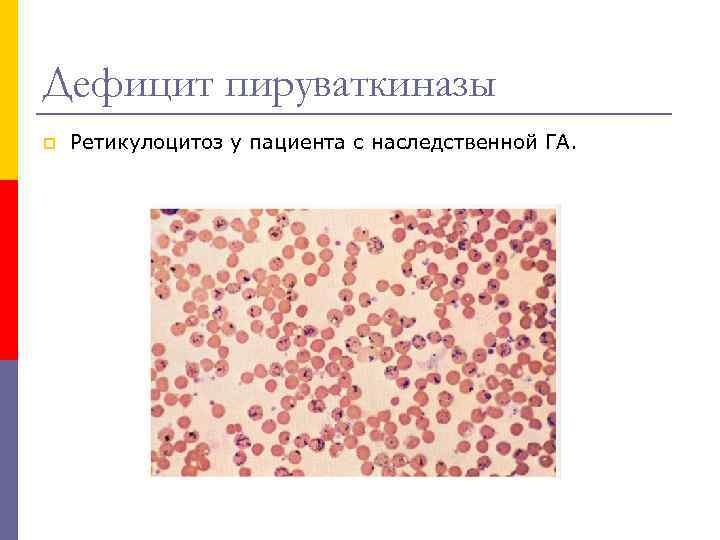 Дефицит пируваткиназы p Ретикулоцитоз у пациента с наследственной ГА.
Дефицит пируваткиназы p Ретикулоцитоз у пациента с наследственной ГА.
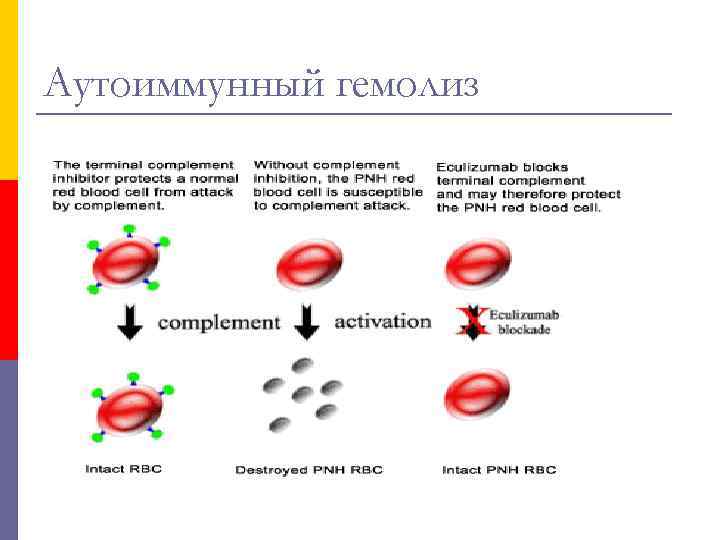 Аутоиммунный гемолиз
Аутоиммунный гемолиз


