Гемоглобинопатии-презентация (Виноградова И).ppt
- Количество слайдов: 47

Гемоглобинопатии Талассемия Серповидноклеточная анемия 1
Строение гемоглобина 2

Строение гемоглобина в норме • Гемоглобин – дыхательный белок эритроцитов, состоящий из гема и глобина. • Гемоглобин – тетрамер, состоящий из 2 -х α-глобиновых цепей и 2 -х цепей глобинов другого типа (β, γ, δ, ε или ζ). • На разных этапах развития у человека обнаружено 6 типов гемоглобинов, различающихся по составляющим их субъединицам: Hb Gover-1 – минорный компонент эмбрионального гемоглобина, найден на ранних этапах развития плода, состав: ζ 2ε 2 ; Hb Gover-2 – основной компонент эмбрионального гемоглобина, найден на ранних этапах развития плода, состав: α 2ε 2 ; Hb Portland – форма эмбрионального гемоглобина, содержащая ζцепь Hb Gover-1 и γ-цепь Hb F ; экспрессия прекращается на 3 -м месяце внутриутробного развития; Hb F – основной гемоглобин эритроцитов внутриутробного периода; после рождения содержание резко уменьшается (< 0, 5% у детей и взрослых), состав: α 2γ 2; Hb A – нормальный гемоглобин взрослых, состав: α 2β 2 ; Hb A 2 – нормальный гемоглобин взрослых, 2 -3 % от всего гемоглобина, состав: α 2δ 2. 3

Аномальные гемоглобины • • В аномальных гемоглобинах имеет место нарушение первичной структуры той или иной полипептидной цепи Hb. A. Аминокислотные замены влияют на структурные и функциональные свойства аномальных гемоглобинов. В результате, нарушаются строение и функции мембраны эритроцитов, что, в свою очередь, приводит к разрушению их в селезёнке. Изменение первичной структуры полипептидных цепей Hb. A связаны с различными мутациями, которые наследуются. Hb. S: В гемоглобине S имеется единичная аминокислотная мутация по сравнению с нормальным гемоглобином Α: L-валин в 6 -й позиции βцепи глобина замещён L-глутаминовой кислотой. Это особая мутантная форма гемоглобина, образующаяся у больных с серповидно -клеточной анемией и склонная к кристаллизации вместо образования нормальной четвертичной структуры и встраивания в мембрану эритроцита. Hb. С: в этом виде гемоглобина в 6 -м положении β-полипептидной цепи глютаминовая кислота замещена на лизин. Эта мутантная форма снижает пластичность эритроцитов организма. В гетерозиготном организме 28 -44 % гемоглобина представлены гемоглобином С, анемия не развивается. У гомозигот почти весь гемоглобин находится в мутантной форме, вызывая умеренную гемолитическую анемию. У таких пациентов кристаллы гемоглобина С можно обнаружить при анализе мазка крови. Присутствие комбинации гемоглобинов С и S 4 вызывает более тяжелые формы анемии.

Аномальные гемоглобины (продолжение) • Hb. D: аномальный гемоглобин, отличающийся от гемоглобина А заменой в β-цепи глютаминовой кислоты в 121 -м положении на глютамин; при высоком содержании гемоглобина D (в гомозиготном организме) развивается легкая форма гемолитической анемии; • Hb. E: аномальный гемоглобин, отличающийся от гемоглобина А заменой в β-цепи глютаминовой кислоты в 26 -м положении на лизин; при высоком содержании гемоглобина Е (в гомозиготном организме) развивается легкая форма гемолитической анемии; • Другие: Hb. H, I (у гомозигот - синдром, схожий с талассемией), Hb Chesapeake, J, Rainier, Yakima (у гомозигот – полицитемия), Hb Kansas (у гомозигот – семейный цианоз), Hb. M (у гетерозигот – врождённая метгемоглобинемия, гомозиготы погибают), Hb Bart ( встречается у раннего эмбриона и при α-талассемии, неэффективен, как переносчик кислорода) 5

Гемоглобинопатии - Это наследственно обусловленные аномалии синтеза гемоглобинов человека, проявляющиеся либо изменениями первичной структуры молекулы гемоглобина ( «качественные» гемоглобинопатии), либо нарушением соотношения или отсутствием синтеза одной из глобиновых цепей с неизменной первичной структурой ( «количественные» гемоглобинопатии). - Гемоглобинопатии наследуются аутосомнодоминантно, клинические проявления чрезвычайно вариабельны – о бессимптомных форм (латентное носительство аномального гемоглобина) до тяжёлых, с постоянными признаками гемолитической анемии. 6
![Клиническая классификация гемоглобинопатий [Токарев Ю. Н. , 1983] 1. Гемоглобинопатии, обусловленные аномалией первичной структуры Клиническая классификация гемоглобинопатий [Токарев Ю. Н. , 1983] 1. Гемоглобинопатии, обусловленные аномалией первичной структуры](https://present5.com/presentation/21697113_231389833/image-7.jpg)
Клиническая классификация гемоглобинопатий [Токарев Ю. Н. , 1983] 1. Гемоглобинопатии, обусловленные аномалией первичной структуры молекулы гемоглобина (качественные или структурные гемоглобинопатии): 1) серповидно-клеточная болезнь, включающая собственно серповидно-клеточную анемию и ее варианты (гемоглобинопатия S-группы); 2) гомозиготные гемоглобинопатии (СС, ЕЕ и др. ), характеризующиеся относительно доброкачественным течением; 3) гемоглобинопатии, при которых аномальные молекулы ведут к нарушению способности эритроцитов переносить кислород (заболевания, обусловленные наличием гемоглобинов М-группы); 4) врожденные (так называемые несфероцитарные) гемолитические анемии, обусловленные присутствием нестабильных гемоглобинов (Цюрих, Кельн); 5) бессимптомные гемоглобинопатии (Hb. G, Дагестан и другие). 7

Классификация гемоглобинопатий (продолжение) 2. Гемоглобинопатии, вызванные снижением синтеза полипептидных цепей, входящих в состав нормальных гемоглобинов (количественные гемоглобинопатии или талассемии): 1) вызванные нарушением синтеза α-цепи: α-талассемия и заболевания, обусловленные наличием гемоглобинов Н и Барта; 2) вызванные нарушением синтеза β-цепи: β-талассемия. 3. Гемоглобинопатии, обусловленные двойными гетерозиготными состояниями (по гену талассемии и гену одной из аномалий структуры гемоглобина) — гемоглобинопатии ETh, CTh и пр. 4. Аномалии гемоглобина, не сопровождающиеся развитием заболеваний: 1) наследственное персистирование фетального гемоглобина; 2) другие виды (связанные с хромосомными нарушениями и др. ). 8

Качественные гемоглобинопатии 9

Серповидно-клеточные гемоглобинопатии Носительство признака Серповидносерповидно-клеточной анемии клеточная анемия (гетерозиготная форма, AS) Наличие у человека гена серповидно- Серповидно-клеточная анемия (СКА) — это тяжелая клеточной анемии в гетерозиготном хроническая гемолитическая состоянии обычно сопровождается анемия, возникающая у лиц доброкачественным течением гомозиготных по заболевания. Отдельные эритроциты серповидному гену, носителей аномального признака сопровождающаяся высоким содержат смесь нормального уровнем смертности. Чаще гемоглобина (НЬА) и серповидного всего это заболевание гемоглобина (Hb. S). Доля Hb. S встречается у выходцев из составляет от 20 до 45 %. При такой Африки. Частота СКА пропорции в физиологических составляет 1 : 625 условиях процесс «серпления» не новорожденных. Гомозиготы возникает. Состояние носительства не синтезируют НЬА, их признака серповидно-клеточной эритроциты содержат 90 -100 анемии не оказывает влияния на % Hb. S. продолжительность жизни. Носителям следует избегать ситуаций, которые могут сопровождаться гипоксией (полеты на самолетах, подводное плавание). 10

Серповидноклеточная анемия 11
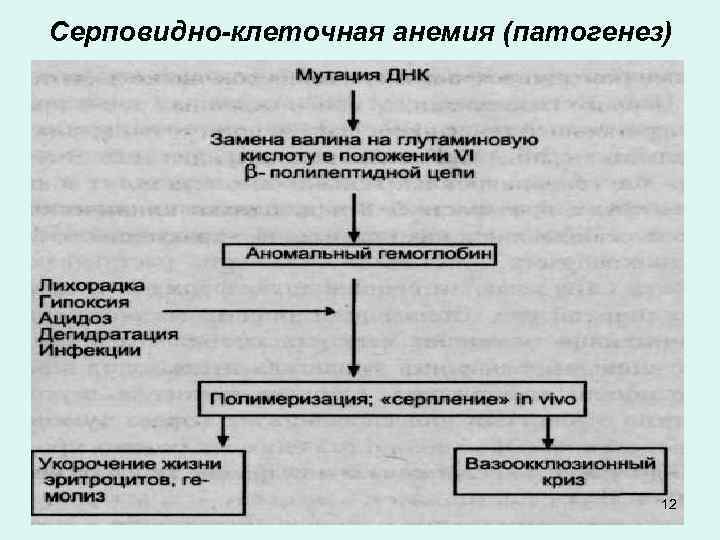
Серповидно-клеточная анемия (патогенез) 12

Патогенез СКА • Замещение глютаминовой кислоты валином приводит к тому, что при р. Н 8, 6 у гемоглобина S вместо отрицательного заряда, характерного для гемоглобина А, появляется нейтральный, а это усиливает связь одной молекулы гемоглобина с другой. Смена заряда приводит к развитию структурной неустойчивости всей молекулы Hb. S и к уменьшению растворимости восстановленной (отдавшей кислород) формы Hb. S. • Внутри эрироцита гемоглобин переходит в состояние геля, а при пониженном парциальном давлении кислорода осаждается в виде тактоидов – веретенообразных остроконечных кристаллов. • Тактоиды растягивают эритроциты, придавая им серповидную форму и способствуя их разрушению. • Образованию геля внутри эритроцита кроме гипоксии способствует ацидоз и повышение температуры (до 37. 0°С). • S-эритроцит теряет пластичность, подвергается гемолизу, в следствие чего повышается вязкость крови, возникают реологические нарушения. Серповидные эритроциты застревают в капиллярах с последующими тромбозами сосудов. • Из-за тромбозов возникают инфаркты, сопровождаемые гипоксией, которая в свою очередь способствует образованию 13 новых серповидно-клеточных эритроцитов и гемолизу.

Клиническая картина серповидноклеточной анемии Заболевание протекает в виде эпизодов болевых приступов (кризов), связанных с окклюзией капилляров в результате спонтанного «серпления» эритроцитов, чередующихся с периодами ремиссии. Кризы могут провоцироваться интеркуррентными заболеваниями, климатическими условиями, стрессами, возможно спонтанное возникновение кризов. Клинические проявления заболевания обычно появляются к концу первого года жизни. У новорожденных детей пре- обладает фетальный гемоглобин (НЬF), по мере снижения в постнатальном периоде НЬF растет концентрация Hb. S. Внутрисосудистое «серпление» и признаки гемолиза могут обнаруживаться уже в возрасте 6 -8 недель, однако клинические проявления заболевания, как правило, не характерны до 5 -6 месячного возраста. 14

Внешний вид больных: • дорсальный кифоз и люмбальный лордоз, готическое нёбо, выступающий лоб, башенный череп, значительное удлинение конечностей, общей задержкой созревания костей. • Характерно отставание в физическом и половом развитии. В возрасте до 2 -х лет показатели физического развития соответствуют норме, затем в возрасте 2 -6 лет рост и прибавка массы тела значительно замедляются, причём отставание в весе выражено в большей степени, чем отставание в росте. К концу подросткового периода больные дети обычно догоняют здоровых по росту, отставание в весе сохраняется. Отмечается задержка полового созревания, у мальчиков пубертатный возраст наступает в 16 -18 лет, у девочек – в 15 -17 лет. • У всех больных наблюдается бледность кожи и слизистых, желтушность, усиливающиеся с возрастом. • Уровень интеллектуального развития у больных нормальный 15

Особенности осмотра по системам • Система кроветворения: Начиная с 6 -месячного возраста у больных пальпируется селезёнка. В начале заболевания размеры селезенки увеличены значительно, на более поздних этапах, вследствие развития фиброза на фоне повторных инфарктов, селезенка уменьшается в размерах (аутоспленэктомия) и у детей старше 6 лет спленомегалию обнаруживают редко. • Сердечно-сосудистая система: нередко выявляется кардиомегалия. • Желудочно-кишечный тракт: у части детей имеется гепатомегалия; у больных уже к возрасту 3 -4 лет возможно развитие желчнокаменной болезни, частота холелитиаза у больных в возрасте 2 -4 лет составляет 12 %, в возрасте 15— 18 лет — 42 % ; довольно часто встречается язвенная болезнь двенадцатиперстной кишки. 16

Течение: Заболевание протекает хронически, больные тяжелой формой СКА живут около 20 лет. Периодически отмечаются острые состояния — кризы. Различают два типа кризов: • клинические (болевые или вазоокклюзионные), при которых показатели состава гемоглобина и ретикулоцитов в основном не отличаются от нормы; • гематологические, с резким снижением уровня гемоглобина и ретикулоцитозом. Нередко кризы сочетаются. 17

Клинические кризы (болевые, вазоокклюзионные, ревматоидные и абдоминальные) являются наиболее частым вариантом заболевания. Могут быть спровоцированы инфекциями или возникают спонтанно. Болевой синдром связан с возникновением инфарктов вследствие окклюзии сосудов серповидными эритроцитами. • Инфаркты могут быть в костном мозге, костях и надкостнице, периартикулярных тканях суставов. Основной признак вазоокклюзионных кризов — боль различной интенсивности, сопровождающаяся температурной реакцией, отеком в области поражения, воспалительной реакцией. • Первым проявлением заболевания в грудном возрасте может стать симметричное болезненное опухание кистей рук и стоп - серповидно-клеточный дактилит. • Рентгенологически выявляется деструкция костной ткани, сопровождающаяся периостальной реакцией. • У больных старшего возраста отмечаются болезненность и опухание крупных суставов и окружающих их тканей. 18

• Инфаркты анатомических структур, располагающихся в полости живота, приводят к возникновению абдоминальных болей, напоминающих клинику острого живота. • Серьезную опасность представляют острые неврологические нарушения, отмечающиеся примерно у 25 % больных, в том числе припадки, тромботические и геморрагические инсульты, транзиторные ишемические приступы. • Развиваются инфаркты легких, которые трудно отдифференцировать от пневмонии, у больного отмечаются одышка, кровохарканье. У детей острый торакальный синдром отличается более тяжелым течением и является самой частой причиной гибели больных. • В костном мозге возникают некрозы, инфаркты, развивается жировая эмболия, для которой характерны лихорадка, беспокойство, тревога, расстройство сознания, кома и другие нарушения психоневрологического статуса. Могут отмечаться тромбоцитопения и клиническая картина ДВС-синдрома. Большое значение придается исследованию глазного дна жировые эмболы обнаруживаются в сосудах сетчатки. 19

• Проявлением вазоокклюзионного криза является также острая патология мочеполовой системы. • Появление серповидных клеток в мозговом слое почки обусловливает возникновение некроза почечных сосочков и гематурии. • Окклюзия серповидными эритроцитами сосудов печени проявляется болевым синдромом, симулирующим острый холецистит или вирусный гепатит, выраженной гепатомегалией, резким нарастанием билирубина (главным образом, прямого) и активности аминотрансфераз. Возможны фульминантная печеночная недостаточность, массивный холестаз, развитие энцефалопатии и шока. 20

Гематологические кризы встречаются чаще у детей. Выделяют 4 вида кризов: апластический, гемолитический, мегалобластный и секвестрационный. • Наиболее тяжелый — апластический криз. Может наблюдаться в любом возрасте. Провоцируется инфекцией, вызванной парвовирусом В 19. В результате временного прекращения образования эритроцитов резко падает уровень гемоглобина (<10 г/л), исчезают ретикулоциты. Наступает аплазия только эритроидного ростка. Отмечаются бледность кожи и слизистых оболочек, лихорадка, боли. Могут быть признаки сердечной недостаточности. Заканчивается спонтанно через 10 -14 дней, в периферической крови появляются нормоциты и ретикулоциты, количество которых может достигать 500 -600‰; постепенно повышается уровень гемоглобина. 21

• Гемолитический криз развивается в результате резкого гемолиза эритроцитов. Кроме бледности и лихорадки для этого криза характерно нарастание желтушности. Чаще всего возникает у больных, одновременно страдающих дефицитом Г 6 -ФД, провоцируется приемом лекарств или острыми инфекциями. • Мегалобластный криз - отмечается резкое снижение гемоглобина и ретикулоцитов, в костном мозге выявляется мегалобластная гиперплазия эритроидного ростка. При этом кризе большое значение придается хроническому дефициту фолиевой кислоты. • Секвестрационный криз происходит при захвате серповидных эритроцитов селезеночными синусами, которые являются местом гибели аномальных эритроцитов; обусловлен острым застоем больших количеств крови в селезенке и печени. Наблюдается у детей в возрасте от 5 мес. до 2 лет. Селезенка значительно увеличивается в размерах, при этом нарастают признаки циркуляторного коллапса. Данный криз может стать причиной гибели ребенка. 22

Лабораторно: гемограмме выявляют нормохромную гиперрегенераторную анемию - концентрация гемоглобина обычно составляет 60 -80 г/л, число ретикулоцитов 50 -150‰. В мазках периферической крови обычно содержатся эритроциты, подвергшиеся необратимому «серплению» — серповидные эритроциты; обнаруживаются также анизо- и пойкилоцитоз. Общее число лейкоцитов повышено до 12 -20 х 109/л, наблюдается нейтрофилез; число тромбоцитов повышено, скорость оседания эритроцитов снижена. • Биохимически отмечается гипербилирубинемия, изменение печеночных проб, гипергаммаглобулинемия, возможно повышение уровня сывороточного железа. Отмечается повышение осмотической стойкости эритроцитов. • В стернальном пунктате обнаруживается выраженная гиперплазия эритроидного ростка, нередки изменения по мегалобластному типу. • В 23
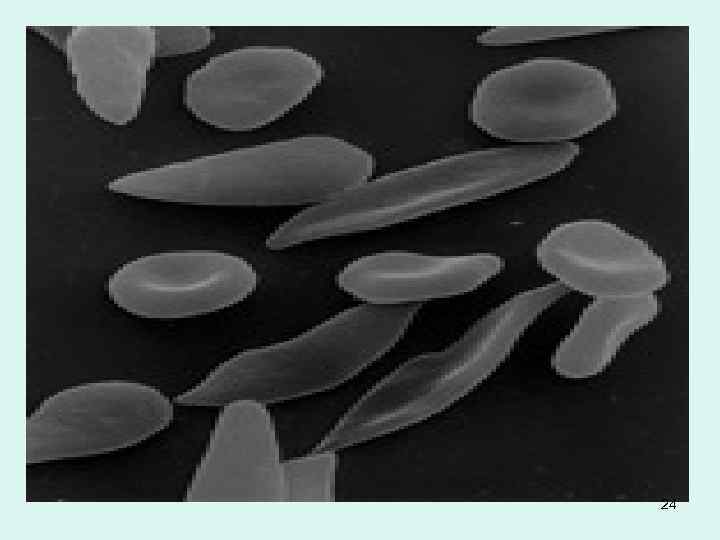
24
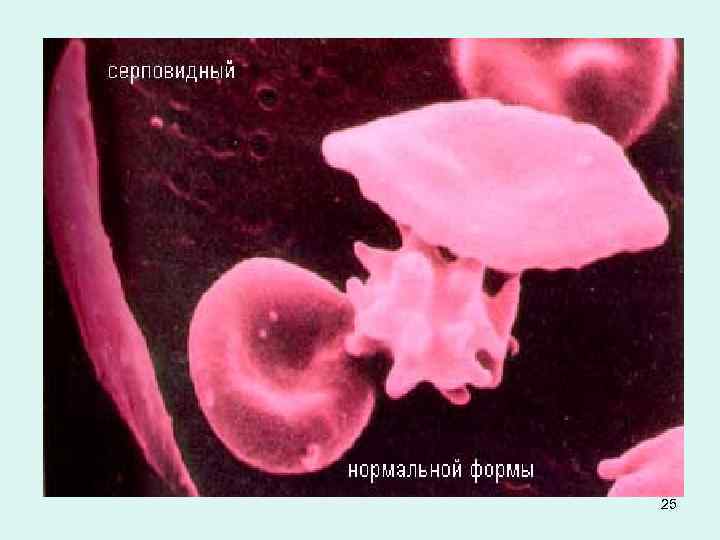
25

• У больных СКА выявляют изменения в системе гемостаза. Отмечаются гиперкоагуляция, выраженная внутрисосудистая активация и агрегация тромбоцитов, повышение уровня фактора Виллебранда, повышение концентрации фибриногена, дефицит протромбинов С и S, что значительно увеличивает риск возникновения тромбозов. Изменения в системе гемостаза имеют значение в генезе вазоокклюзионных кризов. • Для постановки диагноза решающее значение имеют исследования эритроцитов и гемоглобина. Простым и быстровыполнимым тестом на присутствие Hb. S является метод определения серповидных эритроцитов при их дезоксигенации или воздействии восстановителей (метабисульфита натрия). Применяя эти методы исследования, можно индуцировать «серпление» практически 100 % эритроцитов как при СКА, так и при носительстве признака. • Окончательный вывод о принадлежности гемоглобина можно сделать при проведении электрофоретического исследования. Эритроциты больных СКА в возрасте 1 года и старше содержат около 90 % Hb. S, 2 -10 % Hb. F и нормальное количество НЬА 2. НЬА у этих больных вообще отсутствует. Каждый из родителей больного обязательно является носителем или серповидного признака, или одного из серповидных вариантов, или талассемии. 26

Дифференциальный диагноз • 1) 2) 3) 4) Проводится с гетерозиготными гемоглобинопатиями: AS: бессимптомное течение, спленомегалии нет; средний уровень гемоглобина, среднее гематокритное число, средний объём эритроцита (MCV) – норма; морфология эритроцитов - встречаются единичные мишеневидные клетки; электрофорез гемоглобинов: 35 -44% S, 55 -60% A, F. SS: тяжёлая анемия, у детей раннего возраста – спленомегалия, у старших не выявляется; средний уровень гемоглобина – 75 г/л; среднее Ht – 22%; MCV – 85%; морфология эритроцитов – серповидные эритроциты (++++), много мишеневидных клеток, нормоциты; электрофорез Hb – 80 -96% S, 2 -20% F. SC: лёгкая/умеренная анемия; спленомегалия; средний уровень Hb – 110 г/л; среднее Нt – 33%, MCV – 80; морфология эритроцитов – серповидные эритроциты (+), много мишеневидных эритроцитов; ЭФ Hb - 50 -55% S, 45 -50% C, F. S/β(-)-талассемия: умеренная/тяжёлая анемия; спленомегалия; средний уровень Hb – 85 г/л; среднее Ht – 28%; MCV – 65; морфология эритроцитов – серповидные эритроциты (+++), выраженная гипохромия и микроцитоз, много мишеневидных 27 клеток, нормоциты; ЭФ Hb – 50 -85% S, 2 -30% F, >3. 5% A 2.

5) S/β(+)-талассемия: лёгкая/умеренная анемия; спленомегалия; средний уровень Hb – 100 г/л; среднее Ht – 32%; MCV – 72; морфология эритроцитов – серповидные эритроциты (+), лёгкий микроцитоз и гипохромия, много мишеневидных клеток; ЭФ Hb – 50 -80% S, 10 -30% A, 0 -20% F, <3. 5% A 2. 6) SS/α-талассемия-1: лёгкая/умеренная анемия; спленомегалия; средний уровень Hb – 100 г/л; среднее Ht – 27%; MCV – 70; морфология эритроцитов – серповидные эритроциты (++), лёгкие гипохромия и микроцитоз; ЭФ Hb – 80 -100% S, 0 -20% F. 7) S/НПФГ (наследственное персистирование фетального гемоглобина: бессимптомное течение; спленомегалии нет; средний уровень Hb - 140 г/л; среднее Ht – 40%; MCV – 85; морфология эритроцитов – серповидных эритроцитов нет, иногда мишеневидные клетки; ЭФ Hb – 60 -80% S, 15 -35% F. 28

лечение • В период гемолитического криза - госпитализация больного и согревание, так как при низкой температуре признаки серповидности выражены больше. Внутрь назначают ацетилсалициловую кислоту (в качестве дезагреганта и фактора, меняющего сродство гемоглобина к кислороду) в дозе 0, 5 г 3 раза в день. При тяжелой анемии переливают эритроцитарную массу. 29

Другие виды качественных гемоглобинопатий • Гемоглобинопатия С Чаще всего встречается у выходцев из Западной Африки, составляет 2 % от всех гемоглобинопатии. Основной дефект: замена лизина на глютаминовую кислоту в (3 -полипептидной цепи) При гетерозиготном состоянии (НЬАС) клинические проявления отсутствуют, но в периферической крови имеется большое количество мишеневидных клеток. У гомозиготных лиц (НЬСС) отмечаются легкая гемолитическая анемия, спленомегалия, часто желчнокаменная болезнь. В периферической крови обнаруживают большое количество мишеневидных эритроцитов, сфероцитоз, иногда — кристаллы НЬ С в эритроцитах. При электрофорезе НЬ обнаруживают НЬС. Лечение симптоматическое. • Гемоглобинопатия D Hb. D представлен несколькими вариантами аномальных гемоглобинов. При синдромах Hb D процесс «серпления» отсутствует. Гомозиготные состояния (Hb. DD) характеризуются умеренной гемолитической анемией, спленомегалией. • Гемоглобинопатия Е Встречается у жителей Таиланда, Бирмы, Вьетнама, Узбекистана, Таджикистана, Азербайджана. Гомозиготное состояние (НЬЕЕ) характеризуется умеренной гемолитической анемией в сочетании со спленомегалией. В периферической крови — большое количество мишеневидных клеток. У гетерозигот анемия отсутствует, отмечаются мишеневидные клетки с 20 -50 % НЬЕ. 30

Количественные гемоглобинопатии (талассемии) 31

Талассемии (мишеневидно-клеточные анемии) – • это гетерогенная группа наследственно обусловленных гипохромных анемий, имеющих различную тяжесть течения, в основе которых лежит нарушение структуры цепей глобина. Многочисленные типы талассемии с разнообразными клиническими и биохимическими проявлениями связаны с дефектом в любой из полипептидных цепей (α, β, γ, δ). • В отличие от гемоглобинопатии при талассемиях отсутствуют нарушения в химической структуре гемоглобина, но имеется искажение количественных соотношений НЬА и Hb. F. При некоторых типах α-талассемий встречаются тетрамерные формы, такие как Hb. H (β=4), Hb Bart's (γ=4). Синтез полипептидных цепей может полностью отсутствовать, что отмечается при β(-) типе β-талассемии, или характеризоваться частичной недостаточностью (β(+)-тип). • Доказано, что изолированные цепи гемоглобина, особенно αцепи, более лабильны и менее устойчивы к денатурирующим воздействиям по сравнению с тетрамером гемоглобина. Их окисление и последующая агрегация вызывают повреждение мембраны. Этот процесс сопровождается перекисным окислением липидов и белков мембраны эритроцитов высокоактивными свободными радикалами кислорода, образующимися при самоокислении изолированных цепей. Оба 32 процесса вызывают гибель эритроидной клетки.

β-талассемия • Это наиболее часто встречающаяся форма талассемии, обусловленная снижение продукции β-цепей. • Данный ген распространён среди представителей этнических групп, проживающих в средиземноморском бассейне, особенно в Италии, Греции и на средиземноморских островах, а также в Турции, Индии. И Юго-Восточной Азии. • Отдельные спорадические случаи заболевания встречаются во всех районах Земного шара. Они являются спонтанно возникшими мутациями или занесены из районов с большой частотой β-талассемийного гена. • Эндемичными по талассемии являются ряд районов Азербайджана и Грузии. • Подобно серповидно-клеточному гену, ген талассемии сочетается с повышенной устойчивостью к малярии что может объяснить географический характер распространения этого заболевания. 33

этиология • β-талассемия обусловлена рядом мутаций в локусе β-глобина на хромосоме 11, нарушающих синтез β-глобиновой цепи. Описано более 100 мутаций, приводящих к блокаде разных стадий экспрессии гена, включая транскрипцию, процессинг м. РНК и трансляцию. • Промоторные мутации, ограничивающие транскрипцию м-РНК, и мутации, нарушающие сплайсинг м-РНК, обычно снижают синтез β-цепи (β(+)-талассемия), в то время как нонсенсмутации в зоне кодирования, вызывающие преждевременную остановку синтеза β-глобиновых цепей, приводят к полному их отсутствию (β(-)-талассемия). 34

патогенез • Неспособность синтезировать адекватное количество нормального гемоглобина гипохромная микроцитарная анемия. • Недостаточный синтез β-цепей накопление α-глобиновых цепей образование относительно нерастворимых тетрамеров α-цепи преципитация тетрамеров в развивающихся и зрелых эритроцитах повреждение эритроцитов сокращение продолжительности их жизни; разрушение эритрокариоцитов в косном мозге (неэффективный эритропоэз), разрушение ретикулоцитов и эритроцитов периферической крови в селезёнке; гемолиз. • Гемолиз выраженная эритроидная гиперплазия и значительное расширение объёма зон кроветворения аномалии скелета. • Неэффективный эритропоэз повышение всасывания железа может развиться патологическая перегрузка железом. • При β(-)-талассемии в эритроцитах происходит избыточное накопление фетального гемоглобина (Hb. F : α 2γ 2); у части больных также отмечается повышение содержания Hb. A 2 (α 2δ 2). • Повышенное сродство к кислороду Hb. F нарастает тканевая гипоксия нарушается рост и развитие ребёнка. 35

Клиническая картина • Выделяют большую, промежуточную и малую формы βталассемии. • Большая талассемия (анемия Кули) – это гомозиготная форма β-талассемии, протекающая в виде тяжёлой прогрессирующей гемолитической анемии. Проявления большой талассемии обычно начинаются о втором полугодии первого года жизни у больного имеется выраженная бледность кожных покровов, желтуха, тяжёлая анемия (Hb – 6020 г/л, Er – до 2 х10¹²/л). Характерны отставание в росте и изменения в костной системе, особенно со стороны костей черепа. У больных имеется деформация черепа, приводящая к формированию «лица больного анемией Кули» — башенный череп, увеличение верхней челюсти, отдаление глазниц и монголоидный разрез глаз, выступание резцов и клыков с нарушением прикуса. Рентгенологически череп в области черепных пазух имеет характерный вид «hair-on-end» — симптом «волосатого черепа» или «ежика» , так называемый игольчатый периостоз. В длинных трубчатых костях расширены костномозговые полости, кортикальный слой истончен, часты патологические переломы. 36

Ранние признаки большой талассемии – значительное увеличение селезенки и печени, происходящее за счет экстрамедуллярного гемопоэза и гемосидероза. При развитии гиперспленизма на фоне лейко- и тромбоцитопении часты инфекционные осложнения, развивается вторичный геморрагический синдром. У детей старшего возраста задерживается рост; вследствие эндокринных нарушений у них редко наступает период половой зрелости. Серьезным осложнением заболевания является гемосидероз. Гемосидероз и желтуха на фоне бледности обусловливают зеленовато-коричневый оттенок кожи. Гемосидероз печени заканчивается фиброзом, который в сочетании с интеркуррентными инфекциями приводит к циррозу. Фиброз поджелудочной железы осложняется сахарным диабетом. Гемосидероз миокарда обусловливает развитие сердечной недостаточности; к терминальному состоянию нередко приводят такие состояния, как перикардит и застойная хроническая сердечная недостаточность. 37

У нелеченных больных или у больных, которым гемотрансфузии проводились только в периоды обострения анемии и гемолиза и недостаточно часто, наступает гипертрофия эритропоэтической ткани, локализованной как в костном мозге, так и вне его. Увеличение числа клеток эритроидного ростка в костном мозге является не истинной гиперплазией ростка, а результатом накопления неполноценных эритроидных элементов. Увеличение их количества происходит за счет значительного преобладания ядросодержащих клеток красного ростка, а не за счет их созревания и дифференцировки. Идет накопление форм, не способных к дифференцировке, разрушающихся в костном мозге, то есть в значительной мере отмечается неэффективный эритропоэз. Более широко под неэффективным эритропоэзом понимают не только процесс внутрикостномозгового лизиса ядросодержащих эритроидных клеток, но и выход в периферическую кровь функционально неполноценных эритроцитов, анемию, отсутствие ретикулоцитоза. Смерть больного, находящегося в зависимости от постоянных гемотрансфузий, обычно наступает в течение 2 -го десятилетия жизни; лишь немногие из них доживают до 3 -го десятилетия. По выживаемости выделяют три степени тяжести гомозиготной βталассемии: тяжелую, развивающуюся с первых месяцев жизни ребенка и быстро заканчивающуюся его гибелью; хроническую, наиболее часто встречающуюся форму заболевания, при которой дети доживают до 5 -8 лет; легкую, при которой больные доживают до взрослого возраста. 38

• Промежуточная талассемия Этот термин относится к больным, у которых клинические проявления заболевания по тяжести процесса занимают промежуточное положение между большой и малой формами, обычно пациенты наследуют две βталассемические мутации: одну слабую и одну тяжелую. Клинически отмечаются желтуха и умеренная спленомегалия, уровень гемоглобина составляет 70 -80 г/л. Отсутствие выраженной анемии позволяет не прибегать к постоянным гемотрансфузиям, однако трансфузионная терапия у них может способствовать предупреждению заметных косметических дефектов и костных аномалий. Даже без регулярных трансфузий в организме этих больных задерживаются большие количества железа, в связи с чем может развиваться гемосидероз. Часто появляются показания к спленэктомии. • Малая талассемия Возникает как следствие единичной β-талассемической мутации только одной хромосомы из пары 11. Это гетерозиготная форма βталассемии, сопровождающаяся легкой анемией (уровень гемоглобина в среднем на 20 г/л ниже возрастной нормы). В редких случаях у ребенка-носителя гена талассемии изменения в крови отсутствуют — «молчащий носитель» . Эритроциты у больных гипохромные, микроцитарные, имеются пойкилоцитоз, овалоцитоз, базофильные включения, в небольшом количестве встречаются мишеневидные клетки. Может умеренно сокращаться продолжительность жизни эритроцитов, но явные признаки гемолиза, как правило, отсутствуют. 39

40

лабораторные данные • 1. 2. 3. Клинический анализ крови: Гипохромная гиперрегенереторная анемия различной степени тяжести В мазке крови – гипохромия эритроцитов, микроцитоз, многочисленные, причудливой формы фрагментированные пойкилоциты и мишеневидные клетки. В периферической крови обнаруживают большое количество нормоцитов (ядросодержащих клеток), особенно после спленэктомии. • 1. 2. 3. 4. Биохимический анализ крови: Непрямая гипребилирубинемия. Повышение уровня сывороточного железа. Снижение ОЖССС. Повышение уровня ЛДГ (отражает неэффективность эритропоэза). • 1. Электрофорез гемоглобинов: Повышение уровня Hb. F в эритроцитах (>70% в течение первых лет жизни, по мере роста ребёнка снижается). Уровень Hb. A 2 составляет примерно 3%, однако соотношение Hb. A 2 к Hb. A значительно увеличивается. У больных малой талассемией уровень Hb. F повышен до 2 -6%. Уровень Hb. A 2 повышен до 3, 4 -7%, что имеет диагностическое значение. У некоторых больных имеется нормальный уровень Hb. A 2 и уровень Hb. Fв 41 пределах 15 -20% (так называемый вариант β-талассемии с высоким уровнем фетального гемоглобина) 2. 3. 4.

Дифференциальный диагноз проводится, прежде всего, с железодефицитной анемией, в ряде случаев исключают сидероахрестические анемии. 42

α-талассемия • Это группа заболеваний, распространенных в Юго-Восточной Азии, Китае, Африке, Средиземноморье. Две почти идентичные копии гена α-глобина находятся на хромосоме 16. • В 80— 85 % случаев α-талассемии происходит потеря одного или нескольких из этих четырех генов. У остальных больных эти гены сохраняются, но не функционируют. Клинические проявления αталассемии коррелируют со степенью нарушения синтеза αглобиновой цепи, однако они обычно выражены слабее, чем при βталассемии. • Это связано, во-первых, с тем, что наличие четырех α-глобиновых генов способствует образованию адекватного количества α-цепей до тех пор, пока не утрачиваются три или четыре гена. Значительный дисбаланс гемоглобиновых цепей возникает только в том случае, если поражаются три из четырех генов. Во-вторых, агрегаты β-цепей (β-тетрамеры образуются при недостаточности αцепей) более растворимы, чем α 4 -тетрамеры, и поэтому даже у больных с существенно нарушенным синтезом α-глобина при αталассемии гемолиз гораздо слабее, а эритропоэз более эффективен, чем при β-талассемии. 43

Формы α-талассемии • 1. 2. • Малая талассемия малая а-талассемия-1 (носительство гена) —обусловлена потерей двух а-глобиновых генов на одной и той же хромосоме (цис-форма); встречается у жителей Азии, Средиземноморья. У носителей обнаруживают умеренную гипохромную анемию, умеренный ретикулоцитоз, анизо- и пойкилоцитоз эритроцитов, полихромазию. В период новорожденности у носителей обнаруживается 6 -11 % НЬ Барта, у взрослых носителей патологических гемоглобинов (типа НЬН и НЬ Барта) не определяется. Количество НЬА 2 и НЬ F в пределах нормы или слегка снижено. малая а-талассемия-2 (бессимптомное носительство) — обусловлена потерей двух а-глобиновых генов на разных хромосомах (трансформа). Встречается у жителей Азии, Африки, Средиземноморья. Гематологические показатели не отличаются от нормы; клинических проявлений нет. В периоде новорожденности определяется повышенное количество НЬ Барта — 0, 8 -5 %. У взрослых с аталассемией-2 патологические фракции НЬН и НЬ Барта не обнаруживаются, содержание НЬА 2 и Hb. F в норме. Гемоглобинопатия Н — возникает вследствие утраты или дисфункции трех α-глобиновых генов. Клиническая картина такая же как при промежуточной форме β-талассемии. 44

Заболевание проявляется к концу первого года жизни умеренной хронической гемолитической анемией (НЬ 80 -90 г/л); на фоне интеркуррентных заболеваний или приеме лекарственных препаратов могут развиваться гемолитические кризы с падением уровня гемоглобина до 40 г/л, требующие гемотрансфузий. Могут отмечаться отставание в физическом развитии, монголоидный тип лица, желтуха, гепатоспленомегалия. В анализах крови — гипохромная анемия, ретикулоцитоз, микроцитоз, анизо- и пойкилоцитоз, мишеневидные эритроциты. Большинство эритроцитов содержит НЬН, который представляет собой Р 4 тетрамеры, образующиеся при избытке β-цепей, и выявляется при элек-трофорезе в геле как наиболее подвижная фракция. НЬН преципитирует в основном в зрелых эритроцитах, что сопровождается умеренной гемолитичекой анемией. При электрофорезе гемоглобина уровень НЬН составляет 5 -30 %. Определяется также НЬ Барта в различных количествах. Содержание НЬА 2 снижено, Hb. F — в нормальных количествах или слегка повышено (до 3 %). • Синдром водянки плода с НЬ Барта — это наиболее тяжелая форма α-талассемии, обусловленная гомозиготной а-талассемией 1 (поражены все четыре гена, по два на каждой хромосоме) и, таким образом, не продуцируется функциональный гемоглобин, за исключением эмбриональной стадии, на которой синтезируются αподобные цепи. 45

Свободный β-глобин образует тетрамеры, называемые НЬ Барта, обладающие очень высоким сродством к кислороду. НЬ Барта не высвобождает гемоглобин в ткани плода, из-за чего возникают тканевая асфиксия, отек, застойная сердечная недостаточность и наблюдается клиническая картина водянки плода. НЬ Барта встречается почти исключительно у жителей Юго-Восточной Азии, у которых наблюдается преимущественно цис-делеция α-глобиновых генов. Дети с водянкой плода нежизнеспособны, смерть наступает либо in utero, либо в первые часы жизни. При осмотре плод бледный, отечный, с массивной и рыхлой плацентой. Видны петехии на коже. Имеются дефекты развития легких. Сердце увеличено, выражена гипертрофия обоих желудочков. Вилочковая железа увеличена. Увеличение печени более выражено, чем селезенки. Определяются асцит, выпот в плевре и перикарде, часто неопущение яичек и гиноспадия. В различных тканях и органах обнаруживаются отложения гемосидерина вследствие тяжелого гемолиза у плода. Уровень общего гемоглобина составляет 30 -100 г/л. Состав гемоглобина: НЬ Барта 70 -100 % со следами Hb Portland; НЬН, Hb. A 2, Hb. F отсутствуют. В крови резкая эритробластемия с гипохромными макроцитами, мишеневидные клетки, выраженные анизо- и пойкилоцитоз. 46

Лечение: • • Переливания эритроцитов. При тяжелых формах талассемии потребность в переливаниях эритроцитарных препаратов крови возникает уже с первых месяцев жизни и сохраняется, хотя и в разной степени, пожизненно – развивается так называемая трансфузионная зависимость. Желательно, чтобы в крови больного содержание гемоглобина не падало до низких цифр, лучше осуществлять повторное переливание при еще удовлетворительных его уровнях- 95 -100 г/л. Спленэктомия проводится только при очень больших размерах селезенки, а также когда имеют место явные признаки ее патологического действия на другие показатели крови (так называемый «гиперспленизм» ), Операция не целесообразна ранее достижения возраста 5 лет, оптимальным считается возраст 8 -10 лет. В настоящее время все большее распространение получает лечение талассемии с помощью пересадки костного мозга. Это единственный метод радикального лечения талассемии. При выявлении талассемии желательно , чтобы пациенты и члены их семей были «типированы по системе HLA» с целью поиска возможного донора костного мозга. Однако найти подходящего донора обычно сложно, сама процедура поиска совместимого неродственного донора пока остается дорогой и длительной по времени. 47
Гемоглобинопатии-презентация (Виноградова И).ppt