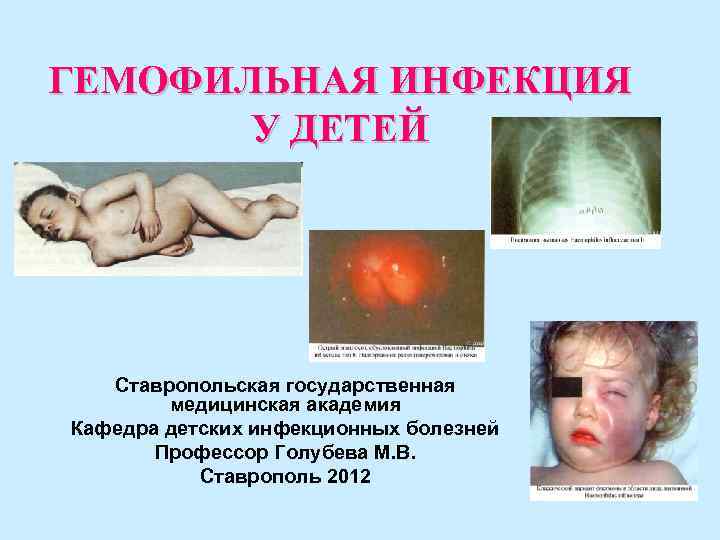
ГЕМОФИЛЬНАЯ ИНФЕКЦИЯ У ДЕТЕЙ Ставропольская государственная



















Гемофильная инфекция 08.2012.ppt
- Количество слайдов: 34
 ГЕМОФИЛЬНАЯ ИНФЕКЦИЯ У ДЕТЕЙ Ставропольская государственная медицинская академия Кафедра детских инфекционных болезней Профессор Голубева М. В. Ставрополь 2012
ГЕМОФИЛЬНАЯ ИНФЕКЦИЯ У ДЕТЕЙ Ставропольская государственная медицинская академия Кафедра детских инфекционных болезней Профессор Голубева М. В. Ставрополь 2012
 АКТУАЛЬНОСТЬ ПРОБЛЕМЫ ГЕМОФИЛЬНОЙ ИНФЕКЦИИ У ДЕТЕЙ • Гемофильная инфекция (МКБ-10: А 49. 2), Haemophilus influenzae – одна из самых распространенных среди детского населения. • По данным ВОЗ, она входит в пятерку ведущих причин смерти среди детского населения в возрасте до 5 лет. • Ежегодно от 350 до 700 тыс. детей во всем мире умирают от этого заболевания.
АКТУАЛЬНОСТЬ ПРОБЛЕМЫ ГЕМОФИЛЬНОЙ ИНФЕКЦИИ У ДЕТЕЙ • Гемофильная инфекция (МКБ-10: А 49. 2), Haemophilus influenzae – одна из самых распространенных среди детского населения. • По данным ВОЗ, она входит в пятерку ведущих причин смерти среди детского населения в возрасте до 5 лет. • Ежегодно от 350 до 700 тыс. детей во всем мире умирают от этого заболевания.
 ГЕМОФИЛЬНАЯ ИНФЕКЦИЯ ИСТОРИЯ • Впервые микроорганизмы Haemophilus были описаны в 1892 г. R. Pfeiffer при исследовании мокроты и тканей легкого от пациентов с установленным диагнозом «пневмония» во время пандемии гриппа в 1889– 1892 гг. • В 1918 г. , во время следующей пандемии гриппа, стало очевидно, что «бациллы Пфейфера» не вызывают грипп. • Собственно термин «Haemophilus influenzae» был предложен Winslow в 1920 г.
ГЕМОФИЛЬНАЯ ИНФЕКЦИЯ ИСТОРИЯ • Впервые микроорганизмы Haemophilus были описаны в 1892 г. R. Pfeiffer при исследовании мокроты и тканей легкого от пациентов с установленным диагнозом «пневмония» во время пандемии гриппа в 1889– 1892 гг. • В 1918 г. , во время следующей пандемии гриппа, стало очевидно, что «бациллы Пфейфера» не вызывают грипп. • Собственно термин «Haemophilus influenzae» был предложен Winslow в 1920 г.
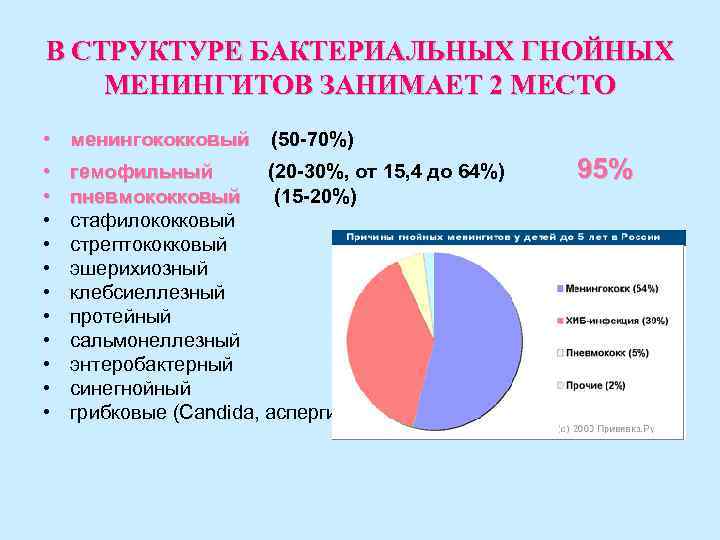
 В СТРУКТУРЕ БАКТЕРИАЛЬНЫХ ГНОЙНЫХ МЕНИНГИТОВ ЗАНИМАЕТ 2 МЕСТО • менингококковый (50 -70%) • гемофильный (20 -30%, от 15, 4 до 64%) 95% • пневмококковый (15 -20%) • стафилококковый • стрептококковый • эшерихиозный • клебсиеллезный • протейный • сальмонеллезный • энтеробактерный • синегнойный • грибковые (Candida, аспергилла, криптококк)и др.
В СТРУКТУРЕ БАКТЕРИАЛЬНЫХ ГНОЙНЫХ МЕНИНГИТОВ ЗАНИМАЕТ 2 МЕСТО • менингококковый (50 -70%) • гемофильный (20 -30%, от 15, 4 до 64%) 95% • пневмококковый (15 -20%) • стафилококковый • стрептококковый • эшерихиозный • клебсиеллезный • протейный • сальмонеллезный • энтеробактерный • синегнойный • грибковые (Candida, аспергилла, криптококк)и др.
 ЭТИОЛОГИЯ ГЕМОФИЛЬНОЙ ИНФЕКЦИИ • Возбудитель гемофильной инфекции – Haemophilis influenzae (Hib). • Мелкие (0, 2 -2 мкм) грамотрицательные палочки, располагаются поодиночке, группами или в виде коротких цепочек. • Имеется два типа H. influenzae: капсульные и бескапсульные. • Среди капсульных вариантов H. influenzae описано 6 серотипов возбудителя, которые обозначаются буквами латинского алфавита: А, B, C, D, E, F. • H. influenzae типа b выделяется из крови и цереброспинальной жидкости детей с диагнозом «менингит» . Бескапсульные варианты H. influenzae выявляются только в секретах респираторного тракта. • Hib малоустойчивы к высоким и низким температурам.
ЭТИОЛОГИЯ ГЕМОФИЛЬНОЙ ИНФЕКЦИИ • Возбудитель гемофильной инфекции – Haemophilis influenzae (Hib). • Мелкие (0, 2 -2 мкм) грамотрицательные палочки, располагаются поодиночке, группами или в виде коротких цепочек. • Имеется два типа H. influenzae: капсульные и бескапсульные. • Среди капсульных вариантов H. influenzae описано 6 серотипов возбудителя, которые обозначаются буквами латинского алфавита: А, B, C, D, E, F. • H. influenzae типа b выделяется из крови и цереброспинальной жидкости детей с диагнозом «менингит» . Бескапсульные варианты H. influenzae выявляются только в секретах респираторного тракта. • Hib малоустойчивы к высоким и низким температурам.
 ФАКТОРЫ ПАТОГЕННОСТИ ГЕМОФИЛЬНОЙ ПАЛОЧКИ • Haemophilis influenzae являются факультативными анаэробами и чрезвычайно требовательны к условиям культивирования: растут на «шоколадном» агаре с обязательным содержанием двух основных факторов роста: никотинамид-аденин-динуклеотида (термолабильный фактор V) и гемина (термостабильный фактор Х) в строго определенных количествах. • Факторы X и V находятся в крови (отсюда название рода «Haemophilus» — «любящие кровь» ). Потребность бактерий в факторах X и V является важным критерием для внутривидовой идентификации Haemophilus spp. • Большинство инвазивных инфекций вызывается штаммами H. influenzae типа b (Hib). • Наличие капсулы имеет большое клиническое значение, так как она является основным фактором вирулентности. • Капсула Hib состоит из полирибозил-рибитол-фосфата, определяющего более высокую вирулентность микроорганизма по сравнению с другими капсульными типами, так как защищает микроорганизм от фагоцитоза, комплемент-опосредованного лизиса и опсонизации. Также существуют и другие факторы вирулентности — протеазы Ig. A, липополисахариды, некоторые белки наружной мембраны.
ФАКТОРЫ ПАТОГЕННОСТИ ГЕМОФИЛЬНОЙ ПАЛОЧКИ • Haemophilis influenzae являются факультативными анаэробами и чрезвычайно требовательны к условиям культивирования: растут на «шоколадном» агаре с обязательным содержанием двух основных факторов роста: никотинамид-аденин-динуклеотида (термолабильный фактор V) и гемина (термостабильный фактор Х) в строго определенных количествах. • Факторы X и V находятся в крови (отсюда название рода «Haemophilus» — «любящие кровь» ). Потребность бактерий в факторах X и V является важным критерием для внутривидовой идентификации Haemophilus spp. • Большинство инвазивных инфекций вызывается штаммами H. influenzae типа b (Hib). • Наличие капсулы имеет большое клиническое значение, так как она является основным фактором вирулентности. • Капсула Hib состоит из полирибозил-рибитол-фосфата, определяющего более высокую вирулентность микроорганизма по сравнению с другими капсульными типами, так как защищает микроорганизм от фагоцитоза, комплемент-опосредованного лизиса и опсонизации. Также существуют и другие факторы вирулентности — протеазы Ig. A, липополисахариды, некоторые белки наружной мембраны.
 ЭПИДЕМИОЛОГИЯ ГЕМОФИЛЬНОЙ ИНФЕКЦИИ • Hib-инфекция – антропоноз. антропоноз • Носительство гемофильной палочки в носоглотке у 20 -70% здоровых детей. • Ведущий путь передачи – воздушно-капельный, редко контактно-бытовой путь через игрушки, белье. Штаммы ГП могут колонизировать слизистую оболочку ВДП, в некоторых случаях – конъюнктиву и слизистую половых органов. При вагинальном носительстве возможно инфицирование новорожденного в родах. • Контагиозность – низкая, только у небольшого процента контактировавших развиваются клинические проявления болезни. • Сезонность – осень, весна (в периоды учащения респираторной инфекции у детей) • Возрастная группа – дети от 4 до 18 мес. Дети младше 3 мес. и старше 6 лет этим заболеванием страдают достаточно редко. • Особенности: • Hib-менингит чаще возникает у детей с неблагоприятным преморбидным фоном: в анамнезе частые ОРВИ, ангины. • Группа риска – недоношенные дети, с признаками иммунодефицита, онкологические больные, ВИЧ-инфицированные.
ЭПИДЕМИОЛОГИЯ ГЕМОФИЛЬНОЙ ИНФЕКЦИИ • Hib-инфекция – антропоноз. антропоноз • Носительство гемофильной палочки в носоглотке у 20 -70% здоровых детей. • Ведущий путь передачи – воздушно-капельный, редко контактно-бытовой путь через игрушки, белье. Штаммы ГП могут колонизировать слизистую оболочку ВДП, в некоторых случаях – конъюнктиву и слизистую половых органов. При вагинальном носительстве возможно инфицирование новорожденного в родах. • Контагиозность – низкая, только у небольшого процента контактировавших развиваются клинические проявления болезни. • Сезонность – осень, весна (в периоды учащения респираторной инфекции у детей) • Возрастная группа – дети от 4 до 18 мес. Дети младше 3 мес. и старше 6 лет этим заболеванием страдают достаточно редко. • Особенности: • Hib-менингит чаще возникает у детей с неблагоприятным преморбидным фоном: в анамнезе частые ОРВИ, ангины. • Группа риска – недоношенные дети, с признаками иммунодефицита, онкологические больные, ВИЧ-инфицированные.
 ГКМОФИЛЬНЫЕ МЕНИНГИТЫ ЧАЩЕ РАЗВИВАЮТСЯ У ДЕТЕЙ СТАРШЕ 3 МЕС. ДО 5 ЛЕТ ВОЗРАСТНАЯ ГРУППА ВОЗБУДИТЕЛЬ Дети первых 2 -3 мес. • Стрептококки группы В (Streptococcus жизни agalactiae) • Escherichia coli • Staphylococcus aureus, • Klebsiella spp. , • Salmonella spp. , • Listeria monocytogenes, • Энтерококки Дети старше 1 мес. и • Neisseria meningitidis (менингококк) взрослые • Haemophilus influenzae (до 5 лет, у не вакцинированных) (гемофильная палочка) • Streptococcus pneumoniae (пневмококк)
ГКМОФИЛЬНЫЕ МЕНИНГИТЫ ЧАЩЕ РАЗВИВАЮТСЯ У ДЕТЕЙ СТАРШЕ 3 МЕС. ДО 5 ЛЕТ ВОЗРАСТНАЯ ГРУППА ВОЗБУДИТЕЛЬ Дети первых 2 -3 мес. • Стрептококки группы В (Streptococcus жизни agalactiae) • Escherichia coli • Staphylococcus aureus, • Klebsiella spp. , • Salmonella spp. , • Listeria monocytogenes, • Энтерококки Дети старше 1 мес. и • Neisseria meningitidis (менингококк) взрослые • Haemophilus influenzae (до 5 лет, у не вакцинированных) (гемофильная палочка) • Streptococcus pneumoniae (пневмококк)
 ЭПИДЕМИОЛОГИЯ ГЕМОФИЛЬНОЙ ИНФЕКЦИИ • Циркуляция капсульных вариантов H. influenzae в здоровой популяции детей незначительна (2%), но может приводить к вспышкам тяжелых заболеваний (в первую очередь, менингита). • Hib-инфекция широко распространена в мире, наиболее часто она обуславливает менингит, эпиглоттит, сепсис и пневмонию. Реже встречается целлюлит, эндокардит, фасциит и септический артрит. • До введения вакцинации против Hib-инфекции частота заболеваний у детей до 5 лет достигала в США 60– 130 на 100 000 детей. • В исследованиях, проведенных в экономически развитых странах, установлено, что заболеваемость менингитами, вызванными Hib, варьирует в диапазоне 8– 60 случаев на 100 000 детей до 5 лет, заболеваемость всеми инвазивными болезнями в этой группе составляет 21– 100 случаев/100 000 детей.
ЭПИДЕМИОЛОГИЯ ГЕМОФИЛЬНОЙ ИНФЕКЦИИ • Циркуляция капсульных вариантов H. influenzae в здоровой популяции детей незначительна (2%), но может приводить к вспышкам тяжелых заболеваний (в первую очередь, менингита). • Hib-инфекция широко распространена в мире, наиболее часто она обуславливает менингит, эпиглоттит, сепсис и пневмонию. Реже встречается целлюлит, эндокардит, фасциит и септический артрит. • До введения вакцинации против Hib-инфекции частота заболеваний у детей до 5 лет достигала в США 60– 130 на 100 000 детей. • В исследованиях, проведенных в экономически развитых странах, установлено, что заболеваемость менингитами, вызванными Hib, варьирует в диапазоне 8– 60 случаев на 100 000 детей до 5 лет, заболеваемость всеми инвазивными болезнями в этой группе составляет 21– 100 случаев/100 000 детей.
 КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ГЕМОФИЛЬНОЙ ИНФЕКЦИИ • Инфекция, обусловленная H. influenzae типа b (Hib), — одно из наиболее часто встречающихся заболеваний у детей раннего возраста, как в России, так и за рубежом. • В настоящее время известно более 20 различных клинических форм Hib-инфекции, многие из которых относятся к патологии верхних и нижних дыхательных путей — респираторная форма по типу ОРИ, синуситов, бронхита, пневмонии, среднего отита, эпиглоттита. Это связано с тем, что экологической нишей для Hib в микроорганизме служит слизистая оболочка носоглотки. • Из входных ворот инфекции возбудитель способен лимфо- и гематогенно распространяться в другие органы и ткани. Именно за счет высокой способности к инвазии можно объяснить чрезвычайно разнообразные по локализации и характеру осложнения, возникающие даже при ОРИ Hib- этиологии, которые регистрируются у 54, 9% больных.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ГЕМОФИЛЬНОЙ ИНФЕКЦИИ • Инфекция, обусловленная H. influenzae типа b (Hib), — одно из наиболее часто встречающихся заболеваний у детей раннего возраста, как в России, так и за рубежом. • В настоящее время известно более 20 различных клинических форм Hib-инфекции, многие из которых относятся к патологии верхних и нижних дыхательных путей — респираторная форма по типу ОРИ, синуситов, бронхита, пневмонии, среднего отита, эпиглоттита. Это связано с тем, что экологической нишей для Hib в микроорганизме служит слизистая оболочка носоглотки. • Из входных ворот инфекции возбудитель способен лимфо- и гематогенно распространяться в другие органы и ткани. Именно за счет высокой способности к инвазии можно объяснить чрезвычайно разнообразные по локализации и характеру осложнения, возникающие даже при ОРИ Hib- этиологии, которые регистрируются у 54, 9% больных.
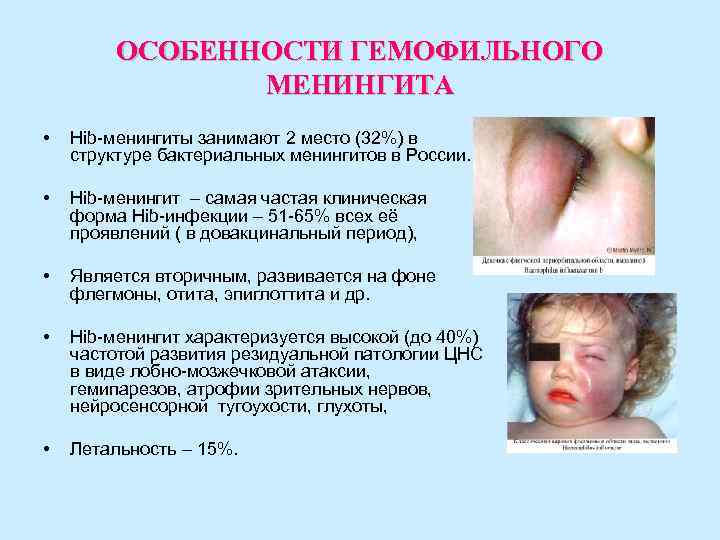
 ОСОБЕННОСТИ ГЕМОФИЛЬНОГО МЕНИНГИТА • Hib-менингиты занимают 2 место (32%) в структуре бактериальных менингитов в России. • Hib-менингит – самая частая клиническая форма Hib-инфекции – 51 -65% всех её проявлений ( в довакцинальный период), • Является вторичным, развивается на фоне флегмоны, отита, эпиглоттита и др. • Hib-менингит характеризуется высокой (до 40%) частотой развития резидуальной патологии ЦНС в виде лобно-мозжечковой атаксии, гемипарезов, атрофии зрительных нервов, нейросенсорной тугоухости, глухоты, • Летальность – 15%.
ОСОБЕННОСТИ ГЕМОФИЛЬНОГО МЕНИНГИТА • Hib-менингиты занимают 2 место (32%) в структуре бактериальных менингитов в России. • Hib-менингит – самая частая клиническая форма Hib-инфекции – 51 -65% всех её проявлений ( в довакцинальный период), • Является вторичным, развивается на фоне флегмоны, отита, эпиглоттита и др. • Hib-менингит характеризуется высокой (до 40%) частотой развития резидуальной патологии ЦНС в виде лобно-мозжечковой атаксии, гемипарезов, атрофии зрительных нервов, нейросенсорной тугоухости, глухоты, • Летальность – 15%.
 КЛИНИЧЕСКАЯ КАРТИНА ГЕМОФИЛЬНОГО МЕНИНГИТА Варианты развития гемофильного менингита. • Сверхострое течение Hib-менингита, осложненное либо острым отеком мозга, либо септицемией с синдромом Уотерхауза-Фридериксена (10 -16%). • Hib-менингит в сочетании с септицемией и другим очагом (отитом, гайморитом, остеомиелитом, эпиглоттитом, целлюлитом и др. ) (23%). • Hib-менингит, как преимущественно локальная инфекция ЦНС с относительно благоприятным течением (61%).
КЛИНИЧЕСКАЯ КАРТИНА ГЕМОФИЛЬНОГО МЕНИНГИТА Варианты развития гемофильного менингита. • Сверхострое течение Hib-менингита, осложненное либо острым отеком мозга, либо септицемией с синдромом Уотерхауза-Фридериксена (10 -16%). • Hib-менингит в сочетании с септицемией и другим очагом (отитом, гайморитом, остеомиелитом, эпиглоттитом, целлюлитом и др. ) (23%). • Hib-менингит, как преимущественно локальная инфекция ЦНС с относительно благоприятным течением (61%).
 I вариант – сверхострое течение Hib-менингит, осложненный отеком мозга. • Очень острое начало. Высокая лихорадка и прогрессирующее расстройство сознания при быстром нарастании отека мозга. • У старших детей – делирий, психомоторное возбуждение, быстро переходящее в сопор и кому. • У младших детей – повторные судороги, потеря сознания, коматозно-судорожное состояние, отек-набухание головного мозга, симптомы дислокации и вклинения ствола. Hib-менингит в сочетании с молниеносной бактериемией (фульминантная септицемия, сверхострый гемофильный сепсис, синдром Уотерхауза-Фридериксена) • Начинается бурно, с повышения t, обильной геморрагической сыпи и обширных кровоизлияний. • Температура 39 -400 С, вялость, апатия, ИТШ с явлением коллапса, дыхательной и надпочечниковой недостаточностью, коматозным состоянием. • Чрезвычайно высокая летальность – 70 -80% (выше, чем при ИТШ менингококковой этиологии). Ликвор: нейтрофильный плеоцитоз до 20000 в 1 мкл, белок 1, 5 -6 г/л. • Кровь - лейкоцитоз со сдвигом влево до юных, палочкоядерных, высокая СОЭ.
I вариант – сверхострое течение Hib-менингит, осложненный отеком мозга. • Очень острое начало. Высокая лихорадка и прогрессирующее расстройство сознания при быстром нарастании отека мозга. • У старших детей – делирий, психомоторное возбуждение, быстро переходящее в сопор и кому. • У младших детей – повторные судороги, потеря сознания, коматозно-судорожное состояние, отек-набухание головного мозга, симптомы дислокации и вклинения ствола. Hib-менингит в сочетании с молниеносной бактериемией (фульминантная септицемия, сверхострый гемофильный сепсис, синдром Уотерхауза-Фридериксена) • Начинается бурно, с повышения t, обильной геморрагической сыпи и обширных кровоизлияний. • Температура 39 -400 С, вялость, апатия, ИТШ с явлением коллапса, дыхательной и надпочечниковой недостаточностью, коматозным состоянием. • Чрезвычайно высокая летальность – 70 -80% (выше, чем при ИТШ менингококковой этиологии). Ликвор: нейтрофильный плеоцитоз до 20000 в 1 мкл, белок 1, 5 -6 г/л. • Кровь - лейкоцитоз со сдвигом влево до юных, палочкоядерных, высокая СОЭ.
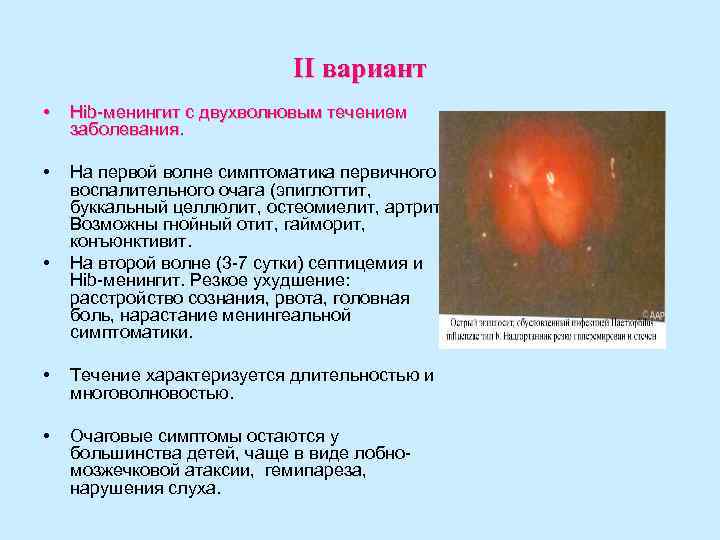
 II вариант • Hib-менингит с двухволновым течением заболевания. • На первой волне симптоматика первичного воспалительного очага (эпиглоттит, буккальный целлюлит, остеомиелит, артрит). Возможны гнойный отит, гайморит, конъюнктивит. • На второй волне (3 -7 сутки) септицемия и Hib-менингит. Резкое ухудшение: расстройство сознания, рвота, головная боль, нарастание менингеальной симптоматики. • Течение характеризуется длительностью и многоволновостью. • Очаговые симптомы остаются у большинства детей, чаще в виде лобно- мозжечковой атаксии, гемипареза, нарушения слуха.
II вариант • Hib-менингит с двухволновым течением заболевания. • На первой волне симптоматика первичного воспалительного очага (эпиглоттит, буккальный целлюлит, остеомиелит, артрит). Возможны гнойный отит, гайморит, конъюнктивит. • На второй волне (3 -7 сутки) септицемия и Hib-менингит. Резкое ухудшение: расстройство сознания, рвота, головная боль, нарастание менингеальной симптоматики. • Течение характеризуется длительностью и многоволновостью. • Очаговые симптомы остаются у большинства детей, чаще в виде лобно- мозжечковой атаксии, гемипареза, нарушения слуха.
 III вариант • Hib-менингит с относительно благоприятным исходом на фоне септицемии или без нее. • Острое развитие менингита с гипертермией, головной болью, рвотой, реже с появлением судорог и расстройством сознания. • Характерны выраженные явления интоксикации, общемозговая и менингеальная симптоматика. • Поскольку менингеальные симптомы у детей с Hib-менингитом появляются только на 3 -5 сутки от начала заболевания. • всем пациентам до 12 месяцев с необъяснимой лихорадкой, возбуждением или сонливостью, должна проводиться люмбальная пункция. • Ликвор: мутный, белый с зеленоватым оттенком, цитоз 5 -8 тыс. в 1 мкл, белок 1 -1, 5 г/л. • Течение затяжное. затяжное • Санация ликвора – на 12 -14 день.
III вариант • Hib-менингит с относительно благоприятным исходом на фоне септицемии или без нее. • Острое развитие менингита с гипертермией, головной болью, рвотой, реже с появлением судорог и расстройством сознания. • Характерны выраженные явления интоксикации, общемозговая и менингеальная симптоматика. • Поскольку менингеальные симптомы у детей с Hib-менингитом появляются только на 3 -5 сутки от начала заболевания. • всем пациентам до 12 месяцев с необъяснимой лихорадкой, возбуждением или сонливостью, должна проводиться люмбальная пункция. • Ликвор: мутный, белый с зеленоватым оттенком, цитоз 5 -8 тыс. в 1 мкл, белок 1 -1, 5 г/л. • Течение затяжное. затяжное • Санация ликвора – на 12 -14 день.
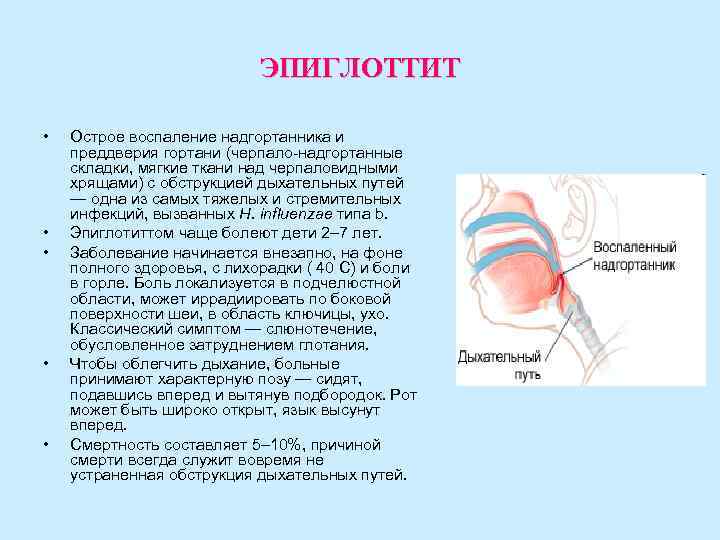
 ЭПИГЛОТТИТ • Острое воспаление надгортанника и преддверия гортани (черпало-надгортанные складки, мягкие ткани над черпаловидными хрящами) с обструкцией дыхательных путей — одна из самых тяжелых и стремительных инфекций, вызванных H. influenzae типа b. • Эпиглотиттом чаще болеют дети 2– 7 лет. • Заболевание начинается внезапно, на фоне полного здоровья, с лихорадки ( 40 С) и боли в горле. Боль локализуется в подчелюстной области, может иррадиировать по боковой поверхности шеи, в область ключицы, ухо. Классический симптом — слюнотечение, обусловленное затруднением глотания. • Чтобы облегчить дыхание, больные принимают характерную позу — сидят, подавшись вперед и вытянув подбородок. Рот может быть широко открыт, язык высунут вперед. • Смертность составляет 5– 10%, причиной смерти всегда служит вовремя не устраненная обструкция дыхательных путей.
ЭПИГЛОТТИТ • Острое воспаление надгортанника и преддверия гортани (черпало-надгортанные складки, мягкие ткани над черпаловидными хрящами) с обструкцией дыхательных путей — одна из самых тяжелых и стремительных инфекций, вызванных H. influenzae типа b. • Эпиглотиттом чаще болеют дети 2– 7 лет. • Заболевание начинается внезапно, на фоне полного здоровья, с лихорадки ( 40 С) и боли в горле. Боль локализуется в подчелюстной области, может иррадиировать по боковой поверхности шеи, в область ключицы, ухо. Классический симптом — слюнотечение, обусловленное затруднением глотания. • Чтобы облегчить дыхание, больные принимают характерную позу — сидят, подавшись вперед и вытянув подбородок. Рот может быть широко открыт, язык высунут вперед. • Смертность составляет 5– 10%, причиной смерти всегда служит вовремя не устраненная обструкция дыхательных путей.
 ЛЕЧЕНИЕ ЭПИГЛОТТИТА
ЛЕЧЕНИЕ ЭПИГЛОТТИТА
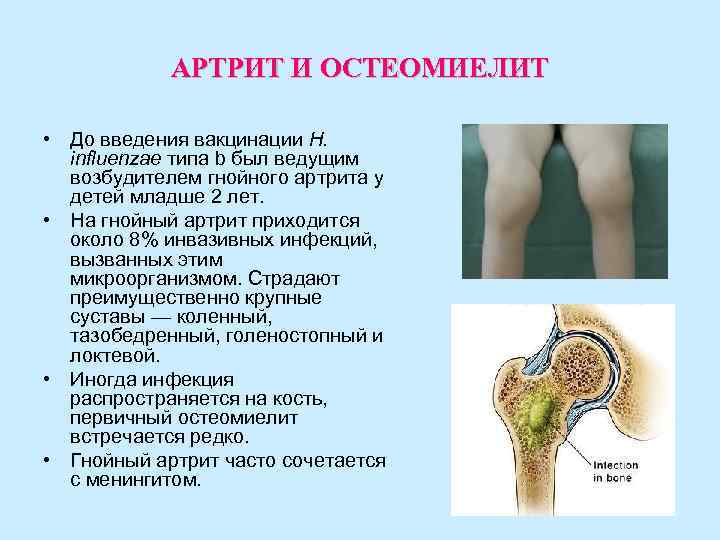
 АРТРИТ И ОСТЕОМИЕЛИТ • До введения вакцинации H. influenzae типа b был ведущим возбудителем гнойного артрита у детей младше 2 лет. • На гнойный артрит приходится около 8% инвазивных инфекций, вызванных этим микроорганизмом. Страдают преимущественно крупные суставы — коленный, тазобедренный, голеностопный и локтевой. • Иногда инфекция распространяется на кость, первичный остеомиелит встречается редко. • Гнойный артрит часто сочетается с менингитом.
АРТРИТ И ОСТЕОМИЕЛИТ • До введения вакцинации H. influenzae типа b был ведущим возбудителем гнойного артрита у детей младше 2 лет. • На гнойный артрит приходится около 8% инвазивных инфекций, вызванных этим микроорганизмом. Страдают преимущественно крупные суставы — коленный, тазобедренный, голеностопный и локтевой. • Иногда инфекция распространяется на кость, первичный остеомиелит встречается редко. • Гнойный артрит часто сочетается с менингитом.
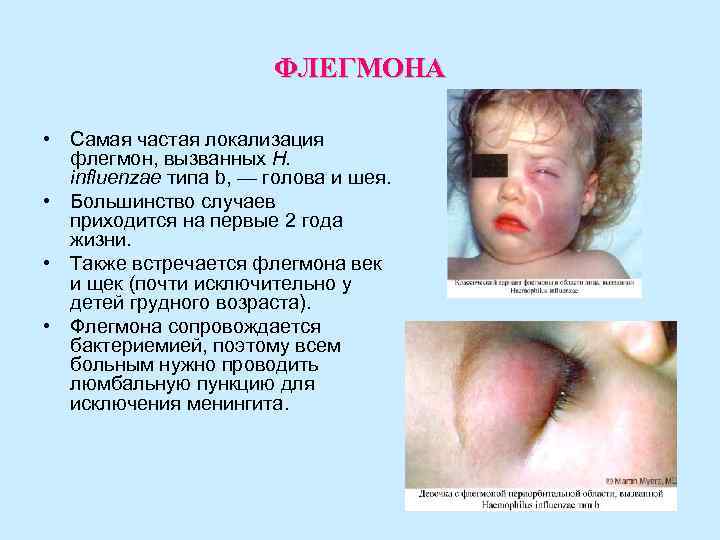
 ФЛЕГМОНА • Самая частая локализация флегмон, вызванных H. influenzae типа b, — голова и шея. • Большинство случаев приходится на первые 2 года жизни. • Также встречается флегмона век и щек (почти исключительно у детей грудного возраста). • Флегмона сопровождается бактериемией, поэтому всем больным нужно проводить люмбальную пункцию для исключения менингита.
ФЛЕГМОНА • Самая частая локализация флегмон, вызванных H. influenzae типа b, — голова и шея. • Большинство случаев приходится на первые 2 года жизни. • Также встречается флегмона век и щек (почти исключительно у детей грудного возраста). • Флегмона сопровождается бактериемией, поэтому всем больным нужно проводить люмбальную пункцию для исключения менингита.
 ЦЕЛЛЮЛИТ • возникает преимущественно у детей первых двух лет жизни. • Поражению кожи обычно предшествует острая инфекция респираторного тракта. • Чаще поражаются участки на голове, шее, но процесс может локализоваться и на конечностях. • Обычно в месте поражения появляется болезненная плотная гиперемированная припухлость размерами от 1 до 10 см, с нечеткими контурами. Гиперемия может иметь фиолетовый или синюшный оттенок. Как правило, отмечается регионарная лимфаденопатия. • Общие симптомы интоксикации обычно выражены умеренно. Серьезной проблемой может быть локализация целлюлита в области орбиты. При этом различают периорбитальный целлюлит (периорбитальный абсцесс), который характеризуется поражением тканей, лежащих кпереди от соединительно-тканных пластинок верхнего и нижнего века и орбитальный целлюлит, представляющий воспаление мягких тканей орбиты. Развитию периорбитального целлюлита может способствовать травма века, в том числе укусы насекомых. Воспаление тканей орбиты зачастую развивается как осложнение • Целлюлит – воспалительное острого или хронического синусита. заболевание глубоких • Клиническими проявлениями периорбитального отделов кожи и подкожно- целлюлита являются гиперемия, инфильтрация, жировой клетчатки болезненность, локальная гипертермия периорбитальных тканей. Симптоматика обычно ограничена местными проявлениями, но иногда могут быть и общие реакции (лихорадка, ухудшение общего самочувствия). • Поражение орбиты (орбитальный целлюлит) также проявляется инфильтрацией и гиперемией периорбитальных тканей, но, кроме того, может появляться экзофтальм, ограничение подвижности глазного яблока, снижение остроты зрения, что не встречается при периорбитальном целлюлите.
ЦЕЛЛЮЛИТ • возникает преимущественно у детей первых двух лет жизни. • Поражению кожи обычно предшествует острая инфекция респираторного тракта. • Чаще поражаются участки на голове, шее, но процесс может локализоваться и на конечностях. • Обычно в месте поражения появляется болезненная плотная гиперемированная припухлость размерами от 1 до 10 см, с нечеткими контурами. Гиперемия может иметь фиолетовый или синюшный оттенок. Как правило, отмечается регионарная лимфаденопатия. • Общие симптомы интоксикации обычно выражены умеренно. Серьезной проблемой может быть локализация целлюлита в области орбиты. При этом различают периорбитальный целлюлит (периорбитальный абсцесс), который характеризуется поражением тканей, лежащих кпереди от соединительно-тканных пластинок верхнего и нижнего века и орбитальный целлюлит, представляющий воспаление мягких тканей орбиты. Развитию периорбитального целлюлита может способствовать травма века, в том числе укусы насекомых. Воспаление тканей орбиты зачастую развивается как осложнение • Целлюлит – воспалительное острого или хронического синусита. заболевание глубоких • Клиническими проявлениями периорбитального отделов кожи и подкожно- целлюлита являются гиперемия, инфильтрация, жировой клетчатки болезненность, локальная гипертермия периорбитальных тканей. Симптоматика обычно ограничена местными проявлениями, но иногда могут быть и общие реакции (лихорадка, ухудшение общего самочувствия). • Поражение орбиты (орбитальный целлюлит) также проявляется инфильтрацией и гиперемией периорбитальных тканей, но, кроме того, может появляться экзофтальм, ограничение подвижности глазного яблока, снижение остроты зрения, что не встречается при периорбитальном целлюлите.
 КРИПТОГЕННАЯ БАКТЕРИЕМИЯ • У большинства детей с бактериемией, вызванной H. influenzae типа b, имеется явный очаг инфекции. • Иногда такой очаг обнаружить не удается и единственным проявлением болезни служит лихорадка. Такая ситуация обычно встречается у детей младше 2 лет. • До введения вакцинации H. influenzae типа b был второй по частоте причиной криптогенной бактериемии, уступая только Streptococcus pneumoniae. Бактериемия, вызванная H. influenzae типа b, в 30– 50% случаев осложняется вторичными очагами инфекции, включая менингит.
КРИПТОГЕННАЯ БАКТЕРИЕМИЯ • У большинства детей с бактериемией, вызванной H. influenzae типа b, имеется явный очаг инфекции. • Иногда такой очаг обнаружить не удается и единственным проявлением болезни служит лихорадка. Такая ситуация обычно встречается у детей младше 2 лет. • До введения вакцинации H. influenzae типа b был второй по частоте причиной криптогенной бактериемии, уступая только Streptococcus pneumoniae. Бактериемия, вызванная H. influenzae типа b, в 30– 50% случаев осложняется вторичными очагами инфекции, включая менингит.
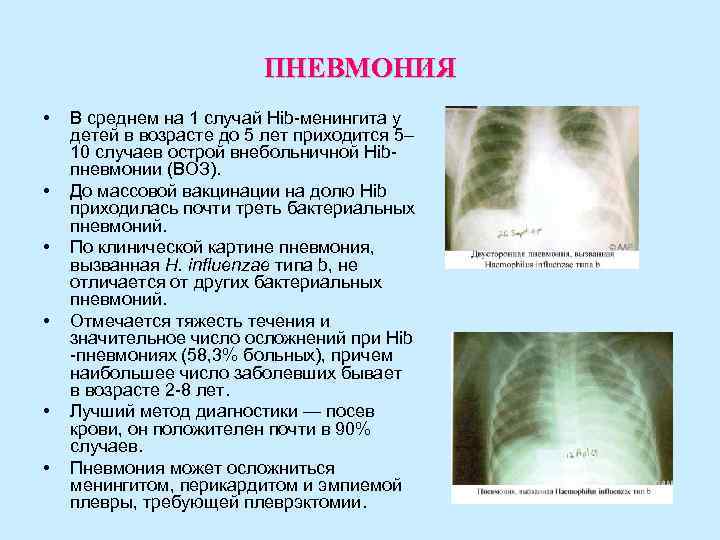
 ПНЕВМОНИЯ • В среднем на 1 случай Hib-менингита у детей в возрасте до 5 лет приходится 5– 10 случаев острой внебольничной Hib- пневмонии (ВОЗ). • До массовой вакцинации на долю Hib приходилась почти треть бактериальных пневмоний. • По клинической картине пневмония, вызванная H. influenzae типа b, не отличается от других бактериальных пневмоний. • Отмечается тяжесть течения и значительное число осложнений при Hib -пневмониях (58, 3% больных), причем наибольшее число заболевших бывает в возрасте 2 -8 лет. • Лучший метод диагностики — посев крови, он положителен почти в 90% случаев. • Пневмония может осложниться менингитом, перикардитом и эмпиемой плевры, требующей плеврэктомии.
ПНЕВМОНИЯ • В среднем на 1 случай Hib-менингита у детей в возрасте до 5 лет приходится 5– 10 случаев острой внебольничной Hib- пневмонии (ВОЗ). • До массовой вакцинации на долю Hib приходилась почти треть бактериальных пневмоний. • По клинической картине пневмония, вызванная H. influenzae типа b, не отличается от других бактериальных пневмоний. • Отмечается тяжесть течения и значительное число осложнений при Hib -пневмониях (58, 3% больных), причем наибольшее число заболевших бывает в возрасте 2 -8 лет. • Лучший метод диагностики — посев крови, он положителен почти в 90% случаев. • Пневмония может осложниться менингитом, перикардитом и эмпиемой плевры, требующей плеврэктомии.
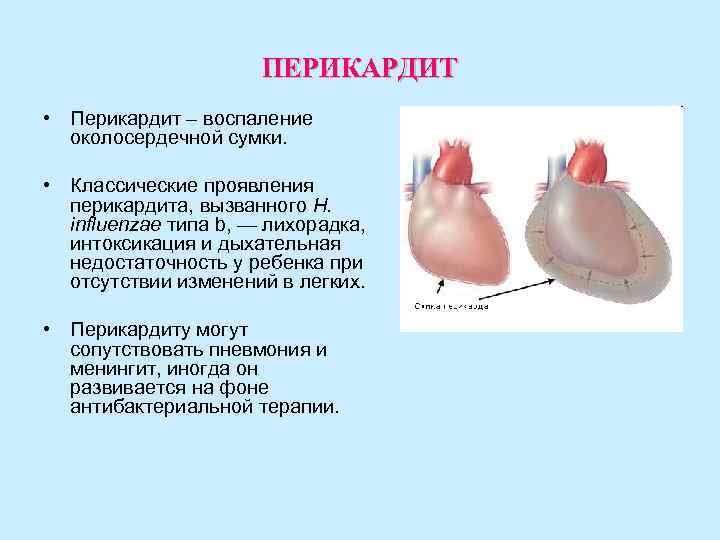
 ПЕРИКАРДИТ • Перикардит – воспаление околосердечной сумки. • Классические проявления перикардита, вызванного H. influenzae типа b, — лихорадка, интоксикация и дыхательная недостаточность у ребенка при отсутствии изменений в легких. • Перикардиту могут сопутствовать пневмония и менингит, иногда он развивается на фоне антибактериальной терапии.
ПЕРИКАРДИТ • Перикардит – воспаление околосердечной сумки. • Классические проявления перикардита, вызванного H. influenzae типа b, — лихорадка, интоксикация и дыхательная недостаточность у ребенка при отсутствии изменений в легких. • Перикардиту могут сопутствовать пневмония и менингит, иногда он развивается на фоне антибактериальной терапии.
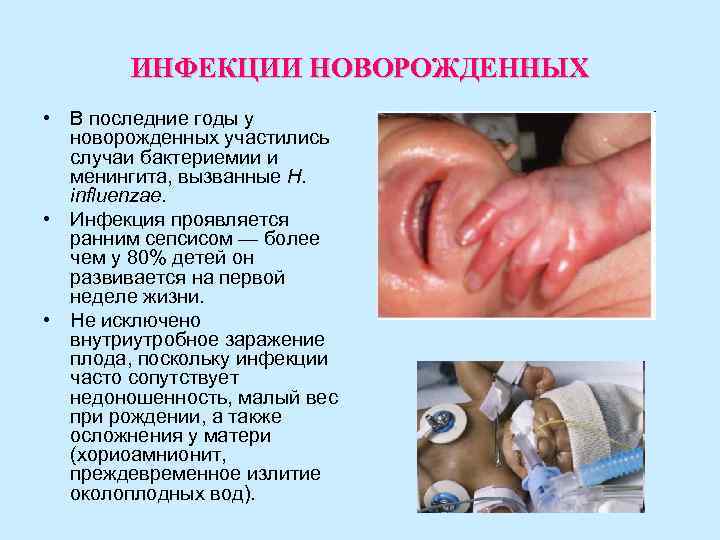
 ИНФЕКЦИИ НОВОРОЖДЕННЫХ • В последние годы у новорожденных участились случаи бактериемии и менингита, вызванные H. influenzae. • Инфекция проявляется ранним сепсисом — более чем у 80% детей он развивается на первой неделе жизни. • Не исключено внутриутробное заражение плода, поскольку инфекции часто сопутствует недоношенность, малый вес при рождении, а также осложнения у матери (хориоамнионит, преждевременное излитие околоплодных вод).
ИНФЕКЦИИ НОВОРОЖДЕННЫХ • В последние годы у новорожденных участились случаи бактериемии и менингита, вызванные H. influenzae. • Инфекция проявляется ранним сепсисом — более чем у 80% детей он развивается на первой неделе жизни. • Не исключено внутриутробное заражение плода, поскольку инфекции часто сопутствует недоношенность, малый вес при рождении, а также осложнения у матери (хориоамнионит, преждевременное излитие околоплодных вод).
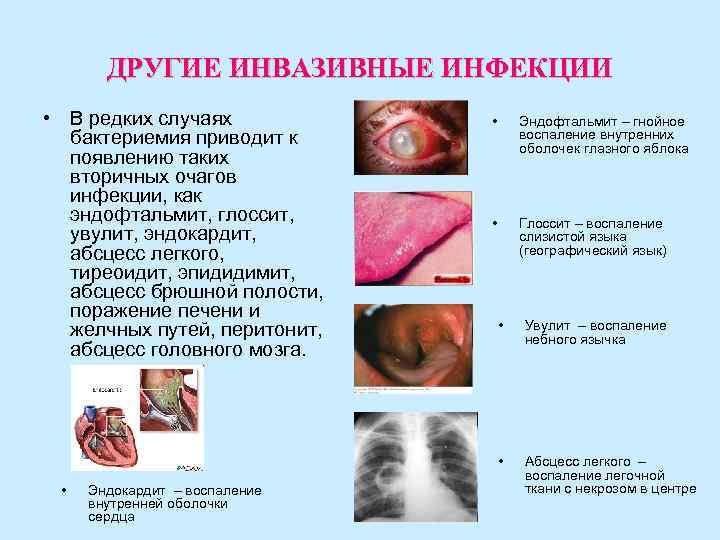
 ДРУГИЕ ИНВАЗИВНЫЕ ИНФЕКЦИИ • В редких случаях • Эндофтальмит – гнойное бактериемия приводит к воспаление внутренних оболочек глазного яблока появлению таких вторичных очагов инфекции, как эндофтальмит, глоссит, • Глоссит – воспаление увулит, эндокардит, слизистой языка абсцесс легкого, (географический язык) тиреоидит, эпидидимит, абсцесс брюшной полости, поражение печени и желчных путей, перитонит, • Увулит – воспаление небного язычка абсцесс головного мозга. • Абсцесс легкого – воспаление легочной • Эндокардит – воспаление ткани с некрозом в центре внутренней оболочки сердца
ДРУГИЕ ИНВАЗИВНЫЕ ИНФЕКЦИИ • В редких случаях • Эндофтальмит – гнойное бактериемия приводит к воспаление внутренних оболочек глазного яблока появлению таких вторичных очагов инфекции, как эндофтальмит, глоссит, • Глоссит – воспаление увулит, эндокардит, слизистой языка абсцесс легкого, (географический язык) тиреоидит, эпидидимит, абсцесс брюшной полости, поражение печени и желчных путей, перитонит, • Увулит – воспаление небного язычка абсцесс головного мозга. • Абсцесс легкого – воспаление легочной • Эндокардит – воспаление ткани с некрозом в центре внутренней оболочки сердца
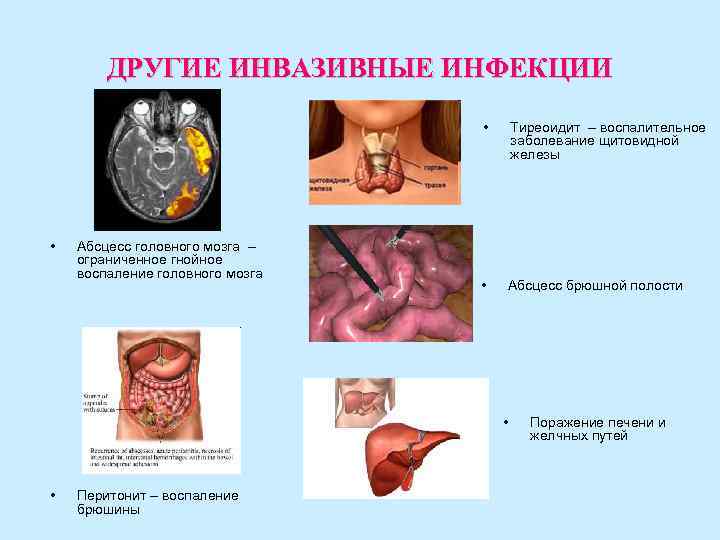
 ДРУГИЕ ИНВАЗИВНЫЕ ИНФЕКЦИИ • Тиреоидит – воспалительное заболевание щитовидной железы • Абсцесс головного мозга – ограниченное гнойное воспаление головного мозга • Абсцесс брюшной полости • Поражение печени и желчных путей • Перитонит – воспаление брюшины
ДРУГИЕ ИНВАЗИВНЫЕ ИНФЕКЦИИ • Тиреоидит – воспалительное заболевание щитовидной железы • Абсцесс головного мозга – ограниченное гнойное воспаление головного мозга • Абсцесс брюшной полости • Поражение печени и желчных путей • Перитонит – воспаление брюшины
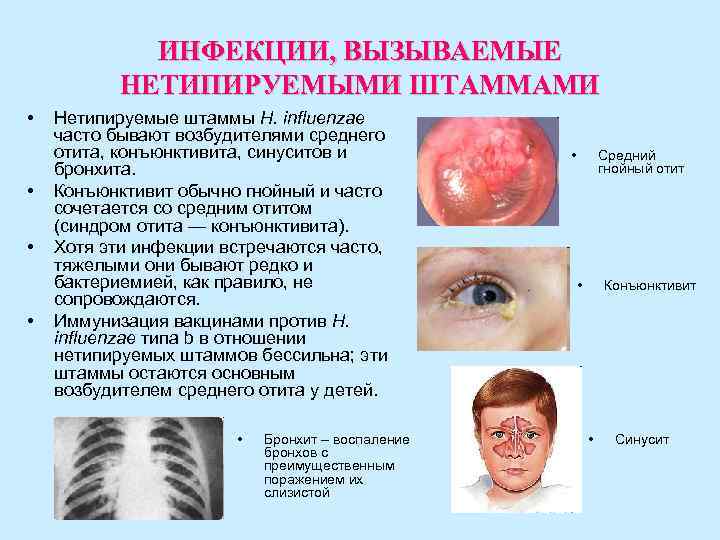
 ИНФЕКЦИИ, ВЫЗЫВАЕМЫЕ НЕТИПИРУЕМЫМИ ШТАММАМИ • Нетипируемые штаммы H. influenzae часто бывают возбудителями среднего отита, конъюнктивита, синуситов и • Средний бронхита. гнойный отит • Конъюнктивит обычно гнойный и часто сочетается со средним отитом (синдром отита — конъюнктивита). • Хотя эти инфекции встречаются часто, тяжелыми они бывают редко и бактериемией, как правило, не • Конъюнктивит сопровождаются. • Иммунизация вакцинами против H. influenzae типа b в отношении нетипируемых штаммов бессильна; эти штаммы остаются основным возбудителем среднего отита у детей. • Бронхит – воспаление • Синусит бронхов с преимущественным поражением их слизистой
ИНФЕКЦИИ, ВЫЗЫВАЕМЫЕ НЕТИПИРУЕМЫМИ ШТАММАМИ • Нетипируемые штаммы H. influenzae часто бывают возбудителями среднего отита, конъюнктивита, синуситов и • Средний бронхита. гнойный отит • Конъюнктивит обычно гнойный и часто сочетается со средним отитом (синдром отита — конъюнктивита). • Хотя эти инфекции встречаются часто, тяжелыми они бывают редко и бактериемией, как правило, не • Конъюнктивит сопровождаются. • Иммунизация вакцинами против H. influenzae типа b в отношении нетипируемых штаммов бессильна; эти штаммы остаются основным возбудителем среднего отита у детей. • Бронхит – воспаление • Синусит бронхов с преимущественным поражением их слизистой
 ДИАГНОСТИКА ГЕМОФИЛЬНОЙ ИНФЕКЦИИ • Основной метод диагностики Hib-инфекций типа b, — посев крови, спинномозговой жидкости и др. материала из очагов инфекции (суставной, перикардиальной жидкости, гноя). • При положительном посеве крови или подозрении на менингит проводят люмбальную пункцию. Поскольку H. influenzae очень требователен к условиям культивирования, посев проводят сразу при получении материала. • Проводят микроскопию с окраской по Граму всех биологических жидкостей, которые могут содержать микроорганизм. В биологических жидкостях (моче, сыворотке, синовиальной жидкости, спинномозговой жидкости) можно обнаружить капсульный полисахарид H. Influenzae ипа b. • Для этого чаще всего применяют три метода: встречный иммуноэлектрофорез (ВИЭФ), латекс-агглютинацию (ЛА) и реакцию коагглютинации со стафилококковым протеином А (КОА). • Антитела (Ig. G) против капсульного антигена Hib наносят на частицы латекса (ЛА) или на стафилококковые клетки (КОА) в качестве «носителя» . При взаимодействии антигена, содержащегося в клиническом материале, со специфическими антителами менее чем за 10 мин образуются видимые хлопья. • При инфекциях, вызванных нетипируемыми штаммами H. influenzae, посев крови и методы выявления антигенов возбудителя не играют большой роли, так как бактериемия встречается редко. • Диагноз обычно ставится по клинической картине, но иногда прибегают к посеву мокроты при бронхите и пневмонии, проколу барабанной перепонки при среднем отите, посеву пунктата придаточных пазух носа при синуситах и 12 отделяемого из глаз при конъюнктивите.
ДИАГНОСТИКА ГЕМОФИЛЬНОЙ ИНФЕКЦИИ • Основной метод диагностики Hib-инфекций типа b, — посев крови, спинномозговой жидкости и др. материала из очагов инфекции (суставной, перикардиальной жидкости, гноя). • При положительном посеве крови или подозрении на менингит проводят люмбальную пункцию. Поскольку H. influenzae очень требователен к условиям культивирования, посев проводят сразу при получении материала. • Проводят микроскопию с окраской по Граму всех биологических жидкостей, которые могут содержать микроорганизм. В биологических жидкостях (моче, сыворотке, синовиальной жидкости, спинномозговой жидкости) можно обнаружить капсульный полисахарид H. Influenzae ипа b. • Для этого чаще всего применяют три метода: встречный иммуноэлектрофорез (ВИЭФ), латекс-агглютинацию (ЛА) и реакцию коагглютинации со стафилококковым протеином А (КОА). • Антитела (Ig. G) против капсульного антигена Hib наносят на частицы латекса (ЛА) или на стафилококковые клетки (КОА) в качестве «носителя» . При взаимодействии антигена, содержащегося в клиническом материале, со специфическими антителами менее чем за 10 мин образуются видимые хлопья. • При инфекциях, вызванных нетипируемыми штаммами H. influenzae, посев крови и методы выявления антигенов возбудителя не играют большой роли, так как бактериемия встречается редко. • Диагноз обычно ставится по клинической картине, но иногда прибегают к посеву мокроты при бронхите и пневмонии, проколу барабанной перепонки при среднем отите, посеву пунктата придаточных пазух носа при синуситах и 12 отделяемого из глаз при конъюнктивите.
 ЛЕЧЕНИЕ ГЕМОФИЛЬНОЙ ИНФЕКЦИИ • Важным свойством возбудителя гемофильной инфекции является способность генерировать резистентность к антибактериальным средствам, например сульфаниламидам, пенициллину, аминогликозидам, эритромицину, тетрациклину. • Существенным фактором резистентности к пенициллинам служит возможность генерировать лактамазу, опосредованную плазмидами, а к хлорамфениколу — ацетилтрансферазу. • Хорошая чувствительность к цефуроксиму (99, 4%), амоксициллину (80, 6%), амоксициллину/клавуланату (99, 9%), кларитромицину (89, 4%), азитромицину (99, 8%), моксифлоксацину (99, 9%). На сегодняшний день наиболее эффективными антибактериальными препаратами для лечения инвазивных форм гемофильной инфекции являются цефалоспорины третьего поколения (цефотаксим, цефтриаксон), карбапенемы (имипенем, меропенем). • Для терапии ЛОР-патологии рекомендуется использовать «защищенные» пенициллины, такие как ампициллин с сульбактамом или амоксициллин-клавуланат.
ЛЕЧЕНИЕ ГЕМОФИЛЬНОЙ ИНФЕКЦИИ • Важным свойством возбудителя гемофильной инфекции является способность генерировать резистентность к антибактериальным средствам, например сульфаниламидам, пенициллину, аминогликозидам, эритромицину, тетрациклину. • Существенным фактором резистентности к пенициллинам служит возможность генерировать лактамазу, опосредованную плазмидами, а к хлорамфениколу — ацетилтрансферазу. • Хорошая чувствительность к цефуроксиму (99, 4%), амоксициллину (80, 6%), амоксициллину/клавуланату (99, 9%), кларитромицину (89, 4%), азитромицину (99, 8%), моксифлоксацину (99, 9%). На сегодняшний день наиболее эффективными антибактериальными препаратами для лечения инвазивных форм гемофильной инфекции являются цефалоспорины третьего поколения (цефотаксим, цефтриаксон), карбапенемы (имипенем, меропенем). • Для терапии ЛОР-патологии рекомендуется использовать «защищенные» пенициллины, такие как ампициллин с сульбактамом или амоксициллин-клавуланат.
 ДЛИТЕЛЬНОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ ПРИ Haemophilus influenzae типа b Клиническая форма ДЛИТЕЛЬНОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ Менингит 7 -10 сут.
ДЛИТЕЛЬНОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ ПРИ Haemophilus influenzae типа b Клиническая форма ДЛИТЕЛЬНОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ Менингит 7 -10 сут.
 АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ ОСТРЫХ БАКТЕРИАЛЬНЫХ МЕНИНГИТОВ Микроорганизм Препараты выбора Альтернативные препараты N. menengitidis Бензилпенициллин или Цефотаксим, МПК пенпициллина ампициллин цефтриаксон, МПК пенициллина Цефотаксим или цефтриаксон хлорамфеникол Хлорамфеникол, фторхинолоны S. pneumoniae Бензилпенициллин или Цефотаксим, МПК пенпициллина ампициллин цефтриаксон 0, 1 мг/л Цефотаксим или цефтриаксон Хлорамфеникол, МПК пенициллина Ванкомицин + цефотаксим или ванкомицин 0, 1 -1, 0 мг/л цефтриаксон Меропенем, МПК пенициллина ( римфапицин) ванкомицин 2, 0 мг/л ( римфапицин) Enterobacteriaceae Цефотаксим или цефтриаксон Азтреонам, Salmonella Аминогликозиды + Ампициллин фторхинолоны, ко-тримаксазол, меропенем
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ ОСТРЫХ БАКТЕРИАЛЬНЫХ МЕНИНГИТОВ Микроорганизм Препараты выбора Альтернативные препараты N. menengitidis Бензилпенициллин или Цефотаксим, МПК пенпициллина ампициллин цефтриаксон, МПК пенициллина Цефотаксим или цефтриаксон хлорамфеникол Хлорамфеникол, фторхинолоны S. pneumoniae Бензилпенициллин или Цефотаксим, МПК пенпициллина ампициллин цефтриаксон 0, 1 мг/л Цефотаксим или цефтриаксон Хлорамфеникол, МПК пенициллина Ванкомицин + цефотаксим или ванкомицин 0, 1 -1, 0 мг/л цефтриаксон Меропенем, МПК пенициллина ( римфапицин) ванкомицин 2, 0 мг/л ( римфапицин) Enterobacteriaceae Цефотаксим или цефтриаксон Азтреонам, Salmonella Аминогликозиды + Ампициллин фторхинолоны, ко-тримаксазол, меропенем
 АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ ОСТРЫХ БАКТЕРИАЛЬНЫХ МЕНИНГИТОВ P. аerugenosa Карбенициллин + амикацин Меропенем, (синегнойная азтреонам, палочка) цефтазидим ( аминогликозиды) L. monocytogenes Ампициллин или Ко-тримаксазол бензилпенициллин ( амикацин) S. Agalactiae Ампициллин или Цефотаксим, (стрептококк) бензилпенициллин цефтриаксон, ( аминогликозиды) ванкомицин
АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ ОСТРЫХ БАКТЕРИАЛЬНЫХ МЕНИНГИТОВ P. аerugenosa Карбенициллин + амикацин Меропенем, (синегнойная азтреонам, палочка) цефтазидим ( аминогликозиды) L. monocytogenes Ампициллин или Ко-тримаксазол бензилпенициллин ( амикацин) S. Agalactiae Ампициллин или Цефотаксим, (стрептококк) бензилпенициллин цефтриаксон, ( аминогликозиды) ванкомицин
 СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА ГЕМОФИЛЬНОЙ ИНФЕКЦИИ • Основная часть вакцин против ХИБ-инфекции – ХИБ-полисахарид. Длительный иммунитет формируется даже у детей первых месяцев жизни. • С 1 января 2011 – обязательная вакцинация. • АКТ-ХИБ (Санофи Пастер, Франция) • Прививки проводятся, начиная с 3 -х мес. возраста трехкратно, с интервалом 1, 5 месяца. Ревакцинация через 12 мес. после третьей прививки. • При начале вакцинации в возрасте 6 -12 мес. достаточно 2 инъекций с интервалом 1, 5 мес. , ревакцинация в 18 мес. • Для вакцинации детей в возрасте от 1 года до 5 лет достаточно 1 инъекции вакцины. • Хиберикс ( «Глаксо. Смит. Кляйн» , Бельгия). • ХИБ-вакцина (Ростов-на-Дону, Россия). Россия) • Комвакс (ХИБ + гепатит В) (Мерк Шарп и Доум). • Может вводиться с возраста 6 недель, в возрасте до 10 мес. вводится 3 дозы, 11 -14 мес. – 2 дозы, 15 -71 мес. – 1 доза. Ревакцинация не требуется. • Пентаксим (дифтерийно-столбнячно-коклюшно- полиомиелитная+ХИБ)
СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА ГЕМОФИЛЬНОЙ ИНФЕКЦИИ • Основная часть вакцин против ХИБ-инфекции – ХИБ-полисахарид. Длительный иммунитет формируется даже у детей первых месяцев жизни. • С 1 января 2011 – обязательная вакцинация. • АКТ-ХИБ (Санофи Пастер, Франция) • Прививки проводятся, начиная с 3 -х мес. возраста трехкратно, с интервалом 1, 5 месяца. Ревакцинация через 12 мес. после третьей прививки. • При начале вакцинации в возрасте 6 -12 мес. достаточно 2 инъекций с интервалом 1, 5 мес. , ревакцинация в 18 мес. • Для вакцинации детей в возрасте от 1 года до 5 лет достаточно 1 инъекции вакцины. • Хиберикс ( «Глаксо. Смит. Кляйн» , Бельгия). • ХИБ-вакцина (Ростов-на-Дону, Россия). Россия) • Комвакс (ХИБ + гепатит В) (Мерк Шарп и Доум). • Может вводиться с возраста 6 недель, в возрасте до 10 мес. вводится 3 дозы, 11 -14 мес. – 2 дозы, 15 -71 мес. – 1 доза. Ревакцинация не требуется. • Пентаксим (дифтерийно-столбнячно-коклюшно- полиомиелитная+ХИБ)
 ДИСПАНСЕРИЗАЦИЯ РЕКОНВАЛЕСЦЕНТОВ Ø Длительность диспансеризации – не менее 3 лет до стойкого исчезновения остаточных явлений. Ø Сроки диспансерного наблюдения: первый осмотр – через 1 месяц после наблюдения выписки, далее – 1 раз в 3 месяца в течение первого года. В дальнейшем - 1 раз в 6 месяцев. При необходимости частота осмотров увеличивается. Ø После выписки не рекомендуется направлять в детские коллективы в течение 2 -3 недель. Ø Освобождение от занятий физкультурой и физических нагрузок – 6 мес. Ø Освобождение от профилактических прививок – 6 мес. Ø При необходимости – повторная госпитализация, дополнительное обследование, региональное санаторное лечение. Ø Специалисты: окулист, отоларинголог, психиатр, массажист, методист ЛФК. Ø Дополнительные исследования: электроэнцефалография, эхоэнцефалография, краниография, МРТ, рентгенография, исследование глазного дна (для ранней диагностики гипертензионного синдрома и контроля за проводимым лечением); нейропсихологическое обследование для объективной оценки памяти, внимания, работоспособности детей.
ДИСПАНСЕРИЗАЦИЯ РЕКОНВАЛЕСЦЕНТОВ Ø Длительность диспансеризации – не менее 3 лет до стойкого исчезновения остаточных явлений. Ø Сроки диспансерного наблюдения: первый осмотр – через 1 месяц после наблюдения выписки, далее – 1 раз в 3 месяца в течение первого года. В дальнейшем - 1 раз в 6 месяцев. При необходимости частота осмотров увеличивается. Ø После выписки не рекомендуется направлять в детские коллективы в течение 2 -3 недель. Ø Освобождение от занятий физкультурой и физических нагрузок – 6 мес. Ø Освобождение от профилактических прививок – 6 мес. Ø При необходимости – повторная госпитализация, дополнительное обследование, региональное санаторное лечение. Ø Специалисты: окулист, отоларинголог, психиатр, массажист, методист ЛФК. Ø Дополнительные исследования: электроэнцефалография, эхоэнцефалография, краниография, МРТ, рентгенография, исследование глазного дна (для ранней диагностики гипертензионного синдрома и контроля за проводимым лечением); нейропсихологическое обследование для объективной оценки памяти, внимания, работоспособности детей.

