Лейкозы лекция Коротько.ppt
- Количество слайдов: 101

ГЕМОБЛАСТОЗЫ Симптоматология лейкозов. Общие представления о стернальной пункции и трепанобиопсии. В 1845 году Вирхов и Беннетт, независимо друг от друга, описали у человека прогредиентное фатальное заболевание с крайне высокой степенью лейкоцитоза и поражением селезёнки. Двумя годами позже Вирхов (1947) выделил этот недуг как нозологическую форму и отметил его неоднородность, предложив для болезни название лейкемия. Данное наименование возникло в связи с тем, что число белых клеток в крови у первых исследованных пациентов оказалось настолько велико, что даже кровь выглядела бледно красной, а буквальный перевод этого термина означает «белокровие» . Эрлих создал представления о дуалистическом (миелоидном либо лимфоидном) происхождении лейкемии (1901). В начале ХХ столетия стало ясно, что лейкоцитоз — не обязательное проявление лейкемии.

Гемобластозы — собирательное название неопластических клональных заболеваний, исходящих из клеток кроветворных органов. Наиболее значимая группа гемобластозов — лейкозы. Это клональные неопластические заболевания, при которых мутантный опухолевый клон исходит из клеток гемопоэтического ряда и первично возникает в костном мозге. Средне мировая частота лейкозов составляет около 13 случаев на 100000 населения в год. Заболеваемость лейкозами в XX веке повсеместно росла, особенно после 1930 года. Наивысшая частота лейкозов наблюдается в США, Великобритании и странах Скандинаво Балтийского региона, лимфом — в Тропической Африке и Папуа Новой Гвинее. Т клеточный лимфолейкоз взрослых эндемичен для островов Окинава и Ямайка и некоторых центрально африканских районов. В России заболеваемость лейкозами ниже среднемировой, но за период с 1980 по 1998 г. возрасла от 9, 4 до 13, 1 на 100000 (по Статсборнику Минздрава, 1999).

Экспериментальные и клинико эпидемиологические наблюдения доказывают, что этиология лейкозов и иных гемобластозов может быть связана с различными мутагенными факторами: • радиацией; • химическими канцерогенами, включая лекарства; • онкогенными вирусами.

Лейкозы затрагивают, главным образом, механизмы миелопоэза или лимфопоэза, и часто (хотя не при всех формах и не в 100% случаев) характеризуются: • лейкоцитозом; • наличием незрелых и атипических клеток в периферической крови; • пролиферацией атипических клеток в костном мозге с угнетением нормальной кроветворной ткани. При лейкозах малигнизированные гемопоэтические клетки первоначально пролиферируют в костном мозге, а затем диссеминируют в периферическую кровь, селезенку, лимфоузлы и в другие ткани, используя при этом свои инвазивно метастатические потенции.

Прижизненное гистологическое изучение костного мозга как органа кроветворения является решающим методом исследования в диагностике различных поражений и заболеваний костного мозга: миелофиброза, эритремии, апластической анемии, метастазов гематосарком, лимфом и рака, очаговых радиационных аплазий.

Материал для гистологического исследования получают двумя способами— путем биопсии при помощи специального инструмента (трепана), или проведении обычной пункции иглой, предназначенной для аспирации костного мозга. Материал, полученный вторым способом, дает значительно меньше информации о состоянии костного мозга и исключает возможность исследования костной ткани, однако преимущества этого способа (меньшая травматичность, наличие инструментов для пункции, возможность получить материал из нестандартных для биопсии мест и др. ) позволяют с успехом использовать его в различных клинических ситуациях.
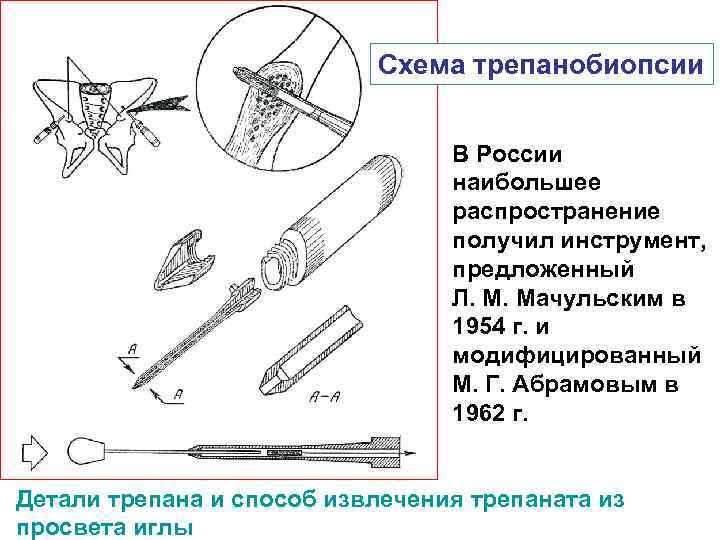
Схема трепанобиопсии В России наибольшее распространение получил инструмент, предложенный Л. М. Мачульским в 1954 г. и модифицированный М. Г. Абрамовым в 1962 г. Детали трепана и способ извлечения трепаната из просвета иглы

Введение трепана производится перпендикулярно плоскости на всю толщину гребня подвздошной кости. Осложнения обусловлены выходом конца инструмента за внутреннюю поверхность подвздошной кости с повреждением органов таза. Преимуществами сквозной биопсии являются возможность исследовать кость и распределение в ней костного мозга по всему поперечному сечению гребешка.

Пункция костного мозга требует соблюдения хирургических правил. Пункционные иглы и шприцы с хорошо притертыми поршнями стерилизуют сухим методом или кипячением. В последнем случае горячий шприц с насаженной пункционной иглой тщательно обезвоживают промыванием спиртом, а затем эфиром. Место прокола смазывают йодом и протирают спиртом. Прокол грудины производится иглой Кассирского, выпускаемой медицинской промышленностью. При соответствующих показаниях вместо грудины пункция может быть произведена в гребень подвздошной кости (лучше — в задний бугор).

Пункцию грудины проводят на уровне третьего — четвертого межреберья или в рукоятку грудины. Иглу вводят быстрым движением строго по средней линии в грудину (в костномозговой канал). После извлечения мандрена на иглу насаживают 2 5 граммовый шприц. При аспирации, если даже производилась анестезия 2% раствором новокаина, пациент испытывает кратковременную боль (косвенный признак удачного прокола). Во избежание большой примеси крови к костному мозгу в шприц необходимо набрать материал в как можно меньшем количестве. Соблюдение описанных правил обеспечивает полную безопасность пункции грудины.
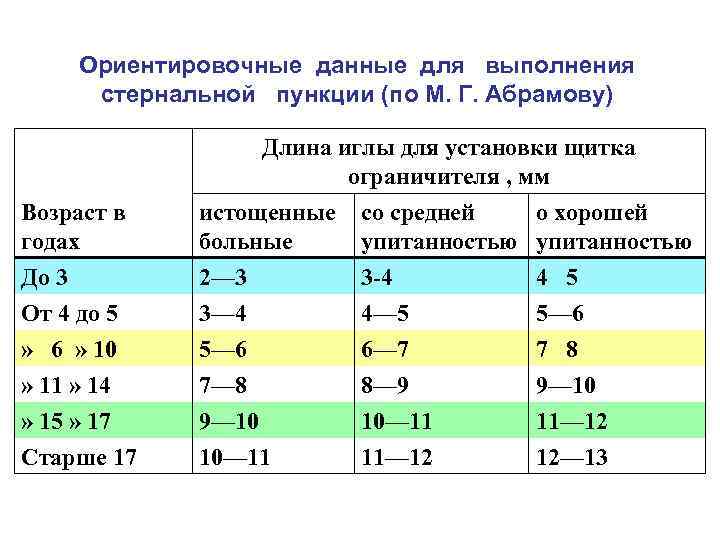
Ориентировочные данные для выполнения стернальной пункции (по М. Г. Абрамову) Длина иглы для установки щитка ограничителя , мм Возраст в годах истощенные больные со средней о хорошей упитанностью До 3 От 4 до 5 » 6 » 10 » 11 » 14 » 15 » 17 Старше 17 2— 3 3— 4 5— 6 7— 8 9— 10 10— 11 3 4 4— 5 6— 7 8— 9 10— 11 11— 12 4 5 5— 6 7 8 9— 10 11— 12 12— 13

По количеству лейкоцитов в периферической крови лейкозы, в соответствии с классификацией Дамешека, на той или иной стадии их течения можно квалифицировать как: • лейкопенические (количество лейкоцитов в периферической крови ниже нормы); • алейкемические (количество лейкоцитов в периферической крови в норме); • сублейкемические (количество лейкоцитов больше, чем в норме, но меньше, чем 100 *109/л); • лейкемические (количество лейкоцитов больше 100 *109). Это позволяет еще раз подчеркнуть, что диагноз «лейкоз» не означает присутствия лейкоцитоза во всех случаях и на всех стадиях заболевания, хотя лейкоцитоз и характерен для хронических лейкозов.

Гиперпластический синдром ПРИЧИНЫ: преимущественно гемобластозы. СИМТОМЫ: увеличение селезенки, печени, лимфоузлов; лейкозные инфильтраты в коже, легких, мозговых оболочках, слизистой желудка и кишечника.

ОСТРЫЕ ЛЕЙКОЗЫ Острые лейкозы — опухоли из кроветворных клеток (гемобластозы), первично поражающие костный мозг и в основном состоящие из бластных клеток (10— 20%). Нозологические формы острых лейкозов: миелобластный, промиелоцитарный, монобластный, лимфобластный, эритромиелоз, недифференцированный. Фазы: лейкемическая (с выходом бластов в периферическую кровь) и алейкемическая, с первичной цитопенией (лейкопеническая).
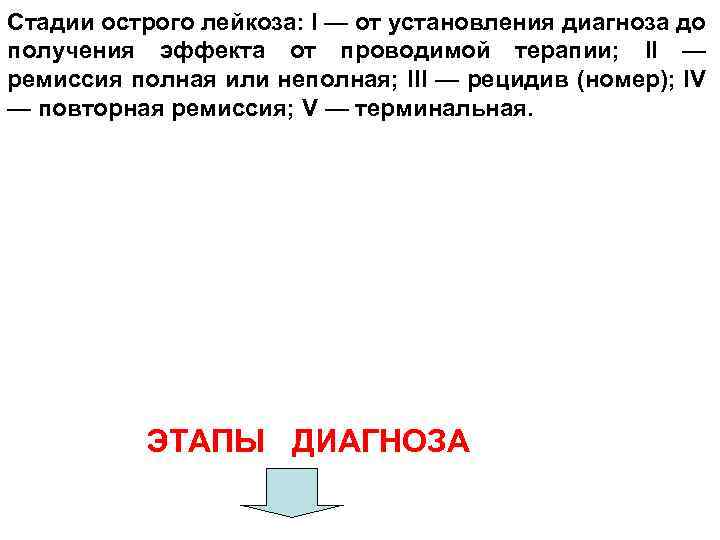
Стадии острого лейкоза: I — от установления диагноза до получения эффекта от проводимой терапии; II — ремиссия полная или неполная; III — рецидив (номер); IV — повторная ремиссия; V — терминальная. ЭТАПЫ ДИАГНОЗА

1. Обоснование общего предположения о системном заболевании крови на основании обнаружения некоторых из следующих синдромов: — анемии; — геморрагических проявлений (кровоизлияния, кровотечения, симптомы жгута, щипка, укола); — снижения иммунологической резистентности организма (инфекционно септические и язвенно некротические изменения по органам); — гиперплазии кроветворной ткани и экстрамедулярного кроветворения (увеличение лимфатических узлов, печени, селезенки, ложные инфильтраты, оссалгии). Выраженность указанных проявлений создает картину тяжелого и быстро прогрессирующего заболевания со значительным нарушением общего состояния больного.
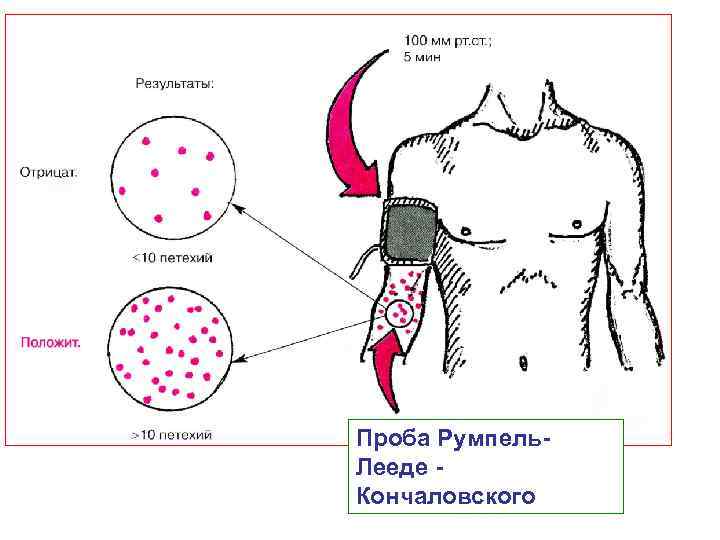
Проба Румпель Лееде Кончаловского
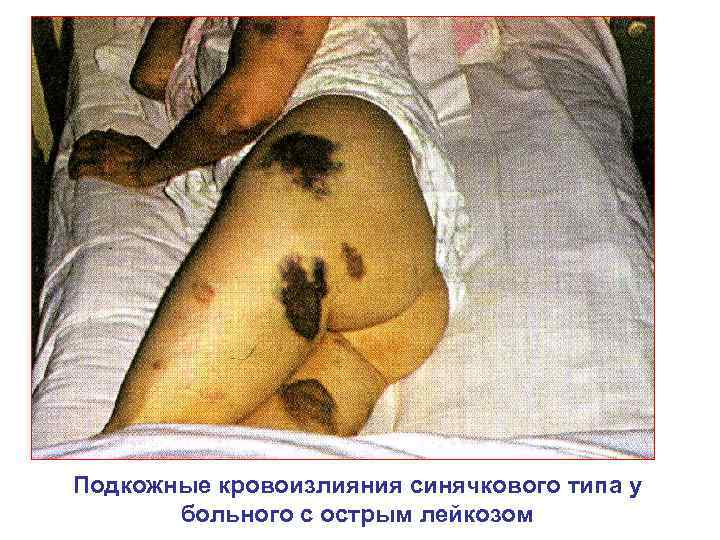
Подкожные кровоизлияния синячкового типа у больного с острым лейкозом

2. Оценка результатов гематологических исследований. В пользу острого лейкоза, в отличие хронического, свидетельствуют: — большой процент бластных форм в периферической крови или в костном мозге; — лейкемический «провал» или малое содержание созревающих клеток; — обычно (но не всегда) отсутствие или малое увеличение лимфатических узлов и органов; — выраженность геморрагического и септиконекротического процессов; — при миелобластном лейкозе — отсутствие Ph хромосомы. Наличие гиперплазии миелокариоцитов в костном мозге за счет незрелых форм отличает цитопению в периферической крови при остром лейкозе от цитопений при апластической анемии.
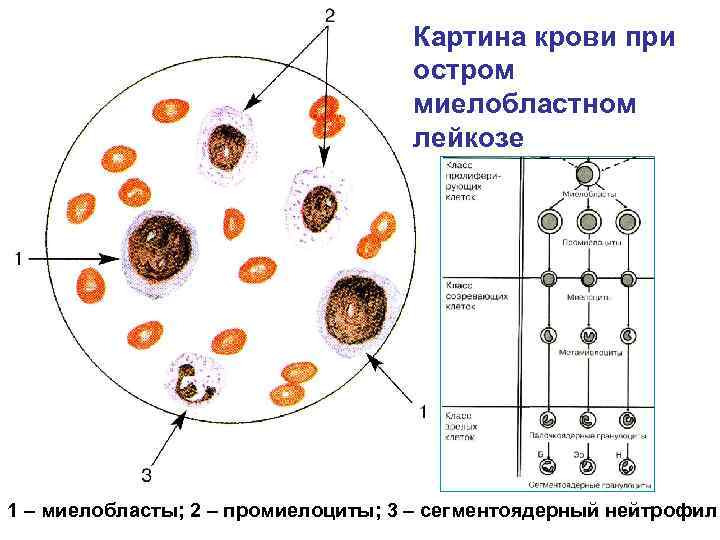
Картина крови при остром миелобластном лейкозе 1 – миелобласты; 2 – промиелоциты; 3 – сегментоядерный нейтрофил
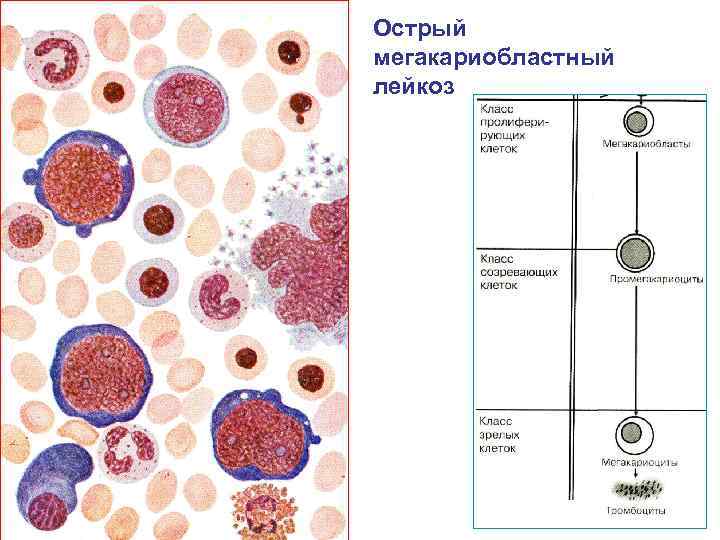
Острый мегакариобластный лейкоз
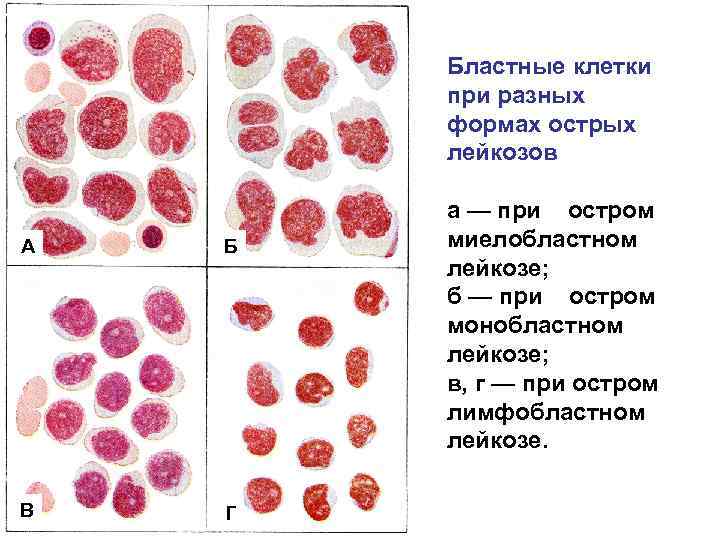
Бластные клетки при разных формах острых лейкозов А Б В Г а — при остром миелобластном лейкозе; б — при остром монобластном лейкозе; в, г — при остром лимфобластном лейкозе.
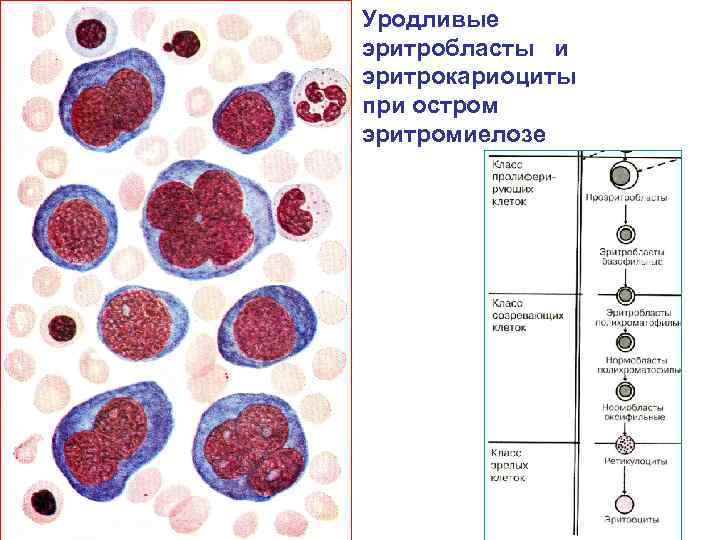
Уродливые эритробласты и эритрокариоциты при остром эритромиелозе

3. Установление нозологической формы острого лейкоза. У взрослых чаще наблюдается миелобластный или миеломно бластный лейкоз, у детей — лимфобластный. При первом чаще определяется увеличенная селезенка, проявления нейролейкемии, при втором — увеличенные лимфатические узлы и оссалгии, однако в общем клиническая картина различных форм острого лейкоза отличается мало. Главное значение имеют гематологические исследования: морфология и результаты цитохимического исследования цитоплазмы лейкозных клеток.
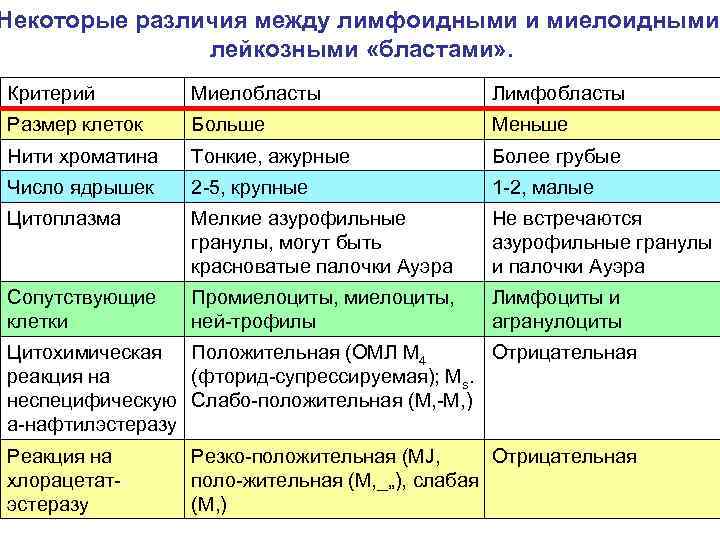
Некоторые различия между лимфоидными и миелоидными лейкозными «бластами» . Критерий Миелобласты Лимфобласты Размер клеток Больше Меньше Нити хроматина Тонкие, ажурные Более грубые Число ядрышек 2 5, крупные 1 2, малые Цитоплазма Мелкие азурофильные гранулы, могут быть красноватые палочки Ауэра Не встречаются азурофильные гранулы и палочки Ауэра Сопутствующие клетки Промиелоциты, ней трофилы Лимфоциты и агранулоциты Цитохимическая Положительная (ОМЛ М 4 Отрицательная реакция на (фторид супрессируемая); Ms. неспецифическую Слабо положительная (М, М, ) а нафтилэстеразу Реакция на хлорацетат эстеразу Резко положительная (MJ, Отрицательная поло жительная (М, _„), слабая (М, )
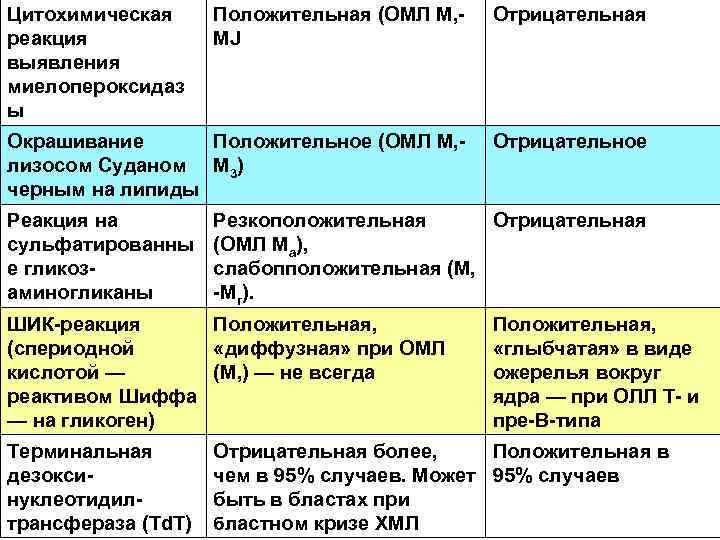
Цитохимическая реакция выявления миелопероксидаз ы Положительная (ОМЛ M, MJ Отрицательная Окрашивание Положительное (ОМЛ М, лизосом Суданом М 3) черным на липиды Отрицательное Реакция на сульфатированны е гликоз аминогликаны Резкоположительная Отрицательная (ОМЛ Ма), слабопположительная (М, Мг). ШИК реакция Положительная, (спериодной «диффузная» при ОМЛ кислотой — (М, ) — не всегда реактивом Шиффа — на гликоген) Терминальная дезокси нуклеотидил трансфераза (Td. T) Положительная, «глыбчатая» в виде ожерелья вокруг ядра — при ОЛЛ Т и пре В типа Отрицательная более, Положительная в чем в 95% случаев. Может 95% случаев быть в бластах при бластном кризе ХМЛ
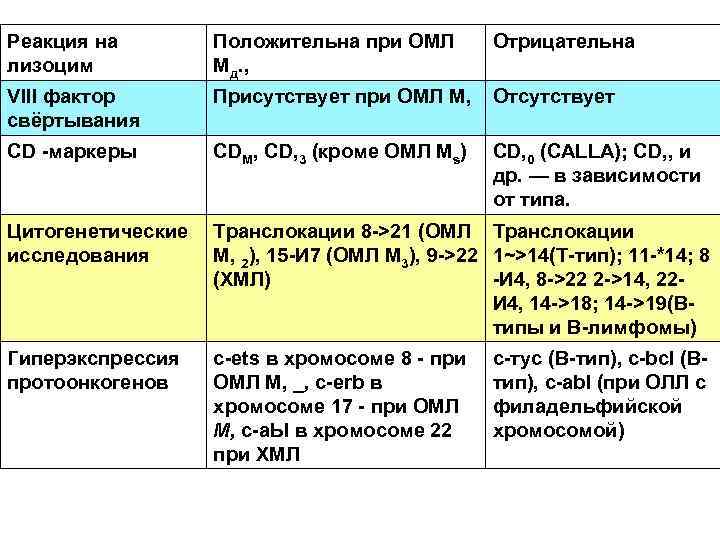
Реакция на лизоцим Положительна при ОМЛ Мд. , Отрицательна VIII фактор свёртывания Присутствует при ОМЛ М, Отсутствует CD маркеры CDM, CD, 3 (кроме ОМЛ Ms) CD, 0 (CALLA); CD, , и др. — в зависимости от типа. Цитогенетические исследования Транслокации 8 >21 (ОМЛ Транслокации М, 2), 15 И 7 (ОМЛ М 3), 9 >22 1~>14(Т тип); 11 *14; 8 (ХМЛ) И 4, 8 >22 2 >14, 22 И 4, 14 >18; 14 >19(В типы и В лимфомы) Гиперэкспрессия протоонкогенов c ets в хромосоме 8 при ОМЛ М, _, c erb в хромосоме 17 при ОМЛ М, с а. Ы в хромосоме 22 при ХМЛ с тус (В тип), c bcl (В тип), с аbl (при ОЛЛ с филадельфийской хромосомой)
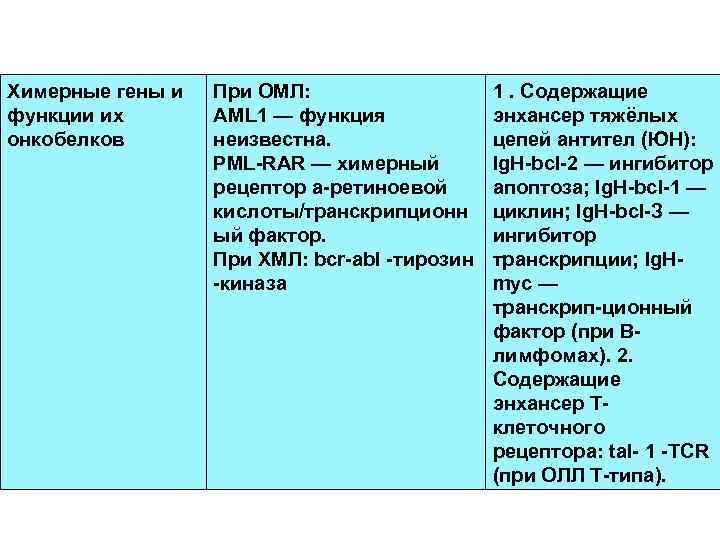
Химерные гены и функции их онкобелков При ОМЛ: AML 1 — функция неизвестна. PML RAR — химерный рецептор а ретиноевой кислоты/транскрипционн ый фактор. При ХМЛ: bcr abl тирозин киназа 1. Содержащие энхансер тяжёлых цепей антител (ЮН): lg. H bcl 2 — ингибитор апоптоза; lg. H bcl 1 — циклин; lg. H bcl З — ингибитор транскрипции; Ig. H myc — транскрип ционный фактор (при В лимфомах). 2. Содержащие энхансер Т клеточного рецептора: tal 1 TCR (при ОЛЛ Т типа).

4. Установление стадии течения острого лейкоза: — I (первая атака) — соответствует развернутой стадии заболевания, от момента установления диагноза до получения эффекта от цитостатической терапии; — II ((ремиссия) —при нормализации или существенном улучшении клинической картины и периферической крови: полная — при наличии в миелограмме не более 5% бластных клеток, неполная — не более 20%. В обоих случаях в периферической крови допускается наличие нерезкой анемии (до 100 г/л), лейкопении — до 1, 5 109/л и тромбоцитопении — до 100, 0 109/л; — III (рецидив)—костномозговой (более 5% бластных клеток в пунктате) или внекостномозговой (периферическая кровь, органы); — IV — повторная ремиссия; — V — терминальная: угнетение нормальных ростков кроветворения (цитопения), некрозы, геморрагии, резистентность к цитостатической терапии.

Основные критерии, позволяющие заподозрить диагноз ОМЛ, следующие: • анемия ( присутствует при явной клинике болезни в более, чем 90% случаев); • тромбоцитопения ( имеется у 80 90% пациентов); • склонность к тяжелым бактериальным и грибковым инфекциям, чаще капсульными микроорганизмами (имеется более, чем у половины больных). Важнейшими, хотя и не патогномоничными клиническими симптомами ОМЛ являются: • утомляемость; • одышка; • бледность; • потеря веса; • боли в костях и суставах;

• органомегалия (вследствие инфильтрации органов лейкемическими клетками); • пурпура; • лихорадка; • размягчение грудины и других костей — вследствие гиперплазии лейкемических клеток внутри костного мозга; • кровотечения и/или проявления ДВС синдрома (особенно, но не исключительно при ОМЛ М 3), являющиеся следствием как тромбоцитопении, так и секреции неопластических прокоагулянтов, особенно — промиелоцитарного тромбопластина; • инфильтрация десен и гингивит — особенно свойственны вариантам моноцитарных ОМЛ (М 4 и М, ), так клетки моноцитарной линии реагируют на хемокины и микробные хемоаттрактанты, выделяющиеся в десневых карманах;

• менингеальный синдром и поражение ЦНС, связанные с нейролейкемией — инфильтрацией бластами мозговых оболочек, внутричерепными кровоизлияниями и токсическим действием продуктов миелоидных клонов на мозг. Данные симптомы бывают при далеко зашедшем не леченом ОМЛ, особенно — разновидности ЕО, с преобладанием эозинофильных бластов, но встречаются реже, чем при ОЛЛ; • лейкостаз — синдром окклюзии сосудов в различных органах, связанный с агрегацией лейкоцитов — наблюдается при лейкемических формах ОМЛ, составляющих более 20% его случаев, и может приводить к окклюзии центральной вены сетчатки, инфаркту лёгкого или инсультам.

• гиперурикемия обнаруживается у половины больных. Возрастание образования мочевой кислоты обусловлено активным распадом пуринов нуклеиновых кислот, вследствие разрушения клеток и неэффективного гемопоэза. Гиперурикемии способствует результативная химиотерапия. Часто содержание мочевой кислоты достигает уровня, провоцирующего возникновение острой почечной недостаточности, несмотря на принятие соответствующих профилактических мер (например, введение в схему химиотерапии блокаторов образования уратов);

• для ОМЛ характерны гипонатриемия и гипокалиемия, возможно, вследствие нарушения функций почек из за высокого уровня лизоцима в крови, особенно при подтипах М 4 и. М 5. Многие симптомы ОМЛ типичны для тех или иных подвидов этого заболевания. Однако, они не носят универсального для любых случаев ОМЛ характера, например гингивита (при М 4 и М 5), диссеминированное внутрисосудистое свёртывание (МЗ), полицитемию (М 6), тромбоцитоз (М 7). При ОМЛ M 1 и М 2 нередко бывают опухолеподобные инфильтраты мягких тканей и костей, состоящие из миелоидных клеток (известные как «хлоромы» — причём, название дано из за высокого содержания миелопероксидазы, в составе которой имеется хром, придающий этим образованиям зеленоватый оттенок).

Весьма важны следующие лабораторные проявления ОМЛ: • количество белых клеток в крови сильно варьирует, но почти всегда там имеются атипические лейкозные бласты. В миелограмме они в значительном количестве представлены почти у 100% больных. В связи с этим, обычно, костный мозг богат клетками. Однако, изредка может быть гипоцеллюлярный, фиброзно измененный и даже некротический костный мозг. В таких случаях трудно подтвердить диагноз ОМЛ.

• тельца Ауэра — анормальные палочковидные формы азурофильных гранул красноватого цвета — можно видеть в цитоплазме бластов и более зрелых клеток. Когда тельца Ауэра обнаруживаются, диагностика ОМЛ облегчается. Тельца Ауэра имеются во многих клетках примерно у 10 процентов больных с ОМЛ (чаще М 2 и M 1 подвидов), но, если внимательно просмотреть стекла с мазками крови, то данную морфологическую особенность отдельных миелоидных бластов можно обнаружить почти в 40% случаев;

ХРОНИЧЕСКИЕ ЛЕЙКОЗЫ Хронические лейкозы принадлежат к опухолям, происходящим из кроветворных клеток (гемобластозы) и первично поражающим костный мозг. Основным субстратом опухоли при хронических лейкозах являются созревающие и зрелые клетки (IV и V класс). К хроническим лейкозам относятся: миелоидный, миелофиброз, лимфатический, эритремия, миеломная болезнь, болезнь Вальденстрема.

Гематологические варианты хронического лейкоза: лейкемический (обычно), суб и алейкемический, лейкопенический. Стадии: начальная, развернутая (обострения и ремиссии), терминальная, в том числе с бластными аутоиммунными кризами. Основные синдромы: анемический, геморрагический, гиперплазии кроветворной ткани и снижения иммунологической резистентности.

ЭТАПЫ ДИАГНОЗА /. Выявление у больного следующих основных синдромов, позволяющих предположить системное заболевание кроветворной ткани: — признаков анемии I стадии заболевания; — геморрагического синдрома (обычно в терминальной стадии); — признаков снижения иммунологической резистентности — инфекционно септические процессы с лихорадкой и воспалительными изменениями по органам (пневмонии, инфекции мочевых путей и др. ); — признаков гиперплазии кроветворной ткани: увеличение нескольких групп периферических и (или) висцеральных лимфатических узлов, селезенки, печени.

2. Выявление клинических особенностей пролиферативных синдромов. — лимфопролиферативный: преимущественное увеличение лимфатических узлов (безболезненные, тестоватоэластической консистенции, неспаянные, подвижные) при отсутствии или умеренном увеличении селезенки и печени; поражение кожи (кожные инфильтраты, экзема, псориаз, опоясывающий лишай); — миелопролиферативный: оссалгия, боли в левом подреберье, чувствительность при поколачивании костей, спленомегалия, обычно значительная, и менее выраженное увеличение печени; лимфатические узлы и кожа поражаются реже.
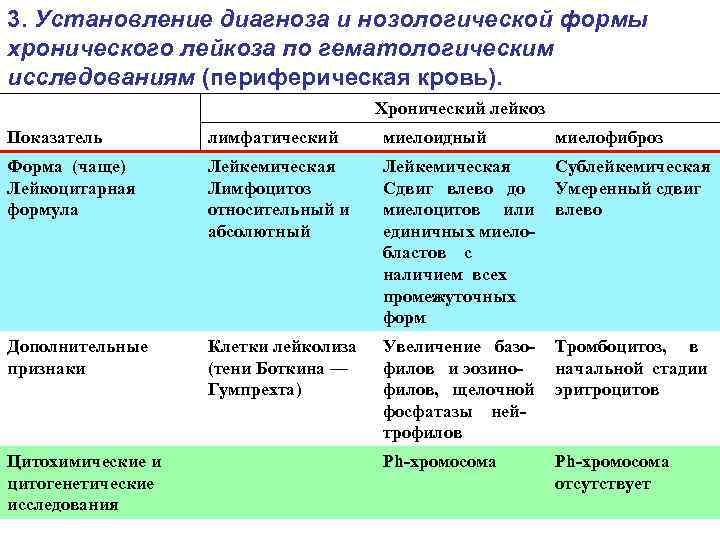
3. Установление диагноза и нозологической формы хронического лейкоза по гематологическим исследованиям (периферическая кровь). Хронический лейкоз Показатель лимфатический миелоидный миелофиброз Форма (чаще) Лейкоцитарная формула Лейкемическая Лимфоцитоз относительный и абсолютный Лейкемическая Сдвиг влево до миелоцитов или единичных миело бластов с наличием всех промежуточных форм Сублейкемическая Умеренный сдвиг влево Дополнительные признаки Клетки лейколиза (тени Боткина — Гумпрехта) Увеличение базо филов и эозино филов, щелочной фосфатазы ней трофилов Тромбоцитоз, в начальной стадии эритроцитов Ph хромосома отсутствует Цитохимические и цитогенетические исследования

Сочетание характерных гематологических и клинических (лимфо или миелопролиферативный синдром) проявлений дает возможность поставить окончательный диагноз хронического лейкоза. Для уточнения диагноза в недостаточно ясных случаях может быть проведена стернальная пункция или трепанобиопсия.

Диагностическое значение имеют: — для миелоидного хронического лейкоза — гиперплазия миелоидного ростка с увеличением промежуточных форм миелопоэза и возможной гиперплазией мегакариоцитов; — для миелофиброза — гиперплазия миелоидного, тромбоцитарного и эритроидного ростка, фиброз и остеомиелосклероз; — для лимфатического хронического лейкоза — увеличение процента зрелых лимфоцитов вплоть до полной лимфоцитарной метаплазии костного мозга.
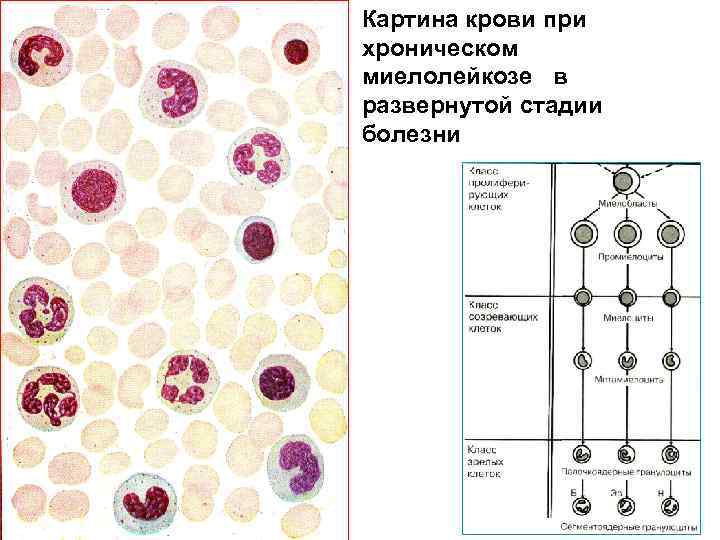
Картина крови при хроническом миелолейкозе в развернутой стадии болезни
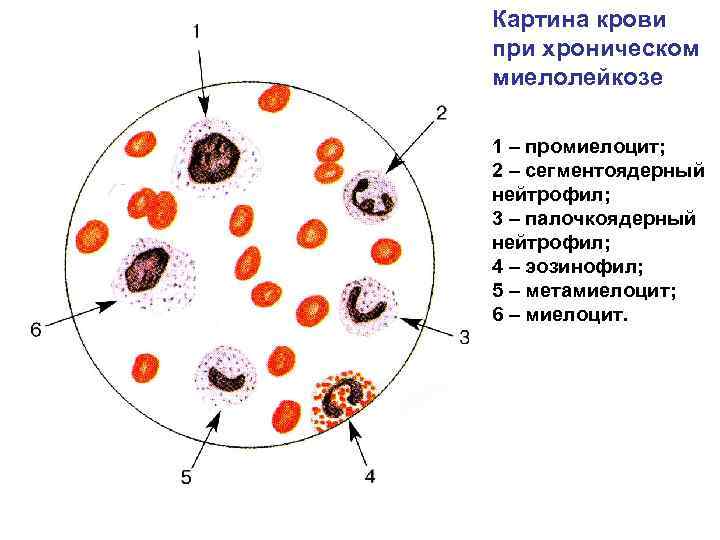
Картина крови при хроническом миелолейкозе 1 – промиелоцит; 2 – сегментоядерный нейтрофил; 3 – палочкоядерный нейтрофил; 4 – эозинофил; 5 – метамиелоцит; 6 – миелоцит.
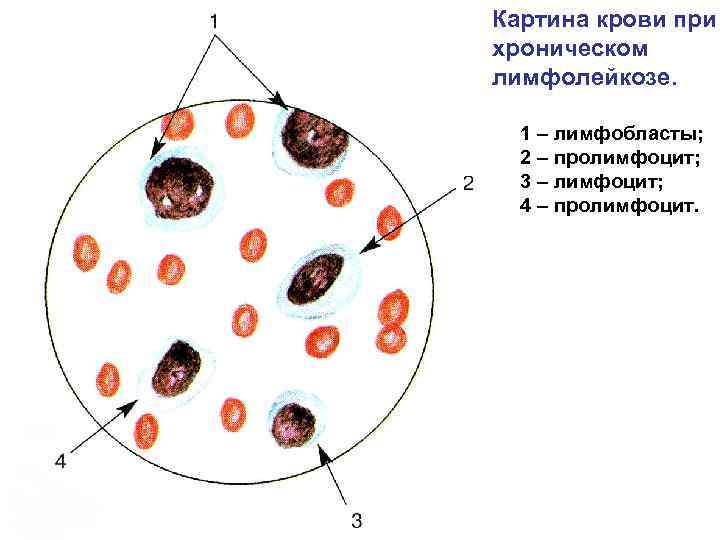
Картина крови при хроническом лимфолейкозе. 1 – лимфобласты; 2 – пролимфоцит; 3 – лимфоцит; 4 – пролимфоцит.
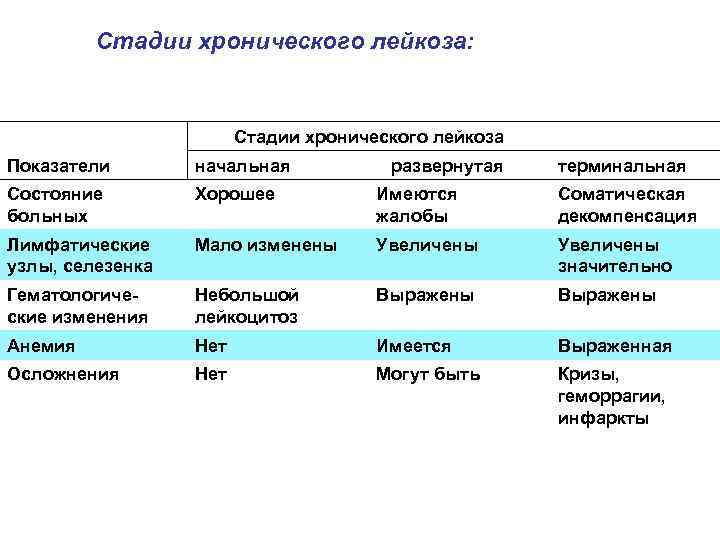
Стадии хронического лейкоза: Стадии хронического лейкоза Показатели начальная развернутая терминальная Состояние больных Хорошее Имеются жалобы Соматическая декомпенсация Лимфатические узлы, селезенка Мало изменены Увеличены значительно Гематологиче ские изменения Небольшой лейкоцитоз Выражены Анемия Нет Имеется Выраженная Осложнения Нет Могут быть Кризы, геморрагии, инфаркты

Осложнения хронического лейкоза: — при лимфатическом лейкозе наблюдаются аутоиммунный криз: слабость, лихорадка, боли или тяжесть в левом подреберье, желтуха за счет непрямого билирубина, иногда тромбоцитопения с геморрагическим синдромом; — синдромы сдавления: средостения (одышка, кашель, набухание шейных вен, отек шеи, руки); воротной вены (асцит); кишечника (непроходимость); переход в злокачественную лимфому — быстрый рост лимфатических узлов, каменистая плотность, сращение и сдавление; — бластный криз при миелоидном хроническом лейкозе напоминает острый лейкоз; — инфаркт селезенки — острые боли в левом подреберье, болезненность при пальпации, шум трения.

Критерии диагноза: пролиферативные синдромы, гиперлейкоцитоз со сдвигом влево со всеми промежуточными формами. Оформление диагноза: нозологическая форма хронического лейкоза, гематологический вариант, стадия, осложнения.

Эритремия — доброкачественная опухоль крови, относящаяся к группе хронических лейкозов. В основе эритремии лежит повышенная пролиферация всех ростков кроветворения (панмиелоз), особенно эритроидного, что сопровождается увеличением количества зрелых эритроцитов в периферической крови. Стадии эритремии: I — начальная; II — развернутая (II а — с миелоидной метаплазией селезенки и II б —без нее); III —терминальная. Основные синдромы: плеторический и миелопролиферативный.

ЭТАПЫ ДИАГНОЗА /. Выявление у больного клинических признаков плеторического синдрома: — жалоб на головные боли, головокружение, кожный зуд, боли в области сердца, конечностях; — объективных симптомов: эритроза, артериальной систоло диастолической гипертензии с признаками гипертрофии левого желудочка, тромбозов, кровоточивости.

2. Выявление у больного клинических признаков миелопролиферативного синдрома: — жалоб на потливость, повышение температуры, боли в костях, чувство тяжести в левом подреберье (за счет спленомегалии); — объективно: спленомегалия, иногда увеличение печени. 3. Лабораторные признаки миелопролиферативного синдрома: периферическая кровь — эритроцитов (более 5, 0*1012/л), лейкоцитоз (более 12, 0*109/л), тромбоцитоз (более 400, 0*109/л; панцитоз) повышение вязкости, гематокрита и объема циркулирующей крови замедление СОЭ; трепанобиопсия костного мозга (при отсутствии тромбоцитоза и спленомегалии) — трехростковая гиперплазия (панмиелоз).

Cтадии эритремии Признаки Стадия I Па Пб III Удовле творитель ное Нарушено Резко нару шено Увеличение печени, се Отсутствует лезенки или нерез кое Нерезкое Выражен ное Миелоидна я метаплазия Сосудистые заболева ния Имеются или отсут ствуют Имеются Анализ крови Эритроци тоз Панцитоз со сдвигом влево Анемия Гиперплазия костного мозга Очаговая Тотальная, миелофиб роз Субъективное состо яние Исход в лейкоз

Возможные осложнения: сосудистые (инфаркт миокарда, инсульт, тромбозы других сосудов); кровотечения; переход в лейкоз острый или хронический, миелофиброз.
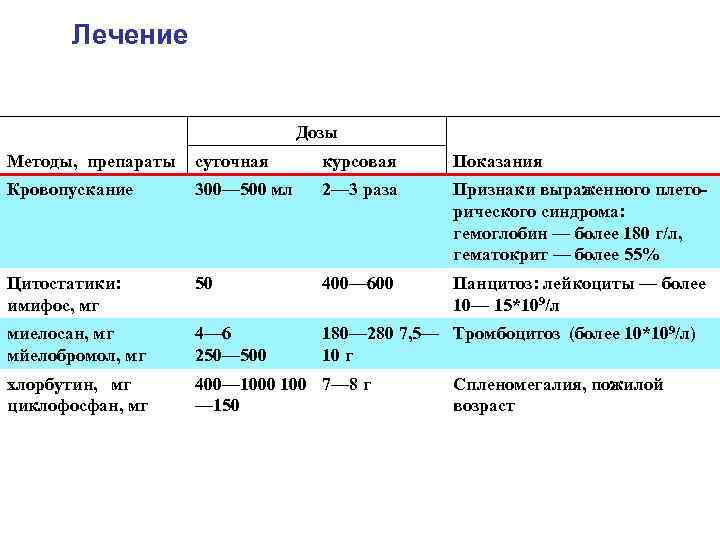
Лечение Дозы Методы, препараты суточная курсовая Показания Кровопускание 300— 500 мл 2— 3 раза Признаки выраженного плето рического синдрома: гемоглобин — более 180 г/л, гематокрит — более 55% Цитостатики: имифос, мг 50 400— 600 Панцитоз: лейкоциты — более 10— 15*109/л миелосан, мг мйелобромол, мг 4— 6 250— 500 180— 280 7, 5— Тромбоцитоз (более 10*109/л) 10 г хлорбутин, мг циклофосфан, мг 400— 1000 100 7— 8 г — 150 Спленомегалия, пожилой возраст

При проведении кровопусканий возможно, развитие гипохромной анемии с реактивным тромбоцитозом, что требует прекращения или перерыва, или перехода на цитостатики. Кровопускания (через 2 дня) могут проводиться в условиях поликлиники. При лечении цитостатиками требуется регулярный контроль (анализы крови 1 раз в 5— 7 дней). Оценка эффекта не ранее чем через 2— 3 мес. При снижении числа лейкоцитов ниже 5*109/л и тромбоцитов ниже 10*109/л лечение приостанавливают. Это лечение предпочтительнее проводить в амбулаторных условиях. При терминальной стадии лечение проводят в стационаре: при переходе в острый лейкоз (бластный криз) — как при остром миелобластном лейкозе; при переходе в хронический миелолейкоз — миелобромол, миелосан; при гиперспленизме — стероидные гормоны, местная лучевая терапия; при иммуногемолитической анемии— стероидные гормоны, спленэктомия.

МИЕЛОМНАЯ БОЛЕЗНЬ Миеломная болезнь (плазмоцитама) — парапротеинемический гемобластоз, опухоль системы В лимфоцитов, способная секретировать однородный (моноклоновый) патологический иммуноглобулин, чаще типа Ig. G. Миеломная болезнь: множественная — узловая, диффузно узловая; солитарная — костная, внекостная. Стадии: начальная, развернутая, терминальная.
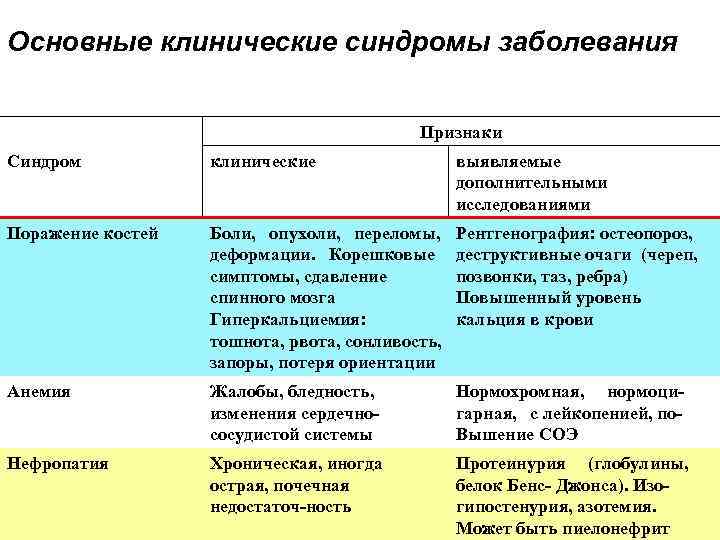
Основные клинические синдромы заболевания Признаки Синдром клинические выявляемые дополнительными исследованиями Поражение костей Боли, опухоли, переломы, деформации. Корешковые симптомы, сдавление спинного мозга Гиперкальциемия: тошнота, рвота, сонливость, запоры, потеря ориентации Рентгенография: остеопороз, деструктивные очаги (череп, позвонки, таз, ребра) Повышенный уровень кальция в крови Анемия Жалобы, бледность, изменения сердечно сосудистой системы Нормохромная, нормоци гарная, с лейкопенией, по Вышение СОЭ Нефропатия Хроническая, иногда острая, почечная недостаточ ность Протеинурия (глобулины, белок Бенс Джонса). Изо гипостенурия, азотемия. Может быть пиелонефрит
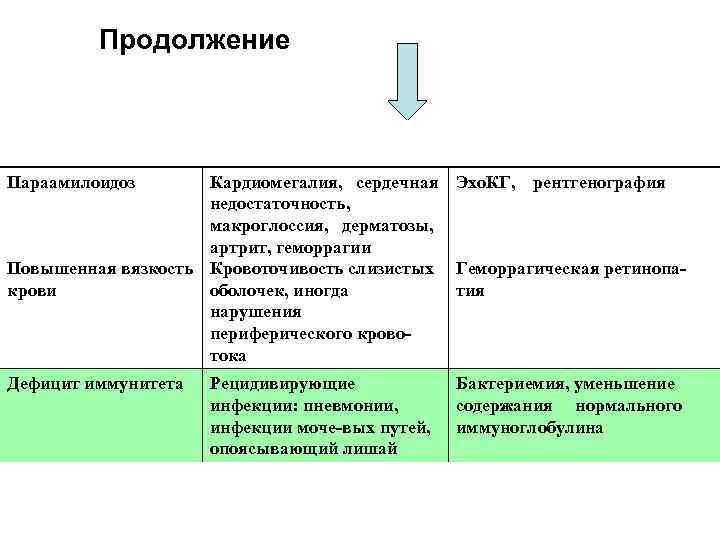
Продолжение Параамилоидоз Кардиомегалия, сердечная Эхо. КГ, рентгенография недостаточность, макроглоссия, дерматозы, артрит, геморрагии Повышенная вязкость Кровоточивость слизистых Геморрагическая ретинопа крови оболочек, иногда тия нарушения периферического крово тока Дефицит иммунитета Рецидивирующие инфекции: пневмонии, инфекции моче вых путей, опоясывающий лишай Бактериемия, уменьшение содержания нормального иммуноглобулина

Для достоверного диагноза необходимо получить морфологическое (цитологическое) подтверждение наличия опухолевого процесса плазмоклеточного характера; выявить продукт синтеза опухолевыми клетками — патологический иммуноглобулин. Следует учитывать, что при миеломе Бенс Джонса (продукция иммуноглобулинов легких цепей) общий белок крови не повышен, М градиент в крови отсутствует и выявляется только в моче.

Формы миеломной болезни: — диффузно узловая (наиболее частая) — диффузное обсеменение костного мозга и отдельные опухолевые узлы (остеопороз и дефекты); — диффузная—остеопороз, увеличение печени, селезенки. Стадии (фазы) миеломиой болезни: — начальная: относительно доброкачественная, с соматической и гематологической компенсацией, малой деструкцией костей, нерезким нарушением белкового обмена; — развернутая: быстро прогрессирующая, с разрушением костей, анемией, нарастанием содержания патологического иммуноглобулина; — терминальная: с истощением, переломами, почечной недостаточностью и другими осложнениями.
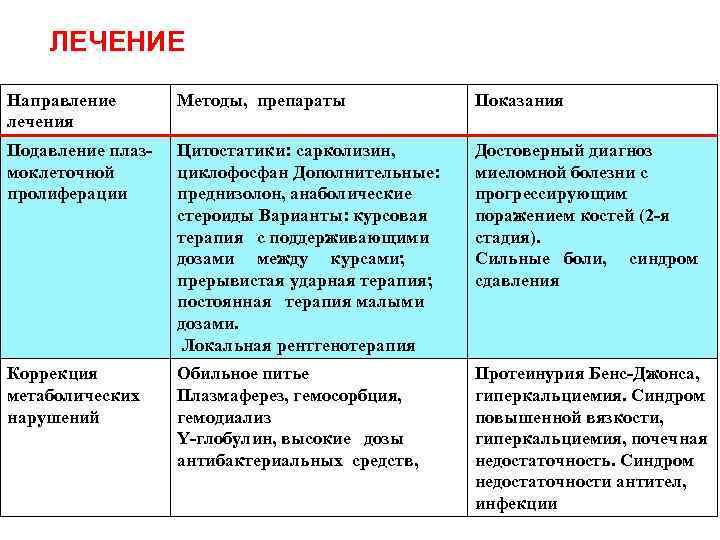
ЛЕЧЕНИЕ Направление лечения Методы, препараты Показания Подавление плаз моклеточной пролиферации Цитостатики: сарколизин, циклофосфан Дополнительные: преднизолон, анаболические стероиды Варианты: курсовая терапия с поддерживающими дозами между курсами; прерывистая ударная терапия; постоянная терапия малыми дозами. Локальная рентгенотерапия Достоверный диагноз миеломной болезни с прогрессирующим поражением костей (2 я стадия). Сильные боли, синдром сдавления Коррекция метаболических нарушений Обильное питье Плазмаферез, гемосорбция, гемодиализ Y глобулин, высокие дозы антибактериальных средств, Протеинурия Бенс Джонса, гиперкальциемия. Синдром повышенной вязкости, гиперкальциемия, почечная недостаточность. Синдром недостаточности антител, инфекции
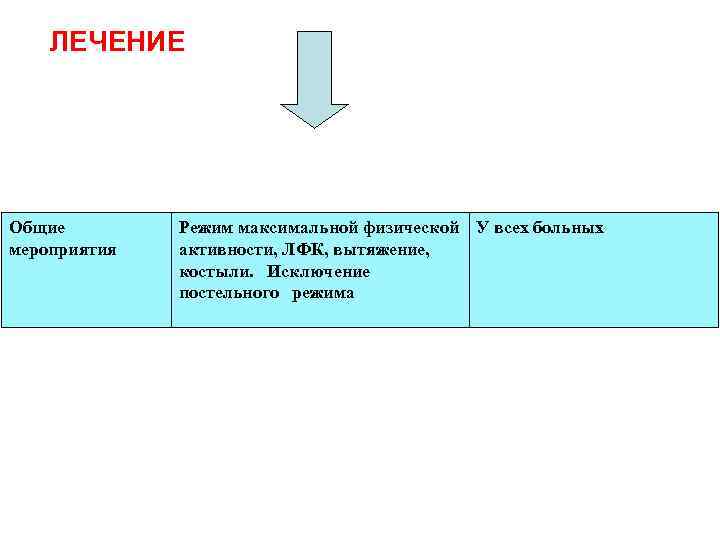
ЛЕЧЕНИЕ Общие мероприятия Режим максимальной физической У всех больных активности, ЛФК, вытяжение, костыли. Исключение постельного режима

Критерии эффективности лечения эффект лечения оценивается через 3 мес. от начала лечения: снижение уровня патологического иммуноглобулина и экскреции белка Бенс Джонса на 50%, что соответствует такому же уменьшению опухолевой массы; заживление костных дефектов (по рентгенографии); снижение кальциемии; снижение выраженности синдрома пониженной вязкости.
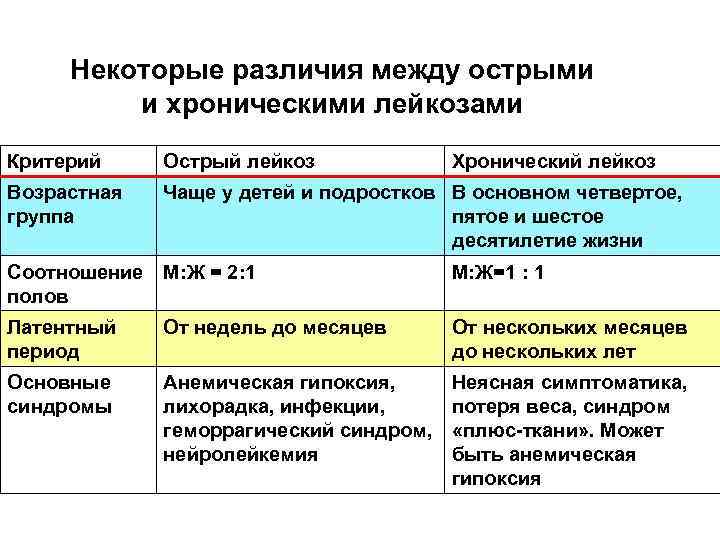
Некоторые различия между острыми и хроническими лейкозами Критерий Острый лейкоз Хронический лейкоз Возрастная группа Чаще у детей и подростков В основном четвертое, пятое и шестое десятилетие жизни Соотношение М: Ж = 2: 1 полов М: Ж=1 : 1 Латентный период От недель до месяцев От нескольких месяцев до нескольких лет Основные синдромы Анемическая гипоксия, лихорадка, инфекции, геморрагический синдром, нейролейкемия Неясная симптоматика, потеря веса, синдром «плюс ткани» . Может быть анемическая гипоксия

Органомегалия Печень, селезенка и лимфоузлы увеличены в 70 80% случаев, степень увеличения средняя При ХМЛ, практически, всегда умеренная или значительная спленомегалия. Значительное увеличение лимфоузлов при ХЛЛ Картина крови Общее количество лейкоцитов, чаще всего, лейкоцитов сильно умеренно увеличено ( 1 5 увеличено (150 250 Г/л) 30 Г/л). На «бласты» приходится от 1 0 до 90%. Анемия, тромбоцитопения. Костный мозг Угнетение эритроидных, миелоидных и мегакарио цитарных клеток, инфильтрация анормальными лейкозными властными клетками (> 30%) При ХМЛ возрастает содержание миелоидных клеток, особенно миелоцитов, метамиелоцитов, нейтрофилов. При ХЛЛ имеет место инфильтрация зрелыми
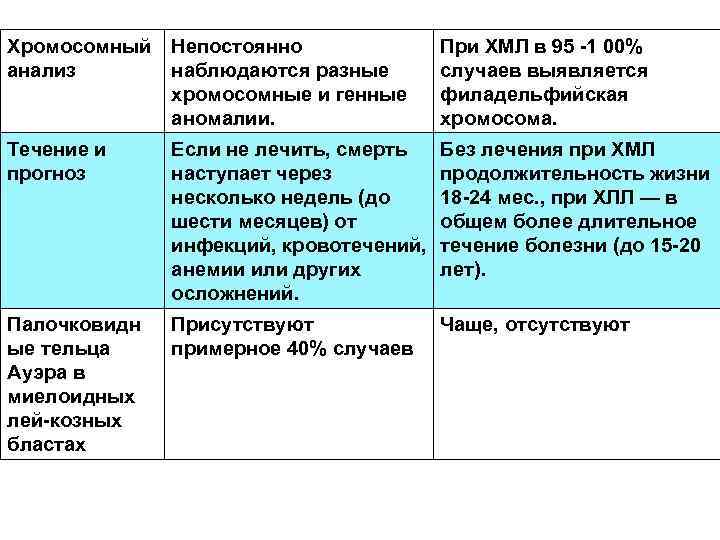
Хромосомный анализ Непостоянно наблюдаются разные хромосомные и генные аномалии. При ХМЛ в 95 1 00% случаев выявляется филадельфийская хромосома. Течение и прогноз Если не лечить, смерть наступает через несколько недель (до шести месяцев) от инфекций, кровотечений, анемии или других осложнений. Без лечения при ХМЛ продолжительность жизни 18 24 мес. , при ХЛЛ — в общем более длительное течение болезни (до 15 20 лет). Палочковидн ые тельца Ауэра в миелоидных лей козных бластах Присутствуют примерное 40% случаев Чаще, отсутствуют
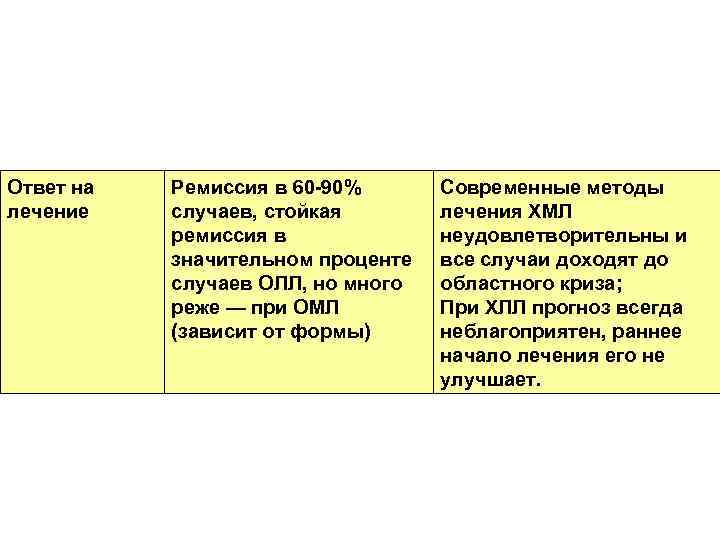
Ответ на лечение Ремиссия в 60 90% случаев, стойкая ремиссия в значительном проценте случаев ОЛЛ, но много реже — при ОМЛ (зависит от формы) Современные методы лечения ХМЛ неудовлетворительны и все случаи доходят до областного криза; При ХЛЛ прогноз всегда неблагоприятен, раннее начало лечения его не улучшает.

ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ ЛЕЙКОЗОВ 1. Подавление лейкемической пролиферации: Препараты Показания Антиметаболиты: пуриновые (6 мсркаптопурин) Острый лнмфобластный лейкоз, бластный криз при хроническом миелоидном лейкозе. Острый миелобластный и недифференцированный лейкоз. Острый лимфобластный и недифференцированный лейкоз. пиримидиновые (цитозин араби нозид) фолиевой кислоты: метотрексат (аметоптерин) Антимитотические: винкристин, винбластин Острый лимфатический лейкоз Алкилирующие хлорэтиламины: циклофосфан, допан лейкеран, дегранол Острый лимфобластный и хронический лимфатический лейкоз. Хронический лимфатический лейкоз. Антибиотики: рубомицин Острый лимфобластный и миелобластный лейкоз
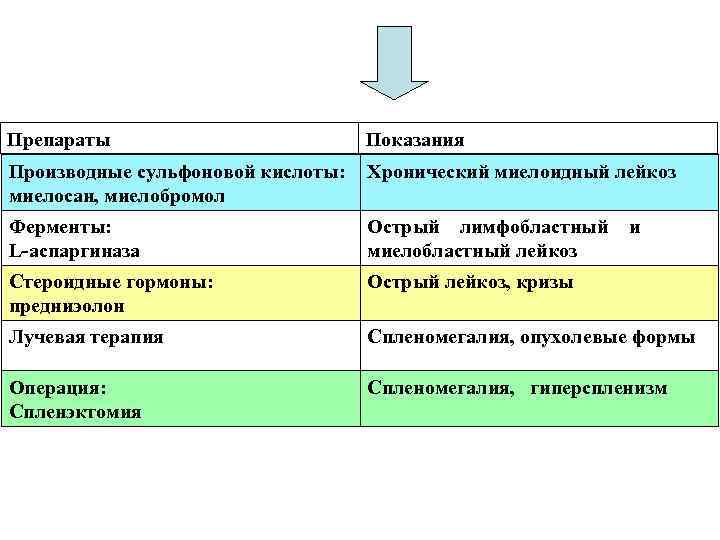
Препараты Показания Производные сульфоновой кислоты: миелосан, миелобромол Хронический миелоидный лейкоз Ферменты: L аспаргиназа Острый лимфобластный миелобластный лейкоз Стероидные гормоны: предниэолон Острый лейкоз, кризы Лучевая терапия Спленомегалия, опухолевые формы Операция: Спленэктомия Спленомегалия, гиперспленизм и

2. Лечение инфекционных осложнений: антибиотики, гамматлобулин, асептика, уход за кожей и слизистыми оболочками. 3. Борьба с анемией: переливание крови, эритроцитной массы. • витамины, препараты железа. 4. Борьба с кровотечениями: переливание свежей крови, плаз : мы, тромбоцитной массы. 5. Стимуляция иммунологической защиты в стадии индуцированной гипоплазии кроветворения: введение иммуноглобулинов, иммунокомпетентных клеток (лимфоцитов, подсадка лимфоидных органов, костного мозга). 6. Выведение из организма лейкозных клеток (цитоферез).

Тактика лечения острых лейкозов 1. Индукция полной ремиссии (особенно при лимфобластном лейкозе) с помощью интенсивных курсов полихимиотерапии в течение 4— 6 нед. до развития гипоплазии кроветворения (курсы 5— 7 дней с перерывом 10— 14 дней). Полихимиотерапия (для одновременного воздействия на разные фазы митотического процесса лейкозных клеток) осуществляется по различным программам: ВАМП — винкристин, аметоптерин, 6 меркаптопурин, преднизолон; ЦВАМП — циклофосфан + ВАМП; ЦЛАП— циклофосфан, L аспаргиназа, преднизолон; АВАМП— цитозинарабинозлд+ВАМП и др.

Дозы цитостатических препаратов уменьшаются вдвое при снижении лейкоцитов до 2, 0*109/л и тромбоцитов до 40, 0*109/л. Цитостатическая терапия отменяется при уровне лейкоцитов менее 1, 0*109/л, язвенном стоматите, диарее, тяжелой рвоте. При достижении индуцированной гипоплазии кроветворения проводятся мероприятия по борьбе с анемией, кровотечениями по профилактике и лечению инфекционных осложнений. При восстановлении количества лейкоцитов более 2, 5*109/л и тромбоцитов более 50, 0*109/л цитостатическая терапия возобновляется. При нейролейкемии — дополнительное эндолюмбалыюе введение циклофосфана. 2. Укрепление (консолидация) ремиссии путем дополнительного проведения 2— 3 курсов интенсивной химиотерапии. 3. Поддерживающая терапия в период ремиссии с помощью 3 — 6 недельных курсов монохимиотерапии в основном антиметаболитами.

Тактика лечения хронических лейкозов В I, частично во II стадии проводятся главным образом общеукрепляющие мероприятия, наблюдение, санация органов инфекции, возможна первичносдерживающая терапия (при лейкоцитозе до 50, 0*109/л, с тенденцией к нарастанию и сдвигу в лейкоцитарной формуле до миелоцитов; селезенка не увеличена или увеличена незначительно). Контрольные анализы крови не реже 1 раза в месяц.

Показания для активной курсовой цитостатической терапии: — лейкоцитоз (более 120, 0— 150, 0* 109/л); — тенденция к анемии и тромбоцитопении; — прогрессирующее увеличение лимфатических узлов и органов, синдром сдавления; — дистрофогенные расстройства (похудание и др. ). Курс лечения 2— 3 нед. до уменьшения числа лейкоцитов до 10, 0— 15, 0 *109/л. Контрольные анализы крови 1 раз в 5— 7 дней.
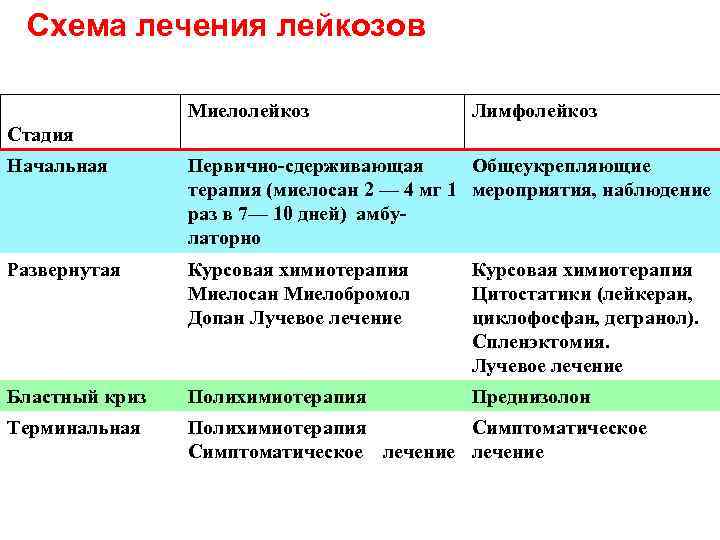
Схема лечения лейкозов Миелолейкоз Лимфолейкоз Стадия Начальная Первично сдерживающая Общеукрепляющие терапия (миелосан 2 — 4 мг 1 мероприятия, наблюдение раз в 7— 10 дней) амбу латорно Развернутая Курсовая химиотерапия Миелосан Миелобромол Допан Лучевое лечение Курсовая химиотерапия Цитостатики (лейкеран, циклофосфан, дегранол). Спленэктомия. Лучевое лечение Бластный криз Полихимиотерапия Преднизолон Терминальная Полихимиотерапия Симптоматическое лечение

В стадии ремиссии с уменьшением количества лейкоцитов до 15, 0— 20, 0*109/л с почти полной нормализацией формулы крови и размеров селезенки переходят к поддерживающей терапии с введением медикамента 1— 2 раза в неделю. При рецидиве заболевания повторяется курсовое лечение. При эритремии вначале проводится кровопускание, при неэффективности — имифос, миелобромол, миелосан, антикоагулянты, ацетилсалициловая кислота. При миеломной болезни — сарколизин, циклофосфан, преднизолон, анаболические стероиды.

ЛИМФОГРАНУЛЕМАТОЗ Лимфогранулематоз — злокачественный неопластический гемобластоз, исходящий из клона особых атипических клеток Березовского -Штернберга-Рида, которые расселяются по лимфоузлам и внутренним органам, выделяя цитокины, и провоцируя вокруг себя формирование гранулём из нормальных лейкоцитов и макрофагов, как правило — с исходом в склероз.

В 1832 г. Hodgkin описал 7 больных с поражением лимфатических узлов и селезенки. Основы гистоморфологического изучения заболевания заложили С. Я. Березовский (1890), Paltsauf (1897), Steruberg (1898) и Reed (1902). Среди опухолевых заболеваний лимфатической системы лимфогранулематоз занимает по частоте первое место (40% по данным Aisenberg).

В Японии отмечается меньшая заболеваемость лимфогранулематозом, чем в странах Европы. Негры болеют реже, чем белые. Среди больных мужчины составляют 60— 70% (Ultmann); лишь при нодулярном склерозе соотношение полов обратное (Kaplan). Лимфогранулематоз диагностируется у людей всех возрастов, включая новорожденных (Jackson, Parker). Лимфогранулематозу свойственна двугорбая возрастная кривая заболеваемости: повышение заболеваемости в возрасте старше 50 лет и подъем в возрасте 16 — 30 лет (Wiltshow).

Субстратом лимфогранулематоза считается полиморфноклеточная гранулема, образованная лимфоцитами, ретикулярными клетками, нейтрофилами и эозинофилами, плазматическими клетками, фиброзной тканью. Лимфогранулематозная ткань вначале образует отдельные мелкие узелки внутри лимфатического узла, а затем, прогрессируя, вытесняет нормальную ткань узла и стирает его рисунок (Краевский Н. А. ).
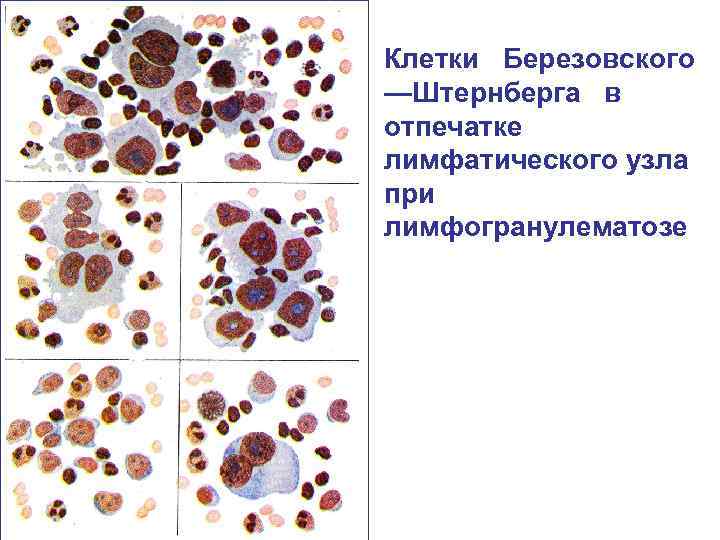
Клетки Березовского —Штернберга в отпечатке лимфатического узла при лимфогранулематозе
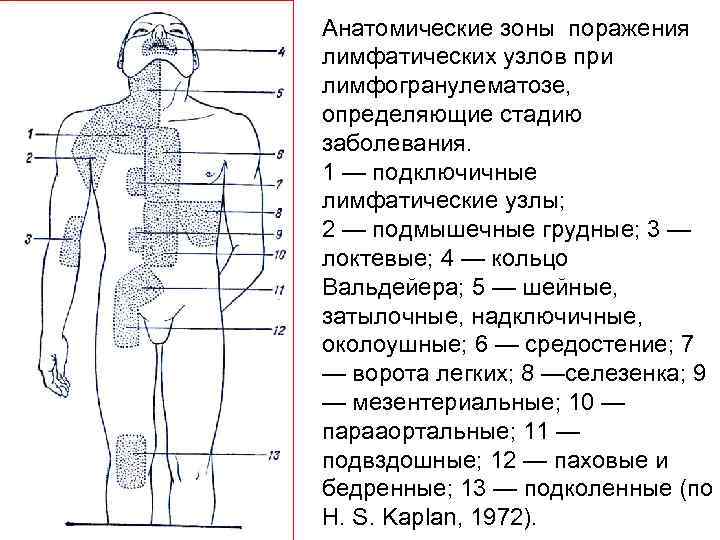
Анатомические зоны поражения лимфатических узлов при лимфогранулематозе, определяющие стадию заболевания. 1 — подключичные лимфатические узлы; 2 — подмышечные грудные; 3 — локтевые; 4 — кольцо Вальдейера; 5 — шейные, затылочные, надключичные, околоушные; 6 — средостение; 7 — ворота легких; 8 —селезенка; 9 — мезентериальные; 10 — парааортальные; 11 — подвздошные; 12 — паховые и бедренные; 13 — подколенные (по Н. S. Kaplan, 1972).

Болезнь начинается с поражения одной или двух групп смежных лимфоузлов по одну сторону от диафрагмы (1 -я или локальная стадия по классификации Энн-Эрбор, 1971 г. ). Чаще всего, это надключичные или иные поверхностные шейные лимфоузлы (70%), либо лимфоузлы средостения, причем, как правило — срединноосевой локализации (60%). Лимфаденопатия характеризуется увеличением, подвижностью и безболезненностью узлов, что затрудняет ранний диагноз.

Результатом системного действия цитокинов при ЛГМ служит развернутое проявление паранеопластического синдрома — так называемые Б-симптомы. Б симптомы включают асептическую возвратную лихорадку или, по крайней мере, необъяснимое повышение температуры, а также ночное пототделение, иногда — профузное, которое может быть единственным проявлением заболевания. У части пациентов (более 10%) отмечается генерализованный кожный зуд, иногда — с папулёзной сыпью и/или эритемой, крапивница. Изредка — это единствен ный очевидный симптом.

К группе симптомов системного действия цитокинов можно отнести утомляемость и плохое самочувствие, а также потерю веса (диагностически значимой считается потеря 10% массы тела и более за срок до полугода, не имеющая иных причин). Выраженный комплекс ухудшает прогноз. Б симптомов

В период развернутых проявлений заболевания может иметь место поражение практически всех органов и систем. Селезенка поражается весьма часто (до 80%), причем ее вовлечение в процесс в 1/3 случаев сопровож дается увеличением размеров. Явлений гиперспленизма не обнаруживается. Поражение легочной ткани: возможны очаговые и диффузные инфильтрации, иногда с распадом и образованием полостей. Накопление жидкости, близкой по характеру к транссудату, сопровождает быстрое увеличение лимфатических узлов средостения. Опухоль в лимфатических узлах средостения на поздних этапах заболевания может приобретать инфильтративный характер роста и прорастать перикард (сопровождаясь перикардитом), миокард, пищевод, трахею.

Костная система — поражаются в первую очередь позвонки, затем ребра, кости таза, грудина. Вовлечение в процесс костей проявляется болями, рентгенологическая диагностика обычно значительно запаздывает. Поражение костного мозга может проявлять себя лейкотромбоцитопенией и анемией, может протекать бессимптомно. Поражение печени благодаря большим компенсаторным возможностям этого органа обнаруживается поздно. При этом обычно увеличиваются ее размеры, обнаруживается повышение активности щелочной фосфатазы, билирубина, снижение содержания белка сыворотки. Абсолютных клинических симптомов, позволяющих отнести печеночную патологию к поражению печени лимфогранулематозом, нет.

Желудочно кишечный тракт, как правило, страдает вторично в связи со сдавлением или прорастанием из пораженных лимфатических узлов. Локализация процесса в желудке и кишечнике при лимфогранулематозе встречается редко. В последние годы, по видимому, в связи с удлинением жизни больных, стали чаще встречаться поражения центральной нервной системы, главным образом спинного мозга. Они локализуются в мозговых оболочках и дают картину серьезных неврологических расстройств вплоть до поперечного паралича. Весьма часты разнообразные изменения кожи: расчесы, аллергические проявления, ангидроз, реже — специфическое поражение.
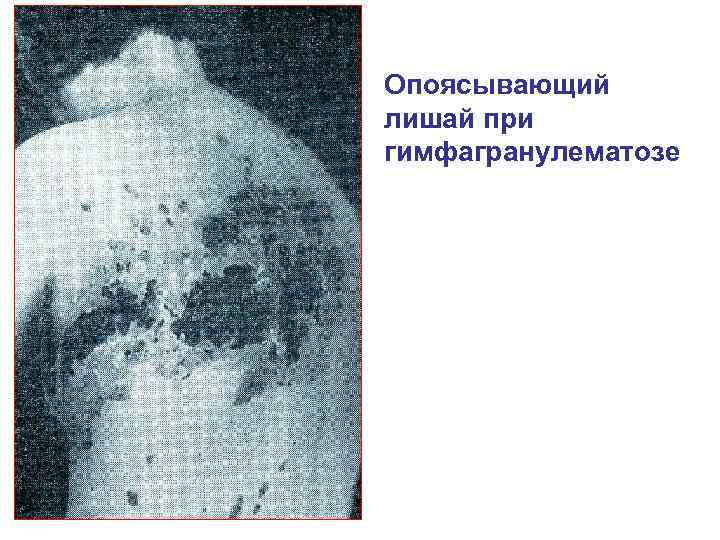
Опоясывающий лишай при гимфагранулематозе

Характер лихорадки при лимфогранулематозе исключительно многообразен. Патогномоничного для этой болезни типа лихорадки нет, хотя при подостром течении и в терминальных стадиях заболевания часто наблюдается волнообразное повышение температуры с постепенно укорачивающимися интервалами между волнами. Довольно часто встречаются ежедневные кратковременные подъемы температуры. Хотя эти подъемы начинаются с ознобов, а заканчиваются проливными потами, они обычно легко переносятся больными.

Повышение потливости в той или иной степени обычно отмечается всеми больными. Проливные ночные поты сопровождают периоды лихорадки и служат проявлением тяжелого течения болезни.

Кожный зуд сопутствует лимфогранулематозу примерно у 25— 35% больных. Степень его выраженности весьма различна: от умеренного зуда в областях увеличенных лимфатических узлов до генерализованного дерматита с расчесами всего тела, выпадением волос. Такой зуд очень мучителен для больного, лишает его сна, аппетита, приводит к психическим расстройствам. Похудание сопровождает тяжелые обострения заболевания и терминальные этапы его развития (кахектическая стадия).

Специфических для лимфогранулематоза изменений со стороны периферической крови не существует. Умеренный нейтрофильный лейкоцитоз отмечается у половины больных. На поздних этапах, как правило, наблюдается лимфопения. У 0, 5— 3% больных лимфогранулематозом выявляется высокая эозинофилия (до 80%), у 10— 15% обострения сопровождаются повышением числа тромбоцитов (до 60*104 в 1 мкл).

Анемия, лейкопения, тромбоцитопения с геморрагическим диатезом нередки на поздних стадиях развития болезни и чаще всего являются следствием интенсивной лучевой и химиотерапии. Увеличение СОЭ — неспецифический симптом при лимфогранулематозе, тем не менее достаточно четко отражающий активность процесса (за исключением терминального периода). Увеличение СОЭ ассоциирует с повышением содержания церулоплазмина, гаптоглобина и фибриногена.

Миелограмма у больных лимфогранулематозом, как правило, не имеет существенных отклонений от нормы, трепанобиопсия костного мозга только в 20% случаев обнаруживает характерную морфологическую картину лимфогранулематоза.

В основу современной клинической классификации легла характерная особенность лимфогранулематоза — его постепенное распространение из очага первичной локализации на соседние участки лимфатической ткани. Классификация была принята на международных симпозиумах 1965 г. в Париже и Нью Йорке; она делит лимфогранулематоз по его распространенности на 4 стадии.

Стадия I (локальная)—поражение лимфатических узлов одной или двух смежных областей. Стадия II (регионарная)—поражение двух или более групп лимфатических узлов, расположенных по одну сторону диафрагмы (поражение кольца Вальдейера или селезенки приравнивается к поражению лимфатических узлов). Стадия III (генерализованная) — поражение любых групп лимфатических узлов, расположенных по обе стороны от диа фрагмы. Стадия IV (диссеминированная) — вовлечение в

Современная терапия, соответствующая стадии и форме болезни, гарантирует, что больной с любой формой ЛГМ имеет не менее, чем 70% шансов на стойкую ремиссию, продолжительностью 5 лет и дольше.
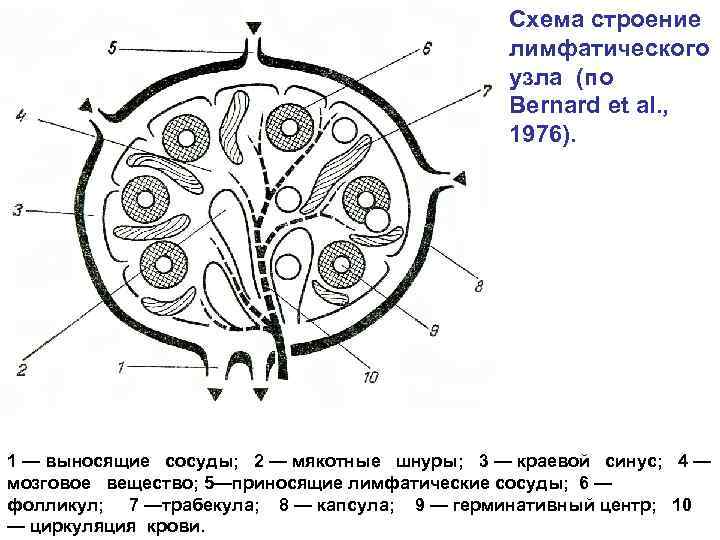
Схема строение лимфатического узла (по Bernard et al. , 1976). 1 — выносящие сосуды; 2 — мякотные шнуры; 3 — краевой синус; 4 — мозговое вещество; 5—приносящие лимфатические сосуды; 6 — фолликул; 7 —трабекула; 8 — капсула; 9 — герминативный центр; 10 — циркуляция крови.
Лейкозы лекция Коротько.ppt