ПВБ - Лекция 30-31. Гематология.ppt
- Количество слайдов: 100

Гематология

Жалобы o o В связи с многочисленными функциями систем крови и гемостаза жалобы гематологических больных отличаются большим разнообразием. Они условно делятся на общепатологические и локализованные, т. е. обусловленные поражением одного или нескольких внутренних органов, и отличаются отсутствием специфических признаков.

Основные синдромы при заболеваниях системы крови l 1) анемический, l 2) язвенно-некротический, l 3) геморрагический, l 4) лимфаденопатический, l 5) лихорадочный, l 6) интоксикационный, l 7) остеоартропатический, l 8) иммунодефицитный.

Жалобы, свидетельствующие об анемическом синдроме n n n n упорные головные боли, головокружение и шум в ушах, одышка, ощущение «нехватки воздуха» , сердцебиение, реже боли в области сердца, обморочные состояния, мелькание «мушек» перед глазами, повышенная раздражительность и ослабление памяти, быстрая утомляемость и снижение работоспособности.

Патофизиология v. Жалобы обусловлены гипогемоглобинемией с развитием гипоксии клеток и нарушением тканевого метаболизма. v. Недостаток кислорода при анемии приводит в действие ряд приспособительных механизмов, в первую очередь со стороны органов дыхания и кровообращения. v. Необходимость в дополнительных механизмах особенно выражена при малейшем физическом напряжении больного, и зачастую это является основным предметом его жалоб.

Анемический синдром • проявляется бледностью кожных покровов и слизистых оболочек. • В зависимости от формы анемии эта бледность имеет алебастровый или зеленоватый оттенок (хлороз) — при железодефицитных анемиях или сочетается с истеричностью (желтухой) при гемолитических анемиях. • У больных с анемическим синдромом можно обнаружить учащение дыхания и пульса

Клиника n n Расширение границ сердечной тупости, систолический шум над всеми точками аускультации сердца и шум «волчка» над крупными венами (вследствие ускорения кровообращения и уменьшения вязкости крови в связи с эритроцитопенией), умеренное понижение артериального давления, пастозность нижних конечностей. Клинические проявления анемического синдрома в каждом случае зависят от степени и скорости развития гемоглобинемии и эритроцитопении.

Жалобы, свидетельствующие о язвеннонекротическом синдроме l l l боли в горле, слюнотечение, нарушение глотания при язвенно-некротических процессах в полости рта и зева; вздутие живота, схваткообразные боли в животе, жидкий кашицеобразный стул при язвеннонекротической энтеропатии и др. Язвенно-некротические поражения слизистых оболочек ротовой полости (стоматит), глотки (ангина), пищевода (эзофагит), кишечника (энтеропатия) часто возникают при резком снижении (менее 0, 75*10 9/л) или полном исчезновении гранулоцитов из крови, а также при наличии выраженной лейкозной инфильтрации (лейкозного разрастания) в слизистых оболочках полости рта и желудочно-кишечного тракта

Проявления § Прямым подтверждением язвенно-некротического синдрома являются афтозный стоматит и некротическая ангина, которые можно легко обнаружить при осмотре ротовой полости больного. Кроме того, о нем косвенно свидетельствует лейкозная инфильтрация слизистой полости рта, проявляющаяся набуханием десен и увеличением миндалин. § При наличии очагов некроза в слизистой оболочке желудка и кишечника возникают симптомы раздражения брюшины, мышечной защиты, резкой локальной болезненности при пальпации живота и др.

Жалобы, свидетельствующие о геморрагическом синдроме: • кровоизлияния в кожу и подкожную клетчатку, мышцы, суставы и др. , • кровоизлияния на месте уколов и вливаний; • кровотечения: носовые, из десен, маточные, кишечные, легочные и пр.

Причины геморрагического синдрома у гематологических больных • тромбоцитопения и функциональная неполноценность тромбоцитов, • повышенная проницаемость сосудистой стенки, • повышенная фибринолитическая активность крови, • внутрисосудистое свертывание крови с повышенным потреблением фибриногена и тромбоцитов (коагулопатия потребления)

Признаки геморрагического синдрома • кровотечение из носа, десен, легких и др. , а также подтверждающие их признаки — запекшаяся кровь у носовых ходов, на губах, на одежде, тампонированный нос и т. д. • На коже и слизистых оболочках можно обнаружить различные геморрагические явления в виде петехиальной сыпи, кровоподтеков всех размеров и стадий резорбции — от свежих до рассосавшихся. • Петехиальные кожные высыпания нередко сходны с аллергической сыпью. Последняя при надавливании на нее часовым стеклом или стеклянным шпателем становится малозаметной или вовсе исчезает. • Геморрагическая кожная сыпь при надавливании на нее стеклянным шпателем остается без изменения.

Жалобы, свидетельствующие о лимфаденопатическом синдроме • изменение конфигурации шеи, подмышечной, паховой и других областей из-за увеличения лимфатических узлов; • явления раздражения и компрессии увеличенными лимфоузлами. • При увеличении лимфатических узлов средостения больные могут жаловаться на сухой упорный кашель и одышку при нагрузке. • Если увеличиваются мезентериальные и забрюшинные лимфоузлы, то больные нередко жалуются на чувство полноты в животе, вздутие живота, метеоризм, неустойчивый стул 1 — 2 раза в сутки и т. п.

Лимфаденопатия • является симптомом многих гематологических заболеваний. • Наличие выраженной лимфаденопатии заставляет произвести тщательное пальпаторное исследование лимфоузлов, а также сделать их биопсию с последующим анализом лимфаденограммы. • Значительное увеличение подчелюстных, шейных, подмышечных и паховых лимфоузлов нередко вызывает изменение конфигурации (сглаживание, выбухание, обезображивание и т. п. ) тела в области их расположения. • При заболеваниях системы крови лимфатические узлы чаще плотные, безболезненные, они медленно, но неуклонно увеличиваются в размерах.

Проявления • Для лимфаденопатии воспалительного происхождения характерна болезненность увеличенных лимфатических узлов, образование свища, явления общей интоксикации (лихорадка, ознобы, нейтрофильный лейкоцитоз и др. ), исчезновение признаков лимфаденита по мере стихания воспалительного процесса. • Опухолевое увеличение лимфоузлов может вызвать компрессионные синдромы — сдавление бронха, верхней полой вены, желчного протока и др. • При разрастании лимфоузлов средостения можно обнаружить у больного стойкую одышку, цианоз, отек лица и шеи (воротник Стокса).

Клинические проявления • Увеличение мезентериальных или забрюшинных лимфоузлов вызывает развитие асцита и непроходимости кишечника; • при сдавлении общего желчного протока лимфоузлами в воротах печени развивается желтуха; • при локализации пораженных лимфоузлов вблизи позвоночника появляются корешковые симптомы и даже параплегии в результате проникновения опухолевого процесса в позвонки и сдавления спинного мозга.

Пальпация лимфоузлов • Начинаем пальпацию с подчелюстных лимфоузлов при легком сгибании в шейном отделе позвоночника, приведении подбородка. Затем следует ощупывание задних шейных, передних шейных, затылочных, надключичных, подмышечных, кубитальных, паховых желез. • Пальпировать нужно, прижимая узел к какому-то более плотному образованию (костному выступу), круговыми, нащупывающими движениями, оценивая размер, форму, консистенцию, болезненность, подвижность их, сращение между собой, состояние кожи над лимфоузлом. • Особенности состояния лимфоузлов при заболеваниях крови: множественность и системность, прогрессирующее увеличение, безболезненность, отсутствие спаянности с кожей, полостных нагноений, свищей

Особенности состояния лимфоузлов при заболеваниях крови • • множественность и системность, прогрессирующее увеличение, безболезненность, отсутствие спаянности с кожей, полостных нагноений, свищей • у здорового человека могут пальпироваться единичные мелкие подчелюстные, паховые и подмышечные лимфоузлы как признак перенесенной, либо дремлющей региональной инфекции.

Жалобы на упорную лихорадку o В одних случаях повышение температуры, которое часто сочетается с потливостью, может быть обусловлено пирогенным действием продуктов массового распада эритроцитов, лейкоцитов и других форменных элементов крови. o В других случаях оно является следствием язвенно-некротических процессов и присоединения вторичной инфекции

Жалобы, свидетельствующие об интоксикационном синдроме нарастающая слабость, потливость, анорексия, похудание, кожный зуд Общая слабость отмечается практически у всех гематологических больных в развернутой стадии заболевания. Она обусловлена либо циркуляторной гипоксией при анемиях, либо интоксикацией при лейкозах. Больные при этом также жалуются на потливость, одышку при физической нагрузке, сердцебиение и обморочные состояния. Пожилые люди могут реагировать на умеренное снижение гемоглобина сердечной недостаточностью.

Особенности клинических симптомов • Потливость у гематологических больных чаще отмечается в дневное время, тогда как при хронических воспалительных процессах она обычно возникает ночью. • Похудание вплоть до кахексии особенно выражено при хронических лейкозах и злокачественных лимфомах (например, лимфогранулематозе)

Кожный зуд • обусловлен интоксикацией и распадом клеток в капиллярах дермы с высвобождением гистаминоподобных веществ, повышенным уровнем базофилов (например, при лимфагрануломатозе, хроническом миелолейкозе), • При эритремии вызывается нарушением микроциркуляции в коже, мелкими тромбами вследствие повышенной вязкости крови, гипертромбоцитозом. • Иногда зуд сочетается с болями в кончиках пальцев рук и ног. • Вначале кожный зуд возникает после бани или приема ванны, затем становится постоянным и мучительным.

Жалобы, свидетельствующие об остеоартропатическом синдроме: n боли в костях (оссалгии), n боли в суставах (артралгии), n припухлость, гиперемия и нарушение функции суставов (артропатия). n Оссалгии нередко наблюдаются при миеломной болезни и локализуются обычно в позвонках, ребрах, подвздошных костях, грудине, реже в трубчатых костях и черепе. n Эта боли бывают спонтанными. Они хорошо выявляются при давлении на кость или легком поколачивании по ней. n Могут быть корешковые боли, обусловленные прорастанием нервных стволов лейкозной опухолевой тканью (например, при лимфогранулематозе, миеломной болезни).

Артралгии (боли в суставах) n При различных заболеваниях системы крови вызываются токсикозом и иммунными нарушениями. n Подчас артралгия бывает вначале единственным симптомом гемолитической анемии, острого лейкоза, лимфогранулематоза и др. n При длительных упорных артралгиях неясного происхождения нужно исследовать костный мозг.

Артропатия n нередко встречается при гемофилиях и гемобластозах. n Гемофилическая артропатия — поражение суставов в результате кровоизлияния в полость сустава. n Гемобласпозная артропатия обусловлена воспалением сустава и деструкцией его костных структур. Больные при этом жалуются на боли в суставах различной интенсивности, их припухлость и гиперемию, нарушение функции сустава различной степени.

Объективизация остеоартропатического синдрома o o o o пальпаторная болезненность в области пораженной кости (например, при миеломной болезни) дисфункция суставов (при артралгии) обнаружение других симптомов поражения опорно-двигательного аппарата. анкилозированные, деформированные, увеличенные в размерах суставы характерны для гемофилии, что объясняется повторными кровоизлияниями в них. У гематологических больных могут быть ревматоидоподобные артриты чаще крупных периферических суставов (коленные, плечевые, локтевые), реже — мелких, в том числе кистевых. Поражение суставов обычно несимметричное. Суставы припухшие, болезненны при движениях и пальпации, объем движений в них ограничен.

Гипертрофическая остеоартропатия • плотный отек и тугоподвижность пальцев; • рецидивирующий нетяжелый синовит с заметной припухлостью, гиперемией и гипертермией кожи лучезапястных, локтевых, пястно-фаланговых, коленных и голеностопных суставов; • периостит длинных костей. ü На ранней стадии гипертрофическая остеоартропатия может проявляться «пальцами Гиппократа» , т. е. пальцами в виде «барабанных палочек» с ногтями в форме «часовых стекол» . ü На поздней стадии могут развиться фиброзные контрактуры.

Жалобы, свидетельствующие о иммунодефицитном синдроме l l l частые простудные заболевания, различные осложнения инфекционной природы. В связи со снижением противоинфекционного иммунитета у больных гемобластозами учащаются пневмонии, бронхиты, пиодермия, пиелонефрит и другие инфекционновоспалительные процессы. Из-за дефектности иммунной системы могут вырабатываться антитела против нормальных клеток организма (эритроцитов, тромбоцитов, почечного эпителия) и возникать аутоиммунные осложнения — гемолиз, тромбоцитопения, агранулоцитоз, гломерулонефрит и др.

Сплено- и гепатомегалия n n Приводят к видимому на глаз увеличению живота, что особенно характерно для некоторых вариантов хронического лейкоза (хронический миелолейкоз, лимфолейкоз и др. ). Увеличение печени у гематологических больных возникает чаще всего вследствие ее острой дистрофии или токсико-аллер-гического гепатита при острых лейкозах, разрастании в ней лейкозной ткани (миелоидной, грануломатозной и др. ) при хронических лейкозах.

Патофизиология и клиника • Увеличение селезенки у гематологических больных является результатом реактивного увеличения ее при интенсивном кроверазрушении (например, при гемолитической анемии); • опухолевого роста в ней (например, при лейкозах, лимфогранулематозе и др. ), • инфекционного осложнения (например, при сепсисе). • У гематологических больных увеличенные печень и селезенка при пальпации обычно гладкие, плотноватые, умеренно болезненные или даже безболезненные. • При злокачественных новообразованиях, циррозе печени, эхинококке и др. эти органы часто бугристые и очень плотные.

Анамнез жизни • Этническое происхождение • Для исключения лекарственного поражения систем крови и гемостаза следует просить каждого больного перечислить все лекарства, которые он получал в последние 3 — 4 недели. При этом необходимо уточнять названия и курсовые дозы этих лекарств. • Большое значение в диагностике наследственных анемий имеют указания больного или его родственников на отставание в физическом развитии. • Ддля наследственных анемий характерны изменения скелета — башенный череп, уплощенная переносица, испорченные зубы и др.

Клиническая интерпретация анамнеза n n Длительные заболевания желудочно-кишечного тракта и печени обусловливают возникновение железодефицитной и В 12 -фолиево-дефицитной анемий. Вредные привычки (употребление алкоголя, курение, наркомания) способствуют прогрессированию различных хронических заболеваний, которые, в свою очередь, могут быть причиной анемий и геморрагических диатезов. Необходимо выяснить качество питания больного. Неполноценная, несбалансированная пища с недостаточным содержанием минералов и витаминов также является фактором риска железодефицитной и B 12 -фолиеводефицитной анемий. Профессия и характер работы пациента позволят своевременно обнаружить контакт больного с ионизирующим излучением, химическими мутагенами — солями ртути, соединениями свинца, фосфора и др.

Физиология крови • Юные, палочкоядерные, сегментоядерные нейтрофилы не способны к делению, находятся 5 -7 дней в костном мозге, составляя резерв гемопоэза и затем поступают в периферическую кровь. • Продолжительность жизни зрелых гранулоцитов в крови 4 -10 часов. • В периферическую кровь поступает небольшая часть ретикулоцитов. • Продолжительность жизни зрелого эритроцита составляет 80 -120 дней. • Продолжительность жизни тромбоцитов - 8 -9 суток.

Лабораторная диагностика § достаточно информативным бывает морфологическое исследование периферической крови, которое называется общим клиническим исследованием и включает: § определение количества эритроцитов, § содержание гемоглобина, цветового показателя, § числа лейкоцитов, § подсчет лейкоцитарной формулы, § тромбоцитов § определение скорости оседания эритроцитов.

Исследование эритроцитов ¡ ¡ Предшественники эритроцитов – ретикулоциты — составляют от 2 до 12 промилле и свидетельствуют о регенераторных возможностях эритропоэза. Кроме подсчета количества эритроцитов проводят их качественный анализ. Выделяют анизоцитоз, микроцитоз, макроцитоз, мегалоцитоз и пойкилоцитоз эритроцитов. Цветовой показатель отражает относительное содержание гемоглобина и эритроцитах и равен 0, 85 -1, 05.

По интенсивности окраски и величине цветового показателя различают: l l Нормохромию — состояние, при котором интенсивность окраски эритроцитов (и содержание в нем гемоглобина) нормальная. Гипохромию — состояние, при котором уменьшается интенсивность окраски эритроцитов и снижение цветового показателя, в большинстве случаев свидетельствует об уменьшении концентрации гемоглобина в эритроците. Гипохромия чаще всего сопровождает микроцитоз. Гиперхромию — состояние, при котором отмечается увеличение интенсивности окраски эритроцитов и цветового показателя, что указывает на повышение насыщенности эритроцитов гемоглобином. Гиперхромия часто сочетается с макроцитозом и появлением в периферической крови мегалоцитов и мегалобластов. Определение гематокрита (объем эритроцитов в цельной крови) производят центрифугированием.

Эритроцитометрия методика, которая позволяет не только определить средний диаметр эритроцита, но и представить количество эритроцитов с данным диаметром в процентах. Ранее для этого измеряли диаметр эритроцита в окрашенном мазке крови с помощью окуляра микроскопа. В настоящее время эритроцитометрию проводят автоматически. l Результаты представляют в виде эритроцитометрической кривой (кривая Прайс. Джонса). На оси абсцисс откладывают диаметр эритроцита в микронах, на оси ординат — количество эритроцитов l В норме диаметр эритроцитов колеблется от 5, 5 до 8, 8 мкм (в среднем 7, 2 мкм). l

Для оценки величины эритроцита и их насыщения Hb определяют несколько показателей n Средний объем эритроцита (англ. MCV – mean corpuscular volume) - высчитывается но величине гематокрита, деленной на количество эритроцитов в 1 мкл крови и умноженной на 10. n n n Средняя концентрация гемоглобина в эритроцитах (англ. MCHC – mean corpuscular hemoglobin concentration) определяется отношением гемоглобина в граммах к величине гематокрита, умноженным на 100. Отражает степень насыщения эритроцитов гемоглобином. Снижение показателя ниже 32 % говорит об абсолютной гипохромии, повышение более 38 % указывает на гиперхромию.

Терминология • Увеличение числа эритроцитов в единице объема крови называется эритроцитозом. • Уменьшение числа эритроцитов и снижение концентрации гемоглобина называется анемией.

Терминология • Подсчет лейкоцитов, также как и эритроцитов, производится в камере Бюркера с сеткой Горяева, либо с помощью автоматов. • Лейкопения — снижение количества лейкоцитов менее 4 тысяч. Лейкопения обусловлена либо гипоплазией костного мозга, либо повышенным разрушением клеток. • Лейкоцитоз — увеличение количества лейкоцитов более 8 тысяч (лейкемия — это увеличение количества лейкоцитов до 50 тысяч и более). • Может быть промежуточный уровень повышения количества лейкоцитов от 20 до 50 тысяч, который называется лейкемоидной реакцией. • Этот термин подчеркивает значительное увеличение лейкоцитов, которое может быть дебютом заболевания крови, либо опухолей другого генеза, туберкулеза, тяжело протекающей инфекции.

Лейкоцитарная формула • Процентное соотношение отдельных форм лейкоцитарного ряда. • Нейтрофилы в среднем составляют — 76% (палочкоядерные и сегментоядерные). • Увеличение количества — нейтрофилия — сопровождает воспалительную реакцию крови и может быть регенеративной (сдвиг влево) более 6 % палочкоядерных нейтрофилов и дегенеративной — увеличение сегментарных форм до 80 %. • Эозинофилы. Содержание до 5 %, • Увеличение (эозинофилия) наблюдается при любых аллергозах, глистных инвазиях. • Исчезновение эозинофилов (эозинопения) обычно происходит при выраженных интоксикациях или значительном воспалении.

Лейкоцитарная формула • Базофилы до 1 % — это кровяной эквивалент тучных клеток. Их количество может увеличиваться при ионизирующем излучении, гипотиреозе. • Моноциты в норме 6 -8 %. • Моноцитоз – признак раздражения ретикулогистиоцитарной системы, часто в ответ на инфекцию или интоксикацию. • Моноцитопения – при некоторых инфекционных болезнях в начальной стадии, при тяжелых формах туберкулеза, при В 12 -дефицитной анемии, лейкозах • Лимфоциты – участвуют преимущественно в иммунных реакциях • Лимфоцитоз бывает при любой вирусной инфекции, туберкулезе. • Лимфопения – неблагоприятный признак

Тромбоциты • Норма от 200 до 350 тыс. в 1 мм 3. • Тромбоцитопения — состояние часто встречающееся, может быть либо при аутоиммунных заболеваниях, либо при повышенном разрушении (гиперспленизм). • Тромбоцитов часто сопутствует либо гиперплазии эритроидного ростка (эритремия, полицитемия), либо опухолевом заболевании.

Скорость оседания эритроцитов (СОЭ) СОЭ подсчитывается в капилляре Панченкова. u Тесно связана с белковым спектром крови. u Значительное увеличение СОЭ бывает при аутоиммунных заболеваниях, заболеваниях крови с патологической продукцией белка (миеломная болезнь). u Реже встречается уменьшение СОЭ - при полицитемии, при выраженной недостаточности кровообращения. u

Пункция кроветворных органов ¡ ¡ ¡ ¡ Стернальная пункция по методу М. И. Аринкина (1927) После местной анестезии делают прокол грудины на уровне II-III межреберья под углом 45 градусов иглой Бира или Кассирского (короткая толстотенная игла с мандреном и щитком). Шприцем 0, 3 -0, 4 мл К. М. на часовое стекло. Окрашивают по Романовскому-Гимзе. Подсчет ведется на 500 ядросодержащих клеток. Оценивается: Количество миелокариоцитов (меньше 50 клеток отражает гипоплазию, увеличение свидетельствует о гиперплазии); Количество мегакариоцитов; Процентное соотношение клеток эритроидного ростка и миелоидного ростка; Индекс созревания гранулоцитов - должен быть меньше 1; Индекс созревания эритроидного ряда.

Пункция кроветворных органов n Трепанобиопсия проводится специальной иглой - троакаром, которая вводится в гребень подвздошной кости. Вырезают столбик с костномозговой тканью. Метод более точен, так как в препарате нет периферической крови. n Пункция лимфоузла с последующим гистологическим исследованием. n Пункция селезенки проводится на высоте вдоха и задержке дыхания.

Другие методы диагностики n n Информативными методами исследования являются также рентгенограмма внутриполостных лимфоузлов и изотопный метод оценки состояния селезенки. УЗИ лимфатических узлов

Диагностика системы гемостаза n q n n n Коагуляционные пробы (на проницаемость капилляров): симптом щипка или молоточка (появление петехий на коже), проба жгута или манжетки (Кончаловского Румпеля - Лееде — наложение манжетки тонометра с поддержанием давления 100 мм рт. ст. ). Проба считается положительной, если ниже манжетки появляется более 10 петехий (точечные). Баночная проба является вариацией пробы с манжетой.

Коагулограмма - исследование всех трех фаз свертывания крови • 1 фаза — определение времени рекальцификации плазмы. • 2 фаза — тест потребления протромбина и протромбиновый индекс. • 3 фаза определяется по уровню фибриногена. • Иногда проводится тромбоэластография.

Диагностика системы гемостаза n n Определение времени свертывания крови. Характеризует процесс свертывания в целом. Проводится способом Ли - Уайта (составляет в норме 5 -10 мин). Продолжительность кровотечения по методике Дюке. Делают укол скарификатором и прикладывают фильтровальную бумагу каждые 30 секунд. В норме продолжительность кровотечения составляет 2 -4 мин. Этот показатель больше зависит от количества тромбоцитов и тонуса сосудов. Определение ретракции кровяного сгустка.

Анемии o o состояния, характеризующиеся снижением уровня гемоглобина менее 120 г/л для женщин (беременных — ниже 110 г/л), 130 г/л для мужчин и уменьшением количества эритроцитов менее 4 млн. для женщин и 4, 5 млн. для мужчин в исследуемом объеме крови. Как правило, анемия носит вторичный характер, то есть является синдромом многих заболеваний, но в ряде случаев она имеет нозологическую самостоятельность.

Классификация анемий • С учетом основных патогенетических механизмов все анемии можно разделить на четыре группы: • 1. Анемии вследствие кровопотерь. • 2. Анемии вследствие нарушения образования эритроцитов и (или) гемоглобина. • 3. Анемии вследствие повышенного разрушения эритроцитов. • 4. Анемии полидефицитные вследствие комбинированного нарушения кровообразования, без или с повышенным кроворазрушением и кровопотерей.

По содержанию гемоглобина в эритроците (цветовой показатель) выделяют: • • • Нормохромную анемию (ЦП близок к 1 (0, 85 -1, 04), средняя концентрация Нb в эритроцитах – 32 -36 %). Гипохромную анемию (ЦП менее 0, 86, концентрация Нb в эритроцитах менее 32 %). Гиперхромную анемию (ЦП более 105, концентрация Нb в эритроцитах больше 38 %).

В зависимости от величины эритроцита выделяют: o o Нормоцитарную анемию (средний диаметр эритроцитов равен 5, 5 -8, 8 мкм). Микроцитарную анемию (средний диаметр эритроцитов менее 5, 5 мкм). Макроцитарную анемию (средний диаметр эритроцитов более 8, 8 мкм). Мегалоцитарную анемию (средний диаметр эритроцитов более 11 -12 мкм).

В зависимости от состояния эритроцитарного ростка костного мозга и способности его к регенерации (показатель содержания ретикулоцитов в периферической крови): • регенераторная форма анемии (с достаточной функцией костного мозга, ретикулоциты более 1 %); • гипорегенераторная форма анемии (ретикулоциты менее 1 %); • апластическая форма анемии (резкое угнетение, ретикулоцитов менее 0, 2 %).

Терминология • Анизоцитоз – изменение величины Э • Пойкилоцитоз – изменение формы Э • Анизохромия – изменение окраски Э

Анемии вследствие кровопотерь (постгеморрагические анемии n n n Острая постгеморрагическая анемия развивается вследствие массивной однократной или повторной кровопотери в течение короткого срока. Острая кровопотеря 500 мл и более представляет серьезную опасность для здоровья взрослого человека. Быстрая потеря 25% общего количества крови может привести к смерти, если своевременно не будет оказана медицинская помощь.

Хроническая постгеморрагическая анемия n является следствием явных или незаметных (скрытых) хронических кровопотерь (желудочно-кишечный тракт, меноррагии, гематурия и т. д. ), приводящих в конечном счете к значительной потере железа и развитию железодефицитной анемии.

Клиника • Явления острой сосудистой недостаточности вследствие резкого опустошения сосудистого русла (гиповолемии): сердцебиение, одышка, ортостатический коллапс • Наблюдается снижение диуреза соответственно степени кровопотери. • Уровень гемоглобина и количество эритроцитов не являются надежным критерием степени кровопотери. В первые минуты содержание НЬ из-за уменьшения ОЦК может быть даже высоким. • При поступлении тканевой жидкости в сосудистое русло эти показатели снижаются даже при прекращении кровотечения. • Цветовой показатель, как правило, нормален, так как происходит одновременная потеря и эритроцитов и железа, т. е. анемия нормохромная. На вторые сутки увеличивается количество ретикулоцитов, достигающее максимума на 4 -7 день, т. е. анемия является гиперрегенераторной.

ЖЕЛЕЗОДЕФИЦИТНЫЕ АНЕМИИ n n n Наиболее распространенная форма анемии Причины: увеличение потребности организма в железе (анемия беременных и кормящих женщин); неадекватное поступление железа в организм с пищей (нутритивная анемия); уменьшение абсорбции в кишечнике (энтеральная и агастральная анемия); кровопотери (постгеморрагическая хроническая анемия). До 30 % женщин и половина детей раннего возраста страдают скрытым дефицитом железа.

• Организм человека содержит - 4 -5 гр. железа, в 4 фондах, 2/3 всего железа содержится в эритроне. • Эритрон – условная единица, включающая циркулирующие эритроциты и красные клетки костного мозга. • Менее 1/3 — это депо паренхиматозных органов (печень, селезенка, РЭС). • Третий фонд — это плазменный пул, где железо крови связано с трансферрином, вырабатывающимся в гепатоцитах и участвующим во всех видах переноса железа. От уровня трансферрина зависит железосвязывающая способность сыворотки. • Четвертый фонд — тканевой или клеточный — железо миоглобина (мускулатура скелетная и сердечная) и ферментов.

• В желудке всасывается только трехвалентное железо, доля которого лишь 1 -2 % от всего поступления. Основная часть утилизируется в 12 -перстной кишке, причем лучше всасывается железо гема (мясо), чем железо, находящееся в виде ферритина и гемосидерина (печень, рыба). • В среднем, суточная потребность в железе у женщин 15 мг, у мужчин 10 мг. • В организме железо способно всасываться максимально в количестве 2 мг/сутки, из них 1, 5 мг теряется с калом, мочой, потом и т. д. • Из кишечника железо поступает в плазму в транспортный пул, содержащий - 30 мг железа, отсюда посредством трансферрина в эритрон переносится - 25 мг железа ежесуточно. • С разрушенными эритроцитами в клетки РЭС поступает 25 мг железа в сутки, т. е. основной обмен происходит в лабильном пуле, между фондом зритрона и транспортным фондом. • Основная причина железодефицитной анемии — кровопотери, когда железо эритрона не возвращается в основной фонд.

Клиническая картина железодефицитной анемии складывается из двух синдромов: • 1. Общеанемического, свойственного всем анемиям (одышка, слабость, головокружение, сердцебиение • 2. Сидеропенического, свойственного только ЖДА.

Сидеропенический синдром l l l Обусловлен тканевым дефицитом железа и возникает еще при скрытом недостатке. Включает изменение кожи и ее придатков; сухость и восковая бледность, ангулярный стоматит, выпадение, поседение волос, сечение кончиков волос; изменение ногтей (койлонихии, уплощение, расслоение); ухудшение состояния зубов (тускнеет и темнеет эмаль, развивается кариес); может происходить атрофия слизистой ротовой полости; изменения мышечного аппарата в виде мышечной слабости, дисфагии, слабости сфинктеров (недержание мочи); извращение вкуса (появляется желание есть мел, уголь, сырое мясо); развивается пристрастие к необычным запахам (выхлопные газы, бензин, нафталин, гуталин). зловонный ринит.

Лабораторная диагностика железодефицитной анемии n n n ■ Анемия больше за счет снижения Нb, чем эритроцитов, поэтому цв. показатель ниже 0, 85 (гипохромная). ■ Анизоцитоз, пойкилоцитоз, микроцитоз, эритроцитов. ■ Норморегенераторная или гиперрегенераторная. ■ Уменьшение уровня железа сыворотки крови (норма 12 -30 ммоль/л). ■ Повышена железосвязывающая способность сыворотки. Диагностический план обязательно включает в себя поиск источника кровотечения.

Лечение • Проводится препаратами железа внутрь в промежутках между едой. • При гастритах и язвенной болезни лучше воспользоваться препаратами железа для внутримышечного или внутривенного введения • При значительном снижении уровня гемоглобина (ниже 40 — 50 г/л) показаны переливание эритроцитарной массы. • В пищевой рацион больных железодефицитной анемией должны в достаточном количестве входить продукты с высоким содержанием солей железа: печень, говядина, яйца, яблоки, сушеные фрукты.

ВИТАМИН В 12 -ДЕФИЦИТНЫЕ АНЕМИИ (МЕГАЛОБЛАСТНЫЕ) • Причины дефицита В 12: • ■ Нарушение всасывания: • а) отсутствие или снижение секреции гастромукопротеина вследствие атрофического гастрита, резекции желудка; • б) поражение тонкой кишки (хронические энтериты, резекция и т. д. ); • в) внешнесекреторная недостаточность поджелудочной железы — недостаток трипсина. Не происходит отщепления R-протеина от В 12. • ■ Конкурентное усвоение широким лентецом (возникает ботриоцефальная анемия). • ■ Алиментарная (вегетарианство). • ■ Крайне редко встречается отсутствие белка транскобаламина

Клиническая картина В 12 -дефицитной анемии состоит из 3 синдромов: • анемического; • поражения ЖКТ; • поражения нервной системы.

Клиника • Анемия развивается в течение нескольких лет, больными переносится удовлетворительно даже при низких показателях гемоглобина и эритроцитов. • Бледность с желтушным оттенком вследствие гемолиза мегалобластов, может быть гепато- и небольшая спленомегалия. Увеличение билирубина, субфебрилитет. • Со стороны ЖКТ отмечается глоссит. Боли в области языка, жжение, образование эрозий, «лакированный» язык, снижение аппетита, неустойчивый стул. Атрофия слизистой оболочки на всем протяжении ЖКТ вследствие нарушения регенерации клеток ЖКТ.

Со стороны нервной системы • наблюдается фуникулярный миелоз, поражение задних и боковых столбов спинного мозга вследствие нарушения распада жирных кислот, образование токсичных метилмалоновой и пропионовой кислот. • Клинически проявляются парестезиями, ощущением онемения, «ватных ног» , неуверенностью походки.

Лабораторная диагностика В 12 дефицитной анемии: • поражение 3 -х ростков кроветворения, но больше эритроидного, поэтому возникает анемия, тромбоцитопения, лейкопения; • эритроциты — в виде макроцитов. Остатки ядер в виде телец Жолли и колец Кебо; • — так как в эритроцитах содержится много гемоглобина и количество эритроцитов значительно снижено, ЦП больше 1 (гиперхромия); • полисегментация нейтрофилов (6 и более); • снижение количества тромбоцитов;

Диагностика и лечение увеличение непрямого билирубина (гемолиз макроцитов); обязательна при панцитопенин стернальная пункция, которая выявляет отсутствие оксифильных форм «синий костный мозг» ; количество ретикулоцитов снижено (регенераторная); только после стернальной пункции лечение витамином В 12 (200 -500 мкг 1 раз в сутки). На 5 -8 день должен произойти ретикулоцитарный криз (до 20 -30 %), что является косвенным подтверждением диагноза.

Гемолитические анемии o Неоднородная группа анемий, общим признаком которых o o o o является повышенное разрушение эритроцитов. Независимо от причины возникновения эти анемии имеют ряд общих диагностических признаков: ■ Анемия гиперрегенераторного характера с общеанемическим клиническим синдромом; ■ Желтуха с повышением уровня непрямого билирубина крови; Плейохолия желчи (повышенная концентрация желчи, склонность к камнеобразованию); Гиперхолия кала (высокое содержание стеркобилина); ■ Интенсивная окраска мочи (повышение уровня уробилина, при внутрисосудистом гемолизе в моче может определяться гемоглобин, гемосидерин); ■ Спленомегалия, возможно гепатомегалия; ■ Лихорадка при кризовом течении гемолиза.

К врожденным гемолитическим анемиям относятся: o гемоглобинозы и гемоглобинопатии - характеризуются наличием аномального гемоглобина (серповидноклеточиая анемия). o микросфероцитарная анемия Минковского Шоффара; o ферментопатии (фавизм — дефицит глюкозо -6 -фосфатдегидрогеназы); o эритробластоз плода или гемолитическая болезнь новорожденных - возникает при несовместимости крови матери и плода по резус-фактору.

К приобретенным гемолитическим анемиям относятся 1) аутоиммунные идиопатические; o 2) аутоиммунные симптоматические (при лимфопролиферативных, системных соединительнотканных заболеваниях, опухолях, септических состояниях); o 3) болезнь Маркиафавы - Микели (пароксизмальная ночная гемоглобинурия); o 4) гемолитические анемии при переливании несовместимой крови; o 5) гемолитические анемии при воздействии химических (свинец, медь, мышьяковистый водород, фенилгидразин) и биологических (пчелиный и змеиный яд, малярийный плазмодий, токсины стрепто - и стафилококка) гемолизинов.

Принципы лечения o Основным методом лечения аутоиммунной гемолитической анемии является использование глюкокортикостероидных гормонов. При остром течении назначают преднизолон в дозе 60 -80 мг в сутки

Эритроцитозы n Состояния, характеризующиеся увеличением количества эритроцитов и гемоглобина, в отличие от эритремии не связанные с системной гиперплазией костно-мозговой ткани

Эритроцитозы развиваются при: Гипоксических состояниях недостатке кислорода в атмосферном воздухе у жителей высокогорных мест, у летчиков); При некоторых пороках сердца (стеноз легочной артерии); Сердечной недостаточности ; Заболеваниях легких (эмфизема, БА, пневмосклероз); При отравлении окисью углерода

Причины эритроцитоза Заболевания почек (кистозное поражение, гидронефроз); Опухоли мозга, мозжечка, гипофиза; Опухоли яичников; Заболевания селезенки; Язвенная болезнь желудка и 12 ПК;

Относительный эритроцитоз Связан со сгущением крови при обезвоживании организма; При артериальной гипертензии; У курильщиков; У лиц, злоупотреблящих алкоголем; У лиц, находящихся в состоянии хронического стресса

ЛЕЙКОЗЫ § Заболевания, которые характеризуются опухолевым разрастанием в органах кроветворения патологически измененных клеток крови, называются гемобластозями. § В основе гемобластозов лежит мутация в ядре кроветворной клетки и образование опухолевого клона клеток, § Эти болезни имеют свою характерную отличительную черту, они протекают достаточно скрытно до определенного момента и диагностируются на профосмотрах, при лечении других заболеваний. § Когда диагностируется заболевание в развернутой стадии, возможности для лечения часто становятся минимальными.

Гемобластозы делят на следующие группы § Лейкозы: § а) острые лейкозы (миелобластный, лимфобластный, монобластный и недифференцируемый); § б) хронические лейкозы (миелоидный, лимфоцитарный, моноцитарный, эритремия, остеомиелофиброз); § Гематосаркомы: § а) ретикулосаркома; § б)лимфосаркома; § в) лимфогранулематоз и другие. § Парапротеинемические гемобластозы: миеломная болезнь, болезнь Вальденстрема, болезни тяжелых и легких цепей

Различия При лейкозах патологические изменения первично локализуются в костном мозге, но наблюдается раннее метастазирование опухолевых клеток с выбросом патологических клеток в периферическую кровь и поражением других органов. l При гематосаркомах (лимфомах) опухолевые разрастания клеток происходят вне костного мозга, метастазирование наблюдается в поздние стадии болезни l

Особенности лейкозов Для миелопролиферативного лейкоза (миелопролиферативный синдром) характерны: l спленомегалия и реже увеличение печени; l оссалгии, болезненность и чувствительность при поколачиваний костей; l относительно редкое увеличение лимфоузлов. l

Особенности лейкозов Для лимфолейкоза (лимфопролиферативный синдром) характерно: l преимущественное увеличение лимфатических узлов (безболезненных, тестовато-эластичной консистенции, не спаянных между собой, подвижных); l отсутствие или умеренное увеличение селезенки и печени; l частые поражения кожи (кожные инфильтраты, экзема, псориаз, опоясывающий лишай и др. ). l

Острый лейкоз Опухолевое заболевание системы крови, морфологическим субстратом которого являются бластные клетки. l Наиболее характерным признаком является наличие в крови большого количества бластных клеток. Происходит быстрое замещение костномозговой ткани патологическими недифференцированными клетками. l

Признаки При лейкозе количество лейкоцитов может достигать 100 тысяч и более. l Отсутствие переходных форм клеток тоже очень важный признак лейкозов. Такое отсутствие дифференцировки клеток называется лейкемическим провалом (hiatus leucemicus). l Анемия и тромбоцитопения не слишком характерный признак. l Продолжительность жизни больных – от 1, 5 дней до 2(5) месяцев, иногда – до 2 -3 лет l

Клиника и лечение Патогномоничных признаков в развитии острого лейкоза нет. Он может начинаться с общей слабости, утомляемости. Необходимо выяснить, насколько утомляемость является адекватной образу жизни данного пациента. l Могут быть температура, лихорадка, синяки на коже, бледность кожных покровов, стоматиты, увеличение лимфоузлов. Лимфоузлы при остром лимфобластном лейкозе могут быть болезненны. l В диагностике используется стернальная пункция и трепанобиопсия. l Если диагноз поставлен, то проводится немедленное цитостатическое лечение. Существует несколько схем, применяемых для индукции ремиссии. В последние годы используется аллогенная и аутологичная трансплантация костного мозга. l

Хронический лимфолейкоз Неоднородная группа доброкачественных опухолевых заболеваний иммунокомпетентной системы, морфологическим субстратом которых являются зрелые и созревающие лимфоциты. l При хроническом лимфолейкозе чаще встречаются функционально неполноценные В-клеточные популяции лимфоцитов, которые не дифференцируются до образования плазматических клеток. Эти функционально инертные лимфоциты, имея очень длинный жизненный цикл (месяцы и годы), накапливаются в паренхиматозных органах кроветворения. l

Особенности Развивающиеся при этом нарушения иммунологического гомеостаза приводят к возникновению у этих больных аутоиммунной гемолитической анемии, тромбоцитопении, злокачественных новообразований, различных инфекционных осложнений и др. l Хронический лимфолейкоз наиболее часто встречается у пожилых лиц, что, вероятно, связано с возрастными изменениями их иммунной системы l Начальная стадия не имеет яркой клинической картины l

Особенности лимфолейкоза l l l Наиболее характерным является случайное обнаружение абсолютного лимфоцитоаа в клиническом анализе крови более 5 х 109/л в сочетании с увеличением общего числа лейкоцитов (до 30 -200 х 109/л и больше) Встречаются и лейкопенические формы Увеличение содержания клеток лимфоидного ростка (до 6090 % от общего числа лейкоцитов), преимущественно за счет зрелых лимфоцитов и лишь частично лимфобластов и пролимфоцитов; В периферической крови появляются так называемые клеточные тени (тени Боткина - Гумпрехта); анемия (за счет метаплазии костного мозга и гемолиза эритроцитов); тромбоцитопения (за счет метаплазии костного мозга).

Клиническое течение При хроническом лимфолейкозе выделяются начальная стадия, l стадия развернутых клинических проявлений l терминальная стадия. l Развернутая стадия обычно наступает спустя 5 -6 лет. Утяжеляется течение инфекционных заболеваний, часто возникают пиодермии, опоясывающий лишай, немотивированная лихорадка. Происходит прогрессирование и генерализация увеличения лимфоузлов. Возможна умеренная спленомегалия. В крови нарастает лейкоцитоз до 100 x 109/л и выше, зрелые лимфоциты до 90 %, тени Боткина - Гумпрехта, умеренная аутоиммунная анемия и тромбоцитопения. Длительность развернутой стадии в среднем около 5 лет. l

Клиническое течение l В терминальную стадию происходит злокачественная трансформация хронического лимфолейкоза; резкое нарастание интоксикации, присоединение осложнений. Возможно сдавление увеличенными лимфоузлами органов средостения и брюшной полости с появлением соответствующей клинической картины. В крови нарастает количество властных клеток, прогрессирует анемия, выраженный геморрагический синдром, частые рецидивирующие инфекции. Средняя продолжительность терминальной стадии — около года.

Основные принципы лечения l При терапии хронического лимфолейкоза используют хлорбутин и циклофосфан. При наличии аутоиммунных цитопений назначается преднизолон, возможно проведение спленэктомии. Вспомогательное значение имеет локальное облучение лимфоузлов и иммунотерапия. В терминальную стадию проводится комплексное симптоматическое лечение (гемотрансфузии, антибиотики).

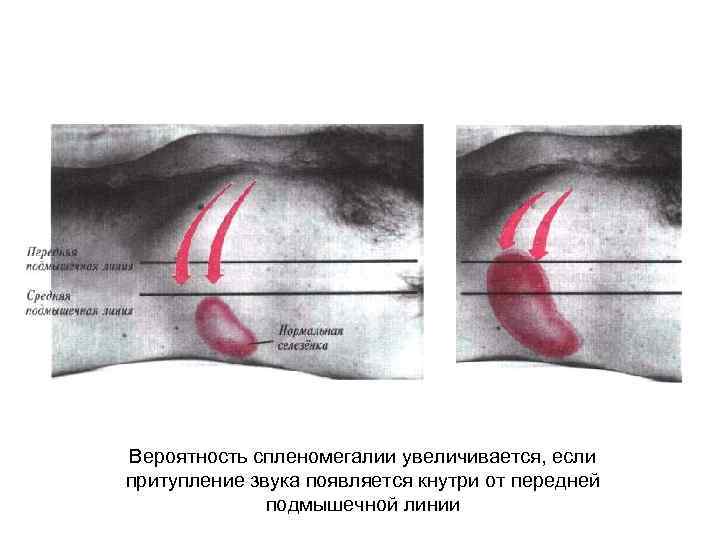
Вероятность спленомегалии увеличивается, если притупление звука появляется кнутри от передней подмышечной линии
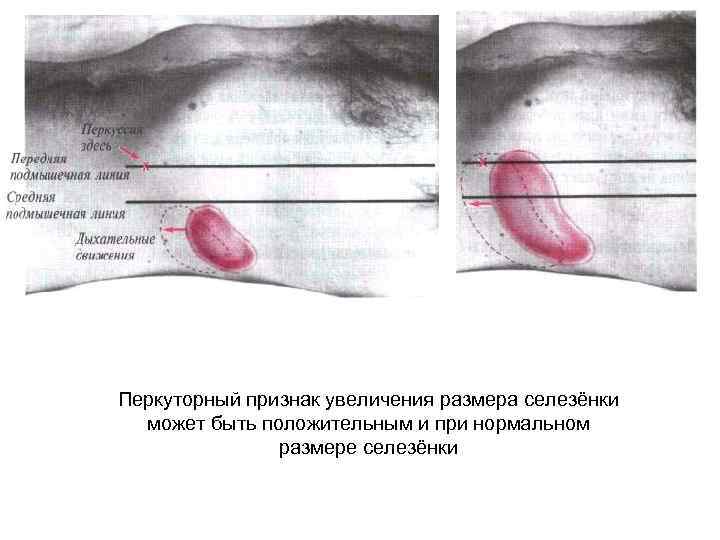
Перкуторный признак увеличения размера селезёнки может быть положительным и при нормальном размере селезёнки

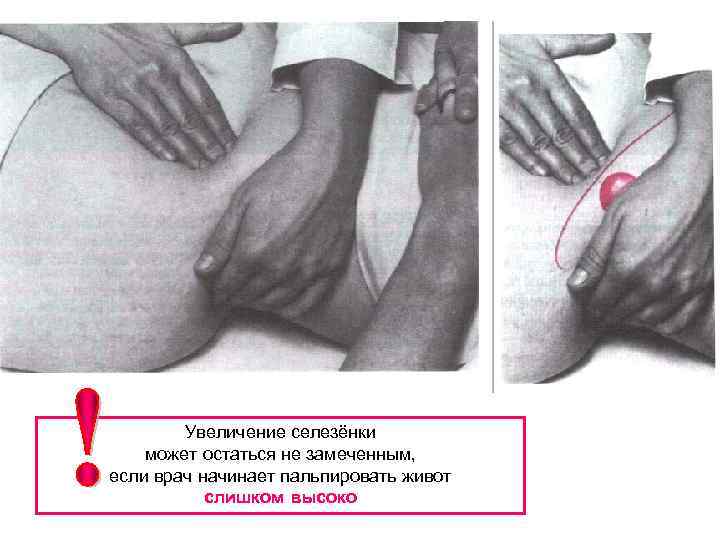
Увеличение селезёнки может остаться не замеченным, если врач начинает пальпировать живот слишком высоко
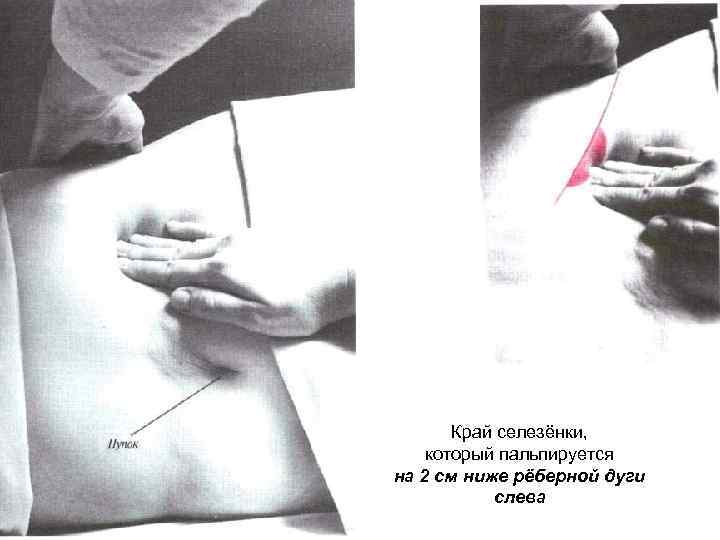
Край селезёнки, который пальпируется на 2 см ниже рёберной дуги слева
ПВБ - Лекция 30-31. Гематология.ppt