Lektsia_po_anemiam_dlya_3_k_novaya.ppt
- Количество слайдов: 63
 Гематология. Анемии Скворцов Всеволод Владимирович, д. м. н. , доцент http: //raskat-volgmu. ucoz. ru/ http: //samlib. ru/editors/p/propedevtika/ http: //aspirantura 1. ucoz. ru/ 2 titan@bk. ru
Гематология. Анемии Скворцов Всеволод Владимирович, д. м. н. , доцент http: //raskat-volgmu. ucoz. ru/ http: //samlib. ru/editors/p/propedevtika/ http: //aspirantura 1. ucoz. ru/ 2 titan@bk. ru
 Жалобы в гематологии Обычно носят неспецифический характер: общая слабость, головные боли, одышка, боли в животе, повышенная кровоточивость, лихорадка, похудание и потеря аппетита. Выделяют жалобы, характерные для определённых патологических состояний. • Выраженная общая слабость, головокружение, обмороки, одышка даже при незначительной физической нагрузке в сочетании с бледностью кожных покровов и слизистых оболочек (выявляемых при осмотре) составляют так называемый анемический синдром. • Похудание, часто сочетающееся с потерей аппетита, особенно выражено при злокачественных заболеваниях крови (лейкозы, лимфомы). • Иногда отмечают своеобразное изменение (извращение) вкуса и обоняния — например, пристрастие к употреблению мела, угля, запаху бензина (хлороз у больных с железодефицитной анемией).
Жалобы в гематологии Обычно носят неспецифический характер: общая слабость, головные боли, одышка, боли в животе, повышенная кровоточивость, лихорадка, похудание и потеря аппетита. Выделяют жалобы, характерные для определённых патологических состояний. • Выраженная общая слабость, головокружение, обмороки, одышка даже при незначительной физической нагрузке в сочетании с бледностью кожных покровов и слизистых оболочек (выявляемых при осмотре) составляют так называемый анемический синдром. • Похудание, часто сочетающееся с потерей аппетита, особенно выражено при злокачественных заболеваниях крови (лейкозы, лимфомы). • Иногда отмечают своеобразное изменение (извращение) вкуса и обоняния — например, пристрастие к употреблению мела, угля, запаху бензина (хлороз у больных с железодефицитной анемией).
 Жалобы (2) Частое проявление гематологических заболеваний — лихорадка. Субфебрилитет затяжного характера наблюдают при различных анемиях; высокая лихорадка — признак лейкоза и лимфогранулематоза. Обычно лихорадку такого происхождения сопровождают профузный пот, озноб, похудание, выраженные общая слабость и недомогание. Лихорадка может быть и проявлением инфекционных осложнений, к которым склонны такие больные. • Кровоточивость, проявляющаяся геморрагическими высыпаниями на коже, кровотечениями из носа, желудочно кишечными и маточными кровотечениями, характерна для геморрагического синдрома. • При значительном увеличении печени и селезёнки (например, при лейкозах) возникает болевой синдром за счёт растяжения капсулы этих органов, особенно если увеличение органа происходит быстро.
Жалобы (2) Частое проявление гематологических заболеваний — лихорадка. Субфебрилитет затяжного характера наблюдают при различных анемиях; высокая лихорадка — признак лейкоза и лимфогранулематоза. Обычно лихорадку такого происхождения сопровождают профузный пот, озноб, похудание, выраженные общая слабость и недомогание. Лихорадка может быть и проявлением инфекционных осложнений, к которым склонны такие больные. • Кровоточивость, проявляющаяся геморрагическими высыпаниями на коже, кровотечениями из носа, желудочно кишечными и маточными кровотечениями, характерна для геморрагического синдрома. • При значительном увеличении печени и селезёнки (например, при лейкозах) возникает болевой синдром за счёт растяжения капсулы этих органов, особенно если увеличение органа происходит быстро.
 Анамнез Очень важно при изучении анамнеза помнить о том, что изменения в крови нередко носят вторичный характер и являются одним из признаков заболевания других органов и систем. Особое внимание обращают на возможные гематологические эффекты лекарственных препаратов, которые пациент принимает в данное время или принимал ранее. Особенно важно расспросить больного о ЛС (доза, количество приёмов), которые больной принимал без предписания врача, так как широко распространено самолечение различными препаратами (например, анальгетиками, которые могут вызывать гематологические изменения — лейкопению, агранулоцитоз). При уточнении семейного анамнеза важно выяснить наличие у родственников больного желтухи, анемии (наследственного гемолиза). При повышенной кровоточивости следует расспросить об аналогичных проявлениях у близких родственников; важно установить факт смерти братьев или сестёр в раннем детстве. Распространённость заболевания среди родственников мужчин в разных поколениях особенно характерна для гемофилии (хорошо известна родословная английской королевы Виктории, среди потомков которой часто возникала гемофилия).
Анамнез Очень важно при изучении анамнеза помнить о том, что изменения в крови нередко носят вторичный характер и являются одним из признаков заболевания других органов и систем. Особое внимание обращают на возможные гематологические эффекты лекарственных препаратов, которые пациент принимает в данное время или принимал ранее. Особенно важно расспросить больного о ЛС (доза, количество приёмов), которые больной принимал без предписания врача, так как широко распространено самолечение различными препаратами (например, анальгетиками, которые могут вызывать гематологические изменения — лейкопению, агранулоцитоз). При уточнении семейного анамнеза важно выяснить наличие у родственников больного желтухи, анемии (наследственного гемолиза). При повышенной кровоточивости следует расспросить об аналогичных проявлениях у близких родственников; важно установить факт смерти братьев или сестёр в раннем детстве. Распространённость заболевания среди родственников мужчин в разных поколениях особенно характерна для гемофилии (хорошо известна родословная английской королевы Виктории, среди потомков которой часто возникала гемофилия).
 Анамнез (2) В анамнезе также важно обратить внимание на следующее: наличие различных кровотечений, неполноценное питание (отсутствие в рационе мяса, рыбы), воздействие ионизирующей радиации (рентгенологи, чернобыльцы и т. д. ), хронические профессиональные вредности (тяжелые металлы), наличие паразитов (кишечных гельминтов), наличие хронического гастрита, энтерита, панкреатита, период беременности, лактации, пубертатный период, наличие онкологических и других истощающих заболеваний, прием преднизолона и цитостатиков (дозы, сроки, побочные эффекты), переливание препаратов крови.
Анамнез (2) В анамнезе также важно обратить внимание на следующее: наличие различных кровотечений, неполноценное питание (отсутствие в рационе мяса, рыбы), воздействие ионизирующей радиации (рентгенологи, чернобыльцы и т. д. ), хронические профессиональные вредности (тяжелые металлы), наличие паразитов (кишечных гельминтов), наличие хронического гастрита, энтерита, панкреатита, период беременности, лактации, пубертатный период, наличие онкологических и других истощающих заболеваний, прием преднизолона и цитостатиков (дозы, сроки, побочные эффекты), переливание препаратов крови.
 Физикальные методы При этом особое внимание необходимо обращать на: • цвет кожных покровов и слизистых оболочек (а также другие изменения кожи и её придатков); • изменения языка; • увеличение лимфатических узлов; • увеличение печени и селезёнки; • изменения состояния других органов и систем — в первую очередь костей, • состояние нервной системы.
Физикальные методы При этом особое внимание необходимо обращать на: • цвет кожных покровов и слизистых оболочек (а также другие изменения кожи и её придатков); • изменения языка; • увеличение лимфатических узлов; • увеличение печени и селезёнки; • изменения состояния других органов и систем — в первую очередь костей, • состояние нервной системы.
 Изменения кожи • Постоянная бледность кожи бывает обусловлена анемизацией, но более надёжный признак анемии — бледность слизистых оболочек (полости рта, конъюнктивы) и ногтевых лож.
Изменения кожи • Постоянная бледность кожи бывает обусловлена анемизацией, но более надёжный признак анемии — бледность слизистых оболочек (полости рта, конъюнктивы) и ногтевых лож.
 Изменения языка Изменения слизистой оболочки языка возникают при железодефицитной и пернициозной анемиях: атрофический глоссит, характеризующийся уменьшением или полным исчезновением всех видов сосочков слизистой оболочки языка, при железодефицитной анемии; так называемый гунтеровский глоссит ( «лакированный» , малиновый язык) — ярко красная окраска языка и глянцевитость его поверхности; характерно для дефицита витамина В 12 и фолиевой кислоты. Появление язв на слизистой оболочке рта характерно для агранулоцитоза. При лейкозах возможны инфильтрация дёсен (гипертрофия дёсен), их гиперемия, кровоточивость. Трещины в углах рта (хейлит) можно выявить при железодефицитной и пернициозной анемиях.
Изменения языка Изменения слизистой оболочки языка возникают при железодефицитной и пернициозной анемиях: атрофический глоссит, характеризующийся уменьшением или полным исчезновением всех видов сосочков слизистой оболочки языка, при железодефицитной анемии; так называемый гунтеровский глоссит ( «лакированный» , малиновый язык) — ярко красная окраска языка и глянцевитость его поверхности; характерно для дефицита витамина В 12 и фолиевой кислоты. Появление язв на слизистой оболочке рта характерно для агранулоцитоза. При лейкозах возможны инфильтрация дёсен (гипертрофия дёсен), их гиперемия, кровоточивость. Трещины в углах рта (хейлит) можно выявить при железодефицитной и пернициозной анемиях.
 Лимфоузлы Целесообразна последовательная пальпация лимфатических узлов, начиная с затылочных; затем пальпируют околоушные, поднижнечелюстные (передние и задние), подподбородочные, поверхностные шейные, надключичные, подключичные, грудные, подмышечные, локтевые, паховые). Пальпацию проводят мягкими круговыми движениями кончиков пальцев. Обращают внимание на величину, консистенцию, болезненность лимфатических узлов. Следует всегда помнить, что увеличение шейных и надключичных узлов может носить регионарный характер (тонзиллит, наличие воспаления в ротовой полости, например при патологии зубов). Узлы, расположенные в области грудной клетки у корней лёгких, выявляют рентгенологически, а в брюшной полости — с помощью КТ или УЗИ. Увеличение лимфатических узлов характерно для лейкозов, прежде всего хронического лимфолейкоза, а также лимфогранулематоза.
Лимфоузлы Целесообразна последовательная пальпация лимфатических узлов, начиная с затылочных; затем пальпируют околоушные, поднижнечелюстные (передние и задние), подподбородочные, поверхностные шейные, надключичные, подключичные, грудные, подмышечные, локтевые, паховые). Пальпацию проводят мягкими круговыми движениями кончиков пальцев. Обращают внимание на величину, консистенцию, болезненность лимфатических узлов. Следует всегда помнить, что увеличение шейных и надключичных узлов может носить регионарный характер (тонзиллит, наличие воспаления в ротовой полости, например при патологии зубов). Узлы, расположенные в области грудной клетки у корней лёгких, выявляют рентгенологически, а в брюшной полости — с помощью КТ или УЗИ. Увеличение лимфатических узлов характерно для лейкозов, прежде всего хронического лимфолейкоза, а также лимфогранулематоза.
 Печень и селезенка Увеличение печени обнаруживают с помощью как физикальных (пальпация, перкуссия), так и инструментальных методов (УЗИ и КТ). Гепатомегалия характерна для лейкозов, гемолитического синдрома. Очень важное значение имеет исследование селезёнки. Перкуторно выявленное увеличение данного органа недостаточно доказательно. Наиболее надёжный физический метод выявления увеличенной селезёнки — пальпация. В норме селезёнка не пальпируется. Обращают внимание на величину селезёнки, её консистенцию, болезненность. При выраженной спленомегалии нижний полюс может далеко выступать из-под левой рёберной дуги, иногда опускаясь до уровня подвздошной кости. Целесообразно пальпировать селезёнку в положении как на правом боку, так и на спине.
Печень и селезенка Увеличение печени обнаруживают с помощью как физикальных (пальпация, перкуссия), так и инструментальных методов (УЗИ и КТ). Гепатомегалия характерна для лейкозов, гемолитического синдрома. Очень важное значение имеет исследование селезёнки. Перкуторно выявленное увеличение данного органа недостаточно доказательно. Наиболее надёжный физический метод выявления увеличенной селезёнки — пальпация. В норме селезёнка не пальпируется. Обращают внимание на величину селезёнки, её консистенцию, болезненность. При выраженной спленомегалии нижний полюс может далеко выступать из-под левой рёберной дуги, иногда опускаясь до уровня подвздошной кости. Целесообразно пальпировать селезёнку в положении как на правом боку, так и на спине.
 Другие органы и системы При заболеваниях системы крови достаточно часто наблюдают изменения костей. Боли в костях могут быть как генерализованными (при лейкозах) и локализованными (при миеломной болезни и метастазах в кости); болезненность плоских костей выявляют при поколачивании по ним. Целесообразно проводить пальпацию доступных поверхностей костей для выявления возможных очагов заболеваний. При заболеваниях крови часто возникает поражение нервной системы, особенно при дефиците витамина В 12 (развивается так называемый фуникулярный миелоз), лейкозах и геморрагических диатезах, что выявляют при неврологическом обследовании.
Другие органы и системы При заболеваниях системы крови достаточно часто наблюдают изменения костей. Боли в костях могут быть как генерализованными (при лейкозах) и локализованными (при миеломной болезни и метастазах в кости); болезненность плоских костей выявляют при поколачивании по ним. Целесообразно проводить пальпацию доступных поверхностей костей для выявления возможных очагов заболеваний. При заболеваниях крови часто возникает поражение нервной системы, особенно при дефиците витамина В 12 (развивается так называемый фуникулярный миелоз), лейкозах и геморрагических диатезах, что выявляют при неврологическом обследовании.
 Дополнительные методы К ним относят: общий анализ крови, исследование пунктатов костного мозга, лимфатических узлов, селезёнки. Используют также гистологические, цитохимические, цитогенетические, рентгенологические, ультразвуковые, радиоизотопные методы.
Дополнительные методы К ним относят: общий анализ крови, исследование пунктатов костного мозга, лимфатических узлов, селезёнки. Используют также гистологические, цитохимические, цитогенетические, рентгенологические, ультразвуковые, радиоизотопные методы.
 Общий анализ крови В общем анализе крови определяют содержание гемоглобина, количество эритроцитов, лейкоцитов, тромбоцитов, оценивают СОЭ, подсчитывают лейкоцитарную формулу. Этот анализ может быть дополнен определением количества ретикулоцитов. Обычно исследуют капиллярную кровь, получаемую при уколе подушечки безымянного пальца левой руки, или кровь из локтевой вены. Для забора крови применяют одноразовые иглы скарификаторы. Кожу в месте укола протирают ватным тампоном, смоченным спиртом, затем — эфиром. Укол лучше всего производить на глубину 2 3 мм. Кровь желательно брать утром натощак, однако при необходимости анализ крови может быть проведён в любое время суток.
Общий анализ крови В общем анализе крови определяют содержание гемоглобина, количество эритроцитов, лейкоцитов, тромбоцитов, оценивают СОЭ, подсчитывают лейкоцитарную формулу. Этот анализ может быть дополнен определением количества ретикулоцитов. Обычно исследуют капиллярную кровь, получаемую при уколе подушечки безымянного пальца левой руки, или кровь из локтевой вены. Для забора крови применяют одноразовые иглы скарификаторы. Кожу в месте укола протирают ватным тампоном, смоченным спиртом, затем — эфиром. Укол лучше всего производить на глубину 2 3 мм. Кровь желательно брать утром натощак, однако при необходимости анализ крови может быть проведён в любое время суток.
 СОЭ Наиболее типичная причина повышения СОЭ — воспаление различного генеза (бактериальное, аутоиммунное), приводящее к изменениям белкового состава плазмы крови. По этой же причине увеличением СОЭ сопровождаются многие опухолевые заболевания. Особенно заметно СОЭ увеличивается при появлении в плазме парапротеинов, что характерно, например, для миеломной болезни. На СОЭ влияет р. Н плазмы крови: при ацидозе отмечают снижение, при алкалозе — повышение. При анемии СОЭ увеличивается, при эритроцитозе — уменьшается.
СОЭ Наиболее типичная причина повышения СОЭ — воспаление различного генеза (бактериальное, аутоиммунное), приводящее к изменениям белкового состава плазмы крови. По этой же причине увеличением СОЭ сопровождаются многие опухолевые заболевания. Особенно заметно СОЭ увеличивается при появлении в плазме парапротеинов, что характерно, например, для миеломной болезни. На СОЭ влияет р. Н плазмы крови: при ацидозе отмечают снижение, при алкалозе — повышение. При анемии СОЭ увеличивается, при эритроцитозе — уменьшается.
 Число эритроцитов Увеличение в крови содержания эритроцитов (эритроцитоз) может быть кратковременным (например, при большой физической нагрузке, пребывании в условиях горной местности) или же носит длительный характер (хроническая лёгочная недостаточность, врождённые пороки сердца, опухоли почки). Повышенное количество эритроцитов характерно для истинной полицитемии (болезнь Вакеза). Уменьшение количества эритроцитов (эритропения) в сочетании со снижением концентрации в крови гемоглобина наблюдают при анемиях, особенно быстром при выраженном гемолизе, массивных кровотечениях, а также при острых и хронических инфекциях (грипп, сепсис), ХПН и приёме различных ЛС (левомицетин, цитостатики).
Число эритроцитов Увеличение в крови содержания эритроцитов (эритроцитоз) может быть кратковременным (например, при большой физической нагрузке, пребывании в условиях горной местности) или же носит длительный характер (хроническая лёгочная недостаточность, врождённые пороки сердца, опухоли почки). Повышенное количество эритроцитов характерно для истинной полицитемии (болезнь Вакеза). Уменьшение количества эритроцитов (эритропения) в сочетании со снижением концентрации в крови гемоглобина наблюдают при анемиях, особенно быстром при выраженном гемолизе, массивных кровотечениях, а также при острых и хронических инфекциях (грипп, сепсис), ХПН и приёме различных ЛС (левомицетин, цитостатики).
 Ретикулоциты Это молодые (безъядерные) эритроциты, только что вышедшие из костного мозга. Содержание их в крови составляет 0, 5 -1, 5%. Увеличение в крови ретикулоцитов отражает степень компенсаторного усиления эритропоэза в костном мозге; по этому признаку анемии подразделяют на гипорегенераторные (арегенераторные) и гиперрегенераторные. • Увеличение содержания ретикулоцитов наблюдают при гемолизе, постгеморрагической анемии. • Уменьшение содержания в крови ретикулоцитов наблюдают при апластической, железодефицитной и мегалобластной анемиях, лейкозах. • Интерес представляет появление ретикулоцитоза при динамическом наблюдении спустя несколько дней после назначения витамина В 12 в случае пернициозной анемии (так называемый ретикулоцитарный криз на 7— 10 -е сутки лечения).
Ретикулоциты Это молодые (безъядерные) эритроциты, только что вышедшие из костного мозга. Содержание их в крови составляет 0, 5 -1, 5%. Увеличение в крови ретикулоцитов отражает степень компенсаторного усиления эритропоэза в костном мозге; по этому признаку анемии подразделяют на гипорегенераторные (арегенераторные) и гиперрегенераторные. • Увеличение содержания ретикулоцитов наблюдают при гемолизе, постгеморрагической анемии. • Уменьшение содержания в крови ретикулоцитов наблюдают при апластической, железодефицитной и мегалобластной анемиях, лейкозах. • Интерес представляет появление ретикулоцитоза при динамическом наблюдении спустя несколько дней после назначения витамина В 12 в случае пернициозной анемии (так называемый ретикулоцитарный криз на 7— 10 -е сутки лечения).
 Форма и размеры эритроцитов В норме эритроцит имеет форму двояковогнутого диска, что создаёт наибольшую площадь поверхности по отношению к объёму и обеспечивает максимальный газообмен. Морфологические изменения эритроцитов. • Анизоцитоз — наличие эритроцитов разных размеров (часто сочетается с пойкилоцитозом). • Пойкилоцитоз — наличие в крови эритроцитов, имеющих не форму двояковогнутого диска, а какую-либо иную (овальную, грушевидную, серповидную). • Микроцитоз — преобладание эритроцитов малых размеров. • Макроцитоз — преобладание эритроцитов больших размеров. Объективный критерий оценки — средний эритроцитарный объём (СЭО). составляющий в норме 80— 94 фемтолитра (фл). • Анизохромия – неодинаковая окраска эритроцитов
Форма и размеры эритроцитов В норме эритроцит имеет форму двояковогнутого диска, что создаёт наибольшую площадь поверхности по отношению к объёму и обеспечивает максимальный газообмен. Морфологические изменения эритроцитов. • Анизоцитоз — наличие эритроцитов разных размеров (часто сочетается с пойкилоцитозом). • Пойкилоцитоз — наличие в крови эритроцитов, имеющих не форму двояковогнутого диска, а какую-либо иную (овальную, грушевидную, серповидную). • Микроцитоз — преобладание эритроцитов малых размеров. • Макроцитоз — преобладание эритроцитов больших размеров. Объективный критерий оценки — средний эритроцитарный объём (СЭО). составляющий в норме 80— 94 фемтолитра (фл). • Анизохромия – неодинаковая окраска эритроцитов
 Эритроциты в виде серпа
Эритроциты в виде серпа
 Среднее содержание гемоглобина Возможно изменение содержания гемоглобина в эритроцитах, определяемое по цветовому показателю или по среднему содержанию гемоглобина в одном эритроците (ССГЭ; в норме один эритроцит содержит 27 -33 пг гемоглобина). Анемии на основании изменения содержания гемоглобина в эритроцитах подразделяют на гипохромные (ЦП менее 0, 8) и гиперхромные (ЦП более 1, 0). При микроцитозе обычно выявляют снижение, а при макроцитозе — увеличение ССГЭ. Так, наиболее распространённая железодефицитная анемия обычно сопровождается микроцитозом и снижением ССГЭ.
Среднее содержание гемоглобина Возможно изменение содержания гемоглобина в эритроцитах, определяемое по цветовому показателю или по среднему содержанию гемоглобина в одном эритроците (ССГЭ; в норме один эритроцит содержит 27 -33 пг гемоглобина). Анемии на основании изменения содержания гемоглобина в эритроцитах подразделяют на гипохромные (ЦП менее 0, 8) и гиперхромные (ЦП более 1, 0). При микроцитозе обычно выявляют снижение, а при макроцитозе — увеличение ССГЭ. Так, наиболее распространённая железодефицитная анемия обычно сопровождается микроцитозом и снижением ССГЭ.
 Лейкоцитоз и лейкопения Увеличение общего содержания лейкоцитов в единице объема крови обозначают термином «лейкоцитоз» (более 9000 в 1 мкл), уменьшение называют лейкопенией (менее 4000 в 1 мкл). • Высоким нейтрофильным лейкоцитозом характеризуются различные бактериально воспалительные процессы, в том числе локализованные (абсцессы лёгких), а также состояния, сопровождающиеся некрозом тканей (ожоги, инфаркт миокарда), злокачественные опухоли в период распада, острая ревматическая лихорадка, эндогенные и экзогенные интоксикации (диабетический кетоацидоз, отравления некоторыми видами грибов), лекарственные воздействия (глюкокортикоиды). Особо следует назвать миелопролиферативные заболевания (хронический миелолейкоз, эритремия), при которых кроме лейкоцитоза отмечают также изменения лейкоцитарной формулы. • Лейкопения — характерный признак вирусных инфекций, воздействия ионизирующей радиации, приёма многих ЛС (иммунодепрессантов), аплазии костного мозга, аутоиммунных системных заболеваний (СКВ), перераспределения и секвестрации лейкоци ов в органах т (анафилактический шок, гиперспленизм).
Лейкоцитоз и лейкопения Увеличение общего содержания лейкоцитов в единице объема крови обозначают термином «лейкоцитоз» (более 9000 в 1 мкл), уменьшение называют лейкопенией (менее 4000 в 1 мкл). • Высоким нейтрофильным лейкоцитозом характеризуются различные бактериально воспалительные процессы, в том числе локализованные (абсцессы лёгких), а также состояния, сопровождающиеся некрозом тканей (ожоги, инфаркт миокарда), злокачественные опухоли в период распада, острая ревматическая лихорадка, эндогенные и экзогенные интоксикации (диабетический кетоацидоз, отравления некоторыми видами грибов), лекарственные воздействия (глюкокортикоиды). Особо следует назвать миелопролиферативные заболевания (хронический миелолейкоз, эритремия), при которых кроме лейкоцитоза отмечают также изменения лейкоцитарной формулы. • Лейкопения — характерный признак вирусных инфекций, воздействия ионизирующей радиации, приёма многих ЛС (иммунодепрессантов), аплазии костного мозга, аутоиммунных системных заболеваний (СКВ), перераспределения и секвестрации лейкоци ов в органах т (анафилактический шок, гиперспленизм).
 Сдвиг влево При острых гнойно воспалительных заболеваниях помимо лейкоцитоза развивается так называемый сдвиг лейкоцитарной формулы влево — увеличивается содержание молодых форм нейтрофилов, обычно палочкоядерных, реже — юных нейтрофилов (юных, промиелоцитов, метамиелоцитов и миелоцитов), что подтверждает тяжесть воспалительного процесса. Отдельно следует упомянуть лейкемоидные реакции, напоминающие изменения крови при лейкозах (значительный лейкоцитоз с «омоложением» формулы), но при этом носящие реактивный характер, т. е. с лейкозами не связанные. Указанные реакции могут возникать, например, при опухолях различной локализации (в рамках паранеопластического синдрома).
Сдвиг влево При острых гнойно воспалительных заболеваниях помимо лейкоцитоза развивается так называемый сдвиг лейкоцитарной формулы влево — увеличивается содержание молодых форм нейтрофилов, обычно палочкоядерных, реже — юных нейтрофилов (юных, промиелоцитов, метамиелоцитов и миелоцитов), что подтверждает тяжесть воспалительного процесса. Отдельно следует упомянуть лейкемоидные реакции, напоминающие изменения крови при лейкозах (значительный лейкоцитоз с «омоложением» формулы), но при этом носящие реактивный характер, т. е. с лейкозами не связанные. Указанные реакции могут возникать, например, при опухолях различной локализации (в рамках паранеопластического синдрома).
 Изменения формулы • Эозинофилию наблюдают при аллергии (бронхиальная астма, лекарственная непереносимость), паразитарных инвазиях (трихинеллёз, аскаридоз), заболеваниях кожи (псориаз, пузырчатка), опухолях, других заболеваниях (узелковый периартериит). • Базофилия развивается при миелолейкозе, эритремии, мастоцитозе. • Моноцитоз наблюдают при туберкулёзе, системных заболеваниях (СКВ, ревматоидный артрит), инфекционном эндокардите. • Лимфоцитоз характерен для вирусных и хронических бактериальных инфекций, лимфатического лейкоза, лимфом. • Агранулоцитоз — синдром, характеризующийся отсутствием гранулоцитов в периферической крови (нейтрофилов, эозинофилов, базофилов). Агранулоцитоз сопровождается значительным сниже ием устойчивости к инфекциям с развитием угрожающего для н жизни состояния. Он может быть миелотоксическим (радиация, цитостатические средства) и иммунным (СКВ, лекарственные поражения). Общий лейкоцитоз при этом менее 1000 в 1 мкл.
Изменения формулы • Эозинофилию наблюдают при аллергии (бронхиальная астма, лекарственная непереносимость), паразитарных инвазиях (трихинеллёз, аскаридоз), заболеваниях кожи (псориаз, пузырчатка), опухолях, других заболеваниях (узелковый периартериит). • Базофилия развивается при миелолейкозе, эритремии, мастоцитозе. • Моноцитоз наблюдают при туберкулёзе, системных заболеваниях (СКВ, ревматоидный артрит), инфекционном эндокардите. • Лимфоцитоз характерен для вирусных и хронических бактериальных инфекций, лимфатического лейкоза, лимфом. • Агранулоцитоз — синдром, характеризующийся отсутствием гранулоцитов в периферической крови (нейтрофилов, эозинофилов, базофилов). Агранулоцитоз сопровождается значительным сниже ием устойчивости к инфекциям с развитием угрожающего для н жизни состояния. Он может быть миелотоксическим (радиация, цитостатические средства) и иммунным (СКВ, лекарственные поражения). Общий лейкоцитоз при этом менее 1000 в 1 мкл.
 Гематокрит — отношение объёма форменных элементов крови к объёму плазмы. В норме он составляет 40 -50% (у мужчин чуть выше, у женщин чуть ниже). Для определения гематокрита разработаны специальные центрифуги, в которые помещают гематокритную трубку. В настоящее время существуют автоматические анализаторы крови, позволяющие наряду с остальными показателями измерять гематокрит. Увеличение гематокрита возникает при уменьшении объёма плазмы крови (повторные рвота, понос, другие ситуации с большой потерей жидкости), а также при увеличении объёма форменных элементов крови (эритроцитоз, лейкозы). Уменьшение гематокрита развивается через несколько часов после острой кровопотери, при массивной инфузионной терапии, олигоанурической стадии почечной недостаточности.
Гематокрит — отношение объёма форменных элементов крови к объёму плазмы. В норме он составляет 40 -50% (у мужчин чуть выше, у женщин чуть ниже). Для определения гематокрита разработаны специальные центрифуги, в которые помещают гематокритную трубку. В настоящее время существуют автоматические анализаторы крови, позволяющие наряду с остальными показателями измерять гематокрит. Увеличение гематокрита возникает при уменьшении объёма плазмы крови (повторные рвота, понос, другие ситуации с большой потерей жидкости), а также при увеличении объёма форменных элементов крови (эритроцитоз, лейкозы). Уменьшение гематокрита развивается через несколько часов после острой кровопотери, при массивной инфузионной терапии, олигоанурической стадии почечной недостаточности.
 Тромбоциты Подсчёт количества тромбоцитов производят в мазке крови (считают количество тромбоцитов на 1000 эритроцитов). Зная содержание эритроцитов в 1 мкл крови, определяют и содержание тромбоцитов. Используют также электронно автоматические счётчики. • Уменьшение содержания тромбоцитов называют тромбоцитопенией; при её развитии возникает повышенная кровоточивость. Тромбоцитопению наблюдают при болезни Верльгофа (тромбоцитопенической пурпуре), аутоиммунных, лекарственных (цитостатики, антибиотики, гепарин), радиационных воздействиях, апластических анемиях, а также ДВС синдроме. • Увеличение количества тромбоцитов называют тромбоцитозом; его наблюдают при повышении вязкости крови (вследствие уменьшения объёма её жидкой части), истинной полицитемии, злокачественных опухолях, после спленэктомии, при железодефицитной анемии.
Тромбоциты Подсчёт количества тромбоцитов производят в мазке крови (считают количество тромбоцитов на 1000 эритроцитов). Зная содержание эритроцитов в 1 мкл крови, определяют и содержание тромбоцитов. Используют также электронно автоматические счётчики. • Уменьшение содержания тромбоцитов называют тромбоцитопенией; при её развитии возникает повышенная кровоточивость. Тромбоцитопению наблюдают при болезни Верльгофа (тромбоцитопенической пурпуре), аутоиммунных, лекарственных (цитостатики, антибиотики, гепарин), радиационных воздействиях, апластических анемиях, а также ДВС синдроме. • Увеличение количества тромбоцитов называют тромбоцитозом; его наблюдают при повышении вязкости крови (вследствие уменьшения объёма её жидкой части), истинной полицитемии, злокачественных опухолях, после спленэктомии, при железодефицитной анемии.
 Обмен железа в организме оценивают по следующим показателям. • Содержание железа в крови; норма составляет 14, 3 -28 мкмоль/л. • Общая железосвязывающая способность сыворотки (ОЖСС); норма составляет 55 -65 мкмоль/л. • Содержание в крови ферритина и трансферрина. • Ферритин - белок, участвующий в накоплении железа внутри клеток. Если его содержание в плазме составляет менее 10 мкг/л, следует говорить о дефиците железа. Приём препаратов железа внутрь при анемии приводит к повышению концентрации ферритина спустя 2 -3 нед. • Трансферрин — белок, транспортирующий железо; его содержание в крови отражает ОЖСС. Насыщение трансферрина железом на 15% и менее типично для железодефицитной анемии.
Обмен железа в организме оценивают по следующим показателям. • Содержание железа в крови; норма составляет 14, 3 -28 мкмоль/л. • Общая железосвязывающая способность сыворотки (ОЖСС); норма составляет 55 -65 мкмоль/л. • Содержание в крови ферритина и трансферрина. • Ферритин - белок, участвующий в накоплении железа внутри клеток. Если его содержание в плазме составляет менее 10 мкг/л, следует говорить о дефиците железа. Приём препаратов железа внутрь при анемии приводит к повышению концентрации ферритина спустя 2 -3 нед. • Трансферрин — белок, транспортирующий железо; его содержание в крови отражает ОЖСС. Насыщение трансферрина железом на 15% и менее типично для железодефицитной анемии.
 Стернальная пункция Материал для изучения миелограммы получают при пункции губчатых костей, обычно грудины (стернальная пункция), подвздошной кости (трепанобиопсия). Необходимость этих исследований возникает в следующих ситуациях. • Анемия, природа которой осталась неясной, несмотря на различные неинвазивные методы исследования. • Лейкозы, панцитопении, опухолевые процессы для исключения или подтверждения метастазов.
Стернальная пункция Материал для изучения миелограммы получают при пункции губчатых костей, обычно грудины (стернальная пункция), подвздошной кости (трепанобиопсия). Необходимость этих исследований возникает в следующих ситуациях. • Анемия, природа которой осталась неясной, несмотря на различные неинвазивные методы исследования. • Лейкозы, панцитопении, опухолевые процессы для исключения или подтверждения метастазов.
 Коагулограмма • Количество тромбоцитов. • Время кровотечения по Дюке. • Время свёртывания крови. В последнее время более информативным показателем активности свёртывающей системы крови считают частичное тромбопластиновое время (АЧТВ). • Международное нормализованное отношение (MHO) — соотношение протромбинового времени пациента к протромбиновому времени контрольной пробы, помноженное на международный индекс чувствительности. Последний определяют при сравнении конкретного реагента со стандартным тромбопластином. • Содержание в крови фибриногена, отдельных факторов свёртывания крови. • ПТИ (протромбиновый индекс) — показатель, используемый при диагностике нарушений свёртывания на стадии превращения протромбина в тромбин, отношение стандартного протромбинового времени к протромбиновому времени у обследуемого больного, выраженное в процентах. Протромбиновое время — показатель интенсивности процессов свёртывания крови на стадии превращения протромбина в тромбин, представляющий собой продолжительность образования сгустка исследуемой плазмы крови в присутствии тромбопластина и солей кальция.
Коагулограмма • Количество тромбоцитов. • Время кровотечения по Дюке. • Время свёртывания крови. В последнее время более информативным показателем активности свёртывающей системы крови считают частичное тромбопластиновое время (АЧТВ). • Международное нормализованное отношение (MHO) — соотношение протромбинового времени пациента к протромбиновому времени контрольной пробы, помноженное на международный индекс чувствительности. Последний определяют при сравнении конкретного реагента со стандартным тромбопластином. • Содержание в крови фибриногена, отдельных факторов свёртывания крови. • ПТИ (протромбиновый индекс) — показатель, используемый при диагностике нарушений свёртывания на стадии превращения протромбина в тромбин, отношение стандартного протромбинового времени к протромбиновому времени у обследуемого больного, выраженное в процентах. Протромбиновое время — показатель интенсивности процессов свёртывания крови на стадии превращения протромбина в тромбин, представляющий собой продолжительность образования сгустка исследуемой плазмы крови в присутствии тромбопластина и солей кальция.
 Синдромы 1) Анемический. 2) Геморрагический. 3) Гемолитический. 4) Синдром ДВС. 5) Лихорадочный. 6) Интоксикационный. 7) Опухолевой пролиферации. 8) Септико-некротический (инфекционновоспалительный).
Синдромы 1) Анемический. 2) Геморрагический. 3) Гемолитический. 4) Синдром ДВС. 5) Лихорадочный. 6) Интоксикационный. 7) Опухолевой пролиферации. 8) Септико-некротический (инфекционновоспалительный).
 Классификация анемий С точки зрения практики удобно выделять анемии, возникающие вследствие: • кровопотери (острой или хронической); • недостаточного образования эритроцитов; • усиленного их разрушения (гемолиза); • сочетания вышеперечисленных факторов. Недостаточность эритропоэза может приводить к появлению следующих разновидностей анемий. • Гипохромно микроцитарные анемии: при дефиците железа, нарушениях его транспорта и утилизации. • Нормохромно нормоцитарные анемии: при гипопролиферативных состо ниях я (например, при заболеваниях почек, эндокринной патологии), гипоплазии и аплазии костного мозга, миелофтизе (избирательном нарушении миелопоэза, т. е. процесса образования гранулоцитов, тромбоцитов и эритроцитов в костном мозге). • Мегалобластные анемии: при дефиците витамина В 12, фолиевой кислоты. Гемолиз эритроцитов возможен при иммунологических нарушениях, собственных дефектах эритроцитов (мембранопатиях, врождённых энзимопатиях, гемоглобинопатиях).
Классификация анемий С точки зрения практики удобно выделять анемии, возникающие вследствие: • кровопотери (острой или хронической); • недостаточного образования эритроцитов; • усиленного их разрушения (гемолиза); • сочетания вышеперечисленных факторов. Недостаточность эритропоэза может приводить к появлению следующих разновидностей анемий. • Гипохромно микроцитарные анемии: при дефиците железа, нарушениях его транспорта и утилизации. • Нормохромно нормоцитарные анемии: при гипопролиферативных состо ниях я (например, при заболеваниях почек, эндокринной патологии), гипоплазии и аплазии костного мозга, миелофтизе (избирательном нарушении миелопоэза, т. е. процесса образования гранулоцитов, тромбоцитов и эритроцитов в костном мозге). • Мегалобластные анемии: при дефиците витамина В 12, фолиевой кислоты. Гемолиз эритроцитов возможен при иммунологических нарушениях, собственных дефектах эритроцитов (мембранопатиях, врождённых энзимопатиях, гемоглобинопатиях).
 По СЭО и ССГЭ СЭО (средний эритроцитарный объем) позволяет классифицировать анемии на микроцитарные, макроцитарные и нормоцитарные. Определение цветного показателя крови и ССГЭ позволяет классифицировать анемии на гипер-, гипо- и нормохромные. По содержанию ретикулоцитов в крови анемии подразделяют на гипорегенераторные (арегенераторные) и гиперрегенераторные.
По СЭО и ССГЭ СЭО (средний эритроцитарный объем) позволяет классифицировать анемии на микроцитарные, макроцитарные и нормоцитарные. Определение цветного показателя крови и ССГЭ позволяет классифицировать анемии на гипер-, гипо- и нормохромные. По содержанию ретикулоцитов в крови анемии подразделяют на гипорегенераторные (арегенераторные) и гиперрегенераторные.
 Определение Анемия — клинико гематологический синдром, характеризующийся уменьшением содержания гемоглобина в единице объема крови, чаще при одновременном уменьшении количества эритроцитов, что приводит к развитию гемической гипоксии тканей. Принято считать анемией снижение уровня гемоглобина ниже 130 г/л и количества эритроцитов ниже 4000000 у мужчин и соответственно ниже 120 г/л и 3500000 у женщин.
Определение Анемия — клинико гематологический синдром, характеризующийся уменьшением содержания гемоглобина в единице объема крови, чаще при одновременном уменьшении количества эритроцитов, что приводит к развитию гемической гипоксии тканей. Принято считать анемией снижение уровня гемоглобина ниже 130 г/л и количества эритроцитов ниже 4000000 у мужчин и соответственно ниже 120 г/л и 3500000 у женщин.
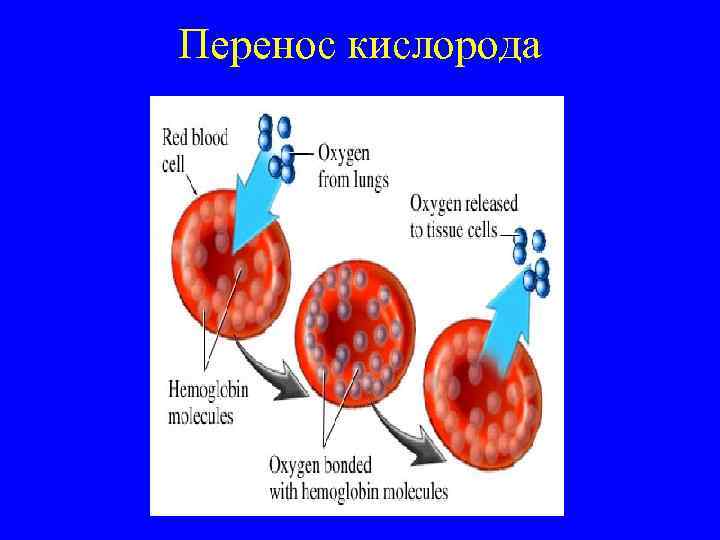 Перенос кислорода
Перенос кислорода
 Анемии согласно МКБ 10 (ВОЗ) D 50 Железодефицитная анемия D 51 Витамин В 12 дефицитная анемия D 55 D 59 Гемолитические анемии D 60 D 64 Апластические анемии
Анемии согласно МКБ 10 (ВОЗ) D 50 Железодефицитная анемия D 51 Витамин В 12 дефицитная анемия D 55 D 59 Гемолитические анемии D 60 D 64 Апластические анемии
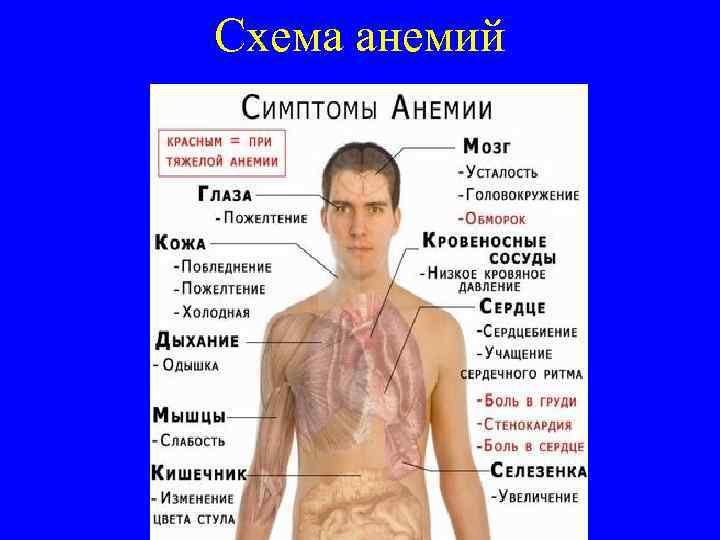 Схема анемий
Схема анемий
 ЖДА Железодефицитная анемия — это анемия, обусловленная дефицитом железа в сыворотке крови, костном мозге и депо.
ЖДА Железодефицитная анемия — это анемия, обусловленная дефицитом железа в сыворотке крови, костном мозге и депо.
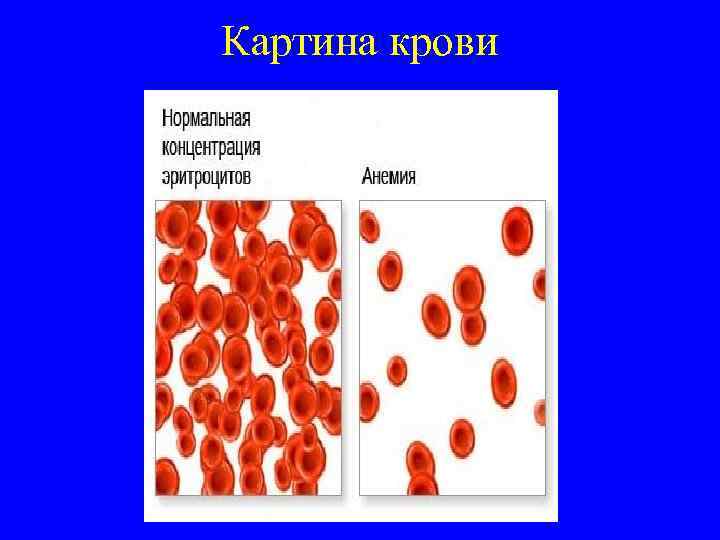 Картина крови
Картина крови
 Этиология ЖДА Наиболее частой экзогенной причиной является алиментарный дефицит железа (нехватка мяса, рыбы), а также врожденный дефицит железа у детей раннего возраста, родившихся от матерей, страдающих анемией. Эндогенная недостаточность железа может развиться в результате повышенной кровопотери (кровотечения), усиленного потребления (инфекционные болезни, интоксикация, рак); недостаточного усвоения (при энтеритах, ахлоргидрии – гастрите типа А, С гиповитаминозе, приводящем к дефициту легкоусвояемого двухвалентного железа). Сидеропения может также иметь место у детей в период полового созревания, при обильных месячных, особенно у девушек.
Этиология ЖДА Наиболее частой экзогенной причиной является алиментарный дефицит железа (нехватка мяса, рыбы), а также врожденный дефицит железа у детей раннего возраста, родившихся от матерей, страдающих анемией. Эндогенная недостаточность железа может развиться в результате повышенной кровопотери (кровотечения), усиленного потребления (инфекционные болезни, интоксикация, рак); недостаточного усвоения (при энтеритах, ахлоргидрии – гастрите типа А, С гиповитаминозе, приводящем к дефициту легкоусвояемого двухвалентного железа). Сидеропения может также иметь место у детей в период полового созревания, при обильных месячных, особенно у девушек.
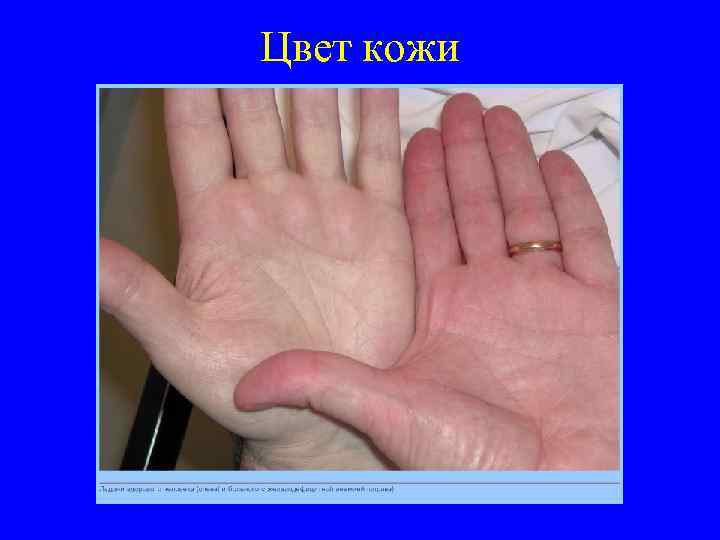 Цвет кожи
Цвет кожи
 Клиника ЖДА (анемический синдром) Характерны снижение аппетита, бледность с зеленым оттенком, мышечная гипотония. Со стороны сердца — систолический (анемический) шум; пика хлоротика – извращение вкуса. Поражаются эпителиальная ткань (шершавая кожа, ложкоподобные хрупкие ногти с белыми пятнами, выпадение волос) и слизистые оболочки (атрофия сосочков языка, эрозии в углах рта). Количество гемоглобина значительно меньше нормы, в то время как число эритроцитов снижается умеренно. Все железодефицитные анемии гипохромные. Характерны анизоцитоз, микроцитоз. Содержание железа в сыворотке крови снижено. Количество ретикулоцитов в норме, после кровопотери – увеличено. В костном мозге увеличено процентное содержание клеток эритробластического ряда с некоторой задержкой созревания.
Клиника ЖДА (анемический синдром) Характерны снижение аппетита, бледность с зеленым оттенком, мышечная гипотония. Со стороны сердца — систолический (анемический) шум; пика хлоротика – извращение вкуса. Поражаются эпителиальная ткань (шершавая кожа, ложкоподобные хрупкие ногти с белыми пятнами, выпадение волос) и слизистые оболочки (атрофия сосочков языка, эрозии в углах рта). Количество гемоглобина значительно меньше нормы, в то время как число эритроцитов снижается умеренно. Все железодефицитные анемии гипохромные. Характерны анизоцитоз, микроцитоз. Содержание железа в сыворотке крови снижено. Количество ретикулоцитов в норме, после кровопотери – увеличено. В костном мозге увеличено процентное содержание клеток эритробластического ряда с некоторой задержкой созревания.
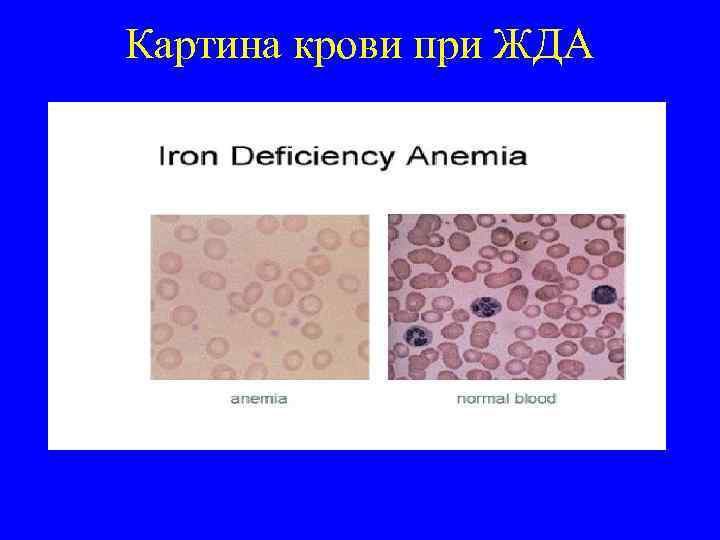 Картина крови при ЖДА
Картина крови при ЖДА
 Лечение ЖДА Патогенетическая терапия: препараты железа предпочтительно внутрь в сочетании с аскорбиновой кислотой, способствующей стабилизации легкоусвояемого двухвалентного железа: сорбифер, тардиферон, ферроградумет, ферро-фольгамма, актиферрин, гемофер, ферлатум, ферретаб. Хорошее действие оказывают сульфатные формы железа — феррокаль, ферроплекс, конферон. Препараты железа целесообразно принимать в промежутках между приемами пищи. До и после приема железа не рекомендуется давать чай, жирные и мучные продукты во избежание образования нерастворимых соединений, ухудшающих усвоение железа. При правильном лечении средний темп прироста гемоглобина составляет 1 г/сут. Курс лечения - не менее 1, 5 -2 месяцев (кроме восстановления картины крови, нужно создать депо железа в организме). Об успехе лечения свидетельствует повышение числа ретикулоцитов через 5— 10 сут и нормализация уровня гемоглобина через 1— 2 мес.
Лечение ЖДА Патогенетическая терапия: препараты железа предпочтительно внутрь в сочетании с аскорбиновой кислотой, способствующей стабилизации легкоусвояемого двухвалентного железа: сорбифер, тардиферон, ферроградумет, ферро-фольгамма, актиферрин, гемофер, ферлатум, ферретаб. Хорошее действие оказывают сульфатные формы железа — феррокаль, ферроплекс, конферон. Препараты железа целесообразно принимать в промежутках между приемами пищи. До и после приема железа не рекомендуется давать чай, жирные и мучные продукты во избежание образования нерастворимых соединений, ухудшающих усвоение железа. При правильном лечении средний темп прироста гемоглобина составляет 1 г/сут. Курс лечения - не менее 1, 5 -2 месяцев (кроме восстановления картины крови, нужно создать депо железа в организме). Об успехе лечения свидетельствует повышение числа ретикулоцитов через 5— 10 сут и нормализация уровня гемоглобина через 1— 2 мес.
 Диета
Диета



 Наследственная гемолитическая анемия (НГА) Примером служит болезнь Минковского — Шоффара. Это микросфероцитоз, сопровождающийся повышенным разрушением эритроцитов и желтухой. В основе заболевания лежит генетически обусловленная аномалия структуры мембраны эритроцитов, характеризующихся неправильной формой (сфероцитоз). Такие эритроциты в силу пониженной осмотической и механической резистентности подвергаются усиленному разрушению преимущественно в селезенке (внутриклеточный гемолиз), вследствие чего развивается анемия, гемолитическая желтуха, спленомегалия.
Наследственная гемолитическая анемия (НГА) Примером служит болезнь Минковского — Шоффара. Это микросфероцитоз, сопровождающийся повышенным разрушением эритроцитов и желтухой. В основе заболевания лежит генетически обусловленная аномалия структуры мембраны эритроцитов, характеризующихся неправильной формой (сфероцитоз). Такие эритроциты в силу пониженной осмотической и механической резистентности подвергаются усиленному разрушению преимущественно в селезенке (внутриклеточный гемолиз), вследствие чего развивается анемия, гемолитическая желтуха, спленомегалия.
 Клиника наследственной гемолитической анемии Характерны иктеричность кожных покровов и слизистых оболочек лимонного цвета, спленомегалия, реже увеличение печени, изменения со стороны костей черепа: «башенный череп» , широкая переносица, высокое нёбо. Кал не обесцвечен, есть уробилинурия. В крови: признаки анемии различной интенсивности, высокий ретикулоцитоз, умеренный нейтрофилез. Сфероцитоз. Средний диаметр эритроцитов меньше 7, 2— 7 мкм. Сферический индекс меньше 3. Минимальная осмотическая резистентность эритроцитов понижена (0, 7— 0, 6 % при норме 0, 48— 0, 44 % Na. Cl), максимальная повышена (0, 3— 0, 25 % при норме 0, 4— 0, 36 % Na. Cl). Гипербилирубинемия за счет неконъюгированного (свободного) билирубина.
Клиника наследственной гемолитической анемии Характерны иктеричность кожных покровов и слизистых оболочек лимонного цвета, спленомегалия, реже увеличение печени, изменения со стороны костей черепа: «башенный череп» , широкая переносица, высокое нёбо. Кал не обесцвечен, есть уробилинурия. В крови: признаки анемии различной интенсивности, высокий ретикулоцитоз, умеренный нейтрофилез. Сфероцитоз. Средний диаметр эритроцитов меньше 7, 2— 7 мкм. Сферический индекс меньше 3. Минимальная осмотическая резистентность эритроцитов понижена (0, 7— 0, 6 % при норме 0, 48— 0, 44 % Na. Cl), максимальная повышена (0, 3— 0, 25 % при норме 0, 4— 0, 36 % Na. Cl). Гипербилирубинемия за счет неконъюгированного (свободного) билирубина.
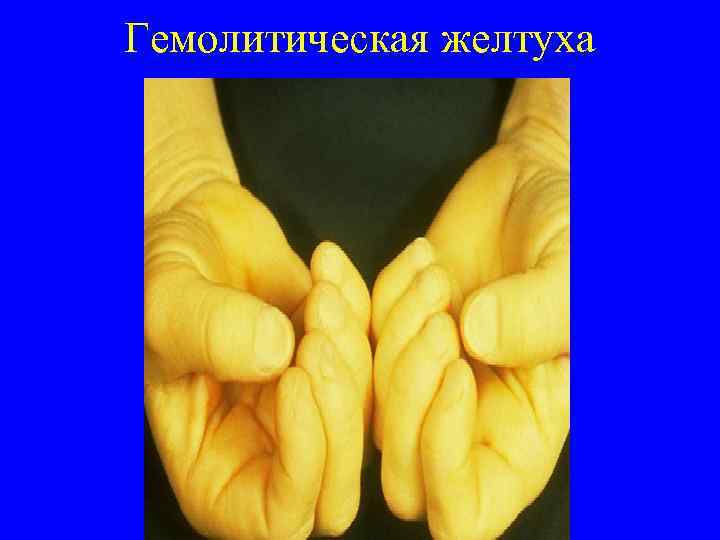 Гемолитическая желтуха
Гемолитическая желтуха
 Лечение НГА Радикальным методом лечения является удаление селезенки — основного органа кроверазрушения, после чего наступает клиническое выздоровление, хотя сфероцитоз и сниженная осмотическая резистентность эритроцитов остаются. При редких и быстро купирующихся гемолитических кризах, особенно в раннем возрасте, показания к спленэктомии относительны. Антианемические мероприятия (гемотрансфузии цельной крови, витамин В 12, железо и кортикостероиды) малоэффективны и даже противопоказаны. Прогноз чаще благоприятный. Смерть в период тяжелого гемолитического криза — явление довольно редкое. В этих случаях прогноз зависит от сроков спленэктомии.
Лечение НГА Радикальным методом лечения является удаление селезенки — основного органа кроверазрушения, после чего наступает клиническое выздоровление, хотя сфероцитоз и сниженная осмотическая резистентность эритроцитов остаются. При редких и быстро купирующихся гемолитических кризах, особенно в раннем возрасте, показания к спленэктомии относительны. Антианемические мероприятия (гемотрансфузии цельной крови, витамин В 12, железо и кортикостероиды) малоэффективны и даже противопоказаны. Прогноз чаще благоприятный. Смерть в период тяжелого гемолитического криза — явление довольно редкое. В этих случаях прогноз зависит от сроков спленэктомии.
 Приобретенная аутоиммунная гемолитическая анемия (АИГА) Это симптомокомплекс полиэтиологического происхождения, характеризующийся желтухой и анемией вследствие преимущественно внутрисосудистого гемолиза, обусловленного внешними факторами. Под влиянием различных факторов (физических, химических, медикаментозных, бактериальных, паразитарных) в результате иммунизации организма вырабатываются антиэритроцитарные аутоантитела, приводящие к усиленному гемолизу эритроцитов.
Приобретенная аутоиммунная гемолитическая анемия (АИГА) Это симптомокомплекс полиэтиологического происхождения, характеризующийся желтухой и анемией вследствие преимущественно внутрисосудистого гемолиза, обусловленного внешними факторами. Под влиянием различных факторов (физических, химических, медикаментозных, бактериальных, паразитарных) в результате иммунизации организма вырабатываются антиэритроцитарные аутоантитела, приводящие к усиленному гемолизу эритроцитов.
 Клиника АИГА Характерны слабость, головные боли, желтуха различной интенсивности, субфебрильная температура тела, умеренное увеличение селезенки, иногда печени. В крови: признаки анемии различной степени, ретикулоцитоз. Осмотическая резистентность эритроцитов не изменена или несколько повышена. Диаметр эритроцитов нормальный. Анемия нормохромная, нормоцитарная, гиперрегенераторная. Течение хроническое, однако могут наблюдаться острые тяжелые гемолитические кризы с высокой температурой тела, признаками глубокой анемии, гемоглобинурией.
Клиника АИГА Характерны слабость, головные боли, желтуха различной интенсивности, субфебрильная температура тела, умеренное увеличение селезенки, иногда печени. В крови: признаки анемии различной степени, ретикулоцитоз. Осмотическая резистентность эритроцитов не изменена или несколько повышена. Диаметр эритроцитов нормальный. Анемия нормохромная, нормоцитарная, гиперрегенераторная. Течение хроническое, однако могут наблюдаться острые тяжелые гемолитические кризы с высокой температурой тела, признаками глубокой анемии, гемоглобинурией.
 Диагностика и лечение АИГА Диагноз устанавливается на основании клинико гематологической картины, отсутствия выраженного сфероцитоза и положительной пробы Кумбса (прямой или непрямой), свидетельствующей о наличии аутоагглютининов. Лечение. Применяются кортикостероидные гормоны (преднизолон 0, 5— 1 мг/кг массы в сутки), особенно при гемолитических кризах; делают трансфузии одногруппной индивидуально совместимой эритроцитной массы, подобранной по отрицательной непрямой пробе Кумбса, плазмаферез N 4 6. Витамин B 12, препараты железа неэффективны. Спленэктомия показана лишь при отсутствии успеха после длительной консервативной терапии. Прогноз менее благоприятен, чем при наследственной гемолитической анемии. Возможны рецидивы, осложняющиеся ОПН. Критерием выздоровления служит появление отрицательной пробы Кумбса.
Диагностика и лечение АИГА Диагноз устанавливается на основании клинико гематологической картины, отсутствия выраженного сфероцитоза и положительной пробы Кумбса (прямой или непрямой), свидетельствующей о наличии аутоагглютининов. Лечение. Применяются кортикостероидные гормоны (преднизолон 0, 5— 1 мг/кг массы в сутки), особенно при гемолитических кризах; делают трансфузии одногруппной индивидуально совместимой эритроцитной массы, подобранной по отрицательной непрямой пробе Кумбса, плазмаферез N 4 6. Витамин B 12, препараты железа неэффективны. Спленэктомия показана лишь при отсутствии успеха после длительной консервативной терапии. Прогноз менее благоприятен, чем при наследственной гемолитической анемии. Возможны рецидивы, осложняющиеся ОПН. Критерием выздоровления служит появление отрицательной пробы Кумбса.
 Апластическая анемия (АА) Это заболевание, возникающее в результате повреждения стволовой клетки, следствием чего является глубокое угнетение гемопоэза. Причиной развития АА может служить повышенная чувствительность к медикаментозному препарату (идиосинкразия). Наиболее часто АА вызывают хлорамфеникол (левомицетин), сульфаниламиды (бисептол), тетрациклин, стрептомицин, соединения золота, барбитураты (корвалол), декарис, антитиреоидные и антигистаминные препараты. Среди физических факторов необходимо выделить воздействие ионизирующего излучения. Зафиксировано увеличение частоты случаев апластической анемии у пациентов, получавших лучевую терапию, врачей рентгенологов и радиологов, ликвидаторов ядерных аварий.
Апластическая анемия (АА) Это заболевание, возникающее в результате повреждения стволовой клетки, следствием чего является глубокое угнетение гемопоэза. Причиной развития АА может служить повышенная чувствительность к медикаментозному препарату (идиосинкразия). Наиболее часто АА вызывают хлорамфеникол (левомицетин), сульфаниламиды (бисептол), тетрациклин, стрептомицин, соединения золота, барбитураты (корвалол), декарис, антитиреоидные и антигистаминные препараты. Среди физических факторов необходимо выделить воздействие ионизирующего излучения. Зафиксировано увеличение частоты случаев апластической анемии у пациентов, получавших лучевую терапию, врачей рентгенологов и радиологов, ликвидаторов ядерных аварий.
 Клиника АА Клиническая картина депрессии кроветворения при апластической анемии складывается из анемического, геморрагического синдромов, синдрома инфекционных осложнений и синдрома панцитопении.
Клиника АА Клиническая картина депрессии кроветворения при апластической анемии складывается из анемического, геморрагического синдромов, синдрома инфекционных осложнений и синдрома панцитопении.
 Картина крови при АА Картина периферической крови представлена трицитопенией. Снижение гемоглобина значительно и может достигать 20 30 г/л. Цветовой показатель обычно равен единице. Количество ретикулоцитов резко снижено. Характерна выраженная лейкопения (агранулоцитоз). Абсолютное содержание лимфоцитов не изменено или снижено. Анемия нормохромная, нормоцитарная, арегенераторная. Количество тромбоцитов всегда снижено. В большинстве случаев увеличивается СОЭ (до 40 60 мм/час). Отправной точкой диагностического поиска является подсчет количества ретикулоцитов и тромбоцитов. Выявление би или трицитопении при исследовании периферической крови служит основанием для выполнения морфологического исследования костного мозга (стернальная пункция).
Картина крови при АА Картина периферической крови представлена трицитопенией. Снижение гемоглобина значительно и может достигать 20 30 г/л. Цветовой показатель обычно равен единице. Количество ретикулоцитов резко снижено. Характерна выраженная лейкопения (агранулоцитоз). Абсолютное содержание лимфоцитов не изменено или снижено. Анемия нормохромная, нормоцитарная, арегенераторная. Количество тромбоцитов всегда снижено. В большинстве случаев увеличивается СОЭ (до 40 60 мм/час). Отправной точкой диагностического поиска является подсчет количества ретикулоцитов и тромбоцитов. Выявление би или трицитопении при исследовании периферической крови служит основанием для выполнения морфологического исследования костного мозга (стернальная пункция).
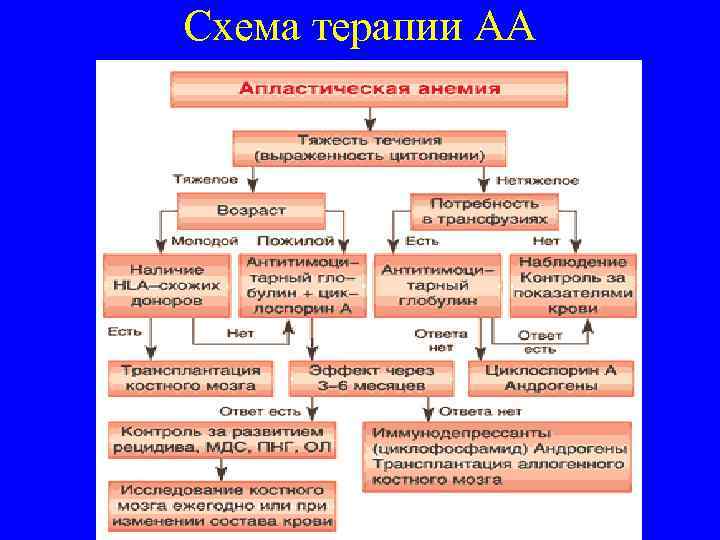 Схема терапии АА
Схема терапии АА
 Лечение АА Основным методом лечения, позволяющим рассчитывать на спасение жизни больного, является трансплантация костного мозга от совместимого донора. При невозможности подобрать донора проводится паллиативная терапия. В качестве базисного препарата используется иммунодепрессант циклоспорин А. Глюкокортикоиды, андрогены и антилимфоцитарный глобулин способны улучшить состояние гемопоэза у больных нетяжелой апластической анемией. У части больных нетяжелой апластической анемией, преодолевших 6 месячный порог выживаемости, может наступить спонтанное улучшение. Все больные АА нуждаются в заместительной трансфузионной терапии эритроцитарной и/или тромбоцитарной массой. Кроме того, проводится антибактериальная и микостатическая терапия с целью профилактики и лечения инфекционных осложнений. •
Лечение АА Основным методом лечения, позволяющим рассчитывать на спасение жизни больного, является трансплантация костного мозга от совместимого донора. При невозможности подобрать донора проводится паллиативная терапия. В качестве базисного препарата используется иммунодепрессант циклоспорин А. Глюкокортикоиды, андрогены и антилимфоцитарный глобулин способны улучшить состояние гемопоэза у больных нетяжелой апластической анемией. У части больных нетяжелой апластической анемией, преодолевших 6 месячный порог выживаемости, может наступить спонтанное улучшение. Все больные АА нуждаются в заместительной трансфузионной терапии эритроцитарной и/или тромбоцитарной массой. Кроме того, проводится антибактериальная и микостатическая терапия с целью профилактики и лечения инфекционных осложнений. •
 В 12 дефицитная анемия Это клинико гематологический симптомокомплекс, объединяющий группу заболеваний, характеризующихся макроцитарной анемией и мегалобластическим типом кроветворения. Мегалобластический эритропоэз, приводящий к нарушению созревания эритроцитов, обусловлен дефицитом витамина В 12 и фолиевой кислоты, который может развиваться на почве различных механизмов: частых инфекций, гастрита типа А, неполноценного питания, гастрэктомии, вскармливания козьим молоком, целиакии (нарушение всасывания из кишечника), хронических болезней ЖКТ и печени, глистной инвазии (широкий лентец).
В 12 дефицитная анемия Это клинико гематологический симптомокомплекс, объединяющий группу заболеваний, характеризующихся макроцитарной анемией и мегалобластическим типом кроветворения. Мегалобластический эритропоэз, приводящий к нарушению созревания эритроцитов, обусловлен дефицитом витамина В 12 и фолиевой кислоты, который может развиваться на почве различных механизмов: частых инфекций, гастрита типа А, неполноценного питания, гастрэктомии, вскармливания козьим молоком, целиакии (нарушение всасывания из кишечника), хронических болезней ЖКТ и печени, глистной инвазии (широкий лентец).
 Клиника В 12 дефицитной анемии Анемия развивается относительно медленно и может быть малосимптомной: слабость, быстрая утомляемость, одышка, головокружение, сердцебиение. Больные бледны, субиктеричны. Есть признаки глоссита с участками воспаления и атрофии сосочков, лакированный (хантеровский) язык, может быть гепатоспленомегалия. Желудочная секреция резко снижена. При ФГС выявляется атрофия слизистой оболочки желудка, которая подтверждается и гистологически. Наблюдаются и симптомы поражения нервной системы (фуникулярный миелоз), отмечается дистальные парестезии, периферическая полинейропатия, расстройства чувствительности, повышение сухожильных рефлексов. Таким образом, характерна триада: поражение крови поражение ЖКТ поражение нервной системы
Клиника В 12 дефицитной анемии Анемия развивается относительно медленно и может быть малосимптомной: слабость, быстрая утомляемость, одышка, головокружение, сердцебиение. Больные бледны, субиктеричны. Есть признаки глоссита с участками воспаления и атрофии сосочков, лакированный (хантеровский) язык, может быть гепатоспленомегалия. Желудочная секреция резко снижена. При ФГС выявляется атрофия слизистой оболочки желудка, которая подтверждается и гистологически. Наблюдаются и симптомы поражения нервной системы (фуникулярный миелоз), отмечается дистальные парестезии, периферическая полинейропатия, расстройства чувствительности, повышение сухожильных рефлексов. Таким образом, характерна триада: поражение крови поражение ЖКТ поражение нервной системы
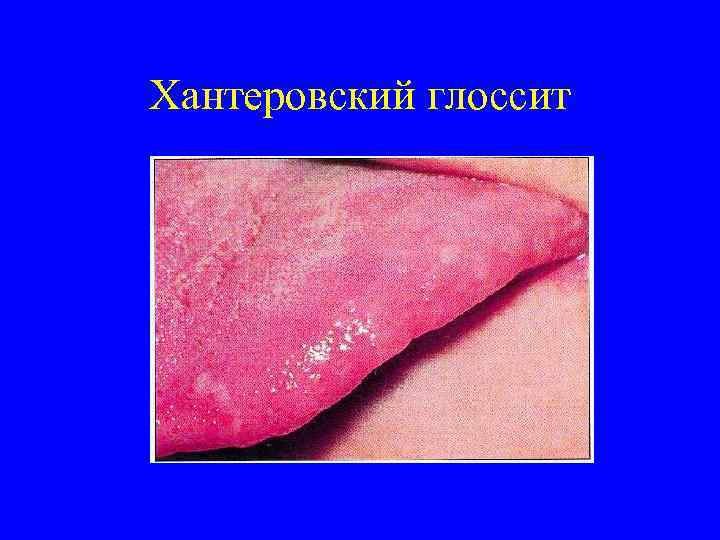 Хантеровский глоссит
Хантеровский глоссит
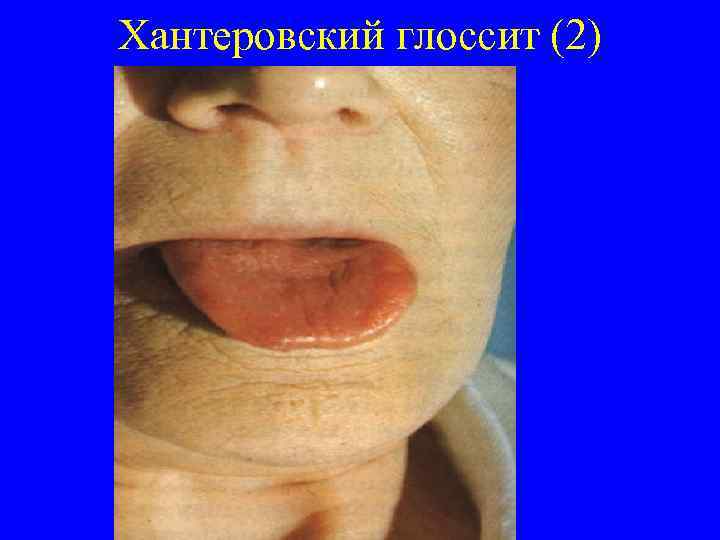 Хантеровский глоссит (2)
Хантеровский глоссит (2)
 Диагностика В 12 дефицитной анемии Клинический анализ крови снижение количества эритроцитов снижение гемоглобина повышение цветного показателя (выше 1. 05) макроцитоз (относится к группе макроцитарных анемий) базофильная пунктация эритроцитов, наличие в них телец Жолли и колец Кебота появление ортохромных мегалобластов снижение ретикулоцитов лейкопения тромбоцитопения снижение моноцитов анэозинофилия
Диагностика В 12 дефицитной анемии Клинический анализ крови снижение количества эритроцитов снижение гемоглобина повышение цветного показателя (выше 1. 05) макроцитоз (относится к группе макроцитарных анемий) базофильная пунктация эритроцитов, наличие в них телец Жолли и колец Кебота появление ортохромных мегалобластов снижение ретикулоцитов лейкопения тромбоцитопения снижение моноцитов анэозинофилия
 Лечение В 12 -дефицитной анемии Принципы терапии: насытить организм витамином В 12, поддерживающая терапия, предупреждение возможного развития анемии. Чаще пользуются цианкобаламином в суточной дозе 200 300 микрограмм (гамм). Данная доза применяется, если нет осложнений (фуникулярный миелоз, кома). Сейчас чаще применяют 500 микрограмм ежедневно. Вводят в 1 2 приема. При наличии осложнений 1000 мкг/сут. Через 10 дней дозу уменьшают. Инъекции продолжаются 10 дней. Затем, в течение 3 месяцев еженедельно вводят 300 микрограмм. После этого в течение 6 месяцев делается 1 инъекция в 2 недели. Если причиной анемии явилось нарушение выработки внутреннего фактора, то назначают глюкокортикоиды. Если причина анемии глистная инвазия, дают фенасал, вермокс.
Лечение В 12 -дефицитной анемии Принципы терапии: насытить организм витамином В 12, поддерживающая терапия, предупреждение возможного развития анемии. Чаще пользуются цианкобаламином в суточной дозе 200 300 микрограмм (гамм). Данная доза применяется, если нет осложнений (фуникулярный миелоз, кома). Сейчас чаще применяют 500 микрограмм ежедневно. Вводят в 1 2 приема. При наличии осложнений 1000 мкг/сут. Через 10 дней дозу уменьшают. Инъекции продолжаются 10 дней. Затем, в течение 3 месяцев еженедельно вводят 300 микрограмм. После этого в течение 6 месяцев делается 1 инъекция в 2 недели. Если причиной анемии явилось нарушение выработки внутреннего фактора, то назначают глюкокортикоиды. Если причина анемии глистная инвазия, дают фенасал, вермокс.


