
ГБУЗ СО «ТГБ№ 2 им. В. В. Баныкина» Отделение сосудистой хирургия ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ Кардиолог Пухова А. А.

Терминология Острый коронарный синдром – термин, обозначающий любую группу клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда или нестабильную стенокардию. Включает в себя: • Острый инфаркт миокарда • Инфаркт миокарда с подъемом ST • Инфаркт миокарда, без подъема ST • Инфаркт миокарда, диагностированный по изменению ферментов или другим биомаркерам, по поздним ЭКГ признакам • Нестабильную стенокардию

ОКС Инфаркт миокарда-процесс гибели клеток миокарда, вследствие длительной ишемии. Продолжительность ишемии более 20 мин. • - когда доказан некроз миокарда-повышение и динамика закономерная кардиоспецифических ферментов: тропонин I, КФК-МВ, в сочетании с хотя бы с одним из признаков: • - симптомы ишемии миокарда • -диагностически значимая элевация ST либо БЛНПГ, депрессия сегмента ST • -патологический з. Q на ЭКГ • Появления зоны гипо - или акинеза • - выявление внутрикоронарного тромбоза на КАГ или патологоанатомическом исследовании. Нестабильная стенокардияишемия миокарда без некроза и повышения ферментов Причины ишемии: -разрыв атеросклеротической бляшки с тромбозом - «Стабильная» атеросклеротическая бляшка -коронарный вазоспазм - Эндотелиальная дисфункция в сочетании с высокой потребность миокарда в кровоснабжении - - некоронарогенные причины
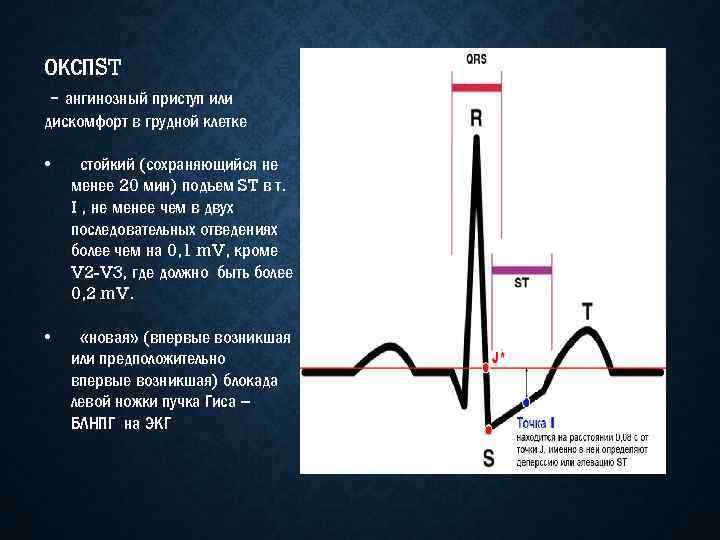
ОКСПST - ангинозный приступ или дискомфорт в грудной клетке • стойкий (сохраняющийся не менее 20 мин) подъем ST в т. I , не менее чем в двух последовательных отведениях более чем на 0, 1 m. V, кроме V 2 -V 3, где должно быть более 0, 2 m. V. • «новая» (впервые возникшая или предположительно впервые возникшая) блокада левой ножки пучка Гиса – БЛНПГ на ЭКГ

ОКСбп. ST • • • ангинозный приступ или дискомфорт в грудной клетке стойкая или преходящая депрессия ST: новая нисходящая депрессия более 0, 05 m. Vв двух последовательных отведениях Инверсия з. Т более 0, 1 m. V в 2 -х и более последовательных отведениях с выпуклым R и отношением RS более 1 псевдонормализация зубца Т нормальная ЭКГ
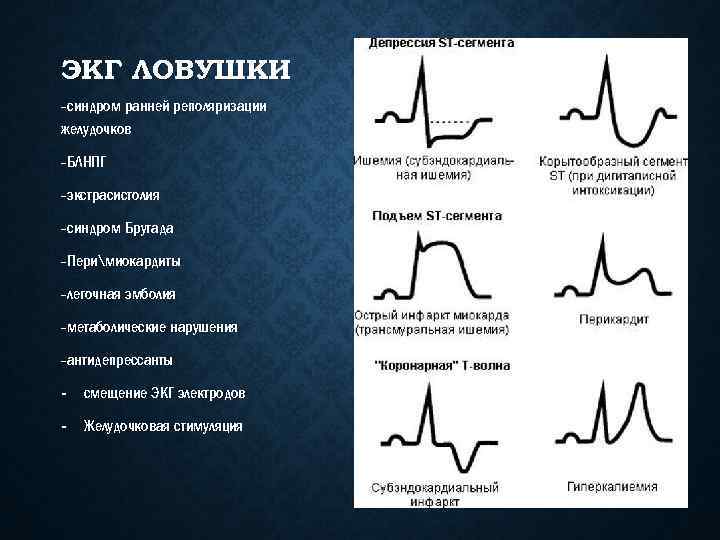
ЭКГ ЛОВУШКИ -синдром ранней реполяризации желудочков -БЛНПГ -экстрасистолия -синдром Бругада -Перимиокардиты -легочная эмболия -метаболические нарушения -антидепрессанты - смещение ЭКГ электродов - Желудочковая стимуляция

КЛАССИФИКАЦИИ ИНФАРКТА МИОКАРДА По остроте - Острый первые 24 часа - Подострый после 1 суток до 2 недель - Рубцующийся после 2 недель до 3 месяцев - Перенесенный после 3 месяцев По обширности По кратности - СQ - острый - Без Q - рецидивирующий, повторный в течение 28 суток от первого ИМ - повторный, после 28 суток

КЛАССИФИКАЦИЯ ПО РАСПОЛОЖЕНИЮ
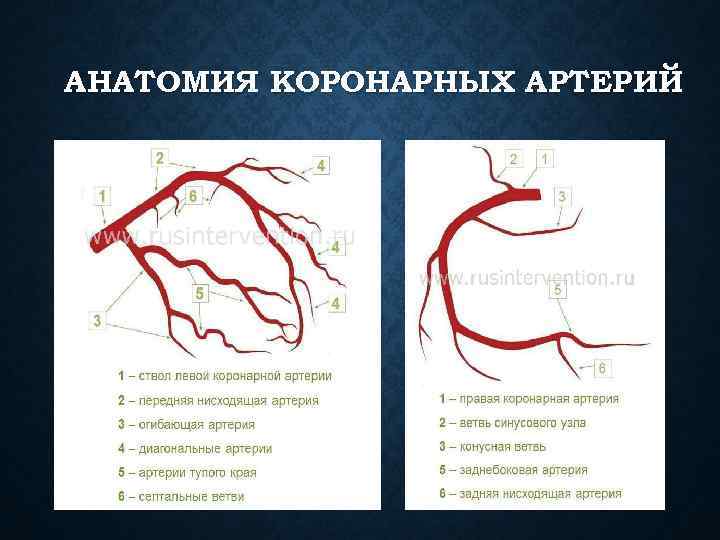
АНАТОМИЯ КОРОНАРНЫХ АРТЕРИЙ
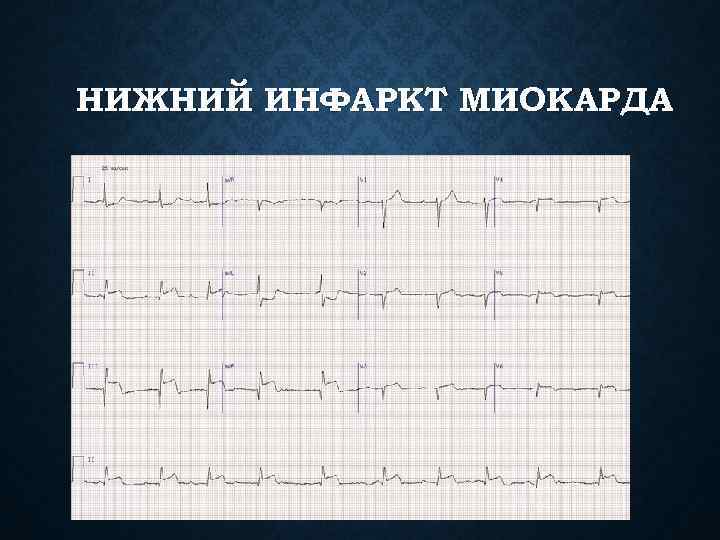
НИЖНИЙ ИНФАРКТ МИОКАРДА
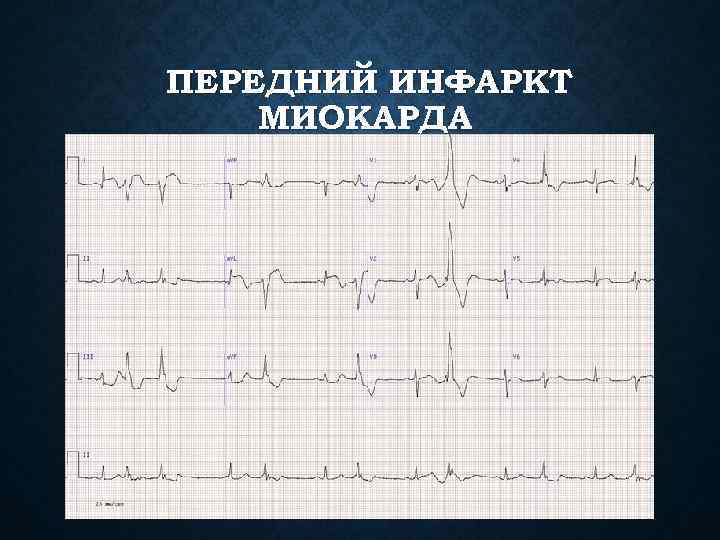
ПЕРЕДНИЙ ИНФАРКТ МИОКАРДА
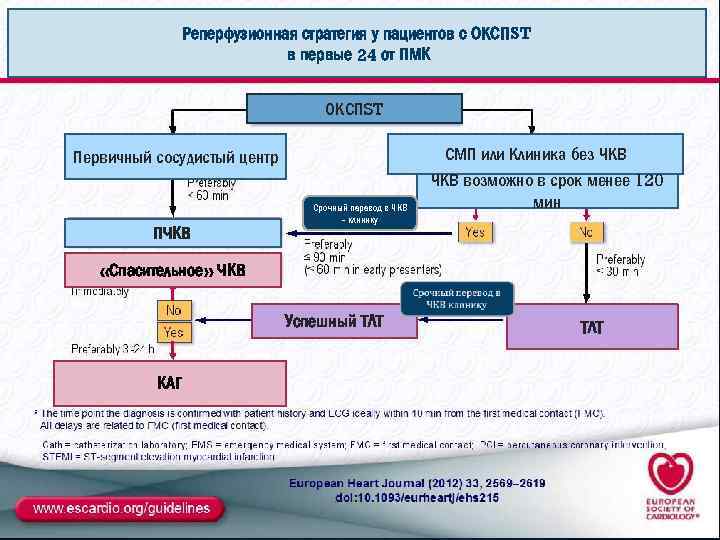
Реперфузионная стратегия у пациентов с ОКСПST в первые 24 от ПМК ОКСПST Первичный сосудистый центр ПЧКВ Срочный перевод в ЧКВ - клинику СМП или Клиника без ЧКВ возможно в срок менее 120 мин «Спасительное» ЧКВ Успешный ТЛТ КАГ ТЛТ

ЭТАП СМП 1. Базовая терапия - Устранить болевой синдром(морфин, нитраты) - Разжевать таблетку, содержащую 250 мг АСК, не защищенную оболочкой - Принять per os 300 мг клопидогрела или тикагрелор 180 мг нагрузочная доза(без ТЛТ) (старше 75 лет- нагрузочная доза 75 мг) - Начать в/в инфузию нитроглецирина (при сохраняющимся ангинозном синдроме, АГ, ОСН) - Начать лечение β-блокаторами (с учетом противопоказаний!)

2. Предполагается выполнение первичной ТБА - Нагрузочная доза клопидогрела может быть увеличена до 600 мг 3. ТЛТ на догоспитальном этапе - проводится при наличие показаний и отсутствии противопоказаний - Начинать ТЛТ следует в ближайшие 30 мин после прибытия бригады СМП - Использование прямых антикоагулянтов (фондапаринукс, эноксипарин, НФГ) 4. Проведение реперфузионной терапии не планируется - Решение о целесообразности применения прямых антикоагулянтов может быть отложено до поступления в стационар

Обезболивание Нитроглицерин 0, 4 мг п/я или спрей при с. АД >90 Морфин (особенно при возбуждении, острой сердечной недостаточности) В/в 2 -4 мг + 2 -8 мг каждые 5 -15 мин или 4 -8 мг + 2 мг каждые 5 мин или по 35 мг до купирования боли Вв нитроглицерин при АД >90 mm Hg, если есть боль, острый застой в легких, высокое АД

МОРФИН • • • обезболивание способствует уменьшению страха Снижает симпатическую активность Увеличивает тонус блуждающего нерва Уменьшает работу дыхания Вызывает расширение периферических артерий и вен ( особенно важно при отеке легких!!!) ОСЛОЖНЕНИЯ ПРИ ВВЕДЕНИИ МОРФИНА выраженная артериальная гипотензия (восполнение ОЦК) Выраженная брадикардия в сочетании с артериальной гипотензией (атропин в/в 0, 51, 0 мг) Тошнота, рвота (метоклопромидом в/в 5 -10 мг) Выраженное угнетение дыхания (налоксон в/в 0, 1 – 0, 2 мг) Применять лекарственные средства для профилактики осложнений наркотических анальгетиков не следует!

Обезболивание. Седативная терапия • Нейролептоанальлгезия (фентанил 0, 05 -0, 1 мг и дроперидол 2, 5 – 10 мг в зависимости от уровня АД) • Спокойная обстановка (поведение персонала, разьяснение диагноза, прогноза и плана ведения) • Диазепам в/в 2, 5 – 10 мг (при возбуждении больного) • Минимальные дозы производных бензодиазепина (при никотиновой зависимости) • в/в введение галоперидола (при возбуждении и делирии) NB! Изменение восприятия, особенно после введения тромболитика, подозрительно в отношении внутричерепного кровозлияния, которое следует исключить до применения седативных препаратов!

ß-адреноблокаторы в остром периоде инфаркта миокарда: • Уменьшают потребность миокарда в кислороде • Защищают миокард от избытка катехоламинов • Снижают частоту развития желудочковых аритмий, повышают порог фибрилляции (сильнее выражено у липофильных ß-адреноблокаторов • Снижают частоту возникновения разрывов миокарда • Снижают частоту развития повторной ишемии и распространение зоны некроза

Профилактика и лечение ишемии миокарда, тахикардии и боли при инфаркте миокарда или подозрении на него Внутривенно 5 мг (5 мл) р-р метопролола тартрата (Беталок) повторить с 2 минутным интервалом Максимальная доза- 15 мг (15 мл) Через 15 минут последней инъекции назначают метопролол внутрь 50 мг каждые 6 часов в течение 48 часов В СЛУЧАЕ БОЛЕЕ ОСТОРОЖНОГО ВЕДЕНИЯ ПАЦИЕНТА ВОЗМОЖНО СНИЖЕНИЕ НАЧАЛЬНОЙ ДОЗЫ ДО 1 -2 МГ!

ПРОТИВОПОКАЗАНИЯ: • Атриовентрикулярная блокада II и III степени, • Сердечная недостаточность в стадии декомпенсации, • Клинически значимая синусовая брадикардия, • Синдром слабости синусового узла, • Кардиогенный шок, • Выраженные нарушения периферического кровообращения, • Артериальная гипотензия

ПРОТИВОПОКАЗАНИЯ: • больным с острым инфарктом миокарда при ЧСС менее 45 ударов в минуту, интервалом PQ более 0, 24 секунд или систолическим артериальным давлением менее 100 мм рт. ст. • повышенная чувствительность к метопрололу и его компонентам или к другим β-адреноблокаторам

ПРОТИВОПОКАЗАНИЯ: • серьезные периферические сосудистые заболевания и угроза гангрены • При лечении суправентрикулярной тахикардии у пациентов с систолическим артериальным давлением меньше 110 мм рт. ст. • Возраст до 18 лет (эффективность и безопасность не установлены)

РЕПЕРФУЗИОННАЯ ТЕРАПИЯ Основой лечения острого ИМ является восстановление коронарного кровотока – коронарная реперфузия. Разрушение тромба и восстановление перфузии миокарда приводят к ограничению размеров его повреждения и, в конечном итоге, к улучшению ближайшего и отдаленного прогноза. Поэтому все больные ОКСп. ST должны быть безотлагательно обследованы для уточнения показаний и противопоказаний к восстановлению коронарного кровотока.
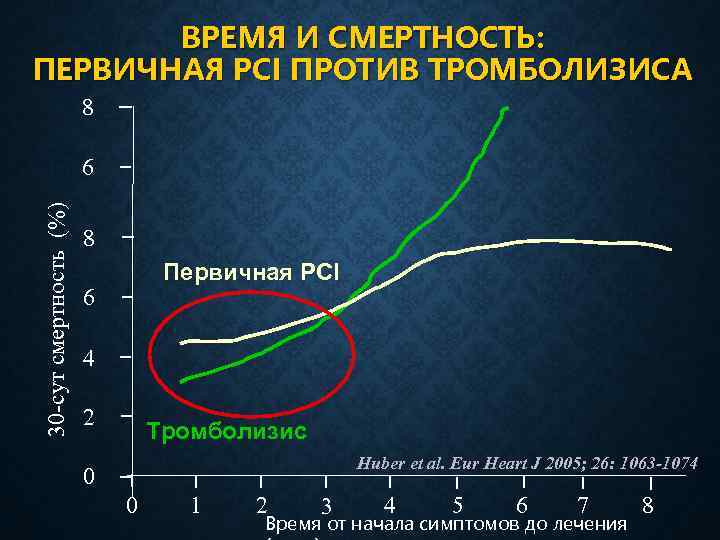
ВРЕМЯ И СМЕРТНОСТЬ: ПЕРВИЧНАЯ PCI ПРОТИВ ТРОМБОЛИЗИСА 8 30 -сут смертность (%) 6 8 Первичная PCI 6 4 2 Тромболизис Huber et al. Eur Heart J 2005; 26: 1063 -1074 0 0 1 2 3 4 5 6 7 Время от начала симптомов до лечения 8

ПОКАЗАНИЯ ДЛЯ ПРОВЕДЕНИЯ ТЛТ Если время от начала ангинозного приступа не превышает 12 часов, а на ЭКГ отмечается подъем сегмента ST ≥ 0, 1 m. V, как минимум в 2 -х последовательных грудных отведениях или в 2 -х отведениях от конечностей, или появляется блокада ЛНПГ. Введение тромболитиков оправдано в те же сроки при ЭКГ признаках истинного заднего ИМ (высокие зубцы R в правых прекордиальных отведениях и депрессия сегмента ST в отведениях V 1 -V 4 с направленным вверх зубцом T). Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ. 2007 г. ВНОК

ТЛТ ЧЕРЕЗ 12 -24 ЧАСА ПОСЛЕ НАЧАЛА СИМПТОМОВ - Кардиогенный шок без возможности проведения реваскуляризационных процедур - Рефрактерная ишемия миокарда у пациента с несомненным инфарктом миокарда с подъемом сегмента ST

ПРОТИВОПОКАЗАНИЯ ДЛЯ ПРОВЕДЕНИЯ ТЛТ Абсолютные противопоказания к ТЛТ ранее перенесенный геморрагический инсульт или НМК неизвестной этиологии; ишемический инсульт, перенесенный в течение последних 3 -х месяцев; опухоль мозга, первичная и метастатическая; подозрение на расслоение аорты; наличие признаков кровотечения или геморрагического диатеза (за исключением менструации); существенные закрытые травмы головы в последние 3 месяца; изменение структуры мозговых сосудов, например, артерио-венозная мальформация, артериальные аневризмы § § § § Российские рекомендации. Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ. 2007 г. ВНОК

ПРОТИВОПОКАЗАНИЯ ДЛЯ ПРОВЕДЕНИЯ ТЛТ Относительные противопоказания: § устойчивая, высокая, плохо контролируемая АГ в анамнезе; § АГ - в момент госпитализации – АД сис. >180 мм рт. ст. , диаст. >110 мм рт. ст); § ишемический инсульт давностью более 3 месяцев; § деменция или внутричерепная патология, не указанная в «абсолютных противопоказаниях» ; § травматичная или длительная (более 10 мин), сердечно-легочная недель; или реанимация оперативное вмешательство, перенесенное в течение последних 3 -х §недавнее (в течение предыдущих 2 -4 -х недель) внутреннее кровотечение; § пункция сосуда, не поддающегося прижатию; § для стрептокиназы – введение стрептокиназы более 5 суток назад или известная аллергия на нее; § беременность; § обострение язвенной болезни; § прием антикоагулянтов непрямого действия (чем выше МНО, тем выше риск кровотечения).

АНТИТРОМБОТИЧЕСКАЯ СТРАТЕГИЯ ПОСЛЕ ТРОМБОЛИЗИСА НФГ - В/в болюс 60 МЕ/кг (не более 4000 МЕ), далее инфузия со скоростью 12 МЕ/кг/ч (не более 1000 МЕ/ч). Подбор дозы под контролем АЧТВ (в 1, 5 -2 раза выше нормы). АЧТВ определять через 3, 6, 12 и 24 ч от начала терапиии. Через 6 часов после каждого изменения дозы. Длительность инфузии 24 -48 часов Эноксапарин - В/в болюс 30 мг, далее п/к в дозе 1 мг/кг 2 раза в сутки до 8 -го дня болезни. Первые 2 дозы для п/к введения не должны превышать 100 мг. У лиц старше 75 лет начальная вв доза не вводится. Поддерживающая уменьшается до 0, 75 мг/кг (первые 2 дозы не должны превышать 75 мг). При клиренсе креатинина менее 30 мл/мин препарат вводится п/к в дозе 1 мг/кг один раз в сутки. Фондапаринукс – В/в болюс 2, 5 мг; со вторых суток под кожу - . живота в дозе 2, 5 мг 1 раз в сутки до 8 -го дня болезни

АНТИТРОМБОТИЧЕСКАЯ СТРАТЕГИЯ ПОСЛЕ ТРОМБОЛИЗИСА 1. Аспирин – нагрузочная доза 165 -325 мг, затем по 75 -150 мг/сут неопределенно долго 2. Клопидогрел – нагрузочная доза 300 мг (75 мг у пациентов старше 75 лет),

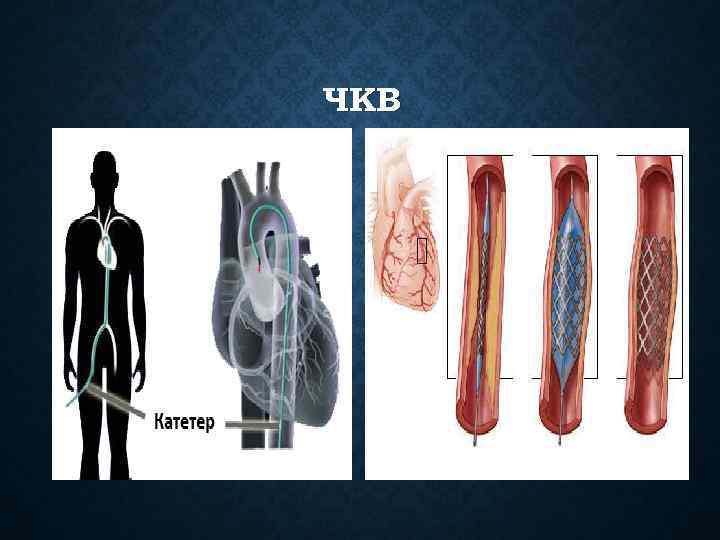
ПЕРВИЧНОЕ ЧРЕЗКОЖНОЕ КОРОНАРНОЕ ВМЕШАТЕЛЬСТВО ПРЕИМУЩЕСТВО ПЕРЕД ТЛТ Ø Обеспечивает более частое (до 90 – 95%) и более полное восстановление по коронарной артерии Ø Решается проблема остаточного стеноза, ретромбоза, резидуальной ишемии миокарда и их последствий Ø При ТБА реже наблюдается инсульт Ø Восстановление коронарного кровотока при противопоказаниях к ТЛТ Ø При задержке более 3 часов ТЛТ Ø При неэффективности ТЛТ Ø При осложненном течении ОИМ Ø Оптимальна в диагностически сомнительных случаях Ø При ранней постинфарктной стенокардии
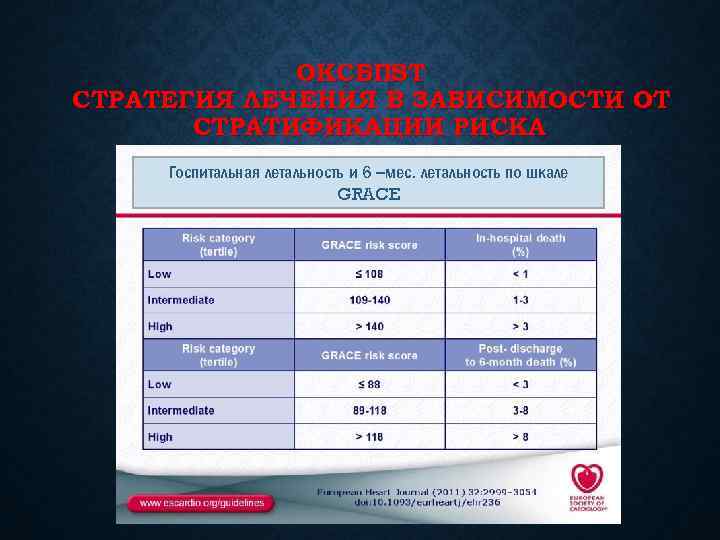
ОКСБПST СТРАТЕГИЯ ЛЕЧЕНИЯ В ЗАВИСИМОСТИ ОТ СТРАТИФИКАЦИИ РИСКА Госпитальная летальность и 6 –мес. летальность по шкале GRACE

Критерии оценки высокого риска (показания к инвазивному лечению) Первичные • Повышение уровней тропонинов • Изменения ST/T в динамике (сопровождающиеся или не сопровождающиеся симптомами) Вторичные • Сахарный диабет • Почечная недостаточность (расчетная СКФ <60 мл/мин/1, 73 м 2) • Снижение функции левого желудочка (фракция выброса <40%) • Ранняя постинфарктная стенокардия • Недавно выполненное ЧКВ (6 мес) • Недавно выполненное КШ(6 мес) • высокий индекс GRACE Рациональная Фармакотерапия в Кардиологии 2012; Приложение № 2

РЕКОМЕНДАЦИИ ПО ИНВАЗИВНОМУ ЛЕЧЕНИЮ (ЧКВ) 1. Инвазивная стратегия (в течение 72 ч после первого контакта с врачом) показана в следующих случаях: • наличие по крайней мере одного критерия высокого риска IА • рецидивирующие симптомы - Неотложная коронарная ангиография (<2 ч) рекомендуется пациентам с очень высоким риском (рефрактерная стенокардия, сердечная недостаточность, угрожающие жизни желудочковые аритмии или нестабильность гемодинамики) IС - Раннее инвазивное лечение (<24 ч) рекомендуется пациентам с индексом GRACE>140 или по крайней мере одним критерием высокого риска IА У пациентов с низким риском без рецидивирующих симптомов решение об инвазивном исследовании принимают на основании результатов неинвазивных методов, подтверждающих наличие ишемии I А
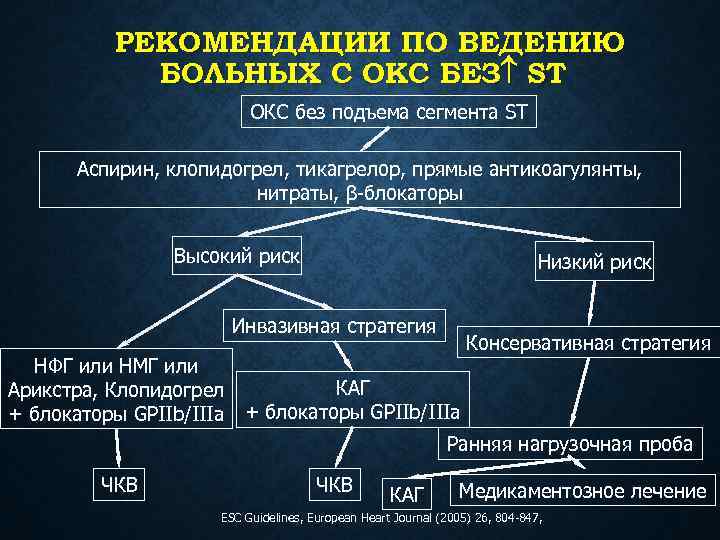
РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ С ОКС БЕЗ ST ОКС без подъема сегмента ST Аспирин, клопидогрел, тикагрелор, прямые антикоагулянты, нитраты, β-блокаторы Высокий риск Низкий риск Инвазивная стратегия НФГ или НМГ или Арикстра, Клопидогрел + блокаторы GPIIb/IIIa Консервативная стратегия КАГ + блокаторы GPIIb/IIIa Ранняя нагрузочная проба ЧКВ КАГ Медикаментозное лечение ESC Guidelines, European Heart Journal (2005) 26, 804 -847,
ЧКВ


СПАСИБО ЗА ВНИМАНИЕ!