7 занятие.ppt
- Количество слайдов: 33

ГБУЗ «Областная клиническая больница» Ожоговое отделение Сообщение на тему: Пластические методы закрытия раневых дефектов Тверь-2014

Пластическая и реконструктивная хирургия - один из старейших разделов хирургии. Пластические операции, широко пропагандируемые в средствах массовой информации, охватывают небольшую часть проблемы, сводя её к эстетической хирургии, являющейся лишь частью пластической хирургии. Главные задачи пластической хирургии - проблемы реконструкции и восстановления кожных покровов, частей тела, органов, повреждённых в результате заболеваний, врождённых дефектов. различного рода травм, или

Главная особенность пластической хирургии - смещение или перемещение тканей и органов для ликвидации дефектов, коррекции контуров и объёмов либо имплантация замещающих ткани эндопротезов с целью создания новых форм или восстановления функциональной полноценности тканей и органов. На современном этапе каждый оперирующий хирург в повседневной работе сталкивается принципами пластической с хирургии элементами независимо или от специализации. Наряду с возвращением больному здоровья высокий профессионализм предполагает достижение хороших эстетических и функциональных результатов.
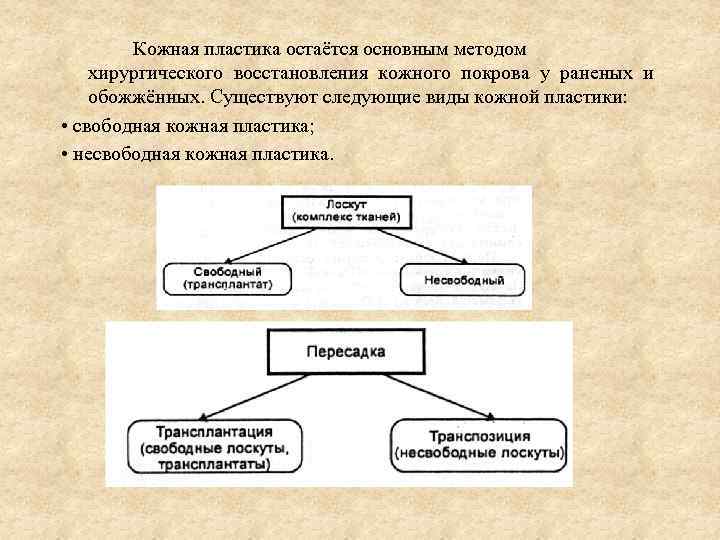
Кожная пластика остаётся основным методом хирургического восстановления кожного покрова у раненых и обожжённых. Существуют следующие виды кожной пластики: • свободная кожная пластика; • несвободная кожная пластика.

Классификация лоскутов По составу тканей лоскуты делятся на две группы: простые и сложные. К простым лоскутам относятся комплексы тканей, образованные преимущественно однородной тканью (жировые, мышечные и т. д. ), сложные — двумя и более видами тканей. Это деление в значительной степени условно, а хирурги часто используют комбинации различных методов.

Простые кожные трансплантаты могут быть полнослойными (когда кожу берут на всю толщину) и расщепленными (если используют лишь ее поверхностные слои). Расщепленные кожные лоскуты по сравнению с полнослойными сокращаются на большую величину, после приживления менее устойчивы к механической нагрузке и с косметической точки зрения проигрывают полнослойным. В то же время они могут прижить даже при сниженном кровообращении в тканях, образующих дефект, и менее чувствительны к развитию инфекции. В донорской зоне остается малозаметный рубец. Особенно важное преимущество использования расщепленных кожных трансплантатов — техническая простота операции и возможность закрытия обширных поверхностей. Последнее достигается путем повторного взятия расщепленных кожных лоскутов в одной и той же донорской зоне или в результате изготовления сетчатых (перфорированных) трансплантатов, способных закрывать значительно большую поверхность дефекта.

Сетчатый кожный трансплантат: • позволяет легко приспосабливать его к неровностям рельефа дна раны; • экономит донорские ресурсы; • обеспечивает отток раневого содержимого через перфорации в лоскуте; • препятствует образованию дермотрансплантатом. отслаивающих гематом под

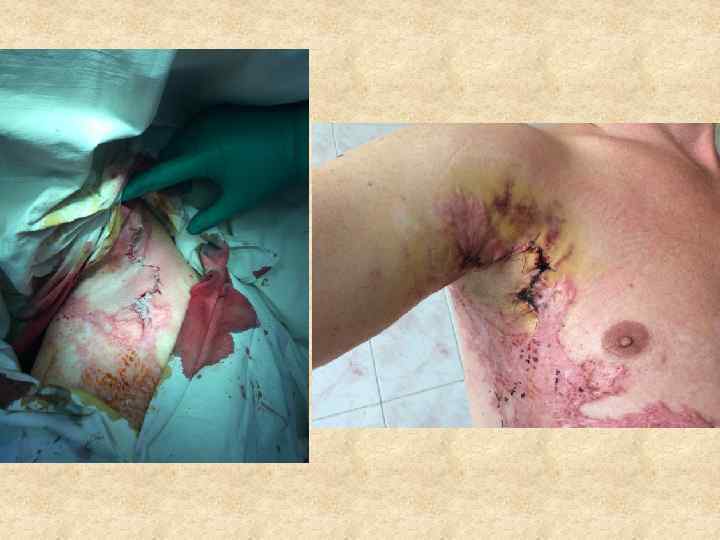
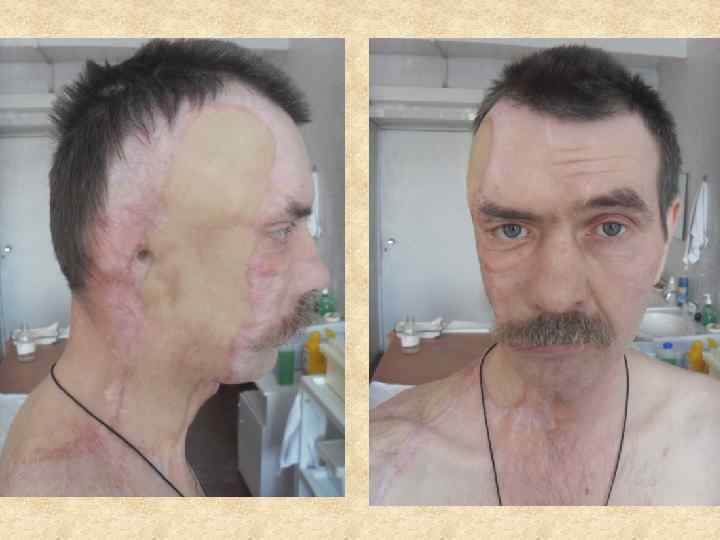
Основным методом восстановления анатомической целостности кожного покрова при глубоких ожогах, применяемых в клинике, является аутодермопластика расщепленными аутодермотрансплантатами с использованием дерматома. Оптимальная толщина расщепленного аутодермотрансплантата - 0, 2 -0, 4 мм. Кожная пластика на гранулирующую рану выполняется по её готовности как воспринимающего ложа для кожного трансплантата (яркие, мелкозернистые грануляции, со скудным раневым отделяемым и оптимальными сроками подготовки). В первую очередь кожная пластика выполняется в функционально и косметически важных зонах (лицо, кисти, суставы, шея). Наиболее благоприятные функциональные и косметические результаты обеспечивает пересадка сплошных (неперфорированных) расщепленных трансплантатов.

Залогом успеха в лечении глубоких ожогов является возможно быстрое удаление некротизированных тканей с последующей кожной пластикой. Несомненна желательность замещения раневого дефекта кожными трансплантатами сразу после иссечения омертвевших тканей, чтобы свести к минимуму патологическое влияние образующейся раны. Фактор времени, в течение которого проводят подготовку ожоговых ран к их пластическому закрытию и устранению дефицита кожного покрова, оказывает значительное влияние на результаты лечения и во многих случаях определяет судьбу пострадавшего. Современные успехи лечения обожженных в основном связаны с активным хирургическим методом, являющимся единственным способом излечения больных с распространенными глубокими ожогами.

В ожоговом отделении проходят лечение больные не только с ожоговой травмой и ее последствиями, но и больные с длительно незаживающими ранами. Большинство хирургов в своей практике пользуются понятием «длительно незаживающая рана» . Под этим термином понимают дефект кожных покровов с низкой тенденцией к заживлению, возникший вследствие внешних или внутренних причин, который по своей интенсивности выходит за пределы регенерационных возможностей организма и существующий более 3 мес. Данный объединяет термин следующие патологические состояния: трофические язвы нижних конечностей, диабетические язвы, пролежни, раны , развившиеся на месте травмы или оперативного вмешательства, а также в результате обморожения, термического, химического поражения кожного покрова. Обобщение таких, на первый взгляд, разных по этиологии и патогенезу процессов вполне оправданно, если рассматривать их в аспекте клинических проявлений и процессов, происходящих на клеточном и субклеточном уровнях.

Чаще всего в работе ожогового отделения встречаются больные с трофическими язвами венозной этиологии и пролежнями. Пролежень (decubitus - декубитальная язва) - хроническая язва мягких тканей, возникающая у больных с нарушением чувствительности (обычно находящихся в неподвижном состоянии) вследствие сдавления, трения или смещения кожи либо в результате сочетания этих факторов. Лечение больных с пролежнями - серьёзная медицинская и социальная проблема. При развитии пролежневых язв увеличивается продолжительность госпитализации пациента, появляется потребность в дополнительных перевязочных и лекарственных средствах, инструментарии, оборудовании. В ряде случаев требуется хирургическое лечение пролежней.

Существует несколько классификаций пролежней, но в настоящее время наибольшее распространение получила принятая в 1992 г. классификация Agency for Health Care Policy and Research (США), в которой наиболее чётко отражена динамика местных изменений в области пролежневой язвы: I степень - эритема, не распространяющаяся на здоровые участки кожи; повреждение, предшествующее язвообразованию; II степень - частичное уменьшение толщины кожи, связанное с повреждением эпидермиса или дермы; поверхностная язва в виде ссадины, пузыря или неглубокого кратера; III степень - полная потеря толщины кожи вследствие повреждения или некроза тканей, располагающихся под ней, но не глубже фасции; IV степень - полная потеря толщины кожи с некрозом или разрушением мышц, костей и других опорных структур (сухожилия, связки, капсулы суставов).

• • Для устранения декубитальных язв возможно применение различных методов хирургического лечения. Арсенал пластических вмешательств в настоящее время достаточно широк и разнообразен и позволяет у стабильных больных закрывать пролежни практически любого размера и локализации. Виды кожно-пластических вмешательств при пролежнях: аутодермопластика; пластика местными тканями; комбинированные методы кожной пластики; свободная пересадка комплексов тканей на микрососудистых анастомозах.

Пластика местными тканями - эффективный метод замещения дефектов покровных тканей. Метод ликвидации малого по размерам дефекта - мобилизация освежённых краев кожи и их сшивание. Применим также метод дозированного растяжения. В последние годы всё чаще используют подкожные экспандеры. При более крупных дефектах различной формы можно провести широкую отслойку кожи и создать подвижные кожно-жировые лоскуты, их перемещение позволяет ликвидировать дефект. Однако в случае длительно незаживающих ран (трофических язв), особенно на фоне хронической венозной недостаточности, выполнение этого способа оказывается невозможным. В основном это связано со значительной индурацией тканей, окружающих длительно незаживающую рану, и явлениями микробной экземы, а также с отсутствием значительных резервов мобильной кожи на нижней трети голени по её внутренней поверхности (наиболее частой локализации длительно незаживающей раны

Пластика методом встречных треугольников (Z-пластика)

V-Y-Пластика
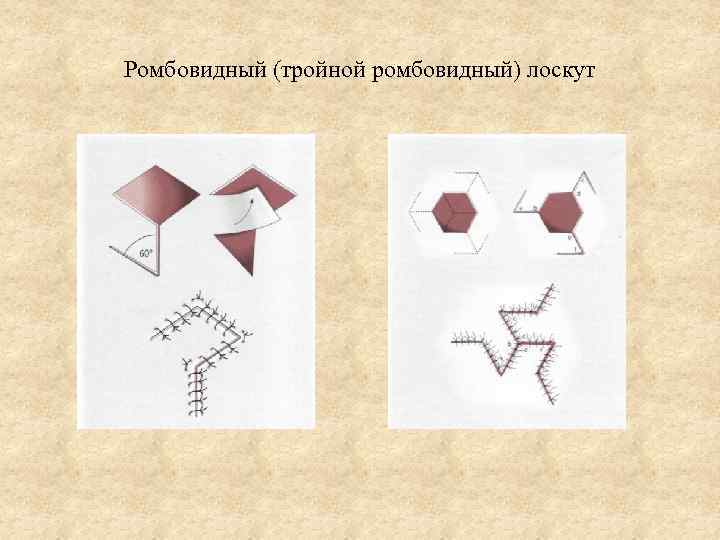
Ромбовидный (тройной ромбовидный) лоскут
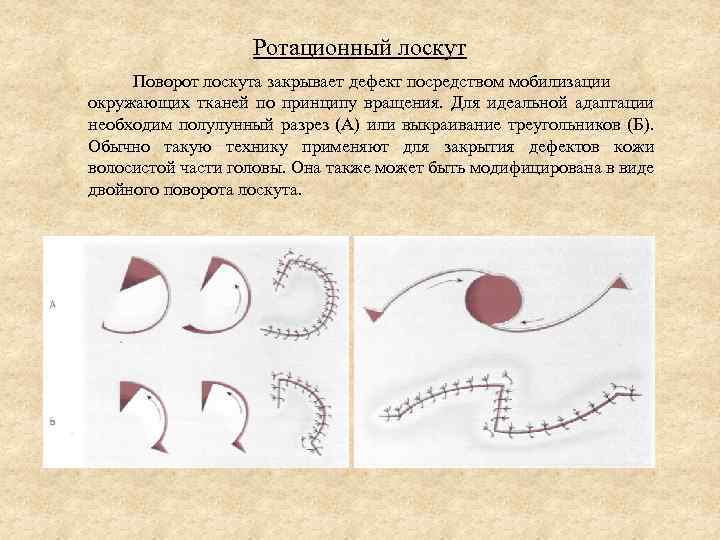
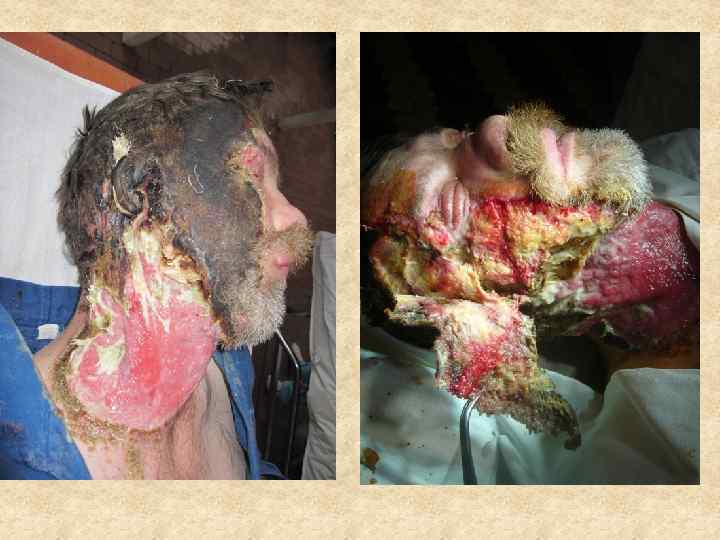
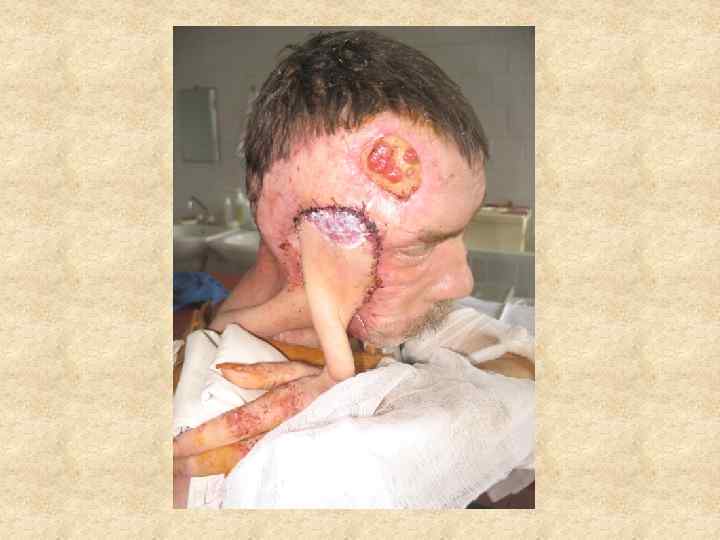
Ротационный лоскут Поворот лоскута закрывает дефект посредством мобилизации окружающих тканей по принципу вращения. Для идеальной адаптации необходим полулунный разрез (А) или выкраивание треугольников (Б). Обычно такую технику применяют для закрытия дефектов кожи волосистой части головы. Она также может быть модифицирована в виде двойного поворота лоскута.

V-Y-Образный скользящий лоскут

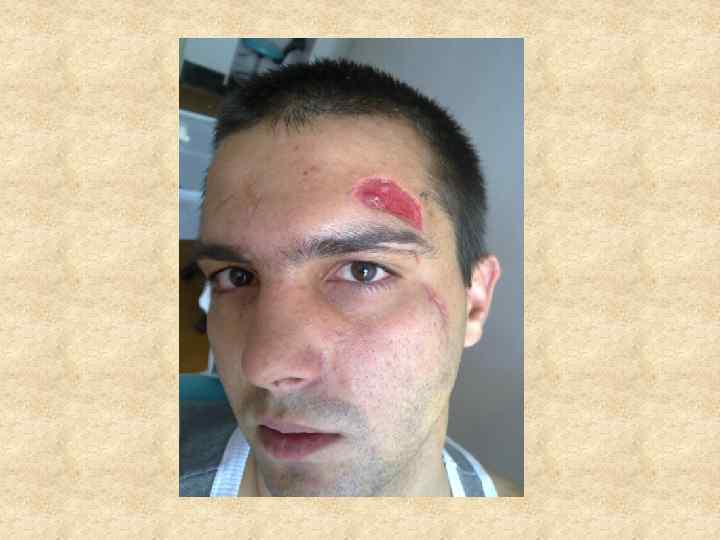
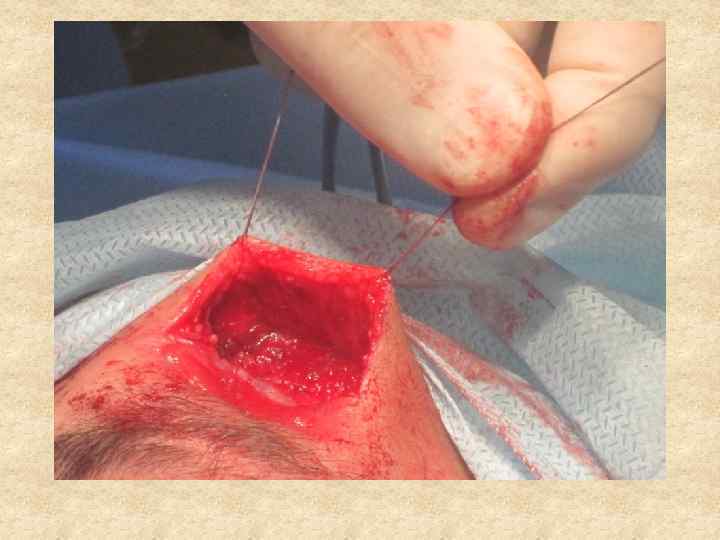
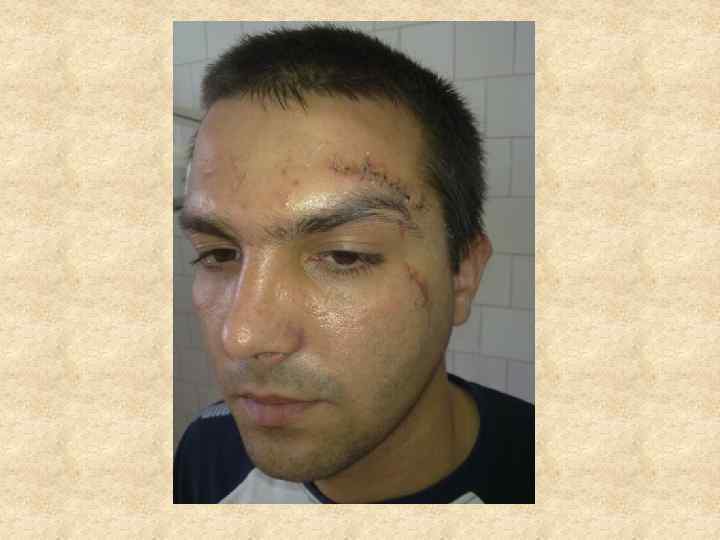
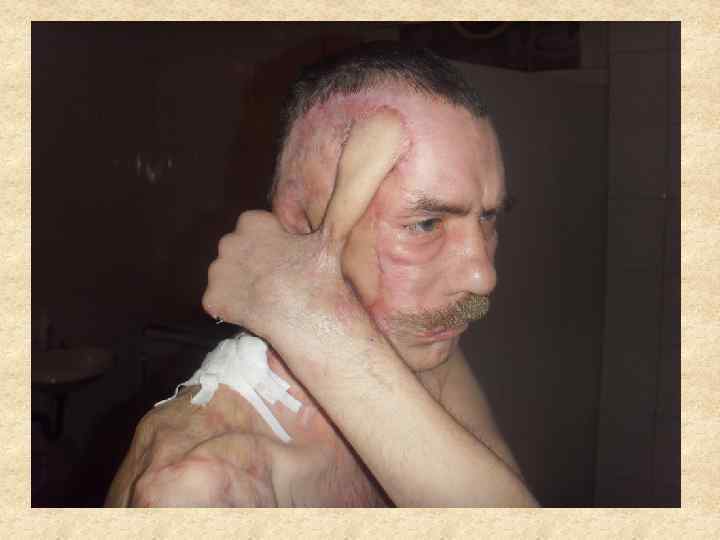
В задачу восстановительной и пластической хирургии входит восстановление не только нарушений формы, но и функции части тела или органа, связанных с ожогом. Основными осложнениями, подлежащими хирургической коррекции, являются грубые послеожоговые рубцы, обезображивающие или вызывающие нарушение функции в связи с развитием деформаций, контрактур и анкилозов. Восстановительные операции по поводу последствий ожогов имеют весьма разнообразный характер, и при их осуществлении используется весь арсенал методов пластической хирургии, ортопедии и травматологии.
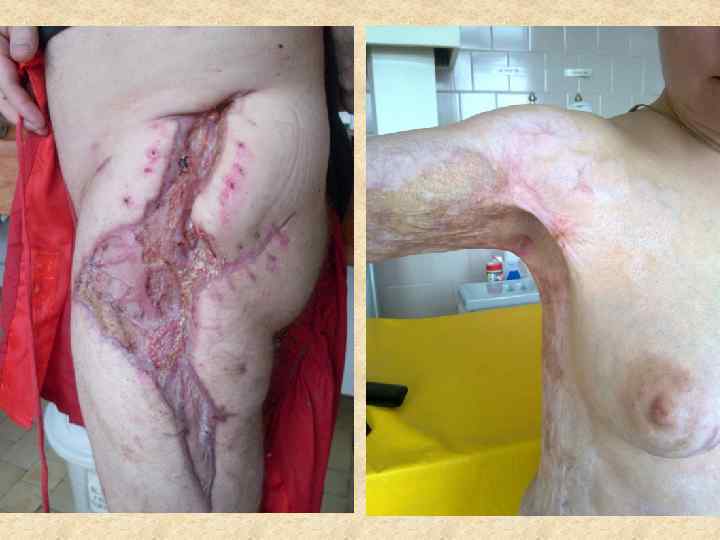
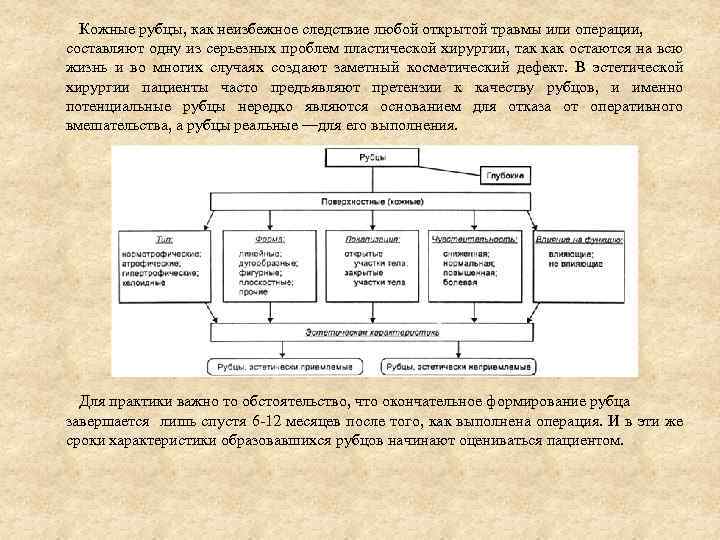
Кожные рубцы, как неизбежное следствие любой открытой травмы или операции, составляют одну из серьезных проблем пластической хирургии, так как остаются на всю жизнь и во многих случаях создают заметный косметический дефект. В эстетической хирургии пациенты часто предъявляют претензии к качеству рубцов, и именно потенциальные рубцы нередко являются основанием для отказа от оперативного вмешательства, а рубцы реальные —для его выполнения. Для практики важно то обстоятельство, что окончательное формирование рубца завершается лишь спустя 6 -12 месяцев после того, как выполнена операция. И в эти же сроки характеристики образовавшихся рубцов начинают оцениваться пациентом.

Наиболее часто при корригирующих операциях применяется кожная пластика, которая имеет следующие виды: 1) пластика местными тканями; 2) пластика кожным лоскутом на питающей ножке (индийский, итальянский методы); 3) пластика с использованием трубчатого стебля; 4) свободная кожная пластика расщепленным аутодермотрансплантатом. Устранить незначительные дефекты кожи иногда удается с помощью послабляющих разрезов и разнообразных приемов, направленных на мобилизацию кожи вокруг дефекта. Выкраивать кожные лоскуты в области ожоговых рубцов почти всегда трудно из-за малоподвижности патологически измененной кожи. Эффективность этого метода снижается в связи с возможностью омертвения острых углов кожных лоскутов, поэтому их следует выкраивать по возможности с захватом здоровой кожи с достаточным слоем ПЖК, избегая образования острых углов.


7 занятие.ppt