Миастения - лекция 2017.ppt
- Количество слайдов: 138

ГБУЗ НСО «ГНОКБ» Областной центр рассеянного склероза и других АИЗ НС МИАСТЕНИЯ Малкова Надежда Алексеевна д. м. н. , руководитель областного центра рассеянного склероза и других АИЗ нервной системы, профессор кафедры клинической неврологии и алгологии ФПК и ППВ НГМУ 2017 год

История Первое описание миастении относится к XVII веку (T. Willis, 1672) , но как отдельная нозологическая форма она описана в конце XIX века в работах Wilks, Erb, Goldflam, Jolly, Campbell, Bromwell (1877 -1900)

Исторические названия Миастении: - бульбарный паралич - астенический бульбарный паралич - астеническая офтальмоплегия - ложный бульбарный паралич - функциональный излечимый полиоэнцефаломиелит - болезнь Эрба - болезнь Гольдфлама - болезнь Жолли и т. д. Myasthenia gravis - миастения

Частота распространенность МГ: - от 14 чел. на 100 000 населения заболеваемость МГ: - 1 – 2 чел. На 100 000 населения В Новосибирске и НСО ожидается 400 -500 б. В регистре Центра - ~430 больных

КТО БОЛЕЕТ МИАСТЕНИЕЙ? В возрасте <40 лет женщины болеют в 3 раза чаще В возрасте >50 лет мужчины болеют чаще Возраст дебюта – 1 год – 90 лет Средний возраст начала у женщин 26 лет, у мужчин – 31 год

Процент диагностических ошибок до 50 - 80% Причины: «редкость» заболевания отсутствие привычной «органической» неврологической симптоматики большая вариабельность клинических проявлений Гехт Б. М. : на 1 выявленного больного МГ – 2 не диагностированных

НЕРВНО-МЫШЕЧНЫЙ СИНАПС

Миастения (MГ) – классическое аутоиммунное заболевание, клинические проявления которого в виде слабости и патологической утомляемости обусловлены явлениями аутоагрессии с образованием антител к различным антигенным мишеням периферического нейромоторного аппарата. (Санадзе А. Г. , 2012)

ЭТИОЛОГИЯ Миастения – многофакторное заболевание Причиной поражения постсинаптических структур может являться: инфекционный агент, имеющий молекулярное сходство с АХР (механизм молекулярной мимикрии) метаболические нарушения, изменяющие структуру и конфирмацию рецептора особенности иммунного ответа человека

Роль вилочковой железы Тимус при МГ выполняет уникальную роль – органа первичной иммуногенности - В основе – нарушение толерантности Т-лимфоцитов к целому ряду антигенных белков тимуса. У больных МГ в тимусе выявлены белки, аналогичные никотиновым ацетил- холиновым рецепторам, аналоги белков поперечнополосатой мускулатуры и др. Однако не все формы МГ патогенетически связаны с вилочковой железой.


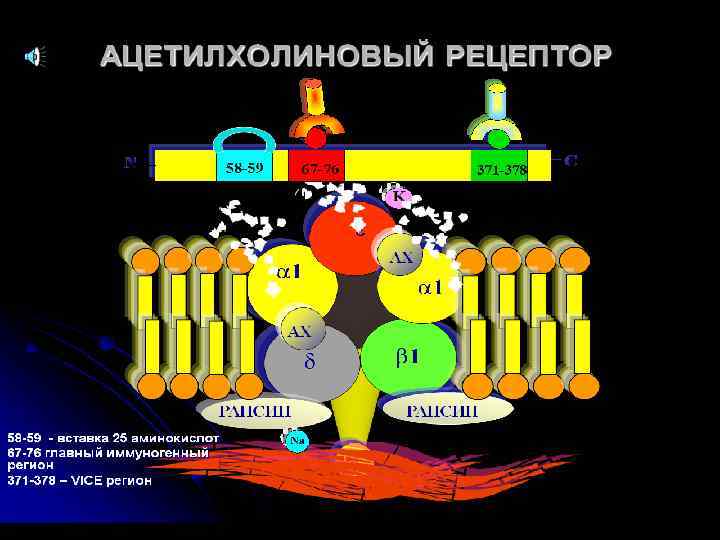
Антигенные мишени - Ацетилхолиновый рецептор (АХР) – основная мишень при МГ(АТ к отдельным субъединицам) - Мышечная специфическая тирозинкиназа (Mu. SK)- мембранная белковая молекула, участвующая в формировании АХР - Рианодиновый рецептор(Ry. R)-рецептор кальцийвысвобождающих каналов - Титин-протеин- гигантский мышечный белок, обеспечивающий расположение и эластичность саркомера

Нервно – мышечный синапс

КЛИНИКА МИАСТЕНИИ

Миастенический синдром: - патологическая мышечная утомляемость - вариабельная мышечная слабость

Особенности поражения мышц 1. Избирательное (и преимущественное) поражение некоторых мышц 2. Несоответствия локализации поражения зоне иннервации отдельных нервов ( тип «масляного пятна» ) 3. Лабильность патологической утомляемости мышц 4. Уменьшение утомляемости после приема АХЭП 5. Быстрое восстановление силы после отдыха (иногда за 10 -15 секунд)

КРАНИО – БУЛЬБАРНЫЕ МЫШЦЫ




КЛИНИКА МИАСТЕНИИ Бульбарный синдром – нарушения функции мышц глотки, гортани, языка. Нарушения функции жевательных мышц.

Мышцы конечностей и туловища



КЛИНИКА МИАСТЕНИИ Нарушения функции мышц шеи и туловища Нарушения дыхания


Частота симптомов MГ в дебюте Птоз - до 67% Диплопия - до 48% Окулярная слабость -до 60% Бульбарные нарушения - до 29% Окуло-бульбарные нарушения - до 12% Слабость мышц рук - до 25% Слабость мышц ног - до 13% Слабость дыхательных мышц - до 13% Генерализованная слабость – до 40%

Осмотр пациента с миастенией

Подгруппы миастении МГ глазная МГ генерализованная - с ранним (до 50 лет) началом - с поздним (после 50 лет) началом МГ с тимомой/без тимомы МГ серопозитивная (АТ к АХР) МГ серонегативная (АТ к MUSK , АТ к LRP 4 и др. )

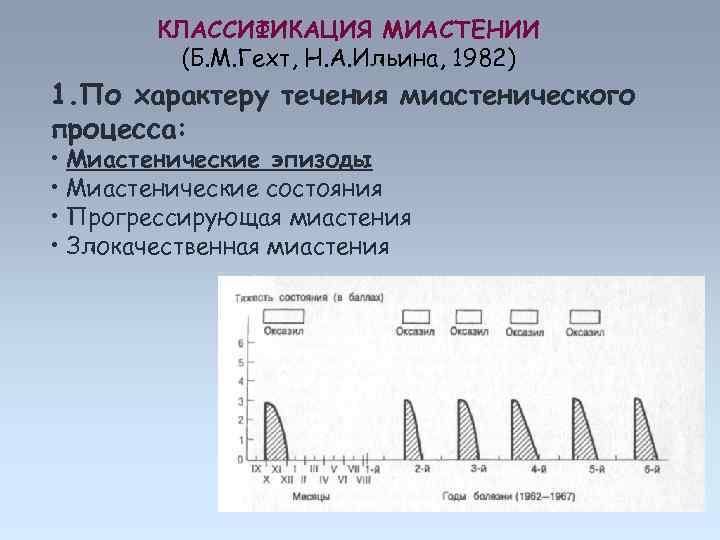
КЛАССИФИКАЦИЯ МИАСТЕНИИ (Б. М. Гехт, Н. А. Ильина, 1982) 1. По характеру течения миастенического процесса: • Миастенические эпизоды • Миастенические состояния • Прогрессирующая миастения • Злокачественная миастения
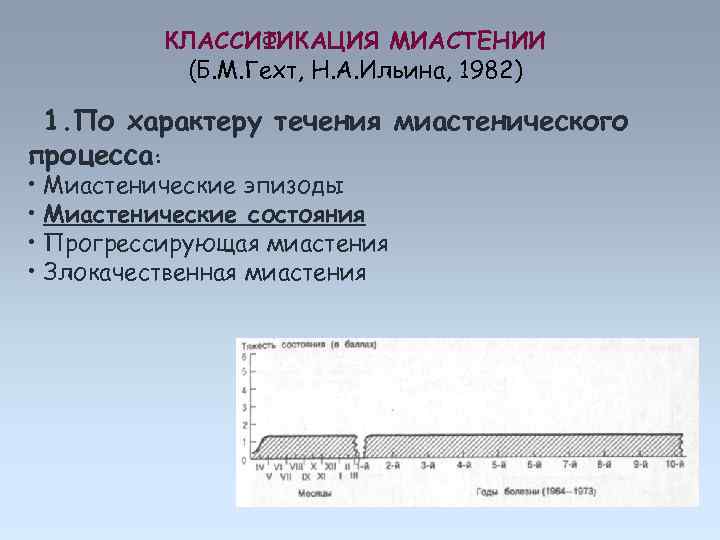
КЛАССИФИКАЦИЯ МИАСТЕНИИ (Б. М. Гехт, Н. А. Ильина, 1982) 1. По характеру течения миастенического процесса: • Миастенические эпизоды • Миастенические состояния • Прогрессирующая миастения • Злокачественная миастения
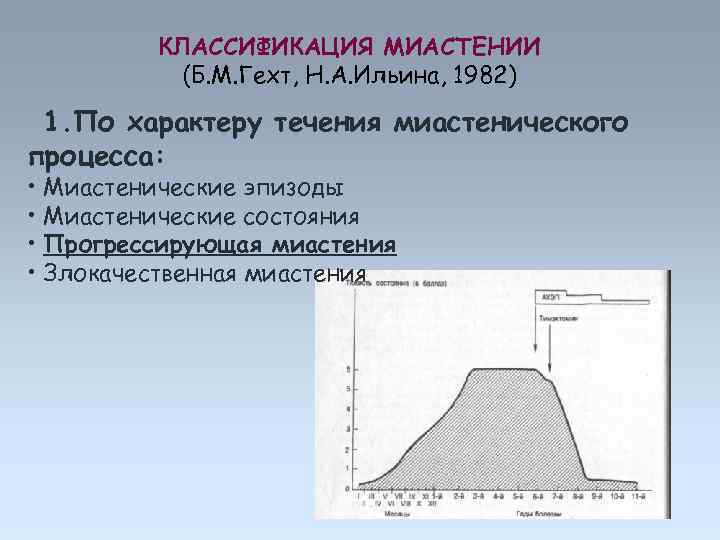
КЛАССИФИКАЦИЯ МИАСТЕНИИ (Б. М. Гехт, Н. А. Ильина, 1982) 1. По характеру течения миастенического процесса: • Миастенические эпизоды • Миастенические состояния • Прогрессирующая миастения • Злокачественная миастения
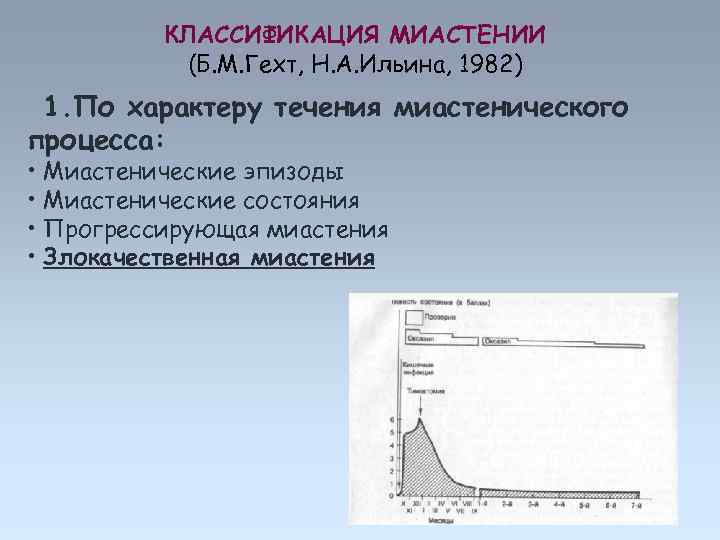
КЛАССИФИКАЦИЯ МИАСТЕНИИ (Б. М. Гехт, Н. А. Ильина, 1982) 1. По характеру течения миастенического процесса: • Миастенические эпизоды • Миастенические состояния • Прогрессирующая миастения • Злокачественная миастения

КЛАССИФИКАЦИЯ МИАСТЕНИИ (Б. М. Гехт, Н. А. Ильина, 1982) По характеру течения миастенического процесса: • Миастенические эпизоды ~ 13% • Миастенические состояния ~ 12% • Прогрессирующая миастения ~50% • Злокачественная миастения ~ 25%

КЛАССИФИКАЦИЯ МИАСТЕНИИ (Б. М. Гехт, Н. А. Ильина, 1982) 2. По степени генерализации двигательных расстройств: а) Локальные формы • Глазная миастения • Бульбарная миастения • Лицевая миастения • Скелетно-мышечная миастения б) Генерализованные формы • Генерализованная без бульбарных нарушений • Генерализованная с нарушением дыхания • Генерализованная без нарушения дыхания

КЛАССИФИКАЦИЯ МИАСТЕНИИ (Б. М. Гехт, Н. А. Ильина, 1982) 3. По тяжести двигательных расстройств: • легкая • средней степени тяжести • тяжелая 4. По интенсивности восстановления двигательных функций на прием АХЭП: • полная компенсация • неполная компенсация • частичная компенсация

РЕКОМЕНДАЦИИ АССОЦИАЦИИ БРИТАНСКИХ НЕВРОЛОГОВ, 2015

Accociation of British neurologist/s management guidelines, 2015 Основание для разработки экспертами под эгидой Ассоциации британских неврологов в 2015 году рекомендаций по контролю МГ: базовые принципы терапии МГ давно известны, однако пациенты продолжают получать неэффективные дозы препаратов, вследствие чего контроль заболевания во многих случаях недостаточен.

Основные принципы: Курация больного МГ одним врачом Наблюдение больного МГ неврологом и медсестрой, специализирующимися по нервно – мышечным заболеваниям Предоставление пациенту контактов врача, к которому он мог бы обратиться в случае ухудшения состояния Обеспечение больных МГ литературой о заболевании

Диагностика миастении

«Любого больного с варьирующей мышечной слабостью, особенно если она связана с нарушением мышц иннервируемых черепными нервами, и не сопровождается нарушением рефлексов и чувствительности, следует рассматривать как больного миастенией, пока диагноз не будет отвергнут всеми другими исследованиями. » Р. П. Лайсек, Р. Л. Барчи (1984 г. )

Диагностические тесты: АТ к АХР в сыворотке - для неургентных больных Функция щитовидной железы - для всех б-х АТ к Mu. SK-рецепторам - для б-х, негативных по АТ к АХР Стимуляционная ЭНМГ с акцентом на симптомные мышцы (проведение специалистом с опытом диагностики МГ) МРТ головного мозга Тест с АХЭП Сомнения – к специалисту по МГ

Диагностика МГ Клиническая механические тесты прозериновая проба Нейрофизиологическая – стимуляционная ЭНМГ Иммунологическая – АТ Прочее – состояние вилочковой железы - функция щитовидной железы

Механические тесты нагрузочные пробы с учётом вовлечённых мышц (чтение, счёт вслух, приседание и т. д. )

Прозериновая проба – основа клинического диагноза MГ Прозерин 0, 05% п/к 0, 125 мг/кг : вес до 60 кг – 1, 5 мл вес >60 кг – 2, 0 мл вес >80 кг – 3, 0 мл Для уменьшения холинергических реакций 0, 1% р-ра атропина сульфата 0, 5 мл п/к Адекватность дозы!
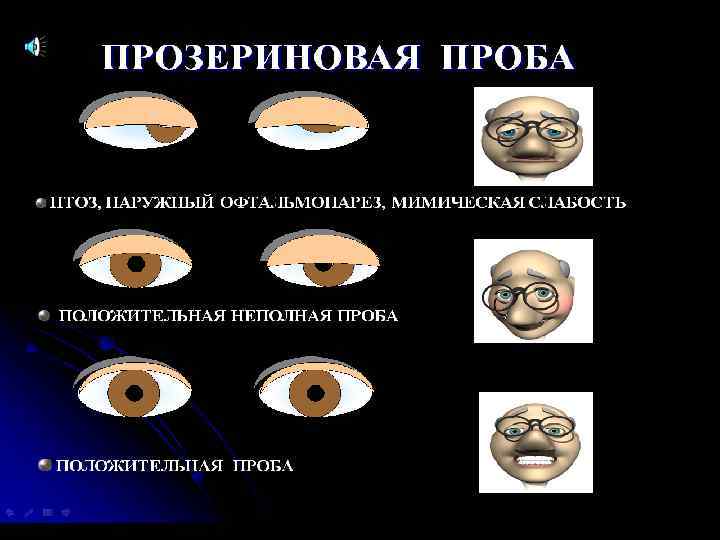

Оценка пробы – через 40 минут: положительная полная: восстановление силы мышц до нормы (5 баллов) положительная неполная: нарастание силы на 1 -2 балла, но слабость выявляется и/или остаются окулярные и бульбарные нарушения частичная компенсация: избирательное действие на отдельные группы мышц (+1 балл) сомнительная или отрицательная – уменьшение птоза на 1 -2 мм, уменьшение двоения «чуть-чуть» , полное отсутствие изменения симптомов

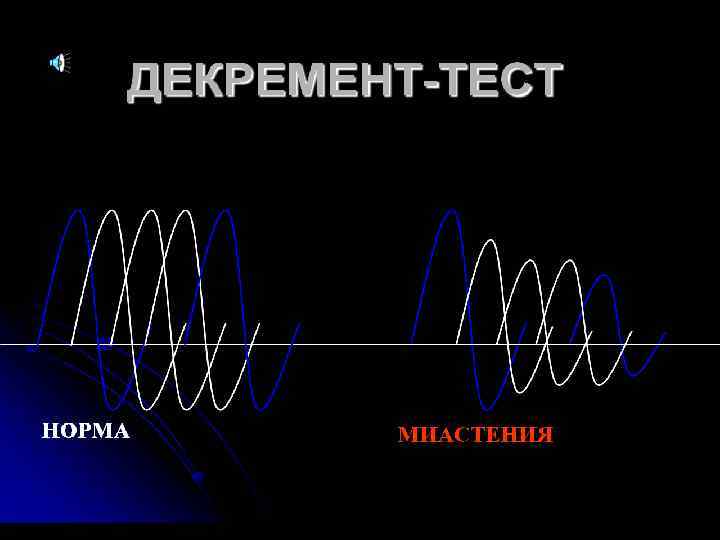
ЭЛЕКТРОМИОГРАФИЯ Стимуляционная ЭМГ выявляет при ритмической стимуляции двигательного нерва изменения потенциала действия мышц, отражающего нарушения нервномышечной передачи. Комплексная оценка блока нервномышечной передачи требует учета степени декремента при разных частотах стимуляции(1, 3, 10, 20, 50 имп/сек).

ЭЛЕКТРОМИОГРАФИЯ При стимуляции нерва частотой 3 Гц - характерным для миастении является прогрессирующее снижение амплитуды потенциала действия не менее чем на 12 -15%.

Иммунологические методы АТ к АХР – в 80 -90% подтверждает диагноз МГ АТ к Mu. SK - у 70% серонегативных пациентов МГ АТ к Ca каналам - диагностика синдрома Ламберта-Итона в 95% АТ к титин белку - 95% МГ с тимомой, 50% без тимомы с поздним началом АТ к рианодионовому рецептору – 70% при МГ с тимомой, при тяжёлом течении
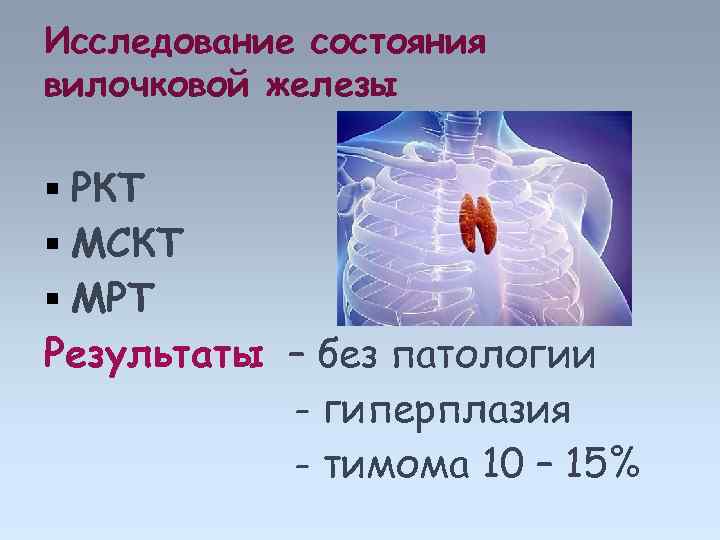
Исследование состояния вилочковой железы РКТ МСКТ МРТ Результаты – без патологии - гиперплазия - тимома 10 – 15%

Подтверждение диагноза и подтипы МГ Серопозитивная/серонегативная АТ к АХР / Mu. SK, LRP 4 С тимомой/ без тимомы Глазная/ генерализованная Наследственная (может маскироваться под серонегативную аутоиммунную МГ) Возможная МГ, но тесты негативны: рассмотреть заболевание мышц или направить к специалисту по МГ

Диагноз МГ базируется на: 1. Характерном для МГ распределении мышечной слабости 2. Наличии синдрома патологической мышечной утомляемости 3. Обратимости двигательных расстройств на фоне АХЭП 4. Наличии ЭМГ - признаков нарушения нервно-мышечной передачи миастенического типа

ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ

Миастеноподобные синдромы Миастенические синдромы Миастения

Дифференциальный диагноз следует проводить с: Миастеническими синдромами конгенитально-наследственными миастеническими синдромами, миастеническим синдромом Ламберта. Итона, миастеническими синдромами при инфекциях и интоксикациях Миастеноподобными синдромами – рассеянным склерозом, энцефалитами, полинейропатиями

наследственными и воспалительными миопатиями, миотонической дистрофией, структурными (митохондриальными). миопатиями нейроэндокринными синдромами, различными вариантами пароксизмальной миоплегии астено - невротическими реакциями, синдромом хронической усталости и другими состояниями, сопровождающимися общей утомляемостью

Конгенитальные миастенические синдромы Причина патологии нервно-мышечного соединения - генетически детерминированные молекулярные изменения пре- и постсинаптических структур Лечение - назначение АХЭП В будущем - применение генноинженерных методов лечения

Миастенический синдром Ламберта-Итона МСЛИ - аутоимунное нервно-мышечное заболевание, чаще-паранеопластическое Специфические АТ поражают вольтажзависимые кальциевые каналы пресинаптической мембраны и пресинаптический белок – синаптотагмин. В 70 % - на фоне центрального рака легких (мелкоклеточная карцинома) Реже - опухолей другой локализации, а так же ассоциируется с мозжечковой дегенерацией;

Миастенический синдром Ламберта-Итона Клиника – слабость и утомляемость мышц проксимальных отделов конечностей; угнетение сухожильных рефлексов, и появление их после нагрузки; сухость слизистых оболочек, парестезии в проксимальных отделах конечностей без явных нарушений чувствительности и другие вегетативно-трофические нарушения феномен «врабатывания» кратковременное нарастание мышечной силы в исследуемых мышечных группах в процессе нагрузки.

Миастенический синдром Ламберта-Итона При ЭНМГ – инкремент: на фоне исходного декремента после физической нагрузки отмечается прирост М-ответа, превышающий 70% и более от исходного

Миастенические синдромы лекарственные При применении - антибиотиков - Д-пеницилламина

Ботулизм Кишечное или раневое инфекционное заболевание - ботулинический токсин поражает пресинаптические белки, осуществляющие транспорт и выход в синаптическую щель ацетилхолина Слабость преимущественно окулофарингеальной и дыхательной мускулатуры, не реагирующая на введение АХЭП Сухость слизистых и кожи, нарушение аккомодации вследствие вегетативной дизавтономии

Дифтерия Орофарингеальные и дыхательные нарушения, слабость мышц конечностей; Двигательные расстройства при дифтерии связаны с развитием токсической полинейропатии, имеющей клинические и электрофизиологические симптомы, характерные для демиелинизации периферических и краниальных нервов

Острая воспалительная полинейропатия - форма Фишера: офтальмоплегия (парез) арефлексия атаксия

Диабетическая полинейропатия: поражение глазодвигательных нервов утрата или снижение ахилловых, коленных рефлексов расстройство чувствительности по полиневритическому типу участие периферического нейрона подтверждается ЭНМГ

Глазную форму миастении следует дифференцировать с Офтальмоплегической миодистрофией ( форма Грефе) - начало в 20 -30 лет (практически никогда не начинается в детском возрасте и у лиц старше 60 лет) - 2 х сторонний симметричный птоз (не бывает полным) - сочетание птоза с медленно нарастающей офтальмоплегией - отсутствует диплопия

Офтальмоплегическая миодистрофия (форма Грефе) - отрицательная или слабо положительная реакция на введение АХЭП - часто - наследственная отягощенность по доминантному типу - повышение КФК в крови - отсутствие декремента при ЭНМГ - отсутствие «мерцания» симптомов

Офтальмофарингеальная форма миодистрофии: начало – в 40 -45 лет семейный анамнез доброкачественное течение нередко - слабость мышц шеи и конечностей игольчатая ЭНМГ и/или биопсия мышц подтверждают диагноз миодистрофии

Воспалительные миопатии (полимиозиты) аутоимунный процесс может затрагивать кранио - бульбарную группу мышц, экстраокулярную мускулатуру Внимание - на динамичность двигательных расстройств, снижение рефлексов, акроцианоз, синдром Рейно Повышение СОЭ, КФК, АЛТ и АСТ

Эндокринная офтальмоплегия С-м Мебиуса - диплопия, увеличение рефракции верхнего века, нарушение конвергенции С-м Уайдлера - косоглазие, остановка движения глазного яблока при его крайнем отведении к центру Экзофтальм Уплотнение и утолщение мышц глаза, фиброз орбиты Биопсия - коллагеновая пролиферация, мышечная атрофия и жировая инфильтрация

Блефароспазм Глаза закрываются, но не за счет птоза, а из - за зажмуривания глаз При МГ легко можно поднять опущенное веко больного, при дистонии - возникает спазм круговой мышцы глаза Часто - сочетание с оромандибулярным гиперкинезом – синдром Брейгеля

Возможно сочетание двух или нескольких заболеваний у одного пациента. Наиболее часто МГ сочетается: с аутоимунным тиреоидитом первичным гипотиреозом эндокринной офтальмопатией полиартритами(в том числе ревматоидным) сосудистыми заболеваниями сердца и головного мозга вегетативно-сосудистыми пароксизмами (чаще по типу симпатоадреналовых)

Диагноз миастении базируется на: 1. наличии синдрома патологической мышечной утомляемости 2. характерном распределении мышечной слабости 3. обратимости двигательных расстройств на фоне действия АХЭП 4. наличии ЭНМГ - признаков нарушения нервно-мышечной передачи миастенического (постсинаптического) типа

ЛЕЧЕНИЕ МИАСТЕНИИ ACCOCIATION OF BRITISH NEUROLOGISTS MANAGEMENT GUIDELINES, 2015

Начало терапии В стационаре – выраженные бульбарные симптомы, низкая жизненная ёмкость, дыхательные нарушения, прогрессирующее ухудшение В амбулаторных условиях – глазные симптомы, лёгкая/умеренная слабость мышц туловища, лёгкие бульбарные симптомы

ОСНОВНЫЕ НАПРАВЛЕНИЯ ТЕРАПИИ q УЛУЧШЕНИЕ НЕРВНО-МЫШЕЧНОЙ ПЕРЕДАЧИ (компенсирующая терапия) q ВОЗДЕЙСТВИЕ НА АУТОИММУННЫЙ ПРОЦЕСС (патогенетическая терапия)

УЛУЧШЕНИЕ НЕРВНО-МЫШЕЧНОЙ ПЕРЕДАЧИ Антихолинэстеразные препараты АХЭП Диагностика Прозерин (неостигмин) – ампулы 1, 0 мл 0, 05% р-р п/к Терапия Калимин (пиридостигмин) – таблетки 60 мг ч/з 6 часов 3 -4 р/день
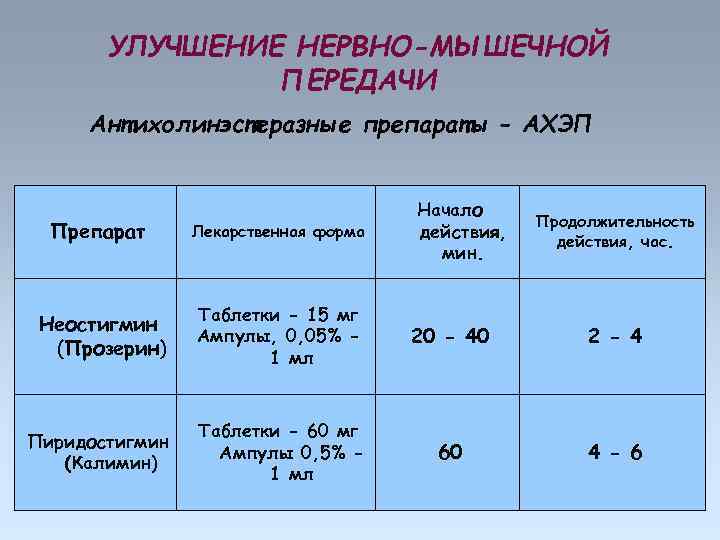
УЛУЧШЕНИЕ НЕРВНО-МЫШЕЧНОЙ ПЕРЕДАЧИ Антихолинэстеразные препараты - АХЭП Начало действия, мин. Продолжительность действия, час. Препарат Лекарственная форма Неостигмин (Прозерин) Таблетки - 15 мг Ампулы, 0, 05% 1 мл 20 - 40 2 - 4 Пиридостигмин (Калимин) Таблетки - 60 мг Ампулы 0, 5% 1 мл 60 4 - 6

УЛУЧШЕНИЕ НЕРВНО-МЫШЕЧНОЙ ПЕРЕДАЧИ Препараты калия Калия хлорид 1, 0 г - 3 раза в день (50 мл 4% р-ра или 10 мл 10% р-ра) Верошпирон 25 мг – 3 - 4 раза в день Калиевая диета

Патогенетическая терапия Тимэктомия/тимомэктомия Глюкокортикостероидные препараты - ГКС Иммуносупрессивная терапия - ИСТ

Глюкокортикостероиды Препараты: Метилпреднизолон 4 мг/табл. Преднизолон 5 мг/табл. Схемы: - per os, длительно, - через день или - ежедневно – «качели» или - ежедневно

Глюкокортикостероиды Предварительно/периодически: ОАК, ОАМ, Б/Х анализ крови, сахар крови, ФГДС, ФЛГ, ЭКГ, Коагулограмма Параллельно: Верошпирон 25 мг - 3 р/день 10 дн/мес. Омепразол 20 мг – 1 р/день

ГЛАЗНАЯ ФОРМА МИАСТЕНИИ

Глазная МГ Назначение АХЭП - калимин АТ к АХР+ возраст <45 лет рассматривается возможность тимэктомии

Назначение калимина Принцип: титрование дозы до выбора минимальной эффективной - 30 мг 3 -4 р/день 2 -3 дня - 60 мг 3 -4 р/день 5 дней - 90 мг 3 -4 р/день 7 дней и дольше… АХЭП отменяют постепенно по 30 – 60 мг в неделю Основной принцип – минимальная эффективная доза

Глазная МГ Эффект на АХЭП недостаточен назначение преднизолона Постепенное увеличение дозы с подбором эффективной Максимальная доза - 50 мг ч/з день, или 0, 75 мг/кг

Глазная МГ Снижение дозы преднизолона постепенно до минимальной эффективной, только после достижения ремиссии в течение минимум 2 – 3 месяца

Глазная МГ Ремиссия – отсутствие симптомов после постепенной отмены АХЭП

Глазная МГ Снижение дозы ГКС по 5 мг в месяц до 20 мг ч/з день по 2, 5 мг в месяц до 10 мг ч/з день после 10 мг ч/з день - по 1 мг в месяц

Глазная МГ Поддерживающая доза ГКС доза выше 15 – 20 мг ч/з день (7, 5 – 10 мг ежедневно) не подходит для длительной терапии -> назначение ИСТ и снижение дозы ГКС Выраженные побочные эффекты преднизолона –> назначение ИСТ и снижение дозы ГКС

ГЕНЕРАЛИЗОВАННАЯ ФОРМА МИАСТЕНИИ

Генерализованная МГ Назначение АХЭП Если АТ к АХР+ возраст <45 лет – рассматривается возможность тимэктомии

Генерализованная МГ Если симптомы на АХЭП не регрессиовали – преднизолон - постепенное увеличение дозы с подбором эффективной максимальная доза – 100 мг ч/день (1, 5 мг/кг)

Глюкокортикоидные препараты Побочные эффекты и осложнения: повышение массы тела гирсутизм катаракта, глаукома нарушение толерантности к глюкозе (стероидный диабет) артериальная гипертензия остеопения (остеопороз) Редко: гиперкортицизм, бактериальные инфекции, желудочно-кишечные кровотечения.

Глюкокортикоидные препараты Терапия ГКС может провоцировать развитие или ухудшение течения сахарного диабета Рекомендации: Назначение преднизолона по ежедневной схеме помогает контролировать уровень глюкозы в крови

Генерализованная МГ Снижение дозы преднизолона. Доза снижается постепенно до минимальной эффективной дозы только после достижения ремиссии в течение минимум 2 – 3 месяца

Ремиссия – отсутствие симптомов после постепенной отмены АХЭП Показания для снижения дозы ГКС: 1. регресс неврологического дефицита 2. исчезновение разницы между днём приёма ГКС и днём без ГКС 3. снижение дозы АХЭП

Недостижение ремиссии на преднизолоне Причины: медленный ответ на ГКС, что может потребовать 3 мес. и больше наиболее частая причина – применение неэффективных доз ГКС Если больной не отвечает адекватно на целевую дозу ГКС, необходима консультация специалиста по МГ

Генерализованная МГ Снижение дозы ГКС – только при достижении ремиссии!!! - на 10 мг/мес. до 40 мг чз день на 5 мг/мес. до 20 мг ч/з день на 2, 5 мг/мес. до 10 мг ч/з день на 1 мг/мес. с целевой поддерживающей дозой 7 или 8 мг

ИМУМУНОСУПРЕССИВНАЯ ТЕРАПИЯ

ИСТ- критерии назначения: При недостижении ремиссии на ГКС (>3 месяцев приёма) Доза ГКС больше 15 -20 мг ч/з день не подходит для долговременной терапии Выраженные побочные эффекты ГКС – для снижения дозы ГКС ИСТ рано назначается: у пациентов с СД, остеопорозом, ИБС, с тяжёлыми бульбарными или дыхательными нарушениями, не отвечающими быстро на ГКС

Азатиоприн AZA – 1 я линия AZA титруется - 1 мес. до 2, 5 мг/кг Контроль - ОАК, ОАМ, электролитов, функции печени (1 р/нед) Доза регулируется Эффект – медленно 2 – 4 мес. Цель – поддерживающая доза ГКС < 20 мг ч/з день после 2 лет Тиопурин метилтрансфераза должна быть оценена. Низкий уровень фермента связан с миелосупрессией AZA (снижение дозы)

Большинство больных МГ отвечают на 1 ю линию терапии АХЭП, ГКС, AZA при правильном их использовании

Другие ИСТ - 2 я линия Нет ответа на 1 ю линию или осложнения терапии решение о назначении ИСТ 2 й линии Необходимо: учёт функции почек, репродуктивной функции мофетила микофенолат метотрексат циклоспорин ритуксимаб ?

ИСТ – 2 я линия Циклоспорин А (Сандиммун)- цикличекий иммуносупрессивный антибиотик «Иммунологический скальпель» избирательно действует на отдельные звенья иммунитета без подавления всей иммунной системы Положительный эффект - у резистентных форм миастении, не зависит от типа патологии синапса. Снижение ГКС начинается со 2 -6 мес. от начала приёма Побочные явления: гиперкалиемия, гиперплазия десен, диарея, парестезии, частые ОРВИ, АГ, гипертрихоз, подкожные гаматомы – дозозависимые, устраняются снижением дозы. Гепато- и нефротоксическое действие развивается при длительном приеме через 3 года

ИСТ – 2 я линия Мофетила микофенолат (Селлсепт ) цитостатический эффект ограничен лимфоцитами, поэтому хорошо переносится. Показания: препарат выбора у больных имеющих патологию почек и у которых не было достаточного эффекта от других иммуносупрессоров. Дозы: по 1. 5 -2. 5 г/сут с последующим уменьшением дозы до поддерживающей. Эффект через 3 -6 нед.

ИСТ – 2 я линия Такролимус – механизм действия подобен циклоспорину. Дозы – 3 -5 мг/сутки Нефротоксичность - меньше, чем у циклоспорина

ИСТ – 2 я линия моноклональные антитела Ритуксимаб (Мабтера)– блокирует CD 20 молекулы на В-лимфоцитах. Особенно эффективен при АТопосредованных АИЗ, таких как МГ. - Эффективность - у больных МГ, резистентных к ГКС и цитостатикам, а также – при серонегативной МГ (АТ к Mu. SK) - Риск – развитие тяжёлых инфекций (Meriggioli M. N. , 2009, Gilhus N. E. , 2012)

УХУДШЕНИЕ ПРИ МИАСТЕНИИ

Причины ухудшения состояния Обострение МГ? Побочные эффекты терапии? Интеркурентная инфекция? Изменение дозы препаратов, особенно отмена ГКС? Приём противопоказанных лекарств (антибиотики, бета-блокаторы и др. )? Если причина ухудшения установлена она может быть устранена

Тактика при ухудшении состояния Обострение МГ - доза ГКС увеличивается до эффективной (макс. – до 1, 5 мг/кг ч/з день при генерализованной и 0, 75 мг/кг ч/з день при глазной МГ) Обострение на поддерживающей дозе ГКС больше 15 – 20 мг/кг и без AZA назначается AZA по схеме Обострение из-за снижения дозы ГКС на терапии AZA - увеличение дозы ГКС до контроля за симптомами с последующим постепенным снижением дозы ГКС

ЛЕЧЕНИЕ В СТАЦИОНАРЕ

Лечение в стационаре Выраженные бульбарные симптомы Низкая жизненная ёмкость Дыхательные нарушения Прогрессирующее ухудшение состояния Необходима оценка речи, глотания Регулярная оценка ёмкости жизненной

КРИЗ – внезапное, остро или подостро, развивающееся нарушение жизненно важных функций Развивается у 20 -40% больных

Причины развития криза Неполная компенсация симптомов миастении Инфекционные заболевания Оперативное вмешательство Гормональная перестройка Прием препаратов или их отмена Неустановленная причина

Миастенический криз: острое или предсказуемое состояние? Обычно криз обнаруживает себя как острое состояние, а на самом деле, начинается постепенно и имеет предшественники Кризу предшествует: 90%-укорочение времени эффекта АХЭП 30 -35%-потребностьв увеличении дозы АХЭП 76%-нарастание общей слабости 19%-нарастание бульбарных нарушений 5%-слабость дыхательных мышц Миастенический криз: время начала? Изменение состояния (ухудшение) пациенты отмечают: за 14 -21 день – 10%; за 4 -7 дней – 22%; за 1 -3 дня – 68%

Кризы Миастенический Холинергический Смешанный (осциллирующий криз, “brittle crisis”)

Признаки холинергии Боль в животе, понос, полиурия Мышечные подергивания Гиперсаливация, гипергидроз Психомоторное возбуждение, страх Ретробульбарная боль Брадикардия, гипотония Миоз (стойкий, иногда односторонний) – может быть предвестником криза

Лечение в стационаре Внутривенные иммуноглобулины – при тяжёлых бульбарных и респираторных симптомах: 1 -2 г/кг – суммарная доза Схема – 0, 5 г/день – 2 дня или 0, 4 г/день – 5 дней При отсутствии эффекта – повторная доза иммуноглобулина или плазмообмен

Критерии назначения IV Ig. G Только при МГ с тяжёлыми симптомами в условиях стационара Не должно быть использования в качестве поддерживающей терапии

Лечение в стационаре Плазмообмен – может быть использован при риске применения иммуноглобулина Плазмообмен № 4 -6 ч/д с забором 8001200 мл крови/сеанс + адекватный объем плазмы (замена объема циркулирующей крови) Преднизолон – стандартная схема подбора дозы для генерализованной МГ

В палате интенсивной терапии Для больных на ИВЛ: Начало преднизолона 100 мг ч/з день Начало иммуноглобулина немедленно Исключить препараты магния Обсуждение отмены АХЭП

В палате интенсивной терапии Для больных без ИВЛ: Начало терапии преднизолоном по стандартному протоколу Начало терапии иммуноглобулинами немедленно Отмена АХЭП
ТИМЭКТОМИЯ

Тимэктомия Тимома – направление пациента в клинику торакальной хирургии, имеющую опыт тимэктомии и команду неврологов, ориентирующихся в проблеме МГ, в связи рисками осложнений. Должен быть оптимальный контроль МГ, даже если это отложит операцию

Тимэктомия Без тимомы < 45 лет АТ к АХР+ как можно раньше, после диагностики оптимальный контроль МГ направление к торакальным хирургам с опытом тимэктомии, командой неврологов, имеющих опыт экстренной помощи при осложнениях МГ

: Эффекты тимэктомии: А – клинически полное выздоровление В – стойкая ремиссия при значительном уменьшении дозы АХЭП С – незначительное улучшение состояния на фоне прежнего количества АХЭП D – отсутствие улучшения состояния
Лучевая терапия Показания – при невозможности тимэктомии: старческий возраст, соматические заболевания
БЕРЕМЕННОСТЬ И МИАСТЕНИЯ

Беременность, роды и МГ Планирование с учётом контроля МГ, приёма препаратов Оптимальный контроль МГ перед беременностью стабильность в течение беременности и в послеродовом периоде Цель – естественные самопроизвольные роды У новорожденных детей м. б. транзиторная миастения новорождённых, требующая в первые недели специальной помощи (АХЭП…)

Беременность, роды и МГ Пиридостигмин (калимин) не несёт риска увеличения патологии плода и допустим при грудном вскармливании Преднизолон не демонстрирует? роста нарушений развития плода Возможно, азатиоприн безопасен при беременности, как и циклоспорин Мофетила микофенолат и метотрексат не сочетаются с беременностью, метотрексат не сочетается с грудным кормлением
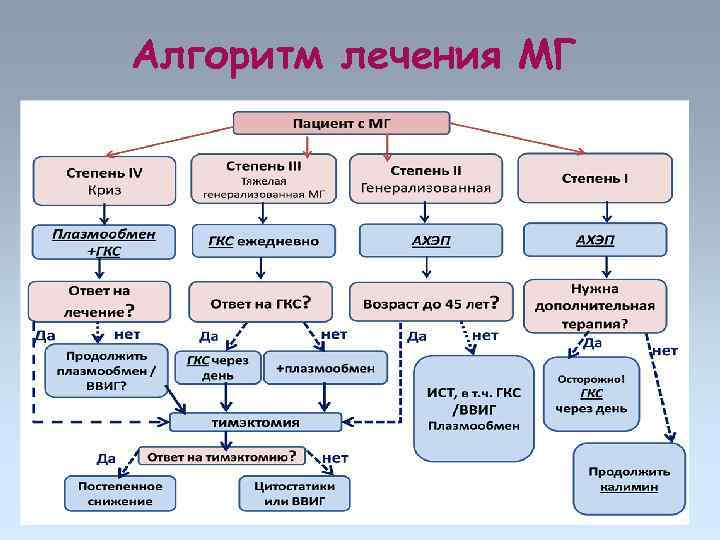
Алгоритм лечения МГ


Спасибо за внимание!
Миастения - лекция 2017.ppt