Врожденный вывих бедра.pptx
- Количество слайдов: 20

ГБОУ ВПО Тюм. ГМА Рос. Здрава Кафедра травматологии, ортопедии и ВПХ. Презентация на тему: Врожденные вывихи бедра Выполнил: Смирнов В. 411 гр Тюмень 2014 г.
ДИСПЛАЗИЯ ТАЗОБЕДРЕННОГО СУСТАВА (ВРОЖДЕННЫЙ ВЫВИХ БЕДРА) — (англ. : developmental dysplasia of the hip) — - врожденная неполноценность сустава, которая обусловлена его недоразвитием и может привести (или привела) к подвывиху или вывиху головки бедренной кости - «врожденному вывиху бедра» (англ. : congenital dislocation of the hip). Нарушение биомеханики тазобедренного сустава в результате дисплазии может привести к тяжелым нарушениям функции нижних конечностей, к инвалидизации, как непосредственно с первых шагов ребенка, так и во взрослой жизни. Важно своевременно выявить самые ранние признаки заболевания, важно вовремя начать лечение, важно проявить понимание, терпение и последовательность при выполнении рекомендаций врача.

• • • Дисплазия тазобедренных суставов распространена практически во всех странах (2 -3%), однако имеются существенные расово-этнические особенности его распространения. Например, частота врожденного недоразвития тазобедренных суставов у новорожденных детей в скандинавских странах достигает 4% 5, в Германии – 2% 6, в США она выше среди белого населения, чем афроамериканцев, и составляет 1 -2% 7, среди американских индейцев вывих бедра встречается у 25 -50 на 1000, тогда как врожденный вывих бедра почти не встречается у южноамериканских индейцев, у южных китайцев и негров. Замечена связь заболеваемости с экологическим неблагополучием. Заболеваемость в РФ составляет примерно 2 - 3%, а в экологически неблагоприятных регионах до 12%. 8 Отмечена прямая связь повышенной заболеваемости и традиции тугого пеленания выпрямленных ножек младенца. У народов, живущих в тропиках, новорожденных не пеленают, не ограничивают свободу их движения, носят их на спине (при этом ноги ребенка находятся в состоянии сгибания и отведения) заболеваемость ниже. Например, в Японии в рамках национального проекта в 1975 году была изменена национальная традиция тугого пеленания выпрямленных ножек младенцев. Результат: снижение врожденного вывиха бедра с 1. 1 -3. 5 до 0. 2% 4 Вероятно имеется связь заболеваемости с социально-экономическим состоянием общества. Так, например, в Украине (2002), врожденная дисплазия, подвывих и вывих бедра встречаются от 50 до 200 случаев на 1000 новорожденных, то есть существенно выше чем на той же территории в советский период. Чаще эта патология встречается у девочек (80% выявленных случаев), семейные случаи заболевания составляют примерно треть. Дисплазия тазобедренного сустава в 10 раз чаще встречается у тех детей, родители которых имели признаки врожденного вывиха бедра. Врожденный вывих бедра выявляется в 10 раз чаще у родившихся при тазовом предлежании плода, чаще при первых родах. Часто дисплазия выявляется при медикаментозной коррекции беременности, при беременности, осложненной токсиккозом. Чаще поражается левый тазобедренный сустав (60%), реже правый (20%) или оба (20%) 1
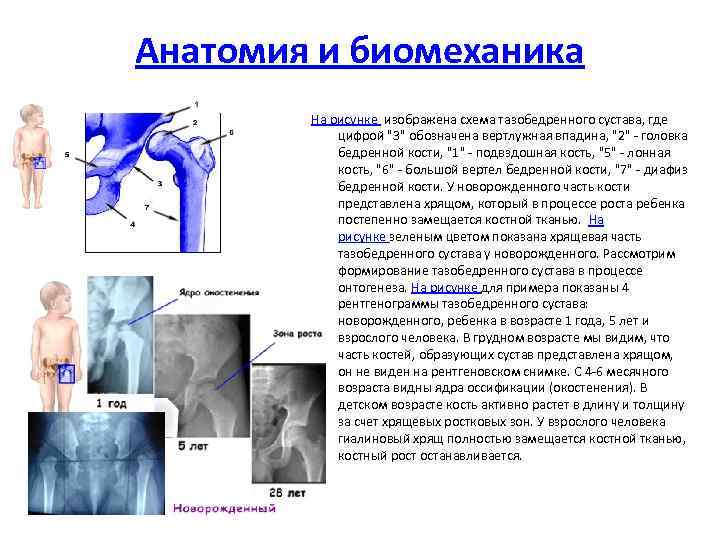
Анатомия и биомеханика На рисунке изображена схема тазобедренного сустава, где цифрой "3" обозначена вертлужная впадина, "2" - головка бедренной кости, "1" - подвздошная кость, "5" - лонная кость, "6" - большой вертел бедренной кости, "7" - диафиз бедренной кости. У новорожденного часть кости представлена хрящом, который в процессе роста ребенка постепенно замещается костной тканью. На рисунке зеленым цветом показана хрящевая часть тазобедренного сустава у новорожденного. Рассмотрим формирование тазобедренного сустава в процессе онтогенеза. На рисунке для примера показаны 4 рентгенограммы тазобедренного сустава: новорожденного, ребенка в возрасте 1 года, 5 лет и взрослого человека. В грудном возрасте мы видим, что часть костей, образующих сустав представлена хрящом, он не виден на рентгеновском снимке. С 4 -6 месячного возраста видны ядра оссификации (окостенения). В детском возрасте кость активно растет в длину и толщину за счет хрящевых ростковых зон. У взрослого человека гиалиновый хрящ полностью замещается костной тканью, костный рост останавливается.
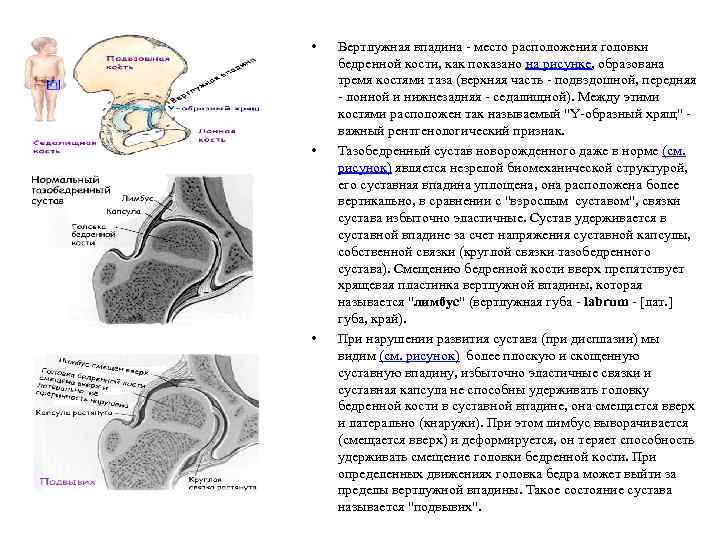
• • • Вертлужная впадина - место расположения головки бедренной кости, как показано на рисунке, образована тремя костями таза (верхняя часть - подвздошной, передняя - лонной и нижнезадняя - седалищной). Между этими костями расположен так называемый "Y-образный хрящ" - важный рентгенологический признак. Тазобедренный сустав новорожденного даже в норме (см. рисунок) является незрелой биомеханической структурой, его суставная впадина уплощена, она расположена более вертикально, в сравнении с "взрослым суставом", связки сустава избыточно эластичные. Сустав удерживается в суставной впадине за счет напряжения суставной капсулы, собственной связки (круглой связки тазобедренного сустава). Смещению бедренной кости вверх препятствует хрящевая пластинка вертлужной впадины, которая называется "лимбус" (вертлужная губа - labrum - [лат. ] губа, край). При нарушении развития сустава (при дисплазии) мы видим (см. рисунок) более плоскую и скощенную суставную впадину, избыточно эластичные связки и суставная капсула не способны удерживать головку бедренной кости в суставной впадине, она смещается вверх и латерально (кнаружи). При этом лимбус выворачивается (смещается вверх) и деформируется, он теряет способность удерживать смещение головки бедренной кости. При определенных движениях головка бедра может выйти за пределы вертлужной впадины. Такое состояние сустава называется "подвывих".
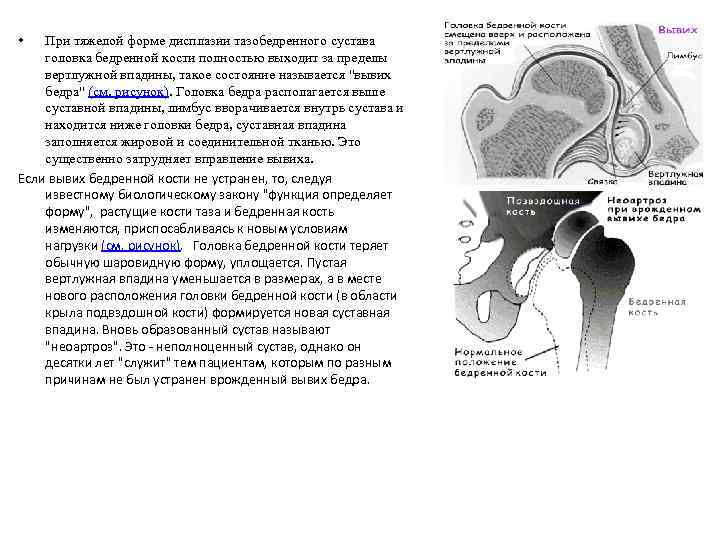
• При тяжелой форме дисплазии тазобедренного сустава головка бедренной кости полностью выходит за пределы вертлужной впадины, такое состояние называется "вывих бедра" (см. рисунок). Головка бедра располагается выше суставной впадины, лимбус вворачивается внутрь сустава и находится ниже головки бедра, суставная впадина заполняется жировой и соединительной тканью. Это существенно затрудняет вправление вывиха. Если вывих бедренной кости не устранен, то, следуя известному биологическому закону "функция определяет форму", растущие кости таза и бедренная кость изменяются, приспосабливаясь к новым условиям нагрузки (см. рисунок). Головка бедренной кости теряет обычную шаровидную форму, уплощается. Пустая вертлужная впадина уменьшается в размерах, а в месте нового расположения головки бедренной кости (в области крыла подвздошной кости) формируется новая суставная впадина. Вновь образованный сустав называют "неоартроз". Это - неполноценный сустав, однако он десятки лет "служит" тем пациентам, которым по разным причинам не был устранен врожденный вывих бедра.
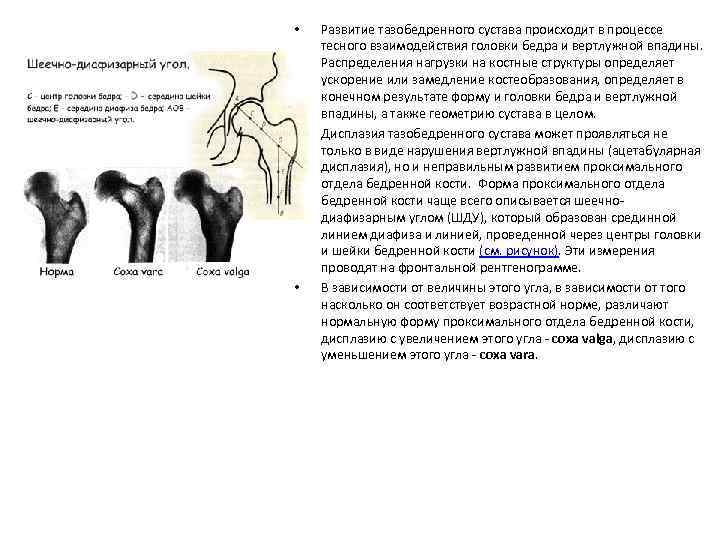
• • • Развитие тазобедренного сустава происходит в процессе тесного взаимодействия головки бедра и вертлужной впадины. Распределения нагрузки на костные структуры определяет ускорение или замедление костеобразования, определяет в конечном результате форму и головки бедра и вертлужной впадины, а также геометрию сустава в целом. Дисплазия тазобедренного сустава может проявляться не только в виде нарушения вертлужной впадины (ацетабулярная дисплазия), но и неправильным развитием проксимального отдела бедренной кости. Форма проксимального отдела бедренной кости чаще всего описывается шеечнодиафизарным углом (ШДУ), который образован срединной линием диафиза и линией, проведенной через центры головки и шейки бедренной кости (см. рисунок). Эти измерения проводят на фронтальной рентгенограмме. В зависимости от величины этого угла, в зависимости от того насколько он соответствует возрастной норме, различают нормальную форму проксимального отдела бедренной кости, дисплазию с увеличением этого угла - coxa valga, дисплазию с уменьшением этого угла - coxa vara.

Очень важно соотношение между вертлужной впадиной и головкой бедренной кости. Для оценки геометрии тазобедренного сустава применят много методов, один из них показан на рисунке. Важным показателем является центрация головки бедра и вертлужной впадины. Если провести линию через края вертлужной впадины (АВ) и линию через середину головки и шейки бедра (CF), то линия СF должна проходить через середину (точка О) линии АВ. Причём угол, образованный этими линиями должен приближаться к прямому. В этом заключается большой биомеханический смысл: равномерная нагрузка на головку и вертлужную впадину и нормальное развитие этих структур. Угол центрации тесно связан с формой шеечно-диафизарного отдела. В нижней части рисунка показаны некоторые формы дисплазии тазобедренного сустава, связанные с нарушением шеечно-диафизарного угла и угла наклона в вертлужной падины. Рисунок А - норма. Линия наклона вертлужной впадины и срединная линия головки и шейки составляют прямой угол, ШДУ и угол наклона вертлужной впадины не изменены. Рисунок Б - варус проксимального отдела бедра с нарушением центрации. Рисунок В показывает форму дисплазии с увеличением ШДУ при нормальном угле наклона вертлужной впадины. Рисунок Г - дисплазия, при которой сочетается и избыточный ШДУ и избыточный угол наклона вертлужной впадины.

• В норме у человека суставы нижних конечностей - несоосны (см. рисунок). О чём речь? Ось движения каждого сустава не совпадает с осью выше- и нижележащего сустава. В этом заключается большой биомеханический смысл. Например, если нога подгибается в коленном суставе, то в тазобедренном суставе ось сгибания расположена под углом к нему и сгибания не происходит. Иначе бы все суставы нижней конечности "сложились" бы как "карточный домик". Это называется "подкосоустойчивость" ноги. Ось тазобедренного сустава (ось сустава в горизонтальной плоскости) находится под неким углом к оси коленного. Это происходит за счёт того, что бедренная кость скручена таким образом, что головка бедренной кости повернута вперед (см. рисунок). Как показано на рисунке, если смотреть сверху, ось коленного сустава, проведенная через мыщелки бедра (линия В) образует некий угол с осью тазобедренного сустава, линией, проведенной через середину шейки и головки бедренной кости. Этот угол называется "угол антеторсии". Желтой стрелкой показан центр вертлужной впадины. Угол антеторсии бедренной кости составляет при рождении 15570 (среднее - 320), 20 -500 (340) у 1 -3 -х летних детей, 12 -380 (250) у 4 -6 -ти летних детей и 25 -370 (120) у взрослых. Феномен уменьшения с возрастом угла антеторсии объясняется началом ходьбы и вертикализацией тела. 1 В большинстве случаев антеторсия бедра это конституционная норма. Избыточная антеторсия сопровождается нарушением центрации головки бедра по отношению вертлужной впадины и проявляется особенностью походки ребенка - походка с внутренней ротацией ноги, разновидность косолапой походки (см. рисунок).
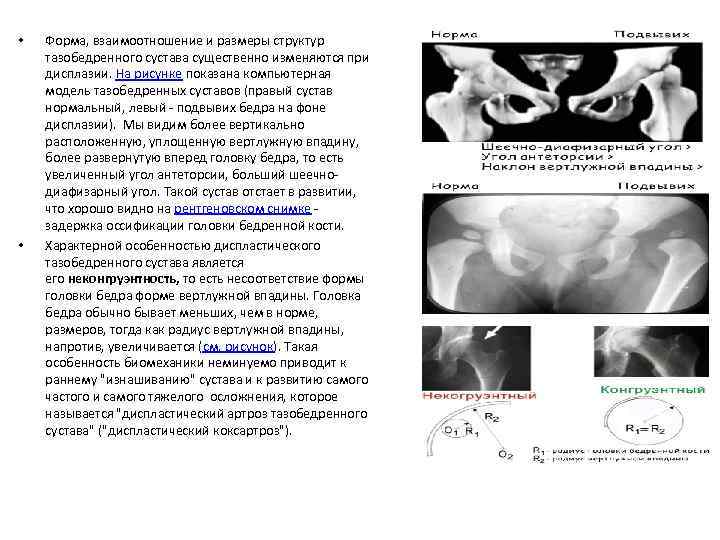
• • Форма, взаимоотношение и размеры структур тазобедренного сустава существенно изменяются при дисплазии. На рисунке показана компьютерная модель тазобедренных суставов (правый сустав нормальный, левый - подвывих бедра на фоне дисплазии). Мы видим более вертикально расположенную, уплощенную вертлужную впадину, более развернутую вперед головку бедра, то есть увеличенный угол антеторсии, больший шеечнодиафизарный угол. Такой сустав отстает в развитии, что хорошо видно на рентгеновском снимке - задержка оссификации головки бедренной кости. Характерной особенностью диспластического тазобедренного сустава является его неконгруэнтность, то есть несоответствие формы головки бедра форме вертлужной впадины. Головка бедра обычно бывает меньших, чем в норме, размеров, тогда как радиус вертлужной впадины, напротив, увеличивается (см. рисунок). Такая особенность биомеханики неминуемо приводит к раннему "изнашиванию" сустава и к развитию самого частого и самого тяжелого осложнения, которое называется "диспластический артроз тазобедренного сустава" ("диспластический коксартроз").

Диагноз клинические симптомы. классификация степеней патологии тазобедренного сустава в этих случаях должна основываться на клиникорентгенологических показателях. 1. Предвывих тазобедренного сустава — клинически и рентгенологически определяемое нарушение развития сустава без смещения бедра. Такое состояние чаще всего наблюдается у новорожденных. Выявляется, кроме того, на так называемой здоровой стороне у подростков и взрослых при односторонних вывихах. 2. Подвывих головки бедра — смещение ее вследствие антеверсии и вальгуса в пределах суставной впадины: а) первичный, б) остаточный (после вправления головки бедра). 3. Врожденный вывих бедра: а) боковой или переднебоковой, б) надацетабулярный, в) подвздошный (высокий). 4 Клинические симптомы. Программа развития сустава определена генетически и начинается в период внутриутробного развития. Особенности генотипа и эмбриогенеза обязательно нужно учитывать. Такие факторы, как "наличие дисплазии суставов у родителей", "тазовое предлежание", "крупный плод", "деформация стоп", "токсикоз беременности", в особенности у девочек, должны настораживать в плане возможной врожденной патологии суставов. Риск врожденной патологии тазобедренного сустава в этих случаях возрастает десятикратно. Поэтому таких детей, даже если ортопедическая симптоматика отсутствует, относят к группе риска по врожденному вывиху бедра. Можно выделить 4 группы клинических тестов, которые могут указывать на дисплазию тазобедренного сустава у детей первого года жизни: асимметрия кожных складок укорочение бедра симптом соскальзывания Маркса-Ортолани и в модификации Барлоу ограничение отведения бедра Исследование ребенка имеет особенности в зависимости от возраста ребенка и от степени нарушения функционального состояния тазобедренного сустава. Осмотр ребенка проводят в тихой и спокойной обстановке, в теплом помещении, после кормления, в состоянии максимального расслабления мышц.
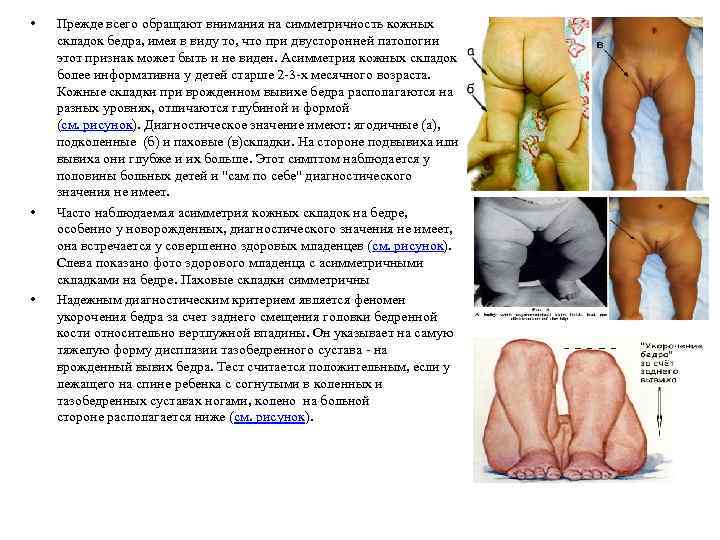
• • • Прежде всего обращают внимания на симметричность кожных складок бедра, имея в виду то, что при двусторонней патологии этот признак может быть и не виден. Асимметрия кожных складок более информативна у детей старше 2 -3 -х месячного возраста. Кожные складки при врожденном вывихе бедра располагаются на разных уровнях, отличаются глубиной и формой (см. рисунок). Диагностическое значение имеют: ягодичные (а), подколенные (б) и паховые (в)складки. На стороне подвывиха или вывиха они глубже и их больше. Этот симптом наблюдается у половины больных детей и "сам по себе" диагностического значения не имеет. Часто наблюдаемая асимметрия кожных складок на бедре, особенно у новорожденных, диагностического значения не имеет, она встречается у совершенно здоровых младенцев (см. рисунок). Слева показано фото здорового младенца с асимметричными складками на бедре. Паховые складки симметричны Надежным диагностическим критерием является феномен укорочения бедра за счет заднего смещения головки бедренной кости относительно вертлужной впадины. Он указывает на самую тяжелую форму дисплазии тазобедренного сустава - на врожденный вывих бедра. Тест считается положительным, если у лежащего на спине ребенка с согнутыми в коленных и тазобедренных суставах ногами, колено на больной стороне располагается ниже (см. рисунок).

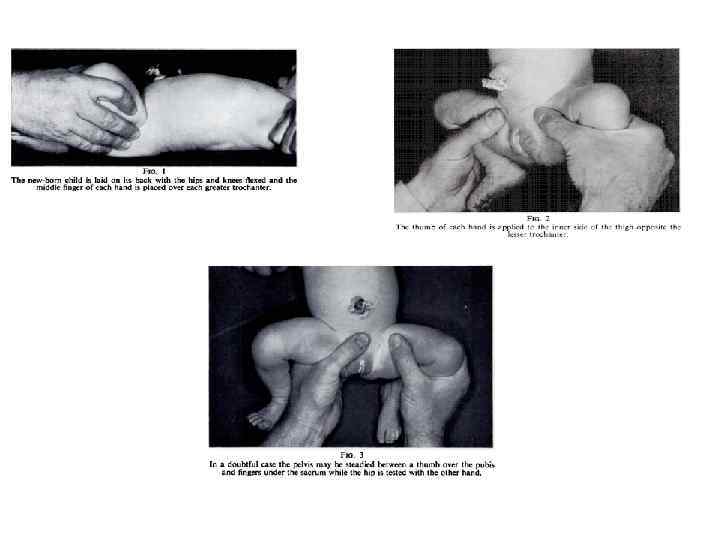
• • • "В 1936 Marino Ortolani описал простой тест, который позволяет диагностировать врожденный вывих бедра у годовалых детей. К сожалению это было издано в малоизвестном итальянском педиатрическом журнале и не привлекло заслуженного внимания. . . В тесте Ortolani ребенок ребенка укладывают на спину с бедрами, согнутыми под прямым углом и согнутыми коленям. Начиная из положения "колени вместе", бедра медленно отводят, и при вывихе одного из них, примерно при 90 градусах отведения, головка бедра опускается в вертлюжную впадину с видимым и ощутимым движением, описанным Ortolani как "щелчок". Тест Ортолани у новорожденных младенцев не всегда является достаточно убедительным. Бывает так, что при отведении бедра бедренная головка так плавно соскальзывает по нижнему краю вертлюжной впадины, что это не сопровождается "щелчком", и поэтому бедро кажется нормальным. Это и явилось причиной модификации теста Ортолани. Тест состоит из двух частей: 1) Ребенка укладывают на спину, ногами к врачу. Бедра сгибают до прямого угла, и колени полностью согнуты. Средний палец каждой руки расположен над большим вертелом (рис. 1), большой палец каждой руки располагают с внутренней стороны бедра напротив малого вертела (рис. 2). Бедра помещают в положение среднего отведения и поочередно выдвигают вперед, оказывая давление средним пальцем руки, расположенным над большим вертелом, в то время как другая рука фиксирует противоположное бедро и таз. Если бедренная головка соскальзывает вперед относительно вертлюжной впадины, то ощущается смещение бедра. Если такого движения бедренной головки нет, то бедро сместить не удается. Этим заканчивают первую часть теста. 2) Вторая часть теста состоит в создании давления большим пальцем, расположенным на внутренней стороне бедра, кзади и латерально. Если бедренная головка соскальзывает с задней губы вертлюжной впадины и возвращается назад при немедленном прекращении давления, то такое бедро "нестабильно" - то есть, бедро не смещено, но способно к смещению. Далее, в сомнительных случаях, стабильность каждого сустава может быть проверена при фиксации таза большим пальцем, расположенным на лобке, и остальными пальцами, расположенными под крестцом (рис. 3). Этот тест очень надежен и может использоваться до возраста шести месяцев, то есть до тех пор, пока длинна бедра не столь велика, чтобы без труда дотянуться до большего вертела кончиками средних пальцев. " 2

Рентгено- УЗИ-диагностика дисплазии тазобедренных суставов детей первого года жизни. Очень важный показатель, характеризующий дисплазию тазобедренного сустава, - "величина h", характеризующая вертикальное смещение головки бедра. Это расстояние от линии Хильгенрейнера до центра головки бедра, то есть примерно до середины видимой на рентгенограмме метаэпифизарной пластинки бедренной кости (на 1 -1, 5 мм выше). Если даже виден центр оссификации в головке бедра, то центр головки бедра у детей до одного года не совпадает с центром оссификации (см рис. из монографии Волкова М. В. , Тег-Егиазарова Г. М. Юкиной Г. П. "Врожденный вывих бедра" (1972)). В нормальном тазобедренном суставе центр впадины и центр головки совпадают и какое бы положение не было придано бедру, положение головки не изменится и центр головки всегда остается в центре впадины. 1 На обычном рентгеновском снимке центр головки бедра определить невозможно. Косвенно центр головки бедра можно определить при функциональном рентген. исследовании, сопоставляя рентгенограммы в стандартном положении и при отведении бедра.
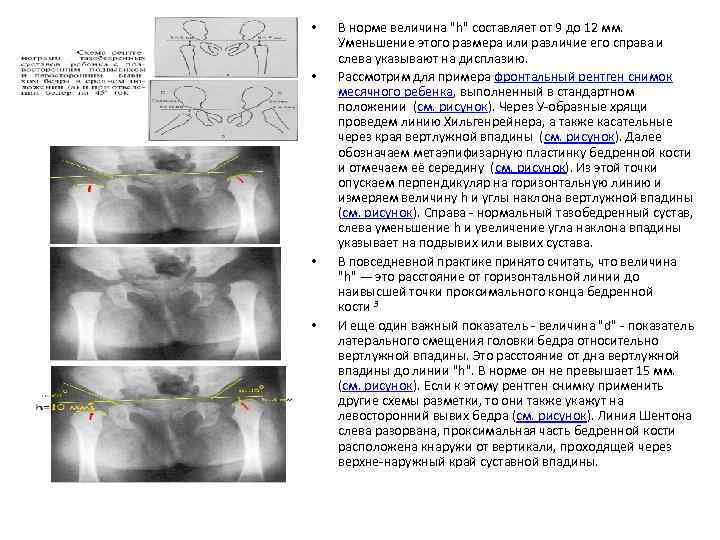
• • В норме величина "h" составляет от 9 до 12 мм. Уменьшение этого размера или различие его справа и слева указывают на дисплазию. Рассмотрим для примера фронтальный рентген снимок месячного ребенка, выполненный в стандартном положении (см. рисунок). Через У-образные хрящи проведем линию Хильгенрейнера, а также касательные через края вертлужной впадины (см. рисунок). Далее обозначаем метаэпифизарную пластинку бедренной кости и отмечаем её середину (см. рисунок). Из этой точки опускаем перпендикуляр на горизонтальную линию и измеряем величину h и углы наклона вертлужной впадины (см. рисунок). Справа - нормальный тазобедренный сустав, слева уменьшение h и увеличение угла наклона впадины указывает на подвывих или вывих сустава. В повседневной практике принято считать, что величина "h" — это расстояние от горизонтальной линии до наивысшей точки проксимального конца бедренной кости 3 И еще один важный показатель - величина "d" - показатель латерального смещения головки бедра относительно вертлужной впадины. Это расстояние от дна вертлужной впадины до линии "h". В норме он не превышает 15 мм. (см. рисунок). Если к этому рентген снимку применить другие схемы разметки, то они также укажут на левосторонний вывих бедра (см. рисунок). Линия Шентона слева разорвана, проксимальная часть бедренной кости расположена кнаружи от вертикали, проходящей через верхне-наружный край суставной впадины.

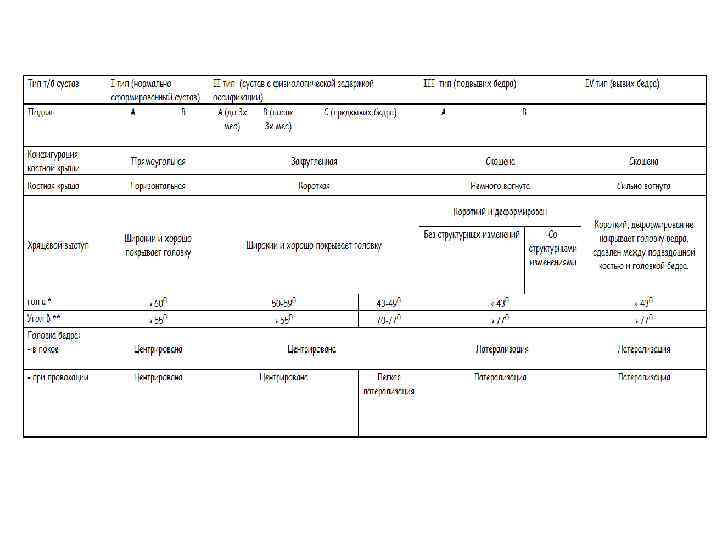
• • Основным показанием к применению этого метода является факторы риска и клинические признаки дисплазии суставов у детей до 3 -х месяцев. Это достойная альтернатива рентгеновскому исследованию у детей до 6 -ти месячного возраста. Ультразвуковой метод достаточно точен и практически безопасен для ребенка. При фронтальном срезе сонографическая картинка примерно соответствует изображению переднезадней рентгенограммы. (см. рисунок). Слева показан рентгеновский снимок, справа вверху сонографическое изобажение. Видна головка бедра, верхне-наружная часть вертлужной впадины, крыло подвздошной кости, отводящие мышцы и лимбус. (см. рисунок). В данном случае головка бедра центрирована, это норма. При исследовании можно определить смещение головки бедра при различных движениях. Если провести линию, параллельно латеральной стенке подвздошной кости, то можно измерить так называемый "угол α" - угол наклона вертлужной впадины, который характеризует степень развития костной крыши. Он, по мере созревания, увеличивается. Угол β характеризует степень развития хрящевой крыши (см. рисунок). В зависимости от этих и многих других показателей суставы делятся на типы (см таблицу).

Лечение • • • "Для лечения дисплазии тазобедренного сустава без смещения и со смещением головки бедра предложены различные виды подушек, штанишек, стремян, шин, аппаратов и других приспособлений. Все они рассчитаны на то, чтобы удержать в положении разведения ножки ребенка и обеспечить им функцию. У детей первых 2— 3 мес. при подозрении на дисплазию тазобедренного сустава или наличии клинических симптомов вывиха не требуется рентгенологического подтверждения диагноза, ибо в любом случае необходимо применять одни и те же лечебно-профилактические меры — разведение ножек с помощью мягких прокладок (широкое пеленание, подушка Фрейка и др. ), гимнастику с применением отводящекруговых движений в суставе, массаж ягодичных мышц. Для лечения детей с дисплазией способом разведения ножек пригодны пеленки, «штанишки» Бекера, подушки Фрейка, стремена Павлика, эластичные шины. В этом возрасте совершенно недопустимо применение жестких конструкций, т. е. шин, препятствующих движениям конечностей, совершаемым младенцем. Сочетание же оптимального положения со свободой движений — лучший принцип лечения детей с дисплазией, подвывихом и вывихом бедра. Ребенок должен пребывать в отводящей подушечке круглые сутки до полного исчезновения аддукционной контрактуры (2— 3 нед). Затем ребенка временами несколько раз в день освобождают от нее, увеличивают время пребывания ребенка без повязки, и к 3— 4 мес. указанное приспособление надевается на время сна. Контрольная рентгенограмма решает вопрос об окончании или продолжении лечения. При наличии вывиха для его долечивания рекомендуют использовать наиболее функционально адекватные методы — стремена Павлика, аппарат Гневковского, шину Мирзоевой и прочие приспособления еще несколько месяцев.

• • • Общие принципы лечения детей первых месяцев жизни: Оптимальное положение для нормального развития сустава - положение сгибания и разведения бедер, "поза лягушки". В этом положении происходит самопроизвольное вправление вывиха, это положение препятствует самопроизвольному вывиху или подвывиху нестабильного "диспластического" сустава. Положение отведения и сгибания бедер - (см. рисунок). Безопасное отведение бедра. На рисунке показано, что при отведении бедра на некий угол происходит вправление головки бедренной кости в вертлужную впадину (точка вправления). Если бедро отвести на небольшой угол, то сохраняется возможность релюксации (повторного вывиха). . Сохранение активных движений. Движения в тазобедренном суставе необходимы для достижения центрирования головки бедра, для укрепления мышц, для нормального кровоснабжения сустава. Поэтому первые 6 месяцев жизни ребенка жесткие ортопедические конструкции не применяют, то есть по возможности не ограничивают движения отведенных и согнутых бедер (см. рисунок). Период реабилитации. Наконец принято решение снять отводящее ортопедическое устройство. Перед завершением лечения отводящими шинами обязательно производят рентгенологический контроль. Для этого ножки осторожно низводят вниз и выполняют переднезадний рентгенснимок. После снятия отводящего изделия дети в течение 2 недель самостоятельно сохраняют положение отведения и этому не следует препятствовать. Одним из благоприятных факторов развития тазобедренного сустава является сохранение отведенного положения ножек. 2 -3 месяца ребенок должен сидеть с разведенными ножками - "верхом как в седле" (см. рисунок). До 1 года детям не разрешают ходить, проводят курсы массажа, лечебную гимнастику для укрепления ягодичных мышц, назначают препараты кальция в сочетании с витамином Д. Если выявляются признаки отставания развития сустава, то назначают отводящие шины Виленского на срок до 4 -9 месяцев, в которых дети начинают ходить (см. рисунок).
Врожденный вывих бедра.pptx