ГБОУ ВПО Тюм. ГМА МЗ РФ Кафедра


ГБОУ ВПО Тюм. ГМА МЗ РФ Кафедра терапии ФПК и ППС ПНЕВМОЦИСТНАЯ ПНЕВМОНИЯ Руководитель: к. м. н. доцент Криночкина И. Р. Выполнила: интерн __________ г. Тюмень, 2012 г
Пневмоцистная пневмония как типичная оппортунистическая инфекция проявляется в условиях недостаточности иммунитета, в первую очередь при СПИДе. Возбудитель: Pneumocystis carinii Код по МКБ – 10: B 20. 6 Болезнь вызванная ВИЧ, с проявлениями пневмонии, вызванной Pneumocystis carinii.

Актуальность: в мире Ø заражается 7400 человек в сутки. Ø около 40 миллионов инфицированных. Ø Погибло от вируса более 22 миллионов жителей нашей планеты. Ø за последние 10 лет в странах Восточной Европы и Центральной Азии увеличилось в 4 раза. При этом, более 90% новых очагов заражения приходится на Россию и Украину. Ø При сохранении сегодняшнего темпа распространения инфекции по стране к 2050 году ее население может сократиться на 30% , а по самым неблагоприятным прогнозам, до 50%.

Актуальность: в России по состоянию на 01. 08. 11: Ä зарегистрировано 610139 ВИЧ – инфицированных. Ä реальное число больных в несколько раз превышает данные официальной регистрации - около 1, 5 миллиона человек или 1% взрослого населения России. Ä 2% заражений приходится на молодых граждан страны в возрасте от 15 до 30 лет.
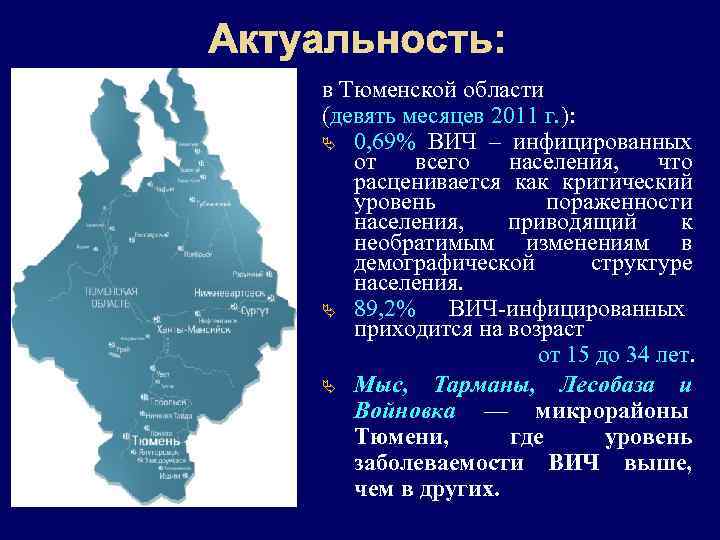
Актуальность: в Тюменской области (девять месяцев 2011 г. ): Ä 0, 69% ВИЧ – инфицированных от всего населения, что расценивается как критический уровень пораженности населения, приводящий к необратимым изменениям в демографической структуре населения. Ä 89, 2% ВИЧ-инфицированных приходится на возраст от 15 до 34 лет. Ä Мыс, Тарманы, Лесобаза и Войновка — микрорайоны Тюмени, где уровень заболеваемости ВИЧ выше, чем в других.

• Середина 90 -х годов в России резкий скачок зависимых от героина – стремительное распространение СПИДа – на сегодняшний день 60% россиян зависимых от инъекционных наркотиков являются обладателями статуса «ВИЧ-положительный» . Новые тенденции: до 40% новых случаев заражения приходится на представительниц прекрасного пола. чаще заражаются люди в возрасте от 30 до 40 лет. 40% новых заражений – через гетеросексуальные контакты (через гомосексуальные – только 1, 3% из общего количества заражений).

Лечение пневмоцистной пневмонии остается одной из проблем современной медицины в связи с длительностью, дороговизной, течением на фоне иммунодефицита, сопутствующей патологии, присоединением вторичной полирезистентной флоры. У больных СПИДом, при отсутствии лечения, пневмоцистная пневмония всегда приводит к летальному исходу. При поздней диагностике летальность при первичном эпизоде - около 40% , своевременно начатое лечение позволяет снизить летальность до 25%. Однако даже через несколько месяцев возможны рецидивы пневмоцистной пневмонии (от 10 до 30%), лечение которых проходит значительно труднее и летальность увеличивается уже до 60%.

Клинический случай Больной Т. , мужчина 45 лет, Анамнез заболевания: Считает себя больным с начала августа (около 8 -го числа) 2011 года, когда появились редкий сухой кашель, очень редко с небольшим количеством светлой мокроты, чувство «ссаднения» за грудиной, в течение последующих 2 -х недель периодическое повышение температуры тела до 37. 5 - 38. 5 гр. ; интенсивность и частота кашля нарастала; за медицинской помощью не обращался. С 15. 08 кашель стал чаще, приобрел навязчивый, надсадный характер, малопродуктивный, беспокоящий преимущественно ночью; вызвал участкового терапевта, назначена терапия в виде амоксиклава, амброксола – без положительного эффекта. С 20 -21. 08 появилась одышка, возникающая при незначительной физической нагрузке, проходил амбулаторное лечение; тошноты, рвоты, жидкого стула не было; состояние без положительной динамики. 05. 09 повторно обратился в поликлинику, по направлению участкового врача госпитализирован в ОКБ 2 (пульмонологическое отделение) для дообследования и лечения с жалобами на постоянный непродуктивный кашель, выраженную слабость, одышку в покое, повышение температуры тела до 38. 0 гр, отсутствие аппетита, похудание.

При поступлении в ОКБ № 2: Общее состояние средней степени тяжести. Пониженного питания. Выраженный акроцианоз, цианоз видимых слизистых. Носовое дыхание свободное с обеих сторон. Гиперемии зева, налетов нет. Доступные пальпации лимфоузлы не увеличены, эластической консистенции, безболезненные, подвижные. Ритм дыхания правильный. Аускультативно дыхание везикулярное, хрипов нет, выдох не удлинен. ЧДД до 24 в минуту. Sp. O 2 -91% (в покое). ЧСС 100 мин. АД -115/80 мм. рт. ст (d=s).

Анамнез жизни и эпиданамнез: • Постоянно проживает в г. Ноябрьск, в Тюмени находится в гостях у матери с 13. 08. • Курил более 30 лет, не курит 2 недели. ИПЛ-30 пачко/лет. • Туберкулез, опистрохоз, вен. заболевания отрицает. • Травм, гемотрансфузий не было. • Употребление наркотиков отрицает. • В феврале 2011 года проходил лечение у стоматолога. • Весной 2011 – хирургическое удаление патологического образования левой щеки. • Часто имел незащищенные беспорядочные половые связи. • В местах лишения свободы не был. • Контакт с ВИЧ больными отрицает.
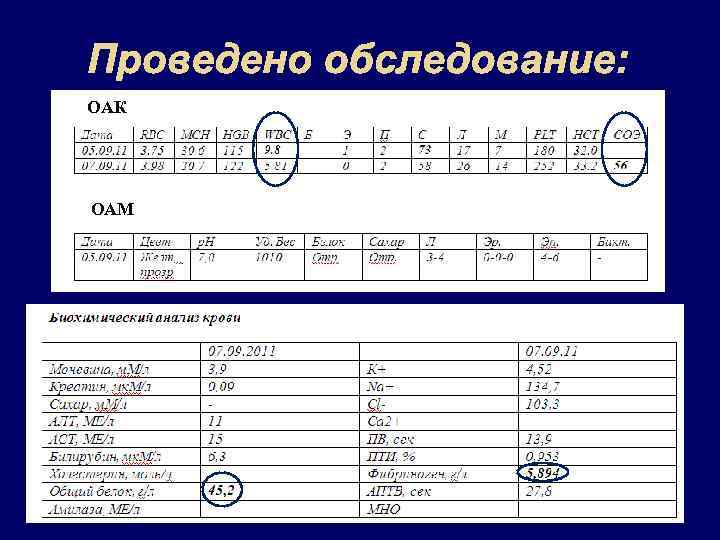
Проведено обследование: ОАК ОАМ
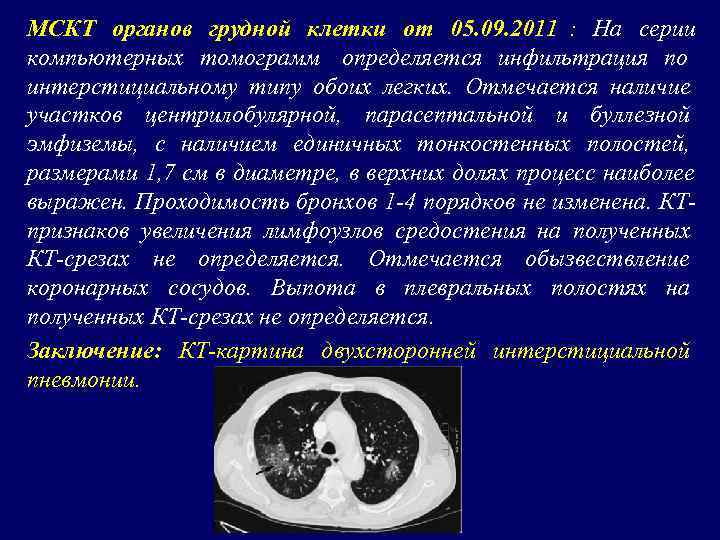
МСКТ органов грудной клетки от 05. 09. 2011 : На серии компьютерных томограмм определяется инфильтрация по интерстициальному типу обоих легких. Отмечается наличие участков центрилобулярной, парасептальной и буллезной эмфиземы, с наличием единичных тонкостенных полостей, размерами 1, 7 см в диаметре, в верхних долях процесс наиболее выражен. Проходимость бронхов 1 -4 порядков не изменена. КТ- признаков увеличения лимфоузлов средостения на полученных КТ-срезах не определяется. Отмечается обызвествление коронарных сосудов. Выпота в плевральных полостях на полученных КТ-срезах не определяется. Заключение: КТ-картина двухсторонней интерстициальной пневмонии.
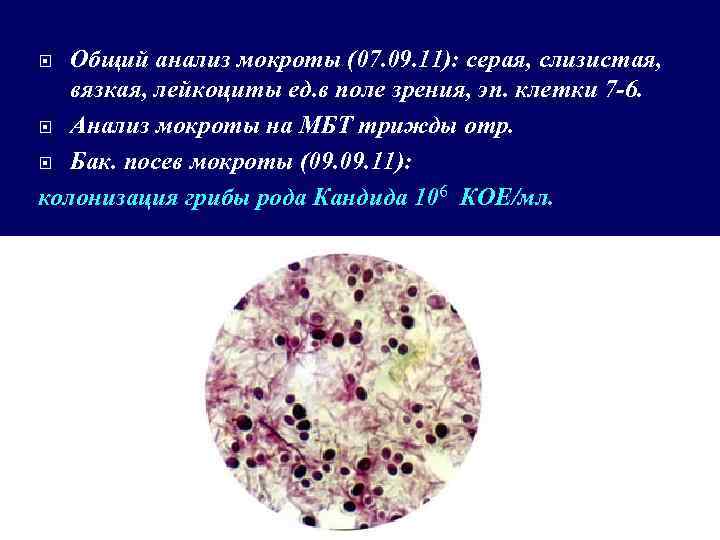
Общий анализ мокроты (07. 09. 11): серая, слизистая, вязкая, лейкоциты ед. в поле зрения, эп. клетки 7 -6. Анализ мокроты на МБТ трижды отр. Бак. посев мокроты (09. 11): колонизация грибы рода Кандида 106 КОЕ/мл.

Проведенная терапия: Цефтриаксон 1, 0 в/в струйно № 7 Сумамед 500 мг в/в кап № 1 Симптоматическая: АЦЦ 600 мг по 1 табл. 3 раза в день 10 дней, увлажненный О 2. ГКС: Преднизолон с начальной дозы 40 мг. За время госпитализации наблюдался однократный подъем температуры; на фоне терапии кашель стал реже, одышка незначительно уменьшилась; тошноты, рвоты, жидкого стула не было

Кровь на ВИЧ от 14. 09. 11: «+» (впервые выявлен). Иммунограмма от 14. 09. 2011: СД 4 - 43 кл. в абс. значениях; СД 8 - 802 кл. в абс. значениях. После консультации инфекциониста переведен 15. 09 в ОИКБ в отделение оппортунистических инфекций с диагнозом: ВИЧ–инфекция, 4 в стадия вторичных заболеваний: Пневмоцистная пневмония, ДН 2 -3 ст. Кандидоз слизистых полости рта.

При поступлении в ОИКБ: Состояние средней степени тяжести, ближе к тяжелому, тяжесть обусловленная интоксикацией и явлениями дыхательной недостаточности; сохраняются слабость и одышка при отсутствии кислородной поддержки. Температура не повышалась. В зеве без особенностей. Кашель сухой. Одышки в покое нет. Акроцианоз. В легких дыхание везикулярное, ослаблено в нижних отделах, проводится по всем легочным полям, хрипов нет. ЧДД – 28 -30 в 1 мин, Sp. O 2 94 -95% при вдыхании атмосферного воздуха; 99% при кислородной поддержке. ЧСС 99 в мин. АД 120/80 мм рт. ст.

Получал лечение: ВААРТ (калетра 4 таб. /сут, комбивир 2 таб. /сут) Бисептол 480 5760 мг/ сут с 15. 09 Цефтриаксон 2 г/сут с 19. 09 -29. 09 Флуконазол 150 - 300 мг/сут внутрь Преднизолон 60 мг/сут с 19 -21. 09

24. 09 в 14 -00 ухудшение состояния: Наросла одышка с невыраженным участием дыхательной вспомогательной мускулатуры, цианоз. ЧД в покое 32 -34 в мин. Sp. O 2 82 -84% на кислороде. ЧСС-94 в мин. АД 130/80 ммртст. Для дальнейшего лечения переведен в ОРИТ. 24. 09 в 20 -50 - нарастание явлений ДН с беспокойством, усилением одышки, тахикардией до 108 в мин, тахипноэ до 36 в мин, артериальной гипертензией до 145/90 ммртст, снижение Sp. O 2 до 88%, появление цианоза кожи лица, шеи, плечевого пояса. Пациент переведен на ИВЛ, поставлены назогастральный зонд и мочевой катетер.

После перевода в ОРИТ состояние прогрессивно ухудшалось, нарастала дыхательная недостаточность несмотря на ИВЛ, полиорганная недостаточность. С 25. 09 состояние очень тяжелое, стали отмечаться постепенные подъемы температуры с субфебрильных до высоких цифр, резистентные к антипиретикам. С 28. 09 появилась скудная слизисто-гнойная мокрота. 29. 09 в анализе мокроты - P. aeruginosa 3. 3 х10 (резистентная к амикацину, цефепиму, цефотаксиму, цефтазидиму, цефтриаксону, ципрофлоксацину, гентамицину, имипенему, меропенему, левофлоксацину, пиперациллину/тазобактаму, тобрамицину, тикарциллину клавуланату, ванкомицину, рифампицину). С. albicans 3 х104 КОЕ/мл.
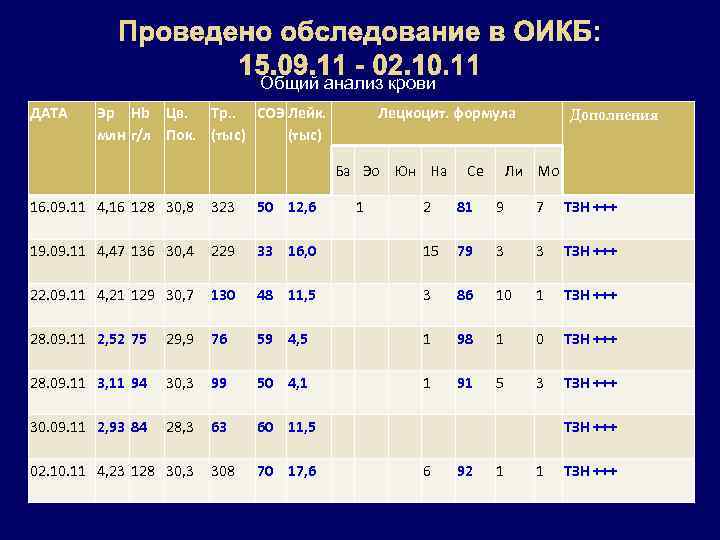
Проведено обследование в ОИКБ: 15. 09. 11 - 02. 10. 11 Общий анализ крови ДАТА Эр Hb Цв. Тр. . СОЭ Лейк. Лецкоцит. формула Дополнения млн г/л Пок. (тыс) Ба Эо Юн На Се Ли Мо 16. 09. 11 4, 16 128 30, 8 323 50 12, 6 1 2 81 9 7 ТЗН +++ 19. 09. 11 4, 47 136 30, 4 229 33 16, 0 15 79 3 3 ТЗН +++ 22. 09. 11 4, 21 129 30, 7 130 48 11, 5 3 86 10 1 ТЗН +++ 28. 09. 11 2, 52 75 29, 9 76 59 4, 5 1 98 1 0 ТЗН +++ 28. 09. 11 3, 11 94 30, 3 99 50 4, 1 91 5 3 ТЗН +++ 30. 09. 11 2, 93 84 28, 3 60 11, 5 ТЗН +++ 02. 10. 11 4, 23 128 30, 3 308 70 17, 6 92 1 1 ТЗН +++
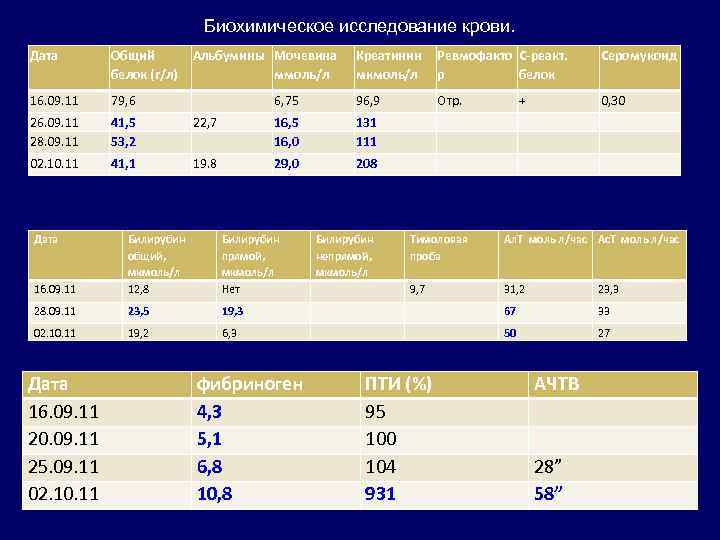
Биохимическое исследование крови. Дата Общий Альбумины Мочевина Креатинин Ревмофакто С-реакт. Серомукоид белок (г/л) ммоль/л мкмоль/л р белок 16. 09. 11 79, 6 6, 75 96, 9 Отр. + 0, 30 26. 09. 11 41, 5 22, 7 16, 5 131 28. 09. 11 53, 2 16, 0 111 02. 10. 11 41, 1 19. 8 29, 0 208 Дата Билирубин Тимоловая Ал. Т моль л/час Ас. Т моль л/час общий, прямой, непрямой, проба мкмоль/л 16. 09. 11 12, 8 Нет 9, 7 31, 2 23, 3 28. 09. 11 23, 5 19, 3 67 33 02. 10. 11 19, 2 6, 3 50 27 Дата фибриноген ПТИ (%) АЧТВ 16. 09. 11 4, 3 95 20. 09. 11 5, 1 100 25. 09. 11 6, 8 104 28” 02. 10. 11 10, 8 931 58”

Кровь на вирусную нагрузку (16. 09) – 4. 29 х105 копий/мл. Кровь на иммунограмму – (16. 09) – CD 4 – 56 клеток в абс. значениях, СД 8 -583 кл. в абс. зн. Кровь на ЛДГ (19. 09) – 444 Ед/л (N-225 -450 ЕД/л). Ликвор на ПЦР (20. 09) – ЭВИ, герпес, tbc – отриц. Кровь на ЦМВ (16. 09) – Ig. M 0. 237/0. 201, Ig. G 5. 1 ед/мл Кровь на ВПГ (16. 09)- Ig. G 1: 40. Кровь на микрофлору № 3 (27. 09) – отриц. Кровь на грибы (27. 09) – отриц. R-графия ОГК (19. 09) – без патологии ЭКГ (16. 09)-ритм синусовый, 75 в мин. Неполная блокада правой ножки пучка Гисса. (19. 09)-без динамики. ; (26. 09) синусовая тахикардия 111 в мин. (30. 09)-синусовая тахикардия 120 в мин. Признаки нагрузки на правые отделы сердца. МРТ головного мозга (22. 09) – Убедительных МР-признаков наличия участков патологического изменения интенсивности МР-сигнала от вещества головного мозга на момент обследования не выявлено.

Проведен консилиум, Закл. : Дз: Основной: ВИЧ-инфекция 4 в стадия, вторичных заболеваний. Пневмоцистная пневмония. Кандидоз слизистых полости рта. Вторичная тромбоцитопения. Гипохромная анемия средней степени тяжести. Сепсис? Осложнение: СПОН: церебральная, дыхательная, сердечно-сосудистая, почечная, ДВС-синдром. В лечении: смена АБТ цефтриаксон на левофлоксабол 500 мг х 2 раза/сут. 02. 10 20 -30 у больного произошла остановка сердечной деятельности, реанимационные мероприятия безуспешны. В 21 -00 зафиксирован летальный исход.

Заключительный диагноз: Основной: ВИЧ инфекция 4 В стадия вторичных заболеваний, фаза прогрессирования. Пневмоцистная пневмония. Кандидоз слизистых полости рта. Вторичная тромбоцитопения. Гипохромная анемия средней степени тяжести. Сепсис? Осложнение: Госпитальная пневмония (P. aeruginosae). Синдром полиорганной недостаточности: церебральная, дыхательная, сердечно-сосудистая, почечная, ДВС- синдром.

Патологоанатомический диагноз. Основное: ВИЧ- инфекция, стадия 4 В (СПИД) (положительные результаты ИФА крови и ИБ на ВИЧ от 14. 09. 11) Вторичные заболевания: 1. Двусторонняя очагово-сливная полисегментарная пневмония полимикробной этиологии (бактериологически – P. aeruginosae, гистологически – дрожжевые и псевдомицилиальные формы грибов сходные с Candida, пневмоцисты). 2. Цитомегаловирусная инфекция с поражением легких. Осложнения: Зернистая и гидропическая белковая дистрофия гепатоцитов, кардиомиоцитов, нефротелия извитых канальцев почек с развитием распространенного некронефроза. Нарушение микроциркуляции со стазами, микротромбами и кровоизлияниями в легких, почках, надпочечниках. Фолликулярная инволюция с лимфоидным истощением лимфатических узлов и селезенки. Причина смерти: острая дыхательная недостаточность

Выводы: Несмотря на типичную «триаду» характерную для пневмоцистной пневмонии: лихорадка, сухой кашель, одышка; наличие лейкоцитоза, гипохромной анемии, гипоксемии, изменений в легких по КТ диагноз пациенту был выставлен только после получения анализов крови на ВИЧ. Отсутствие настороженности врачей общего звена, поздняя диагностика пневмоцистоза (через месяц от начала заболевания), несвоевременно начатое лечение привели к развитию тяжелого течения заболевания и летальному исходу.

Заключение Учитывая, что пневмоцистная пневмония является наиболее частой СПИД-маркерной инфекцией, в настоящее время врачам различных специальностей необходимо обязательно знать это заболевание, уметь его диагностировать и лечить. В случае любой атипично текущей, не поддающейся стандартному лечению пневмонии необходимо учитывать группы риска по возникновению пневмоцистоза и назначать кровь на ВИЧ и иммунограмму.

Статистика жертв СПИДа свидетельствует о том, что от заражения не застрахован никто. Приобрести статус ВИЧ-инфицированного может любой, вне зависимости от вероисповедания, национальности, социального положения и т. д. Именно эта идея лежит в основе проведения международного Дня памяти жертв СПИДа. Каждое третье воскресенье мая миллионы жителей нашей планеты в знак сочувствия и скорби по тем, чьи жизни унесла эта страшная болезнь, организуют различные мероприятия для того, чтобы еще раз напомнить каждому об опасности, которую таит в себе этот смертельный вирус.
Пневмоцистная пневмония (курсовая).ppt
- Количество слайдов: 28

