Заболевания оджелудочной железы.ppt
- Количество слайдов: 66

ГБОУ ВПО СОГМА Минздрава России Кафедра детских болезней № 1 Заболевания поджелудочной железы
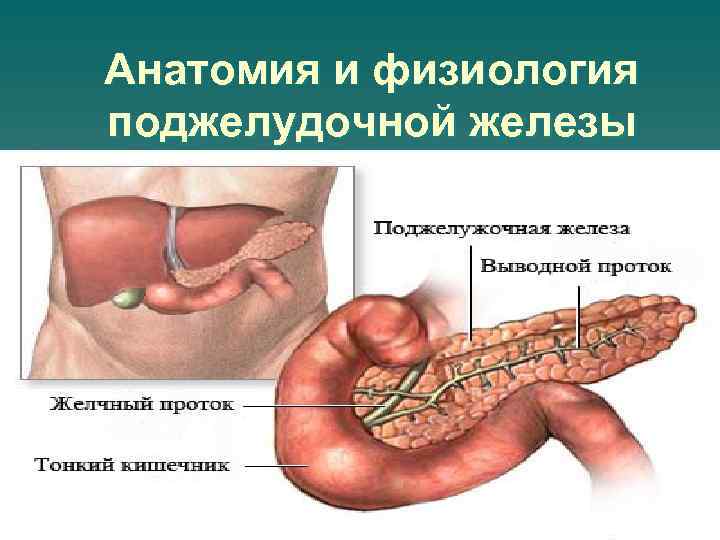
Анатомия и физиология поджелудочной железы

Поджелудочная железа (ПЖ) представляет собой продолговатый, призматический по форме непарный многодольчатый орган, расположенный забрюшинно и лежащий почти поперёк задней стенки брюшной полости. u Располагается перед позвоночным столбом, позади желудка в забрюшинном пространстве и простирается от двенадцатиперстной кишки до ворот селезёнки. u Расположение обычно соответствует позвонкам L I-II. u

u Длина органа от 10 до 23 см, ширина 3 -9 см, толщина 2 -3 см. u Масса поджелудочной железы составляет в среднем 60 -80 г.

В железе различают головку, тело и хвост. Головка расположена между изгибами двенадцатиперстной кишки. Форма её напоминает молоток. Тело железы имеет три поверхности: переднюю, заднюю, нижнюю. Передняя поверхность соприкасается с желудком. Задняя поверхность обращена к задней брюшной стенке, а нижняя поверхность обращена вниз не соприкасаясь с другими органами.

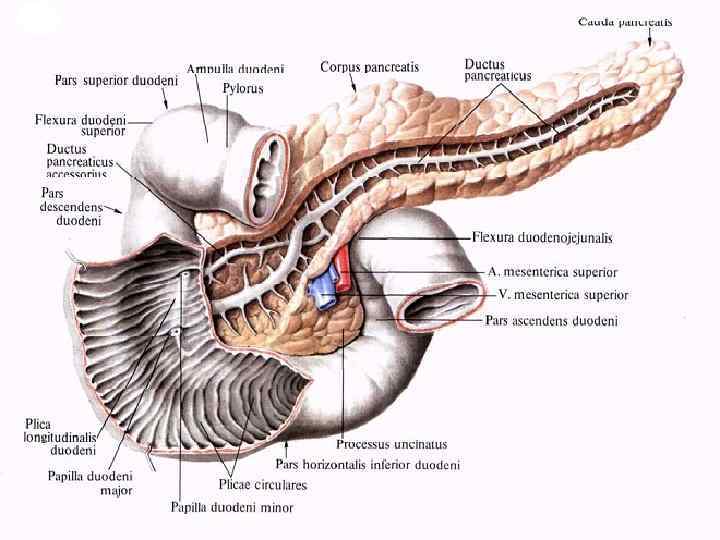
u Из поджелудочной железы выходит главный проток (вирсунгов), который вливается в общий желчный проток и открывается на верхушке большого сосочка двенадцатиперстной кишки. Главный проток образуется из слияния множества мелких протоков. Функция этого протока в прохождении секрета (как по трубе) и доставки его в двенадцатиперстную кишку.
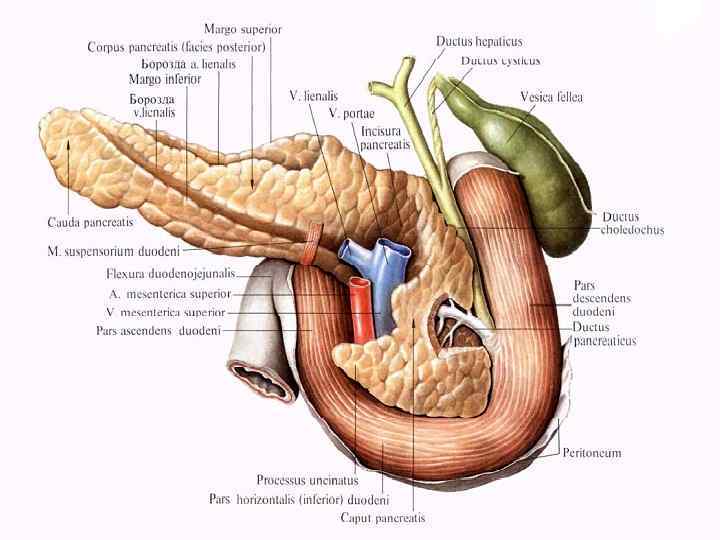

u В нижней части задней поверхности головки поджелудочной железы находится крючковидный отросток. u Передняя поверхность тела обращена к задней поверхности желудка, так что между ними в норме образуется щелевидная сальниковая сумка.

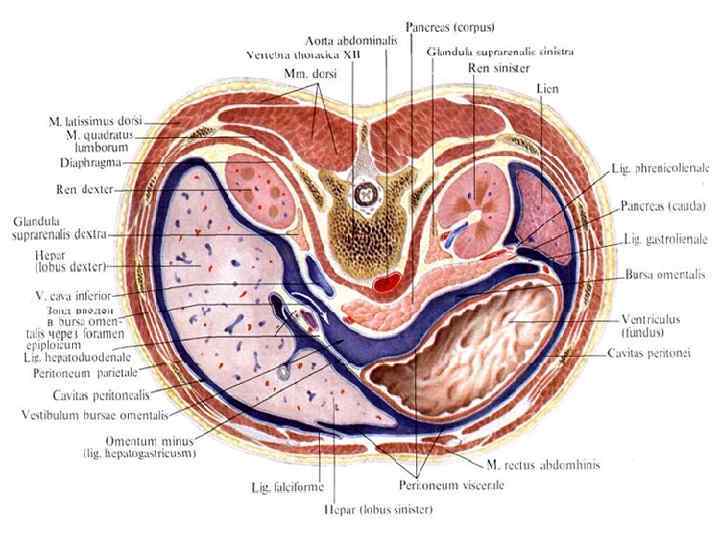
u Сальниковая сумка имеет вид узкой щели, расположенной во фронтальной плоскости между желудком спереди и задней брюшной стенкой сзади. Передняя стенка этой сумки - задняя стенка желудка, выше его переднюю стенку образует малый сальник, а ниже та начальная часть большого сальника, которая, перебрасываясь с большой кривизны желудка, по пути прирастает к поперечной ободочной кишке в виде желудочно-ободочной связки.

u Задняя стенка сальниковой сумки - париетальный листок брюшины, покрывающий заднюю брюшную стенку и забрюшинные органы верхнего отдела брюшной полости: поджелудочную железу, верхний полюс левой почки, левый надпочечник и крупные сосуды (аорту и нижнюю полую вену).

u Сверху сальниковая сумка ограничена левой долей печени и нижней поверхностью диафрагмы. u Нижней границей сальниковой сумки служит поперечная ободочная кишка и её брыжейка. u Влево сальниковая сумка подходит к селезёнке и её связкам. u Вправо сальниковая сумка открывается отверстием, которое ограничено печёночнодуоденальной связкой, париетальным листком брюшины и печёночно-почечной связкой.

u Гистологическое строение поджелудочной железы хорошо изучено, но в клинике пока редко удается использовать эти знания. Биопсия ПЖ в настоящее время проводится редко, поскольку чревата опасностями. В отличие от других органов брюшной полости ПЖ не имеет четкой фиброзной капсулы. Железа покрыта тонким слоем соединительной ткани, и прослойки этой ткани идут вглубь, разделяя орган на доли, хорошо видимые невооруженным глазом. Сосуды, нервы и выводные протоки идут но этим перегородкам.

u Экзокринный отдел. Каждая доля состоит из долек, которые в свою очередь состоят из так называемых ацинусов — маленьких групп клеток, секретирующих панкреатические ферменты. Ацинусы образуют тубулоацинозные или тубулоальвеолярные железы. Отдельный ацинус состоит из 5— 8 пирамидальных или ацинозных клеток, причем их узкий (апикальный) конец обращен к центральной полости ацинуса, а широкий — кнаружи. Конечные мельчайшие протоки входят в ацинусы так, что их плоские клетки в микроскопическом препарате обнаруживаются в середине (центроацинозные клетки), б о время фазы секреции внутриацинозные полости расширяются и в ацинозных клетках ближе к выводному протоку при окраске появляются азурофильные зернышки (проферменты).

u Размер ацинусов — около 20— 25 мкм. Скопления ацинусов вместе с конечными разветвлениями протоков напоминают кисти винограда. В базальной части цитоплазмы ацинозной клетки содержится зернистая эндоплазматическая сеть. Здесь имеются также свободные рибосомы. В центральной части клетки располагается ядро размером 4— 9 мкм с 1— 2 ядрышками. Ближе к апикальной части клеток имеется комплекс Гольджи. В апикальной части обычно находятся секреторные гранулы различной зрелости. По всей клетке видны митохондрии. Центроацинозные клетки протоковой системы переходят в так называемый вставочный отдел, вставочные отделы — в междольковые протоки, которые собираются в протоки второго и первого порядка. Последние открываются в главный и добавочный протоки железы.
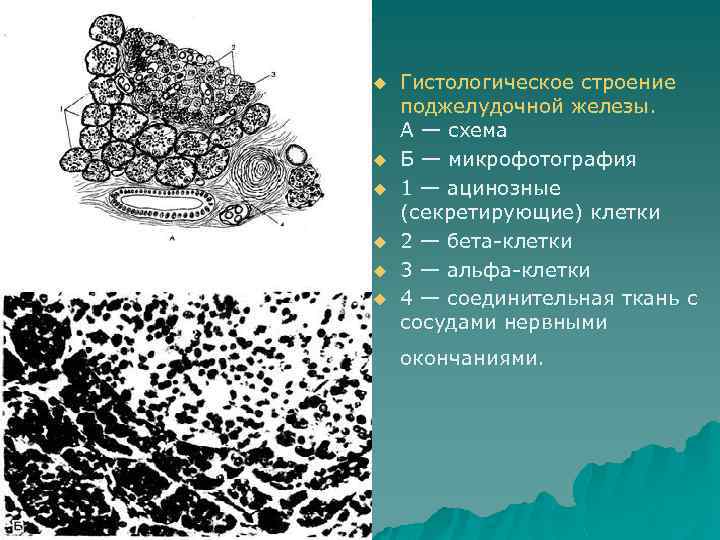
u u u Гистологическое строение поджелудочной железы. А — схема Б — микрофотография 1 — ацинозные (секретирующие) клетки 2 — бета-клетки 3 — альфа-клетки 4 — соединительная ткань с сосудами нервными окончаниями.

u Главный и добавочный протоки ПЖ изнутри выстланы высоким цилиндрическим эпителием с отдельными бокаловидными клетками. В медиальном (дуоденальном) конце главного протока можно найти слизеобразующие железы. Наружная часть главного протока состоит из довольно плотной фиброзной ткани, содержащей немного эластических и гладкомышечных волокон. Проток служит «спинным хребтом» всей железы. Протоки первого и второго порядка выстланы низким цилиндрическим, междольковые — кубическим, а вставочные отделы — плоским эпителием. Эпителиальные клетки содержат вакуоли в апикальной части, что свидетельствует об их секреторной деятельности. Установлено, что секреция электролитов и воды осуществляется преимущественно в дистальных отделах протоковой системы.

u Эндокринные отделы ПЖ. По всей поджелудочной железе рассеяны скопления эндокринных клеток — островки Лангерганса (insulae Langerhansi), содержащие от нескольких единиц до нескольких сотен мелких полигональных клеток (см. рис. 6, Б). Островков больше в хвостовой части ПЖ (при поражении ее относительно чаще выявляются расстройства регуляции сахара в крови). Островки богато оснащены капиллярами.
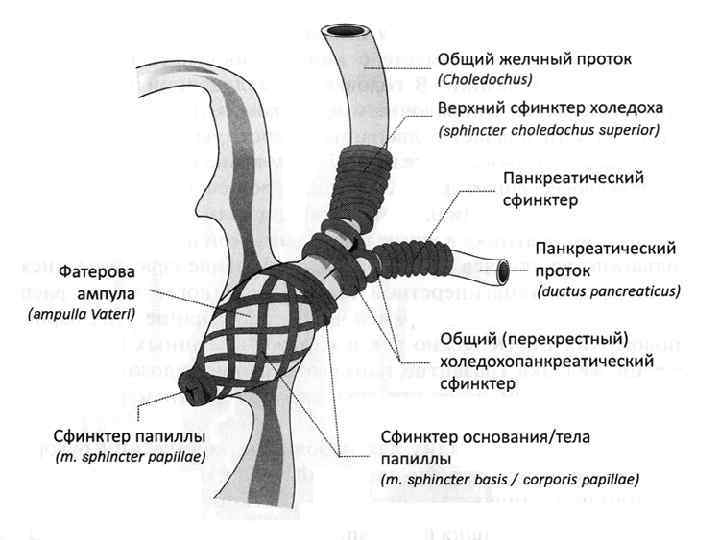

Различают четыре типа взаимоотношений: I тип - оба протока впадают в кишку совместно, образуя общую ампулу. При этом типе сфинктер Одди охватывает в конце оба протока и полностью их закрывает при сокращении. Этот тип встречается в 55% случаев; u II тип - оба протока соединяются вблизи двенадцатиперстной кишки. Общая ампула при этом отсутствует, и устья протоков сливаются в слизистой оболочке кишки, в области большого сосочка двенадцатиперстной кишки. Этот тип наблюдается в 33, 6% случаев; u

u III тип - общий желчный проток и проток поджелудочной железы впадают в двенадцатиперстную кишку отдельно друг от друга на расстоянии 3 -4 мм. Этот тип составляет около 4% случаев; u IV тип - оба протока сливаются друг с другом на большом расстоянии от большого сосочка двенадцатиперстной кишки.

u Поджелудочная железа это железа смешанной секреции (внутренней и внешней) Внутренняя секреция заключается в выработке гормонов: инсулина, глюкагона, липокаина.

u Инсулин вырабатывается бета клетками. Функция этого гормона состоит в снижении количества сахара (глюкозы) в крови, увеличения потребления глюкозы клетками организма.

u Глюкагон - гормон вырабатывающийся альфа клетками. Он является прямым антагонистом инсулина то есть повышает глюкозу в крови. u Липокаин предохраняет организм от гиперлипидемии (повышенного количества жиров в крови).

u Внешняя секреция отвечает за выделение поджелудочного сока в двенадцатиперстную кишку. В норме в сутки вырабатывается от 1000 до 1500 панкреатического сока. В состав панкреатического сока помимо воды и различных микроэлементов входят множество ферментов. Основные ферменты: трипсин, липаза, лактаза, амилаза.

u 1. Трипсин – фермент класса гидролаз, расщепляющий пептиды и белки. Выделяется поджелудочной железой в неактивной форме (трипсиноген). Активируется в двенадцатиперстной кишке под действием желчи. 2. Амилаза – фермент расщепляющий крахмал (картофель) до олигосахаридов.

u 3. Липаза - водорастворимый фермент, который переваривает жирные кислоты (содержатся в мясе), а также жирорастворимые витамины A, D, E, K. 4. Лактаза – фермент расщепляющий лактозу (содержится в молоке) до галактозы и глюкозы.

Первичный панкреатит – заболевание начинается с поражения пожделудочной железы u Причины - Алкоголизм - Наследственность - Медикаментозная интоксикация - Табакокурение - Стресс

Вторичный панкреатит – поражение поджелудочной железы происходит из-за заболеваний близ лежащих органов u Причины - Заболевание желчного пузыря (холецистит с образование камней). - Хронические гепатиты и цирроз печени - Присутствие в желчевыводящих путях паразитов - Повышенная функция паращитовидных желез (гиперпаратиреоидизм) - Такие заболевания как: Муковисцидоз (наследственное заболевание с поражение желез внешней секреции), болезнь Крона, различные виды аллергий.

1. Теория токсических метаболитов. u При употреблении алкоголя активируются ферменты, находящиеся в поджелудочной железе. Это приводит к разрушению железы (некрозу) и впоследствии к образованию фиброза (замещение нормальной ткани поджелудочной железы соединительной) и кальцинатов (образования, состоящие из соединительной ткани и кальция). u

u 2. Нейроимунная теория Гласит, что в организме под действием аллергенов (при аллергии) появляются антитела против тканей поджелудочной железы. Антитела разрушают различные структуры поджелудочной железы, вызывая хроническое воспаление. Воспаление ведёт к усилению образования фиброза поджелудочной железы.

u 3. Теория появления болезни на уровне узких каналов Смысл этой теории в образовании камней, которые закрывают каналы, выводящие поджелудочный сок. Происходит накопление сока в выводящих канальцах и активация ферментов, что ведёт к разрушению нормальной структуры поджелудочной железы и развитию фиброза.

u Боль Локализуется в эпигастрии (верхняя часть живота), иногда опоясывающая боль, которая отдаёт в поясницу, левую руку. Появляется после приёма жирной пищи, сладостей или принятия алкоголя. Характер боли: давящая, тупая или ноющая длящаяся от несколько часов до несколько суток. Болевые приступы обычно повторяются несколько раз в день.

u Причины болей при панкреатите - Нейрогенная. Появляется вследствие воспаления нервных пучков, которые иннервируют поджелудочную железу. - Ишемическая боль. Боль из-за снижения кровоснабжения поджелудочной железы. Вследствие этого тканям не хватает кислорода и питательных веществ.

Синдром мальабсорбции Проявляется сниженной способностью всасывания белков, жиров, углеводов на уровне тонкого кишечника. Этот синдром появляется из-за значительного снижения выработки поджелудочного сока железой. Из-за снижения в крови белков, микроэлементов организм начинает использовать собственные белки, микроэлементы из различных тканей - появляется мышечная слабость. u

Причина снижения массы тела при панкреатите Происходит по причине мальабсорбции. Организм расходует собственный жировой запас. Последствием этого является снижение количества витаминов (A, D, E, K) в крови - Астения (нехватка сил, общая слабость) - Нарушение сна (бессонница, поверхностный сон) - Адинамия (снижение двигательной активности)

u Диспептический синдром – множество симптомов связанных с процессом питания - Снижение аппетита - Отрыжка воздухом - Тошнота - Рвота, которая не приносит облегчения - Метеоризм – вздутие живота. Происходит из-за накопления большого количества газов в кишечнике. - Нарушения стула - выделение большого количества кала (полифекалия), с не переваренными остатками пищи.

u Эндокринный синдром Развивается через некоторое время (несколько лет) после начала заболевания. Проявляется снижение выработки инсулина. Это ведёт к развитию сахарного диабета. Аллергический синдром Включает аллергию на различные медикаменты, пищу.

u Течение хронического панкреатита. Характер течения зависит от масштаба необратимых морфологических (фиброз) изменений в железе. Чем больше зона фиброза, тем тяжелее течение заболевания. Также течение зависит от наличия или отсутствия такого осложнения как сахарный диабет. Если сахарный диабет присутствует, течение заболевания значительно осложняется.

u Обследование больного 1. Осмотр пациента. Кожа – сухая, эластичность и тургор снижены, что говорит о прогрессивном течении (снижение веса и дистрофия мышц). Язык – сухой, белого цвета с налетом, сосочки языка атрофированны – говорит о присутствии хронического заболевания желудочнокишечного тракта. Живот вздут из-за наличия в кишечнике большого количества газов (метеоризм).

2. Пальпация При поверхностной пальпации в области эпигастрия и левой подреберной части живота отмечается появление болей. При глубокой пальпации можно прощупать поджелудочную железу (в норме поджелудочная железа не пальпируется). Железа увеличена в размерах, твердой консистенции.

u Лабораторная диагностика 1. Общий анализ крови – повышение лейкоцитов, увеличение скорости оседания эритроцитов.

u 2. Определения ферментов поджелудочной железы в крови. Повышение уровня ферментов крови характерно для рецидива (обострение) хронического панкреатита. Альфа амилаза начинает расти в крови через 2 часа после начала рецидива. Максимальный уровень данного фермента отмечается через 24 часа после обострения. На 4 день количество фермента нормализуется.

u Липаза – максимальные значения достигает на 2 -4 день от начала обострения. Держится увеличенной 10 -12 дней. Наличие липазы в крови указывает на тяжесть процесса, на некроз (разрушение) клеток поджелудочной железы. Трипсин – увеличение в крови трипсина характерно только для поражения поджелудочной железы.

u 3. Тест непрямой стимуляции экскреторной функции поджелудочной железы Тест основан на стимуляции экскреторной функции поджелудочной железы с помощью принятия внутрь 300 граммов пищи в жидком виде. Эта пищевая смесь содержит в себе 5% протеинов, 6% липидов и 15% углеводов. В течении 2 часов берётся 4 пробы (с интервалом в 30 минут) содержимого двенадцатиперстной кишки и определяется активность поджелудочных ферментов.

4. Прямой функциональный тест Тест основан на интубации двенадцатиперстной кишки и последующей стимуляции секреции ферментов. 5. Копрологический анализ В кале находим стеаторею (присутствие в кале липидов).

u 6. Тест для определения эндокринной функции поджелудочной железы Тест основан на принятии внутрь 75 грамм глюкозы. В норме через 2 часа уровень глюкозы в крови должен быть между 8 и 11 милимоль/литр. Если цифра сахара крови выше 11, то тест считается положительным (присутствует нарушение эндокринной функции).

u Инструментальное обследование u Рентгенография брюшной полости Для хронического панкреатита характерно наличие кальцинатов (образования состоящие из соединительной ткани и солей кальция) в поджелудочной железе.

u УЗИ поджелудочной железы На УЗИ визуализируется: - увеличение размера поджелудочной железы - неровность контуров - различные деформации канальцев поджелудочной железы - кальцификаты - Расширение протока поджелудочной железы > 3 миллиметров

u Компьютерная томография Можно определить сопутствующие патологии поджелудочной железы: кисты, опухоли. Селективная ретроградная ангиография Это исследование проводится определения качества кровоснабжения поджелудочной железы: гиперваскуляризация железы, а также нарушения циркуляции крови по селезёночной вене, что ведет к портальной гипертензии (увеличение давления в портальной вене).

Осложнения хронического панкреатита u 1. Нарушение оттока желчи – появляется при значительном увеличении головки поджелудочной железы. Как результат появляется механическая желтуха. 2. Дуоденальный стеноз – или сужение двенадцатиперстной кишки, что приводит к истощающим частым рвотам из-за невозможности нормального прохода пищи по кишечному тракту. u

u 3. Панкреатические абсцессы – ограниченное гнойное воспаление тканей поджелудочной железы с образованием полости с гноем. Проявляется резкой болью в области поджелудочной железы, лихорадкой, ознобом, высокой температурой тела 38. 5 – 40 градусов Цельсия. 4. Кисты поджелудочной железы – образуются либо из-за некроза (гибель клеток) поджелудочной железы, либо вследствие закупорки протоков.

5. Эндокринная недостаточность или проще сахарный диабет – при разрушении клеток вырабатывающих инсулин 6. Рак поджелудочной железы – повышается в десятки раз вероятность заболевания раком у больных с осложненным хроническим панкреатитом.

u Лечение панкреатита Лечение всегда начинается с исключения этиологического фактора. 1. Исключить употребление алкоголя 2. Исключение курения 3. Прекращение приёма препаратов оказывающих токсическое действие на поджелудочную железу (фуросемид, аспирин, глюкокортикостероиды) 4. Устранение закупорки выводных протоков. Режим В период обострения хронического панкреатита постельный режим вплоть до улучшения состояния больного. В период относительной ремиссии режим обычный

u В период неполной ремиссии 1. Продукты которые следует исключить из рациона. - ржаной и свежий хлеб, изделия и слоеного и сдобного теста - мороженное - кофе, какао - газированные и холодные напитки - свежие и консервированные соки - молочные продукты повышенной жирности - жаренная, копченая, соленая рыба - любые виды консервов, а также копчености и солености - вареные и жареные яйца - супы на жирном мясе и рыбе, окрошка, щи - жирные сорта мяса: утка, гусь, свинина - блюда из бобовых - редька, репа, редис, чеснок, щавель, грибы - сырые фрукты и ягоды (виноград, банан, финики, инжир и другие) - любые пряности

u 2. Продукты, которые следует употреблять при хроническом панкреатите - пшеничный хлеб из муки 1 -го и 2 -го сорта обязательно подсушенный - протертые супы из картофеля, моркови, кабачками - вареный на воде рис, гречка, овсянка, вермишель - мясо не жирных сортов (говядина, телятина, кролик, индейка, цыплята) в отварном виде, в рубленом виде (котлеты, бефстроганов и другие виды блюд) - отварные или печеные овощи (картофель, морковь) - нежирная рыба (в отварном виде) - молочные продукты пониженной жирности (свежий некислый творог), различные пудинги - спелые некислые фрукты и ягоды, протертые сырые или запеченные - слабый чай с лимоном, отвар шиповника - сливочное масло (30 грамм) , подсолнечное масло (1015 мл) – в блюда

u В период обострения - Голодная диета 1 -2 дня с постоянным приёмом минеральной (через каждые 2 часа) - Потом постепенно включение продуктов как овощное пюре или протертая каша

u u Медикаментозное лечение 1. Обезболивающие Обычно начинают с нестероидных противовоспалительных (парацетамол, диклофенак, нимесулид). Парацетамол назначается в дозе 650 миллиграмм. В случае сильных болей назначают трамадол 50 – 100 мг. Через каждые 6 часов. Используют также баралгин. При очень сильных болях применяют наркотические обезболивающие. Промедол 1% - 1 мл. внутримышечно. Часто боль имеет спастический характер (боль из-за спазма) тогда эффективны спазмолитики (препараты снимающие спазм) – Папаверин, Дротавирин 200 мг. 2 раза в день.

u 2. Снижение секреции панкреатического сока и снижение внутреннего панкреатического давления Октреотид или Сандостатин применяется для снижения экзокринной секреции. Дозировка 100 микрограмм подкожно 3 раза в день. Либо назначается другой препарат Фамотидин (блокатор Н 2 гистаминовых рецепторов) - 20 мг. 3 раза в день. Рабепразол (ингибитор протонного насоса) – 10 – 20 мг. 2 раза в день. Препараты снижающие кислотность: Маалокс, Алмагель – применяется для поддержания кислотности в желудке больше 4 и для разрушения желчных кислот в двенадцатиперстной кишке.

u 3. Ферментотерапия - применяется для заместительного лечения экзокринной недостаточности. Применяются такие препараты как: Панкреатин, Трифермент, Креон. Принимается после каждого приёма пищи. 4. Антиоксидантная лечение (применяется для снижения уровня радикалов кислорода и водорода, которые очень токсичны для организма) Витамины группы Е, С, бета-каротин.

u 5. Антибиотикотерапия. Очень часто рецидив панкреатита сопровождается инфекцией особенно если присутствуют камни или стаз. Пенициллины или цефалоспорины 5 -7 дней. 6. Препараты, снижающие токсичность Различные растворы: Раствор Рингера, Гемодез, Физ. раствор. Эти препараты вводятся внутривенно капельно.

u Если присутствует различные сужения (стенозы), камни или опухоли рекомендуется хирургическое лечение. Эндоскопические операции проводятся с помощью специального эндоскопа. При стенозе большого сосочка производится расширение. Камни из протоков извлекаются эндоскопом с насадкой похожей на крючок. В случае наличия панкреатического сока в брюшной полости проводится дренирование (размещение специальных трубок которые помогают в удалении поджелудочного сока из брюшной полости).

u Профилактика панкреатита u На первом месте это коррекция факторов риска: нарушение питания, детский алкоголизм, различные метаболические расстройства. Необходимо постоянно придерживаться диеты. u Также необходимо наблюдение: гастроэнтеролога 2 раза в год в отсутствии рецидивов.

Благодарю за внимание! Ваши вопросы?
Заболевания оджелудочной железы.ppt