Diagnostika_IMpST_Tsurkan_LF_4_kurs.pptx
- Количество слайдов: 38

ГБОУ ВПО Сиб. ГМУ Росздрава ОСТРЫЙ ИНФАРКТ МИОКАРДА С ПОДЪЕМОМ СЕГМЕНТА ST. ДИАГНОСТИКА Подготовил: студент 4 курса ЛФ группа 1904 Цуркан Д. А. Томск 2013

Определение Инфаркт миокарда – некроз сердечной мышцы в результате остро возникшего и резко выраженного дисбаланса между потребностью миокарда в кислороде и его доставкой. Сопровождается развитием характерной клинической картины, ЭКГ-изменений и динамикой концентрации маркёров некроза миокарда в крови.

Эпидемиология Инфаркт миокарда чаще встречается в индустриально развитых странах, горожане болеют чаще, чем сельские жители. Заболеваемость увеличивается с возрастом. Пик заболеваемости отмечают среди лиц в возрасте старше 50 лет. Инфаркт миокарда регистрируют также в возрасте до 40 лет в основном у больных СД 1 -типа, у пациентов с тяжелой гиперлипидемией, отягощенным семейным анамнезом. Мужчины болеют значительно чаще, чем женщины. Разница нивелируется в старческом возрасте (к 70 годам).
Этиология Наиболее частая причина инфаркта миокарда – тромботическая окклюзия атеросклеротически измененных венечных артерий (90 -95% всех случаев). В данной ситуации инфаркт миокарда рассматривается в рамках одной из форм ИБС. В остальных случаях инфаркт миокарда является синдромом или осложнением других заболеваний.
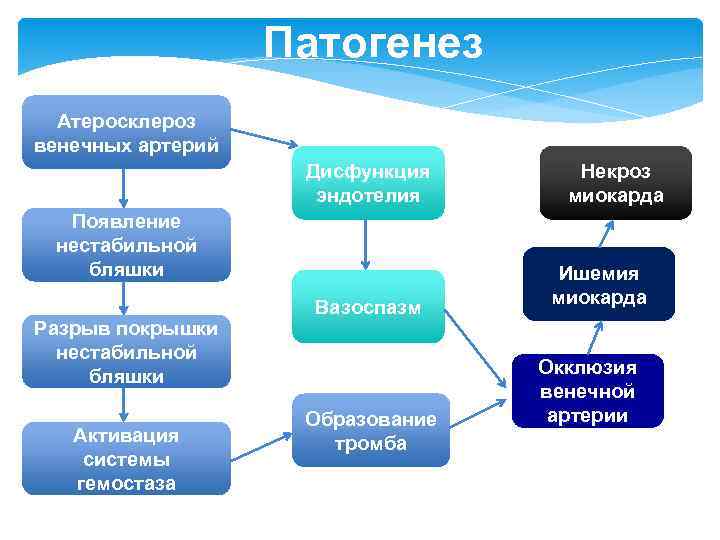
Патогенез Атеросклероз венечных артерий Дисфункция эндотелия Появление нестабильной бляшки Разрыв покрышки нестабильной бляшки Активация системы гемостаза Вазоспазм Образование тромба Некроз миокарда Ишемия миокарда Окклюзия венечной артерии

Морфологические изменения в миокарде В развитии морфологических изменений при остром инфаркте миокарда выделяют четыре периода: 1. Острейший - от момента развития критической ишемии до возникновения морфологических признаков некроза – от 30 мин до 2 ч. 2. Острый - формирование участка некроза и миомаляции - 2 -10 дней. 3. Подострый – полное замещение некротических масс грануляционной тканью и завершение начальных процессов формирования рубца - 4 -8 недель. 4. Постинфарктный - консолидация рубца и адаптация сердца к новым условиям функционирования - до 6 мес.
Морфологические изменения в миокарде Появление новых очагов некроза в первые 24 -72 ч рассматривается как расширение зоны инфаркта, в последующий месяц в качестве рецидива заболевания, в более поздние сроки – повторный инфаркт миокарда.

Локализация инфаркта миокарда Локализация инфаркта зависит от: • коронарной артерии, подвергшейся окклюзии; • типа (правого или левого) коронарного кровоснабжения. Некроз миокарда возникает преимущественно в том или ином отделе левого желудочка. Вовлечение в некроз миокарда правого желудочка наблюдается при задненижнем инфаркте миокарда. Изолированное поражение правого желудочка встречается лишь у 3 -5 % больных и реже. Изолированный инфаркт миокарда предсердий относится к казуистике.
Нарушение функции миокарда Фракция выброса снижается, если нарушения сократимости захватывают более 10% миокарда, при вовлечении в этот процесс свыше 15% миокарда повышаются конечно-диастолическое давление и объем левого желудочка, а при поражении более 25% миокарда появляются клинические признаки левожелудочковой недостаточности. Если нарушениями сократительной функции охвачено свыше 40% массы миокарда левого желудочка, развивается кардиогенный шок.
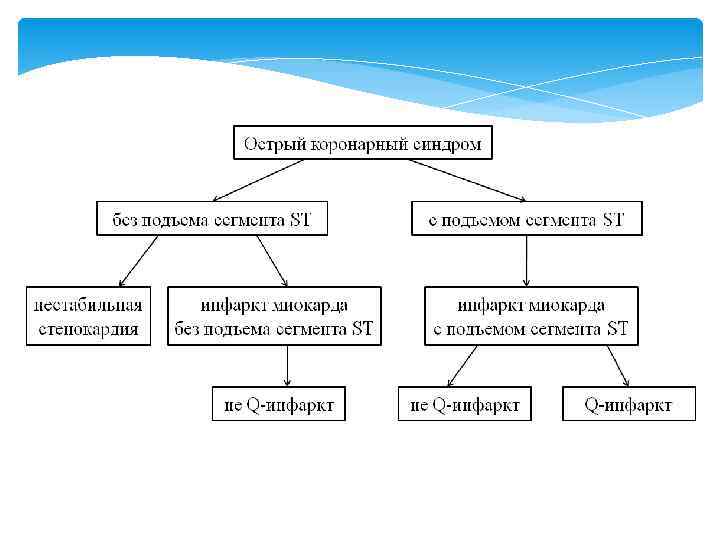
ИМп. ST Подъем сегмента ST – как правило, следствие трансмуральной ишемии миокарда и возникает при наличии полной окклюзии одной из магистральных коронарных артерий. Другие изменения конечной части желудочкового комплекса (депрессия ST, изменения зубца Т) обычно наблюдаются при неполной окклюзии коронарной артерии пристеночным тромбом. Целью лечения в ситуации OКСп. ST является быстрое, максимально полное и стойкое восстановление просвета сосуда, а также перфузии миокарда в соответствующей области. Как правило, у больных, у которых заболевание начинается как ОКСп. ST, позже появляются признаки некроза миокарда (инфаркт миокарда с подъемом сегмента ST) – повышение уровней биомаркеров и изменения ЭКГ, обычно зубца Q.

Диагностические критерии Критерии ОИМ Один из перечисленных ниже критериев достаточен для диагноза ОИМ: 1. Типичное повышение и постепенное снижение (сердечные тропонины) или более быстрое повышение и снижение (МВ КФК) биохимических маркеров некроза миокарда в сочетании с одним из следующих признаков: а) клиническая картина ОКС; б) появление патологических зубцов Q на ЭКГ; в) изменения ЭКГ, указывающие на появление ишемии миокарда: возникновение подъема или депрессии сегмента ST, блокады ЛНПГ; г) появление признаков потери жизнеспособного миокарда или нарушений локальной сократимости при использовании методик, позволяющих визуализировать сердце. 2. Признаки ОИМ, выявленные при патологоанатомическом исследовании.
Диагностика Термометрия Характерный симптом крупноочагового ИМ – повышение температуры тела. Она обычно повышается к концу первых суток заболевания, достигает субфебрильных цифр и сохраняется в течение 3 -5 дней. Лабораторная диагностика Общий анализ крови При ИМп. ST увеличивается содержание лейкоцитов в крови (нейтрофилов) до 12 -15 • 109/л, а иногда и более. Для ИМ характерен умеренный палочкоядерный сдвиг влево и анэозинофилия. По мере уменьшения лейкоцитоза, на 3 -4 сут от начала заболевания, в периферической крови определяется ускоренное СОЭ, которое может оставаться повышенной 1 -2 недели.

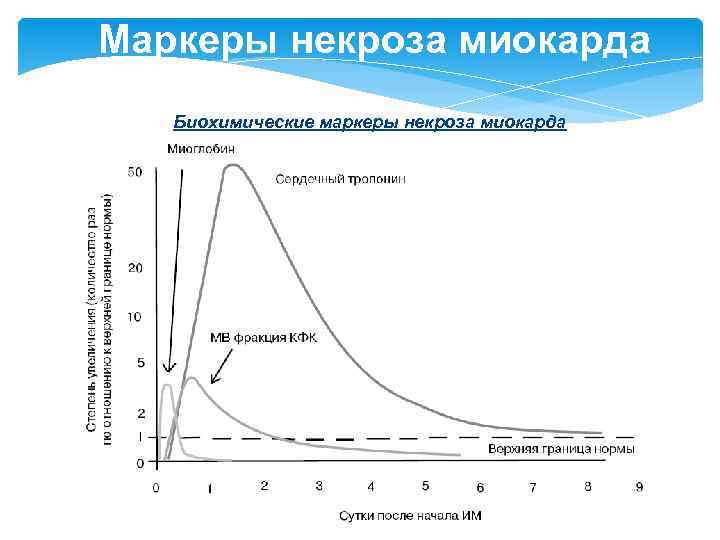
Маркеры некроза миокарда 1)Сердечные тропонины 2)МВ – КФК 3)Миоглобин 4)БСЖК Выбор маркеров некроза миокарда определяется их диагностической ценностью, в первую очередь чувствительностью и специфичностью. Важны также и такие характеристики, как время появления в диагностически значимых концентрациях в крови и время, в течение которого их концентрация (или активность) сохраняется повышенной. Патогномоничным для инфаркта миокарда является повышение активности ферментов не менее чем в 1, 5 -2 раза с последующим снижением до нормальных значений. Если же в динамике не прослеживается закономерного снижения того или иного маркера, то врач должен искать другую причину его столь длительного повышения.

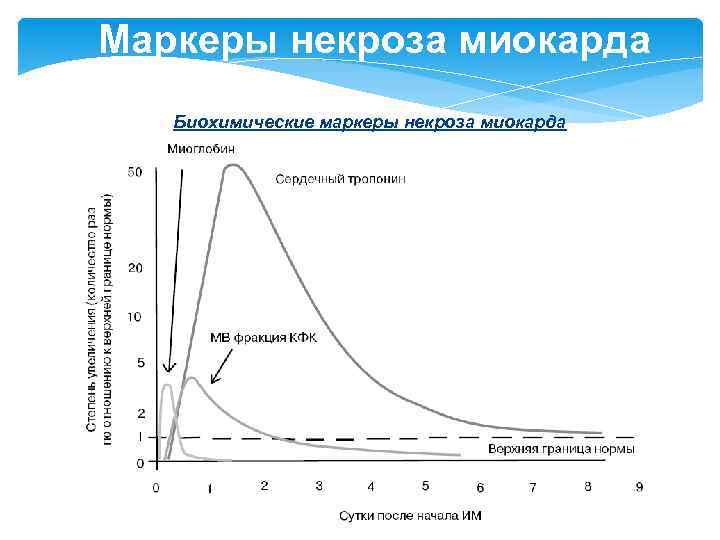
Маркеры некроза миокарда Сердечные тропонины Тропонин – глобулярный белок, входящий в состав миофибрилл клеток поперечнополосатой мышечной ткани. В его состав входят три субъединицы: Тн-I (ингибирующий), Тн-С (кальцийсвязывающий), Тн-Т (тропомиозин-связывающий). В кардиомиоцитах имеются изоформы тропонинов Т и I, отличные от аналогичных тропонинов в клетках скелетных мыщц. Кинетика высвобождения при некрозе миокарда: • повышение регистрируется через 6 часов после начала ангинозного приступа, • пик – 14 -20 ч • снижение к норме – до 10 суток для тропонина I и до 14 суток для тропонина T.
Маркеры некроза миокарда Биохимические маркеры некроза миокарда

Маркеры некроза миокарда Оптимальным является двукратное определение уровня тропонинов через 6 и 12 часов от начала заболевания. Преимущества: • высокая специфичность, • возможность спрогнозировать тяжесть состояния – уровень тропонина коррелирует с площадью поражения сердечной мышцы. Недостаток: • невозможность диагностики некроза в первые часы заболевания

Маркеры некроза миокарда МВ–КФК – сердечный изофермент креатинфосфокиназы, фермента, катализирующего фосфорилирование креатина. В организме человека существуют изоферменты (фракции) КФК: МВ (сердечный изофермент), ВВ (мозговой изофермент), ММ (мышечный изофермент). В норме активность общей КФК для женщин < 167 Ед/л, мужчин < 190 Ед/л. Нормальная активность МВ-КФК в крови – 0 -24 Ед/л. Кинетика высвобождения при некрозе миокарда: повышение концентрации в сыворотке крови отмечается уже через 2 -4 часа после острого болевого приступа, достигает пика к 24 часам; возврат показателя к норме происходит достаточно быстро – на 3 -6 сутки. Повышение активности креатинкиназы нередко наблюдается и при острых миокардитах, однако является не столь выраженным и держится значительно дольше, чем при инфаркте.
Маркеры некроза миокарда Биохимические маркеры некроза миокарда

Маркеры некроза миокарда Индекс МВ-КФК = (МВ-КФК 100) / общая КФК. Индекс МВ-КФК выше 3— 6% на фоне подъема общей КФК подтверждает диагноз ИМ. Высокая активность общей креатинкиназы нередко встречается при: üтравматических повреждениях скелетных мышц üзаболеваниях скелетных мышц (прогрессирующая мышечная дистрофия, миопатия, дерматомиозит); üнекоторых заболеваниях головного мозга, üпосле хирургических операций; üприеме больших доз психотропных препаратов и алкоголя; üлюбом виде шока; üгипотиреозе. Преимущество МВ КФК – более раннее, чем у тропонинов, повышение в крови до диагностически значимого уровня. Недостаток – меньшая специфичность.

Маркеры некроза миокарда Миоглобин – гемсодержащий глобулярный белок, способный связывать кислород. В условиях интенсивной мышечной работы, когда парциальное давление кислорода в ткани падает, О 2 освобождается из комплекса и используется в митохондриях клеток для получения энергии. Нормальное содержание в крови – у мужчин 19– 92 мкг/л, у женщин 12– 76 мкг/л. Кинетика высвобождения при некрозе миокарда: уровень миоглобина повышается выше нормы в первые 2 часа, достигает пика через 6 -9 часов после начала инфаркта и возвращается к норме на 2– 3 -е сутки. Содержание миоглобина в скелетной мускулатуре и зависимость его концентрации от функции почек обусловливают малую специфичность этого белка в отношении как некроза миокарда, так и оценки его размера, что ограничивает использование миоглобина при ОИМ. Преимущество – ранняя диагностика некроза миокарда. Недостаток – низкая специфичность.
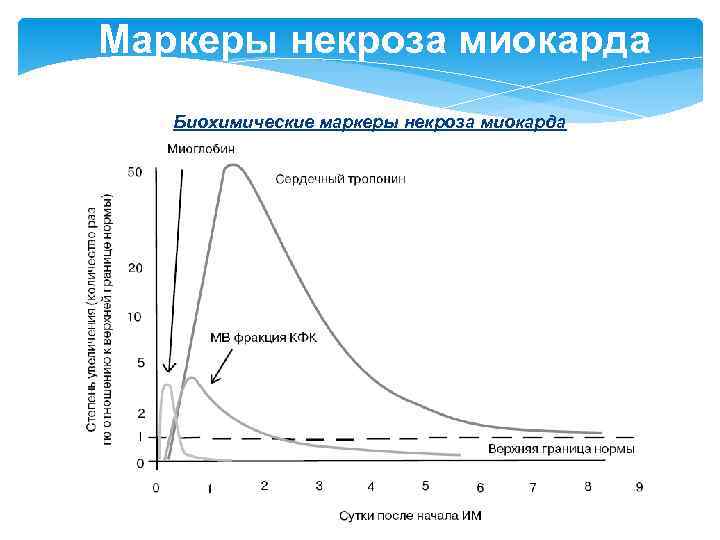
Маркеры некроза миокарда Биохимические маркеры некроза миокарда

Маркеры некроза миокарда БСЖК – белок, связывающий жирные кислоты Функция этого протеина заключается в соединении с жирными кислотами и обеспечении их интрацеллюлярного транспорта. В зависимости от тропности к тканям выделяют печеночный (L), тонкокишечный (I), сердечный и мышечный (H), адипоцитарный (А), эпидермальный (Е), толстокишечный (Il), мозговой (В) и тестикулярный (Т) БСЖК локализуется в цитозоле, имеет молекулярный вес 14– 15 к. Да. В норме уровень БСЖК не превышает 20 нг/мл. с. БСЖК по последовательности аминокислот идентичен БСЖК, содержащемуся в поперечнополосатой мускулатуре, однако представлен в скелетных мышцах в минимальном количестве. Максимальное количество БСЖК (H) находится в миокарде — 0, 5 мг/г ткани.

Маркеры некроза миокарда Кинетика высвобождения при некрозе миокарда: повышение с. БСЖК в сыворотке отмечается уже в первые часы после развития клинических симптомов инфаркта миокарда, а пиковые концентрации в крови и моче регистрируются через 5 и 10 часов соответственно. Концентрация возвращается к нормальному уровню через 12 -24 часов. В большинстве случаев образцы крови следует брать при поступлении в клинику, через 6 -9 часов, затем снова через 12 -24 часа, если первые образцы были отрицательными, но имеется характерная клиническая картина. Преимущества: • ранняя диагностика некроза миокарда (в течение первого часа); • высокая специфичность. Недостаток: • данный метод в настоящее время еще находится в стадии изучения и не входит в практические рекомендации.

Маркеры некроза миокарда Забор крови с целью определения маркера осуществляется: • во время начала его повышения; • во время достижения пика его концентрации; • во время снижения до нормального уровня. Оптимально, если возможно определение двух биохимических маркеров некроза миокарда: одного высокоспецифичного, другого пусть и не столь специфичного, но раньше достигающего диагностической значимости. Пример диагностической комбинации: один из сердечных тропонинов и масса (или активность) МВ КФК.

Электрокардиография Метод ЭКГ позволяет: 1. Установить сам факт наличия инфаркта миокарда 2. Определить наличие окклюзии коронарной артерии 3. Определить локализацию и обширность очага некроза миокарда 4. Определить давность инфаркта 5. Диагностировать осложнения в виде различных нарушений сердечного ритма и проводимости

Электрокардиография Для инфаркта миокарда на ЭКГ характерны: • подъем сегмента ST выше изоэлектрической линии в ЭКГотведениях, соответствующих месту некроза; • снижение сегмента ST ниже изоэлектрической линии в ЭКГотведениях, противоположных месту некроза (реципрокных); • появление патологических зубцов Q, комплексов QS; • двухфазность или инверсия зубцов Т; • уменьшение амплитуды зубца R; • появление острой блокады левой ножки пучка Гиса.
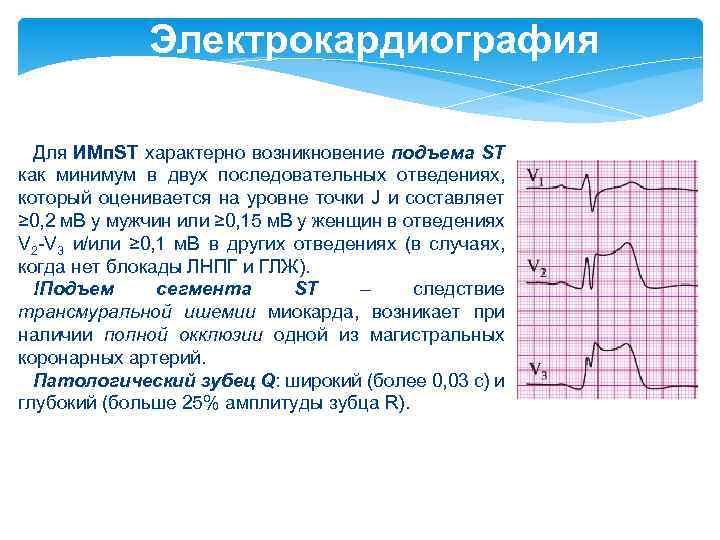
Электрокардиография Для ИМп. ST характерно возникновение подъема ST как минимум в двух последовательных отведениях, который оценивается на уровне точки J и составляет ≥ 0, 2 м. В у мужчин или ≥ 0, 15 м. В у женщин в отведениях V 2 -V 3 и/или ≥ 0, 1 м. В в других отведениях (в случаях, когда нет блокады ЛНПГ и ГЛЖ). !Подъем сегмента ST – следствие трансмуральной ишемии миокарда, возникает при наличии полной окклюзии одной из магистральных коронарных артерий. Патологический зубец Q: широкий (более 0, 03 с) и глубокий (больше 25% амплитуды зубца R).

Электрокардиография Динамика изменения ЭКГ при инфаркте миокарда по стадиям: 1)Острейшая – составляет от 30 мин до 2 -х часов. На ЭКГ – элевация сегмента ST, соответствующая зоне поражения, и депрессия сегмента ST в контралатеральных отведениях. 2)Острая – на ЭКГ – появление патологического зубца Q или QS, регресс зубца R, постепенное уменьшение элевации сегмента ST. 3)Подострая – продолжается 4 -6 недель. На ЭКГ сегмент ST возвращается к изоэлектрической линии, в зоне инфаркта миокарда зубцы Т становятся отрицательными. Наличие патологического зубца Q. 4)Рубцовая – продолжается до полугода. На ЭКГ – наличие патологического зубца Q.

Электрокардиография При любой локализации ОИМ при реперфузии на ЭКГ быстро снижается приподнятый над изолинией сегмент ST, формируется отрицательный зубец T, патологический зубец Q и уменьшается амплитуда зубца R. При традиционном введении препаратов СК (медленная инфузия 1, 5 млн. ЕД в течение 1 -1, 5 ч) предложены такие диагностические признаки, как снижение сегмента ST на 50% в течение 90 мин от начала тромболизиса.

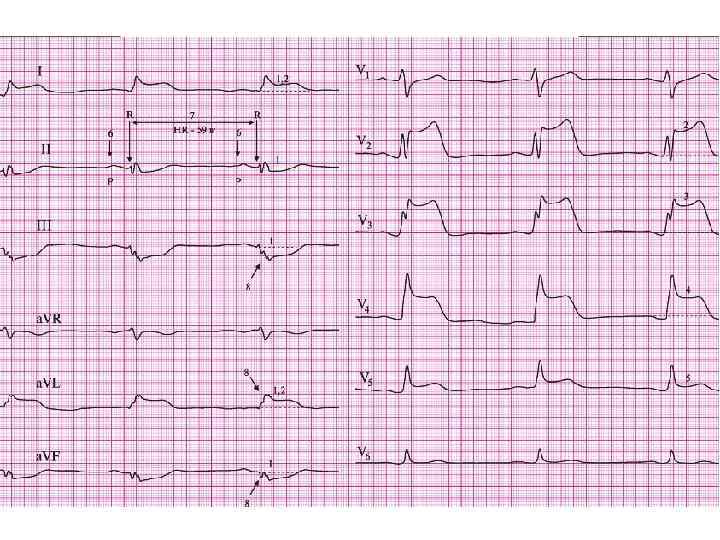
Электрокардиография Определение локализации некроза миокарда по ЭКГ Отведения Локализация V 1, V 2 межжелудочковая перегородка V 3, V 4 передняя стенка левого желудочка V 4 верхушка сердца V 5, V 6 боковая стенка левого желудочка II, III, a. VF задняя стенка левого желудочка

Электрокардиография Определение локализации некроза миокарда по ЭКГ
Диагностика
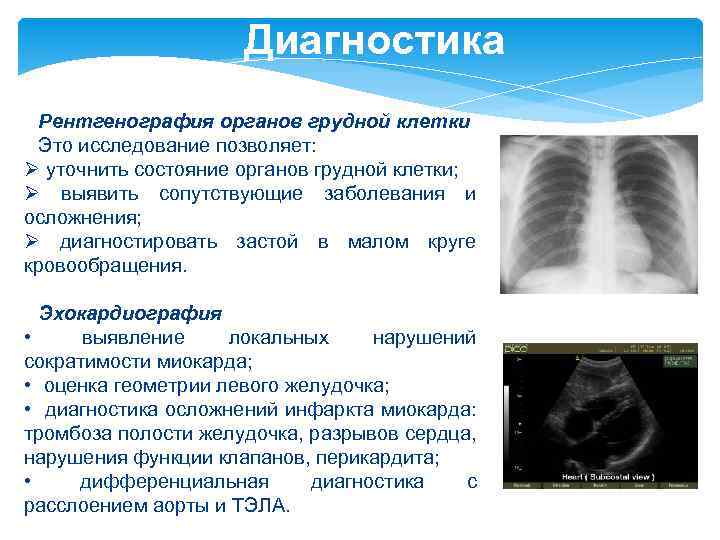
Диагностика Рентгенография органов грудной клетки Это исследование позволяет: Ø уточнить состояние органов грудной клетки; Ø выявить сопутствующие заболевания и осложнения; Ø диагностировать застой в малом круге кровообращения. Эхокардиография • выявление локальных нарушений сократимости миокарда; • оценка геометрии левого желудочка; • диагностика осложнений инфаркта миокарда: тромбоза полости желудочка, разрывов сердца, нарушения функции клапанов, перикардита; • дифференциальная диагностика с расслоением аорты и ТЭЛА.
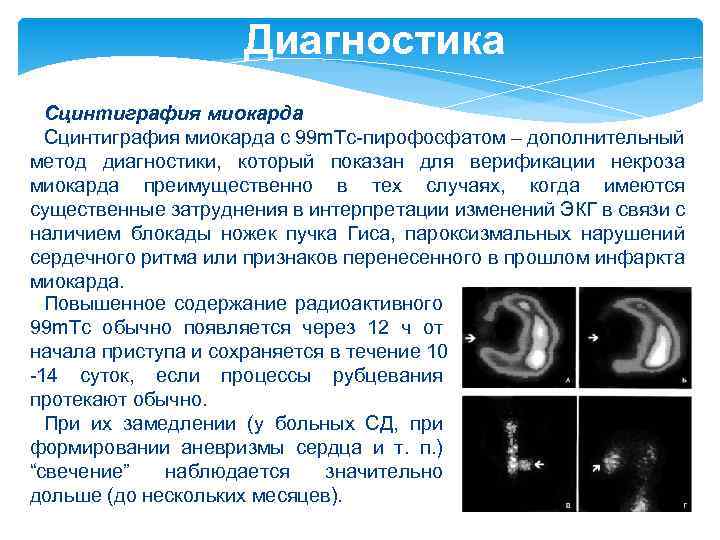
Диагностика Сцинтиграфия миокарда с 99 m. Tc-пирофосфатом – дополнительный метод диагностики, который показан для верификации некроза миокарда преимущественно в тех случаях, когда имеются существенные затруднения в интерпретации изменений ЭКГ в связи с наличием блокады ножек пучка Гиса, пароксизмальных нарушений сердечного ритма или признаков перенесенного в прошлом инфаркта миокарда. Повышенное содержание радиоактивного 99 m. Tc обычно появляется через 12 ч от начала приступа и сохраняется в течение 10 -14 суток, если процессы рубцевания протекают обычно. При их замедлении (у больных СД, при формировании аневризмы сердца и т. п. ) “свечение” наблюдается значительно дольше (до нескольких месяцев).

Дифференциальная диагностика При подозрении на инфаркт миокарда следует проводить дифференциальную диагностику с другими заболеваниями, сопровождающимися выраженными болями в грудной клетке. Наиболее часто приходится дифференцировать инфаркт миокарда со следующими заболеваниями: • Тромбоэмболия легочной артерии • Расслаивающаяся аневризма аорты • Острый перикардит • Острый миокардит • Язвенная болезнь желудка • Болезни пищевода (эзофагит, эзофагоспазм, язва пищевода) • Межреберная невралгия, торакалгия

Диагностические критерии Критерии ранее перенесенного ИМ • Появление новых патологических зубцов Q на нескольких ЭКГ. Пациент может помнить или не помнить предшествующие симптомы. Биохимические маркеры могут нормализоваться в зависимости от времени, прошедшего с момента начала ИМ. • Признаки зажившего или заживающего ИМ, выявленные при патологоанатомическом исследовании.
Благодарю за внимание!
Diagnostika_IMpST_Tsurkan_LF_4_kurs.pptx