заболевания надпоч 2..ppt
- Количество слайдов: 52

ГБОУ ВПО РОССИЙСКИЙ НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ им. Н. И. ПИРОГОВА КАФЕДРА ДЕТСКИЙ БОЛЕЗНЕЙ ЛЕЧЕБНОГО ФАКУЛЬТЕТА П. Д. ВАГАНОВ, Э. Т. МАНДЖИЕВНА
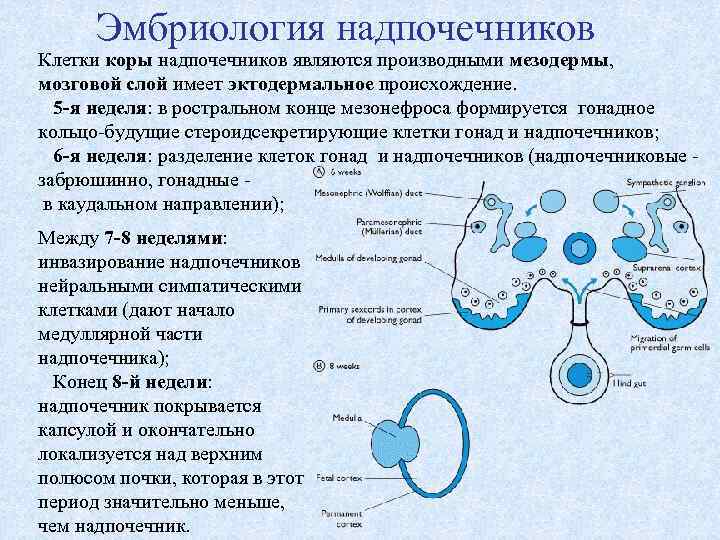
Эмбриология надпочечников Клетки коры надпочечников являются производными мезодермы, мозговой слой имеет эктодермальное происхождение. 5 -я неделя: в ростральном конце мезонефроса формируется гонадное кольцо-будущие стероидсекретирующие клетки гонад и надпочечников; 6 -я неделя: разделение клеток гонад и надпочечников (надпочечниковые забрюшинно, гонадные в каудальном направлении); Между 7 -8 неделями: инвазирование надпочечников нейральными симпатическими клетками (дают начало медуллярной части надпочечника); Конец 8 -й недели: надпочечник покрывается капсулой и окончательно локализуется над верхним полюсом почки, которая в этот период значительно меньше, чем надпочечник.

Фетальная кора надпочечника представлена двумя зонами: внутренняя зона содержит клетки-предшественники пучковой и клубочковой зоны надпочечников, секретирующих глюко - и минералокортикоиды. Внешняя зона занимает большую часть фетальной коры и содержит клетки, секретирующие дегидроэпиандростерон и его сульфат (ДГЭА и ДГЭА-С), которые необходимы для плацентарного биосинтеза эстриола. Фетальные надпочечники имеют вес, в два раза превышающий вес взрослого надпочечника(0, 5% от общего веса тела) После рождения фетальная зона надпочечников подвергается регрессу: а - плод 6 мес, б - новорожденный, в - ребенок 7 мес, г - подросток 15 лет. Красная линия - граница дефинитивной коры; синяя линия - граница фетальной коры, зеленая линия - граница мозгового вещества. 1 - мозговые шары.
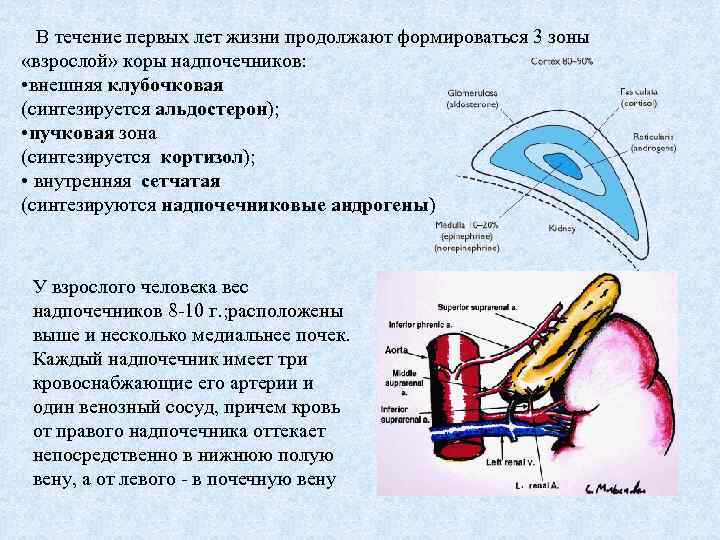
В течение первых лет жизни продолжают формироваться 3 зоны «взрослой» коры надпочечников: • внешняя клубочковая (синтезируется альдостерон); • пучковая зона (синтезируется кортизол); • внутренняя сетчатая (синтезируются надпочечниковые андрогены) У взрослого человека вес надпочечников 8 -10 г. ; расположены выше и несколько медиальнее почек. Каждый надпочечник имеет три кровоснабжающие его артерии и один венозный сосуд, причем кровь от правого надпочечника оттекает непосредственно в нижнюю полую вену, а от левого - в почечную вену
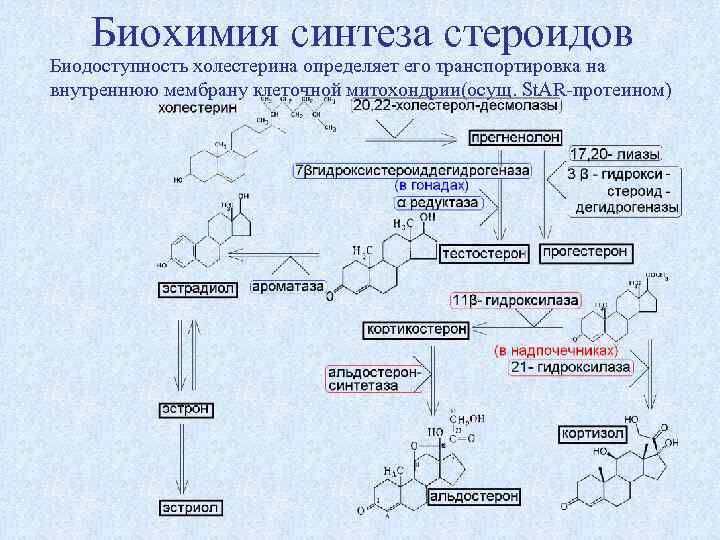
Биохимия синтеза стероидов Биодоступность холестерина определяет его транспортировка на внутреннюю мембрану клеточной митохондрии(осущ. St. AR-протеином)
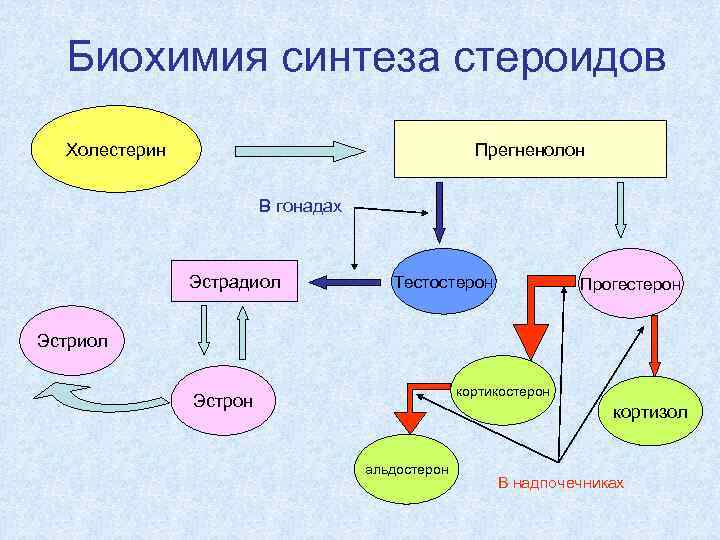
Биохимия синтеза стероидов Прегненолон Холестерин В гонадах Эстрадиол Тестостерон Прогестерон Эстриол кортикостерон Эстрон кортизол альдостерон В надпочечниках
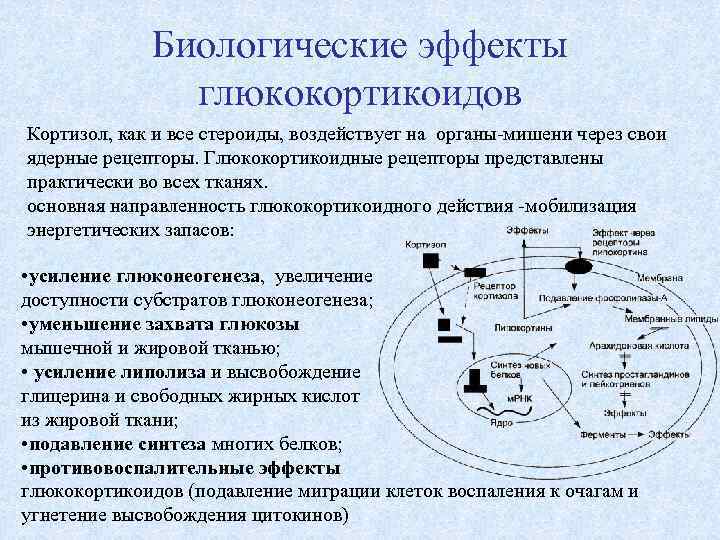
Биологические эффекты глюкокортикоидов Кортизол, как и все стероиды, воздействует на органы-мишени через свои ядерные рецепторы. Глюкокортикоидные рецепторы представлены практически во всех тканях. основная направленность глюкокортикоидного действия -мобилизация энергетических запасов: • усиление глюконеогенеза, увеличение доступности субстратов глюконеогенеза; • уменьшение захвата глюкозы мышечной и жировой тканью; • усиление липолиза и высвобождение глицерина и свободных жирных кислот из жировой ткани; • подавление синтеза многих белков; • противовоспалительные эффекты глюкокортикоидов (подавление миграции клеток воспаления к очагам и угнетение высвобождения цитокинов)
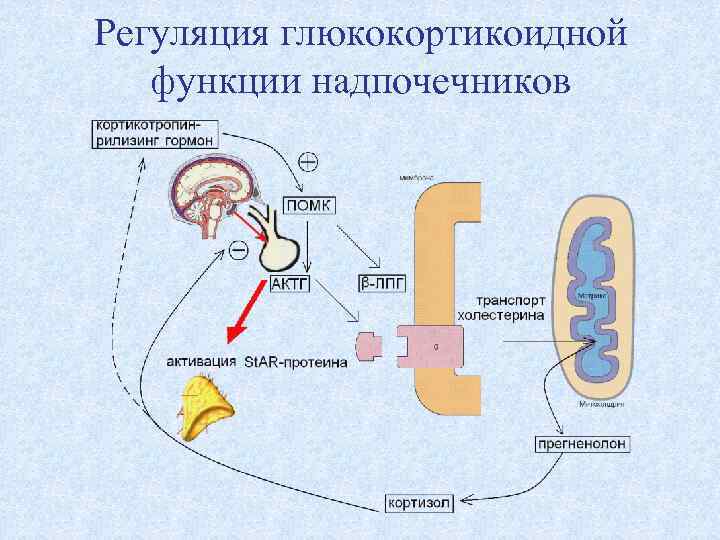
Регуляция глюкокортикоидной функции надпочечников
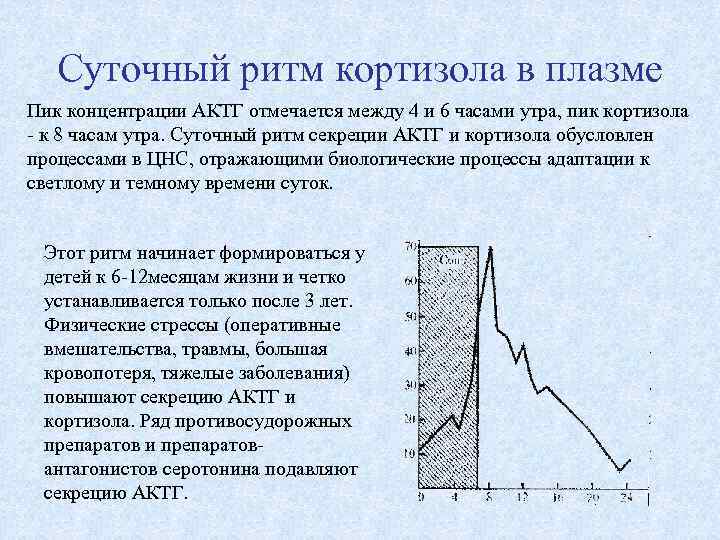
Суточный ритм кортизола в плазме Пик концентрации АКТГ отмечается между 4 и 6 часами утра, пик кортизола - к 8 часам утра. Суточный ритм секреции АКТГ и кортизола обусловлен процессами в ЦНС, отражающими биологические процессы адаптации к светлому и темному времени суток. Этот ритм начинает формироваться у детей к 6 -12 месяцам жизни и четко устанавливается только после 3 лет. Физические стрессы (оперативные вмешательства, травмы, большая кровопотеря, тяжелые заболевания) повышают секрецию АКТГ и кортизола. Ряд противосудорожных препаратов и препаратовантагонистов серотонина подавляют секрецию АКТГ.

Биологические эффекты минералокортикоидов Основным стероидом, обладающим минералокортикоидной активностью, является альдостерон. Его основная роль заключается в поддержании водно-электролитного гомеостаза. Воздействуя на минералокортикоидный рецептор в дистальных отделах нефрона, альдостерон стимулирует реабсорбцию ионов натрия и экскрецию ионов калия и водорода. Повышение реабсорбции натрия вызывает увеличение ОЦК и, следовательно, повышение АД.
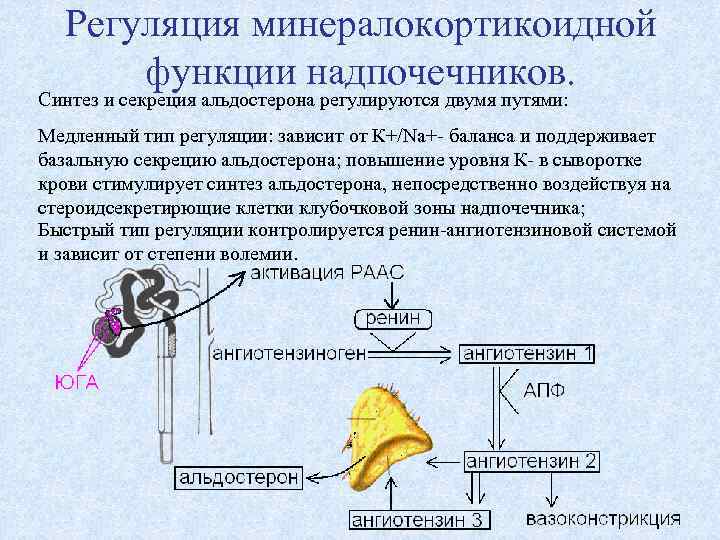
Регуляция минералокортикоидной функции надпочечников. Синтез и секреция альдостерона регулируются двумя путями: Медленный тип регуляции: зависит от К+/Na+- баланса и поддерживает базальную секрецию альдостерона; повышение уровня К- в сыворотке крови стимулирует синтез альдостерона, непосредственно воздействуя на стероидсекретирющие клетки клубочковой зоны надпочечника; Быстрый тип регуляции контролируется ренин-ангиотензиновой системой и зависит от степени волемии.

Гиперкортицизм 1. Болезнь и синдром Кушинга 2. Первичный гиперальдостеронизм 3. Андростерома (вирилизирующая опухоль) 4. Кортикоэстрома (феминизирующая опухоль) 5. Смешанные опухоли (гиперпродукция нескольких гормонов Гипокортицизм (надпочечниковая недостаточность) Классификация заболеваний надпочечников. 1. Первичный гипокортицизм 2. Вторичный гипокортицизм Дисфункция коры надпочечников 1. Дефицит St. AR-протеина (липоидная гиперплазия коры надпочечников, синдром Прадера) 2. Дефицит 3 р-гидроксистероиддегидрогеназы 3. Дефицит Р 450 с17 (17 а-гидроксилазы и С 2 о-22 лиазы) 4. Дефицит Р 450 с21 (21 -гидроксилазы) 5. Дефицит Р 450 с11 Эукортицизм 1. Гормонально неактивные опухоли надпочечников (доброкачественные, злокачественные) 2. Патология мозгового вещества надпочечников 3. Феохромоцитома (доброкачественная, злокачественная)

Надпочечниковая недостаточность Гипокортицизм - симптомокомплекс, обусловленный сниженной выработкой гормонов коры надпочечников. • Первичная надпочечниковая недостаточность (связана с патологией самого надпочечника) – 95% случаев; • вторичная надпочечниковая недостаточность (связана со сниженной секрецией АКТГ); • третичная надпочечниковая недостаточность (вызвана нарушением секреции кортикотропин-рилизинг-гормона (КРГ) или других факторов, стимулирующих выработку АКТГ). Симптомы надпочечниковой недостаточности неспецифичны: слабость, повышенная утомляемость, плохой аппетит, низкая прибавка в весе у маленьких детей и потеря веса у старших детей. Тошнота, многократная рвота, жидкий стул, боли в животе расцениваются как проявления кишечных инфекций. Первичный гипокортицизм аутоиммунной и туберкулезной этиологии обозначается как болезнь Аддисона.
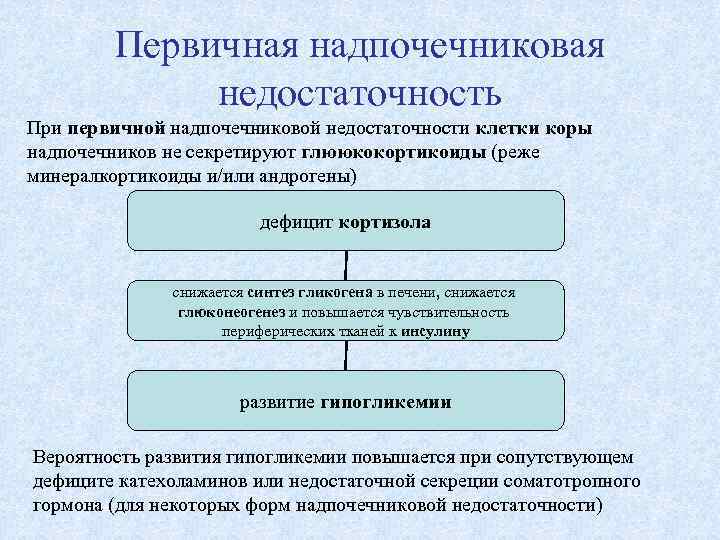
Первичная надпочечниковая недостаточность При первичной надпочечниковой недостаточности клетки коры надпочечников не секретируют глююкокортикоиды (реже минералкортикоиды и/или андрогены) дефицит кортизола снижается синтез гликогена в печени, снижается глюконеогенез и повышается чувствительность периферических тканей к инсулину развитие гипогликемии Вероятность развития гипогликемии повышается при сопутствующем дефиците катехоламинов или недостаточной секреции соматотропного гормона (для некоторых форм надпочечниковой недостаточности)
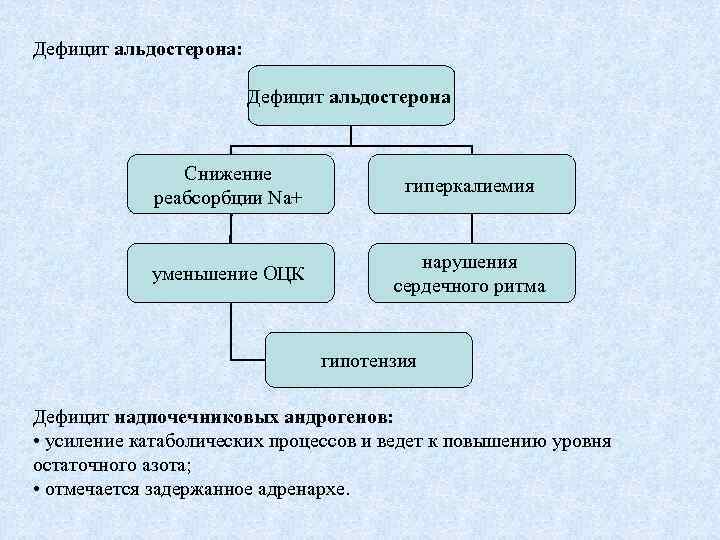
Дефицит альдостерона: Дефицит альдостерона Снижение реабсорбции Na+ гиперкалиемия уменьшение ОЦК нарушения сердечного ритма гипотензия Дефицит надпочечниковых андрогенов: • усиление катаболических процессов и ведет к повышению уровня остаточного азота; • отмечается задержанное адренархе.
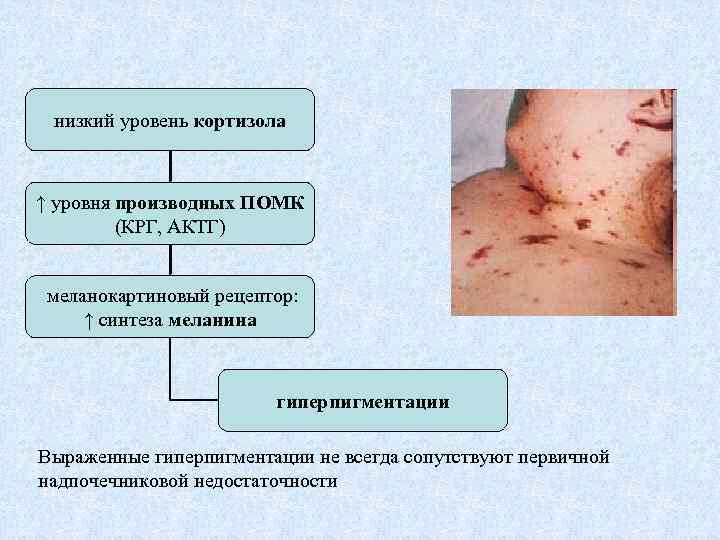
низкий уровень кортизола ↑ уровня производных ПОМК (КРГ, АКТГ) меланокартиновый рецептор: ↑ синтеза меланина гиперпигментации Выраженные гиперпигментации не всегда сопутствуют первичной надпочечниковой недостаточности

Вторичная и третичная надпочечниковая недостаточность В патогенетическом плане отличительными чертами центральных форм гипокортицизма является отсутствие минералокортикоидной недостаточности и гиперпигментации. Так как регуляция синтеза альдостерона находится под контролем ренин-ангиотензиновой системы и лишь в малой степени зависит от АКТГ, то симптомов потери соли у пациентов с центральным гипокортицизмом не отмечается. Сниженный уровень АКТГ и других производных ПОМК объясняет отсутствие гиперпигментаций при вторичной и третичной надпочечниковой недостаточности.

Клиническая картина Время проявления первых симптомов, как и сами клинические симптомы, зависят от этиологического фактора: • Дисгенез надпочечников : признаки связаны с дефицитом минералкортикоидов. Рвота, нарастание гипотрофии, дегидратация вплоть до развития сосудистого коллапса. При отсутствии заместительной терапии такие пациенты погибают в неонатальный период. • Деструктивный процесс в надпочечниках: клиническая картина развивается постепенно, по мере гибели клеток коры надпочечников. После деструкции более 90% всех клеток- первые клинические симптомы: повышенная утомляемость, мышечная слабость, ухудшение аппетита, постуральные головокружения; больные плохо переносят физические нагрузки, но их самочувствие улучшается в горизонтальном положении. Симптомы острой надпочечниковой недостаточности: тошнота, рвота, жидкий стул, боли в животе, гипотония. Довольно быстро развивается дегидратация и шок.

Клиническая картина • Клиническую картину вторичного гипокортицизма отличает отсутствие гиперпигментации. На первый план выступают такие малоспецифические симптомы, как общая слабость и приступы гипогликемии, которые описываются, как эпизоды плохого самочувствия через несколько часов после еды.

Клинические проявления • • 1. Гиперпигментация кожи и слизистых. Выраженность гиперпигментации соответствует тяжести и давности процесса. Вначале темнеют открытые части тела, наиболее подверженные действию солнца, — лицо, шея, руки, а также места, которые и в норме более сильно пигментированы (соски, мошонка, наружные половые органы) Большую диагностическую ценность имеет гиперпигментация мест трения и видимых слизистых оболочек. Характерны гиперпигментация ладонных линий, которые выделяются на относительно светлом фоне окружающей ткани, потемнение мест трения одеждой, воротником, поясом. Оттенок кожи может варьировать от дымчатого, бронзового (бронзовая болезнь), цвета загара, грязной кожи, вплоть до выраженной диффузной гиперпигментации. 2. Похудение. Его выраженность колеблется от умеренного (3— 6 кг) до значительного (15 -25 кг), особенно при исходно избыточной массе тела. 3. Общая слабость, астения, депрессия. Общая слабость прогрессирует от легкой, до полной потери работоспособности. Пациенты подавлены, вялы, неэмоциональны, раздражительны, у половины из них диагностируются депрессивные расстройства. 4. Артериальная гипотензия. вначале может иметь только ортостатический характер; пациенты часто сообщают об обморочных состояниях, которые провоцируются различными стрессами. 5. Диспепсические расстройства. Наиболее часто отмечаются плохой аппетит и разлитые боли в эпигастрии, чередование поносов и запоров. При выраженной декомпенсации заболевания появляются тошнота, рвота, анорексия. 6. Пристрастие к соленой пище. связано с прогрессирующей потерей натрия. В ряде случаев оно доходит до употребления соли в чистом виде. 7. Гипогликемия. в виде типичных приступов практически не встречается, но может выявляться при лабораторном исследовании.

Диагностика • 1. Лабораторное подтверждение гипокортицизма. Для 1 -ХНН характерна гиперкалиемия, гипонатриемия, лейкопения, лимфоцитоз, сниженный уровень кортизола и альдостерона, высокий уровень АКТГ и ренина. информативность определения базального уровня кортизола ограничена. В основе лабораторной диагностики l XHH лежит тест с 1_24 АКТГ (синактеном). 1_24 АКТГ вводится внутривенно в дозе 250 мкг, либо внутримышечно в дозе 500 -1000 мкг (синактен-депо). В первом случае уровень кортизола оценивается через 60 минут, во втором — через 8— 12 часов. Если уровень кортизола на фоне стимуляции превышает 500 ммоль/л, диагноз 1 -ХНН может быть исключен. • 2. Этиологическая диагностика. Маркером 1 -ХНН аутоиммунного генеза являются антитела к. Р 450 с21. Для адренолейкодистрофии характерно повышение в крови уровня длинноцепочечных жирных кислот (С 24: 0 — С 26: 0), а также достаточно специфичные изменения, выявляемые при МРТ головного и спинного мозга (симметричная демиелинизация, вовлекающая мозолистое тело и перивентрикулярное периокципитальное белое вещество). При 1 ХНН туберкулезного генеза практически всегда выявляются изменения со стороны легких.

Сольтеряющие кризы у пациентов, получающих лечение глюко- и минералкортикоидами, могут развиваться: • присоединении инфекций; • при обширных травмах; • при проведении оперативных вмешательств без соответствующей коррекции терапии; • эмоциональный стресс; • прием препаратов, ускоряющих метаболизм кортизола.

Острая надпочечниковая недостаточность (аддисонический криз) • это острое тяжелое состояние, возникающее в результате резкого снижения или прекращения выработки гормонов корой надпочечников. • Причины: Острая недостаточность коры надпочечников чаще всего возникает у больных с хронической надпочечниковой недостаточностью. Например, если они перестают принимать гормоны кортикостероиды, восполняющие нехватку собственных. То же самое может произойти на фоне травм, операций, острых инфекционных заболеваний, при смене климата, тяжелой физической нагрузке, сильном психоэмоциональном стрессе. • Кроме того, аддисонический криз бывает: • при остром кровоизлиянии в надпочечники или при развитии в них инфаркта (некроза ткани); • при менингите, сепсисе, сильной кровопотере (ранения, роды), ожоговой болезни.

Клиническая картина острой надпочечниковой недостаточности представлена комплексом симптомов, по преобладанию которых можно выделить три клинические формы: • Сердечно-сосудистая форма. При этом варианте доминируют явления острой недостаточности кровообращения: бледность лица с акроцианозом, похолодание конечностей, выраженная артериальная гипотония, тахикардия, нитевидный пульс, анурия, коллапс. • Желудочно-кишечная форма. По симптоматике может напоминать пищевую токсико-инфекцию или даже состояние острого живота. Преобладают боли в животе спастического характера, тошнота, неукротимая рвота, жидкий стул, метеоризм. • Нервно-психическая форма. Преобладают головная боль, менинге альные симптомы, судороги, очаговая симптоматика, бред, заторможенность, ступор.

Лечение острой надпочечниковой недостаточности • Регидратационная терапия: изотонический раствор в объеме 2 -3 литра в первые сутки в сочетании с 10 -20 % раствором глюкозы. • Массированная заместительная терапия гидрокортизоном: 100 мг в/в, затем каждые 3— 4 часа по 50 -100 мг в/в или в/м. По мере стабилизации состояния пациента доза снижается до поддерживающей. При отсутствии гидрокортизона, например на время доставки пациента в клинику, возможно назначение эквивалентных доз преднизолона. • Симптоматическая терапия сопутствующих заболеваний, вызвавших декомпенсацию ХНН (чаще всегоантибактериальная терапия инфекционных заболеваний).

Диагностика ОНН • Общий анализ крови. Отмечается повышение количества эритроцитов (эритроцитоз) и гемоглобина (за счет сгущения крови), увеличение количества лейкоцитов и СОЭ; • Анализ крови на сахар: гипогликемия (снижение уровня сахара); • Биохимический анализ крови: отмечается повышение уровня калия и креатинина, снижение уровня натрия, хлоридов; • Общий анализ мочи: определяется белок, эритроциты, иногда ацетон; • Исследование уровня гормонов надпочечников в моче и в крови: выявляется резкое снижение количества кортикостероидов (кортизола, альдостерона и др. ); • ЭКГ: признаки гиперкалиемии.

Диагностика У новорожденных и детей младшего возраста при первичной надпочечниковой недостаточности: быстрое прогрессирование симптомов потери соли в сочетании с гиперпигментацией. Большую помощь в диагностике гипокортицизма окажет подробный семейный анамнез и наличие сопутствующей патологии. Лабораторные методы: • определение электролитных нарушений(гипонатриемия, гиперкалиемия); • проведение гормональных исследований (снижение уровня базального кортизола, альдостерона, повышение активности ренина плазмы). Исследование уровня кортизола и альдостерона неинформативно в период новорожденности при ВДКН, 21–гидроксилазном дефиците. Высокий уровень предшественников кортизола за счет перекрестных реакций при используемых методах гормонального анализа может давать ложные высокие уровни кортизола и альдостерона. При подозрении на ВДКН необходимо исследовать уровень промежуточных продуктов стероидогенеза, характерных для каждой из форм этого заболевания.

Уровень базального кортизола Исследование проводится рано утром в 6. 00 -8. 00 ч (физиологический пик секреции глюкокортикоидов). Уровень кортизола крови (нмоль/л) • <80 - подтверждает гипокортицизм • 80 -150 -подозрение на гипокортицизм • 500 -исключает гипокортицизм Стимуляционный тест с АКТГ первичное определение кортизола в/в вводится 250 мкг тетракозактида (синтетический аналог АКТГ) в 5 мл физ. р-ра, продолжительность инфузии 2 мин. через 30 и 60 мин берут кровь для повторного определения кортизола. 500 нмоль/л- норма <500 нмоль/л- первичная надпочечниковая недостаточность Базальный уровень АКТГ При первичной надпочечниковой недостаточности уровень АКТГ превышает 100 пг/мл, тогда как при вторичной надпочечниковой недостаточности уровень АКТГ снижен или находится в пределах нормы
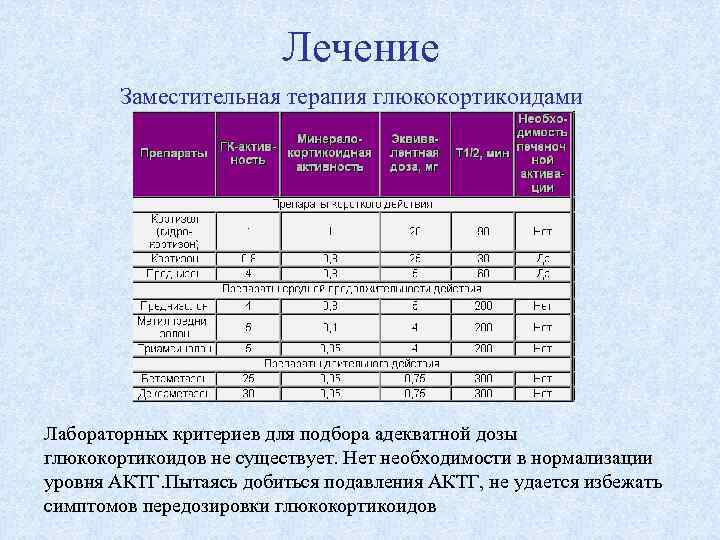
Лечение Заместительная терапия глюкокортикоидами Лабораторных критериев для подбора адекватной дозы глюкокортикоидов не существует. Нет необходимости в нормализации уровня АКТГ. Пытаясь добиться подавления АКТГ, не удается избежать симптомов передозировки глюкокортикоидов

Заместительная терапия минералкортикоидами -проводится больным с первичной надпочечниковой недостаточностью и изолированным гипоальдостеронизмом. Кортинеф (Флоринеф) в дозе 0, 05 -0, 2 мг/сут. В подборе дозы ориентироваться на клиническую картину. Лабораторные критерии минералкортикоидной недостаточности: повышение уровня ренина и склонность к гиперкалиемии.
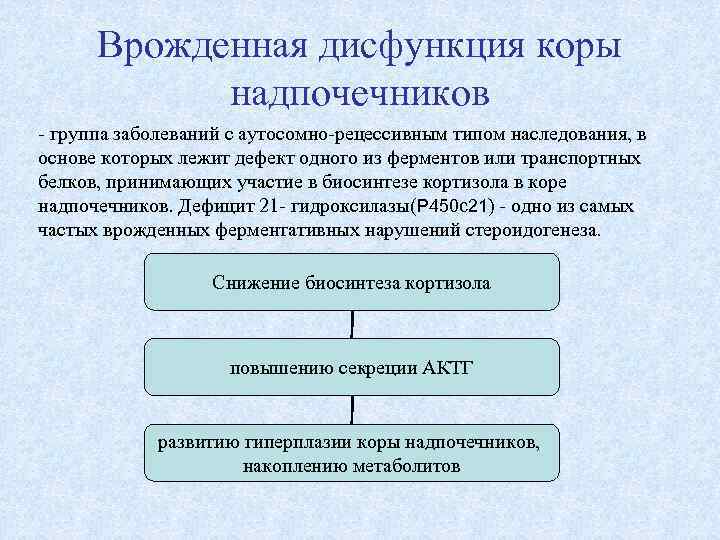
Врожденная дисфункция коры надпочечников - группа заболеваний с аутосомно-рецессивным типом наследования, в основе которых лежит дефект одного из ферментов или транспортных белков, принимающих участие в биосинтезе кортизола в коре надпочечников. Дефицит 21 - гидроксилазы(Р 450 с21) - одно из самых частых врожденных ферментативных нарушений стероидогенеза. Снижение биосинтеза кортизола повышению секреции АКТГ развитию гиперплазии коры надпочечников, накоплению метаболитов
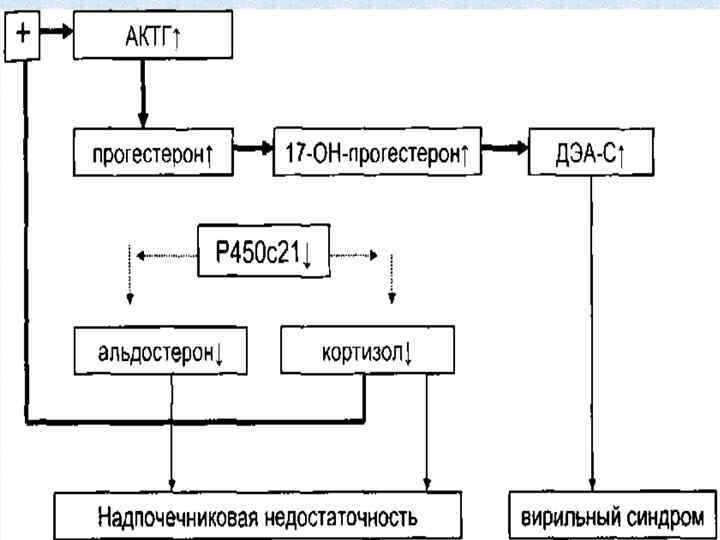

В практике врача встречаются три основные формы болезни: • вирильная Развивается при умеренном дефиците фермента 21 -гидроксилазы; связана с действием надпочечниковых андрогенов, без выраженных симптомов глюко- и минералкортикоидной недостаточности. Активная вирилизация плода начинается внутриутробно. • сольтеряющая Обусловлена более выраженным дефицитом фермента 21 -гидроксилазы. Болезнь проявляется с первых недель после рождения. Клинически она характеризуется рвотой, расстройством стула, дегидратацией, снижением артериального давления. • гипертоническая (встречается значительно реже) обусловлена дефектом гена, контролирующего 11 β-гидроксилазу. Дефицит этого фермента приводит к недостаточному образованию кортизола, что стимулирует выработку АКТГ. Выявляется корреляция между степенью вирилизации наружных половых органов и артериальной гипертензией. Основной задачей лечения является заместительная терапия глюкокортикоидами при вирильной форме и глюко-, минералкортикоидами при сольтеряющей форме ВДКН.

Эпидемиология • Распространенность ВДКН значительно варьирует среди разных национальностей. Среди представителей европейской расы распространенность классических вариантов (сольтеряющий и простой) дефицита Р 450 с21 составляет примерно 1 на 14000 новорожденных. Значительно выше этот показатель у евреев (неклассическая форма дефицита Р 450 с21 — до 19 % евреев Ашкенази). Среди эскимосов Аляски распространенность классических форм дефицита Р 450 с21 составляет 1 на 282 новорожденных.

Клинические проявления. Сольтеряющая форма дефицита Р 450 с21 • • 1. Избыток андрогенов, начиная с ранних стадий развития плода, у новорожденных девочек обуславливает интерсексуальное строение наружных гениталий {женский псевдогермафродитизм). Выраженность изменений варьирует от простой гипертрофии клитора до полной маскулинизации гениталий: пенисообразный клитор с экстензией отверстия уретры на его головку. Строение внутренних гениталий у плодов с женским генотипом при ВДКН всегда нормальное. У мальчиков отмечаются увеличение размеров пениса и гиперпигментация мошонки. При отсутствии лечения в постнатальном периоде происходит быстрое прогрессирование вирилизации. Быстро закрываются зоны ростакостей, в результате чего у взрослых больных, как правило, отмечается низкорослость. У девочек при отсутствии лечения определяется первичная аменорея, связанная с подавлением гипофизарно-яичниковой системы избытком андрогенов. 2. Надпочечниковая недостаточность (дефицит альдостерона и кортизола) проявляется такими симптомами, как вялое сосание, рвота, обезвоживание, метаболический ацидоз, нарастающая адинамия. Развиваются характерные для НН электролитные изменения и дегидратация. Указанные симптомы в большинстве случаев манифестируют между 2 -й и 3 -й неделей после рождения ребенка. Одним из проявлений дефицита глюкокортикоидов является прогрессирующая гиперпигментация.

Клинические проявления. Простая вирильная форма дефицита Р 450 с21 • Развивается вследствие умеренного дефицита фермента, при этом сольтеряющий синдром (надпочечниковая недостаточность) не развивается. Но выраженный избыток андрогенов, начиная с внутриутробного периода, обусловливает описанные выше проявления вирилизации.
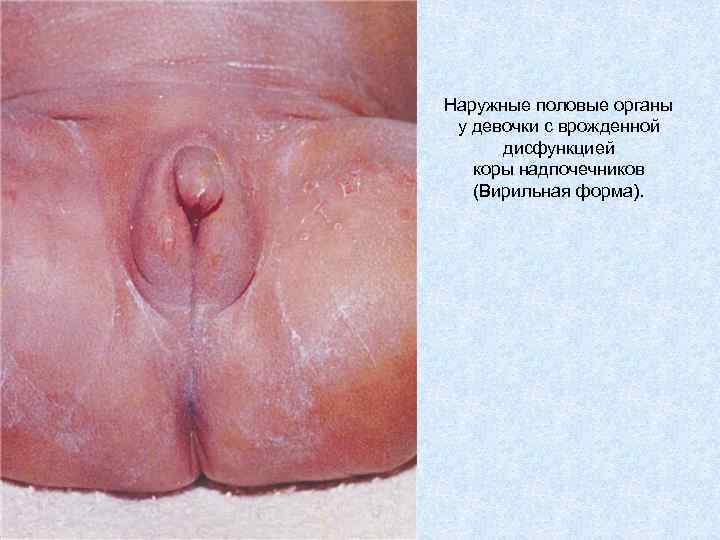
Наружные половые органы у девочки с врожденной дисфункцией коры надпочечников (Вирильная форма).

Клинические проявления. Неклассическая (постпубертатная) форма дефицита Р 450 с21 • Пренатальная вирилизация наружных гениталий и признаки надпочечниковой недостаточности отсутствуют. Клиническая картина значительно варьирует. Чаще всего эта форма синдрома диагностируется у женщин репродуктивного возраста при целенаправленном обследовании по поводу олигоменореи (50 % пациенток), бесплодия, гирсутизма (82 %), акне (25 %). В ряде случаев какие-либо клинические проявления и снижение фертильности практически отсутствуют.

ВДКН. Диагностика • Основным маркером дефицита Р 450 с21 является высокий уровень предшественника кортизола— 17 -гидроксипрогестерона (17 -OHPg). В норме он не превышает 5 нмоль/л. Уровень 17 -OHPg более 15 нмоль/л подтверждает дефицит Р 450 с21. У большинства пациентов с классическими формами ВДКН уровень 17 -OHPg превышает 45 нмоль/л. При пограничном уровне 17 -OHPg (5— 15 нмоль/л) показано проведение теста с 1_24 АКТГ (синактен), при этом диагноз постпубертатной формы будет подтвержден только в 20 % случаев. В основном он используется для диагностики неклассической формы дефицита Р 450 с21. Если после введения 1_24 АКТГ уровень 17 -OHPg не превышает 30 нмоль/л, диагноз ВДКН вследствие дефицита Р 450 с21 может быть исключен. • Кроме того, для дефицита Р 450 с21 характерно повышение уровня ДЭА-С и андростендиона. Для сольтеряющей формы типично повышение уровня ренина плазмы, что отражает дефицит альдостерона и дегидратацию. При классических формах наряду с этим повышен уровень АКТГ. • В ряде стран, включая Российскую Федерацию, осуществляется неонатальный скрининг ВДКН вследствие дефицита Р 450 с21.

Лечение врожденной дисфункции коры надпочечников (дефицит 21 -гидроксилазы Дети 1 -2 -го года жизни §Кортеф 20 мг/м 2 в сутки в три приема §При сольтеряющей форме кортинеф 0, 1 мг 0, 2 мг в сутки в два приема Дети старше 2 -х лет §Кортеф 15 мг/м 2 в сутки в три приема §При сольтеряющей форме кортинеф 0, 05 мг -0, 15 мг в сутки в два приема При закрытых зонах роста – возможна замена кортефа на преднизолон 4 мг/м 2 или дексаметазон 0, 3 мг/м 2 М. А. Карева, ЭНЦ РАМН, 2009 г.

ГИПЕРАЛЬДОСТЕРОНИЗМ. Гиперальдостеронизм представляет собой группу заболеваний, связанных с избытком альдостерона в организме, который может иметь первичный и вторичный генез. Первичный гиперальдостеронизм (ПГА)— клинический синдром, развивающийся в результате избыточной продукции альдостерона, проявляющийся низкорениновой артериальной гипертензией в сочетании с гипокалиемией. Его наиболее частой причиной является альдостеронпродуцирующая опухоль надпочечника (синдром Конна). Впервые артериальная гипертензия (АГ), сопровождающаяся гиперпродукцией альдостерона в сочетании с опухолью коры надпочечников, была описана Джеромом Конном в 1954 г. Вторичный гиперальдостеронизм (ВГА) представляет собой повышение уровня альдостерона, развивающееся в результате активации ренин-ангиотензин-альдостероновой системы при различных нарушениях водно-электролитного обмена, обусловленное повышением продукции ренина.

Этиология ПГА • Наиболее частой причиной ПГА является одиночная альдостеронпродуцирующая аденома. Опухоль чаще имеет небольшие размеры — до 3 см в диаметре. • Злокачественные альдостеромы встречаются исключительно редко. • Идиопатический первичный гиперальдостеронизм характеризуется неопухолевой двусторонней гиперплазией клубочковой зоны коры надпочечников с микро- или макронодулярными изменениями или без таковых; его причина неизвестна.

Патогенез ПГА При ПГА избыток альдостерона воздействует на дистальный отдел нефрона и способствует задержке натрия и потере калия. В результате происходит: -Задержка в организме жидкости. -Увеличение объема циркулирующей крови (ОЦК) и артериальная гипертензия. -Увеличение ОЦК приводит к подавлению продукции ренина почкой. -Выраженная и длительная гипокалиемия приводит к дистрофическим изменениям почечных канальцев (калипеническая почка). -У пациентов с ПГА помимо риска развития осложнений обусловленных артериальной гипертензией, развивается специфическое для гиперальдостеронизма осложнение — альдостерониндуцированной гипертрофия миокарда.

ВГА При ВГА повышение продукции альдостерона является вторичным и компенсаторным изменением в ответ на снижение объема почечного кровотока любого генеза. Это происходит при стенозе почечной артерии, при нарушении кровообращения в большом круге при сердечной недостаточности (застойная почка), при снижении ОЦК на фоне терапии мочегонными и при многих других состояниях.

Клинические проявления Первичный гиперальдостеронизм 1. Артериальная гипертензия, как правило, умеренной тяжести, при этом часто резистентная к стандартной гипотензивной терапии. 2. Осложнения гипокалиемии встречаются редко: мышечная слабость, судороги, парестезии; тяжелая гипокалиемия может осложниться дистрофическими изменениями почек, клинически проявляющимися полиурией и никтурией (гипокалиемический нефрогенный несахарный диабет).

Клинические проявления Вторичный гиперальдостеронизм не имеет специфических клинических проявлений, поскольку является компенсаторным феном при многих заболеваниях и состояниях, при этом характерные для ПГА электролитные изменения при нем никогда не развиваются.

Диагностика • Основным показанием для обследования пациента на предмет ПГА является артериальная гипертензия в сочетании с гипокалиемией. Следует иметь в виду, что в ряде случаев уровень калия при ПГА не опускается ниже 3, 5 -3, 6 ммоль/л. Другими показаниями для обследования являются артериальная гипертензия резистентная к обычной гипотензивной терапии и/или у лиц моложе 40 лет. В основе диагностики ПГА лежит определение уровня альдостерона и ренина и расчет их соотношения. Для ПГА характерны высокий уровень альдостерона, низкий уровень активности ренина плазмы (АРП) и, что наиболее важно, высокое соотношение альдостерон/ренин. В зависимости от того, в каких единицах изменяется уровень гормонов, соотношение альдостерон/ренин при ПГА превышает критическое значение, приведенное ниже: • альдостерон (нг/дл) : ренин (нг/мл/час) >50 • альдостерон (пмоль/л) : ренин (нг/мл/час) > 1400 • альдостерон (пг/мл) : ренин (нг/мл/час) > I 40

Лечение • При альдостероме показана адреналэктомия. • При идиопатическом ПГА (двусторонняя гиперплазия коры надпочечников) лечение консервативное: назначается верошпирон (200 -400 мг вдень) в комбинации с другими препаратами: ингибиторами АПФ, антагонистами кальциевых каналов.

Синдром Кушинга (гиперкортицизм, СК) • (гиперкортицизм, СК) — клинический синдром, обусловленный эндогенной гиперпродукцией или длительным экзогенным приемом кортикостероидов (табл. 4. 3). Впервые клиническая картина эндогенного гиперкортицизма была описана в 1912 г. Гарвеем Кушингом (1864 -1939).

Синдром Кушинга Этиология Кортикотропинома гипофиза (болезнь Кушинга), кортикостерома (доброкачественная, злокачественная) надпочечника, эктопированный АКТГ(КРГ)-синдром (опухоль легких, средостенья и проч. , паранеопластически продуцирующая АКТГ), назначение глкюкокортикоидов извне. Диагностика Малая и большая дексаметазоновые пробы, МРТ гипофиза, КТ (МРТ) надпочечников. Патогенез Катаболические, контринсулярные и минералокортикоидные эффекты избытка кортизола. Основные клинические проявления Кушингоидное ожирение, миопатия, атрофиякожи, стрии, остеопороз (переломы), кардиоми-опатия (сердечная недостаточность, аритмии), артериальная гипертензия, стероидный сахарный диабет, аменорея, гирсутизм, гипокалиемия, гипернатриемия, гиперпигментация кожи при эктопированном АКТГ-синдроме.

Синдром Кушинга Дифференциальная диагностика Ожирение подросткового периода, алкогольный“псевдокушинг”, сочетание характерных симптомов (ожирение, гипертензия, остеопороз). Лечение Ингибиторы стероидогенеза (хлодитан, аминоглютетимид), транссфеноидальная аденомэктомия, протонотерапия на область гипофиза, односторонняя (двусторонняя) адреналэктомия. Прогноз При отсутствии лечения смертность в первые 5 лет 30— 50 %. Наиболее благоприятен при доброкачественной кортикостероме, наименее — при эктопированном АКТГ-синдроме.
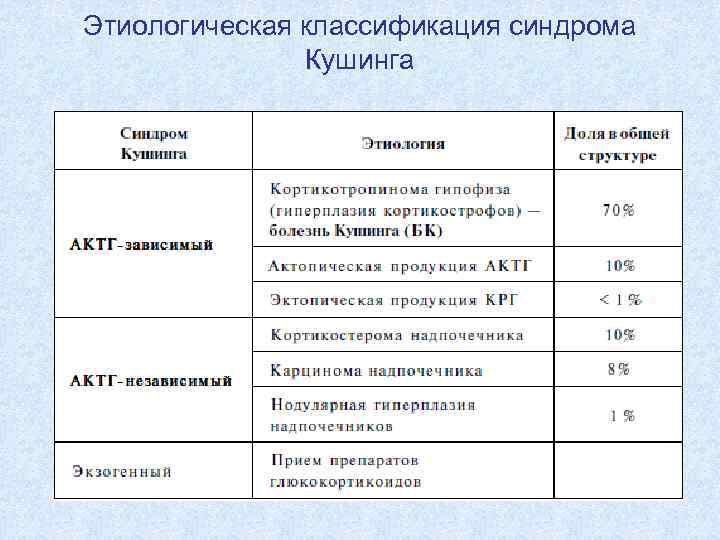
Этиологическая классификация синдрома Кушинга
заболевания надпоч 2..ppt