ВПС переделан 16.05.10.ppt
- Количество слайдов: 115

ГБОУ ВПО Ор. ГМА Минздрава России Кафедра факультетской педиатрии Врожденные пороки сердца к. м. н. , доцент Л. М. Гордиенко

Врожденные пороки сердца это нарушение коммуникации по ходу движения крови, относящееся к заболеваниям, которые характеризуются достаточно большой значимостью, только благодаря кардиохирургической помощи удается спасти жизнь детей. -

Врожденные пороки сердца (ВПС) – возникающие внутриутробно анатомические дефекты сердца и/или его сосудов. ВПС формируются в результате нарушения эмбриогенеза в период 2 – 8 -й недели беременности. Наряду с этим имеет также значение наследственная (полигенная) предрасположенность.

ЭКЗОГЕННЫЕ ПРИЧИНЫ РАЗВИТИЯ ВПС o o o действие неблагоприятных факторов внешней среды на организм женщины в первый триместр беременности: ионизирующее, рентгеновское облучение приём алкоголя, некоторых лекарственных препаратов инфекционные агенты (вирусы краснухи, ветряной оспы, цитомегаловирусы) и др. пожилой возраст матери, эндокринные нарушения супругов, угрозы прерывания беременности, мертворождение в анамнезе и др.

АКТУАЛЬНОСТЬ За последние 5 лет процент детей, родившихся с различными пороками развития, возрос с 6 до 9%, из которых 25% , врожденные пороки сердца (ВПС). Ежегодно в России появляется на свет около 25 тыс. детей с ВПС, половина из них имеет критические пороки, при которых оказание кардиохирургической помощи показано в первые дни, а подчас в первые часы жизни ребенка. ВПС встречаются в 6, 5 раза чаще хромосомных аномалий и в 4 раза чаще экстракардиальной патологии. Именно от пороков сердца умирает почти 60% детей до 1 месяца жизни и 25% до рождения, то есть внутриутробно.
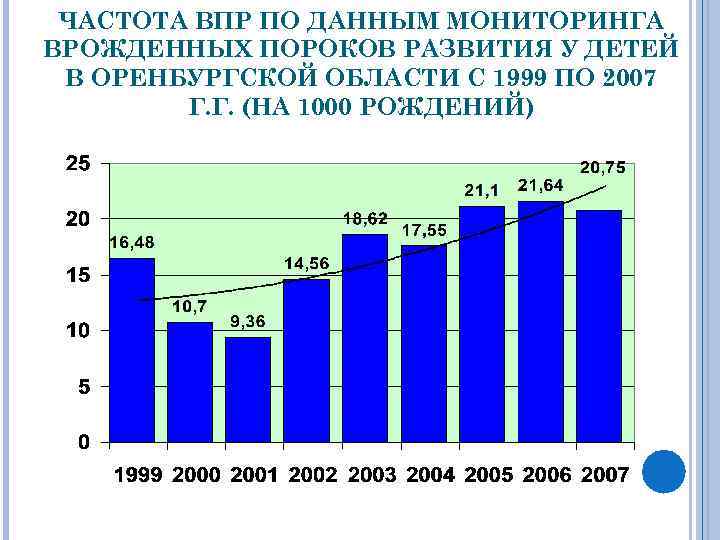
ЧАСТОТА ВПР ПО ДАННЫМ МОНИТОРИНГА ВРОЖДЕННЫХ ПОРОКОВ РАЗВИТИЯ У ДЕТЕЙ В ОРЕНБУРГСКОЙ ОБЛАСТИ С 1999 ПО 2007 Г. Г. (НА 1000 РОЖДЕНИЙ)
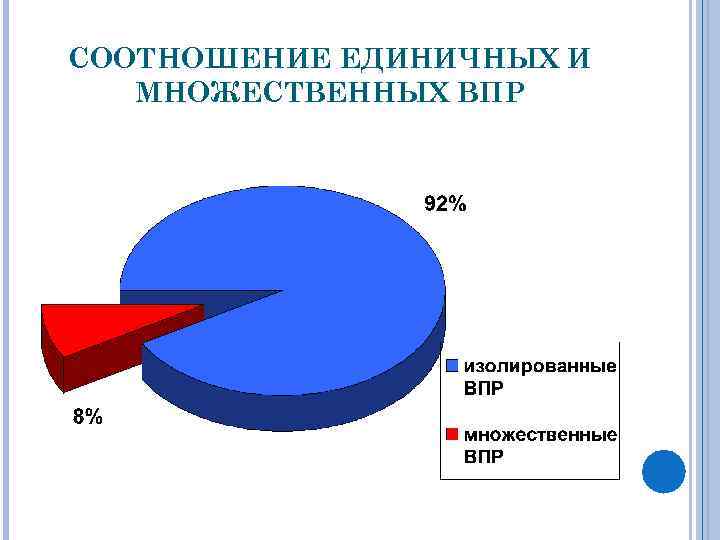
СООТНОШЕНИЕ ЕДИНИЧНЫХ И МНОЖЕСТВЕННЫХ ВПР
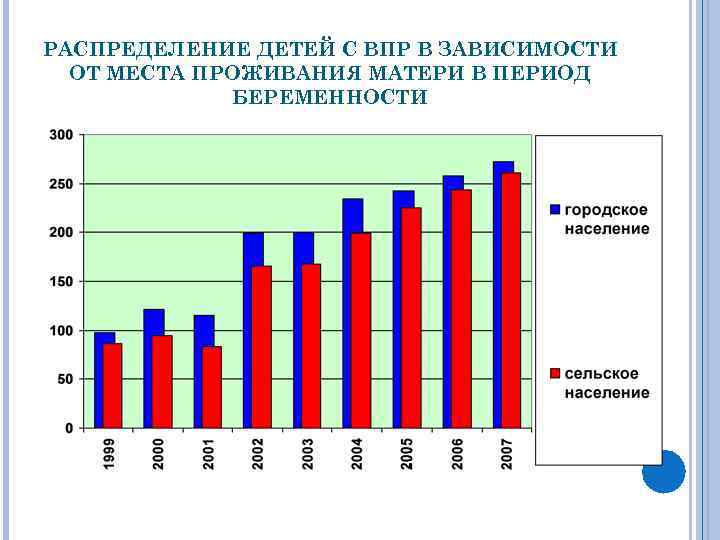
РАСПРЕДЕЛЕНИЕ ДЕТЕЙ С ВПР В ЗАВИСИМОСТИ ОТ МЕСТА ПРОЖИВАНИЯ МАТЕРИ В ПЕРИОД БЕРЕМЕННОСТИ

ПО ДАННЫМ ГЕНЕТИЧЕСКОГО МОНИТОРИНГА ВПР УСТАНОВЛЕНО: Высокая частота врожденных пороков развития (9 -21: 1000) у детей Оренбургской области o В структуре ВПР множественные пороки развития составили 8%; o Преобладание в структуре ВПР врожденных аномалий сердечнососудистой и органов мочевой системы o

ВЫСОКАЯ ЧАСТОТА ВРОЖДЕННЫХ АНОМАЛИЙ РАЗВИТИЯ У ДЕТЕЙ ОПРЕДЕЛЯЕТ o o необходимость изучения факторов риска развития врожденных пороков поиска новых тератогенов обеспечение диспансеризации семей с риском ВПР оптимизация их ранней диагностики и профилактики на основе выявления региональных факторов их формирования

ВПС составляют 30% всех врожденных пороков развития и занимают третье место после аномалии опорнодвигательного аппарата и ЦНС, однако в структуре смертности, связанной с пороками развития, они находятся на первом месте. Около 0, 8 - 1 % всех детей рождаются с аномалиями развития сердца и магистральных сосудов. ВПС являются одной из основных причин ранней инвалидизации и смертности детей, особенно младшего возраста.
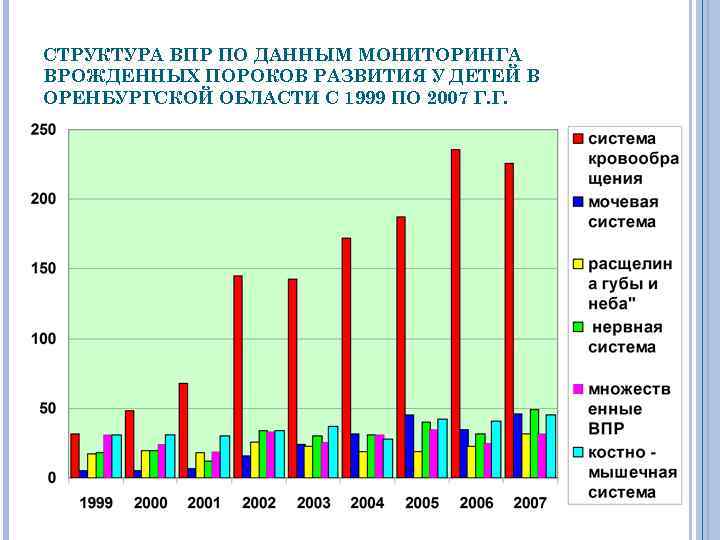
СТРУКТУРА ВПР ПО ДАННЫМ МОНИТОРИНГА ВРОЖДЕННЫХ ПОРОКОВ РАЗВИТИЯ У ДЕТЕЙ В ОРЕНБУРГСКОЙ ОБЛАСТИ С 1999 ПО 2007 Г. Г.

Большая распространенность заболевания, возможность опасных для жизни осложнений диктует необходимость углубленного изучения врожденных пороков сердца, разработки ранних методов диагностики и поиска эффективных методов лечения. Данная проблема имеет большую значимость в практической работе участкового врачапедиатра.

ГЕНЕТИЧЕСКИЙ МОНИТОРИНГ – это быстродействующая предупреждающая система, посредством которой может осуществляться исследование и, в конечном счете, контроль потенциальных тератогенных агентов (С. И. Козлова, 1999)

Генетический мониторинг позволяет провести контроль за врожденными пороками развития и предупреждение их появления в популяции

В Оренбургской области генетический мониторинг ВПР внедрен с 01. 99 года (Приказ МЗ РФ № 268 от 10. 09. 98 г. «О мониторинге врожденных пороков развития» )
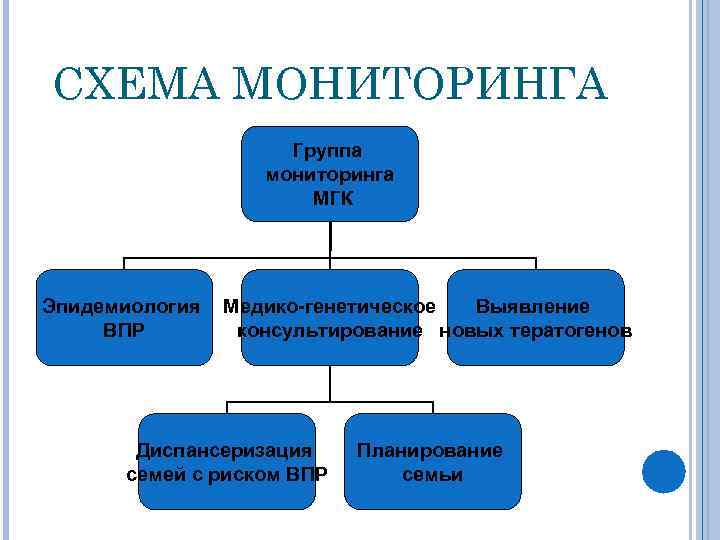
СХЕМА МОНИТОРИНГА Группа мониторинга МГК Эпидемиология ВПР Медико-генетическое Выявление консультирование новых тератогенов Диспансеризация семей с риском ВПР Планирование семьи
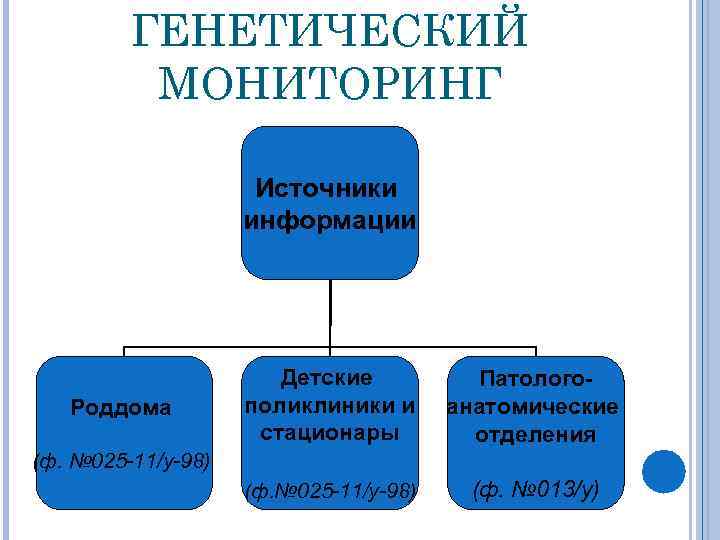
ГЕНЕТИЧЕСКИЙ МОНИТОРИНГ Источники информации Роддома Детские поликлиники и стационары Патологоанатомические отделения (ф. № 025 -11/у-98) (ф. № 013/у) (ф. № 025 -11/у-98)
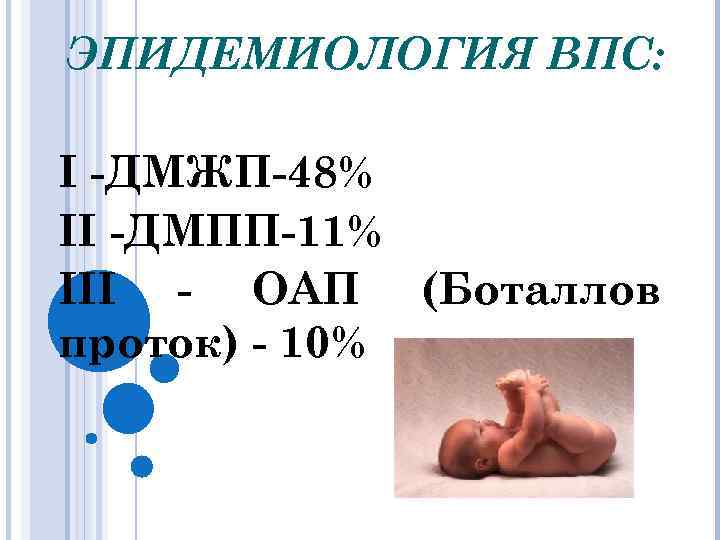
ЭПИДЕМИОЛОГИЯ ВПС: I -ДМЖП-48% II -ДМПП-11% III - ОАП (Боталлов проток) - 10%

ЭТИОЛОГИЯ ВПС: Перенесенные вирусные инфекции (1 триместр беременности: 3 -8 неделя) Ø краснуха Ø герпес Ø грипп Ø риносинцициальный (PC) o

ЭТИОЛОГИЯ ВПС o o o Хронические заболевания матери Профессиональные вредности Прием медикаментов Курение (оба родителя) Наследственная предрасположенность Частые аборты перед рождением ребенка с ВПС
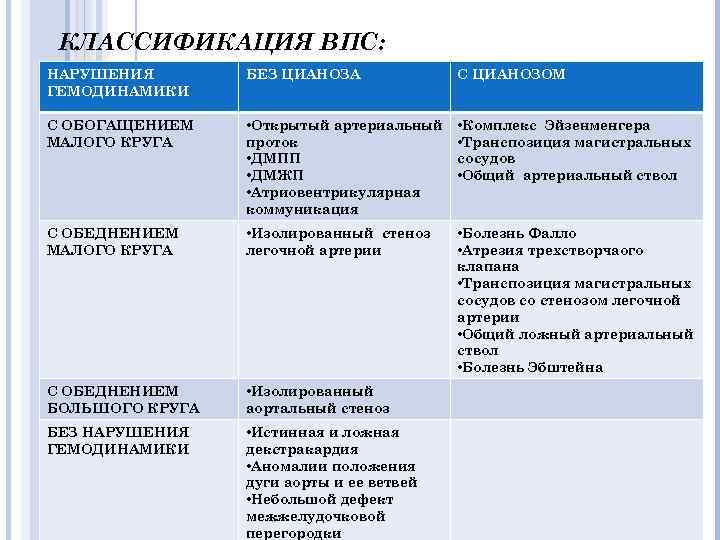
КЛАССИФИКАЦИЯ ВПС: НАРУШЕНИЯ ГЕМОДИНАМИКИ БЕЗ ЦИАНОЗА С ЦИАНОЗОМ С ОБОГАЩЕНИЕМ МАЛОГО КРУГА • Открытый артериальный проток • ДМПП • ДМЖП • Атриовентрикулярная коммуникация • Комплекс Эйзенменгера • Транспозиция магистральных сосудов • Общий артериальный ствол С ОБЕДНЕНИЕМ МАЛОГО КРУГА • Изолированный стеноз легочной артерии • Болезнь Фалло • Атрезия трехстворчаого клапана • Транспозиция магистральных сосудов со стенозом легочной артерии • Общий ложный артериальный ствол • Болезнь Эбштейна С ОБЕДНЕНИЕМ БОЛЬШОГО КРУГА • Изолированный аортальный стеноз БЕЗ НАРУШЕНИЯ ГЕМОДИНАМИКИ • Истинная и ложная декстракардия • Аномалии положения дуги аорты и ее ветвей • Небольшой дефект межжелудочковой перегородки

КЛАССИФИКАЦИЯ ВПС С ОБОГАЩЕНИЕМ МАЛОГО КРУГА Без цианоза: Открытый артериальный проток ДМПП ДМЖП Атриовентрикулярная коммуникация С цианозом: Комплекс Эйзенменгера Транспозиция магистральных сосудов Общий артериальный ствол

С ОБЕДНЕНИЕМ МАЛОГО КРУГА Без цианоза: Изолированный стеноз легочной артерии С цианозом: Болезнь Фалло Атрезия трехстворчаого клапана Транспозиция магистральных сосудов со стенозом легочной артерии Общий ложный артериальный ствол Болезнь Эбштейна

С ОБЕДНЕНИЕМ БОЛЬШОГО КРУГА Изолированный аортальный стеноз ( без цианоза ) БЕЗ НАРУШЕНИЯ ГЕМОДИНАМИКИ Истинная и ложная декстракардия Аномалии положения дуги аорты и ее ветвей Небольшой дефект межжелудочковой перегородки ( без цианоза )

СТЕПЕНЬ НЕДОСТАТОЧНОСТИ КРОВООБРАЩЕНИЯ Клинические варианты -Левожелудочковая: I, IIа, II б, III стадии -Правожелудочковая: I, IIа, IIб, III стадии -Тотальная. Течение острая хроническая

ФАЗЫ ТЕЧЕНИЯ ПОРОКА: Первичной адаптации (различной продолжительности в » 34 мес) 2. Компенсации 3. Субкомпенсации 4. Декомпенсации 5. Терминальная фаза 1.

СТЕПЕНЬ НЕДОСТА ТОЧНОСТИ КРОВООБРАЩЕНИЯ Форма Этиология Сердечная недостаточность Сосудистая недостаточность Врожденные и приобретенные пороки сердца, миокардиты, кардиомио-патии, перикардиты, нарушение сердечного ритма и проводимости, стрессорные повреждения. Интоксикации, инфекционные болезни, аллергия, нейрогенные ( сегментарные и надсегментарные), психогенные, травматические, генетические факторы, а также сердечная недостаточность. Течение • острая • хроническая • Перманентная • пароксизмальная По происхожде нию 1. • Систолическая • Диастолическая • Смешанная 2. Перегрузка давлением, объемом, первично миокардиальная, нарушение ритмической деятельности, комбинированная. Клинические -Левожелудочковая: I, Па, Пб, III варианты стадии -Правожелудочковая: I, Иа, Иб, III стадии -Тотальная. Нарушение нервной и гуморальной регуляции, измененная чувствительность рецепторного аппарата, структурные нарушения сосудистой стенки, тромбоз. -Обморок -Коллапс -Шок -Различные сосудистые дистонии
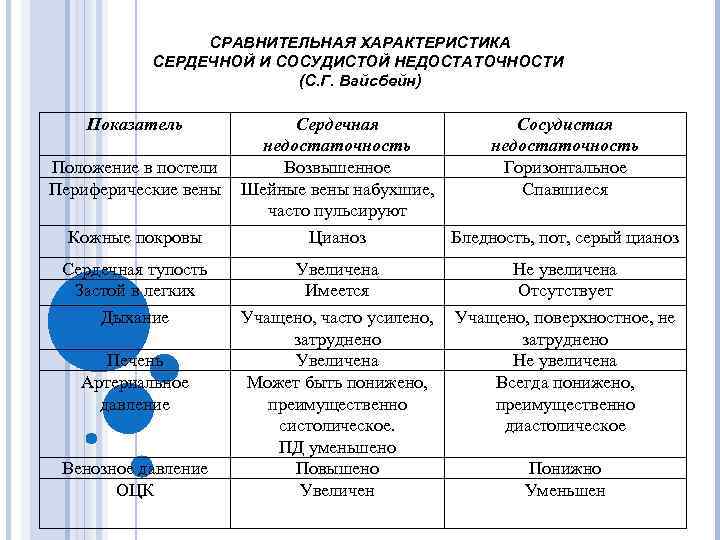
СРАВНИТЕЛЬНАЯ ХАРАКТЕРИСТИКА СЕРДЕЧНОЙ И СОСУДИСТОЙ НЕДОСТАТОЧНОСТИ (С. Г. Вайсбейн) Показатель Положение в постели Периферические вены Кожные покровы Сердечная тупость Застой в легких Дыхание Печень Артериальное давление Венозное давление ОЦК Сердечная Сосудистая недостаточность Возвышенное Горизонтальное Шейные вены набухшие, Спавшиеся часто пульсируют Цианоз Бледность, пот, серый цианоз Увеличена Имеется Учащено, часто усилено, затруднено Увеличена Может быть понижено, преимущественно систолическое. ПД уменьшено Повышено Увеличен Не увеличена Отсутствует Учащено, поверхностное, не затруднено Не увеличена Всегда понижено, преимущественно диастолическое Понижно Уменьшен

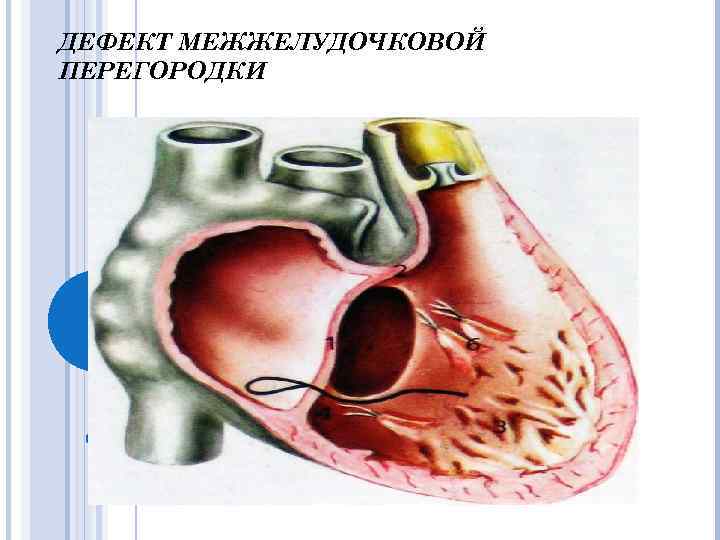
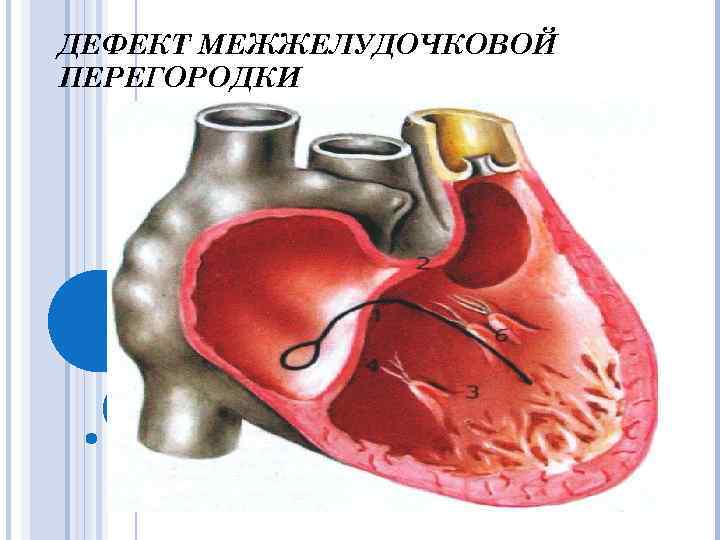
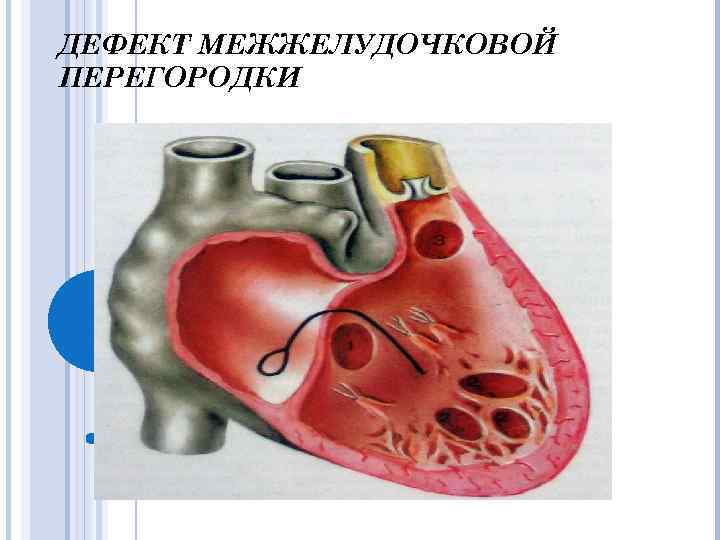
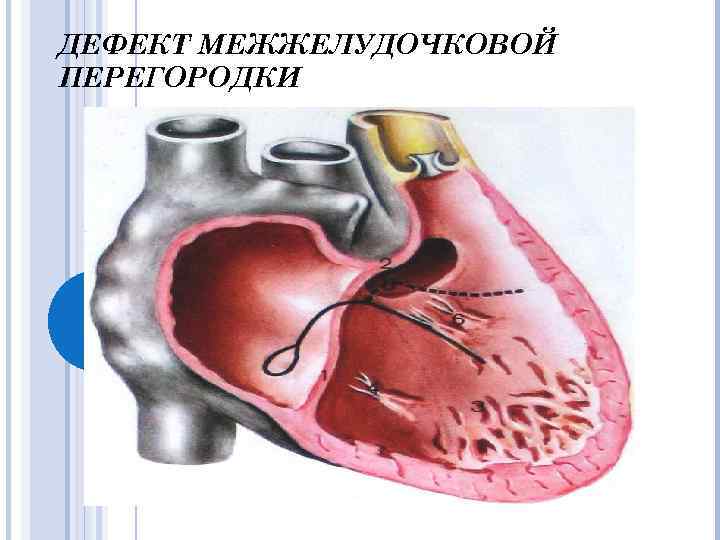
Дефект межжелудочковой перегородки ДМЖП – самый частый ВПС. Встречается в 9 -25% случаев. В 2/3 случаев ДМЖП сочетается с другими ВПС.

Классификация S. Milo (1980) Перимембранозный дефект приточный трабекулярный инфундибулярный o Инфундибуляный дефект мышечный субартериальный o Мышечный дефект o

Классификация R. Anderson, A. Becker (1983) Перимембранозные дефекты: • трабекулярной части; • входной, или приточной части • выходной, или отточной части Подартериальные отточные дефекты. Мышечный дефект: • входной, или приточной части; • трабекулярной части; • выходной части или отточной.
ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ
ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ
ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ
ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ

Гемодинамика: ØПадает легочное сопротивление ØАртериальная кровь из левого желудочка сбрасывается в правый, легочную артерию ØВозвращается в левые отделы ØСброс большой-формируется легочная гипертензия (25 -50%)
ПП ПЖ АО ЛА ЛЖ ЛП

I. ЖАЛОБЫ одышка при физической нагрузке o быстрая утомляемость o боли в области сердца o анамнестические указания на частые пневмонии o

II. ОСМОТР, ПАЛЬПАЦИЯ, ПЕРКУССИЯ сердечный горб o систолическое дрожание над областью сердца o расширение перкуторных границ сердца справа o

III. АУСКУЛЬТАЦИЯ И ФКГ громкий пансистолический шум с эпицентром в III-IV межреберье слева от грудины с лентовидным оттенком o акцент II тона на легочной артерии o
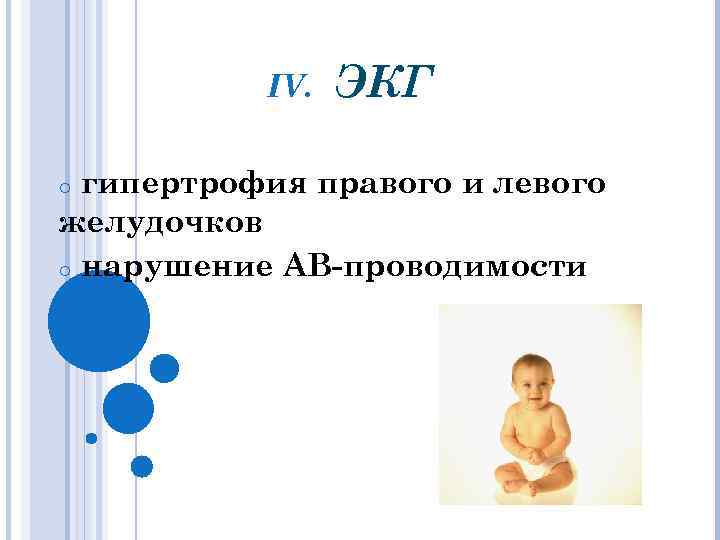
IV. ЭКГ гипертрофия правого и левого желудочков o нарушение АВ-проводимости o

РЕНТГЕНОЛОГИЧЕСКИЕ ПРИЗНАКИ o резкое увеличение правого желудочка o увеличение левого желудочка o уменьшение аорты o умеренное увеличение левого предсердия o выбухание дуги легочной артерии o обогащение малого круга кровообращения V.

Решающие синдромы, позволяющие считать диагноз достоверным: АУСКУЛЬТАЦИЯ И ФКГ громкий пансистолический шум с эпицентром в III и IV межреберье слева от грудины

КЛЮЧЕВЫЕ МОМЕНТЫ ЭХО-КГ ДИАГНОСТИКИ ДМЖП: количество и размеры ДМЖП o наличие комбинированной сердечной патологии (гипоплазия ПЖ, и тд) o наличие сочетанной патологии o

Варианты течения ДМЖП: Спонтанное закрытие дефекта. Оно происходит в 15— 60 % случаев. Небольшие дефекты закрываются, как правило, к 5— 6 годам o Развитие легочной гипертензии и реакции Эйзенменгера o Переход ДМЖП в «бледную форму» тетрады Фалло o

Показания к хирургическому лечению у детей первых лет жизни: o раннее развитие легочной гипертензии o рефрактерная сердечная недостаточность o рецидивирующие пневмонии o гипотрофия II—III степени

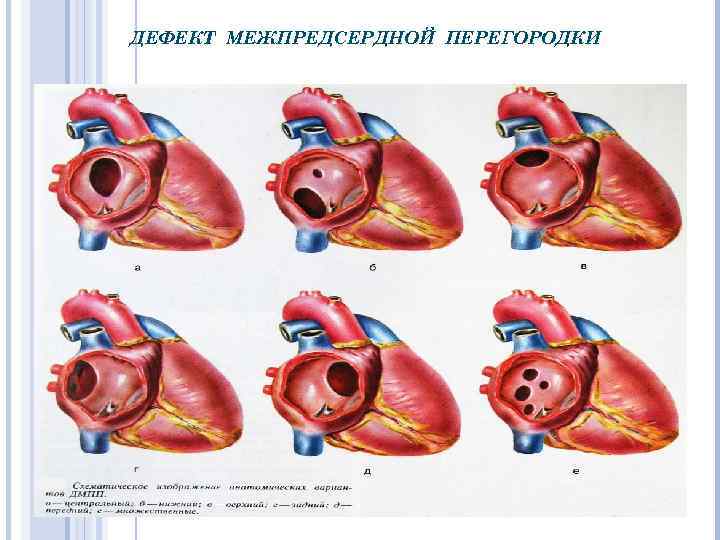
ДЕФЕКТ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ ДМПП– сообщение между двумя предсердиями. Является результатом нарушения развития первичной и вторичной межпредсердной перегородок. Встречается у 7 -25% больных с ВПС. Соотношение девочек и мальчиков 3: 1.

ДЕФЕКТ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ o o первичные дефекты вторичные дефекты

ДЕФЕКТ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ Первичный ДМПП возникает вследствие незаращения первичного сообщения между предсердиями. Располагается в нижнем отделе межпредсердной перегородки непосредственно над предсердножелудочковыми отверстиями и сочетается с ДМЖП.

ДЕФЕКТ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ Вторичный дефект – наиболее распространенная форма порока и встречается в 85 -95% случаев от общего числа изолированных ДМПП. Наиболее часто (65%) он располагается в центре межпредсердной перегородки. Вторым по частоте (12%) является нижний дефект, располагающийся над устьем нижней полой вены. Реже множественные дефекты (7%) и верхние – у устья верхней полой вены (7%). «Задние» дефекты встречаются в 2, 5%. Наиболее редкая локализация вторичного дефекта в передней части перегородки.
ДЕФЕКТ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ

Суть гемодинамических нарушений — это артерио-венозный сброс из левого предсердия в правое, что приводит к гиперволемии малого круга кровообращения, диастолической перегрузке и дилатации полости правого желудочка. Величина сброса может достигать 10 -15 л/мин. Возникает перегрузка ПЖ, его дилатация, переполнение кровью легочных сосудов, легочная гипертензия, которая вначале носит рефлекторный характер из-за спазма артерий ведущая к постепенной облитерации. Склеротическая фаза наступает после 25 -30 лет.
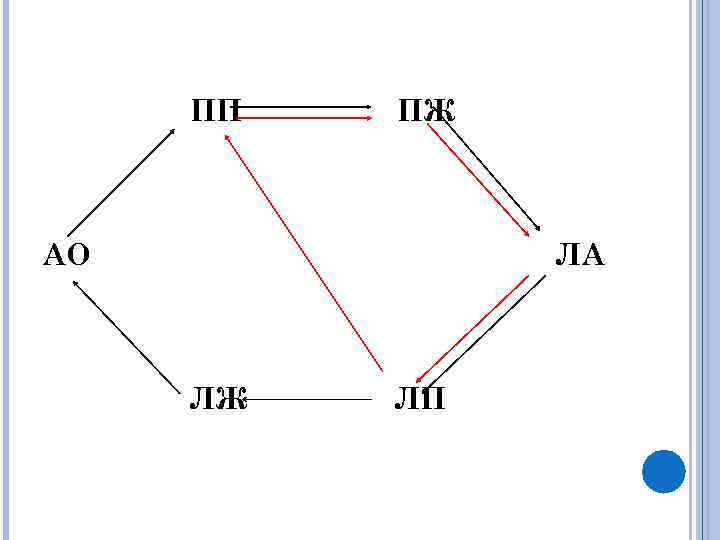
ПП ПЖ АО ЛА ЛЖ ЛП

I. ЖАЛОБЫ При небольших дефектах отсутствуют. o одышка при физической нагрузке o быстрая утомляемость o склонность к частым пневмониям и катарам верхних дыхательных путей

II. ОСМОТР, ПАЛЬПАЦИЯ, ПЕРКУССИЯ Характерные признаки отсутствуют.

///. АУСКУЛЬТАЦИЯ o o негромкий систолический шум во II-III межреберье слева от грудины акцент II тона на легочной артерии

IV. ФКГ ромбовидный систолический шум с эпицентром во II –III межреберье слева от грудины o увеличение амплитуды II тона o

V. ЭКГ гипертрофия правого желудочка o блокада правой ножки пучка Гисса o

VI. РЕНТГЕНОЛОГИЧЕСКИЕ ПРИЗНАКИ резкое увеличение правого желудочка o удлинение дуги и выбухание ствола легочной артерии o обогащение легочного рисунка o уменьшение дуги аорты o

Данный порок может осложняться: 1. 2. 3. Сердечной недостаточностью по правожелудочковому типу – в основном у детей раннего возраста и после 20 -30 лет. Мерцательной аритмией. Тромбоэмболией сосудов головного мозга.

Течение Вторичный ДМПП имеет благоприятное течение. Средняя продолжительность жизни составляет 36 -40 лет. ДМПП может закрываться спонтанно в первые 5 лет жизни в результате относительного уменьшения размеров дефекта с ростом сердца. Оптимальные сроки для операции – 5 -10 лет.

Показания к операции: • неэффективность консервативной терапии возникающей СН, • значительный артерио-венозный сброс (когда легочный кровоток по отношению к систолическому составляет 2, 5: 1 и более), • отставание в физическом развитии, • признаки легочной гипертензии

Открытый артериальный проток ОАП, Боталлов проток – сосуд соединяющий аорту и легочную артерию. Это один из наиболее распространенных пороков: по клиническим данным частота его составляет 10 -18% от всех ВПС.

Анатомия: Артериальный проток отходит от аорты на уровне левой подключичной артерии и впадает в ствол легочной артерии. Чаще он изолирован, но может сочетаться с другими ВПС (ДМЖП, ДМПП и т. д. ).
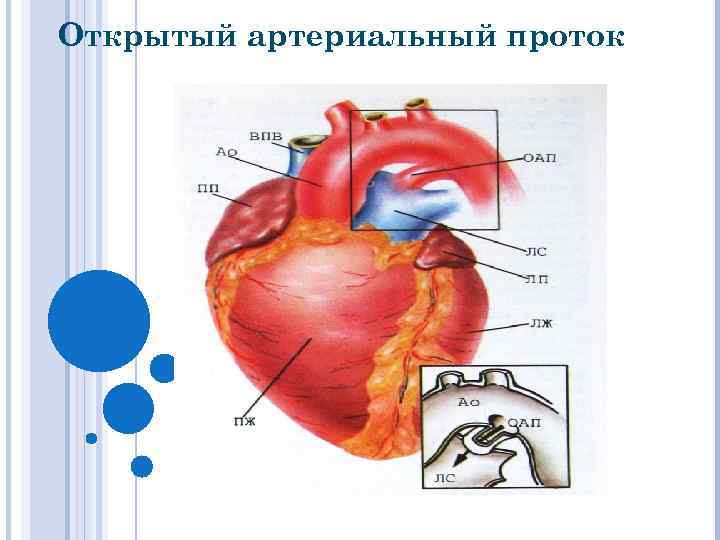
Открытый артериальный проток

Гемодинамика: В период внутриутробного развития основное количество крови плода из правого желудочка поступает через артериальный проток в аорту. После рождения, с первым вдохом легочное сопротивление падает и повышается давление в аорте, что ведет к обратному сбросу из аорты в легочную артерию. Высокое насыщение крови кислородом вызывает спазм протока. Окончательная облитерация происходит от 2 -ой до 14 -й недели внеутробной жизни, превращаясь в lig. arteriosum. При открытом артериальном протоке происходит сброс оксигенированной крови из аорты в легочную артерию.
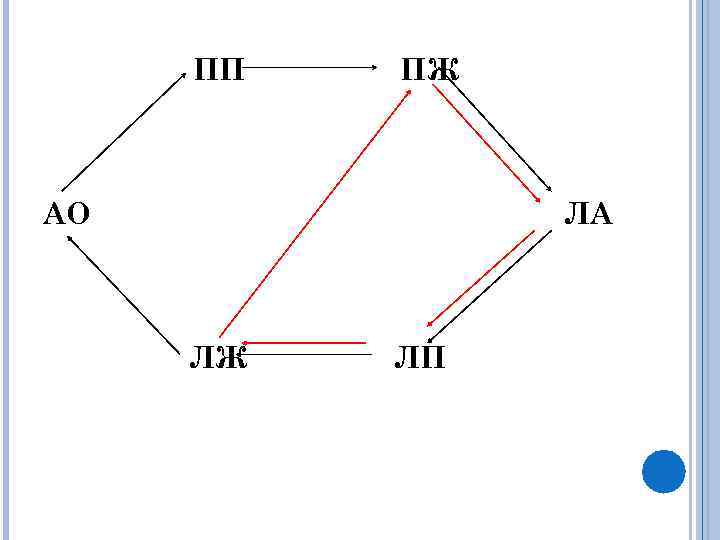
ПП ПЖ АО ЛА ЛЖ ЛП

Гемодинамические нарушения при ОАП обуславливают: расширение левых отделов сердца (ЛЖ) o развитие легочной гипертензии o дилатацию и гипертрофию ПЖ o возникает резкая легочная гипертензия, равная систолическому кровотоку. o

I. ЖАЛОБЫ • одышка • слабость и утомляемость • кардиалгический синдром

II. ОСМОТР, ПАЛЬПАЦИЯ, ПЕРКУССИЯ • бледность кожных покровов • систолическое дрожание • большое пульсовое давление

III. АУСКУЛЬТАЦИЯ непрерывный систолодиастолический шум с эпицентром во II межреберье слева от грудины, усиливается на вдохе и ослабевает при натуживании

IV. ФКГ • непрерывный систолодиастолический шум во II межреберье слева от грудины с наибольшей интенсивностью в конце систолы и в начале диастолы • увеличение амплитуды II тона на легочной артерии

V. ЭКГ гипертрофия левого желудочка

VI. РЕНТГЕНОЛОГИЧЕСКИЕ ПРИЗНАКИ • митральная форма сердца • увеличение левого предсердия (умеренное) • увеличение левого желудочка • расширение аорты • увеличение правого желудочка • выбухание ствола легочной артерии • расширение артериальных сосудистых ветвей в области корней и на протяжении

Решающие синдромы, позволяющие считать диагноз достоверным: АУСКУЛЬТАЦИЯ, Эхо-КГ, ДОППЛЕРОГРАФИЯ

Течение заболевания Средняя продолжительность жизни без операции – 39 лет. К 30 годам умирает 20% больных. К 45 – 42% больных, к 60 годам – 60% больных.

Показания к хирургическому лечению: • СН, не купирующаяся медикаментозно • гипотрофия • прогрессирующая легочная гипертензия • рецидивирующие пневмонии • дети старше 6 -12 мес. с установленным диагнозом ОАП.

Тетрада Фалло Относится к наиболее распространенным порокам сердца синего типа. Частота порока у новорожденных составляет 5— 8%, а в старшем возрасте— 12— 14% всех ВПС и 50— 75 % синих пороков.

ЖАЛОБЫ: Одышка; Головокружение; Головная боль; Быстрая утомляемость в нижних конечностях при ходьбе

Тетрада Фалло
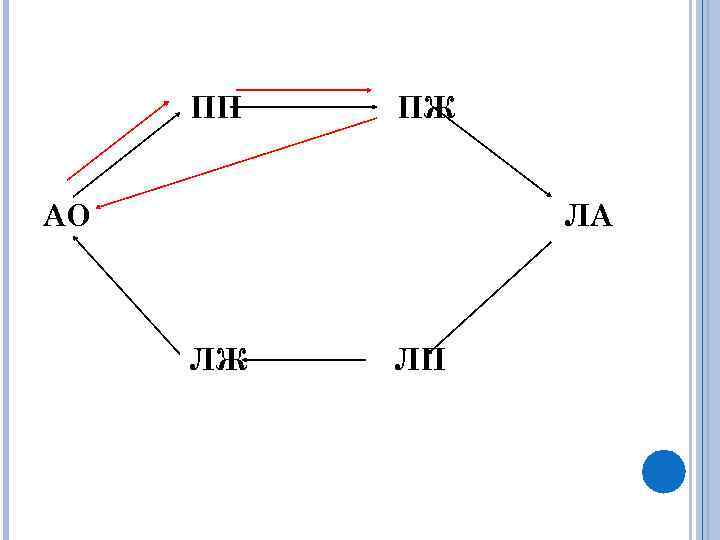
ПП ПЖ АО ЛА ЛЖ ЛП

Стеноз легочной артерии при тетраде Фалло обязательно инфундибулярный (низкий, высокий или в виде диффузной гипоплазии). При тетраде Фалло имеются выраженные морфологические изменения сосудов малого круга кровообращения. В начальной стадии они незначительны и заключаются в разрастании интимы, затем периферические сосуды значительно сужаются, появляются «многоствольные» сосуды, ангиоматозные структуры, артерии замыкающего типа и артериовенозные анастомозы. В 10— 15 летнем возрасте и позже отмечается выраженная наклонность к тромбообразованию в легочных сосудах.

Патологоанатомический субстрат стеноз легочной артерии дефект межжелудочковой перегородки декстрапозиция аорты гипертрофия миокарда правого желудочка

I. одышка, ЖАЛОБЫ усиливающаяся при малейших нагрузках. Часто острый цианотический приступ присаживание на корточки

II. ОСМОТР, ПАЛЬПАЦИЯ, ПЕРКУССИЯ отставание в физическом развитии диффузный цианоз сердечный горб расширение перкуторных границ сердца вправо барабанные палочки

///. АУСКУЛЬТАЦИЯ И ФКГ • • грубый систолический шум в III-IV межреберье слева от грудины систолический шум во II-III межреберье слева от грудины усиление I тона на верхушке ослабление II тона на легочной артерии

IV. ЭКГ гипертрофия и перегрузка правого желудочка гипертрофия правого предсердия

V. РЕНТГЕНОЛОГИЧЕСКИЕ ПРИЗНАКИ аортальная форма сердца резкое увеличение правого желудочка обеднение легочного рисунка

Решающие синдромы, позволяющие считать диагноз достоверным: ОСМОТР (ранний цианоз, одышечно-цианотичный приступ) АУСКУЛЬТАЦИЯ И ФКГ(двойной систолический шум)

Клинические фазы порока: фаза относительного клинического благополучия (с рождения до 6 мес) нет отставания в физическом развитии, состояние вполне удовлетворительное, приступы чаще отсутствуют

фаза одышечноцианотических приступов (от 6 до 24 мес), наибольшее число осложнений со стороны ЦНС и летальных исходов, так как происходит возрастная перестройка эритропоэза и становление других компенсаторных механизмов, увеличивается гемодинамический эффект стеноза

переходная фаза, клиническая картина порока начинает приобретать черты, характерные для детей старшего возраста, несмотря на нарастание цианоза, исчезают приступы (или они предотвра щаются изменением положения тела — на корточках), уменьша ются одышка и тахикардия, в крови развиваются полицитемия и полиглобулия, в легких — коллатеральное кровообращение

Осложнения при тетраде Фалло: 1) абсцесс мозга, который образуется путем перехода гнойного процесса из внутреннего уха, придаточных пазух носа на головной мозг. 2) Бактериальный эндокардит.

Течение Средняя продолжительность жизни неоперированных больных — около 12 лет. Однако примерно 10 % из них достигают 20 -летнего возраста. Причины смерти неоперированных больных: нарушения гемо-, ликвородинамики, гипоксия, эмболия сосудов мозга, инсульт, абсцессы головного мозга, сердечная недостаточность, бактериальный (септический) эндокардит.

Хирургическое лечение показано всем больным с тетрадой Фалло. Его виды: Радикальная коррекция - заключается в закрытие ДМЖП и устранения стеноза легочной артерии. Для закрытия ДМЖП применяются синтетические и биологические заплаты. Летальность от 5, 5% до 15%.

Паллиативные операции: Их цель (у детей до 3 -х лет) – дополнительная оксигенация крови, поступающей из ПЖ в аорту, чтобы дети пережили опасный период и впоследствии произвести радикальную операцию.

ВИДЫ: системно-легочные или межартериальные анастомозы Блелока — Тауссиг (подключичнолегочный анастомоз) Ватерстоуна — Кули (внутриперикардиальный анастомоз между восходящей аортой и правой легочной артерией) соединение данных сосудов с помощью биологических (анастомоз Вишневского — Донецкого) или синтетических протезов анастомоз Поттса — Смита (анастомоз между нисходящей аортой и левой легочной артерией).

Триада Фалло: стеноз легочной артерии; ДМПП; гипертрофия миокарда правого желудочка. Пентада Фалло – тетрада + ДМПП.

Диспансеризация: Осмотр врача-кардиолога 1 раз в 34 мес. в первые два года жизни, а в последующем 1 -2 раза в год.

Лечение одышечноцианотического приступа: Применяют В аденоблокаторы: обзидан в дозе 0, 5 1, 5 мг/кг в сут внутрь или внутривенно в дозе 0, 1 мг/кг. Промедол 1 мг/кг внутрь

Лечение одышечноцианотического приступа: Для уменьшения вязкости крови внутривенно капельно: 10% глюкоза + калий хлорид + инсулин (смесь Лавари). Гепарин 100 ед на кг массы. Жидкость в большом количестве в зависимости от стадии сердечной недостаточности до 1 л.

Лечение одышечноцианотического приступа: Не назначаются сердечные гликозиды, т. к. они усиливают сократительную способность миокарда и тем самым усиливают спазм, также мочегонные средства – увеличивают вязкость крови. Кордиамин внутрь.

Лечение одышечноцианотического приступа: При отсутствии эффекта: o внутривенно капельно, внутривенно струйно 4 5% раствор соды под контролем кислотно основного состояния o раствор Рингера o реополиглюкин o эуфилин в возрастной в дозе.

Лечение одышечноцианотического приступа: Для профилактики осложнений со стороны центральной нервной системы: o проводятся курсы лечения ноотропами o витамины группы В, витамин РР o глутаминовая кислота o кардиотрофики: оротат калия, апилак, кислородные коктейли, ЛИФ 52, элькорнитин, коэнзим Q, В каротин, магний В 6.
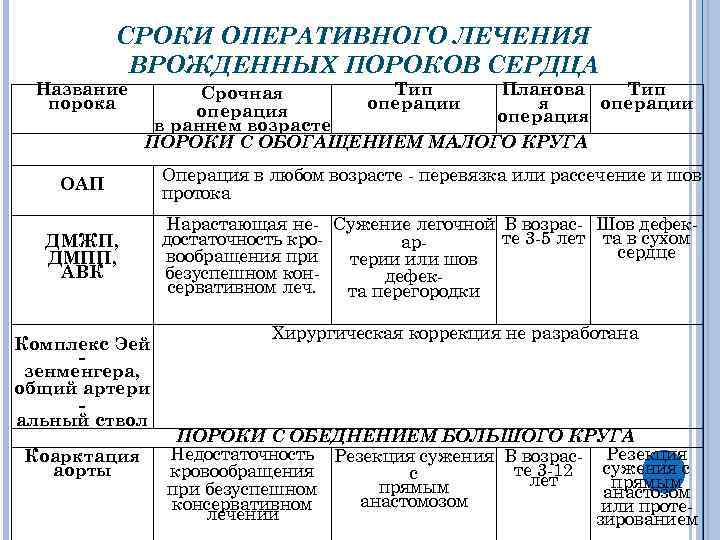
СРОКИ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ВРОЖДЕННЫХ ПОРОКОВ СЕРДЦА Название порока Тип Планова Тип Срочная операции операция в раннем возрасте ПОРОКИ С ОБОГАЩЕНИЕМ МАЛОГО КРУГА ОАП Операция в любом возрасте перевязка или рассечение и шов протока ДМЖП, ДМПП, АВК Нарастающая не Сужение легочной В возрас Шов дефек те 3 5 лет та в сухом достаточность кро ар сердце вообращения при терии или шов безуспешном кон дефек сервативном леч. та перегородки Комплекс Эей зенменгера, общий артери альный ствол Коарктация аорты Хирургическая коррекция не разработана ПОРОКИ С ОБЕДНЕНИЕМ БОЛЬШОГО КРУГА Недостаточность Резекция сужения В возрас Резекция сужения с те 3 12 кровообращения с лет прямым при безуспешном анастозом анастомозом консервативном или проте лечении зированием

ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ВРОЖДЕННЫХ ПОРОКОВ СЕРДЦА У НОВОРОЖДЕННЫХ И ГРУДНЫХ ДЕТЕЙ асфиксия при рождении, повторные приступы асфиксии, одышка цианоз постоянный или во время плача, кормления беспокойный сон, быстрое утомление, отказ от пищи

ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ВРОЖДЕННЫХ ПОРОКОВ СЕРДЦА У НОВОРОЖДЕННЫХ И ГРУДНЫХ ДЕТЕЙ частые бронхолегочные заболевания малая прибавка массы тела наличие стигм дисэмбриогенеза и сопутствующих пороков развития отсутствие пульса на бедренной артерии кардиомегалия

ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ВРОЖДЕННЫХ ПОРОКОВ СЕРДЦА У НОВОРОЖДЕННЫХ И ГРУДНЫХ ДЕТЕЙ признаки недостаточности кровообращения шумы над областью сердца и нарушение ритма сердечных сокращений неблагоприятный генеалогический и акушерский анамнез

ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ВРОЖДЕННЫХ ПОРОКОВ СЕРДЦА У НОВОРОЖДЕННЫХ И ГРУДНЫХ ДЕТЕЙ данные инструментального исследования (ФКГ, рентгенография сердца в 3 проекциях, Эхо-КГ, изотопные исследования и др. ), позволяющие выявить признаки гипертрофии камер сердца, аномалию крупных сосудов.

ЦЕЛЕСООБРАЗНОСТЬ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ ВПС ИМЕННО В ДОШКОЛЬНОМ ВОЗРАСТЕ ОБЪЯСНЯЕТСЯ СЛЕДУЮЩИМИ ПРИЧИНАМИ: У детей с ВПС, прооперированных в раннем возрасте, практически не успевают развиться вторичные осложнения. Сохраняются большие компенсаторные возможности сердечно-сосудистой системы, что значительно облегчает реабилитацию в послеоперационном периоде.
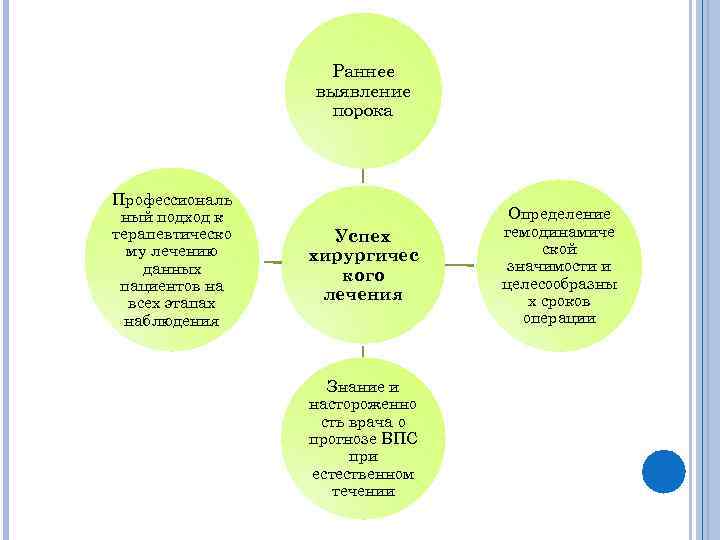
Раннее выявление порока Профессиональ ный подход к терапевтическо му лечению данных пациентов на всех этапах наблюдения Успех хирургичес кого лечения Знание и настороженно сть врача о прогнозе ВПС при естественном течении Определение гемодинамиче ской значимости и целесообразны х сроков операции

ПРОФИЛАКТИКА ВПС ПЕРВИЧНАЯ Выявление факторов риска: 1. Генетического характера 2. Медико биологического: хроническая гипоксия плода, ВУИ, экстрагенитальная патология 3. Тератогенного воздействия 4. Медико социальные и экологические факторы

ВТОРИЧНАЯ Своевременное выявление (пренатальная диагностика ) и коррекция ВПС. Предупреждение нарастания сердечной недостаточности и осложнений порока. Этапное ведение больного после коррекции ВПС по плану: кардиолог, кардиохирург.

БЛАГОДАРЮ ЗА ВНИМАНИЕ !
ВПС переделан 16.05.10.ppt