Интенсивная терапия преэклампсии и эклампсии.pptx
- Количество слайдов: 22

ГБОУ ВПО «Омская государственная медицинская академия» Министерства здравоохранения Российской Федерации Кафедра Анестезиологии и реаниматологии совместно с кафедрой Акушерства и гинекологии № 1 Интенсивная терапия преэклампсии и эклампсии Научный руководитель: д. м. н. , профессор Орлов Ю. П. , к. м. н. , доцент Полянская И. Б. Докладчик: Студент 516 группы Митрофанов А. В.

Актуальность На сегодняшний день ни одна проблема в акушерстве не вызывает столь пристального внимания , как проблема преэклампсии и эклампсии. В общей популяции беременных женщин частота преэклампсии составляет 5 -10%, а эклампсии – 0, 05%. В мировой структуре материнской смертности доля преэклампсии составляет 12%, а в развивающихся странах достигает 30%. В настоящее время преэклампсия в развивающихся странах является основной причиной перинатальной заболеваемости и смертности. До 18% случаев антенатальной гибели плода связано с гипертензионными осложнениями беременности. В России доля преэклампсии и эклампсии в структуре материнской смертности составляет 10% (2011 г. ). Важность данной проблемы заключается в том, что в последние десятилетия наблюдает перманентный рост гестозов и на сегодняшний день составляет около 20%. За 2013 г. , по данным родильного дома № 6, доля беременных с гестозом за год составила 32, 9 %.

Основные звенья патогенеза гестоза: ü гипоксия → акивация перикосного окисления липидов → эндотелиоз → локальное повреждение эндотелия → эндотелин → вазоконстрикция и потенцирование эффекта других вазоконстрикторов ü локальное повреждение эндотелия → выброс цитокинов ( интерлейкины, TNF) → активация каскада арахидоновой кислоты → образование тромбоксана А 2, лейкотриенов и простагландинов → повреждение эндотелия, гиперкоагуляция üлокальное повреждение эндотелия, выделение фибринопектина и фактора Виллебранда и снижение выработки простациклина → развитие гиперкоагуляции ü гиперкоагуляция, стаз крови → разрушение эритроцитов → выход свободного железа в кровоток → усиление перекисного окисления липидов → усиление повреждения эндотелия и инактивация NO
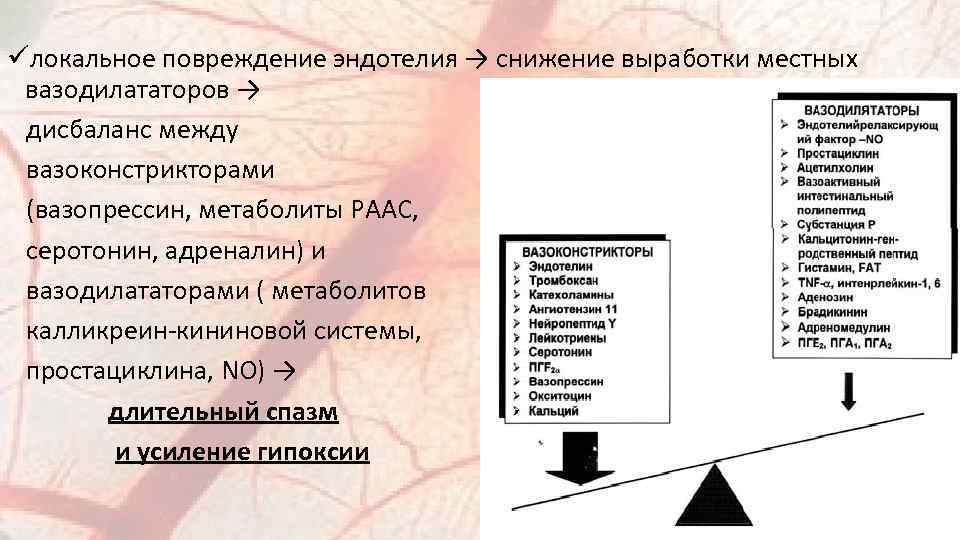
üлокальное повреждение эндотелия → снижение выработки местных вазодилататоров → дисбаланс между вазоконстрикторами (вазопрессин, метаболиты РААС, серотонин, адреналин) и вазодилататорами ( метаболитов калликреин-кининовой системы, простациклина, NO) → длительный спазм и усиление гипоксии
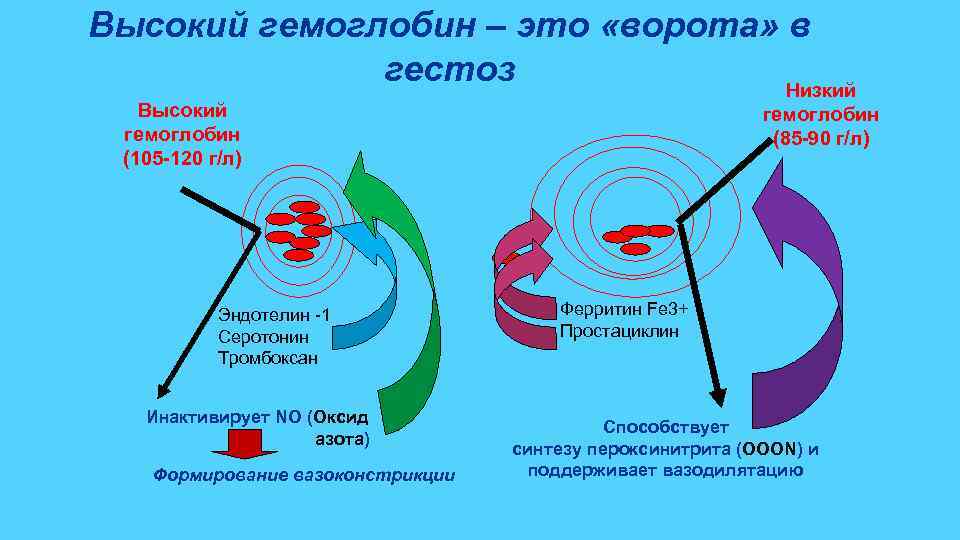
Высокий гемоглобин – это «ворота» в гестоз Низкий Высокий гемоглобин (105 -120 г/л) Эндотелин -1 Серотонин Тромбоксан Инактивирует NO (Оксид азота) Формирование вазоконстрикции гемоглобин (85 -90 г/л) Ферритин Fe 3+ Простациклин Способствует синтезу пероксинитрита (OОON) и поддерживает вазодилятацию
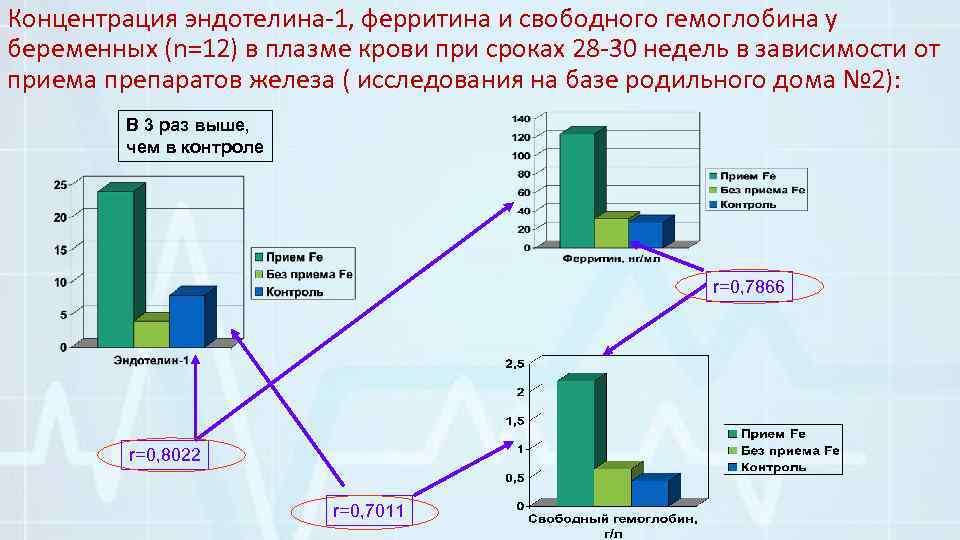
Концентрация эндотелина-1, ферритина и свободного гемоглобина у беременных (n=12) в плазме крови при сроках 28 -30 недель в зависимости от приема препаратов железа ( исследования на базе родильного дома № 2): В 3 раз выше, чем в контроле r=0, 7866 r=0, 8022 r=0, 7011

Тактика родоразрешения Главным этиопатогенетическим методом лечения тяжелой преэклампсии и эклампсии остается своевременное родоразрешение. У беременной женщины с клиникой преэклампсии любой степени тяжести любое ухудшение состояния определяет показания к экстренному родоразрешению. Экстренные (минуты) показания к родоразрешению: - кровотечение из родовых путей, подозрение на отслойку плаценты - острая гипоксия плода, в сроке беременности более 28 недель Срочное (часы) родоразрешение: - синдром задержки развития плода II-III степени - выраженное маловодие - нарушение состояния плода, зафиксированное по данным КТГ, УЗИ - количество тромбоцитов менее 100*109/л и прогрессирующее его снижение - прогрессирующее ухудшение функции печени и/или почек - постоянная головная боль и зрительные проявления - постоянная эпигастральная боль, тошнота или рвота - эклампсия - артериальная гипертензия, не поддающаяся коррекции

Противосудорожная терапия Создание лечебно-охранительного режима. 25 % раствор магния сульфат (группа А по FDA) – основной препарат для лечения тяжелой преэклампсии и профилактики развития эклампсии: риск развития эклампсии на фоне приема магния сульфата снижается на 58%. Схема применения: 5 г в/в за 10 -15 мин, затем - 2 г/ч микроструйно. Терапия магния сульфатом у женщин с тяжелой преэклампсией и эклампсией должна продолжаться и не менее 48 ч после родоразрешения. * * - по данным III Всероссийского образовательного конгресса «Анестезия и реанимация в акушерстве и неонатологии» 2013 г. ; Клинических рекомендаций Общероссийской общественной организации «Федерация анестезиологов и реаниматологов»

Препараты, которые имеют второстепенное значение для достижения противосудорожного эффекта при эклампсии и должны использоваться только как вспомогательные средства и в течение короткого промежутка времени: • Бензодиазепины: диазепам, мидазолам (группа D по FDA). • Барбитураты: применение тиопентала натрия должно рассматриваться только как седация и противосудорожная терапия в условиях ИВЛ.

Гипотензивная терапия Активную антигипертензивную терапию с применением внутривенных препаратов проводят только при уровне АД более 160/110 мм рт. ст. В прочих случаях используют только таблетированные гипотензивные препараты (метилдопа и антагонисты кальция): Метилдопа (допегит): 500 -2000 мг/сутки энтерально (группа В по FDA). Основной гипотензивный препарат при любой форме артериальной гипертензии во время беременности. Противопоказан при гепатите, печеночной недостаточности, феохромоцитоме. Нифедипин 30 -60 мг/сут энтерально (группа С по FDA). В настоящее время доказана безопасность применения данного блокатора кальциевых каналов во время беременности. При АД выше 160/110 мм. рт. ст. – гидралазин в/в 5 мг каждые 5 мин. Если ДАД не снижается до 90 -100 мм. рт. ст. , то каждые 15 -20 мин доза увеличивается еще на 5 мг пока не будет достигнут эффект.

Инфузионная терапия При проведении инфузионной терапии до родов следует ограничить объем вводимой внутривенно жидкости до 40 -45 мл/ч (максимально 80 мл/ч) и предпочтение отдавать сбалансированным кристаллоидам (Рингер, Стерофундин, Ионостерил). Применение синтетических (растворы ГЭК и модифицированного желатина) и природных (альбумин) коллоидов не имеет преимуществ перед кристаллоидами в отношении материнских и перинатальных результатов при преэклампсии/эклампсии и должно быть обусловлено только абсолютными показаниями (гиповолемия, шок, кровопотеря). Для всех синтетических коллоидов в инструкции по применению есть указание: во время беременности препарат можно использовать только тогда, когда риск применения ниже ожидаемой пользы. Ограничительный режим инфузионной терапии применяют и после родоразрешения (исключение HELLP-синдром). При любом варианте развития критического состояния при преэклампсии/эклампсии необходимо как можно раньше перейти к энтеральному питанию. * * - по данным III Всероссийского образовательного конгресса «Анестезия и реанимация в акушерстве и неонатологии» 2013 г. ; Клинических рекомендаций Общероссийской общественной организации «Федерация анестезиологов и реаниматологов»

Показания к продленной ИВЛ при тяжелой преэклампсии и эклампсии: o кома; o кровоизлияние в мозг; o сочетание с коагулопатическим кровотечением; o сочетание с шоком; o ОРДС; o альвеолярный отек легких, нестабильная гемодинамика; o прогрессирующая полиорганная недостаточность. Интенсивная терапия в послеродовом периоде: o 25 % раствор магния сульфат 2 -4 г/ч в/в не менее 48 часов после родов; o антибактериальная терапия (цефалоспорины, карбапенемы); o ранняя нутритивная поддержка; o гипотензивная терапия при ДАД >90 мм. рт. ст. o тромбопрофилактика* * - по данным III Всероссийского образовательного конгресса «Анестезия и реанимация в акушерстве и неонатологии» 2013 г. ; Клинических рекомендаций Общероссийской общественной организации «Федерация анестезиологов и реаниматологов»

Клинический случай № 1 (БУЗОО КРД Родильный дом № 6) Цель: проведение дифференциальной диагностики судорожного синдрома при эклампсии и эпилепсии Пациентка Л. , 24 г. , поступила 11. 02. 14 г в 15: 55 в неотложном порядке с жалобами на тянущие боли внизу живота. Диагноз при поступлении «Беременность 39 -40 нед. Схваткипредвестники» . Положение плода продольное, предлежание головное, головка прижата ко входу в малый таз, родовой деятельности нет. Из анамнеза, у матери: при ее рождении – в родах слабость родовой деятельности, роды закончены наложением акушерских щипцов. При данной беременности: беременность первая, в 7 -8 недель угрожающий самопроизвольный выкидыш, лучевая агрессия в малом сроке. При поступлении: белок 62 г/л, билирубин общ 9, 1 мкмоль /л, креатинин 72, 2 мкмоль /л, Ас. АТ 12, 7 ЕД /л, Ал. АТ 17, 2 ЕД /л; ОАМ: белок 0, 16 г /л. План ведения родов: через естественные родовые пути, с применением обезболивающих, спазмолитических средств, профилактикой АРД, гипоксии плода, кровотечения в родах и раннем послеродовом периоде.

В 21: 40 – дородовое излитие околоплодных вод. В 3: 40 – начало родовой деятельности. В 7: 15 – самостоятельно родоразрешилась живым доношенным плодом, массой 3200 гр. В 9: 05 - переведена во II ПРО. В 9: 10 – судорожный синдром, проявляющийся клоническими судорогами мышц лица, верхних и нижних конечностей. По результатам консилиума выставлен диагноз «Ранний послеродовый период 2 ч ( после срочных родов), судорожный синдром на фоне энцефалопатии смешанного генеза» . Назначен Диазепам 0, 5%-2 мл, переведена в ОРИТ. В 9: 40 осмотрена нейрохирургом, проведена ЭЭГ. Диагноз «Энцефалопатия смешанного генеза. Судорожный синдром» . Рекомендована консультация эпилептолога. В течение дня наблюдалась в палате ОРИТ и ввиду отсутствия осложнений в 21: 30 переведена в АОО. Назначено: Эластические бинты; Кеторол 1 мл в /м 2 раза в день; Папаверин 2%-2 мл в /м 2 раза в день; Цефатоксим 1 гр в /в 2 раза в день; Окситоцин 1 ЕД в /м 2 раза в день. Окончательный клинический диагноз «Роды I срочные при беременности 39 -40 нед, осложненные выходом мекония в околоплодные воды. Дородовое излитие околоплодных вод. ХПН стадия компенсации. Пуповинный комплекс ( 2 х кратное обвитие пуповиной вокруг шеи плода). Хр ЖДА легкой степени, компенсация, ЦМВИ, ВПГ, латентная стадия. Энцефалопатия смешанного генеза. Эпизиотомия, ушивание» . Переведена в БУЗОО ГБ № 1 19. 02. 14 г. дальнейшего наблюдения.

Клинический случай № 2 (БУЗОО КРД Родильный дом № 6) Пациентка А. , 21 год, поступила 1. 04. 14 г. в 3: 34 бригадой скорой помощи в неотложном порядке с диагнозом «Беременность 38 -39 недель, эклампсия» . Из анамнеза: беременность первая, не планированная, в течение беременности в женской консультации не наблюдалась. В последние 10 дней отмечает появление отеков на нижних конечностях, уменьшение отделяемой мочи. В течение 2 х последних дней затруднено носовое дыхание. 31. 03 в 21: 00 на работе появилась сильная головная боль, пациентка приняла таблетку Цитрамона с незначительным улучшением. Со слов сопровождавших родственников: 1. 04 в 01: 55 развился судорожный синдром с подергиванием верхних и нижних конечностей, выгибанием тела, потерей сознания, пеной изо рта, купировался самостоятельно через 1 минуту. Повторный генерализованный судорожный приступ развился в 02: 29, в связи чем была вызвана скорая помощь. АД 180/ 130 мм. рт. ст. Скорая помощь: Релиум 10 мг, Энап 1, 25 мг, инфузия физиологического раствора. План ведения родов: учитывая высокий риск материнской смертности, родоразрешить путем операции кесарева сечения после стабилизации гемодинамических параметров в течение 3 -4 часов в условиях ОРИТ.

При поступлении: ОАК: HB 137 гр/л, Ht 39%, тромбоциты 323*109 /л , время кровотечения 0′ 40″, время свертывания 4′ 45″, лейкоциты 8, 2*109 /л; ОАМ: белок 0, 68 г/л; Биохимический анализ крови: белок 51, 3 г/л, ЛДГ 583 ЕД/л, ЩФ 352 ЕД/л. Окончательный клинический диагноз: «Роды I преждевременные при беременности 33 -34 недели. Эклампсия. Энцефалопатия смешанного генеза. Ангиопатия сетчатки» . Сопутствующий: «Ожирение 2 степени» . Осложнение основного диагноза: «Гипотоническое кровотечение. ДВС-синдром, фаза гиперкоагуляции» . Операция 1. 04. 14 в 07: 00: Нижнесрединное чревосечение. Кесарево сечение в нижнем матном сегменте по Гусакову. Экстирпация матки без придатков. Дренирование культи влагалища силиконовой трубкой. Лечение 1. 04. 14: в 11: 00, 15: 00, 19: 00, 01: 00 Дизепам 0, 5 % - 2 мл; в 12: 00, 18: 00, 00: 00 Промедол 2% - 1 мл; Пропофол 1 % - 10 мл вв капельно; Гелофузин 6% 500 мл; Фраксипарин 0, 6 мг пк; Омез 40 мг; 25% раствор магния сульфат 4 мл/ч → 6 мл /ч; Меропенем 2 мг; раствор Рингера 700 мл + Пентоксифиллин 5 мл; Фенобарбитал 0, 1 г Диурез 1500, 0 мл, парентерально введено 1000, 0 мл, отток по дренажам 200, 0.
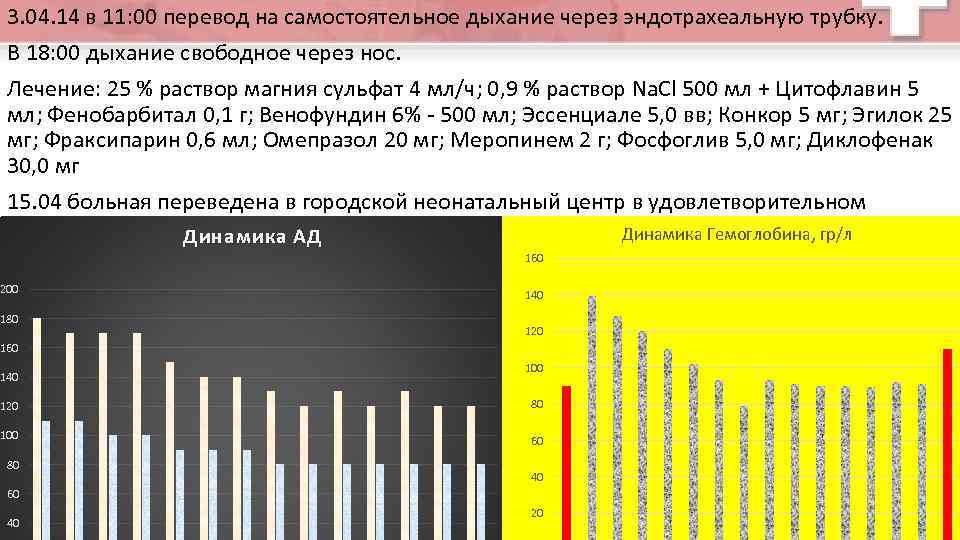
3. 04. 14 в 11: 00 перевод на самостоятельное дыхание через эндотрахеальную трубку. В 18: 00 дыхание свободное через нос. Лечение: 25 % раствор магния сульфат 4 мл/ч; 0, 9 % раствор Na. Cl 500 мл + Цитофлавин 5 мл; Фенобарбитал 0, 1 г; Венофундин 6% - 500 мл; Эссенциале 5, 0 вв; Конкор 5 мг; Эгилок 25 мг; Фраксипарин 0, 6 мл; Омепразол 20 мг; Меропинем 2 г; Фосфоглив 5, 0 мг; Диклофенак 30, 0 мг 15. 04 больная переведена в городской неонатальный центр в удовлетворительном состоянии. Динамика Гемоглобина, гр/л Динамика АД 160 200 180 140 120 160 140 100 120 80 100 60 80 40 60 40 20
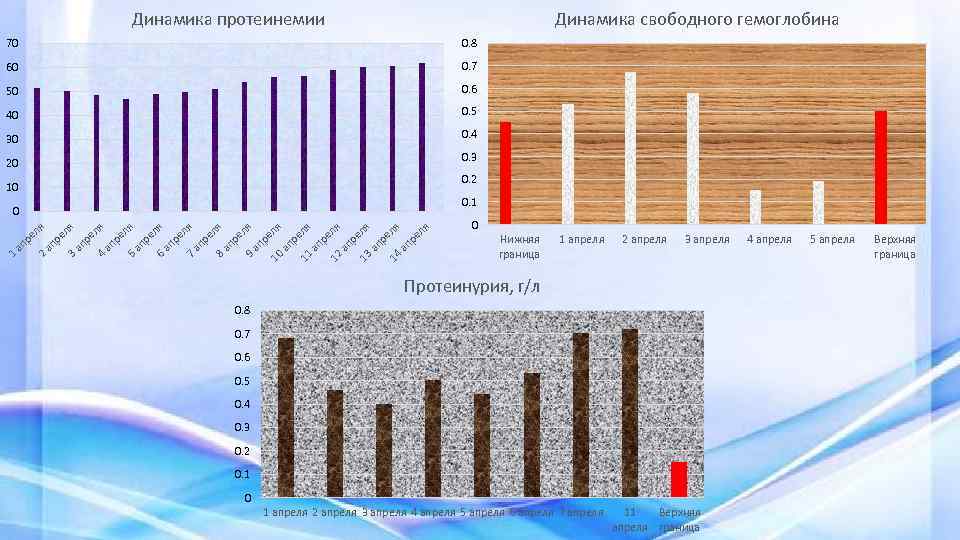
Динамика протеинемии Динамика свободного гемоглобина 70 0. 8 60 0. 7 50 0. 6 40 0. 5 30 0. 4 0. 3 20 0. 2 10 0. 1 ел я ап р ел я 14 ап р ел я 13 ап р ел я 12 11 ап р ел я я ап р ел 10 ап р ел я 9 ап р ел я 8 ап р ел я 7 ап р ел я 6 ап р ел я 5 ап р ел я 4 я ап р ел 3 ап р 2 1 ап р ел я 0 0 Нижняя граница 1 апреля 2 апреля 3 апреля Протеинурия, г/л 0. 8 0. 7 0. 6 0. 5 0. 4 0. 3 0. 2 0. 1 0 1 апреля 2 апреля 3 апреля 4 апреля 5 апреля 6 апреля 7 апреля 11 Верхняя апреля граница 4 апреля 5 апреля Верхняя граница
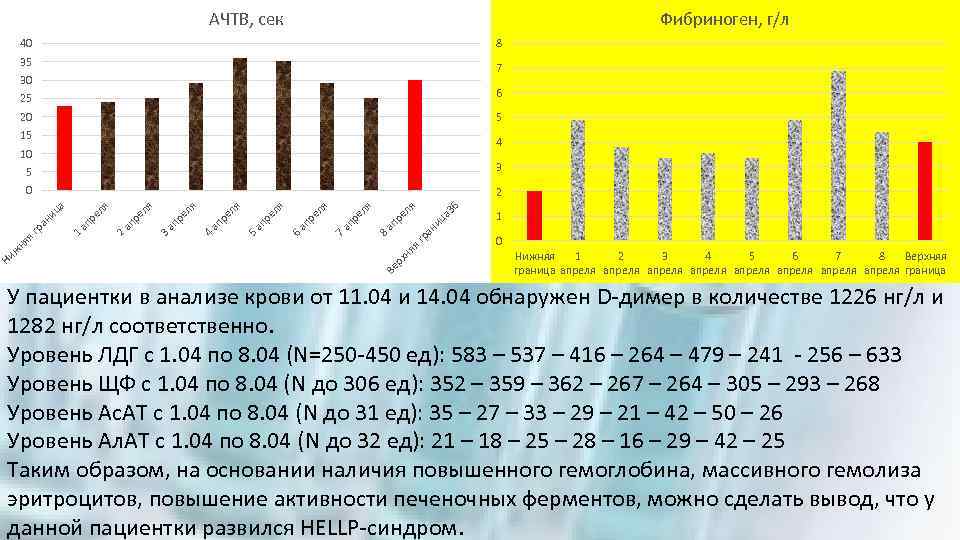
Фибриноген, г/л АЧТВ, сек 40 8 35 7 30 25 6 20 5 15 4 10 36 я Ве р хн я яг 8 ра ап р ни ца ел я ел ап р 7 6 ап р ел я ел ап р 5 4 ап р ел я ел ап р 3 2 ап р ел я ел ап р 1 ан и гр яя Ни жн я 2 я 0 я 3 ца 5 1 0 Нижняя 1 2 3 4 5 6 7 8 Верхняя граница апреля апреля граница У пациентки в анализе крови от 11. 04 и 14. 04 обнаружен D-димер в количестве 1226 нг/л и 1282 нг/л соответственно. Уровень ЛДГ с 1. 04 по 8. 04 (N=250 -450 ед): 583 – 537 – 416 – 264 – 479 – 241 - 256 – 633 Уровень ЩФ с 1. 04 по 8. 04 (N до 306 ед): 352 – 359 – 362 – 267 – 264 – 305 – 293 – 268 Уровень Ас. АТ с 1. 04 по 8. 04 (N до 31 ед): 35 – 27 – 33 – 29 – 21 – 42 – 50 – 26 Уровень Ал. АТ с 1. 04 по 8. 04 (N до 32 ед): 21 – 18 – 25 – 28 – 16 – 29 – 42 – 25 Таким образом, на основании наличия повышенного гемоглобина, массивного гемолиза эритроцитов, повышение активности печеночных ферментов, можно сделать вывод, что у данной пациентки развился HELLP-синдром.

Выводы: 1) На сегодняшний день проблема преэклампсии и эклампсии является одной из самой важной проблемой в акушерстве. Недопонимание этиологических факторов не дает возможности проводить этиотропную терапию, вследствие чего проблема лечения гестозов сохраняется. 2) На сегодняшний день во всем мире нет единых подходов к лечению эклампсии. Проводимая терапия не всегда дает должный эффект. 3) Поскольку, главным этиопатогенетическим методом лечения служит досрочное родоразрешение, встает вопрос о дальнейшем ведении недоношенных детей. 4) Тяжелые осложнения в процессе эклампсии, такие как инсульты, ДВСсиндром, гипотонические кровотечения с последующей экстирпацией матки, оказывают негативное влияние на качество и продолжительность жизни пациенток.

Интенсивная терапия преэклампсии и эклампсии.pptx