холодовая травма.ppt
- Количество слайдов: 51

• ГБОУ ВПО ОМСКАЯ ГОСУДАРСТВЕННАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ КАФЕДРА ОБЩЕЙ ХИРУРГИИ С КУРСОМ ТОРОКАЛЬНОЙ ХИРУРГИИ Выполнила студентка 325 группы лечебного факультета Тюпо Юлия Николаевна Преподаватель доцент, к. м. н. Новосельцев А. В. 2012 год

Отморожение - это местное поражение холодом кожи и глубжележащих тканей. Некроз тканей обусловлен не непосредственным воздействием холода, а расстройствами кровообращения: спазмом, а в реактивном периоде — парезом сосудов (капилляров, мелких артерий), замедлением кровотока, стазом форменных элементов крови, тромбообразованием. В последующем присоединяются морфологические изменения в стенке сосудов: набухание эндотелия, плазматическое пропитывание эндотелиальных структур, образование некроза, а затем соединительной ткани и облитерация сосудов.

Этиология / патогенез • К отморожению на морозе приводят тесная и влажная одежда и обувь, физическое переутомление, голод, вынужденное длительное неподвижное и неудобное положение, предшествующая холодовая травма, ослабление организма в результате перенесенных заболеваний, потливость ног, хронические заболевания сосудов нижних конечностей и сердечно-сосудистой системы, тяжелые механические повреждения с кровопотерей, курение и пр. Статистика свидетельствует, что достаточно часто, тяжелые отморожения, приведшие к ампутации конечностей, происходят в состоянии сильного алкогольного опьянения

• Непосредственной причиной отморожений является действие низкой температуры на организм человека. Человеческий организм обладает системой терморегуляции препятствующей термическому поражению тканей, но при действии ряда внешних факторов, эффективность терморегуляции снижается, и возникают отморожения. Эти факторы можно разделить на следующие основные группы. Возникновению отморожений способствуют влажность и ветер. Зачастую возникновение подобных травм возможно при положительной температуре воздуха, при сильном ветре и высокой влажности. Ветер и высокая влажность усиливают теплоотдачу, снижают термоизолирующие свойства одежды и обуви. Тесная обувь, длительная неподвижность, необходимость постоянного удерживания в руках какого-либо предмета, снижают эффективность микроциркуляци, и как следствие способствуют возникновению холодовых поражений.

Этиология/патогенез(продолжение) • Ослабленный организм производит меньше тепла и как следствие более подвержен холодовой травме. Причинами приводящие повышению уязвимости человека к холоду самые разнообразные. Наиболее распространенные - это травмы, кровопотеря, недостаток пищи, усталость и стресс. Развитию отморожений во многом способствуют облитерируюшие заболевания конечностей, различные системные заболевания поражающие капилляры, и более крупные сосуды. Так же к отморажению более склонные ткани с низкой васкуализацией, например рубцовая ткань. Под влиянием холода в тканях происходят сложные изменения, характер которых зависит от уровня и длительности снижения температуры. При действии температуры ниже -30 °C основное значение при отморожении имеет повреждающее действие холода непосредственно на ткани, и происходит гибель клеток. При действии температуры до -10 - -20 °C, при котором наступает большинство отморожений, ведущее значение имеют сосудистые изменения в виде спазма мельчайших кровеносных сосудов. В результате замедляется кровоток, прекращается действие тканевых ферментов, значитально снижается поступление кислорода к тканям.

Дореактивный период отморожения • Любая форма холодовой травмы начинается со «скрытого периода» . Для него характерно появление первичных симптомов хо-лодового поражения в виде ощущения онемения, зуда, «одеревенения» . Ходьба становится невозможной, или больной жалуется, что он не чувствует движений стоп и прикосновений к почве. Иногда возникают сильные, ломящие боли в стопах и икрах. Обычны жалобы на «холодные ноги» . В этой стадии кожа пятнистая (мраморная) или слегка цианотичн-серая. Ощущения при отморожении, о которых рассказывают больные, сводятся к различным формам нарушения чувствительности. Первоначальное ощущение холода вскоре сменяется покалыванием, жжением, извращением ощущений и АНЕСТЕЗИЕЙ. В отмороженной конечности появляется чувство тяжести, ощущение мурашек, при ходьбе не ощущается фунт. При обнаружении пострадавший заторможен, двигательная активность затруднена. Кожные покровы бледносинюшного цвета, холодные на ощупь. Тактильная и болевая чувствительность отсутствует или резко снижена. Возможно подавление зрачковых рефлексов. Температура тела меньше 36°С. Схематически возникновение болей при отморожениях можно представить следующим образом :
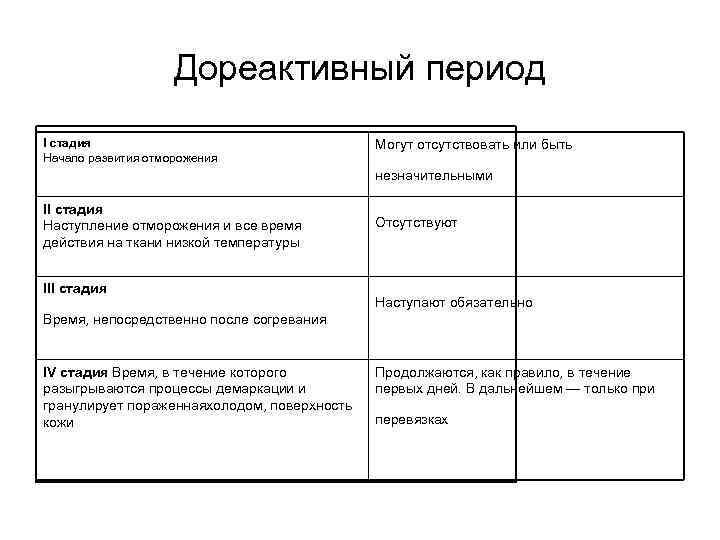
Дореактивный период I стадия Начало развития отморожения Могут отсутствовать или быть незначительными II стадия Наступление отморожения и все время действия на ткани низкой температуры Отсутствуют III стадия Время, непосредственно после согревания IV стадия Время, в течение которого разыгрываются процессы демаркации и гранулирует пораженнаяхолодом, поверхность кожи Наступают обязательно Продолжаются, как правило, в течение первых дней. В дальнейшем — только при перевязках

Реактивный период отморожения. Признаки ( клиника ) реактивного периода отморожения. Отморожения второй, третьей, четвертой степени. • Реактивный период отморожения. Признаки ( клиника ) реактивного периода отморожения. Отморожения второй, третьей, четвертой степени. • Интенсивность болей после согревания зависит от глубины и распространения патологического процесса. • При отморожениях первой степени пострадавшие испытывают колющие и жгучие боли в местах поражения, ломоту в суставах, иногда нестерпимый зуд, заставляющий больных расчесывать кожу; чувство отека кожи, различного рода нарастезии. Объективно при осмотре пораженного участка отмечается отек кожи и изменение ее окраски. Цвет кожи чаще всего бывает темно-синим, багровокрасным; иногда вся кожа имеет мраморный вид из-за сочетания белого, синего и красного цветов на различных участках. Изменения внешнего вида кожи обычно равномерно захватывают всю стопу, или кисть, или большую их часть. В этом заключается одно из отличий отморожений I степени от остальных степеней, при которых тяжесть объективных изменений возрастает по направлению к периферии тела

Реактивный период отморожения. Признаки ( клиника ) реактивного периода отморожения. Отморожения второй степени. • При отморожениях второй степени болевые ощущения те же, что и при отморожениях первой степени, но более интенсивны, появляются в промежуток времени, предшествующий развитию «скрытого» периода, исчезают в скрытом периоде и, как правило, возникают вновь при развитии отека. Обычно боли держатся 2— 3 дня, но в некоторых случаях и дольше. Неодинаковой является и интенсивность болей. Чаще всего они незначительны или даже отсутствуют вовсе, но у некоторых больных они бывают очень сильными. Объективную картину при отморожении II степени определяют пузыри, которые появляются обычно в течение первых двух дней, но могут возникать и позже, до 7— 8 дня включительно. Содержимое пузырей обычно прозрачное, по консистенции оно иногда желеобразное. Дно пузыря розового цвета, обычно покрыто фибринозным налетом. В результате отморожения II степени, при котором практически отсутствуют явления некроза, структура кожи существенно не меняется, грануляций и рубцов не возникает.

Реактивный период отморожения. Признаки ( клиника ) реактивного периода отморожения. Отморожения третьей степени. • При отморожении III степени субъективные ощущения, в общем, аналогичны ощущениям при отморожении II степени, но более интенсивны и продолжительны. Объективную картину определяет некроз кожи и подлежащих слоев мягких тканей. Развитие патологического процесса проходит три стадии: 1) стадию омертвения и пузырей; 2) стадию отторжения некротических тканей и развития грануляций; 3) стадию рубцевания и эпителизации.

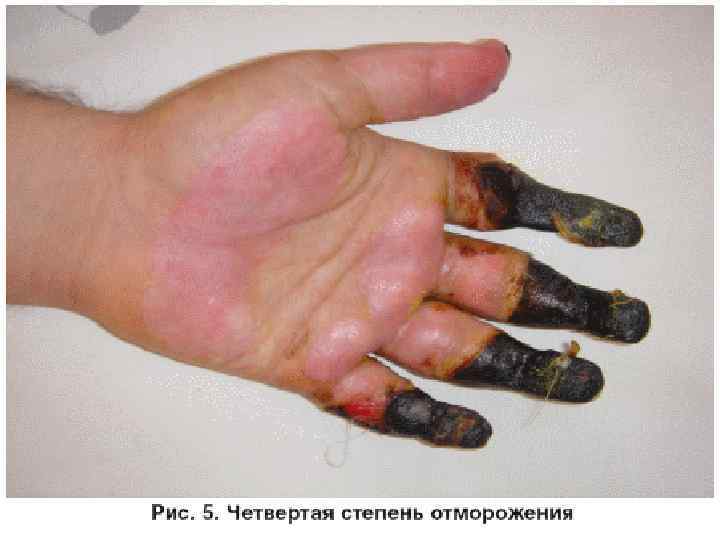
Реактивный период отморожения. Признаки ( клиника ) реактивного периода отморожения. Отморожения четвертой степени. • Отморожения IV степени. Объективные признаки тотального омертвения при отморожении до согревания не имеют особенностей. Интенсивность болевого синдрома зависит от объема и глубины поражения тканей. Отчетливая демаркационная линия образуется, в среднем, на 12 -й день
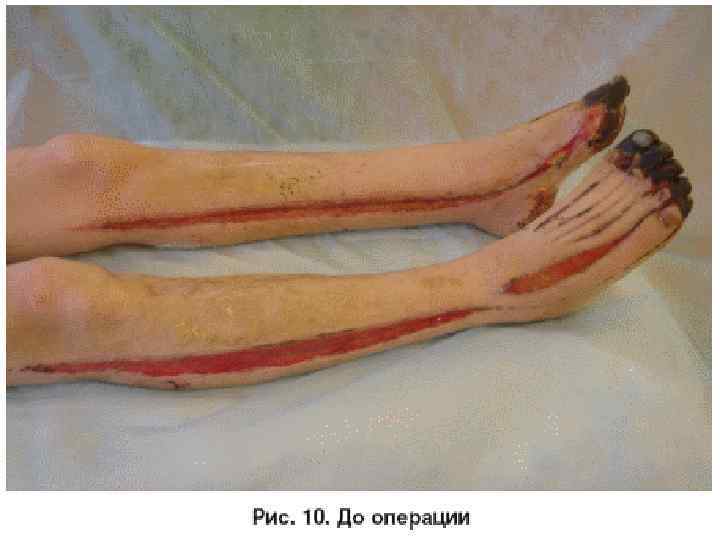
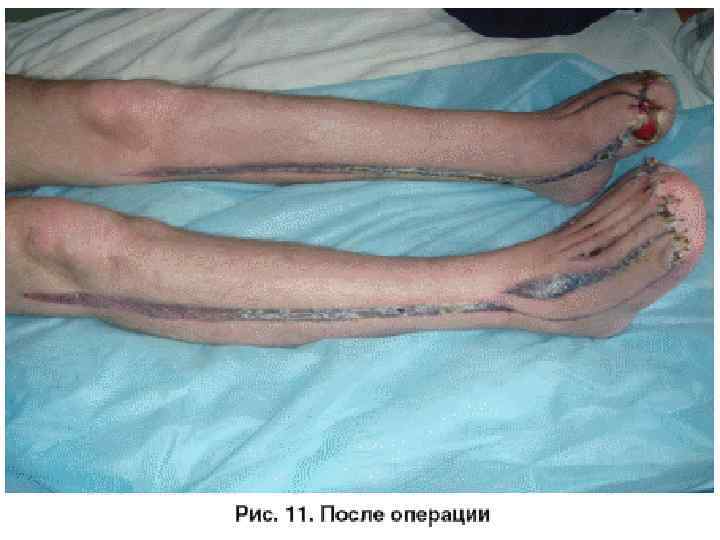

Неотложная помощь ( первая помощь ) при отморожении. • Неотложная помощь ( первая помощь ) при отморожении. Восстановление температуры тканей. • Неотложная помощь ( первая помощь ) при отморожении заключается в восстановлении температуры тканей, борьбы с шоком, нормализации кровообращения, ликвидации тканевой гипоксии.

Восстановление температуры тканей. • Восстановление температуры тканей. Пострадавшего необходимо внести в теплое помещение, раздеть. Пораженную конечность обрабатывают спиртом или любым другим антисептиком, вытирают насухо и на нее накладывают теплоизолирующую повязку: слой марли, толстый слой ваты, вновь слой марли и далее прорезиненной тканью закрывают всю конечность. В домашних условиях можно использовать любой теплоизолирующий материал (например: пальто, одеяло и др. ). В условиях клиники можно применить метод активного, но не форсированного согревания в ванне со слабым раствором перманганата калия. Пораженную конечность предварительно осторожно растирают сухой, желательно шерстяной тканью. Согревание начинают с температуры воды в 18°С, поднимая ее до 35°С в течение 10— 15 мин. Возникновение болевого синдрома и быстрое его окончание во время проведения данной процедуры является хорошим прогностическим признаком и указывает на наличие отморожения I, максимум, II степени. После купирования болевого синдрома и окончания согревания накладывают повязку с вазелином, мазью Вишневского. Вопрос о госпитализации решается в индивидуальном порядке после консультации хирурга. Если при растирании и согревании конечности болевой синдром возникает, но не проходит, а пораженная конечность остается бледной и холодной, то это указывает на глубокое отморожение III—IV степени и является бесспорным показанием для госпитализации пострадавшего. При лечении больных в дореактивном периоде широкое применение получила УВЧтерапия. Отмечается значительное болеутоляющее действие этой процедуры, а также резкое уменьшение последующего отека пораженных тканей.

• Сразу после холодовой агрессии энергетические потребности организма оказываются значительно увеличенными и удовлетворяются за счет повышенного катаболизма. Это дает основание использовать больным с отморожением алкоголь. Он действует как снотворное, анальгезирующее, питательное и энергетическое средство. Для купирования болевого синдрома используются наркотики в общепринятых дозах.
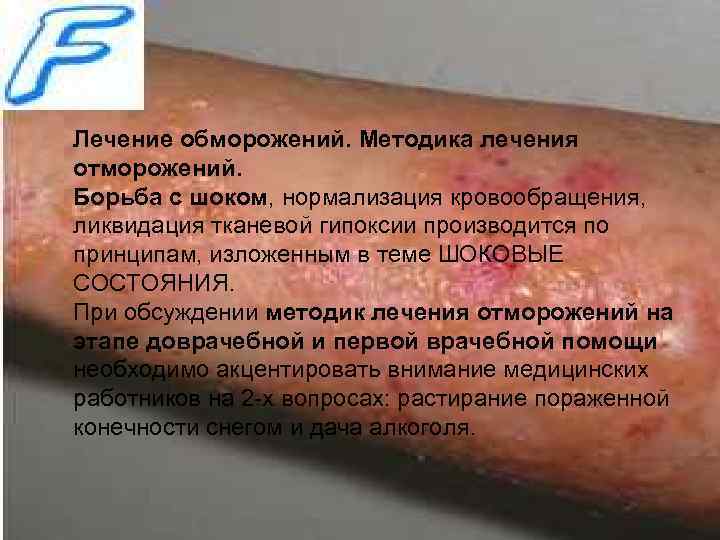
Лечение обморожений. Методика лечения отморожений. Борьба с шоком, нормализация кровообращения, ликвидация тканевой гипоксии производится по принципам, изложенным в теме ШОКОВЫЕ СОСТОЯНИЯ. При обсуждении методик лечения отморожений на этапе доврачебной и первой врачебной помощи необходимо акцентировать внимание медицинских работников на 2 -х вопросах: растирание пораженной конечности снегом и дача алкоголя.

• 1. Растирание пораженной конечности снегом. Широко распространенное в быту мнение, что пораженную конечность на этапе оказания первой помощи необходимо растирать снегом, следует признать неправомочным, так как это не способствует согреванию пораженной конечности и восстановлению микроциркуляции крови. Кроме того, кристаллы снега вызывают микротравмы пораженной кожи, что в последующем чревато осложнениями (инфицирование кожи).

• 2. Дача алкоголя в умеренной дозе (50— 100 мл 40% спирта) вызывает расширение сосудов в системе микроциркуляции, благодаря чему органный кровоток увеличивается и, как следствие этого, возникает ощущение тепла в зоне отморожения, что обусловлено усиленной теплоотдачей. Исходя из этого, применение алкоголя при отморожениях должно быть строго дифференцированным. Если после обнаружения пострадавший будет помещен в теплое помещение в течение ближайших 15— 20 мин. , использование алкоголя показано в вышеуказанном количестве. Во всех других случаях дача алкоголя непосредственно на месте обнаружения пострадавшего противопоказана.

• СПЕЦИАЛИЗИРОВАННАЯ МЕДИЦИНСКАЯ ПОМОЩЬ ПРИ ОТМОРОЖЕНИЯХ. • Данный вид помощи при отморожениях включает в себя комплекс консервативных и оперативных способов лечения в реактивном периоде холодовой травмы. Главное направление консервативного лечения — максимально восстановить жизнеспособность пораженных тканей. Для этого используют антикоагулянты и дезагреганты, ингибиторы биологически активных веществ, десенсибилизирующие средства, иммунологическую и трансфузионную терапию и др. Оперативное лечение заключается в проведении некрэктомии на уровне демаркационной линии в отдаленные сроки после отморожений.

• Периоды развития воспалительного процесса при отморожении • В дореактивный период развивается спазм сосудов с последующей ишемией. Основой патогенетического лечения местной холодовой травмы является: • наложение термоизолирующих повязок на пораженный участок тела или сегмент конечности на срок не менее 24 часов; • отказ от мероприятий, направленных на преждевременное согревание поверхностных слоeв охлажденных тканей (массаж, теплые ванночки, согревающие компрессы и т. д. ). Такое согревание снаружи приводит к восстановлению тканевого метаболизма без сопутствующего восстановления кровотока; • проведение вазоактивной регионарной (внутриартериальной, внутривенной или внутрикостной) и системной инфузионной терапии с применением ангиолитиков, антиоксидантов, дезагрегантов, антикоагулянтов. Таким образом, за счет стимуляции регионарного кровотока обеспечивается согревание конечности или ее сегмента как бы изнутри; • иммобилизация пораженных конечностей; • общее согревание пострадавшего.

• В ранний реактивный период развивается реперфузионный синдром, который связан с отогреванием ишемизированных тканей. Основой патогенетического лечения должны быть инвазивные мероприятия, применяемые при высокотемпературных термических повреждениях, в сочетании с местным повязочным лечением, антибактериальной и теплофизической терапией и выполнением по показаниям оперативных вмешательств, направленных на максимальное сохранение жизнеспособных тканей.

• В поздний реактивный период выполняются все необходимые консервативные и оперативные мероприятия, направленные на уменьшение интоксикации, профилактику и борьбу с инфекцией, удаление нежизнеспособных тканей и реконструктивные восстановительные операции, направленные на восстановление утраченного кожного покрова и мягкий тканей, реваскуляризацию поврежденных глубоких анатомических структур.

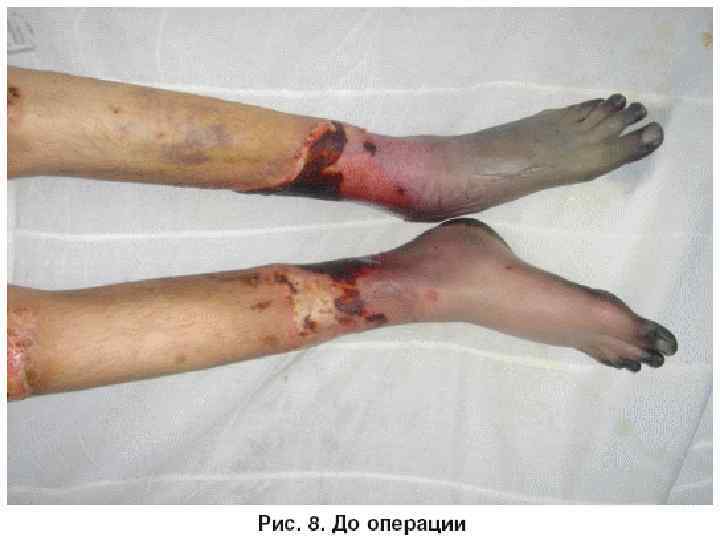
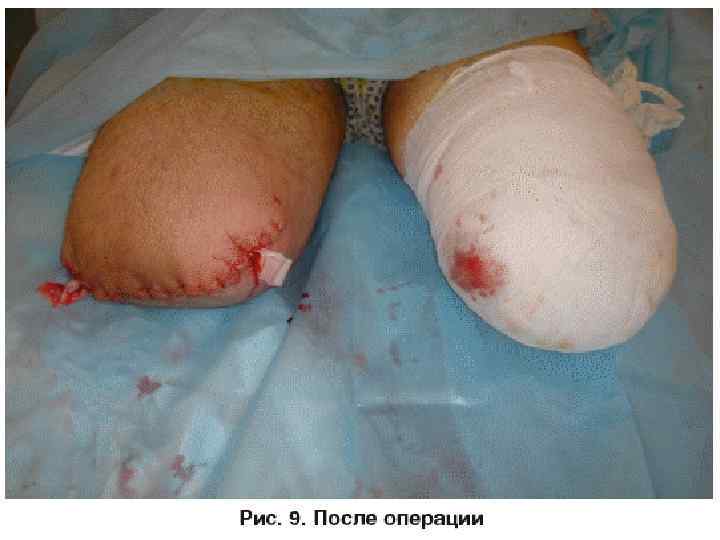
• Хирургическое лечение при отморожениях • Значение правильно выбранной тактики и своевременного начала хирургического лечения при глубоких отморожениях (III–IV ст. ) трудно переоценить, так как именно эти мероприятия определяют уровень выполнения некрэктомии или ампутации. • В отношении поврежденных холодом тканей проводится оперативное лечение, во многом схожее на таковое при глубоких ожогах (некротомия, фасциофенестротомия, некрэктомия, ампутация, различные виды пластики, направленные на восстановление утраченной кожи или мягких тканей). При этом следует отметить, что проведение радикального раннего хирургического лечения при отморожениях не оправдано в связи с преходящими локальными изменениями в тканях даже при глубоких поражениях. • Как правило, дифференциальная диагностика отморожений III и IV ст. возможна лишь на 5– 7 -е сутки, а иногда и позже — после развития демаркации и/или мумификации тканей.

• Ранние операции 1. Активная хирургическая тактика при отморожениях начинается с дренирующих операций (некротомии и некрофасциотомии с рассечением всех костно-фиброзных и фасциальных мышечных лож в области поражения), которые целесообразно выполнять в первые 24 часа после травмы и диагностирования глубокого отморожения ІІІ –IV ст. на фоне консервативной терапии. 2. Ампутации в сроки до 7 суток выполняют при наличии ранних инфекционных осложнений, ставящих под угрозу жизнь пациента.

• Поздние операции В основу оперативных вмешательств было положено органосохранение: на верхних конечностях в основном проводили ампутации пальцев на разных уровнях у 16 пациентов. При необходимости использовали лоскуты с осевым питанием (итальянский способ – у 2 больных, китайский лоскут – у 1). При обособленном поражении межфаланговых суставов выбирали артродез в качестве органосохраняющей операции. При своевременном поступлении пациента в стационар и проведении всей программы разработанного лечения ампутаций не потребовалось, у 8 больных оперативное лечение было ограничено свободной аутодермопластикой. Оперативная тактика на нижних конечностях была направлена на сохранение опороспособности. При тяжелых сопутствующих заболеваниях и больным преклонного возраста выполняли радикальные операции в пределах здоровых тканей: ампутации и вычленения стопы по Гаранжо – у 22 больных, по Шарпу – у 15, по Лисфранку – у 8, по Жоберу – у 1, по Лабори – у 1, по Шопару – у 2 при сохранении опоры. Если была поражена вся стопа, ампутацию проводили на уровне голени у 8 пациентов. У асоциальных больных при невозможности протезирования применяли костнопластическую операцию по Пирогову (у 2 пациентов). При несвободной пластике использовали итальянский способ у 1, китайский лоскут – у 1, мостовидный лоскут на коленном суставе – у 2, пластику торца культи по Гектину – у 2 больных. Индийскую пластику мы не применяли в связи с тяжелыми сосудистыми повреждениями в зоне холодовой травмы. Для местного лечения накладывали повязки с мощными антисептиками (декасан, йодобак), мазями на водорастворимой, полиэтиленгликолевой основе (диоксизоль, стрептонитол, офлокаин, нитацид, кортонитол, мирамистин).

Стандарты лечения холодовой травмы • I. Первоочередные мероприятия Цель: первая помощь и восстановление кровообращения в пораженных холодом тканях. 1. 1. Наложение термоизолирующей повязки 1. 2. Иммобилизация 1. 3. Начало антикоагуляционной терапии 1. 4. Начало инфузионной терапии

• II. Очередные мероприятия Цель: устранение гиперкоагуляции, профилактика инфекционных и некротических процессов. 2. 1. Ранние операции 2. 2. Продолжение инфузионной терапии 2. 3. Коррекция агрегатного состояния крови 2. 4. Лечение и профилактика полиорганной дисфункции 2. 5. Ранняя профилактика инфекции 2. 6. Эндотелиотропная терапия

• III. Отсроченные мероприятия Цель: полная стабилизация параметров гемостаза, восстановление целостности кожного покрова, органосохранение. 3. 1. Поздние оперативные вмешательства 3. 2. Профилактика и лечение инфекции 3. 3. Коррекция последствий гистиоцитарной дисфункции и несостоятельности 3. 4. Формирование морфофункционального субстрата ран 3. 5. Стимуляция репаративных процессов в ране
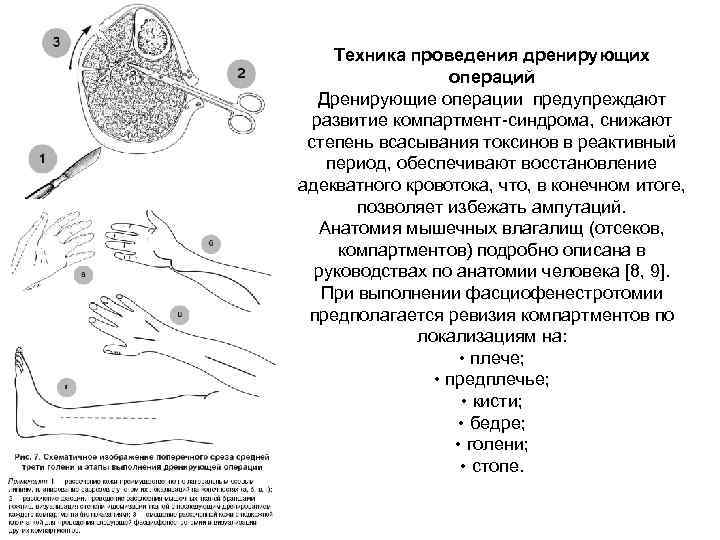
Техника проведения дренирующих операций Дренирующие операции предупреждают развитие компартмент-синдрома, снижают степень всасывания токсинов в реактивный период, обеспечивают восстановление адекватного кровотока, что, в конечном итоге, позволяет избежать ампутаций. Анатомия мышечных влагалищ (отсеков, компартментов) подробно описана в руководствах по анатомии человека [8, 9]. При выполнении фасциофенестротомии предполагается ревизия компартментов по локализациям на: • плече; • предплечье; • кисти; • бедре; • голени; • стопе.

• Общее охлаждение организма. Классификация общего охлаждения. Причины ( этиология ) общего охлаждения. Патогенез общего охлаждения. • Общее охлаждение определяется как патологический синдром, возникающий при длительном воздействии низких температур на весь организм. • Этиология. Следует подчеркнуть, что данное состояние возникает не обязательно при отрицательной температуре, а чаще наблюдается при небольших цифрах температуры выше 0°С. Охлаждающими факторами чаще всего являются воздух и вода, или их взаимосочетание. Вероятность и интенсивность общего охлаждения человека во многом зависят от его психического и физического состояния в данный момент. Алкогольное опьянение, физическое переутомление, психическое перевозбуждение значительно повышают вероятность переохлаждения. При охлаждении организма прослеживаются две фазы: возбуждение в деятельности различных органов и систем, в частности, нервной системы, сменяющееся нарастающими явлениями угнетения

• Патогенез. Непосредственной причиной смерти при переохлаждении в холодной воде обычно является ОССН, а на воздухе — остановка дыхания, наступающая при понижении температуры в продолговатом мозге до 23— 24°С.

• Глубина охлаждения. Клинически выделяют четыре стадии охлаждения. • I стадия характеризуется усиленной функцией защитных механизмов организма, благодаря чему уменьшается теплоотдача, а потеря тепла компенсируется усиленным термогенезом. Общая температура тела при ней остается в пределах нормы. Данная стадия находится на грани между нормой и патологией. Сознание ясное. Дыхание и кровообращение в пределах нормы. Пострадавший в неотложной помощи не нуждается. При пребывании таких пострадавших в теплом помещении и даче горячей пищи температура тела восстанавливается до нормальной.

• II стадия характеризуется снижением общей температуры тела до ЗО'С. Пострадавший вял, безучастен к окружающему, речь спутанная, нарушена координация движений. Кожные покровы бледные, холодные на ощупь, пульс редкий, гипотония. Требуется общее согревание, дача горячей пищи.

• III стадия характеризуется снижением общей температуры тела до 29— 25°С. Сознание угнетено, а при температуре тела от 27 до 25"С психическая деятельность полностью утрачивается (кома), угнетается деятельность сердечной и дыхательной систем. Рефлексы значительно снижены. При активном согревании (горячая ванна, душ, грелки, растирание) эти функции нормализуются, однако оно должно проводиться осторожно, особенно при температурах 26— 25°С, с учетом общего состояния и уровня АД, которое может быть понижено. При температуре, приближающейся к 25°С, может исчезать глотательный рефлекс, вследствие чего нельзя давать внутрь горячую пищу, жидкости и др.

• IV стадия характеризуется снижением общей температуры тела до 25°С. Характерно отсутствие сознания (кома), угнетение ССС и дыхания. При дальнейшем снижении температуры (ниже 25°С) происходит угнетение жизненных функций организма, возникает пре-дагональное состояние и в последующем смерть.

• По скорости общего охлаждения выделяют острое, подострое и медленное • При остром охлаждении смертельный исход возможен в течение 1 часа. Обычно такое охлаждение происходит в воде с температурой от 0 до 10°С, а также при комбинированном охлаждении, когда одновременно действуют влага и сильно охлажденный воздух с ветром и др. Наиболее часто данный вариант охлаждения встречается при кораблекрушениях в северных морях.

• При подостром охлаждении смертельный исход возможен в течение 4 часов. Обычно это бывает при охлаждении на воздухе в комбинации с высокой влажностью и другими факторами (сильное физическое утомление, алкогольная или иная интоксикация, кровопотеря и пр. ).

• Медленное охлаждение, при котором смертельный исход возможен после 4 ч воздействия сниженной температуры среды. Такое охлаждение происходит только при действии воздуха, а тело защищено теплой одеждой или снеговой массой.

Неотложная помощь на месте происшествия при общем охлаждении организма • 1. При наличии показаний — проведение реанимационных мероприятий. • 2. Не рекомендуется раздевать пострадавшего на холоде, растирать его снегом, давать различное питье (вследствие возможного нарушения глотательного рефлекса может произойти аспирация). • 3. Принять меры по прекращению дальнейшего охлаждения, особенно головы. • 4. Начало проведения согревания пострадавшего на месте происшествия и на этапе транспортировки допустимо, если это не задерживает эвакуацию. • 5. При наличии охлаждения III—IV степени дача алкоголя на месте происшествия противопоказана, т. к. это может вызвать остановку дыхания или аспирацию. • 6. Обеспечить быструю транспортировку пострадавшего в лечебное учреждение.

Квалифицированная медицинская помощь при общем охлаждении организма • • • Квалифицированная медицинская помощь при общем охлаждении организма Важнейшим лечебным мероприятием, обеспечивающим благоприятный исход общего охлаждения, является быстрое согревание пострадавшего. 1. При поступлении пострадавшего в состоянии общего охлаждения I—II стадии больного можно вывести из данного состояния дачей горячей пищи, чая, кофе, алкоголя, растиранием тела в теплом помещении, теплоизолирующей одеждой. 2. При общем охлаждении III—IV (иногда II) стадии оптимальным методом согревания пострадавшего следует считать тепловые и воздушные ванны. Ориентиром эффективности проводимой согревающей терапии является мониторирование ректальной температуры. Активное согревание следует проводить до подъема ректальной температуры до 34— 35°С, с последующим переходом на пассивное согревание (укутывание с наложением сверху теплоизолирующих материалов типа бумаги для компрессов, цело-фана и др. Наилучшей окружающей температурой воздуха считается 24°С. Примечание. Помещение больного в ванну с водой с последующим медленным подъемом температуры в настоящее время считается менее эффективным способом лечения. 3. Противошоковая и симптоматическая терапия оказывается по общепринятым методикам.

Замерзание • Характерен фазовый характер замерзания. • 1 фаза – характеризуется приспособительной реакцией организма, • усилением всех его функций жизнеобеспечения. Организм на охлаждение • отвечает повышенной теплопродукцией. Температура тела снижается до 31 о. С.

• 2 фаза – реакция защитного торможения, основные жизненные функции • угнетены – фаза ступора. Сонливость, угнетение сознания, отсутствие мимики, • артериальное давление падает, пульс частый, дыхание поверхностное. • Температура тела снижается до 26 о. С.

• 3 фаза – угасание жизненных функций – судорожная фаза. Мышцы • напряжены, резко выражен тризм, конечности в положении судорожной • сгибательной контрактуры. Пульс слабый, аритмичный, дыхание хриплое, • неправильное. При температуре тела 24 о. С происходит остановка дыхания, что • является переходом в состояние клинической смерти.

Ознобление • Встречается на открытых частях тела в результате многократно повторяющегося действия умеренно низких температур. • Ознобление может вызывать появление инфильтратов, изъязвлений, трофических нарушений. • Некоторые авторы ознобление расценивают как хроническую форму отморожения.

Холодовой нейроваскулит • • • При длительном и повторяющемся хроническом воздействии влаги при температуре около 0 о. С и даже плюсовой развиваются васкулиты, названные С. П. Боткином «Траншейной стопой» . Этот своеобразный синдром, развивающийся при длительном нахождении солдат в траншеях с повышенной влажностью, занимал ведущее место среди холодовых повреждений в первую мировую войну. Эту же патологию описал Г. Л. Френкель у поливальщиков риса в Киргизии, Г. А. Орлов – у рыбаков, может быть у работников животноводческих ферм. Клинически характеризуется широким полиморфизмом: аллергическими и парааллергическими формами, васкулитами, трофическими расстройствами. Такой полиморфизм явился причиной использования различных терминов для обозначения одной и той же патологии: траншейная стопа, ишемическая гангрена, холодовой аллергоз, холодовой акроцианоз, нога моряка, гангрена от сырости, стопа поливальщика, болотная стопа. Но термин «холодовой нейроваскулит» более патогенетичен. Лечение больных с хроническими формами холодовой травмы должно включать антикоагулянты, активаторы фибринолиза, сосудорасширяющие, препараты, улучшающие реологию крови, десенсибилизирующие, витамины. Больные должны состоять на диспансерном учете у хирурга, в связи с тем, что в течение первых 1 -2 лет в 55 -60% случаев развивается облитерирующий эндартериит сосудов нижних или нижних и верхних конечностей.

Выводы. • 1. Местные нарушения, происходящие в тканях под действием холода, в ранние сроки после травмы в значительной степени обратимы. Своевременная стартовая терапия и полноценное выполнение стандарта лечения отморожений позволяет если не предотвратить необратимые изменения, то, по крайней мере, существенно уменьшить их распространенность, улучшить непосредственные результаты лечения, максимально сохранить функцию пораженных конечностей в посттравматический период, сократить сроки лечения. • 2. Причинами невозможности проведения своевременной и полноценной стартовой терапии, а также выполнения адекватного стандарта лечения являются: низкий уровень информированности населения о тяжести последствий холодовой травмы и связанное с этим позднее обращение за медицинской помощью, недостаточный уровень бюджетного финансирования хирургической койки, а также отсутствие утвержденного регламента этапного лечения пострадавших.

Литература. • 1. Арьев Т. Я. Ожоги и отморожения. — М. : Медицина, 1971. — 285 с. 2. Воинов А. И. Комплексное лечение отморожений конечностей// Здравоохранение МЗ Республики Беларусь. — 1999. — № 10. — С. 36– 40. 3. Григорьева Т. Г. Холодовая травма. Отморожения// Междунар. мед. журн. — 2001. — № 2. — С. 42– 48. 4. Повстяной Н. Е. , Козинец Г. П. Принципы интенсивной хирургии отморожений // Вторая науч. конф. по проблеме «Холодовая травма» . — Л. , 1989. — С. 67– 68. 5. Козинец Г. П. , Садовой А. С. , Васильчук Ю. М. , Циганков В. П. Консервативное и оперативное лечение осложнений// Хірургія України. — 2008. — № 4. — С. 75– 79. 6. Термическая травма. Рекоменд. для практ. врачей/ Под ред. С. В. Слесаренко, Г. П. Козинец, Е. Н. Клигуненко и соавт. — Днепропетровск, 2002. — 60 с.
холодовая травма.ppt