Митральные пороки.ppt
- Количество слайдов: 93

ГБОУ ВПО Кубанский государственный медицинский университет МЗ РФ Министерство здравоохранения Краснодарского края Пороки митрального клапана Кафедра терапии № 1 ФПК и ППС. Зав. кафедрой: д. м. н. , проф. Е. Д. Космачева Лектор: доцент кафедры, к. м. н. Рафф С. А.
Митральные пороки сердца Стеноз митрального клапана n Недостаточность митрального клапана n Пролапс митрального клапана n

Митральный стеноз n Сужение левого предсердно-желудочкового отверстия, препятствующее во время систолы левого предсердия физиологическому току крови из него в левый желудочек.

этиология 92 -97% ревматизм n 5% ДБСТ (СД) n 2% - травмы n 2 -4% - инфекционный эндокардит n. Крайне редко – врожденный (синдром Лютембаше) n Типичный пациент n - Женщины (до 75%) молодого и среднего возраста с ревматическим анамнезом ( «чистый стеноз» - 25% всех клапанных пороков, сочетанный- 40% )


Митральный стеноз 50 -80 больных на 100000 населения Морфологические признаки n сращение створок митрального клапана n рубцовое стягивание краев клапана n изменение подклапанных структур n отложение кальциевых масс
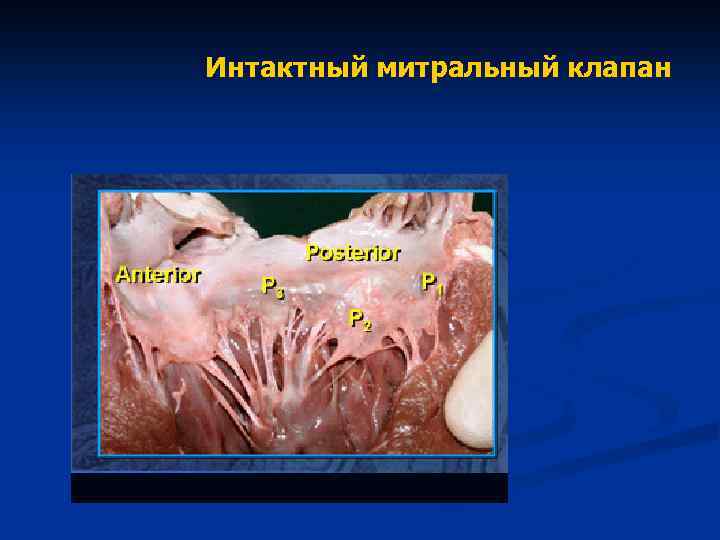
Интактный митральный клапан
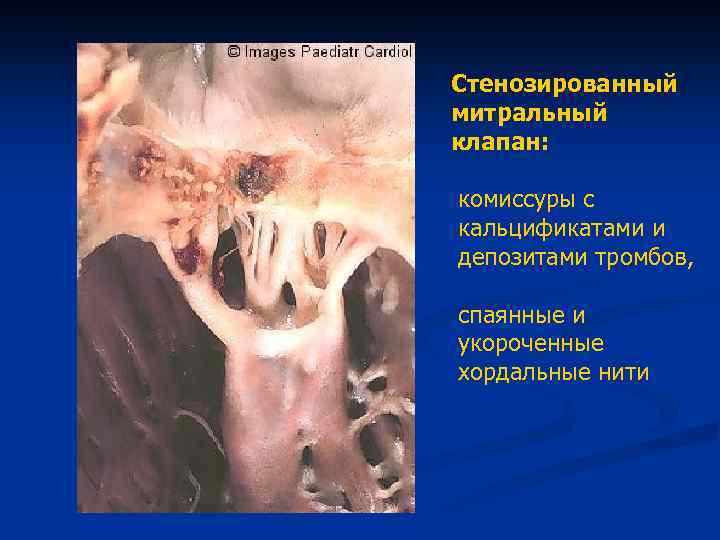
Стенозированный митральный клапан: комиссуры с кальцификатами и депозитами тромбов, спаянные и укороченные хордальные нити

Митральный стеноз Сочетание поражений определяет существование 3 форм n Комиссуральная форма- «чистый МС» (утолщение →медленное сращение по линии смыкания створок от периферии к центру) n Клапанная форма- слияние комиссур →утолщение, обызвествление створок (отверстие щелевидной формы) n Хордальная форма- одновременное поражение сухожильных хорд и створок (сочетание с митральной недостаточностью)
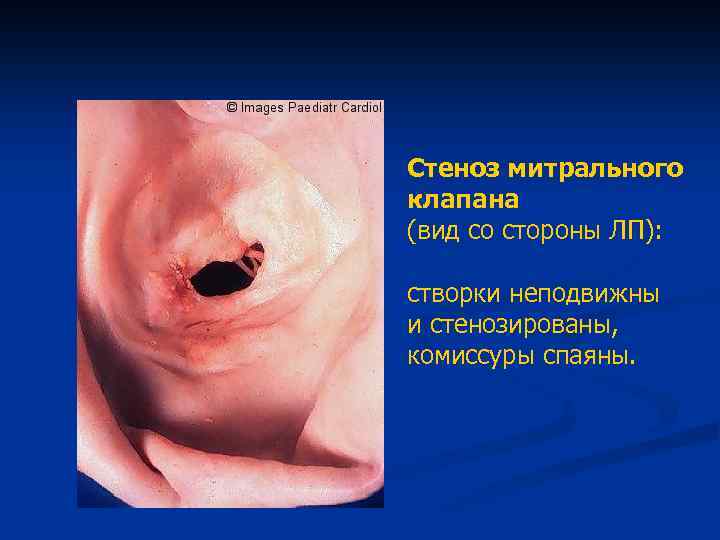
Стеноз митрального клапана (вид со стороны ЛП): створки неподвижны и стенозированы, комиссуры спаяны.
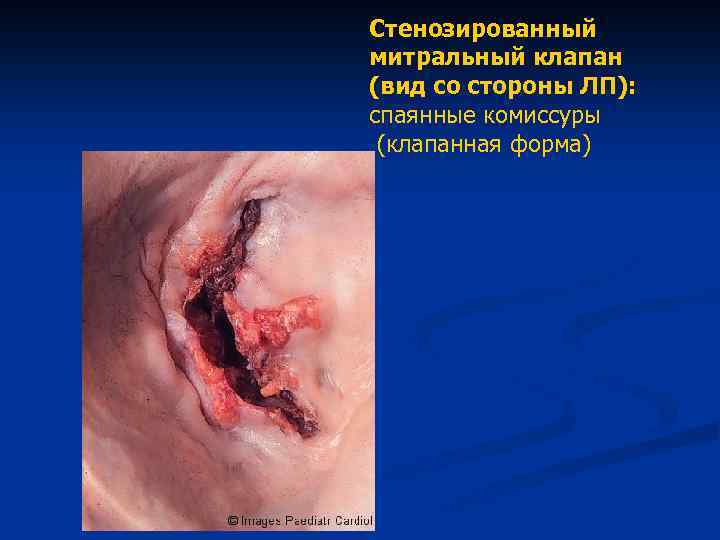
Стенозированный митральный клапан (вид со стороны ЛП): спаянные комиссуры (клапанная форма)
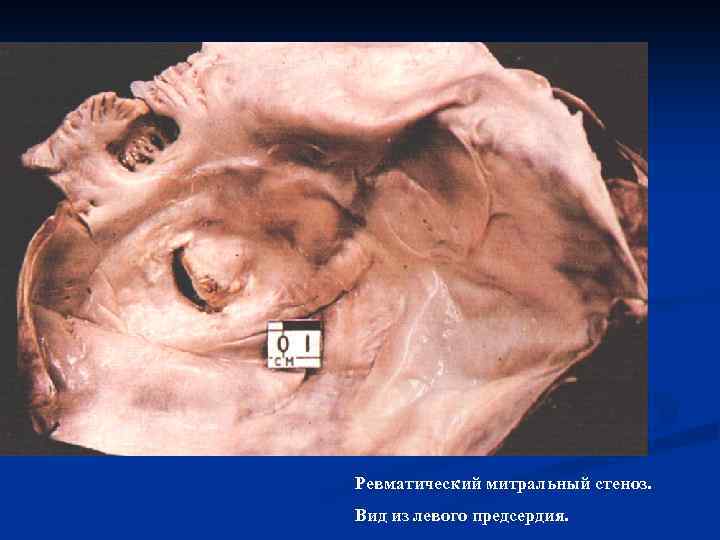
Ревматический митральный стеноз. Вид из левого предсердия.
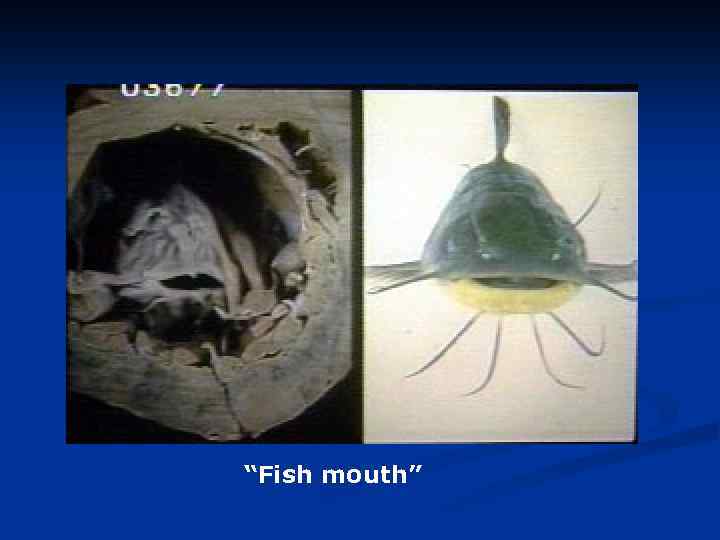
“Fish mouth”

![Тяжелый митральный стеноз [укороченные и утолщенные хорды] Тяжелый митральный стеноз [укороченные и утолщенные хорды]](https://present5.com/presentation/95461460_425837099/image-15.jpg)
Тяжелый митральный стеноз [укороченные и утолщенные хорды]
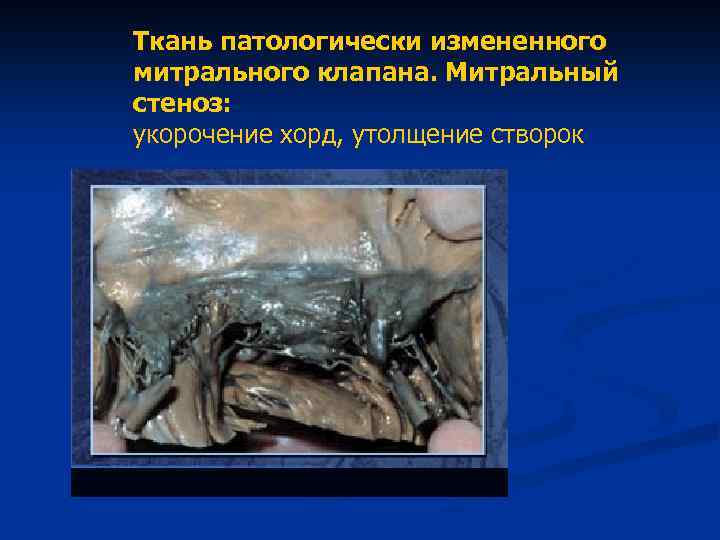
Ткань патологически измененного митрального клапана. Митральный стеноз: укорочение хорд, утолщение створок
Митральный стеноз (площадь S левого атриовентрикулярного отверстия - 4 -6 см² ) n Клинические проявления при S = 1, 6 - 2 см²
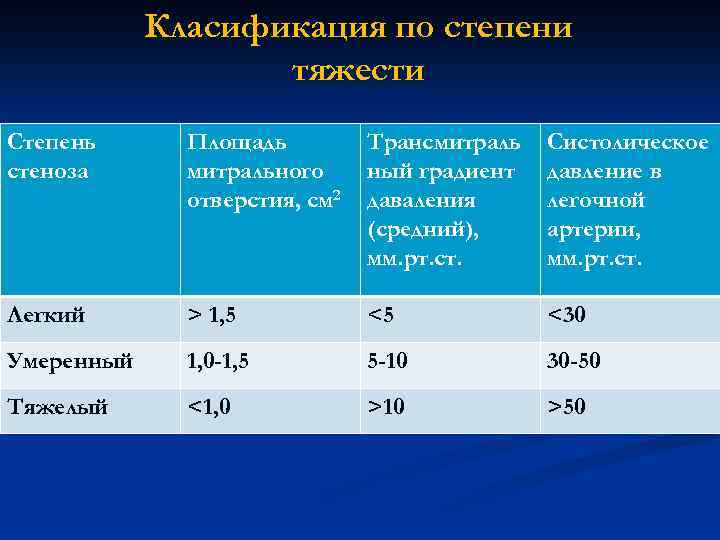
Класификация по степени тяжести Степень стеноза Площадь митрального отверстия, см 2 Трансмитраль ный градиент даваления (средний), мм. рт. ст. Систолическое давление в легочной артерии, мм. рт. ст. Легкий > 1, 5 <5 <30 Умеренный 1, 0 -1, 5 5 -10 30 -50 Тяжелый <1, 0 >10 >50
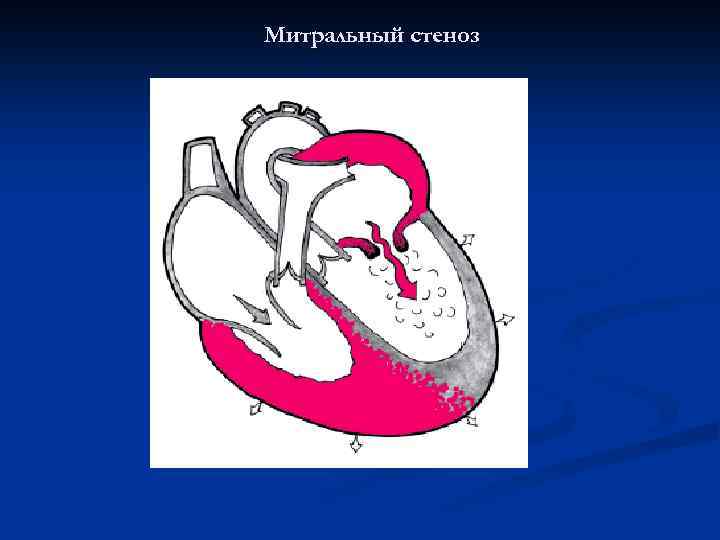
Митральный стеноз

↑р ЛП→ ↑ЛГ [пассивная, венозная - ∆Р ЛП 20 -25 мм рт ст→ р ЛА 60 мм рт ст], (N 5 -7 мм рт ст) ↑р. ЛА>60→→ 80 -100 мм рт ст [ активная, артрериальная ЛГ] ( 1 й барьер –МС, фиксация МО; 2 й барьерлегочные артериолы, рефлекс Китаева→↑р ЛА →↑правожелудочковые признаки (увеличение ПЖ) Присутствуют оба механизма гипертензии: - активная ЛГ- остро при тахикардии (ФП), стрессе, после физической нагрузки, при t°↑, при горизонтальном положении. Патогенез отека легких → потенциальная готовность к развитию приступа от ↑P МКК, а не от левожелудочковой недостаточности!!.

Резюме Важнейшие гемодинамические следствия МС 1 • гипертрофия и дилатация ЛП; 2 • легочная гипертензия ( «венозная» и «артериальная» ) с застоем; 3 • гипертрофия и дилатация ПЖ; 4 • «фиксированный» УО крови в МКК и повышение давления в ЛА ; 5 • на поздних стадиях порока застой в МКК и БКК → левопредсердная и правожелудочковая сердечная недостаточности. 5. Осложнения : -ФП, - внутрисердечные тромбы и ТЭ в БКК, -относительная недостаточность трехстворчатого клапана, -относительная недостаточность клапана ЛА.

клиническая картина (жалобы) • Одышка • Утомляемость • Тахикардия, нарушения ритма сердца (ФП) • Правожелудочковая недостаточность • Кровохарканье • Охриплость голоса (симптом Ортнера) • Стенокардия

ОБЪЕКТИВНЫЕ ДАННЫЕ: 1. Румянец щек, акроцианоз 2. С-м Попова (малый пульс слева) З. Осиплость голоса 4. Диастолическое дрожание на верхушке

Пальпация, перкуссия Расширение границ относительной сердечной тупости - вверх - гипертрофия и дилатация ЛП - вправо - гипертрофия и дилатация ПЖ n Пальпаторно определяемый I тон указывает на сохранность подвижности створок МК n Наличие диастолического дрожания -тяжелый МС (высокий градиент трансмитрального кровотока) n

Аускультация 1. Громкий I тон «хлопающий» 2. Диастолический (чаще пресистолический) шум на верхушке. 3. "Щелчок" открытия митрального клапана. 4. Ритм перепела на верхушке. 5. Диастолический шум на легочной артерии (шум Грэхема Стила) 6. Фибрилляция предсердий.


Диагностика ЭКГ выявляет гипертрофию левого предсердия и правого желудочка, нарушения сердечного ритма (мерцательную аритмию, экстрасистолию, пароксизмальную тахикардию, трепетание предсердий), блокаду правой ножки пучка Гиса. Эхокардиография позволяет обнаружить уменьшение площади митрального отверстия, уплотнение стенок митрального клапана и фиброзного кольца, увеличение левого предсердия. Чреспищеводная Эхо. КГ показана для исключения вегетаций и кальциноза клапана, наличия тромбов в левом предсердии.

Диагностика • Данные рентгенологических исследований (рентгенографии грудной клетки, рентгенографии сердца с контрастированием пищевода) характеризуются выбуханием дуги легочной артерии, левого предсердия и правого желудочка, митральной конфигурацией сердца, расширением теней полых вен, усилением легочного рисунка и другими косвенными признаками митрального стеноза. • При зондировании полостей сердца обнаруживается повышенное давление в левом предсердии и правых отделах сердца, увеличение трансмитрального градиента давления. • Левые вентрикулография и атриография, а также коронарная ангиография показаны всем претендентам на протезирование митрального клапана.
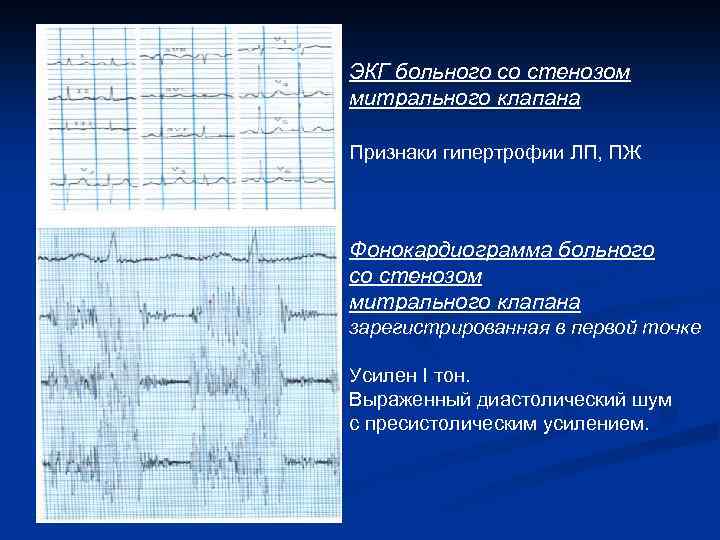
ЭКГ больного со стенозом митрального клапана Признаки гипертрофии ЛП, ПЖ Фонокардиограмма больного со стенозом митрального клапана зарегистрированная в первой точке Усилен I тон. Выраженный диастолический шум с пресистолическим усилением.



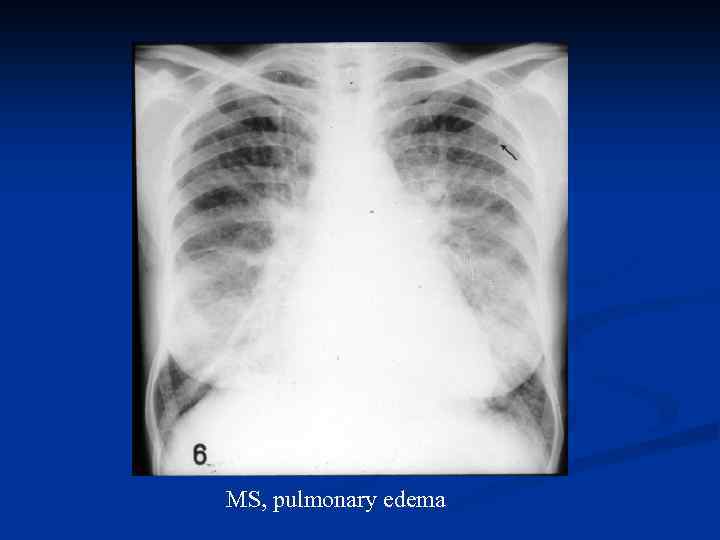
MS, pulmonary edema
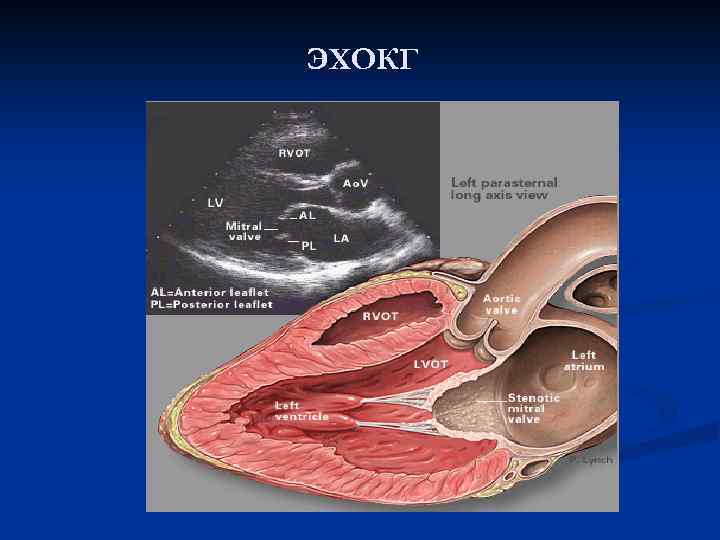
ЭХОКГ
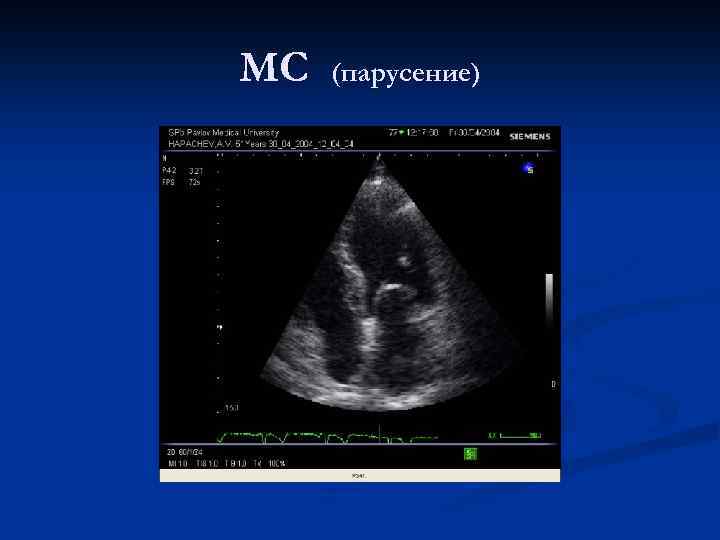
МС (парусение)
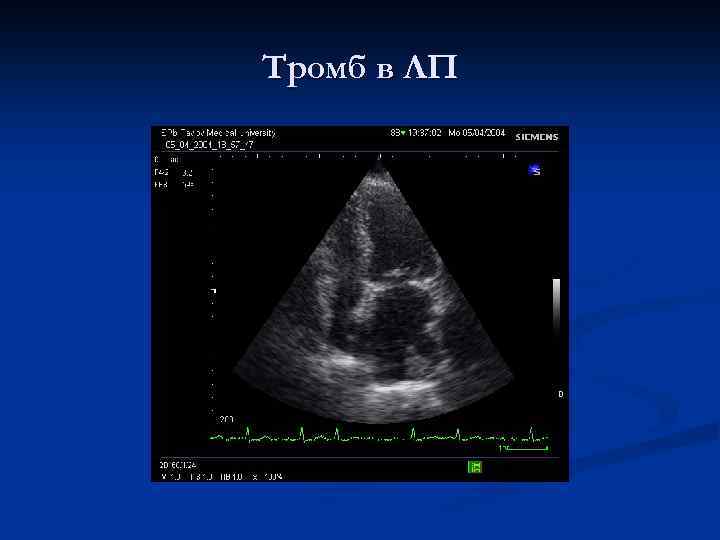
Тромб в ЛП

При исследовании МК необходимо оценить: Площадь митрального отверстия Подвижность створок Степень утолщения створок: -1 ст- края створок до 4 мм, -2 ст. средняя часть - N, края - 4 -8 мм, -3 ст- 4 -8 мм по всей толщине створок, - 4 ст - > 8 мм Степень утолщения подклапанных структур 1 ст- минимальное утолщение, 2 ст -распространяется на 1/3 длины хорд, 3 ст. - более, чем на 1/3 4 ст- на всю длину хорд и на папиллярные мышцы

Митральный стеноз Оценка степени кальциноза n n n I степень- кальций располагается по свободным краям створок или в комиссурах отдельными узлами II степень- кальциноз створок без перехода на фиброзное кольцо III степень - кальциноз фиброзного кольца
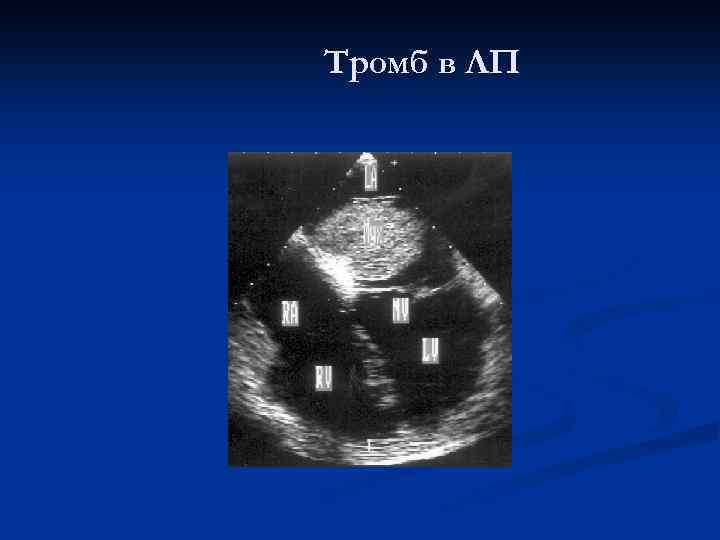
Тромб в ЛП
Миксома
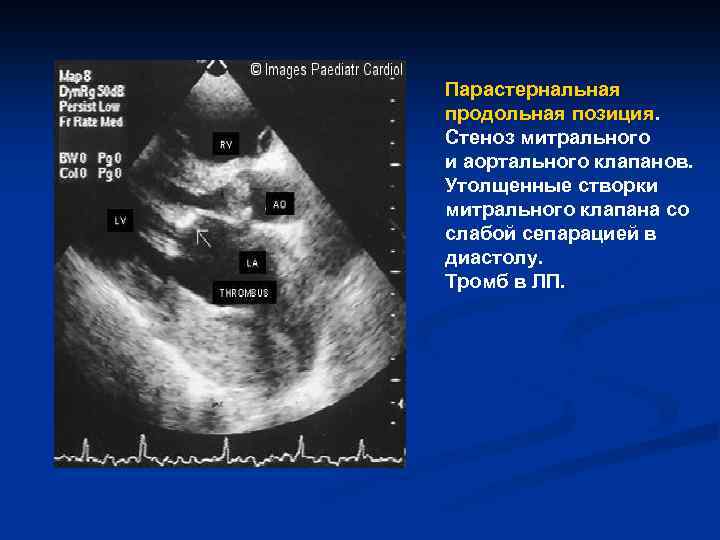
Парастернальная продольная позиция. Стеноз митрального и аортального клапанов. Утолщенные створки митрального клапана со слабой сепарацией в диастолу. Тромб в ЛП.

Естественное течение порока -длительно формирующийся порок (латентный период – период от активности ревматизма до первых симптомов 20 -40 лет); - 10 лет проходит до появления ярких симптомов, выживаемость за 10 лет – 80% у бессимптомных пациентов, прогрессирование вариабельное с внезапным ухудшением, осложнениями - На исходно пораженном клапане стенозы прогрессируют по гемодинамическим причинам → резкое увеличение нагрузки → ↑∆Р на клапане → микронадрывы клапанов→прогрессирование →особенно быстро у пациентов с резким утолщением и кальцинозом створок и хорд МК и ↑∆Р ЛП - ЛЖ >10 мм рт ст.

Причины смерти: • прогрессирующая СН (60 -70%) • эмболии в большой круг кровообращения (20 -30%) • тромбоэмболии легочной артерии (10%) • инфекции (1%)

Осложнения • легочная гипертензия • кровохарканье • отек легких • бронхопульмональные инфекции • мерцание и трепетание предсердий • тромбоз левого предсердия • тромбоэмболии ЛА и БКК • правожелудочковая сердечная недостаточность • инфекционный эндокардит

Лечение зависит от выраженности самого стеноза и легочной гипертензии При умеренной венозной ЛГ (венозного застоя): - диуретические препараты (гипотиазид 50 -100 мг/сут, фуросемид 40 -60 мг/сут; торасемид 5 -10 мг ) - нитраты (депонирование крови в венах БКК и ⇓преднагрузку) –изосорбида динитрат, изосорбида мононитрат. Но! Избыточный диурез может снизить⇓ ∆P ЛП и ЛЖ⇒ ↓СВ (чаще и быстрее, чем при СН другой патологии) -сердечные гликозиды противопоказаны (↑УО ПЖ→ ↑приток в МКК) при синусовом ритме - ßблокаторы (метопролол 50 -100 мг/сут. , карведилол 12, 5 -50 мг/сут. при тахикардии; при ФП +в комбинации СГ 0, 25 -0, 375 мг/сут (контроль пульса в пределах легкой брадикардии до 55 -60 уд. !!)

2 При правожелудочковой недостаточности: - прежняя терапия +антагонисы альдостерона (верошпирон 200 мг/сут. ), ИАПФ (эналаприл 10 -20 мг, периндоприл 5 -10 мг/сут. и др. ) ( осторожно!! - резкое снижение ОПСС и уровня АД может привести к снижению СВ и рефлекторной тахикардии) Осложнение порока ТЭ ( схема лечения гепарином ), в последующем показан прием непрямых антикоагулянтов (варфарина) с целевым МНО 2, 0 -3, 0 ед не менее года; при рецидивах ТЭ –увеличиваем дозу варфарина с МНО на уровне 3, 0 - 4, 5

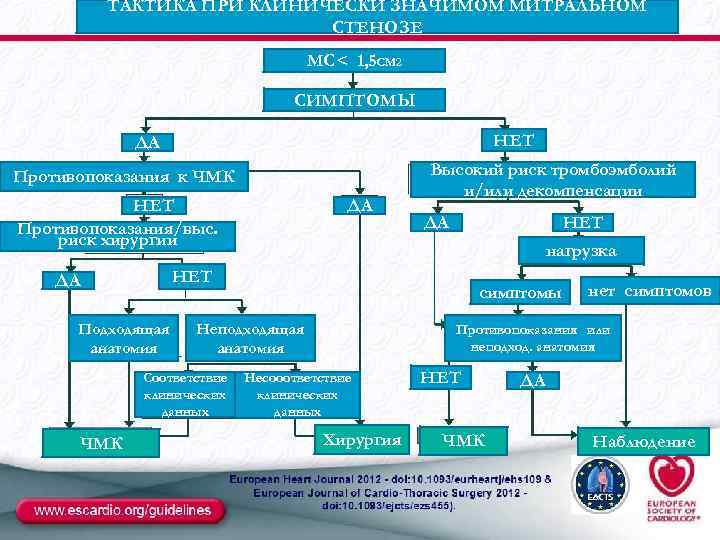
ТАКТИКА ПРИ КЛИНИЧЕСКИ ЗНАЧИМОМ МИТРАЛЬНОМ СТЕНОЗЕ МС< 1, 5 СМ 2 СИМПТОМЫ НЕТ ДА Противопоказания к ЧМК НЕТ Противопоказания/выс. риск хирургии НЕТ ДА нагрузка НЕТ ДА Подходящая анатомия симптомы Неподходящая анатомия Соответствие клинических данных ЧМК ДА Высокий риск тромбоэмболий и/или декомпенсации нет симптомов Противопоказания или неподход. анатомия Несооответствие клинических данных Хирургия НЕТ ЧМК ДА Наблюдение
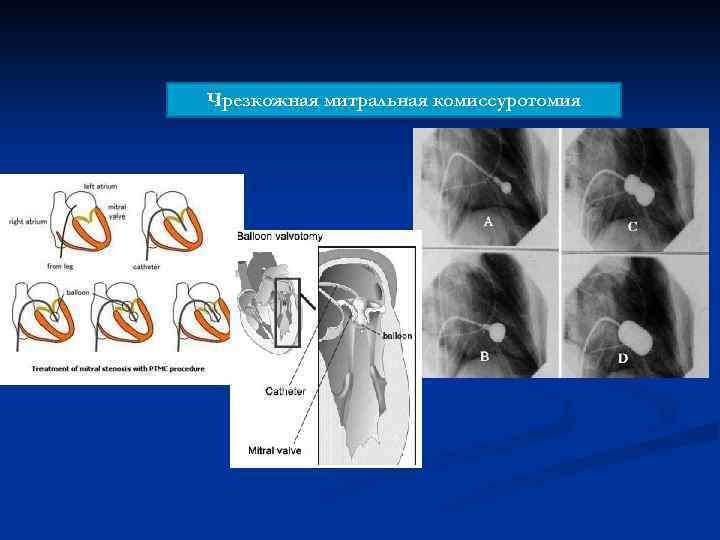
Чрезкожная митральная комиссуротомия

ПОКАЗАНИЯ ДЛЯ ЧРЕЗКОЖНОЙ МИТРАЛЬНОЙ КОМИССУРОТОМИИ ЧМК показана симптомным пациентам с подходящей анатомией ЧМК – при противопоказаниях или высоком риске хирургии ЧМК может обсуждаться при не вполне подходящей анатомии клапана, но при соответствии клинических данных ЧМК должна обсуждаться у асимптомных пациентов без неподходящих характеристик и: • • Высокий тромбоэмболический (анамнез эмболии, спонтанное контрастирование в левом предсердии, пароксизмальная или недавно возникшая ФП Высокий риск гемодинамической декомпенсации (давление в ЛА>50 Hg, необходимость выполнения некардиальной хирургической операции, желание иметь беременность) )

-Повторные операции: • Рестеноз • Операция не эффективна при МН • Перенесенный ИЭ • Прогрессирующая патология другого клапана


Ведение пациентов после протезирования клапанов • Обследование через 6 -12 недель после операции: • • Антикоагулянтная терапия: • • Клиническое обследование, рентгенография, ЭКГ, ЭХОКГ, лабораторные тесты Адаптирована к виду протеза и факторам риска пациента Пожизненная при механических протезах 3 -х месячная при биопротезах МК и ТК Выявление осложнений: • • Тромбоз протеза Недостаточность биопротеза Парапротезная фистула и гемолиз Сердечная недостаточность

Показания для антитромботической терапии после операции на клапанах Пожизненная антикоагулянтная терапии при механических протезах Пожизненная антикоагулянтная терапии при биологических протезах, при наличии других показаний Применение аспирина должно обсуждаться у пациентов с мех. протезами и сопутствующей атеросклеротической патологией Применение аспирина должно обсуждаться у пациентов с мех. протезами после тромбоэмболий, несмотря на адекватное МНО Оральные антикоагулянты – в первые 3 месяца после имплантации биопротеза МК/ТК Оральные антикоагулянты – в первые 3 месяца после пластики МК Аспирин в течение 3 месяцев после имплантации аортального биопротеза Оральные антикоагулянты в течение 3 месяцев после имплантации аортального биопротеза

Митральная недостаточность

Недостаточность МК Несмыкание створок МК, приводящее к патологическому забросу крови (регургитации) в левое предсердие из левого желудочка во время его систолы. ü Частота митральной недостаточности ü n 1, 5 % среди всех пороков сердца

ЭТИОЛОГИЯ хроническая МН: ▃ • дегенеративные — гемодинамически значимый ПМК, болезни соединительной ткани (синдромы Элерса -Данло, Марфана), кальциноз, • ИБС с исходом во вторичную ДКМП, • воспалительные – ОРЛ, коллагенозы (СКВ, SD, РА), тяжелый миокардит, • инфекционные - ИЭ с разрушением клапанов, фенестрацией, • врожденные аномалии; ▃ острая МН: • структурные нарушения — разрыв хорд при травме у лиц с исходно миксоматозной дегенерацией, - отрыв сосочковых мышц при ИМ, -дилатация кольца и полости ЛЖ, перфорация створок при ИЭ

Основные формы митральной регургитации: ■ Органическая недостаточность МК со сморщиванием, укорочением створок клапана, отложением в них Ca”, поражением подклапанных структур Функциональная недостаточность МК с нарушением функции клапанного аппарата при ■ отсутствии грубых морфологических изменений створок клапана – поражение ЛЖ ■ Ишемическая недостаточность МК поражение ЛЖ
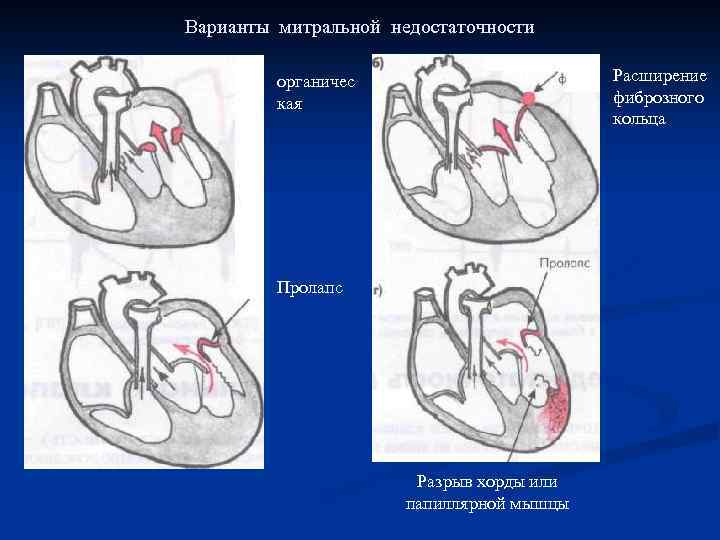
Варианты митральной недостаточности Расширение фиброзного кольца органичес кая Пролапс Разрыв хорды или папиллярной мышцы
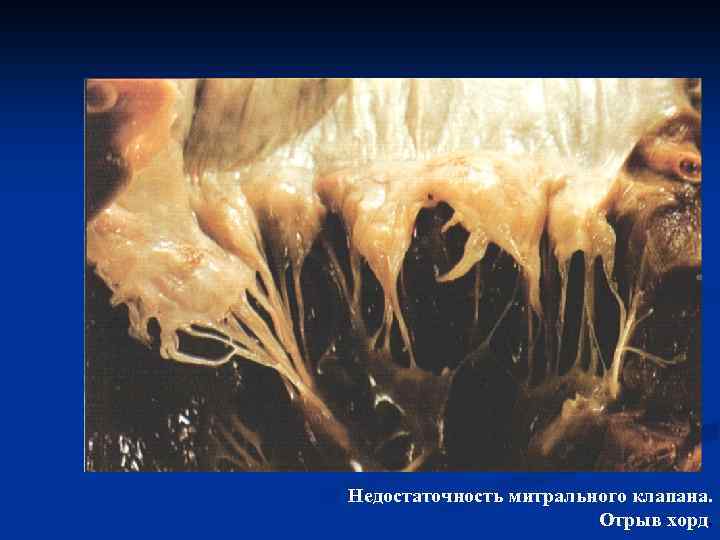
Недостаточность митрального клапана. Отрыв хорд.
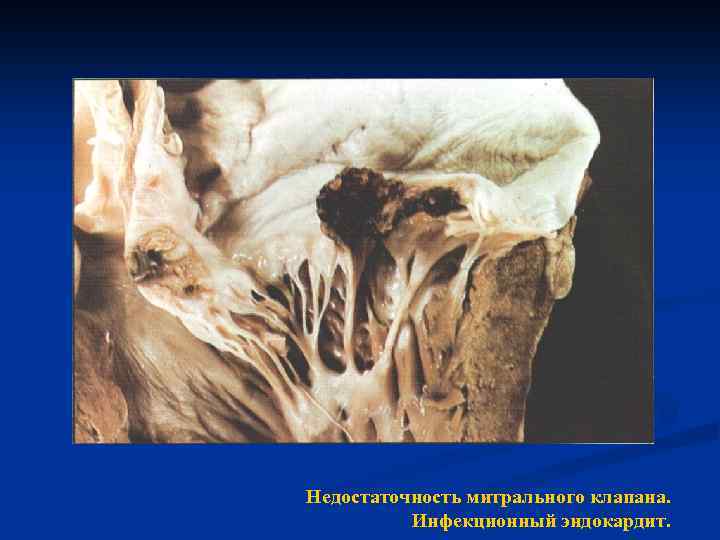
Недостаточность митрального клапана. Инфекционный эндокардит.
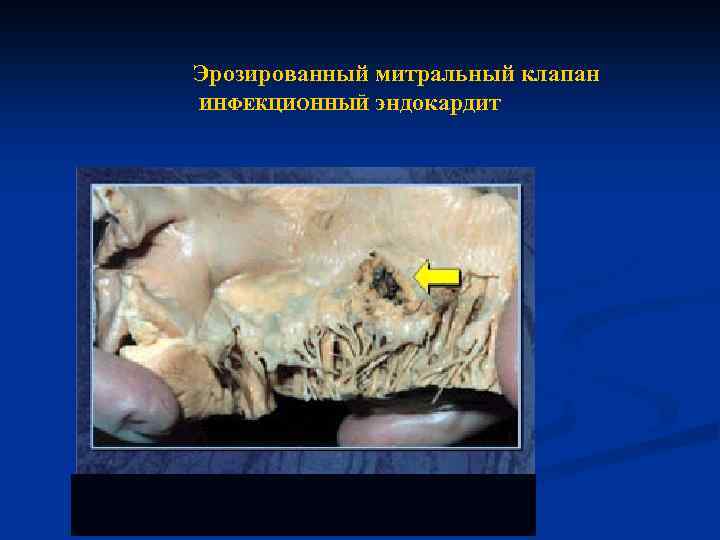
Эрозированный митральный клапан ИНФЕКЦИОННЫЙ эндокардит

· Миксоматозная дегенерация створок (МДС) - возникает на фоне дисплазии соединительной ткани, - чаще у женщин моложе 40 лет и обычно клинически незначима, - при выявлении у лиц пожилого возраста высока вероятность разрыва хорд, - клиническая картина МДС обусловлена ПМК
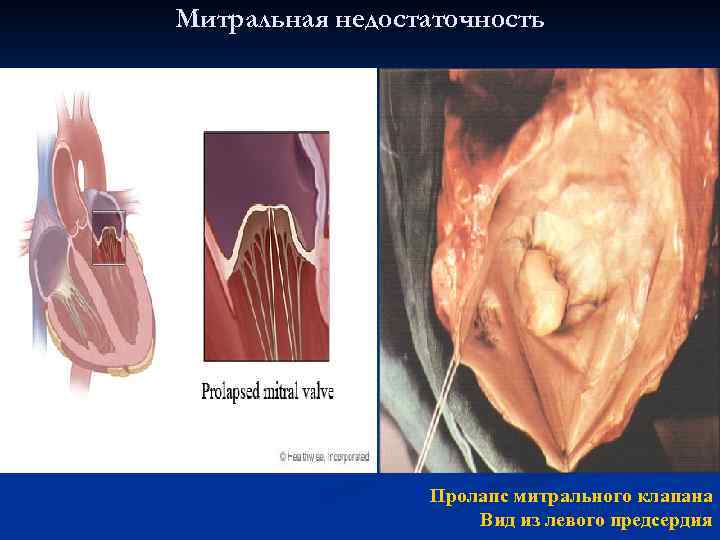
Митральная недостаточность Пролапс митрального клапана Вид из левого предсердия

Редкие причины: -изолированный кальциноз кольца МК (в неподвижном основании клапана) особенно у старых женщин; -травма; -врожденное расщепление митральных створок с ДМПП; -врожденная особенность клапанного аппарата с удлинением хорд или избытком
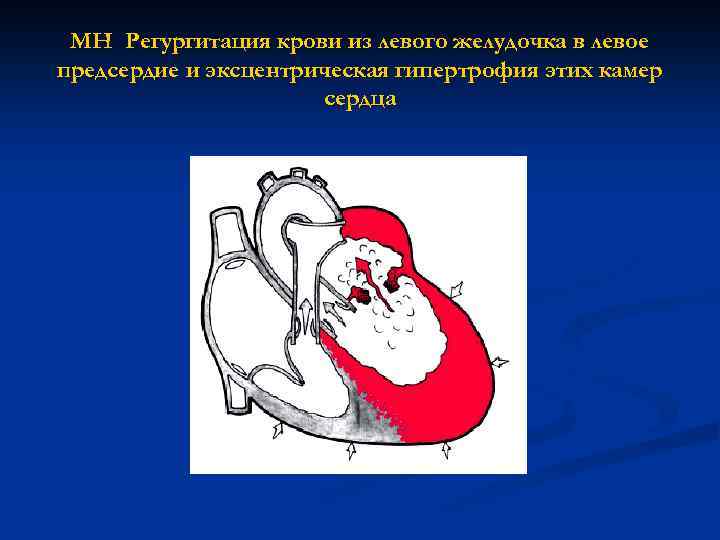
МН Регургитация крови из левого желудочка в левое предсердие и эксцентрическая гипертрофия этих камер сердца

Гемодинамика 1. Синдром митральной регургитации § вследствие органического изменения клапана § вследствие нарушения функционирования митрального комплекса– ишемическая митральная недостаточность 2. Гипертрофия и дилатация левого предсердия и левого желудочка [ГЛП, ЛЖ ] 3 Снижение эффективного сердечного выброса [↓СВ] 4 Пассивная легочная гипертензия 5 Признаки лево- и правожелудочковой недостаточности [ ПЖН] 6 [ ЛГ] Фибрилляция и трепетание предсердий

«Митральная недостаточность сама себя порождает» : q Прогрессирует МН→↑ЛП→задняя створка МК смещается назад→↑МR, ↑ЛЖ→↑ЛП и дисфункция ЛЖ

Клиника зависит от этиологии и степени регургитации q Колющие и давящие боли в области сердца Одышка при физической нагрузке Сердцебиения ( ФП на 3 -5 лет раньше) При прогрессировании - приступы сердечной астмы, сухой кашель Синдром правожелудочковой недостаточности ( поздно и редко)

Физикальные данные Объективные признаки порока при хронической МН на несколько лет опережают появление жалоб ( «МН порождает себя сама» ) Может отмечаться акроцианоз Facies mitralis [поздно! когда появляется ЛГ] Сердечный горб Усиленный и разлитой верхушечный толчок Иногда систолическое “кошачье мурлыканье” Смещение границ относительной тупости влево и вверх
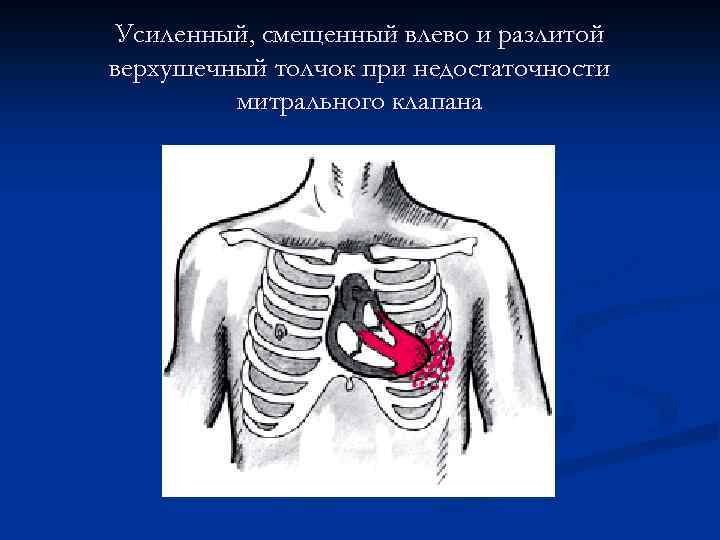
Усиленный, смещенный влево и разлитой верхушечный толчок при недостаточности митрального клапана

Аускультативная картина q. Синдром регургитации: • Ослабление I тона или его полное отсутствие • Акцент II тона над легочной артерией и его расщепление • Часто выслушивается III тон ╸Систолический шум на верхушке сердца (от мягкого дующего до грубого), пансистолический, высокочастотный, усиливающийся в положении лежа на левом боку и на выдохе, проводящийся в левую подмышечную область!!

• При разрыве хорд или дисфункции папиллярных мышц: -при патологии задне-латеральной створки шум проводится в «аортальную» область; -при патологии передне - медиальной створки шум проводится на спину, иногда слышен вдоль всего позвоночника и до макушки головы

ДИАГНОСТИКА: Рентгенологическое исследование 1. В передне-задней проекции -закругление 4 -й дуги на левом контуре сердца вследствие дилатации и гипертрофии ЛЖ. 1. Увеличение ЛП четко выявляется в первой косой или левой боковой проекции, где этот отдел сердца смещает контрастированный пищевод по дуге большого радиуса (>6 см). При выраженной МН - систолическое выбухание ЛП. 1. В стадии ЛГ, а также при недостаточности ПЖ последний может быть увеличен. 2. Симптомы венознолегочной гипертензии: расширение корней легких с нечеткими контурами и прослеживаемостью сосудистого рисунка до периферии легочных полей.


ДИАГНОСТИКА Эхо-КГ для уточнения этиологии порока: -ревматизм (поражение краев клапана и подклапанных структур) -отрыв головки папиллярной мышцы, отрыв хорды или хорд -деструкция клапана при ИЭ -пролапс митрального клапана -ВПС (ДМПП первичный или ДМЖП) в сочетании с расщеплением створки клапана -дилятация ЛЖ и нарушение расположения папиллярных мышц

ЭХО-КГ косвенные признаки: n увеличение размеров ЛП; n гиперкинезия задней стенки ЛП; n увеличение общего ударного объема (по методу Simpson); n гипертрофия и дилатация полости ЛЖ; n разнонаправленное движение утолщенных митральных створок во время диастолы, отсутствие диастолического смыкания митральных створок (крайне редко)
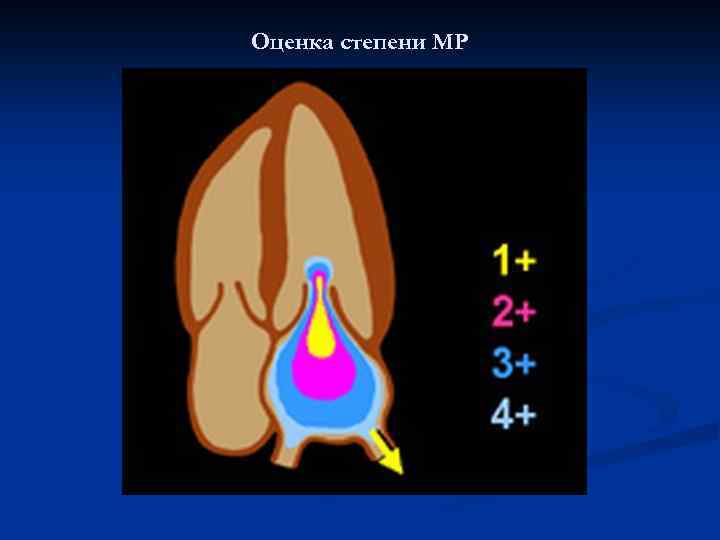
Оценка степени МР
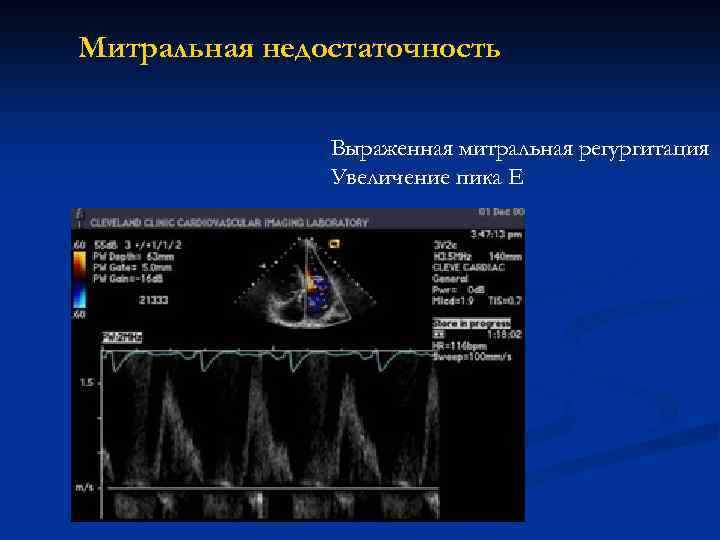
Митральная недостаточность Выраженная митральная регургитация Увеличение пика Е
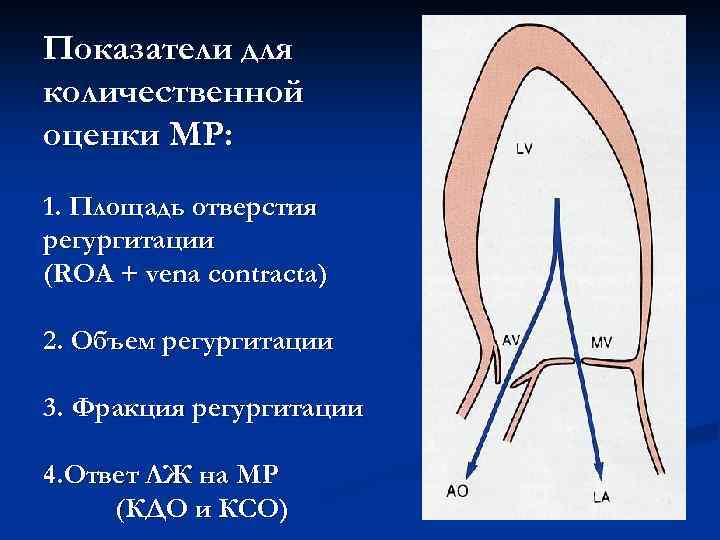
Показатели для количественной оценки МР: 1. Площадь отверстия регургитации (ROA + vena contracta) 2. Объем регургитации 3. Фракция регургитации 4. Ответ ЛЖ на МР (КДО и КСО)
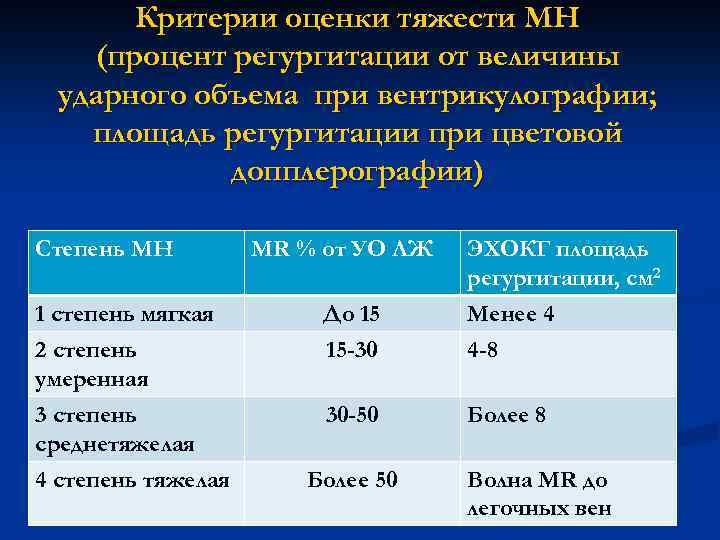
Критерии оценки тяжести МН (процент регургитации от величины ударного объема при вентрикулографии; площадь регургитации при цветовой допплерографии) Степень МН MR % от УО ЛЖ 1 степень мягкая 2 степень умеренная До 15 15 -30 ЭХОКГ площадь регургитации, см 2 Менее 4 4 -8 3 степень среднетяжелая 4 степень тяжелая 30 -50 Более 8 Более 50 Волна MR до легочных вен

Специфические признаки тяжелой МR: ЭХО-КГ - вена контракта ≥ 6 мм при большой центральной струе (> 40% площади ЛП) или эксцентричной струе любого размера, ударяющего в стенку ЛП; - большая конвергенция потока, систолический обратный ток крови в легочных венах, молотящие створки клапана или разрыв папиллярных мышц Подтверждающие признаки -струя высокой плотности треугольной формы, -высокая скорость пика Е трансмитрального потока (1, 2 м/с) с преобладанием над пиком А, -дилатация левых камер сердца при сохраненной функции ЛЖ Количественные показатели Объем Rмл≥ 60, FR%≧ 50, ЕROсм² ≧ 0, 40
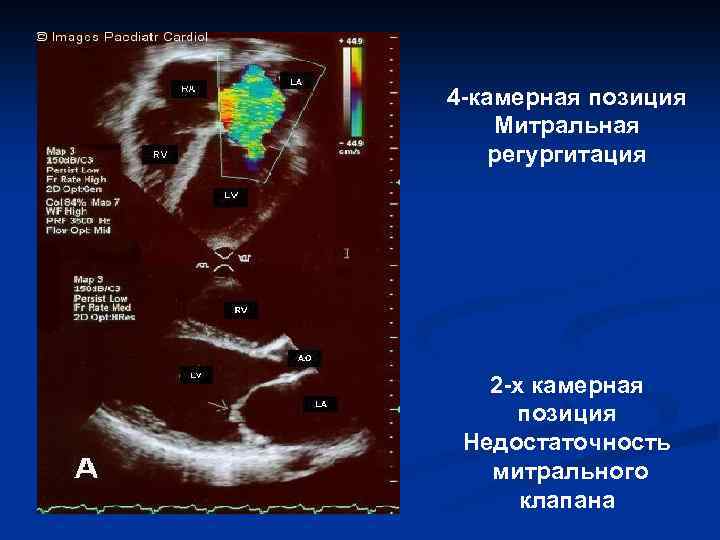
4 -камерная позиция Митральная регургитация 2 -х камерная позиция Недостаточность митрального клапана
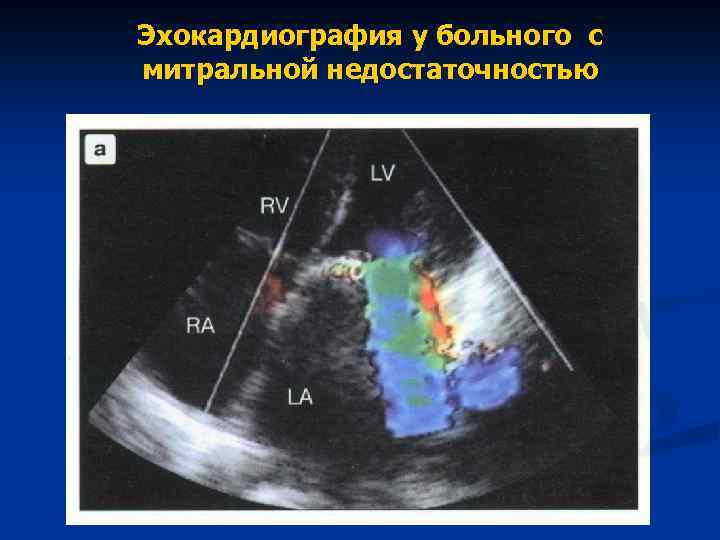
Эхокардиография у больного с митральной недостаточностью
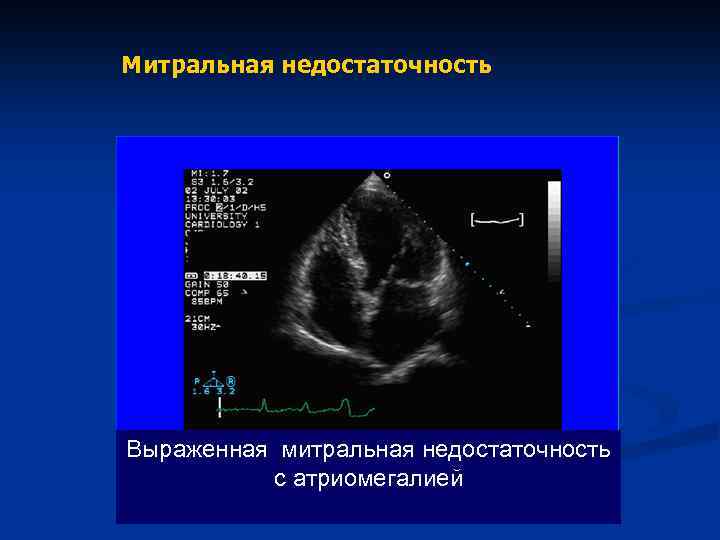
Митральная недостаточность Выраженная митральная недостаточность с атриомегалией

Резюме • Течение зависит от причины болезни, тяжести и остроты развития МR, состояния миокарда, возраста • Период от перенесенной ОРЛ до появления первых симптомов обычно превышает 20 лет. • При МН из-за разрыва хорд, дисфункции папиллярных мышц симптомы появляются рано и прогрессируют, особенно на фоне ИБС и АГ • Одышка не тяжелая и не достигает степени удушья, как при МС • ФП из-за «гигантского» ЛП при тяжелой МR возникает раньше (35 лет) чем при МС • Переход на ФП переносится легче из-за отсутствия митральной обструкции

При бессимптомной МН и медикаментозной терапии - наблюдение ЗА 5 лет: КАРДИАЛЬНАЯ СМЕРТЬ-22 %, СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ-14% НОВЫЕ СЛУЧАИ фп 33%
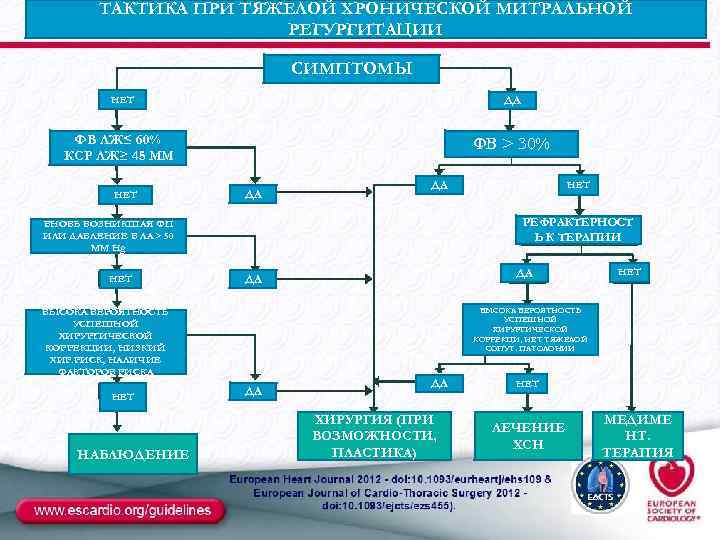
ТАКТИКА ПРИ ТЯЖЕЛОЙ ХРОНИЧЕСКОЙ МИТРАЛЬНОЙ РЕГУРГИТАЦИИ СИМПТОМЫ ДА НЕТ ФВ ЛЖ≤ 60% КСР ЛЖ≥ 45 ММ НЕТ ФВ > 30% ДА ДА РЕФРАКТЕРНОСТ Ь К ТЕРАПИИ ВНОВЬ ВОЗНИКШАЯ ФП ИЛИ ДАВЛЕНИЕ В ЛА > 50 ММ Hg НЕТ НАБЛЮДЕНИЕ ДА ДА НЕТ ВЫСОКА ВЕРОЯТНОСТЬ УСПЕШНОЙ ХИРУРГИЧЕСКОЙ КОРРЕКЦИ, НЕТ ТЯЖЕЛОЙ СОПУТ. ПАТОЛОНИИ ВЫСОКА ВЕРОЯТНОСТЬ УСПЕШНОЙ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ, НИЗКИЙ ХИР. РИСК, НАЛИЧИЕ ФАКТОРОВ РИСКА НЕТ ДА ДА ХИРУРГИЯ (ПРИ ВОЗМОЖНОСТИ, ПЛАСТИКА) НЕТ ЛЕЧЕНИЕ ХСН МЕДИМЕ НТ. ТЕРАПИЯ

Показания к коронарографии Перед операцией на клапанах у больных с выраженными КПС и любым из следующего: IС -доказанная ИБС, - подозрение на миокардиальную ишемию • , - систолическая дисфункция ЛЖ, - у мужчин старше 40 лет и женщин в постменопаузе, - ≥ 1 фактора риска сердечно-сосудистых заболеваний -при подозрении на ИБС в качестве причины тяжёлой МР (ишемическая МР) IС • Боль в груди, патологические неинвазивные тесты

Консервативная терапия • МН легкой степени не требует лечения • МН умеренной или тяжелой степени осторожно!: - ИАПФ (↓величина постнагрузки →облегчается выброс крови в аорту и ↓ объем регургитации МR) При левожелудочковой недостаточности: - мочегонные гипотиазид 50 -100 мг, фуросемид 40 -60 мг, торасемид 5 -10 мг (длительность и равномерность эффекта в течение суток, метаболическая нейтральность) нитраты (помнить о возможном снижении СВ) сердечные гликозиды при ФВ ≤ 30%

При правожелудочковой недостаточности: - мочегонные препараты и антагонисты альдостерона; - при возникновении ФП дигоксин и ßадреноблокаторы (контроль чсс до 80 уд‘- укорочение систолы ↧ объема регургитации ), непрямые антикоагулянты с МНО 2, 0 -3, 0 2, 0 -3, + после операции на клапане

При наличии АГ, ХСН - комплексное назначение - диуретиков, ИАПФ, бета-адреноблокаторов; Диуретики назначают ежедневно в минимальных дозах, с необходимым положительным диурезом (+200 мл); подбор с малых доз, например фуросемид с 20— 40 мг в сутки → 40— 80 мг в сутки, торасемид 5 -20 мг в сутки.

Тяжелая острая митральная недостаточность Цели лечения: уменьшить степень митральной регургитации, увеличить сердечный выброс (в большой круг), уменьшить застой в легких: -Нитропруссид натрия (у больных с АГ или с N АД) -Нитропруссид натрия+добутамин (у больных с АД) Аортальная баллонная контрпульсация в период подготовки к срочной операции Лечение ИЭ (частой причины острой митральной недостаточности)
Митральные пороки.ppt