ПВБ. Пневмония. Абсцесс лёгкого. Рак лёгкого.ppt
- Количество слайдов: 126
ГБОУ ВПО КГМУ КАФЕДРА ПРОПЕДЕВТИКИ ВНУТРЕННИХ БОЛЕЗНЕЙ ЛЕКЦИЯ: ПНЕВМОНИЯ, АБСЦЕСС ЛЕГКОГО, РАК ЛЁГКОГО Доцент, к. м. н. , О. В. Мансимова Курск-2013

ПЛАН 1. Определение пневмонии 2. Этиология, патогенез, классификация пневмоний 3. Клинические проявления плевропневмонии, бронхопневмонии 4. Лабораторно-инструментальные методы обсследования 5. Лечение

ПЛАН 1. Определение абсцесса легкого 2. Этиология, патогенез, классификация абсцесса легкого 3. Клинические проявления абсцесса легкого 4. Лабораторно-инструментальные методы обсследования 5. Лечение абсцесса легкого

ПЛАН 1. Определение, эпидемиология, этиология рака легкого. 2. Классификация рака легкого 3. Клинические проявления рака легкого 4. Принципы лечения и профилактики рака легкого

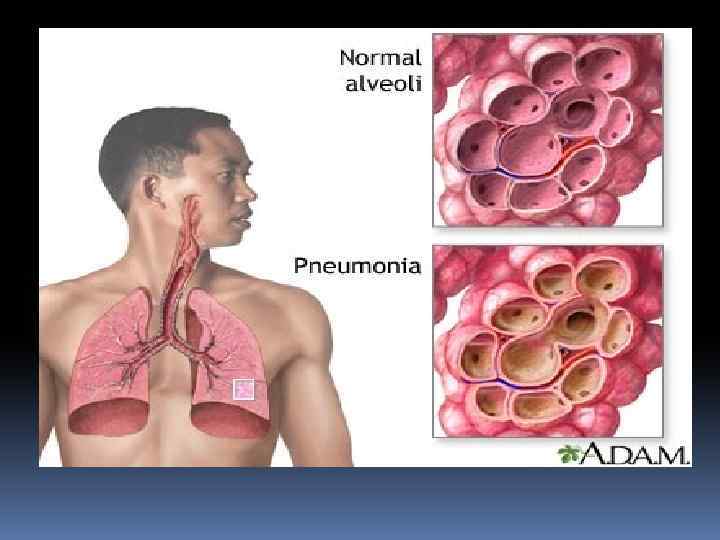
ПНЕВМОНИЯ острое инфекционно-воспалительное заболевание легких с вовлечением всех структурных элементов лёгочной ткани с обязательным поражением альвеол и развитием в них воспалительной экссудации. определение, 2013 г.
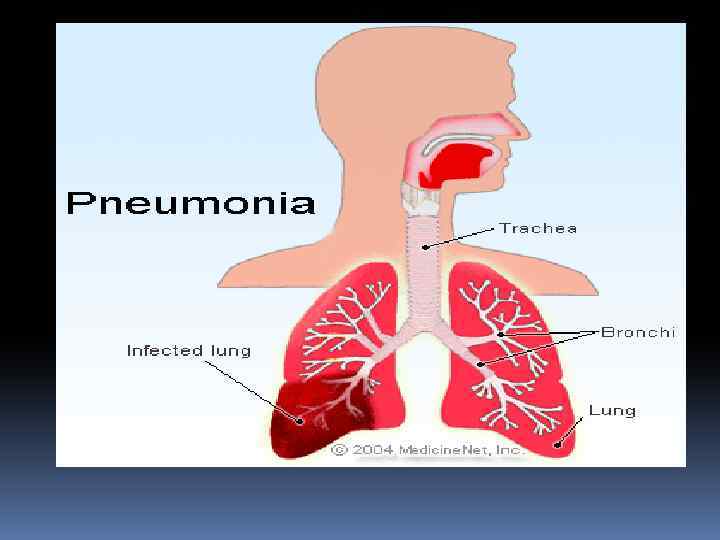

Эпидемиология Заболеваемость пневмонией составляет 10 -14 случаев на 1000 населения, в возрастной группе старше 50 лет увеличивается до 17 -20 случаев на 1000 населения. Пневмония занимает 4 место среди причин смертности. Летальность от пневмоний составляет 9%.

ЭТИОЛОГИЯ Острые пневмонии вызываются: 1) бактериями 2)вируса ми; 3)грибам и; 4)простей шими; 5)риккетс иями.

ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ Внебольничной называется пневмония, возникшая во внебольничных, бытовых условиях. Streptococcus pneumoniaeграмположительные диплококки. Является возбудителем пневмонии у 70 -90% больных. Пневмококк присутствует среди компонентов нормальной микрофлоры зева и полости рта. Около 25% населения являются носителями пневмококка.

ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ Haemophilus influezae- грамотрицательная палочка. Является причиной развития пневмоний в 7 -16 % случаев. Пневмония, вызванная гемофильной палочкой, чаще наблюдается у курильщиков и у больных хрон. обструктивным бронхитом. Гемофильная палочка обладает свойством адгезии к поверхности бронхиального и альвеолярного эпителия, особенно поврежденного.

ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ Mycoplasma pneumoniae- вызывает пневмонию у 20 -30% лиц моложе 35 лет, у 19% лиц старшего возраста. Микоплазма является внутриклеточным организмом, она лишена внешней мембраны, что обуславливает её высокую природную устойчивочть. Chlamydia pneumoniae- грамотрицательный микроорганизм, внутриклеточный. Вызывает около 10% всех пневмоний.

ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ Legionella pneumophila- грамотрицательная бактерия, внутриклеточная, вызывает пневмонию в 2 -10 % случаев. Moraxella catarralis- грамотрицательная коккабацилла, является возбудителем пневмонии в 1 -2% случаев. Klebsiella pneumoniae (палочка Фриндлендера)- грамотрицательная бацилла, вызывает развитие пневмоний у 3 -8% больных, чаще у лиц, страдающих тяжёлыми сопутствующими заболеваниями

ЭТИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ Escherichia coli- грамотрицательная бактерия, редко является возбудителем пневмонии, чаще у лиц, страдающих сахарным диабетом, почечной недостаточностью, застойной сердечной недостаточностью. Staphylococcus aureus- грамположительный кокк, вызывает развитие пневмонии в 5% случаев, преимущественно у лиц пожилого возраста, наркоманов, у пациентов, находящихся на гемодиализе. Streptococcus haemoliticus- грамположительный кокк, развитие пневмонии вызывает у 1 -4% больных.

ЭТИОЛОГИЯ ГОСПИТАЛЬНЫХ ПНЕВМОНИЙ Госпитальная пневмония- это пневмонии, развивающиеся через 48 -72 часа после госпитализации при исключении инфекций, которые находились в инкубационном периоде на момент поступления больного в стационар. Вероятность развития госпитальных пневмоний возрастает при длительном пребывании пациента в стационаре, при наличии сопутствующих заболеваний, особенно органов дыхания. Этиологию и характер госпитальных пневмоний определяет специфика лечебного учреждения.

Этиология госпитальных пневмоний. Наиболее частыми возбудителями госпитальных пневмоний являются: -грамположительная флора –staphylococcus aureus (10 -15%); -грамотрицательная флора- синегнойная палочка (10 -20%), клебсиела (8 -15%), энтеробактер (5 -10%), кишечная палочка (48%), протей (2 -5%), Serratia (3 -6%); -анаэробная флора- грамположительная (Peptostreptococcus и др. ), грамотрицательная (Bacteroides и др. )

Этиология пневмоний при тяжёлых иммунодефицитных состояниях. У больных, страдающих тяжёлыми иммунодефицитными состояниями (врожденный иммунодефицит, ВИЧинфекция, ятрогенная иммуносупрессия), частыми возбудителями пневмоний являются пневмоцисты, патогенные грибы, цитомегаловирусы.

Этиология пневмоний на фоне нейтропении Золотистый стафилококк Кишечная палочка Синегнойная палочка этиология, 2013 г.

ЭТИОЛОГИЯ › Пневмонию могут вызывать вирусы гриппа, парагриппа, аденовирусы, респираторно-сицитиальныевирусы и риновирусы, некоторые энтеровирусы (Коксаки, ЕСНО) и др.

ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К РАЗВИТИЮ ПНЕВМОНИЙ Курение Употребление алкоголя Сердечная недостаточность, застой крови в малом круге кровообращения Хронические обструктивные заболевания бронхов Воздействие на дыхательную систему агрессивных экологических и профессионально-производственных факторов Хроническая носоглоточная инфекция и заболевания придаточных пазух носа

ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К РАЗВИТИЮ ПНЕВМОНИЙ Врожденные дефекты бронхопульмональной системы Иммунодепрессивные состояния и лечение иммунодепрессантами Тяжелые истощающие заболевания Оперативные вмешательства Длительный постельный режим Пожилой и старческий возраст

ПАТОГЕНЕЗ 1 этап – бактериальной агрессии (проникновение, адгезия, пенетрация, колонизация) 2 этап – клинической стабилизации (развитие воспаления, нарушение микроциркуляции, перекисного окисления липидов) 3 этап – морфологического восстановления (рассасывание инфильтрата) 4 этап – функциональное восстановление

ПАТОГЕНЕЗ В патогенезе пневмонии выделяют несколько патогенетических звеньев: 1. Проникновение возбудителя пневмонии в легочную ткань. Пути проникновения инфекции: - бронхогенный (самый распространенный); - гематогенный; - непосредственное распространение микроорганизмов из соседних пораженных органов; - лимфогенный (очень редко). этиология, 2013.

ПУТИ ПРОНИКНОВЕНИЯ ВОЗБУДИТЕЛЯ Необходимы врожденные или приобретенные дефекты бронхов, чтобы произошло внедрение микроорганизмов в легочную ткань. У 70 % здоровых людей в ночное время происходит микроаспирация секрета ротоглотки, что является физиологическим процессом. При нормальном функционировании механизмов «самоочищения» трахеи и бронхов аспирированный инфицированный секрет удаляется и не вызывает развития пневмонии. При нарушении механизмов очищения развивается пневмония.

ПУТИ ПРОНИКНОВЕНИЯ ВОЗБУДИТЕЛЯ Гематогенный путь проникновения встречается при сепсисе, эндокардите трикуспидального клапана, септическом тромбофлебите тазовых вен, общеинфекционых заболеваниях. Непосредственное попадание микроорганизмов из соседних органовнапример, абсцесс печени.
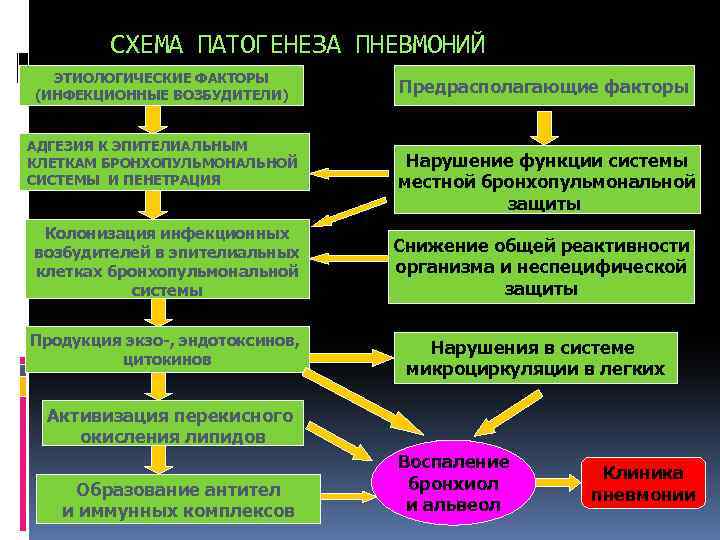
СХЕМА ПАТОГЕНЕЗА ПНЕВМОНИЙ ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ (ИНФЕКЦИОННЫЕ ВОЗБУДИТЕЛИ) АДГЕЗИЯ К ЭПИТЕЛИАЛЬНЫМ КЛЕТКАМ БРОНХОПУЛЬМОНАЛЬНОЙ СИСТЕМЫ И ПЕНЕТРАЦИЯ Колонизация инфекционных возбудителей в эпителиальных клетках бронхопульмональной системы Продукция экзо-, эндотоксинов, цитокинов Предрасполагающие факторы Нарушение функции системы местной бронхопульмональной защиты Снижение общей реактивности организма и неспецифической защиты Нарушения в системе микроциркуляции в легких Активизация перекисного окисления липидов Образование антител и иммунных комплексов Воспаление бронхиол и альвеол Клиника пневмонии

ХАРАКТЕР ВОСПАЛЕНИЯ Характер распространения воспалительного процесса зависит от особенностей жизнедеятельности микроорганизма-возбудителя пневмонии. Например, при пневмококковой пневмонии воспалительный очаг распространяется по легочной ткани в виде «масляного» пятна через межальвеолярные поры Крона. Воспалительный очаг окружен зоной микробного отека, в котором располагается пневмококк. Пневмококк, клебсиела, кишечная палочка, гемофильная палочка выделяют вещества, резко усиливающие сосудистую проницаемость. Стрептококки, стафилококки, синегнойная палочка выделяют экзотоксины,

Классификация острой пневмонии Международная статистическая классификация болезней. В Международной статистической классификации болезней, десятый пересмотр, 1992 (МКБ-10) болезни органов дыхания занимают класс Х. Для практикующих врачей имеет значение клиническая классификация острой пневмонии. Наибольшее распространение получила классификация В. П. Сильвестрова (1987).

Классификация острой пневмонии В. П. Сильвестров (1987) I. По этиологии II. По клинико-фармакологическим признакам: 1. Паренхиматозная а) долевая (крупозная) б) очаговая (бронхопневмония) 2. Интерстициальная III. По локализации и протяженности: 1. Односторонняя (лево-, правосторонняя) а) тотальная б) долевая в) сегментарная г) субдольковая д) центральная (“прикорневая”) 2. Двусторонняя (с указанием протяженности) классификация, 2013 г.

Классификация острой пневмонии IV. По тяжести: 1. Тяжелая 2. Средней тяжести 3. Легкое или абортивное течение V. По течению: 1. Острая 2. Затяжная VI. По наличию функциональных нарушений внешнего дыхания и кровообращения: 1. Без функциональных нарушений 2. С функциональными нарушениями (их характеристика, выраженность) VII. По наличию осложнений: 1. Неосложненная 2. Осложненная (указать осложнения) классификация, 2013 г.

Классификация острой пневмонии Затяжная пневмония- это пневмония, при которой разрешение остро начавшегося воспалительного процесса в легком происходит не в обычные сроки, а совершается медленно, в течение 4 недель и более. Классификация О. В. Коровиной близка данной классификации, с дополнением ее понятиями первичной и вторичной пневмоний.

Первичной считается пневмония, возникшая у пациента, который прежде был здоров, у него не было заболеваний органов дыхания и патологии других органов и систем, способствующей развитию пневмонии Классификация, 2013 г.

Вторичная пневмония - это пневмония, развивающаяся на фоне хронических заболеваний бронхопульмональной системы (хронический бронхит, пневмосклероз различного генеза и др. ) и патологии других органов и систем, предрасполагающих к развитию пневмонии. Классификация, 2013 г.

Современная классификация (Российский конгресс пульмонологов, 1995 г I. Этиологические группы пневмоний II. Варианты пневмония в зависимости от эпидемических условий возникновения. 1. Внегоспитальная (внебольничная, домашняя, амбулаторная) пневмония 2. Госпитальная (нозокомиальная, внутрибольничная) пневмония. 3. Аспирационные пневмонии 4. Пневмония у больных с иммунодефицитными состояниями (врожденный иммунодефицит, ВИЧ –инфекция, ятрогения) III. Локализация и протяженность пневмонии. IV. Степень тяжести пневмонии. V. Осложнения (легочные и внелегочные). VI. Фаза заболевания (разгар, разрешение, реконвалесценция, затяжное течение). классификация, 2013 г.

Осложнения К легочным осложнениям относят парапневмонический плеврит, абсцесс и гангрену легких, синдром бронхиальной обструкции, острую дыхательную недостаточность, кровохарканье, легочное кровотечение, пневмоторакс, пневмосклероз, Карнификация классификация, 2013.

Осложнения Внелегочные осложнения – это острое легочное сердце, инфекционно - токсичесий шок, неспецифический миокардит, эндокардит перикардит, менингит, менингоэнцефалит, ДВС-синдром, психозы, анемия, острый гломерулонефрит, токсический гепатит, сепсис, медиастенит, Коллапс классификация, 2013 г.

В основе клиники пневмоний лежат: Синдром уплотнения легочной ткани Синдром интоксикации Синдром острой дыхательной недостаточности клинические проявления, 2013 г.

КЛИНИЧЕСКАЯ КАРТИНА ПЕРВИЧНОЙ (крупозной) ПНЕВМОНИИ • Первичная (крупозная) пневмония характеризуется поражением доли или сегмента с обязательным вовлечением в процесс плевры (плевропневмония), резким нарушением проницаемости сосудов и высоким содержанием фибрина в экссудате. • В течении крупозной пневмонии выделяют три стадии.

КЛИНИЧЕСКАЯ КАРТИНА (крупозной) ПНЕВМОНИИ ПЕРВИЧНОЙ Стадия начала болезни. (от 12 часов до 3 суток). Заболевание начинается остро, внезапно появляется интенсивная боль в грудной клетке, усиливающаяся при дыхании и кашле. Боль обусловлена вовлечением в процесс плевры и нижних межреберных нервов. Наблюдается озноб и повышение температуры тела до 39 -40 С. Температурная кривая носит характер постоянной с небольшими колебаниями утром и вечером. Длительность повышения температуры тела зависит от обширности и выраженности воспаления, возраста пациента, сопутствующих заболеваний. Синдром интоксикации проявляется общей слабостью, снижением работоспособности, потливостью (преимущественно в ночное время), снижением или отсутствием аппетита, миалгиями, артралгиями, головной болью, при тяжелом течении - спутанностью сознания, бредом.

КЛИНИЧЕСКАЯ КАРТИНА (крупозной) ПНЕВМОНИИ ПЕРВИЧНОЙ Больные предъявляют жалобы на сухой кашель или просто частое покашливание в первые дни заболевания, на 2 -е сутки кашель усиливается, появляется трудноотделяемая «ржавая» мокрота, приобретающая такую окраску в связи с появлением в ней большого количества эритроцитов. Дыхание становится поверхностным, его частота достигает 3040 в минуту.

КЛИНИЧЕСКАЯ КАРТИНА (крупозной) ПНЕВМОНИИ ПЕРВИЧНОЙ При общем осмотре лицо пневмоника - бледное с румянцем на пораженной стороне, при тяжелом течении- диффузный цианоз; крылья носа участвуют в акте дыхания, появляется herpis labialis, nasalis. Осмотр дыхательной системы: пораженная сторона отстает в акте дыхания, дыхание поверхностное, одышка.

КЛИНИЧЕСКАЯ КАРТИНА (крупозной) ПНЕВМОНИИ ПЕРВИЧНОЙ При пальпации: голосовое дрожание усилено. При перкуссии: над пораженным участком определяется притуплено-тимпанический перкуторный звук. При аускультации над воспалением выслушивается ослабленное везикулярное дыхание, начальная крепитация (crepitatio indux), шум трения плевры. Начальная крепитация негромкая, выслушивается на ограниченном участке.

КЛИНИЧЕСКАЯ КАРТИНА (крупозной) ПНЕВМОНИИ ПЕРВИЧНОЙ Стадия разгара болезни. Формируется уплотнение легочной ткани, исчезает воздух в альвеолах. Стадия соответствует патологоанатомической стадии опеченения (1 -3 сут стадия красного опечениния, помимо фибрина в экссудате много эритроцитов; 2 -6 сут стадия серого опеченения- распад эритроцитов и выход в альвеолы большого количества лейкоцитов).

КЛИНИЧЕСКАЯ КАРТИНА (крупозной) ПНЕВМОНИИ ПЕРВИЧНОЙ При пальпации резко усиленное голосовое дрожание. При перкуссии на стороне поражения соответственно локализации воспалительного очага определяется притупление (укорочение) перкуторного звука. При топографической перкуссии ограничение подвижности нижнего края легкого. При аускультации выслушивается инфильтративное бронхиальное дыхание , исчезает крепитация. Бронхофония усилена.

КЛИНИЧЕСКАЯ КАРТИНА (крупозной) ПНЕВМОНИИ ПЕРВИЧНОЙ Стадия разрешения. Восстанавливается нормальная структура легочной ткани. При пальпации голосовое дрожание усилено незначительно. При перкуссии над очагом поражения определяется притуплено-тимпанический звук. При аускультации выслушивается ослабленное везикулярное дыхание, крепитация разрешения (crepitacio redux), громкая, звучная. При отхождении большого количества мокроты выслушиваются звучные влажные хрипы. Бронхопневмония усилена незначительно.

КЛИНИЧЕСКАЯ КАРТИНА БРОНХОПНЕВМОНИИ • Очаговая пневмония развивается при переходе воспалительного процесса с бронхов на легочную ткань. Очаг воспаления ограничивается одной или несколькими дольками (дольковая, лобулярная, катаральная) • Пневмония развивается постепенно, на фоне острых респираторных инфекций или трахеобронхита.

КЛИНИЧЕСКАЯ КАРТИНА БРОНХОПНЕВМОНИИ Основной симптом заболевания –кашель со слизисто-гнойной мокротой. Больные жалуются на субфебрильную или умерено высокую лихорадку. Лихорадочный период длится 2 -3 дня. Боли в грудной клетке при дыхании и кашле бывает редко (при близком расположении очага воспаления к плевре), менее интенсивна и может отсутствовать. Одышка не характерна, может быть в пределах 21 -30 дыханий в минуту, например при тяжелой пневмонии, у пожилых людей.

КЛИНИЧЕСКАЯ КАРТИНА БРОНХОПНЕВМОНИИ При наличии крупного пневмонического очага, расположенного на поверхности выявляются следующие физикальные данные: При пальпации усиление голосового дрожания. При перкуссии притупление перкуторного звука. При аускультации выслушивается бронховезикулярное дыхание, влажные мелко и среднепузырчатые хрипы на определённом участке. Бронхофония усилена. При глубоком расположении воспалительного очага и его небольших размеров объективные данные не отличаются от таковых при бронхите.

Признаки Начало заболевания Синдром интоксикации (общая слабость, потливость, головная боль, анорексия, миалгии) Долевая пневмония Острое, внезапное, с высокой температурой тела, ознобом, болями в грудной клетке Выражен значительно Очаговая пневмония Постепенное, как правило, после или на фоне респираторной вирусной инфекции Слабо выражен Кашель Болезненный, вначале сухой, затем с отделением “ржавой” мокроты Боли в грудной клетке Характерны. Достаточно интенсивные, связаны с дыханием, кашлем Малохарактерны и неинтенсивны Очень характерно Малохарактерно (в связи с небольшим очагом воспалительной инфильтрации) Появление бронхофонии и усиление голосового дрожания Как правило безболезненный с отделением слизистогнойной мокроты

Признаки Долевая пневмония Очаговая пневмония Аускультативная картина Крепитация в начале На ограниченном участке воспалительного определяется процесса и в фазе крепитация, ослабление разрешения, везикулярного бронхиальное дыхание в дыхания, фазе разгара выслушиваются заболевания, нередко мелкопузырчатые шум трения плевры (при хрипы (как проявление вовлечении в процесс сопутствующего плевры) очагового бронхита) Одышка и цианоз Характерны Мало выражены или отсутствуют Выражены четко Менее выражены Лабораторные признаки воспаления Рентгенологические проявления Интенсивное гомогенное Пятнистое очаговое затемнение доли легкого затемнение различной интенсивности (в области одного или нескольких сегментов)

ПЛАН ОБСЛЕДОВАНИЯ И ПОЛУЧЕННЫЕ РЕЗУЛЬТАТЫ Лабораторный синдром воспаления неспецефичен, выраженность его зависит от обширности поражения легочной ткани. ОАК: при крупозной пневмонии – лейкоцитоз в пределах 15 -30, сдвиг лейкоцитарной формулы влево, токсическая зернистость нейтрофилов, лимфопения, эозинопения, ускорение СОЭ до 4050 мм/час При очаговой пневмонии- умеренный нейтрофильный лейкоцитоз (10 -15), ускорение СОЭ. У некоторых больных показатели лейкоцитов остаются нормальными. ОАМ: при крупозной пневмонии выявляются протеинурия, иногда микрогематурия. лабораторно-инструментальные исследования, 2013 г.

ПЛАН ОБСЛЕДОВАНИЯ И ПОЛУЧЕННЫЕ РЕЗУЛЬТАТЫ Биохимический анализ крови: повышение а 2 - и у-глобулинов, сиаловых кислот, серомукоида, фибрина, гаптоглобина, ЛДГ-3, появление СРП Анализ мокроты общий и посев мокроты на выявление возбудителя и на чувствительность к антибиотикам. При крупозной пневмонии много эритроцитов и фибрина –в стадию красного опеченения, лейкоцитов –в стадию серого опеченения, в стадию разрешения- детрит из разрушенных лейкоцитов и много макрофагов. При очаговой пневмонии много лейкоцитов, макрофагов, клеток цилиндрического эпителия. Спирография – нарушение вентиляции по рестриктивному типу. лабораторно-инструментальные исследования, 2013 г.

ПЛАН ОБСЛЕДОВАНИЯ РЕЗУЛЬТАТЫ И ПОЛУЧЕННЫЕ 6. Рентгенологическое исследование. Рентгеноскопия и рентгенография легких являются важнейшими методами диагностики пневмонии. При необходимости томография. В начальной стадии отмечается усиление легочного рисунка, некоторое снижение прозрачности лёгочной ткани в пораженных сегментах. В стадию уплотнения - интенсивное затемнение участков легкого, охваченного воспалением.

ПЛАН ОБСЛЕДОВАНИЯ И ПОЛУЧЕННЫЕ РЕЗУЛЬТАТЫ При крупозной пневмонии участок инфильтрации захватывает целую долю или большую её часть, тень однородна, гомогенна, в центральных отдела более интенсивна. В ст. разрешения структура легочной ткани восстанавливается, однако корень легкого длительное время может быть расширен. При очаговой пневмонии воспалительная инфильтрация локализуется в виде отдельных очагов (поражение одного или нескольких сегментов).
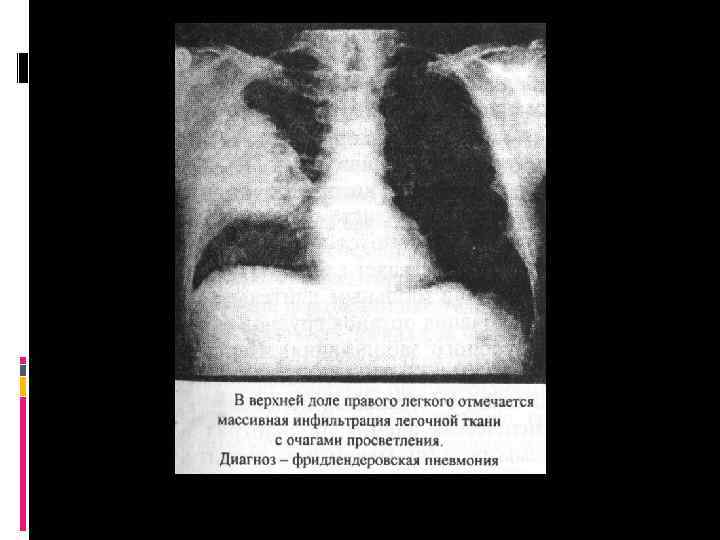
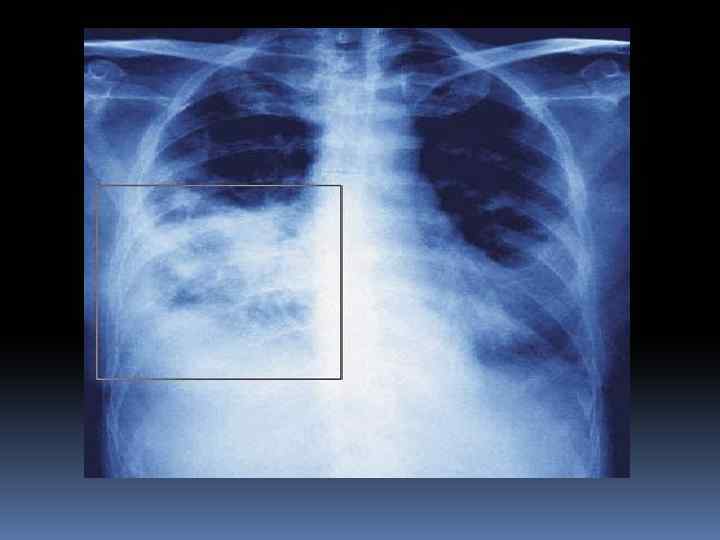

Схема лечения пневмонии. 1. Лечебный режим. 2. Рациональное лечебное питание. 3. Медикаментозная терапия - этиотропная; - патогенетическая; - симптоматическая. 4. Физиотерапевтическое лечение ЛФК, массаж, дыхательная гимнастика. 5. Реабилитация, санаторно-курортное лечение и диспансеризация. Лечение пневмоний, 2013 г

Лечебный режим ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ Крупозная пневмония Осложненные формы пневмоний При тяжелом клиническом течении пневмоний с выраженной интоксикацией Больные с тяжелой сопутствующей патологией Невозможность организации качественного амбулаторного лечения Постельный режим назначается в течение всего лихорадочного периода и интоксикации, а также до ликвидации осложнений. Через 3 дня после этого назначают полупостельный режим, а далее палатный. лечение, 2011 г.

Этиологическое лечение Антибиотикотерапия. Принципы антибактериальной терапии: - лечение назначается как можно раньше, до выявление и идентификации возбудителя; - лечение должно проводиться под клиническим и бактериологическим контролем с определением возбудителя и его чувствительности к антибиотикам; - антибактериальные средства должны назначаться в оптимальных дозах; - лечение антибиотиками длится до исчезновения интоксикации, нормализации температуры (не менее 3 -х дней стойко нормальной температуры), физикальных данных в легких, рассасывание воспалительной инфильтрации в легких по рентгенологическим данным, наличие «остаточных» явлений пневмонии не является показанием для продолжения антибактериальной терапии; лечение, 2013 г.

Этиологическое лечение при отсутствии эффекта от антибиотика в течение 2 -3 дней его меняют, при тяжелых пневмониях антибиотики комбинируют; - недопустимо бесконтрольное лечение антибиотиками; - длительность назначения одного антибиотика не более 10 -14 дней; - при длительном применении антибиотиков в организме может развиваться дефицит витаминов группы В в результате нарушения его синтеза в кишечнике, что требует коррекцию витаминного дисбаланса, необходимо также диагностировать вовремя кандидоз; - в ходе лечения целесообразно контролировать показатели иммунного статуса; - ступенчатая терапия-2 -3 дня-инъекции; далее –таблетированые антибиотики. лечение, 2013 г.

Патогенетическая терапия: 1. Восстановление дренажной функции бронхов: а) отхаркивающие (травяные, ферменты, солевые отхарк. ); 2. Нормализация тонуса бронхиальной мускулатуры. а) бронходилататоры (эуфиллин, теопэк) б) стимуляторы b 2 -адренорецепторов (беротек, сальбутамол, алупент) 3. Иммуномодуляторы (дибазол, метилурацил, нуклеотит Na, в тяжелых случаях-Т-активин; тимолин, задитен); 4. Антиоксидантная терапия (вит. Е, аевит, эссенциале). лечение, 2013 г.

Патогенетическая терапия: 5. Борьба с интоксикацией (гемодез, 5% раствор глюкозы, при токсической энцефалопатии- пирацетам) 3. Симптоматическая: Противокашлевые препараты ( в первые дни заболевания, когда кашель болезненный, сухой)- либексин (ненарк. ), кодеин, кодтерпин (нарк. ). Жаропонижающие и болеутоляющие, противовоспалительные. Назначаются для уменьшения воспалительного отека, улучшение микциркуляции. (ацетилсалициловая кислота, парацетамол, вольтарен, анальгин) Сердечно-сосудистые-(коллапс-женьшень, сапарал, пантокрил; гепарин (разжижает мокроту, цементирует альв. -капиляр. мембрану, сохраняет сурфактант). Глюкокортикоиды (инф. токсич. шок, затяж. пневмония, при тяж. лекаств. ослож. ) лечение, 2013 г.

Реабилитация Рассасывающая терапия, начиная с 1 -го дня после нормализации t. Индуктотермия, УВЧ, электрофорез, лазеротерапия, Массаж, ЛФК. лечение, 2013 г.

Абсцесс легкого – неспецифическое воспаление легочной ткани, сопровождающееся ее расплавлением в виде ограниченного очага c образованием одной или нескольких гнойно-некротических полостей. Определение абсцесса легкого, 2013 г.

Этиология Спецефических возбудителей инфекционных деструкций легких не существует. Неспорообразующие облигатно анаэробные микроорганизмы: бактероиды (B. fragilis, B. melaninogenicus); фузобактерии (F. nucleatum, F. necropharum); анаэробные кокки (Peptococcus, Peptostreptococcus) – 60 -65% Золотистый стафилококк, стрептококк, клебсиелла, протей, синегнойная палочка, энтеробактерии – 30 -40% Небактериальные патогены (грибы, простейшие) этиология абсцесса, 2013 г. .

ЭТИОЛОГИЯ АБСЦЕССА 1. Контактное распространение инфекции при эмпиеме плевры 2. Поддиафрагмальном абсцесс 3. Аспирационная пневмонии 4. Гнойные пневмонии с деструкцией лёгкого, вызванные Staphylococcus или Streptococcus pyogenes 5. Инфаркт лёгкого

ЭТИОЛОГИЯ АБСЦЕССА 6. Септикопиемия 7. Септические эмболы, попадающие гематогенным путём из очагов остеомиелита, отита, простатита 8. Лимфогенное инфицирование при фурункулах верхней губы, флегмонах дна полости рта 9. Распад раковой опухоли в лёгком.

ФАКТОРЫ РИСКА 1. Алкоголизм 2. Употребление наркотиков 3. Эпилепсия 4. Лёгочные новообразования 5. Иммунодефицитные состояния 6. Сахарный диабет 7. Инородные тела дыхательных путей 8. Желудочно-пищеводный рефлюкс 9. Синусит 10. Операции на желудке и пищеводе.

ПАТОГЕНЕЗ Пути проникновения инфекции: 1. Бронхогенный путь. 2. Лимфогенный путь. 3. Путём распространения с соседних органов и тканей.

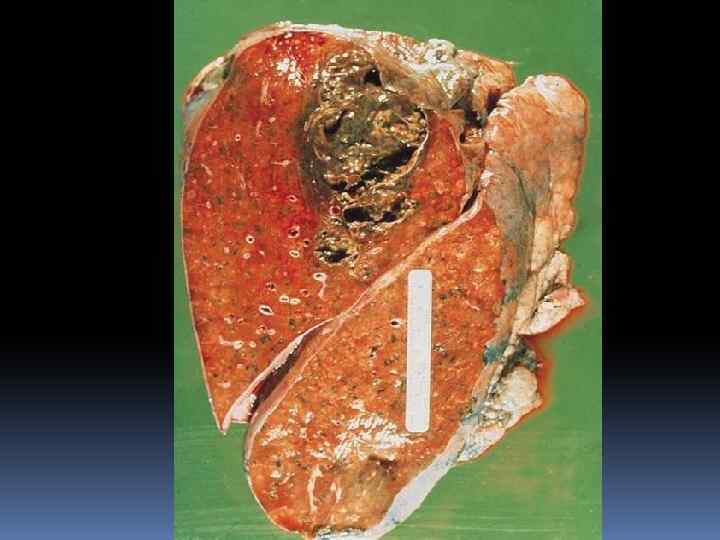
Патоморфология 1. Развитие в центральных отделах поражённого участка гнойного, гангренозного и некротического процессов. 2. Отграничение от окружающей лёгочной ткани с формированием гнойной полости. 3. Стенка абсцесса — клеточные элементы воспаления, фиброзная и грануляционная ткань с хорошей васкуляризацией.

ПАТОГЕНЕЗ 4. Через 2 -3 недели наступает прорыв гнойного очага в бронх. 5. В случае хорошего дренажа, полость спадается и образуется участок пневмосклероза.

Патоморфология Острый абсцесс с перифокальной воспалительной инфильтрацией лёгочной ткани может перейти в хроническую форму с образованием плотной пиогенной оболочки (формирование капсулы абсцесса). Переход в хроническую форму наблюдается у 10 -15% больных. О хронизации процесса говорят не ранее 2 месяцев от начала заболевания.

Классификация Н. В. Путов, 1998 I. Этиология (в зависимости от вида инфекционного возбудителя) 1. Аэробная и/или условно-патогенная флора. 2. Облигатно анаэробная флора. 3. Смешанная аэробно-анаэробная флора 4. Небактериальные возбудители (грибы, простейшие). II. Патогенез (механизм инфицирования). 1. Бронхогенные, в том числе аспирационные, постпневмонические, обтурационные. 2. Гематогенные, в том числе эмболические. 3. Травматические 4. Связанные с непосредственным переходом нагноения с соседних органов и тканей. III. Клинико-морфологическая форма. 1. Абсцессы гнойные. 2. Абсцессы гангренозные. 3. Гангрена легкого. IV. Расположение в пределах легкого. 1. Периферичекие. 2. Центральные. V. Распространенность патологического процесса. 1. Единичные. 2. Множественные. 3. Односторонние. 4. Двусторонние классификация, 2013 г.

VI. Тяжесть течения. 1. Легкое течение 2. Течение средней тяжести 3. Тяжелое течение 4. Крайне тяжелое течение VII. Наличие или отсутсвие осложнений. 1. Неосложненные 2. Осложненные: - пиопневмоторакс, эмпиема плевры; - легочное кровотечение; - бактериемический шок; - острый респираторный дистресс-синдром взрослых; - сепсис (септикопиемия); - флегмона грудной стенки; - поражение противоположной стороны при первично одностороннем процессе; - прочие осложнения. VIII. Характер течения (в зависимости от временных критериев). 1. Острые 2. С подострым течением. 3. Хронические абсцессы легких (хроническое течение гангрены невозможно). классификация, 2013 г.

КЛИНИЧЕСКАЯ КАРТИНА В клинике абсцесса выделяют 3 стадии. 1 стадия- до прорыва гноя в бронх. 2 стадия –после прорыва. 3 стадия –разрешения.

КЛИНИЧЕСКАЯ КАРТИНА АБСЦЕССА До прорыва гноя (период формирования абсцесса). Данный период характеризуется синдромом уплотнения легочной ткани, выраженным синдромом интоксикации, развитием острой дыхательной недостаточности. Больные жалуются на повышение температуры до 38 -39 С, лихорадка гектическая, озноб, проливные поты, сухой кашель, боли в груди на стороне поражения, головную болью, снижение аппетита, недомогание и т. д.

КЛИНИЧЕСКАЯ КАРТИНА АБСЦЕССА При общем осмотре: больные занимают вынужденное положение тела, на больном боку, кожные покровы бледные, иногда цианотичный румянец на стороне поражения. При осмотре дыхательной системы: выявляется отставание пораженной стороны в акте дыхания.

КЛИНИЧЕСКАЯ КАРТИНА АБСЦЕССА • При пальпации определяется болезненность межреберных промежутков (симптом Крюкова), голосовое дрожание над очагом поражения усилено. • При перкуссии: притупление перкуторного звука над участком инфильтрации. • При аускультации: ослабленное везикулярное дыхание с бронхиальным оттенком. Бронхофония усилена.

КЛИНИЧЕСКАЯ КАРТИНА АБСЦЕССА После прорыва гноя в бронх. В данной стадии формируется синдром полости в легком, уменьшается синдром интоксикации и синдром острой дыхательной недостаточности. Температура тела снижается, общее самочувствие улучшается. Кашель становится приступообразным с выделением большого количества зловонной мокроты (100 -500 мл ). Больные принимают вынужденное положение тела (дренажное) на больном боку, свесив вперед верхнюю половину туловища для лучшего отхождения мокроты.

КЛИНИЧЕСКАЯ КАРТИНА АБСЦЕССА При пальпации: голосовое дрожание усилено. При перкуссии -тимпанический звук над очагом поражения, если полость большая и расположена поверхностно, шум треснувшего горшка, если полость соединена с бронхом щелевидным отверстием. При аускультации выслушивается бронхиальное полостное дыхание, если полость более 5 -6 см, то амфорическое дыхание.

КЛИНИЧЕСКАЯ КАРТИНА АБСЦЕССА Стадия разрешения характеризуется нормализацией всех показателей.

План обследования 1. Общий анализ крови, мочи, кала. 2. ОА мокроты на атипичные клетки, эластические волокна, жирные кислоты. 3. Бактериоскопия и посев мокроты на элективные среды для выявления возбудителя. 4. БАК: общий белок, белковые фракции, сиаловые кислоты, серомукоид, фибрин, гаптоглобин, аминотрансферазы. 5. ЭКГ. 6. Рентгеноскопия и рентгенография лёгких. 7. Спирография. 8. Фибробронхоскопия. 9. УЗИ 10. Компьютерная томография, МРТ

Лабораторные данные ОАК лейкоцитоз палочкоядерный сдвиг токсическая зернистость нейтрофилов значительной увеличение СОЭ после прорыва в бронх при хорошем дренировании – постепенное уменьшение изменений при хроническом течении абсцесса – признаки анемии, увеличение СОЭ лабораторно-инструментальные методы, 2013 г.

Лабораторные данные ОАМ умеренная альбуминурия цилиндрурия микрогематурия лабораторно-инструментальные методы, 2013 г.

Лабораторные данные БАК • увеличение содержания сиаловых кислот, серомукоида, фибрина, гаптоглобина, α 2 - и γ -глобулинов • при хроническом течении абсцесса – снижение уровня альбуминов лабораторно-инструментальные методы, 2013 г.

Лабораторные данные ОА мокроты • гнойная мокрота с неприятным запахом • при стоянии разделяется на два - три слоя • при микроскопии – лейкоциты в большом количестве, эластические волокна, кристаллы гематоидина, жирных кислот лабораторно-инструментальные методы, 2013 г.

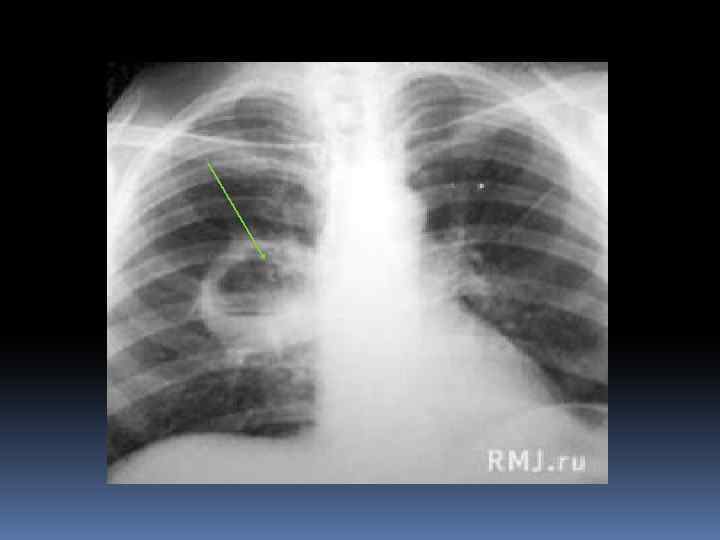
РЕНТГЕНОЛОГИЧЕСКИЕ ДАННЫЕ Рентгенологическое исследование: до прорыва абсцесса в бронх- инфильтрация лёгочной ткани. После прорыва в бронх- просветление округлой формы с горизонтальным уровнем жидкости.
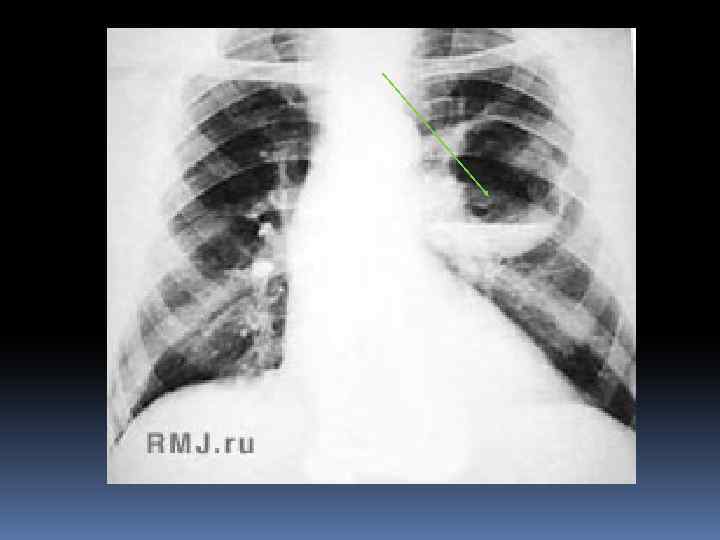
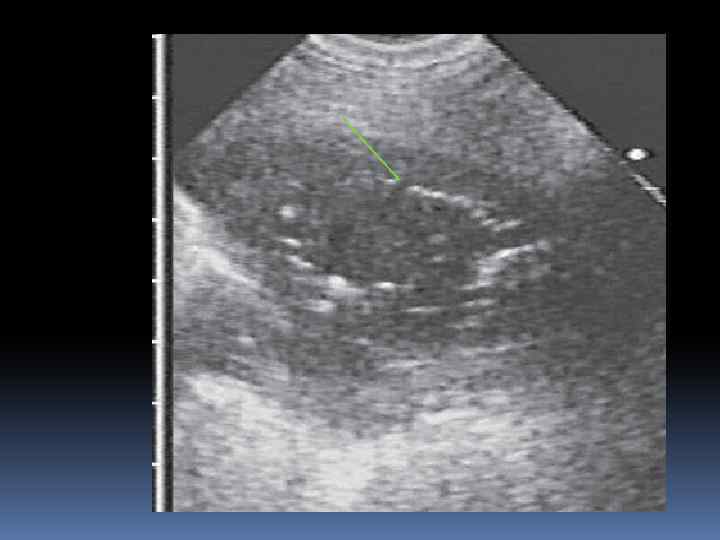

ЛЕЧЕНИЕ АБСЦЕССА ЛЕГКОГО Режим постельный. Обеспечение постурального дренажа – придание больному 2 -3 раза вдень по 10 -30 мин положения, при котором у него лучше отходит мокрота. Диета 15 или 10 (аналогична при пневмонии) Медикаментозное лечение: Терапевтическое. Хирургическое.

ЛЕЧЕНИЕ АБСЦЕССА ЛЕГКОГО 1. Этиологическое лечение - антибактериальная терапия Рекомендуются антибиотики широкого спектра действия: аминогликозиды, пенициллины, цефалоспорины, фторхинолоны, тетрациклины. Целесообразно эндобронхиальное введение антибиотиков в сочетании с внутримышечным или внутривенном введением. 2. Санация бронхиального дерева, выведение гнойного бронхиального содержимого и мокроты. Санацию проводят через носовой катетер ( интратрахеальные промывания) или бронхоскопом, вводя лечебные растворы антисептиков (фурацилин), муколитиков (ацетилацистеин, мукосольвин). Назначаются отхаркивающие и бронходилататоры.

ЛЕЧЕНИЕ АБСЦЕССА ЛЕГКОГО 3. ДЕЗИНТОКСИКАЦИОННАЯ ТЕРАПИЯ. Питьё до 2 -3 л. в сутки. Внутривенно капельно изотонический раствор натрия хлорида, 5% раствор глюкозы. 4. Иммуномодулируящая терапия, нормализация общей и легочной реактивности. Назначают левамизол, тималин, Т-активин. Для нормализации общей и легочной реактивности используют адаптогены (настойка женьшеня, экстракт элеутерококка, пантокрин, мумие и др. ) Необходимо обеспечить полноценное белково- витамнизирванное питание (альбумин, нативная плазма, жировые имульсии).

ЛЕЧЕНИЕ АБСЦЕССА ЛЕГКОГО 5. Санация верхних дыхательных путей. Лечение зубов, хронического тонзиллита, фарингита, заболеваний носовой полости. 6. Лечебная физкультура, массаж, дыхательная гимнастика, физиолечение (электрофорез, микроволновая терапия, индуктотермия и др. ). Санаторно- курортное лечение ( Крым в теплые и сухие месяцы). 7. Хирургическое лечение: Показанием к хирургическому вмешательству является отсутствие эффекта от консервативной терапии.

РАК ЛЕГКОГО Рак легкого (бронхогенный рак, бронхогенная карцинома) – злокачественное новообразование легкого, происходящее из эпителиальной ткани бронхов различного калибра. В зависимости от места появления подразделяется на центральный и периферический. Занимает 1 -е место среди всех злокачественных новообразований.

РАК ЛЕГКОГО Выделяют: 1. Бронхогенный рак. 2. Метастатический рак. Рак, развивающийся из покровного эпителия бронхов или из эпителия слизистых желёз стенки бронхов, называется бронхогенным. Метастаческий или вторичный рак попадание с кровью или лимфой раковых клеток из других органов.

ЭТИОЛОГИЯ РАКА ЛЕГКОГО Этиология до конца времени не изучена. К основным причинам любого рака относят канцерогены (табачный дым), ионизирующее излучение и вирусную инфекцию. Их воздействие вызывает кумулятивные изменения ДНК в выстилающей ткани бронхов лёгких (бронхиальном эпителии). Чем больше ткани повреждено, тем выше риск развития рака.

ЭТИОЛОГИЯ РАКА ЛЕГКОГО 1. Курение табака на сегодняшний день — основная причина рака лёгкого. Сигаретный дым содержит более 60 известных канцерогенов, в том числе радиоизотопы радона, нитрозамин и бензопирен. Кроме того, полагают, что никотин подавляет иммунную систему, что способствует озлокачествлению тканей. В развитых странах почти 90 % случаев смертельного рака лёгких вызваны курением. Среди курящих мужчин, пожизненный риск развития рака лёгких составляет 17, 2 %, среди курящих женщин — 11, 6 %. Этот риск значительно ниже у некурящих: 1, 3 % у мужчин и 1, 4 % у женщин.

ЭТИОЛОГИЯ РАКА ЛЕГКОГО Со стажем курения табака увеличивается вероятность развития рака лёгкого у человека. Если человек прекращает курить, эта вероятность неуклонно уменьшается, так как повреждённые лёгкие восстанавливаются и загрязняющие частицы постепенно удаляются. Кроме того, есть свидетельства, что рак лёгких у никогда не куривших имеет лучший прогноз, чем у курильщиков, и поэтому пациенты, которые курят на момент установления диагноза, имеют меньшую выживаемость, чем те, которые давно бросили курить.

ЭТИОЛОГИЯ РАКА ЛЕГКОГО 2. Радон — газ без цвета и запаха, образуемый при распаде радиоактивного радия, который в свою очередь является продуктом распада урана, обнаруживаемого в коре Земли. Радиоактивные продукты распада ионизируют генетический материал, вызывая мутации, которые иногда приводят к возникновению злокачественных опухолей. Воздействие радона — вторая причина рака лёгкого в общей популяции, после курения

ЭТИОЛОГИЯ РАКА ЛЕГКОГО 3. Асбестоз 4. Вирусы (вирус папилломы человека, обезьяний вирус 40, цитомегаловирус) Эти вирусы могут влиять на клеточный цикл и подавлять апоптоз, способствуя, неконтролируемому делению клеток. 5. Пылевые частицы Исследования Американского общества рака выявили прямую связь воздействия пылевых частиц с раком лёгких. Если концентрация пыли в воздухе увеличивается только на 1 %, риск развития рака лёгких возрастает на 14 %

ЭТИОЛОГИЯ РАКА ЛЕГКОГО Предрасполагающие факторы: - наследственность; - нарушения иммунной защиты; - хронические заболевания в бронхах и легких (хронический бронхит, бронхоэктатическая болезнь, пневмосклероз).

КЛАССИФИКАЦИЯ РАКА ЛЕГКОГО ПО СТАДИЯМ I стадия — опухоль до 3 см в наибольшем измерении, расположена в одном сегменте лёгкого или в пределах сегментарного бронха. Метастазов нет. II стадия — опухоль до 6 см в наибольшем измерении, расположена в одном сегменте лёгкого или в пределах сегментарного бронха. Наблюдаются единичные метастазы в пульмональных и бронхопульмональных лимфатических узлах.

КЛАССИФИКАЦИЯ РАКА ЛЕГКОГО ПО СТАДИЯМ III стадия — опухоль больше 6 см с переходом на соседнюю долю лёгкого или прорастанием соседнего бронха или главного бронха. Метастазы обнаруживаются в бифуркационных, трахеобронхиальных, паратрахеальных лимфатических узлах. IV стадия — опухоль выходит за пределы лёгкого с распространением на соседние органы и обширными местными и отдалёнными метастазами, присоединяется раковый плеврит.

ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ I. Плоскоклеточный (эпидермоидный) рак а) высокодифференцированный б) умеренно дифференцированный в) малодифференцированный II. Мелкоклеточный рак а) овсяноклеточный, веретёноклеточный б) плеоморфный

ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ III. Аденокарцинома а) высокодифференцированная б) умеренно-дифференцированная в) малодифференцированная г) бронхоальвеолярная IV. Крупноклеточный рак а) гигантоклеточный б) светлоклеточный V. Смешанный рак плоскоклеточный и аденокарцинома и мелкоклеточный и т. д.

МЕТАСТАЗИРОВАНИЕ Рак лёгкого метастазирует тремя путями: лимфогенным, гематогенным и имплантационным. Наиболее характерен первый путь — в расположенные рядом пульмональные, бронхопульмональные, бифуркационные, трахеобронхиальные, паратрахеальные, околопищеводные (параэзофагеальные) лимфатические узлы.

МЕТАСТАЗИРОВАНИЕ Отдалённое метастазирование возможно в печень, лимфатические узлы средостения и надключичной области. Гематогенное метастазирование присоединяется при прорастании опухолью кровеносных сосудов — в печень, лёгкие, почки, кости и надпочечники. При прорастании плевры возможен перенос опухолевых клеток по плевре.

КЛИНИЧЕСКАЯ КАРТИНА РАКА ЛЕГКОГО Клинические проявления рака лёгкого зависит от стадии развития рака, её локализации, от возникновения осложнений, распространенности и места расположения метастазов.

КЛИНИЧЕСКАЯ КАРТИНА РАКА ЛЕГКОГО • Первичные ранние симптомы (кашель, кровохарканье, одышка и боль в груди) • Вторичные, более поздние симптомы, обусловленные осложнениями при развитии опухоли (воспалительные процессы, прорастание соседних органов, метастазы) • Общие симптомы, характерные для влияния злокачественных опухолей на организм (общая слабость, утомляемость, снижение работоспособности и т. д. )

КЛИНИЧЕСКАЯ КАРТИНА РАКА ЛЕГКОГО Кашель - наиболее ранний и постоянный симптом. На ранних стадиях кашель сухой в виде приступов ночью. В дальнейшем кашель становится надсадным, мучительным, сопровождающийся приступами удушья. При сужении просвета бронха и присоединения воспаления кашель сопровождается выделением мокроты - сначала стекловидной, затем слизисто- гнойной и гнойной, чаще без запаха. При распаде опухоли в просвете бронха и изъязвления его присоединяется кровохарканье, при разрушении крупного сосуда - легочное кровотечение.

КЛИНИЧЕСКАЯ КАРТИНА РАКА ЛЕГКОГО Одышка - также раннее проявление рака лёгкого. По мере роста опухоли и развитии обтурационного ателектаза одышка появляется при незначительной физической нагрузке и в покое.

КЛИНИЧЕСКАЯ КАРТИНА РАКА ЛЕГКОГО Боль в грудной клетке более поздний симптом рака легкого. Боль по характеру ноющая, колющая, реже давящая и сжимающая. Боль усиливается при глубоком дыхании, при кашле, при наклонах в стороны. Локализация боли зависит от места расположения патологического процесса. При прорастании или метастазировании в плевру боль более обширна. При расположении опухоли в области верхушек в результате давления на плечевое сплетение возникаю сильные боли в плечевом поясе, в соответствующей половине грудной клетки и руке. При метастазировании в ребра боль ограниченная . Боль при раке легкого постоянна, не снимается анальгетиками.

КЛИНИЧЕСКАЯ КАРТИНА РАКА ЛЕГКОГО Общие жалобы: общая слабость, быстрая утомляемость, снижение или отсутствие аппетита, извращение вкуса, похудание. Лихорадка вначале заболевания появляется у 35% больных, вначале субфебрильная и непостоянная ( причина воспаление слизистой бронха). При перифокальной и гиповентиляционной пневмонии- высокая и ремитирующая, при распаде опухоли и образовании абсцесса - гектическая.

КЛИНИЧЕСКАЯ КАРТИНА РАКА ЛЕГКОГО При общем осмотре в начальной стадии объективные признаки могут отсутствовать. В поздней стадии кожные покровы бледные с желтушным оттенком, слизистые цианотичны, подкожно-жировая клетчатка развита слабо, при сдавлении верхней полой вены- отек шеи (воротник Стокса). Шейные, надключичные или подмышечные лимфатические узлы плотной консистенции, на стороне, на которой располагается пораженной раком легкое.

КЛИНИЧЕСКАЯ КАРТИНА РАКА ЛЕГКОГО При осмотре дыхательной системы: При раке верхушки легкого западение надключичной ямки. При развитии обтурационого ателектаза- уменьшение объема «больной» половины грудной клетки, отставание пораженной стороны в акте дыхания. При пальпации: Голосовое дрожание ослаблено. При перкуссии: При обтур. ателектазе- перкуторный звук тупой, при топографической перкуссии -верхние границы смещены вниз, нижние- вверх. При прикорневом расположении опухоли- притуплен- тимпанический звук.

КЛИНИЧЕСКАЯ КАРТИНА РАКА ЛЕГКОГО При аускультации: данные зависят от места локализации, величины опухоли и степени нарушении бронхиальной проходимости. При сужении просвета главного бронха дыхание стенотическое. При ателектазе, при неполном -резко ослабленное везикулярное дыхание, при полном- аускультатическая тишина. При аускультации сердца I тон ослаблен.

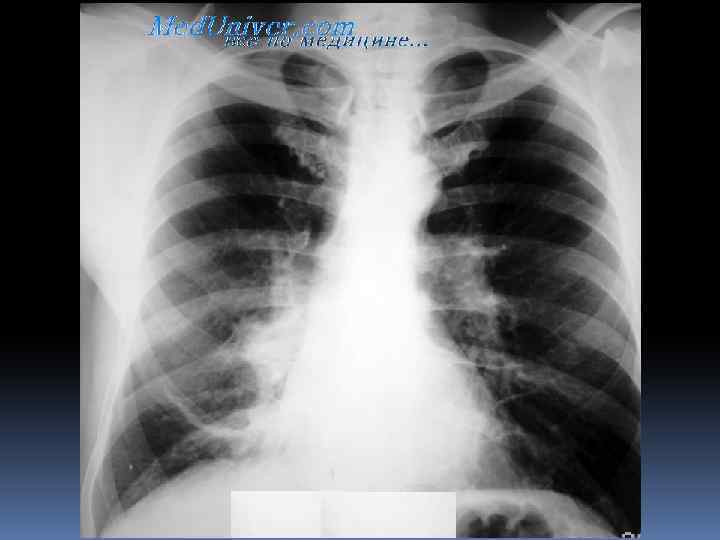
МЕТОДЫ ОБСЛЕДОВАНИЯ ОАК-ускорение СОЭ, периодический лейкоцитоз. Рентгенологический. При центральном расположении рака- расширение корня легкого, негомогенное затемнение по периферии, при ателектазе- затемнение легочной ткани, более высокое стояние диафрагмы по отношению к «здоровому» легкому. Смещение средостения в сторону «больного» легкого.

МЕТОДЫ ОБСЛЕДОВАНИЯ При периферическом раке- опухоль выявляется в виде гомогенной тени с неровными и размытыми контурами по периферии. При распаде- в центре опухоли появляется овальное просветление, нередко с уровнем жидкости. Бронхоскопия с прицельной биопсией. МРТ, компьютерная томография
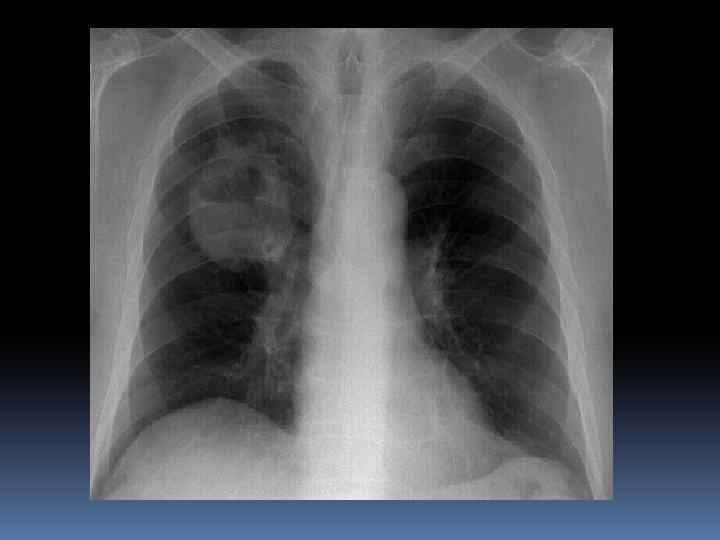
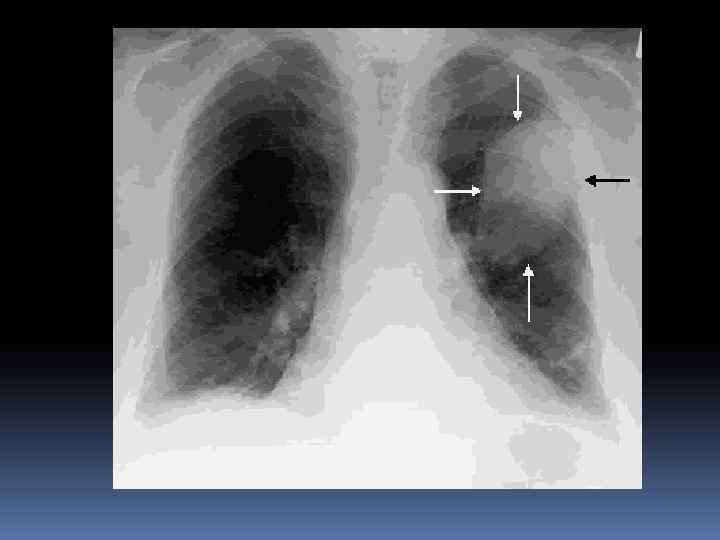

ЛЕЧЕНИЕ РАКА ЛЕГКОГО Зависит от ранней диагностики рака легкого, клеточной формы и его локализации. Основной вид лечения –хирургический, при отсутствии метастазов (лобэктомия, пульмоэктомия). Лучевая и химиотерапия по разработанным показаниям комбинируется с хирургическим лечением или применяется при неоперабельных стадиях. При осложнении рака легкого воспалительным процессом (раковая пневмония) показано назначение антибиотиков.

БЛАГОДАРЮ ЗА ВНИМАНИЕ
ПВБ. Пневмония. Абсцесс лёгкого. Рак лёгкого.ppt