2015_Osteokhondroz_pozvonochnika.ppt
- Количество слайдов: 59

ГБОУ ВПО Читинская государственная медицинская академия Рентгенодиагностика остеохондроза позвоночника. к. м. н. Кузина Татьяна Владимировна

Позвоночный столб выполняет опорно-двигательную функцию и является вместилищем спинного мозга. Позвоночник состоит из тел позвонков, дуг, отростков и межпозвонковых дисков. Выделяют 5 отделов: шейный – 7 позвонков грудной – 12 позвонков поясничный – 5 позвонков крестцовый – 5 позвонков копчиковый – 4 -5 -позвонков У взрослого позвоночный столб образует физиологические кривизны: 1) Шейный лордоз, образованный всеми шейными и верхнегрудными позвонками. Максимум выпуклости приходится на уровень С 5 -6; 2) Грудной кифоз. Максимум вогнутости находится на уровне Т 6 -7; 3) Поясничный лордоз, образующийся последними грудными и всеми поясничными позвонками. Максимум выпуклости на уровне L 4; 4) Крестцово-копчиковый кифоз. В норме крестец находится под углом 30° по отношению к фронтальной оси тела.

Переходные зоны: кранио-вертебральная шейно-грудная грудо-поясничная пояснично-крестцовая крестцово-копчиковая Эти зоны являются слабыми местами, здесь чаще бывают вывихи, травмы, аномалии развития. Межпозвонковый диск состоит из 3 -х хрящевых элементов: пульпозное (студенистое) ядро фиброзное кольцо гиалиновая замыкающая пластинка
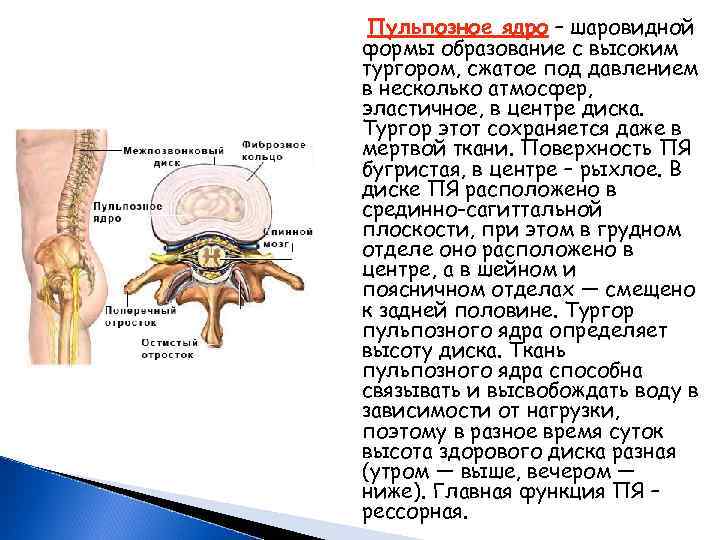
Пульпозное ядро – шаровидной формы образование с высоким тургором, сжатое под давлением в несколько атмосфер, эластичное, в центре диска. Тургор этот сохраняется даже в мертвой ткани. Поверхность ПЯ бугристая, в центре – рыхлое. В диске ПЯ расположено в срединно-сагиттальной плоскости, при этом в грудном отделе оно расположено в центре, а в шейном и поясничном отделах — смещено к задней половине. Тургор пульпозного ядра определяет высоту диска. Ткань пульпозного ядра способна связывать и высвобождать воду в зависимости от нагрузки, поэтому в разное время суток высота здорового диска разная (утром — выше, вечером — ниже). Главная функция ПЯ – рессорная.
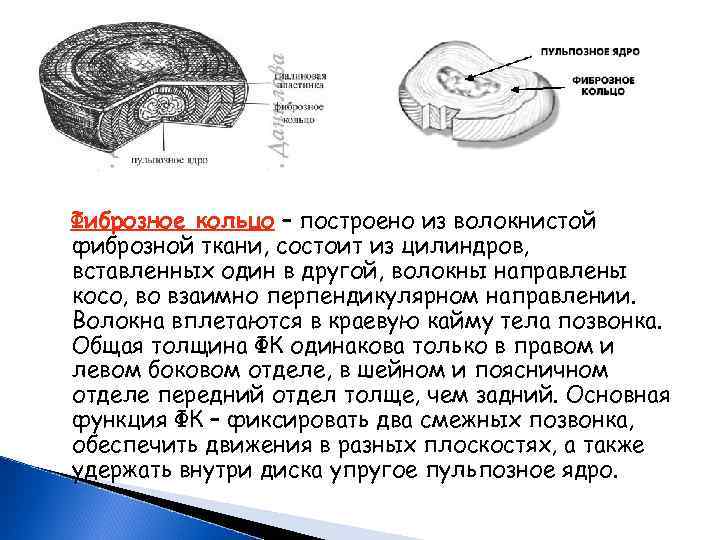
Фиброзное кольцо – построено из волокнистой фиброзной ткани, состоит из цилиндров, вставленных один в другой, волокны направлены косо, во взаимно перпендикулярном направлении. Волокна вплетаются в краевую кайму тела позвонка. Общая толщина ФК одинакова только в правом и левом боковом отделе, в шейном и поясничном отделе передний отдел толще, чем задний. Основная функция ФК – фиксировать два смежных позвонка, обеспечить движения в разных плоскостях, а также удержать внутри диска упругое пульпозное ядро.
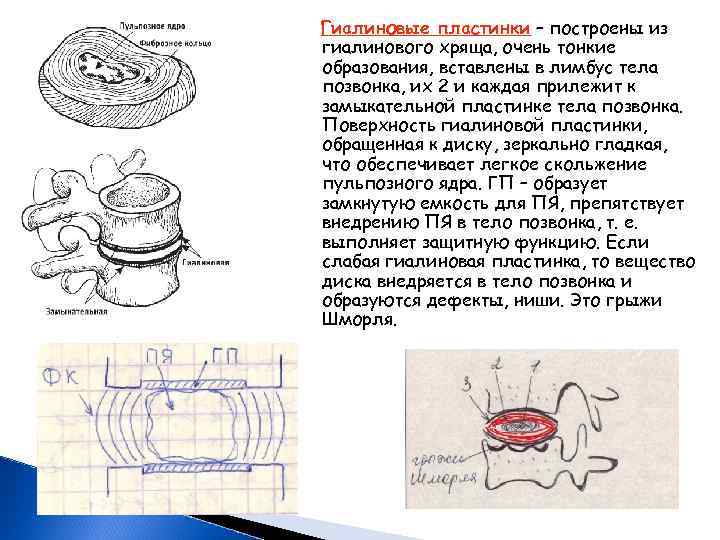
Гиалиновые пластинки – построены из гиалинового хряща, очень тонкие образования, вставлены в лимбус тела позвонка, их 2 и каждая прилежит к замыкательной пластинке тела позвонка. Поверхность гиалиновой пластинки, обращенная к диску, зеркально гладкая, что обеспечивает легкое скольжение пульпозного ядра. ГП – образует замкнутую емкость для ПЯ, препятствует внедрению ПЯ в тело позвонка, т. е. выполняет защитную функцию. Если слабая гиалиновая пластинка, то вещество диска внедряется в тело позвонка и образуются дефекты, ниши. Это грыжи Шморля.

В целом диск напоминает плоскую коробочку: дно и крышка представлены гиалиновыми пластинками, стенки — фиброзным кольцом, а внутри расположено пульпозное ядро. Это своеобразная система, находящаяся в равновесии благодаря взаимодействию осмотического и гидростатического давления. При увеличении нагрузки на диск происходит отток жидкости из него, а уменьшение нагрузки приводит к ее притоку. При любом изменении механической нагрузки на диск, происходящем при всех движениях позвоночника, он действует, как насос. Естественно, чем моложе субъект и эластичнее диск, тем крупнее ПЯ и активнее протекает этот процесс. Так, например, после ночного отдыха ПЯ приобретает максимальный размер, поэтому утром высота диска увеличивается. К вечеру, особенно при больших нагрузках, величина и упругость ПЯ, а также высота диска уменьшаются.

При всех рентгеновских исследованиях (в т. ч. КТ) структура диска в норме совершенно однородна. На МРтомограммах можно различить пульпозное ядро, что обусловлено более высокой концентрацией в нем воды по сравнению с фиброзным кольцом и гиалиновой пластинкой. На рентгенограммах в прямой проекции и томограммах во фронтальной проекции правая и левая половины диска симметричны. На рентгенограммах в боковой проекции и томограммах в сагиттальной проекции в грудном отделе позвоночника диски имеют равномерную высоту. В шейном и поясничном отделах форма диска зависит от позиции позвоночного столба: в средней позиции диск имеет форму клина, вершиной обращенного назад, при сгибании передний отдел диска укорачивается и клиновидная форма исчезает, а при разгибании клиновидная форма становится более выраженной. Для оценки формы диска следует продлить замыкающие площадки тел соседних позвонков и рассмотреть взаимное расположение этих линий. Смещений тел позвонков при функциональных пробах у взрослых не происходит.

Измерение высоты диска, как правило, производят на боковой рентгенограмме на уровне пульпозного ядра (между наиболее удаленными костными замыкающими пластинками), которому соответствует максимальное втяжение каудальной площадки вышележащего позвонка. Для оценки полученных измерений можно использовать один из следующих признаков, характерных для здорового диска: 1) высота диска нарастает в каудальном направлении, в поясничном отделе самый высокий диск — L 4 -5; 2) высота диска составляет не менее половины высоты тела вышележащего позвонка (в шейном и поясничном отделах). v

Все дегенеративно-дистрофические поражения позвоночника можно разделить на 3 группы: • Дегенеративно-дистрофические поражения межпозвонковых дисков; • Дегенеративно-дистрофические поражения связочно-суставного аппарата позвоночника; • Дегенеративно-дистрофические поражения тел позвонков. В дисках: остеохондроз, хрящевые узлы – грыжи Шморля, деформирующий спондилоз, обызвествление дисков, фиксирующий лигаментоз – болезнь Форестье.

Остеохондроз является наиболее частой и тяжелой формой дегенеративно-дистрофического поражения диска. В основе поражения диска лежит первичная дегенерация ПЯ, его высыхание, приводящее к снижению его тургора и к постепенному снижению высоты диска. Диск постепенно утрачивает свою функцию. В последствии в патологический процесс вовлекаются все элементы диска (ФК и ГП) и другие отделы данного двигательного сегмента позвоночника (тела смежных позвонков, связочный аппарат, межпозвонковые суставы). v

Термин «остеохондроз» который впервые применил G. Schmorl в 1928 году для обозначения выявленных им изменений позвоночника, свидетельствует о дистрофическом изменении кости (остео) и хряща (хондро). В развитии ОХ позвоночника большое значение придается: 1) травме позвоночника, особенно межпозвонковых дисков. Дебют поясничного остеохондроза чаще возникает после поднятия тяжести, обострение чаще после неловкого движения; 2) микротравматизация, т. е. часто и длительно повторяющиеся неинтенсивные нагрузки, которые приводят к раннему изнашиванию диска и позвоночника в целом; 3) преждевременное старение и изношенность межпозвонковых дисков; 4) зависимость от возраста: по данным Попелянского Я. Ю. (2003): в возрасте до 20 лет синдромы остеохондроза выявлены у 5, 7%, 21 – 30 лет — 17%, 31 – 40 лет – 48%, 41 – 50 лет — 71%, 51 – 60 лет — 74%. Старше 60 лет — 80%; 5) факторы эмбриогенеза диска, в частности, аномальное развитие внутреннего слоя межпозвонкового диска; 6) костные аномалии развития позвоночника: узкий позвоночный канал, люмбализация и сакрализация, добавочные шейные ребра и т. д.

Факторы, провоцирующие обострения остеохондроза: • Рывковые движения, поднятие и перенос тяжестей, статическое напряжение 56 – 58% случаев обострения остеохондроза; • Общее и локальное охлаждение 18 – 20%; • Психогении, стресс 10 – 20%; • Травма позвоночника 2 – 3%; • Инфекции 1 -2%; • Отсутствие провоцирующих факторов 15 – 20%.

В течении остеохондроза выделяют 4 периода (Осна А. И. 1973, 1984): I период – внутридисковое перемещение ПЯ II период – неустойчивость позвонкового диска III период – полный разрыв диска IV период – распространение дегенеративного процесса на другие элементы межпозвонкового сочленения. Остеохондроз чаще развивается в местах наибольшей нагрузки: нижнешейном, нижнепоясничном и пояснично-крестцовом отделах позвоночника. v

Общие рентгенологические признаки остеохондроза позвоночника: ◦ Снижение высоты межпозвонковых дисков. ◦ Склерозирование и неровность замыкательных пластинок тел позвонков. ◦ Краевые костные разрастания (остеофиты). ◦ Уплотнения отделов позвонков. ◦ Смещение смежных тел позвонков (спондилолистез).

Рентгенодиагностика шейного остеохондроза Особенности функции и анатомического строения обуславливают и особенности шейного остеохондроза: дегенеративные изменения в диске чаще встречаются в наиболее подвижных нижнешейных отделах позвоночника С 5 -6, C 6 -7. Отличительные признаки остеохондроза шейного отдела позвоночника: В I стадии ОХ ПЯ теряет свое центральное расположение и вколачивается в трещины фиброзного кольца. Долго отмечается бессимптомное течение. Клиника появляется тогда, когда ПЯ начинает оказывать раздражающее действие на нервные элементы, расположенные в периферических отделах фиброзного кольца. Рентгенологические изменения при I стадии ОХ не выявляются.

II стадия ОХ характеризуется дегенеративными изменениями ПЯ и возникновением трещин ФК. Это приводит к нарушению его фиксационной функции. Рентгенологически: выпрямление физиологического лордоза не имеет никакого значения и не может считаться признаком дискогенной боли, потому что иногда выпрямление лордоза – это следствие неправильной кладки, т. е. погрешность в технике съемки. Важное значение в диагностике шейного ОХ имеет локальный кифоз в отдельном сегменте. На функциональных пробах – функциональный блок, т. е. отсутствие или ограничение движений в каком-то сегменте, это болевая контрактура. Может быть ограничено только сгибание или разгибание. Показатель сгибания - четкое увеличение межостистого и междужкового промежутка по сравнению с нейтральным положением. Показатель разгибания – исчезновение междужкового промежутка.

Во II стадии характерна нестабильность в позвоночно-двигательном сегменте с развитием в нем подвывиха, снижение высоты межпозвонкового диска (МПД), т. е все клинические симптомы I периода + клиника нестабильности диска (поскольку значительная двигательная активность шейного отдела позвоночника): устает шея, не может держать свободно голову, подпирает щеку, подбородок, устает спина и т. д. На функциональных пробах – патологическая подвижность, псевдоспондилолистез, подвывих по Ковачу, задний спондилоартроз. Патологическая подвижность - смещение позвонка, которое выявляется только при функц. пробах, в нейтральной позиции – соотношение правильное. Псевдоспондилолистез - тоже патологическая подвижность сегмента, но выявляется в нейтральном положении шеи.

Патологическая подвижность сегмента оставляет после себя морфологические изменения и приводит к нарушению соотношений в суставах, к подвывихам. Подвывих по Ковачу – это задний разгибательный подвывих (подвывих назад при разгибании шеи), возникает только в положении разгибания, а в среднем положении и при сгибании соотношения в суставе нормализуются. Главный признак этого подвывиха – сдвиг нижнего суставного отростка вышележащего позвонка кзади, несовпадение суставных поверхностей. Диагностировать подвывих по Ковачу трудно: 1. ищем там, где есть патологическая подвижность назад при разгибании. 2. В этом сегменте осматриваем сустав и соответствие краев суставных фасеток, их несоответствие говорит о заднем смещении. Если в нейтральной позиции соотношения нормализуются – это подвывих по Ковачу. Обязательно!!! – функциональные пробы.
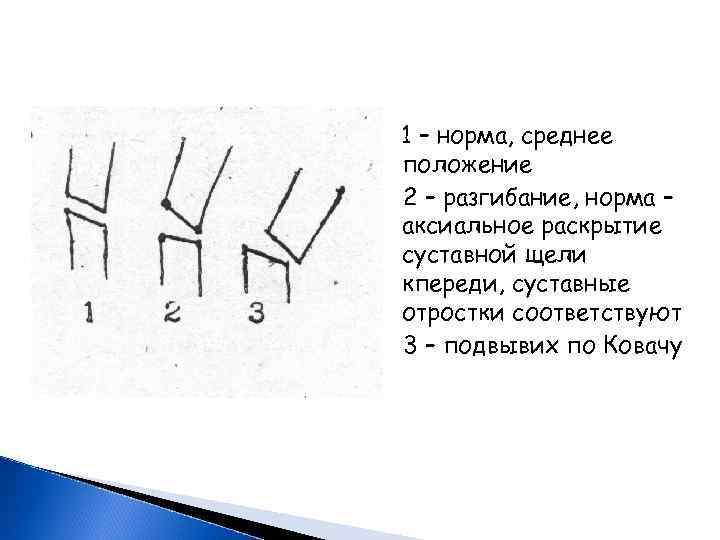
1 – норма, среднее положение 2 – разгибание, норма – аксиальное раскрытие суставной щели кпереди, суставные отростки соответствуют 3 – подвывих по Ковачу

Клиническое значение подвывиха по Ковачу: верхушка верхнего суставного отростка нижележащего позвонка подходит под самую глубокую точку поперечного отростка вышележащего позвонка и оказывает травмирующее воздействие на симпатическое сплетение вокруг позвоночной артерии.

Длительно существующий подвывих по Ковачу оставляет после себя морфологический след в позвонке: при каждом разгибательном движении нижний суставной отросток постоянно соскальзывает вниз и стачивает заднее-верхний угол верхнего суставного отростка нижележащего позвонка (задний спондилоартроз). Последний теряет свою ромбовидную форму и становится почти треугольным. По деформации этого отростка можно судить о том, что есть или был подвывих по Ковачу без функциональных снимков.

III стадия — полного разрыва диска. На боковых рентгенограммах определяется субхондральный склероз замыкательных пластинок, снижение высоты МПД. Степень уменьшения высоты МПД можно характеризовать следующим образом: если высота нижележащего диска равна высоте вышележащего – это незначительная степень снижения (в норме высота дисков увеличивается сверху вниз). Если нижележащий диск незначительно меньше вышележащего – это средняя степень. И, если, нижележащий диск в 2 раза меньше вышележащего – это выраженная степень уменьшения высоты МПД. Кроме того, наличие передних, задних и задне-боковых компактных краевых разрастаний (остеофитов), спондилоартроз. Если суставная капсула крепкая, формируется краевое костное разрастание – компенсаторный механизм, препятствующий дальнейшему формированию подвывиха по Ковачу. При большом краевом остеофите он полностью охватывает нижний суставной отросток вышележащего позвонка.

Следующий морфологический след подвывиха по Ковачу – симптом скошенности в области верхнепереднего угла – симптом Попелянского – округлый передне-верхний угол позвонка заменяется скошенной площадкой, кортикальный слой утолщен, между скошенным участком и передним отделом тела позвонка формируются краевые костные разрастания. Симптом скошенности надо отличать от нормального варианта: в С 3 в норме передневерхний угол может быть скошен, но кортикальный слой при этом обычный. С 3 в норме Следствие подвывиха по Ковачу – симптом скошенности

Кроме того, в ШОП развивается артроз унковертебрального сочленения. Разрастания в области сустава Люшка вызывают сдавление позвоночной артерии, что клинически проявляется расстройствами мозгового кровообращения ( «синдром позвоночной артерии» , «шейная мигрень» ). В норме на медиальной поверхности полулунного отростка имеется суставная фасетка для сочленения с н/боковым участком тела вышележащего позвонка.
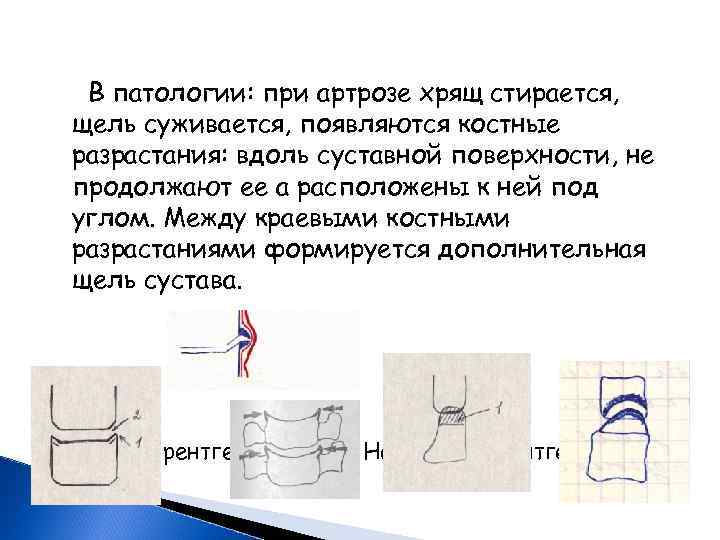
В патологии: при артрозе хрящ стирается, щель суживается, появляются костные разрастания: вдоль суставной поверхности, не продолжают ее а расположены к ней под углом. Между краевыми костными разрастаниями формируется дополнительная щель сустава. На прямой рентгенограмме: На боковой рентгенограмме:

Т. о. шейному остеохондрозу свойственны: 1. Отсутствие выпрямления шейного лордоза, как симптома боли; 2. Выраженная патологическая подвижность сегмента; 3. Разгибательный подвывих по Ковачу; 4. Задний спондилоартроз и симптом скошенности; 5. Наличие унковертебрального артроза.
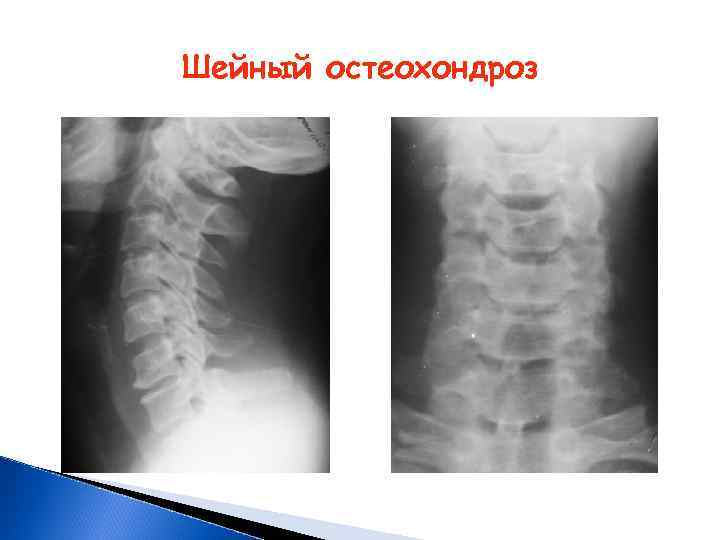
Шейный остеохондроз
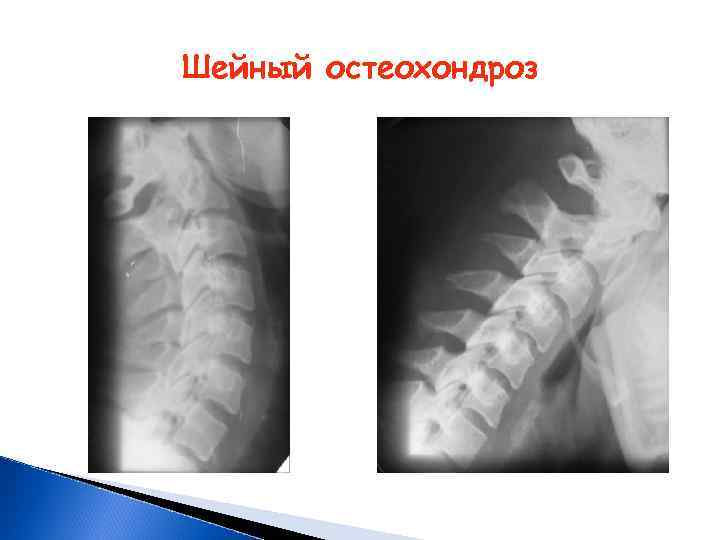
Шейный остеохондроз

Рентгенодиагностика поясничного остеохондроза Характерные особенности, которые обусловлены особенностью положения и строения этого отдела позвоночника: на поясничный отдел приходится самая большая осевая нагрузка, при этом сохраняется достаточно большой объем движений. Поэтому при развитии поясничного ОХ будет более раннее снижение высоты дисков. Достаточно большой объем движений обуславливает развитие патологической подвижности в сегментах над пораженным диском, что характеризуется псевдоспондилолистезами над пораженными дисками.

В I периоде при поясничном ОХ, когда в диске имеются единичные трещины вокруг ПЯ на обз. Rграмме видно незначительное снижение высоты одного или нескольких пораженных дисков или вообще не улавливается снижения высоты дисков. Но при этом выявляем наличие дискогенных болей, т. е. выпрямление физиологического лордоза в ПОП, иногда сочетающееся со сколиозом ПОП с вершиной угла на уровне диска. Сколиозы при поясничном ОХ переменчивы в зависимости от перемены положения больного, что обусловливается перемещением ПЯ. Для диагностики I периода поясничного ОХ достаточно обзорных R-грамм поясничнокрестцового отдела позвоночника.

II период – морфологически в диске увеличивается число трещин. ПЯ стремится проникнуть к периферии по этим трещинам – нарушается фиксационная функция диска и развивается патологическая подвижность в сегменте. В этом периоде R-обследование включает: обз. + функциональные R-граммы: отмечается снижение высоты пораженного МПД ≈ на 1/3 или 1/2. Это один из первых и ранних признаков поясничного ОХ. Самый высокий диск L 4 -5. Если его высота равна высоте L 5 – S 1 – значит она снижена.

В этом периоде на боковой R-грамме виден симптом «распорки» - увеличение высоты заднего отдела диска (т. е. высота заднего отдела диска преобладает над высотой переднего отдела). Этот симптом непостоянный. При сгибании высота заднего отдела еще увеличивается, при разгибании – исчезает.

Кроме этого, отмечаются признаки патологической подвижности: при разгибании по функц. снимкам – соскальзывание в/лежащего позвонка кзади – задний псевдоспондилолистез. А при сгибании – передний псевдоспондилолистез – соскальзывание кпереди этого же позвонка. Среднее положение разгибание сгибание
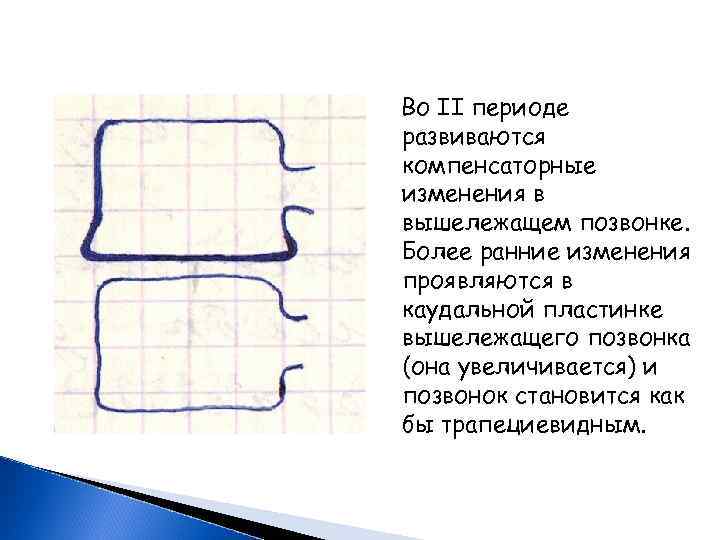
Во II периоде развиваются компенсаторные изменения в вышележащем позвонке. Более ранние изменения проявляются в каудальной пластинке вышележащего позвонка (она увеличивается) и позвонок становится как бы трапециевидным.

Если патологическая подвижность имеет большую по времени продолжительность существования, то могут развиться компенсаторные изменения в вышележащем позвонке – субхондральный склероз кауд. замыкат. пластинки. III период - самый тяжелый клинически – корешковый синдром вследствие образования грыж и выпячивания их в позвоночный канал. В дальнейшем наступает фибротизация диска, когда все элементы проросли соединит. тканью, наступает обездвиженность, стабилизация в сегменте. В дистрофический процесс вовлечены другие элементы позвоночного сегмента – связки, суставы. При развившемся спондилоартрозе – диска почти нет.
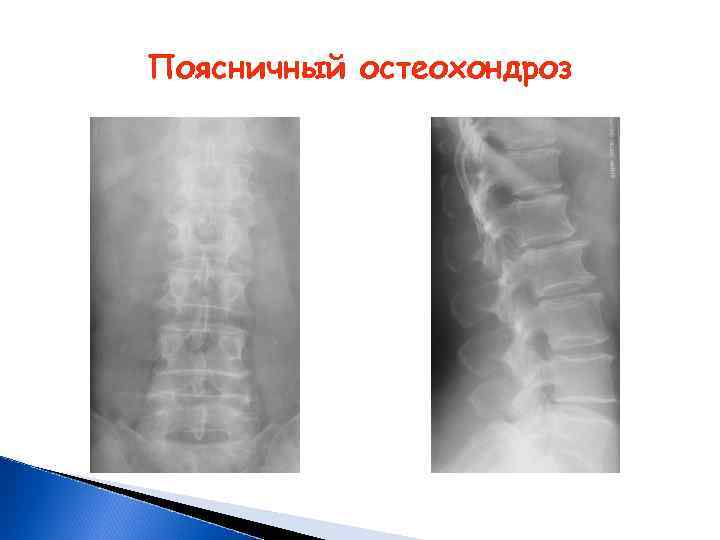
Поясничный остеохондроз
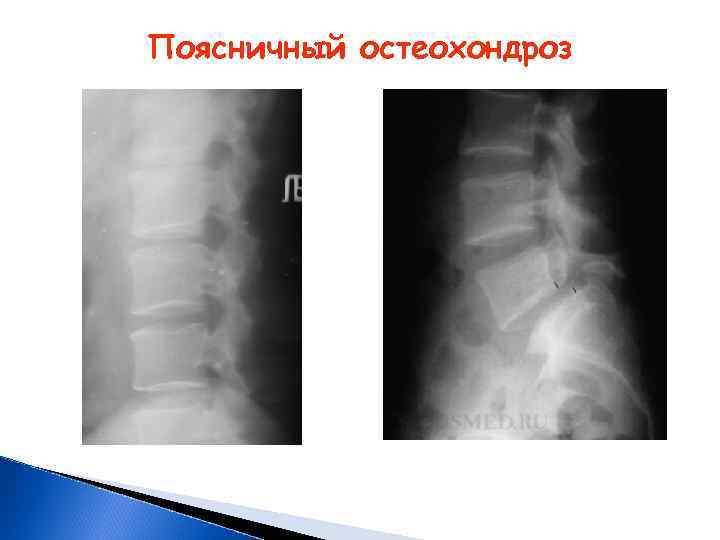
Поясничный остеохондроз

Рентгенодиагностика остеохондроза грудного отдела позвоночника Механизм изменений в грудном отделе позвоночника, такой же как в шейном. Однако часто наблюдается дегенерация гиалинового хряща с образованием узлов Шморля или узлов Поммера, встречающиеся примерно у половины больных. При рентгенологическом исследовании наиболее часто встречаются: уменьшение высоты диска, склероз замыкательных пластинок, передние и боковые остеофиты. Реже встречаются сколиоз, обызвествления дисков, увеличение физиологического кифоза. При остеохондрозе грудного отдела позвоночника эти изменения захватывают большее количество сегментов. Незначительные статические изменения в грудном отделе позвоночника, по-видимому, обусловлены его малой подвижностью.
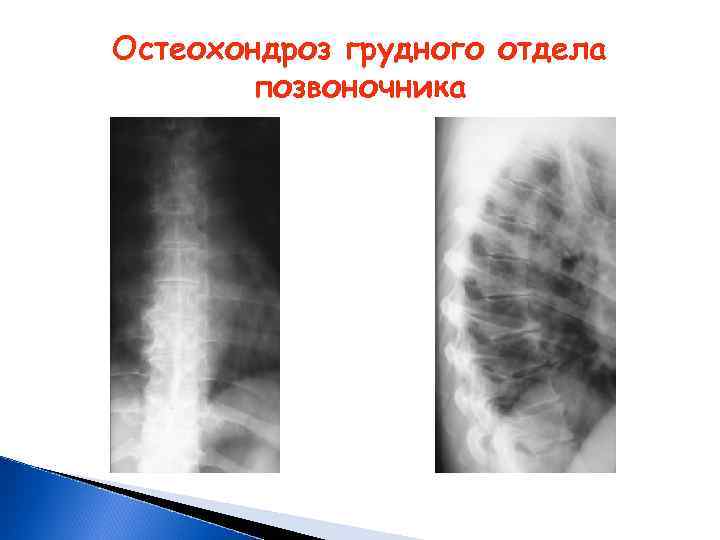
Остеохондроз грудного отдела позвоночника

Остеохондроз грудного отдела позвоночника

Хрящевые узлы тел позвонков возникают в связи с дегенеративными изменениями гиалиновых пластинок, через трещины и разрывы которых ПЯ проникает в губчатое вещество позвонка. Дегенеративными изменениями гиалиновых пластинок обычно являются проявлением процессов старения позвоночного столба. Чаще наблюдаются в грудном отделе позвоночника и крайне редко – в шейном отделе. При рентгенологическом исследовании хрящевые узлы выявляются в виде краевой узуры с ободком склероза вокруг.
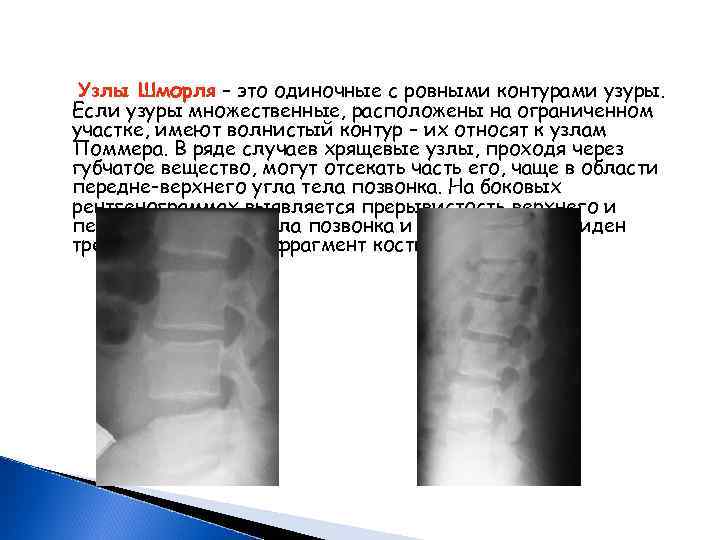
Узлы Шморля – это одиночные с ровными контурами узуры. Если узуры множественные, расположены на ограниченном участке, имеют волнистый контур – их относят к узлам Поммера. В ряде случаев хрящевые узлы, проходя через губчатое вещество, могут отсекать часть его, чаще в области передне-верхнего угла тела позвонка. На боковых рентгенограммах выявляется прерывистость верхнего и переднего контура тела позвонка и на этом уровне виден треугольной формы фрагмент костной ткани.
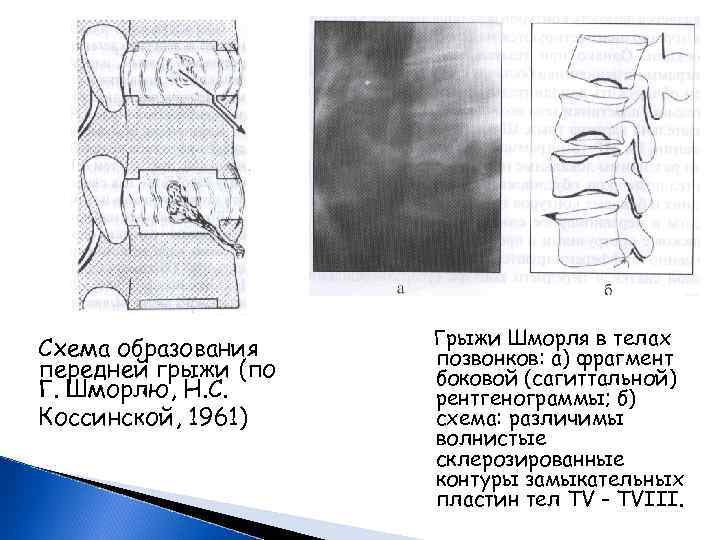
Схема образования передней грыжи (по Г. Шморлю, Н. С. Коссинской, 1961) Грыжи Шморля в телах позвонков: а) фрагмент боковой (сагиттальной) рентгенограммы; б) схема: различимы волнистые склерозированные контуры замыкательных пластин тел ТV - ТVIII.
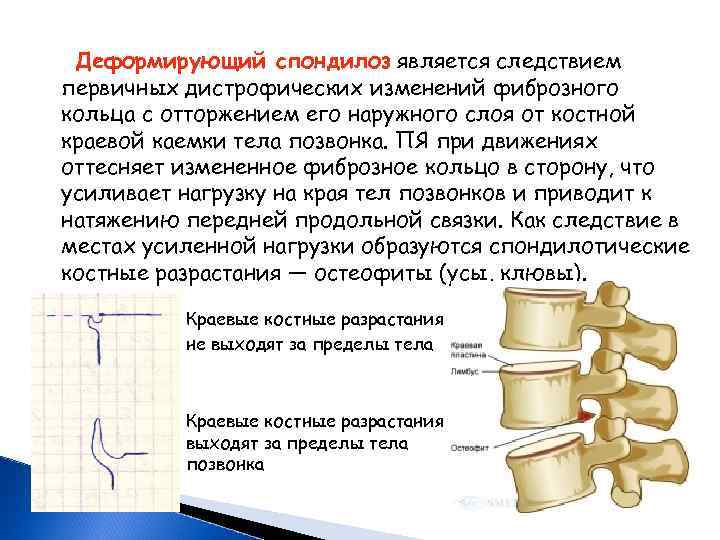
Деформирующий спондилоз является следствием первичных дистрофических изменений фиброзного кольца с отторжением его наружного слоя от костной краевой каемки тела позвонка. ПЯ при движениях оттесняет измененное фиброзное кольцо в сторону, что усиливает нагрузку на края тел позвонков и приводит к натяжению передней продольной связки. Как следствие в местах усиленной нагрузки образуются спондилотические костные разрастания — остеофиты (усы, клювы). Краевые костные разрастания не выходят за пределы тела Краевые костные разрастания выходят за пределы тела позвонка
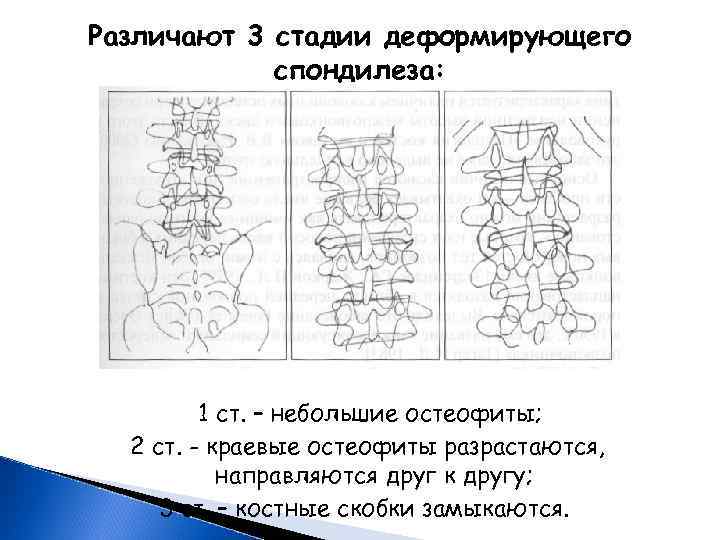
Различают 3 стадии деформирующего спондилеза: 1 ст. – небольшие остеофиты; 2 ст. - краевые остеофиты разрастаются, направляются друг к другу; 3 ст. – костные скобки замыкаются.
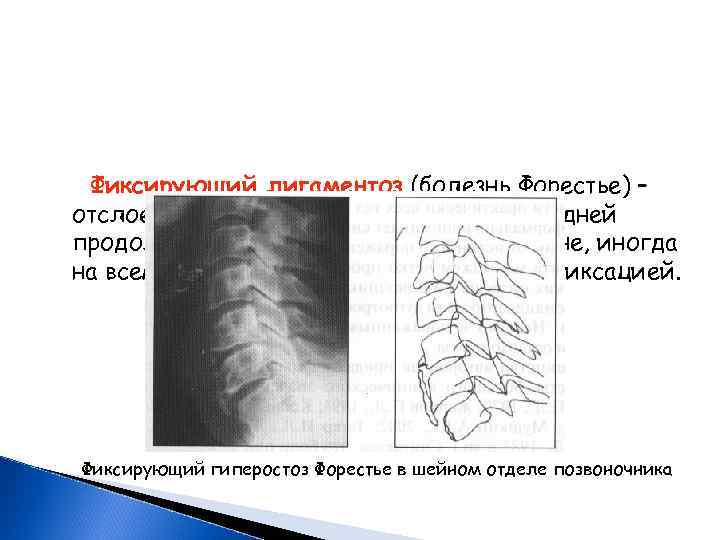
Фиксирующий лигаментоз (болезнь Форестье) – отслоение и сплошная оссификация передней продольной связки на том или ином уровне, иногда на всем протяжении позвоночника с его фиксацией. Фиксирующий гиперостоз Форестье в шейном отделе позвоночника

«Вакуум-феномен» в практике рентгенолога встречается довольно редко. Это один из поздних симптомов дегенерации диска - "вакуум-феномен" или "вакуум-эффект", проявляющийся наличием пузырьков газа различного размера в толще диска. Выпячивания диска при этом часто отсутствуют. Скопление газа в межпозвонковых дисках обычно обнаруживают при КТ и проявляется очагами воздушной плотности (от -850 до -950 Н) с четкими контурами. При изменении положения тела и нагрузке на позвоночник он не исчезает. Этот признак плохо визуализируется при МРТ, что обусловлено физической основой метода.
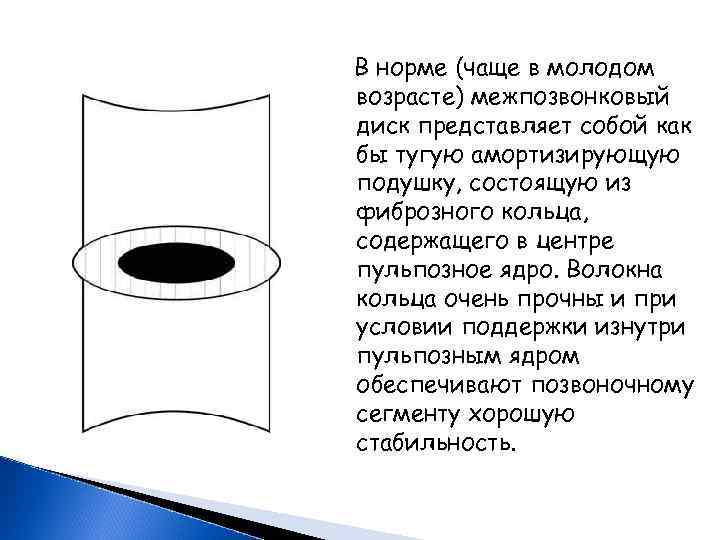
В норме (чаще в молодом возрасте) межпозвонковый диск представляет собой как бы тугую амортизирующую подушку, состоящую из фиброзного кольца, содержащего в центре пульпозное ядро. Волокна кольца очень прочны и при условии поддержки изнутри пульпозным ядром обеспечивают позвоночному сегменту хорошую стабильность.
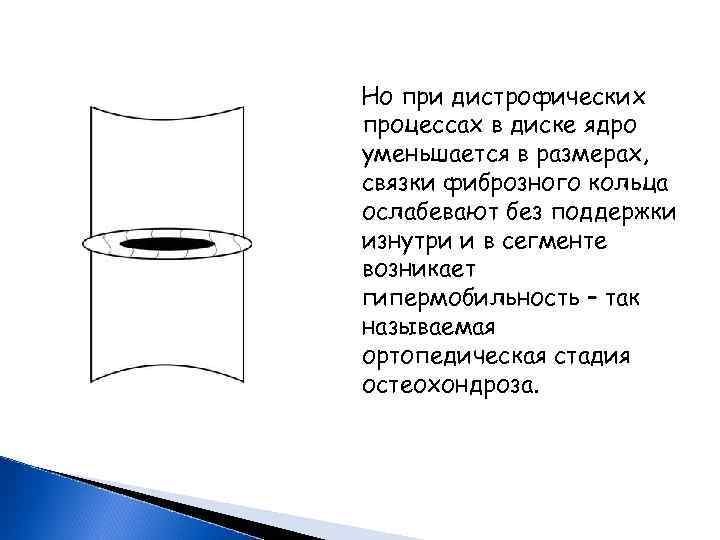
Но при дистрофических процессах в диске ядро уменьшается в размерах, связки фиброзного кольца ослабевают без поддержки изнутри и в сегменте возникает гипермобильность – так называемая ортопедическая стадия остеохондроза.

Тело вышележащего позвонка обретает дополнительную степень свободы, и может смещаться в горизонтальной плоскости чаще кзади, что обусловлено строением дугоотросчатых суставов (так называемый «дегенеративный сдвиг» ). Кроме того, увеличивается и вертикальная подвижность краёв соседних позвонков, что при форсированных сгибании и разгибании приводит к возникновению отрицательного давления в «полости» межпозвонкового диска и как следствие этого к появлению «вакуумфеномена» .
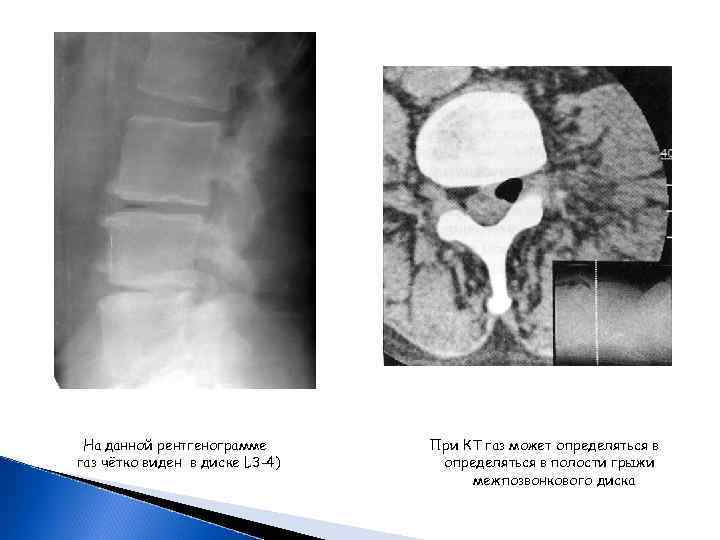
На данной рентгенограмме газ чётко виден в диске L 3 -4) При КТ газ может определяться в полости грыжи межпозвонкового диска

Люмбализация и сакрализация. Эти деформации позвоночника заключаются в изменении числа позвонков соответственно поясничного (люмбализация) и крестцового (сакрализация) отделов позвоночника. Люмбализация характеризуется наличием 6 поясничных позвонков (вместо 5), а сакрализация характеризуется сращением 5 го поясничного позвонка с крестцом. Сакрализацию и люмбализацию часто рассматривают как причину сколиоза (бокового искривления позвоночника), а также болей в этой области позвоночника.
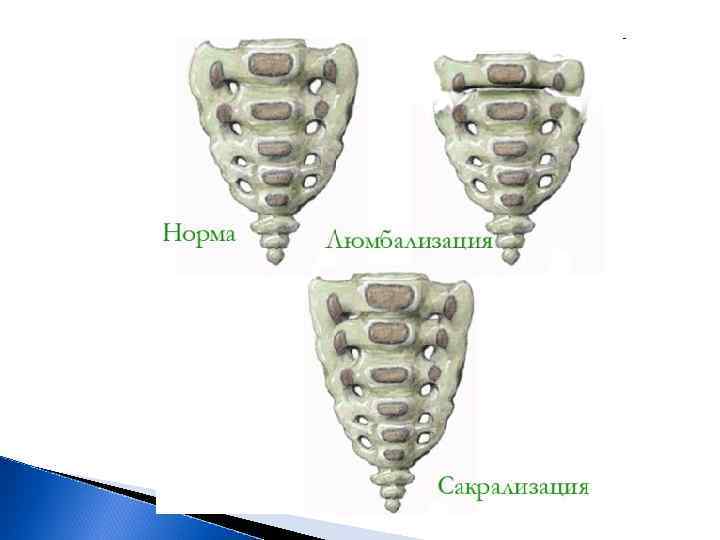

Сакрализация может быть как истинной, при этом отмечается сращение увеличенных поперечных отростка 5 -го поясничного позвонка с крестцом, так в виде сращения (так называемого синхондроза) поперечного отростка 5 -го поясничного позвонка с крестом или подвздошной костью. Чаще всего данный вид аномалии развития позвоночника сопровождается болями в пояснично-крестцовом отделе. Причиной этих болей обычно бывает спондилоартроз в области сращения позвонка. Кроме того, в этом месте развивается и остеохондроз в межпозвонковом диске.

Роль КТ в диагностике остеохондроза Наиболее информативным методом диагностики остеохондроза позвоночника является рентгеновская компьютерная томография (РКТ), которой отводится ведущая роль в диагностике дегенеративнодистрофических изменений костных структур, в том числе в суставах и полулунных отростках и стеноз позвоночного канала.

Роль МРТ в диагностике остеохондроза МРТ является методом выбора в диагностике остеохондроза. Достоинствами МРТ являются неинвазивность и отсутствие лучевой нагрузки, широкое поле изображения, возможность получения томограмм в любой плоскости (сагиттальная, фронтальная, аксиальная). МРТ позволяет выявить у 96, 12% больных остеохондрозом ранние морфологические изменения межпозвонкового диска, спинного мозга, его оболочек и корешков, суставов, передней и задней продольных связок, состояние кровоснабжения в позвоночных сегментах. Наличие протрузии (грыжи) диска. Локализацию грыжи, ее размеры, направление смещения, наличие сдавления дурального мешка и/или корешков, наличие секвестра грыжи (т. е. отделившегося фрагмента). Наличие грыжи в области межпозвонкового отверстия или в корешковом канале. У 2/3 лиц, никогда не жалующихся на боли в спине, при МРТ выявляются дегенеративно-дистрофические изменения в поясничном отделе позвоночника.

Литература: 1. Гридин Л. А. , Орел А. М. Рентгенодиагностика дегенеративнодистрофических изменений позвоночника. Учебное пособие для системы послевузовского профессионального образования врачей. – М. : Издательский дом Видар-М, 2010. – 104 с. 2. Жарков П. Л. Остеохондроз и другие дистрофические изменения опорно-двигательной системы у взрослых и детей. – М. : Издательский дом Видар-М, 2009. – 375 с. 3. Имхоф Г. Лучевая диагностика. Позвоночник / Гервиг Имхоф и соавт. ; пер. с англ. – М. : МЕДпресс-информ, 2011. – 320 с. 4. Рамешвили Т. Е. , Труфанов Г. Е. , Гайдар Б. В. , Парфенов В. Е. Дегенеративно – дистрофические поражения позвоночника (лучевая диагностика, осложнения после дисэктомии): Руководство для врачей. – 2011 – 218 с. 5. Труфанов Г. Е. Лучевая диагностика дегенеративных заболеваний позвоночника (Конспект лучевого диагноста) / Г. Е. Труфанов, Т. Е. Рамешвили, Н. И. Дергунова, В. А. Фокин. – СПб. : ЭЛБИ-СПб, 2010. – 288 с. 6. Тагер И. Л. Рентгенодиагностика заболеваний позвоночника. – М. : 1983, 208 с. 7. Орел А. М. , Гридин Л. А. Функциональная рентгеноанатомия позвоночника. Учебное пособие для системы послевузовского профессионального образования врачей. – М. : Издательский дом Видар-М, 2010. – 86 с.

Благодарю за внимание!
2015_Osteokhondroz_pozvonochnika.ppt