Лекция-ВОСП.заб.2007-СТОМАТ..ppt
- Количество слайдов: 74

ГБОУ ВПО « БГМУ Минздравсоцразвития России» Кафедра стоматологии детского возраста и ортодонтии Зав. кафедрой: Заслуженный врач РФ, академик РАЕН, профессор Чуйкин С. В. Особенности течения одонтогенных гнойновоспалительных заболеваний челюстнолицевой области и шеи у детей. Лимфаденит, абсцесс, флегмона, периостит, остеомиелит. Этиология, патогенез, клиника. Дифференциальная диагностика. Лечение.

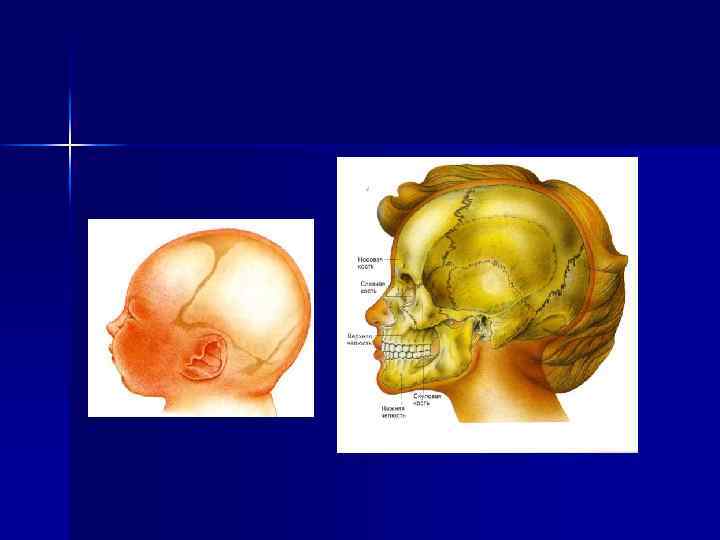
n n n Распространенность гнойно воспалительных заболеваний челюстно лицевой области у детей Этиология гнойно воспалительных заболеваний челюстно лицевой области у детей Возрастные анатомо физиологические особенности челюстно лицевой области у детей, способствующие развитию распространения одонтогенной инфекции у детей

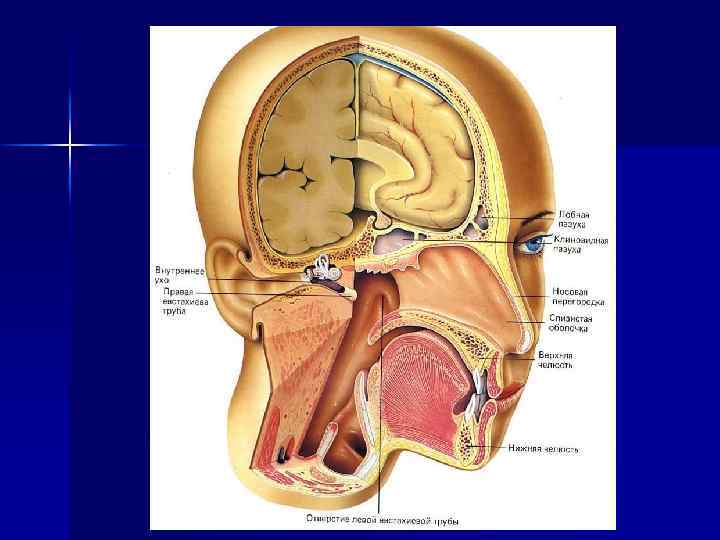
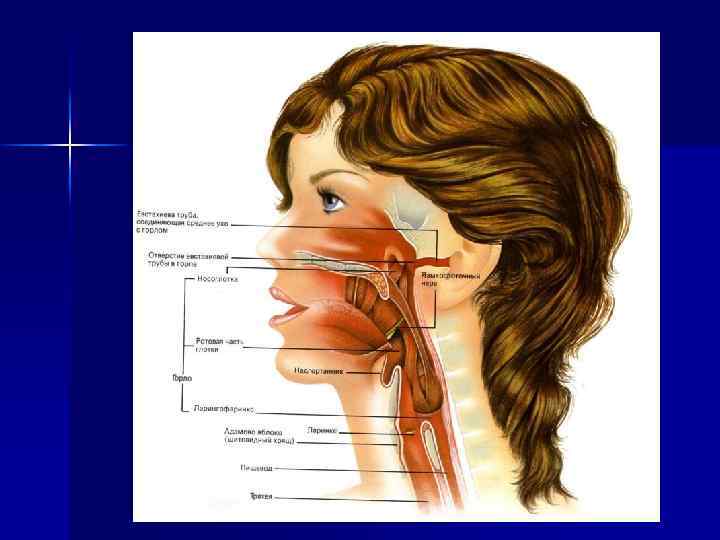
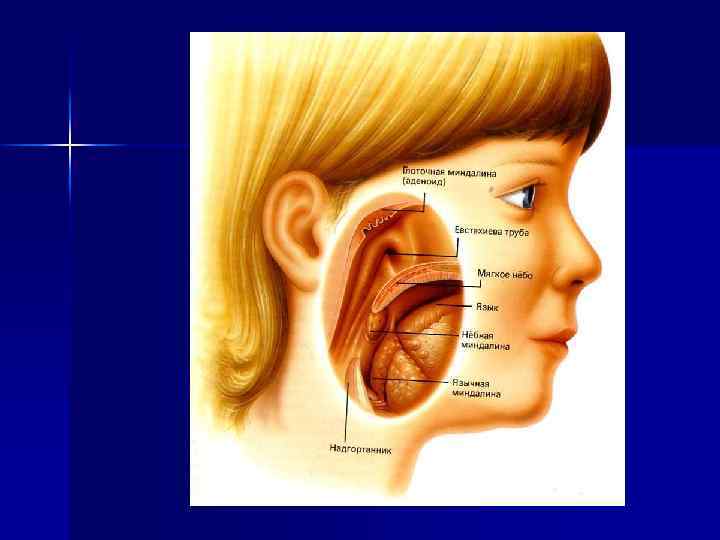
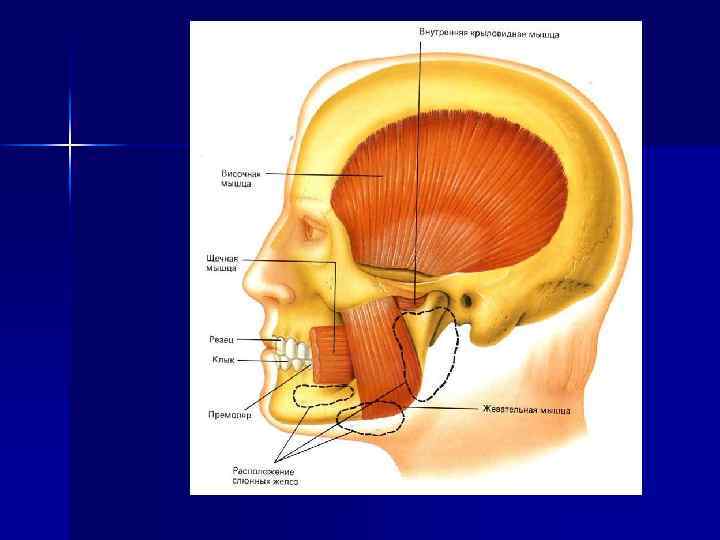

Важнейшими факторами неспецифической защиты являются: воспалительная реакция, повышение температуры тела, выделение микробов и их токсинов с рвотой и кашлем, изменения обмена веществ, изменения р. Н тканевой среды, активация ферментных систем, возбуждение или торможение различных отделов нервной системы, снижение функциональной деятельности пораженного органа.

К гнойно – воспалительным заболеваниям челюстно лицевой области относятся: Периодонтиты; Периостит челюстей; Остеомиелит челюстей; Воспалительные заболевания мягких тканей ЧЛО ( фурункулы, карбункулы, абсцессы и флегмоны); Воспалительные заболевания лимфатических сосудов и узлов ЧЛО и шеи (лимфангиты, лимфадениты, аденофлегмоны); Воспаление слюнных желез и их выводных протоков (сиалодениты и сиалодохиты).

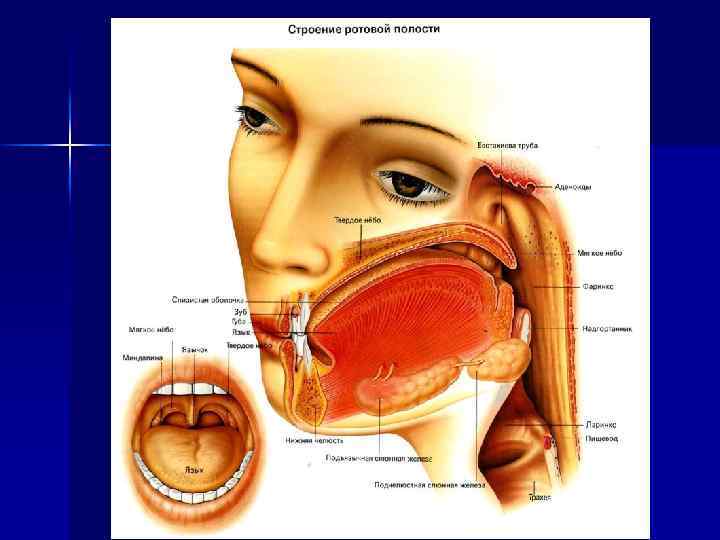
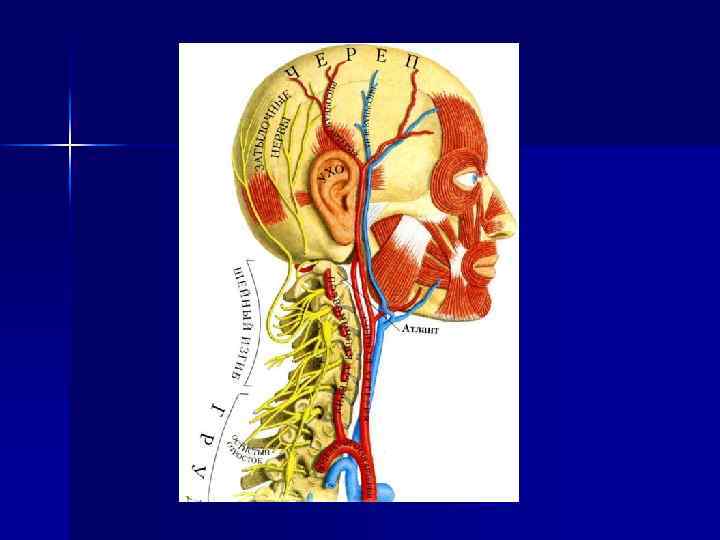
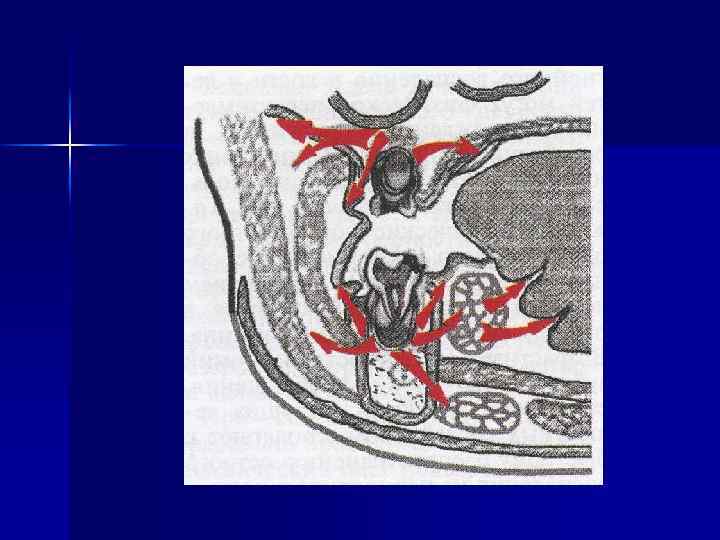
Лимфаденит - острое или хроническое воспаление лимфатического узла, являющегося одним из компонентов лимфатической системы. По лимфатическим сосудам лимфа попадает в лимфатические узлы из определенного участка тела, вследствие чего они представляют региональное образование. Региональными для челюстно-лицевой области являются околоушные, заушные, надчелюстные, поднижнечелюстные, подподбородочные, шейные, а также лимфатические узлы, располагающиеся по ходу кивательных мышц.

Важное значение в системе неспецифических защитных факторов придается барьерфиксирующей деятельности лимфатических узлов, призванных обеспечить две очень важные защитные функции организма. Первая функция - заключается в фильтрации циркулирующих в лимфатических сосудах микроорганизмов, чужеродных для организма компонентов небелковой природы, инородного белка и т. д. Анатомическое строение лимфатического узла подчинено эффективному осуществлению барьерфиксирующей функции. Лимфа «просеивается» в лимфатическом узле, вследствие чего все чужеродные компоненты задерживаются в его фолликулах.

Второй функциональной задачей является утилизация чужеродных для организма компонентов, отфильтрованных и фиксированных в фолликулах лимфоузлов. Решение этой задачи осуществляется в процессе фагоцитарной реакции и высокоспециализированной реакции антиген антитело при участии В и Т лимфоцитов иммунокомпетентных клеток, осуществляющих специфические защитные реакции. Недостаточно высокий в первые годы жизни ребенка уровень специфического иммунитета определяет возникающие «сбои» в выполнении второй задачи уничтожении отфильтрованной в лимфоузле микрофлоры.

В связи с возрастной неполноценностью фагоцитарной функции, лимфатические узлы у ребенка реагируют на повышение титра патогенной микрофлоры компенсаторным увеличением своих размеров. Недостаточно высокий уровень специфического иммунитета в раннем детском возрасте не обеспечивает быстрой и эффективной утилизации заполнившего лимфоузел чужеродного материала. Отфильтрованная лимфоузлом микрофлора в силу данного обстоятельства нередко активизируется, вызывая развитие в нем воспалительного процесса лимфаденита, периаденита, аденофлегмоны.

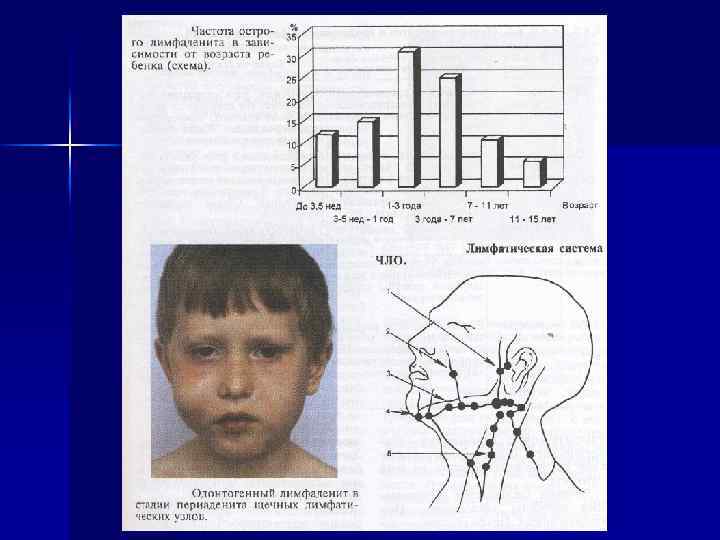

Механизм развития и проявления лимфаденита в ЧЛО у детей Характер воспаления Патологоанатомические изменения в очаге воспаления Клиническая картина Острый серозный аденит Гиперемия, пропитывание Одиночный узел сохраняет паренхимы лимфатического подвижность, но узла серозным экссудатом становится плотным, болезненным. Температура тела нормальная. Общее состояние удовлетворительное Острый гнойный аденит Пролиферация элементов ретикулярной ткани: лейкоцитарная инфильтрация полинуклеарами лимфатического узла. Образование гнойного экссудата Лимфатический узел увеличивается, отчетливо контурируется, подвижен, болевой симптом усиливается. Температура тела субфебрильная. Общее состояние ухудшается

Характер воспаления Патологоанатомические изменения в очаге воспаления Клиническая картина Периаденит Лизис тканей лимфатического узла, ведущий к образованию полости, заполненной гнойным экссудатом. Лейкоцитарная инфильтрация капсулы лимфатического узла Увеличение лимфатического узла прогрессирует, исчезает подвижность узла, образуется ограниченный плотный, болезненный инфильтрат, маскирующий контуры узла. Температура тела повышается до 38 °С. Общее состояние неудовлетворительное Аденофлегмона Разлитое гнойное расплавление подкожной, межмышечной, межфасциальной клетчатки в окружности лимфатического узла Разлитой инфильтрат без резких границ переходит в окружающие ткани, плотноэластической консистенции, болезненный, опре деляется глубокая флюктуация. Температура тела 39— 40 °С. Общее состояние средней тяжести

Особенность лечения пациентов с острым серозным лимфаденитом заключается в том, что большинство из них удается излечить, не прибегая к хирургическому вскрытию воспалительного очага. Назначаемое им консервативное лечение включает симптоматическую терапию и иммуностимулирующие мероприятия, направленные на повышение резистентности организма, нормализацию его реактивности. Применяются антибиотики и антибактериальные препараты. Местное лечение включает назначение физиопроцедур, таких как УФО, УВЧ терапия, электрофорез с йодидом калия, лазерная и магнитно лазерная терапия. Эффективным является применение мазевых повязок, полуспиртовых компрессов.
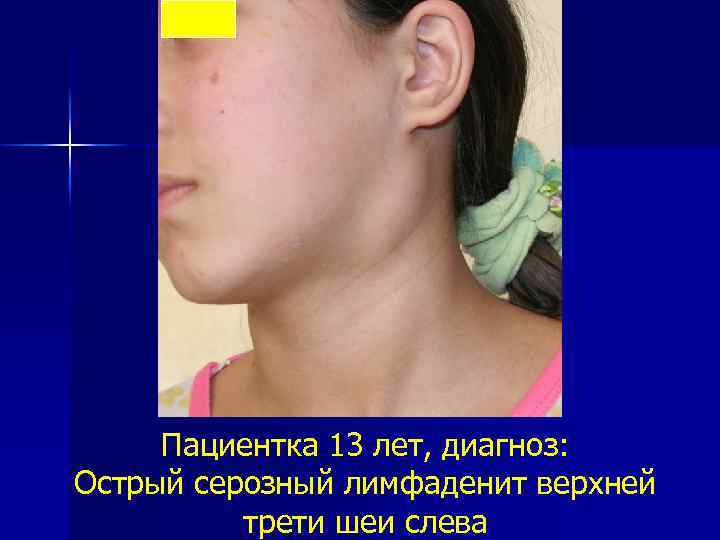
Пациентка 13 лет, диагноз: Острый серозный лимфаденит верхней трети шеи слева
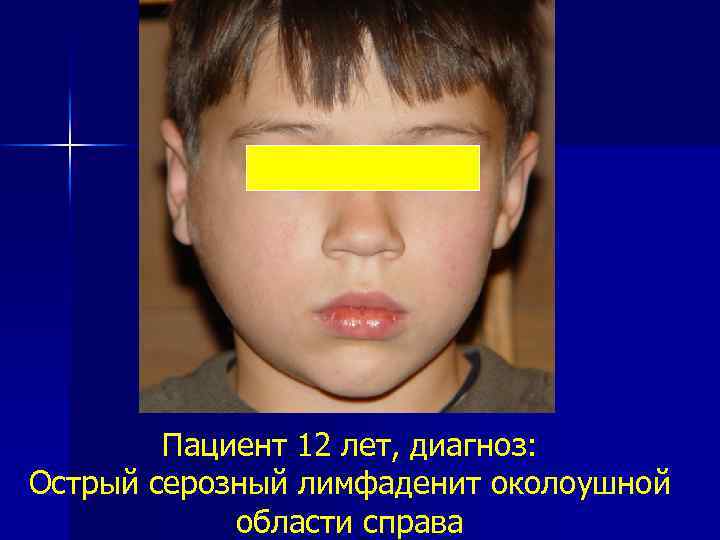
Пациент 12 лет, диагноз: Острый серозный лимфаденит околоушной области справа
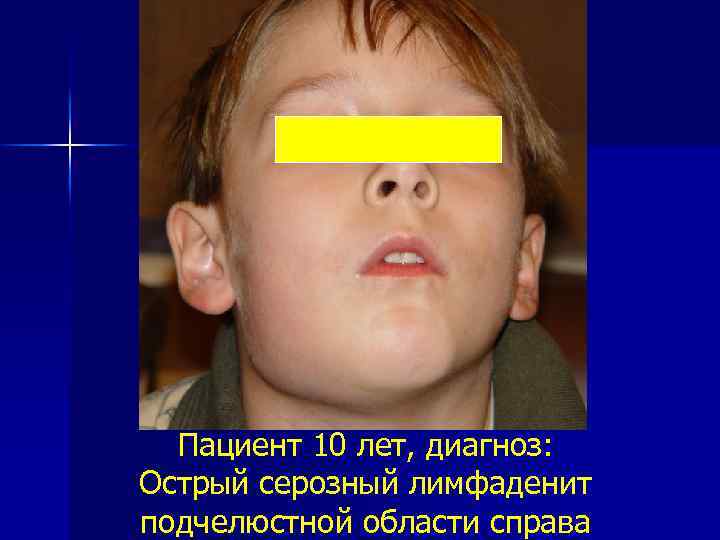
Пациент 10 лет, диагноз: Острый серозный лимфаденит подчелюстной области справа

Лечение больных с острым гнойным лимфаденитом начинается с вскрытия и дренирования гнойного очага, а также устранения причинного источника инфекции. Операция проводится под общим обезболиванием в стационарных условиях. Консервативное лечение осуществляется так же, как у больных с острым серозным лимфаденитом.
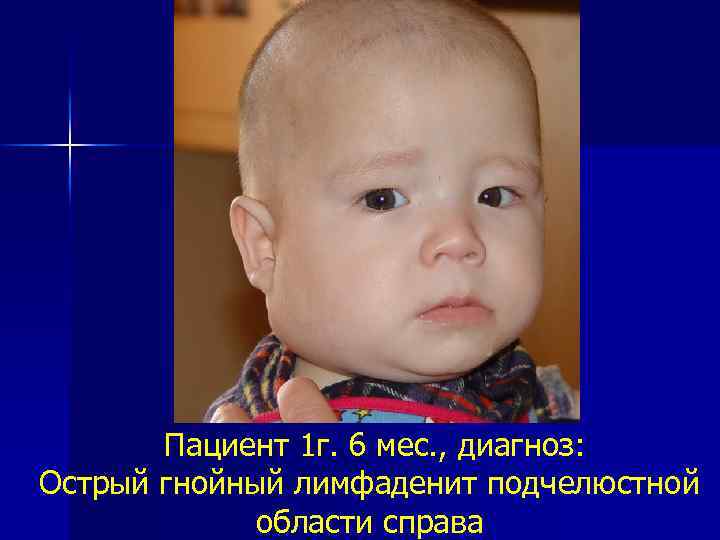
Пациент 1 г. 6 мес. , диагноз: Острый гнойный лимфаденит подчелюстной области справа

Абсцесс — ограниченное осумкованное скопление гноя в полости, локализующейся в подкожной или подслизистой ткани, в мышечной или межфасциальной клетчатке, иногда в кости.

Основное лечение больного с абсцессом хирургическое. Поверхностные небольшие абсцессы на лице у детей старшего возраста могут быть вскрыты и дренированы в поликлинике под местным обезболиванием. Абсцессы, расположенные в глубине тканей, вскрывают под общим обезболиванием в стационарных условиях. Консервативное лечение включает проведение симптоматических, общеукрепляющих и физиотерапевтических мероприятий (УВЧ, СВЧ, УФО и др. ). При глубоких абсцессах и тенденции к распространению отека и инфильтрата на ткани, окружающие гнойный очаг, к указанному лечению добавляют антибактериальную терапию, интенсивность и характер которой определяется клинической ситуацией. Местное лечение заключается в промывании раны и полости абсцесса растворами антисептиков, наложении повязок с гипертоническим раствором, а затем спиртово масляных и мазевых повязок.
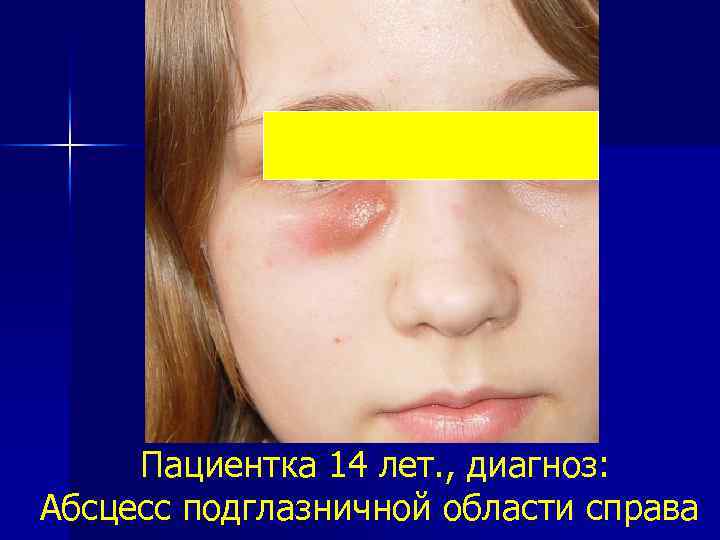
Пациентка 14 лет. , диагноз: Абсцесс подглазничной области справа
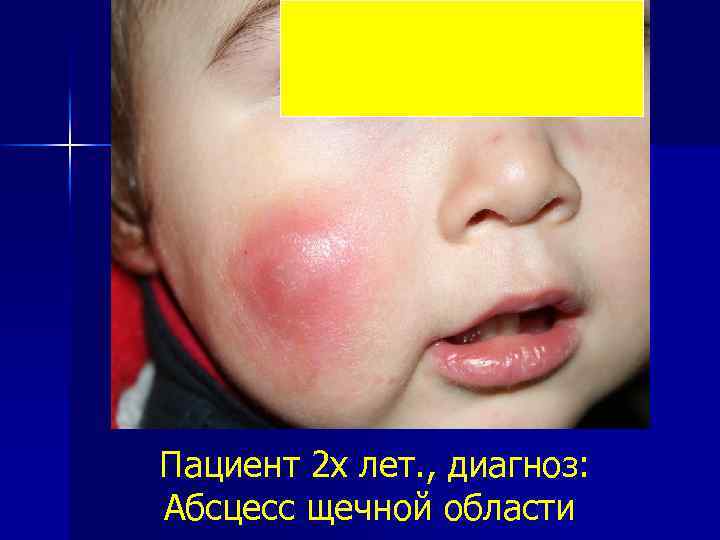
Пациент 2 х лет. , диагноз: Абсцесс щечной области
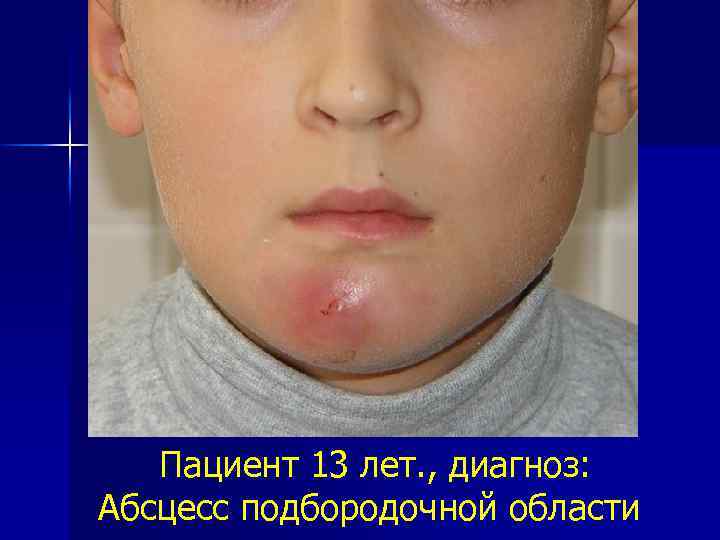
Пациент 13 лет. , диагноз: Абсцесс подбородочной области

Флегмона — острое гнойное разлитое воспаление подкожной, межмышечной и межфасциальной жировой клетчатки. Флегмона челюстно-лицевой области является тяжёлым и опасным заболеванием в силу распространения воспалительного процесса на расположенные рядом жизненно важные образования, такие как средостение, глазница, мозговой отдел черепа.

Лечение больного с флегмоной основывается на принципах экстренной помощи больным с острым гнойным воспалительным процессом. Пальпаторно определяемые признаки размягчения инфильтрата и появление симптома флюктуации свидетельствуют о гнойном расплавлении инфицированной клетчатки и необходимости срочного хирургического вмешательства. Хирургическое вмешательство заключается во вскрытии флегмонозного очага под общим обезболиванием. После эвакуации гноя и промывания полости растворами антисептиков с ферментами проводится ее дренирование и накладывается повязка с гипертоническим раствором. Проводится посев гнойного содержимого из полости с целью определения характера бактериальной флоры и ее чувствительности к антибиотикам.

Разрез на лице при вскрытии флегмонозного очага проводится с учетом расположения ветвей лицевого нерва и магистральных кровеносных сосудов, а также требований эстетической хирургии. Консервативная терапия больного с флегмоной включает симптоматическое, дезинтоксикационное, десенсибилизирующее лечение. Назначение антибактериальных препаратов до получения результата посева гноя включает применение двух синергирующих антибиотиков широкого спектра действия. Пациенту назначается также общеукрепляющее, иммуностимулирующее лечение, ГБО, УФО крови, по показаниям гемосорбция, плазмоферез, на стадии реконвалесценции физиотерапевтические процедуры.
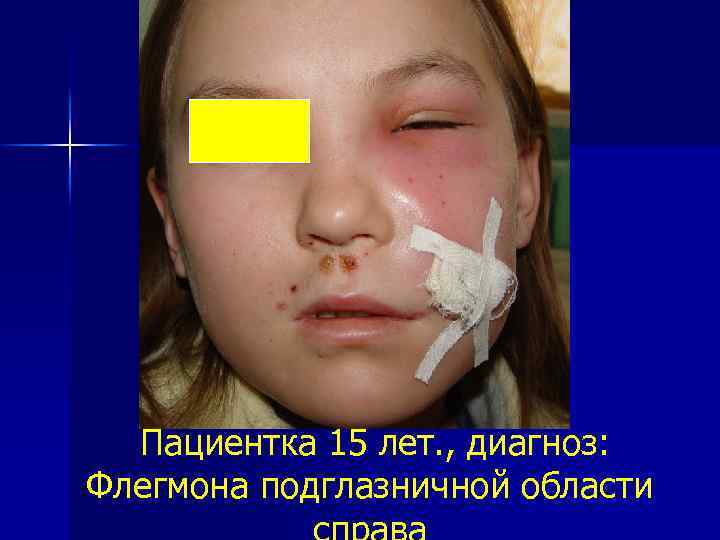
Пациентка 15 лет. , диагноз: Флегмона подглазничной области
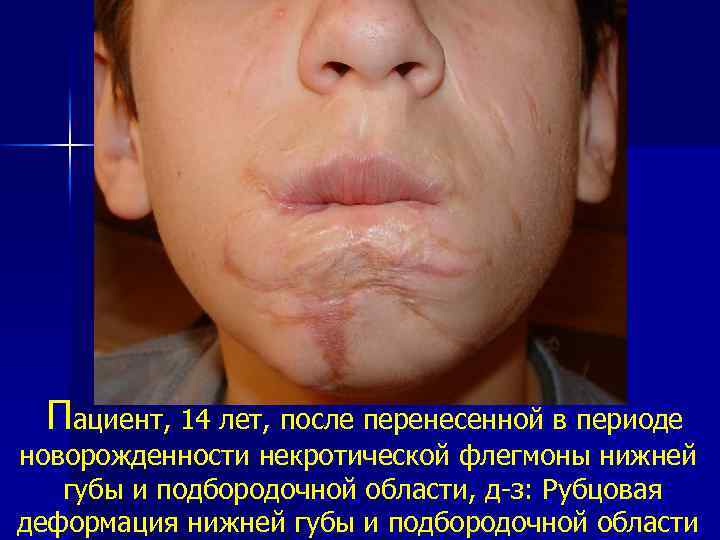
Пациент, 14 лет, после перенесенной в периоде новорожденности некротической флегмоны нижней губы и подбородочной области, д з: Рубцовая деформация нижней губы и подбородочной области
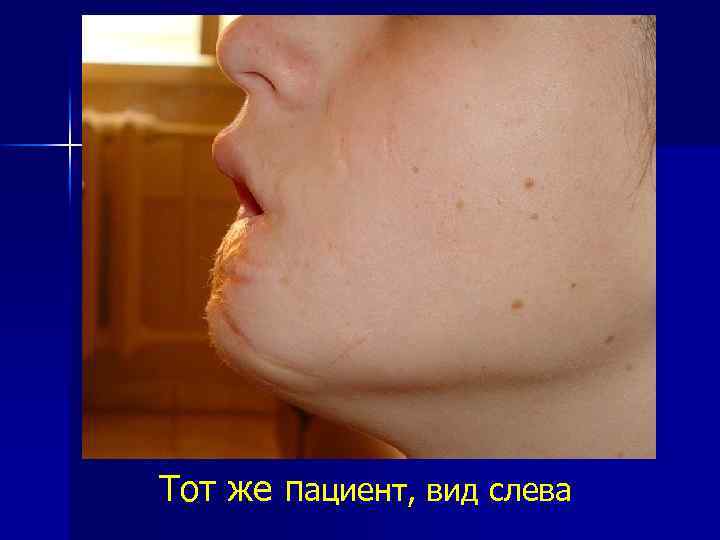
Тот же пациент, вид слева
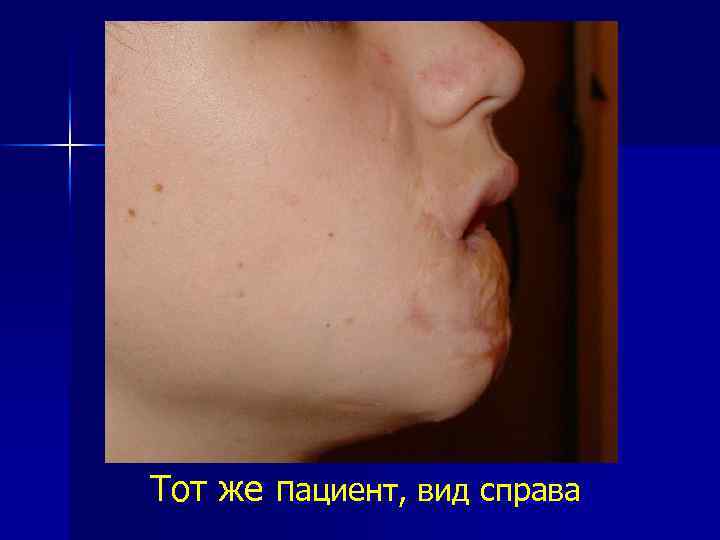
Тот же пациент, вид справа

Карбункул n Это разлитое гнойно – некротическое воспаление кожи и подкожной клетчатки, исходящее из нескольких луковиц волосяных мешочков и сальных желез.
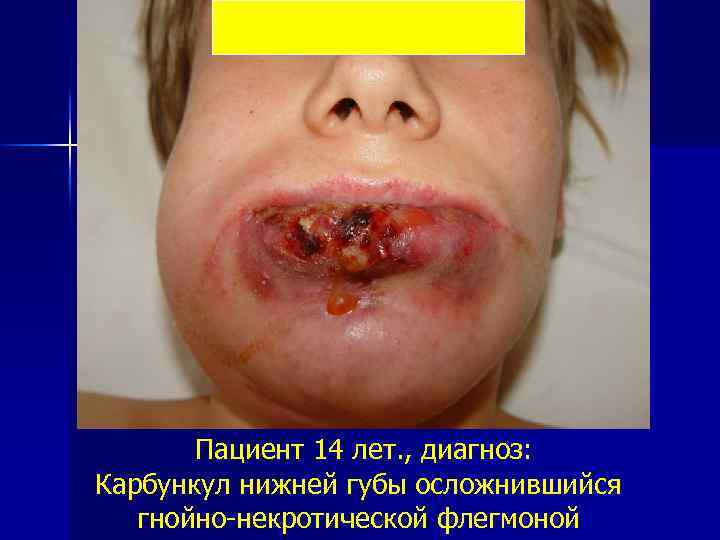
Пациент 14 лет. , диагноз: Карбункул нижней губы осложнившийся гнойно некротической флегмоной
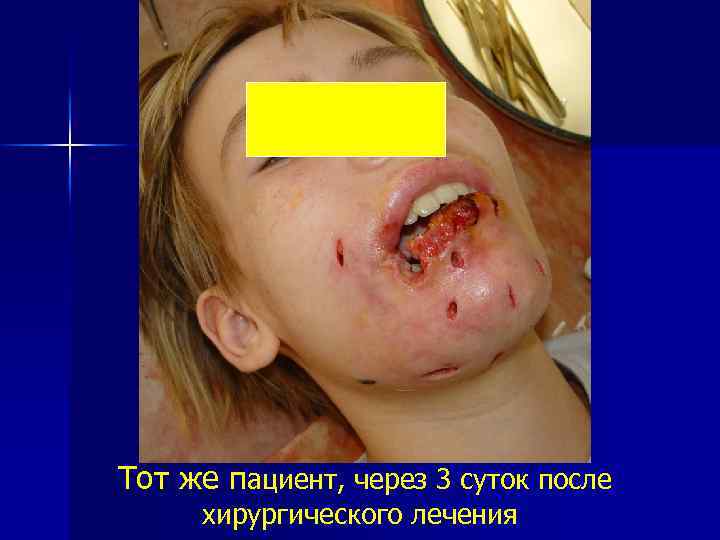
Тот же пациент, через 3 суток после хирургического лечения
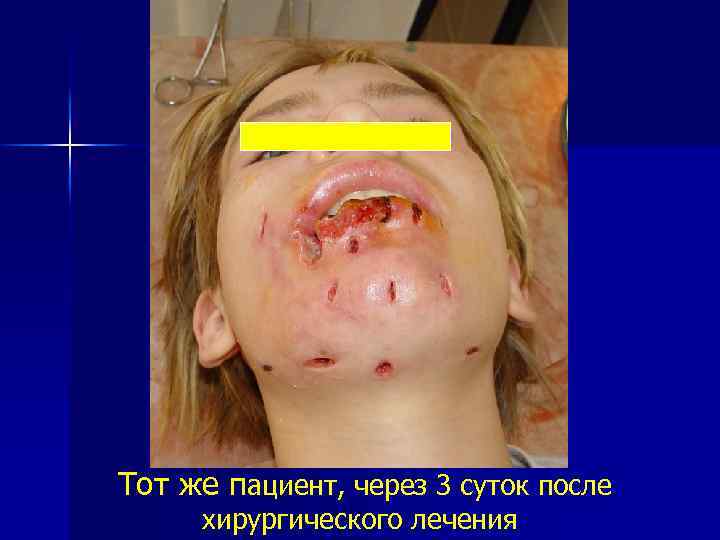
Тот же пациент, через 3 суток после хирургического лечения
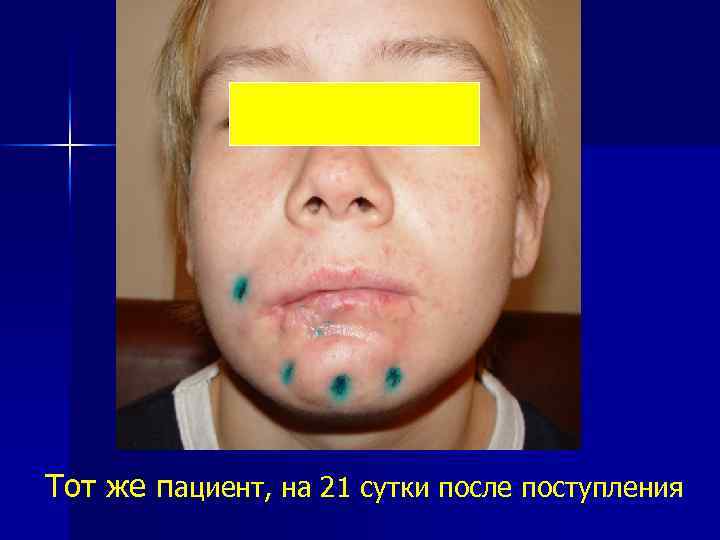
Тот же пациент, на 21 сутки после поступления

Периостит - острое или хроническое воспаление периоста (надкостницы). В подавляющем большинстве случаев периостит имеет одонтогенное происхождение. Значительно реже встречается неодонтогенный (травматический) или контактный периостит. Одонтогенный периостит является следствием активизации инфекции у детей с острым или хроническим периодонтитом, пародонтитом, нагноившейся радикулярной кистой,

Лечение детей с острым периоститом проводится по комплексной программе, основу которого составляет хирургический способ. Он остается ведущим даже при условии использования антибиотиков и других современных лекарственных средств. Хирургическое лечение заключается в удалении «причинного» зуба и периостотомии. Длина разреза должна соответствовать размерам инфильтрата. После вскрытия поднадкостничного абсцесса и эвакуации гнойного содержимого осуществляется ежедневный туалет раны, диализ антисептиками, смена дренажа. Больному назначается рассасывающая терапия (мазевые или спиртово масляные повязки). Консервативная терапия заключается в проведении симптоматического, десенсибилизирующего, общеукрепляющего, иммуностимулирующего, а при тяжёлом течении заболевания антибактериального лечения.

Острый гнойный периостит верхней челюсти слева

Острый гнойный периостит верхней челюсти справа

Острый гнойный периостит нижней челюсти слева
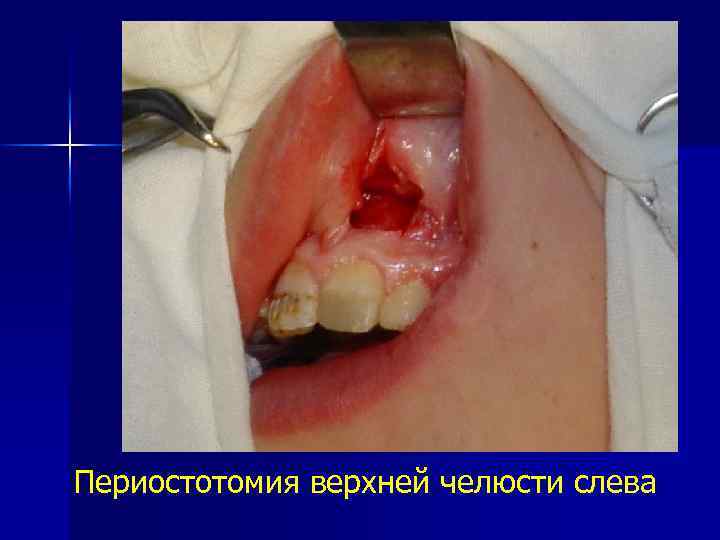
Периостотомия верхней челюсти слева

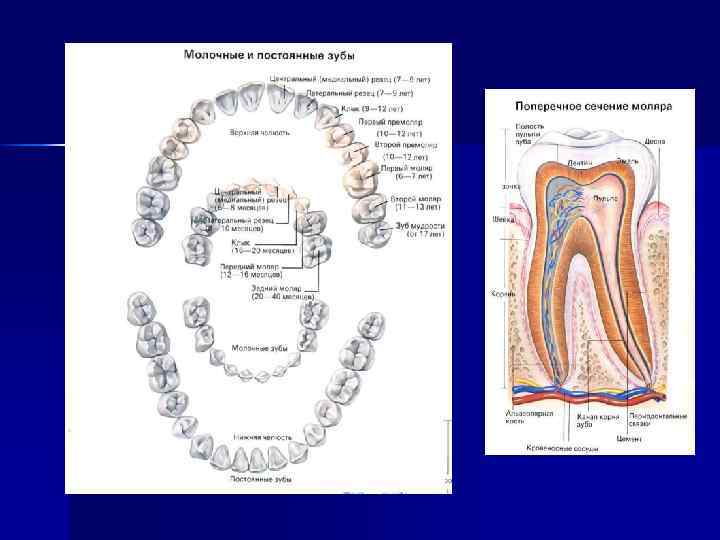
Остеомиелит челюсти - острое или хроническое воспаление всех компонентов костной ткани (надкостницы, мозгового вещества, губчатой и корковой структуры). В челюстно-лицевой области чаще формируется одонтогенный остеомиелит, вызываемый гноеродной бактериальной флорой разрушенных кариозным процессом зубов до стадии периодонтита. Острый одонтогенный остеомиелит челюстных костей, определяемый как паностит, является наиболее тяжелым по течению воспалительным процессом челюстно-лицевой области. Он преимущественно встречается в 7 -12 -летнем возрасте, когда у детей отмечается наиболее высокая распространенность и интенсивность поражения зубов кариозным процессом.

Клинико-рентгенологическая диагностика основных форм хронического одонтогенного остеомиелита челюстей на основе знаний патогенеза заболевания Форма заболевания Клиническое начало заболевания. Возраст ребенка, в котором чаще встречается данное заболевание Деструктивная форма Острое, общее состояние ребенка тяжелое. Чаще болеют дети 3— 5 лет Деструктивно продуктивная форма Острое. Чаще болеют дети 7— 12 лет Продуктивная форма Первично хроническое, без четких симптомов острого воспаления. Чаще болеют дети 9— 12 лет, подростки
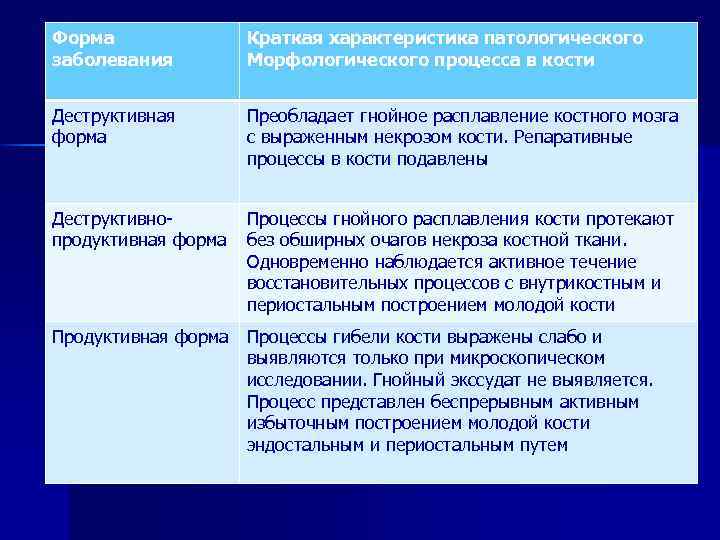
Форма заболевания Краткая характеристика патологического Морфологического процесса в кости Деструктивная форма Преобладает гнойное расплавление костного мозга с выраженным некрозом кости. Репаративные процессы в кости подавлены Деструктивно продуктивная форма Процессы гнойного расплавления кости протекают без обширных очагов некроза костной ткани. Одновременно наблюдается активное течение восстановительных процессов с внутрикостным и периостальным построением молодой кости Продуктивная форма Процессы гибели кости выражены слабо и выявляются только при микроскопическом исследовании. Гнойный экссудат не выявляется. Процесс представлен беспрерывным активным избыточным построением молодой кости эндостальным и периостальным путем

Форма заболевания Местные симптомы заболевания Деструктивная форма Наличие «причинного» зуба. «Причинный» зуб может быть удален ранее на этапах лечения. Множество костных свищей во рту на поверхности альвеолярного отростка, на коже лица с обильным выделением гноя с развитием грануляций. При зондировании свищей выявляются подвижные участки кости. Возможно обнаружение патологической подвижности отделов челюсти вследствие патологического перелома. В периоды обострения выраженная воспалительная инфильтрация мягких тканей рта и лица Деструктивно продуктивная форма Наличие «причинного» зуба. Зуб может быть удален на этапах лечения. Единичные костные свищи на альвеолярном отростке и коже лица с выделением через них гноя, мелких секвестров и развитием грануляций. Объем пораженного участка кости увеличен за счет периостально построенной молодой кости Продуктивная форма Локализуется на нижней челюсти в области тела, угла, ветви, отростков. «Причинный» зуб чаще выявить не удается. Размеры кости увеличиваются в 3— 4 раза по сравнению с нормальным ее строением. Как правило, отсутствуют клинические признаки воспаления.

Форма заболевания Рентгенологическая картина Деструктивная форма Обширные очаги деструкции кости с зонами повышенной прозрачности. Крупные размеры секвестров. Мертвые зачатки постоянных зубов, расположенных в очаге заболевания. Деструктивно продуктивная форма В кости чередуются мелкие очаги повышенной прозрачности и плотной кости. Секвестры мелкие. При заболевании нижней челюсти хорошо видны светлые продольные полосы построенной периостально молодой кости. Зачатки постоянных зубов могут погибнуть. Продуктивная форма Имеет две разновидности: 1)кость приобретает мраморный рисунок: мелкие очаги разрежения чередуются с крупными очагами плотной кости. Очаг не имеет четкихграниц, распространяется по кости диффузно. На поверхности челюсти слоистое на пластование молодой кости — слоистый периостит. В периодонте интактных зубов с мертвой пульпой — хронический гранулирующий периодонтит; 2)в области угла и ветви (реже тела) участок вновь по строенной молодой кости имеет нежный трабекулярный рисунок и четкие границы.

Форма заболевания Клиническое течение заболевания Деструктивная форма Длительное с периодами обострения. Общее состояние ребенка средней тяжести или тяжелое. Выраженные сдвиги в картине периферической крови и мочи вследствие интоксикации и снижения иммунной защиты. Деструктивно продуктивная форма Спокойное, без выраженных симптомов обострения процесса. Состояние ребенка обычно удовлетворительное. В картине периферической крови сдвиги, свидетельствующие об отсутствии или слабом снижении иммунитета. Гипохромная анемия. Картина мочи, как правило, без изменений. Отдельные секвестры способны рассасываться. Пульпа постоянных зубов, расположенных в очаге заболевания, может погибнуть. Продуктивная форма Медленное, упорное увеличение объема кости, напоминает костную опухоль. В интактных зубах развивается ретроградный пульпит с гибелью пульпы и зон роста корня. Картина периферической крови и мочи, как правило, без особенностей

Форма заболевания Исходы Деструктивная форма Нарушение формы и размеров челюсти, функции сустава вследствие обширных дефектов кости или остановки роста челюсти (при гибели зон роста). Потеря постоянных зубов Деструктивно продуктивная форма Нарушение прикуса вследствие потери зубов. При распространении заболевания на мыщелковый отросток возможно замедление продольного роста без нарушения функции сустава Продуктивная форма Первая рентгенологическая разновидность плохо корригируется медикаментозной терапией и без активного хирургического лечения длится годами, распространяясь по кости и переходя на другие кости. Вторая разновидность может излечиваться комплексной медикаментозной терапией и физическими факторами, если от начала заболевания прошло не более 4— 6 мес
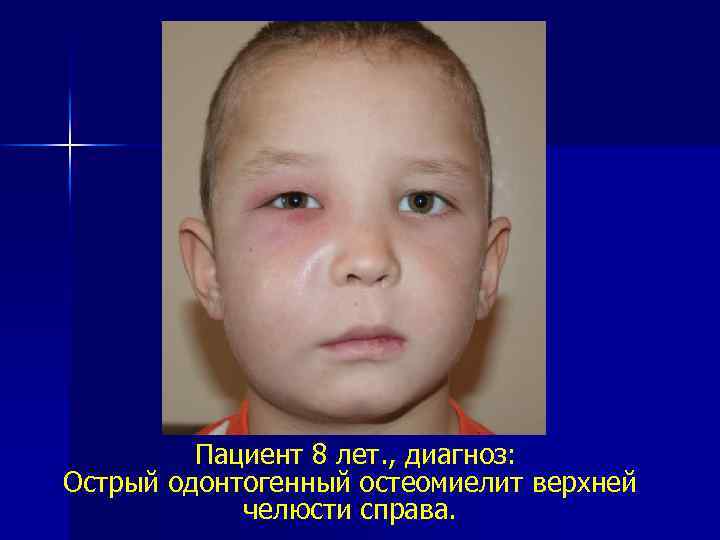
Пациент 8 лет. , диагноз: Острый одонтогенный остеомиелит верхней челюсти справа.

Остеофлегмона n Сопутствует острому остеомиелиту челюсти, и характеризуется одновременным развитием и распространением гнойно – воспалительного процесса в костной ткани и околочелюстных мягких тканях.
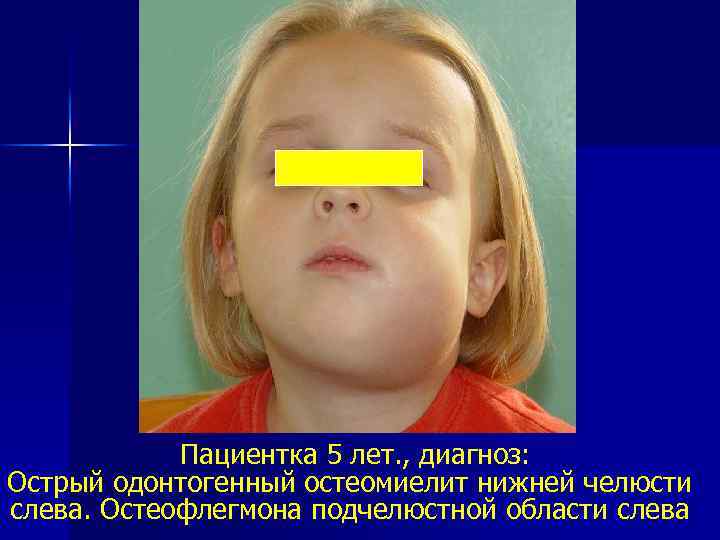
Пациентка 5 лет. , диагноз: Острый одонтогенный остеомиелит нижней челюсти слева. Остеофлегмона подчелюстной области слева
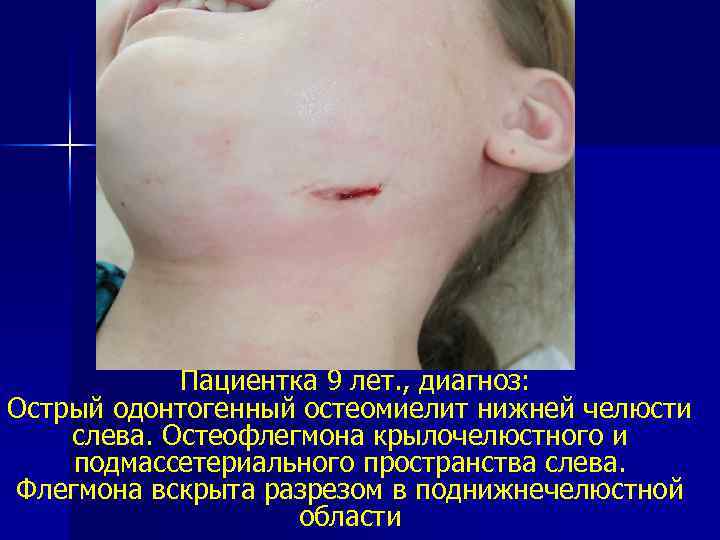
Пациентка 9 лет. , диагноз: Острый одонтогенный остеомиелит нижней челюсти слева. Остеофлегмона крылочелюстного и подмассетериального пространства слева. Флегмона вскрыта разрезом в поднижнечелюстной области

Лечение. В случае выявления у больного острого одонтогенного остеомиелита челюстной кости необходимо принять меры для проведения экстренного оперативного вмешательства и интенсивной терапии в условиях стационара. Хирургическое лечение заключается в устранении причины заболевания (удалении зуба, хирургическом вскрытии гнойно воспалительного очага в кости и окружающих мягких тканях, создании условий для свободного оттока гнойного экссудата). Комплекс консервативной терапии включает антибактериальное, симптоматическое, дезинтоксикационное и иммунокорригирующее лечение. Для выбора адекватных антибактериальных лекарственных препаратов определяется характер микрофлоры из очага воспаления и уточняется ее чувствительность к антибиотикам. В случае тяжелого течения заболевания больному назначают переливание препаратов плазмы, кровезаменителей, вводят иммуноглобулины, антистафилококковый анатоксин. Со вторых третьих суток после хирургического лечения больному назначают УВЧ, ГБО, УФО, лазерную терапию.
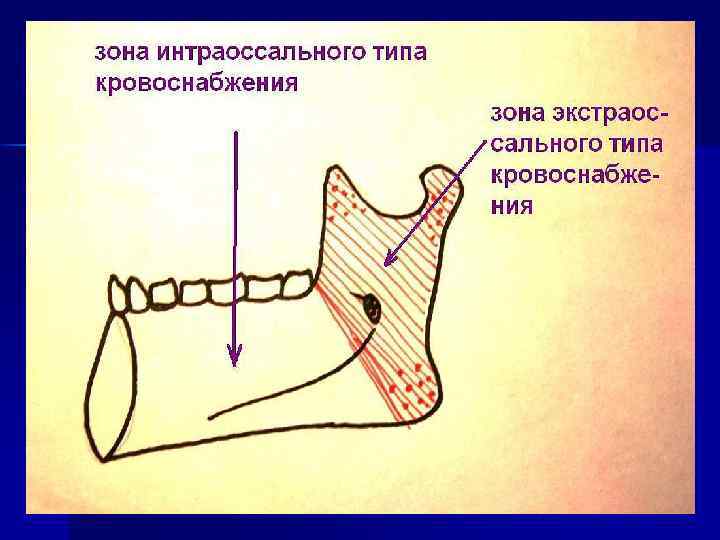

Острый гематогенный остеомиелит у детей Этиология n Патогенез n Топографическая анатомия n Клиника n Диагностика n Лечение n

Одонтогенный верхнечелюстной синуит у детей Этиология n Патогенез n Топографическая анатомия n Клиника n Диагностика n Лечение n

Осложнения гнойновоспалительных заболеваний челюстно-лицевой области Сепсис n Внутричерепные осложнения n Одонтогенный медиастенит n

СПАСИБО ЗА ВНИМАНИЕ
Лекция-ВОСП.заб.2007-СТОМАТ..ppt