грыжи.ppt
- Количество слайдов: 104

ГБОУ ВПО Алтайский государственный медицинский университет федерального агентства министерства здравоохранения и социального развития СОВРЕМЕННЫЕ АСПЕКТЫ ЛЕЧЕНИЯ ГРЫЖ Выполнили: Мишуров К. А, Иваницкая Е. А, Забудько Д. А, Костин А. В.

Если бы хирург занимался только грыжесечением и больше ни чем иным, то и тогда стоило бы стать хирургом и посвятить себя служению этому делу Вильям Холстед



Международная классификация грыж По происхождению разделены на две группы: врожденные (hernia congenitalis) и приобретенные (hernia acquisita). Врожденные грыжи - пупочные, паховые, белой линии живота, грыжи пупочного канатика, гастрошизис (от греч. - расщепление живота). Приобретенные грыжи делят на группы в зависимости от причин, которые привели к возникновению дефекта брюшной стенки. 1. Предуготованные грыжи (hernia praformata). Они возникают в типичных “слабых” местах брюшной стенки. Это паховый канал, пупочное и бедренное кольцо, щели в белой, спигелиевой и дугообразной (дугласовой) линиях, треугольник Пети, промежуток Грюнфельда. Лесгафта, запирательный канал, промежность, отверстия и щели в диафрагме. 2. Послеоперационные грыжи (hernia postoperativae). 3. Рецидивные грыжи (hernia recidiva). 4. Травматические грыжи (hernia traumatica). 5. Невропатические грыжи (hernia neuropatica). 6. Искусственные грыжи (hernia artificiales).

Международная классификация грыж По локализации (анатомическая классификация) Различают паховую, бедренную, пупочную, белой линии живота. Реже встречаются грыжи спигелиевой и дугласовой линии, мечевидного отростка, поясничные, сидалищные, промежностные, диафрагмальные, запирательные. Клиническая (по течению) классификация 1. Свободная (вправимая) грыжа (hernia reponibilis). 2. Невправимая грыжа (hernia irreponibilis). 3. Ущемленная грыжа (hernia incarcerata). 4. Копростаз в грыже. 5. Воспаление грыжи. 6. Травма грыжи.

Стадии развития грыж 1 стадия. Вначале формируются грыжевые ворота 2 стадия. Грыжа имеет все составные части, но грыжевой мешок не выходит через толщу брюшной стенки. Грыжа появляется только при физическом напряжении и исчезает после снятия напряжения. Неполная грыжа 3 стадия. Полная грыжа. Грыжа выходит за пределы брюшной стенки, вызывает изменение живота (выпячивание), появляющиеся при вставании и при малейшем физическом напряжении. 4 стадия. К ней относятся грыжи больших размеров огромные грыжи.

Ущемленная грыжа Эластичное Каловое Ретроградное (W-образное, Майдля) Пристеночное (Рихтера)

Противопоказания к операции при неосложненной грыже: глубокий старческий возраст, декомпенсированные пороки сердца, активный туберкулез, злокачественные опухоли, стриктуры уретры, аденома простаты, гнойничковые заболевания и др. , которые делают грыжесечение опасным для жизни.

«К 1965 году рецидивы паховых грыж стали нашествием для больных, позором и унижением для хирургов» §R. Stoppa

Общие принципы операции при неосложненных грыжах рассечение тканей над грыжей; выделение грыжевого мешка; вскрытие его; вправление содержимого в брюшную полость; перевязка грыжевого мешка в области шейки; отсечение его; ушивание дефекта брюшной стенки (пластика)

Критерии при оценке жизнеспособности: восстановление нормального розового цвета; отсутствие странгуляционной борозды и темных пятен, просвечивающихся сквозь серозу; сохранение пульсации сосудов брыжейки; наличие перистальтических сокращений

Основные методы пластики грыж: фасциально-апоневротическая; мышечная; пластика с помощью дополнительных биологических или синтетических материалов (аллопластика, эксплантация); комбинированная (использование ауто и чужеродных тканей).

Трансплантаты аутологичные (взятые в пределах одного и того же организма)- аутофасции, кожные аутотрансплантанты; аллогенные (взятые в организме того же вида, что и организм реципиента)аллогенная фасция, аллогенный перикард, аллогенная твердая мозговая оболочка; ксеногенные (взятые в организме другого вида); эксплантаты (небиологические ткани); комбинированные трансплантаты.

Грыжи белой линии живота Скрытые (hernia occulta) Пупочные грыжи у взрослых (hernia umbilicalis adulforum) Сапежко, Мейо, Мартынова, Напалкова

Классификация I. Lichtenstein, 1987 КОСАЯ ПРЯМАЯ ◦ Всего дна ◦ латеральной 12 дна ◦ медиальной 12 дна ◦ дивертикулярная ◦ прочие БЕДРЕННАЯ КОМБИНИРОВАННАЯ

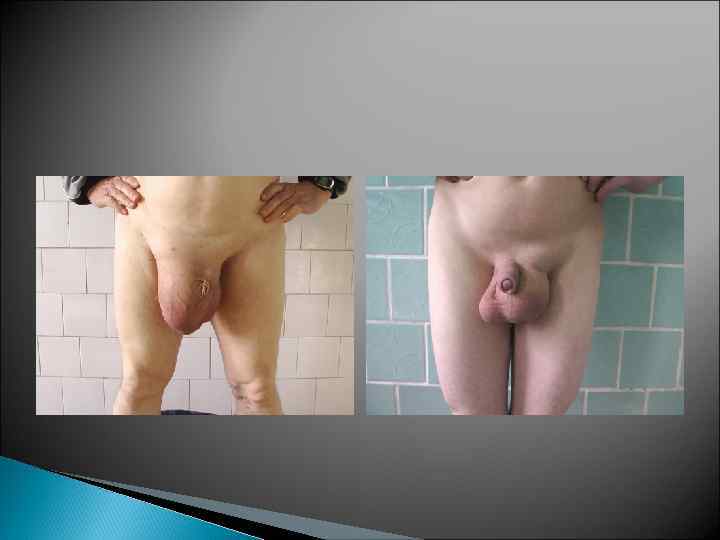
Классификация Nyhus, 1993 I тип - косые паховые грыжи. Внутреннее кольцо не расширено, грыжевое содержимое находится в паховом канале (канальная паховая грыжа). II тип - косые паховые грыжи при значительном расширении пахового кольца. III тип А - все виды прямых паховых грыж. Имеется слабость поперечной фасции. В - косые паховые грыжи больших размеров (паховомошоночные) С - бедренные грыжи IV тип - рецидивные грыжи А - прямые рецидивные В - косые рецидивные С - бедренные рецидивные D - комбинация рецидивные прямых, косых и бедренных грыж
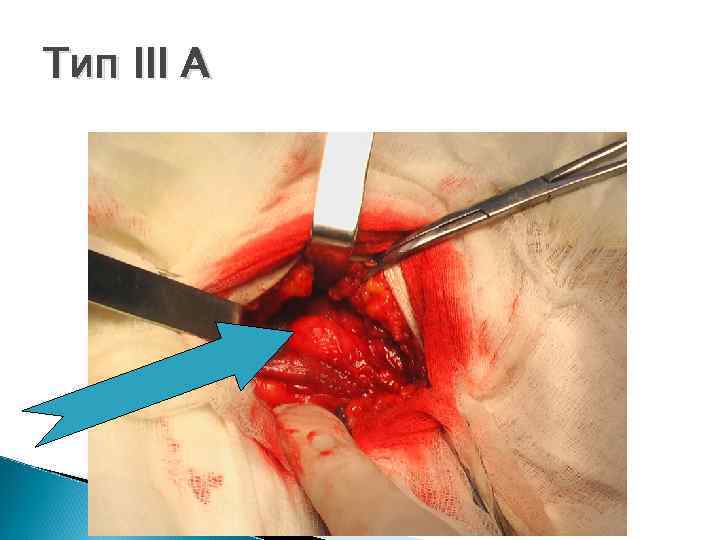
Тип III A
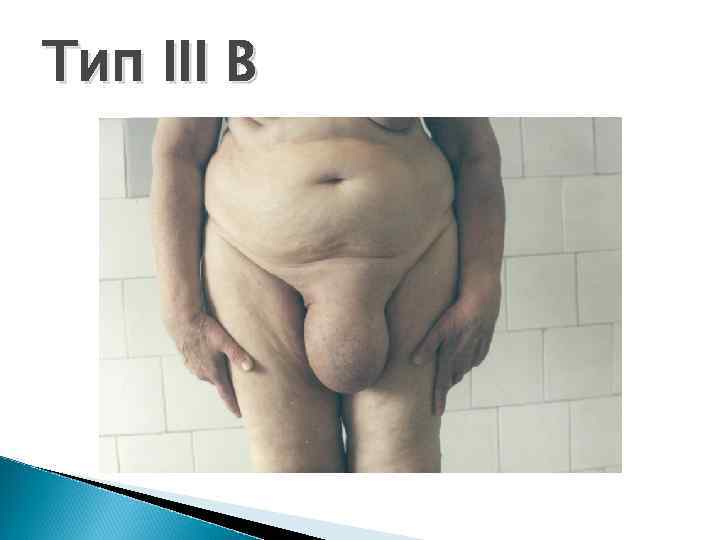
Тип III B
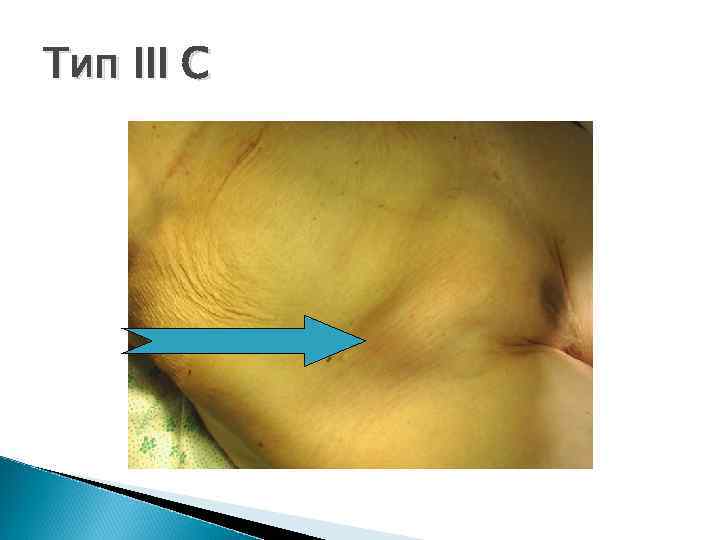
Тип III C
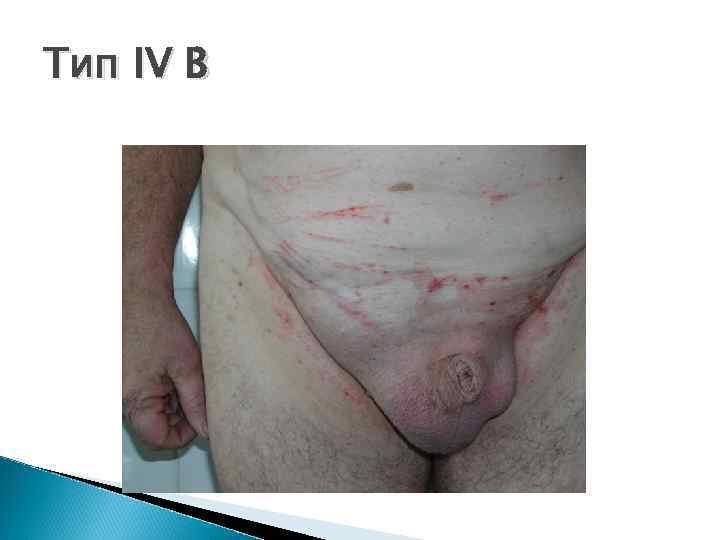
Тип IV B
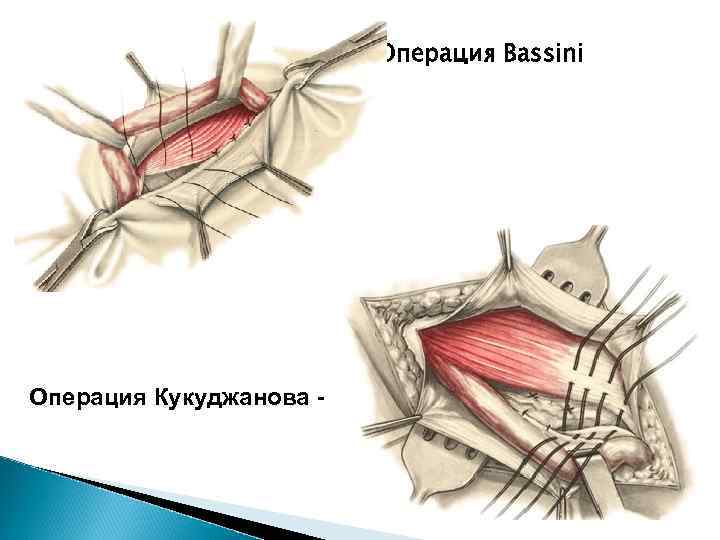
-Операция Кукуджанова Bassini
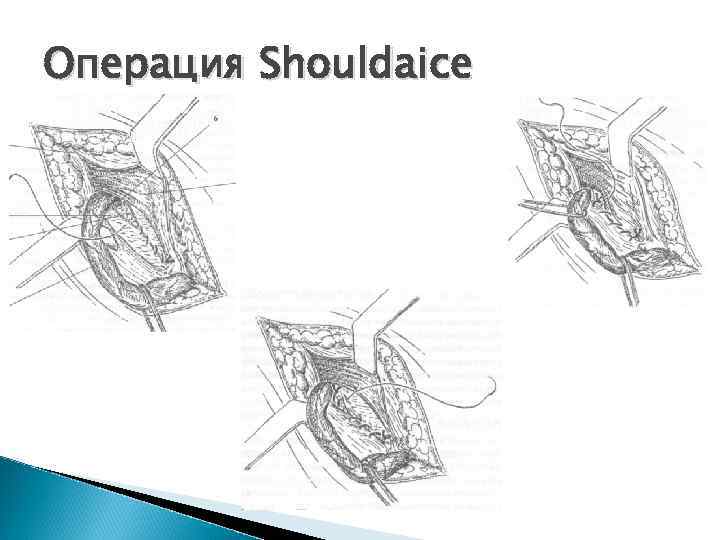
Операция Shouldaice
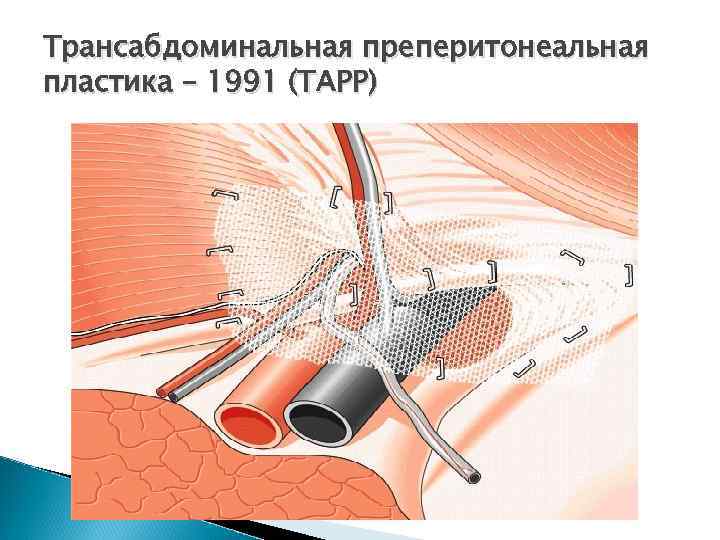
Трансабдоминальная преперитонеальная пластика – 1991 (ТАРР)
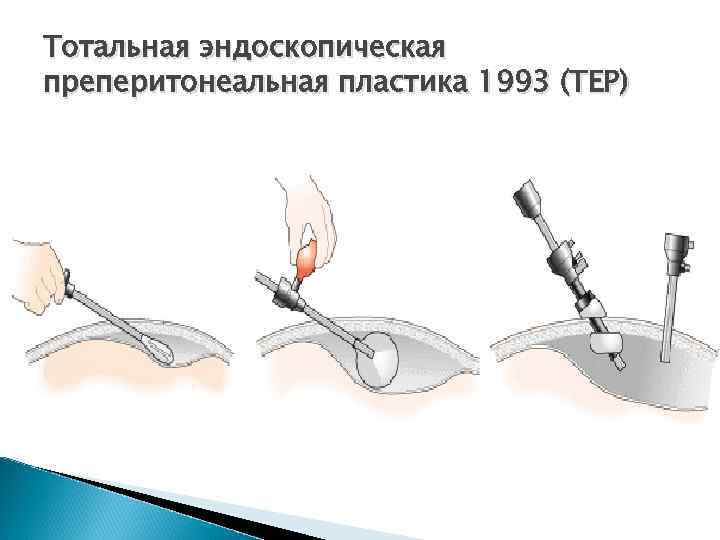
Тотальная эндоскопическая преперитонеальная пластика 1993 (ТЕР)

В 1948 году - Acquaviva и Bourret впервые применили нейлоновую сетку для пластики грыж получив хороший результат. В 1959 году - Francis Usher опубликовал результаты применения сетчатых протезов из дакрона (полиэстера). В конце 50 -х годов - Guilio Natta и Karl Zigler синтезировали полипропилен, получив в 1960 году Нобелевскую Премию В 1961 году, тот же Francis Usher использовал сети из полипропилена для пластики грыж брюшной стенки.
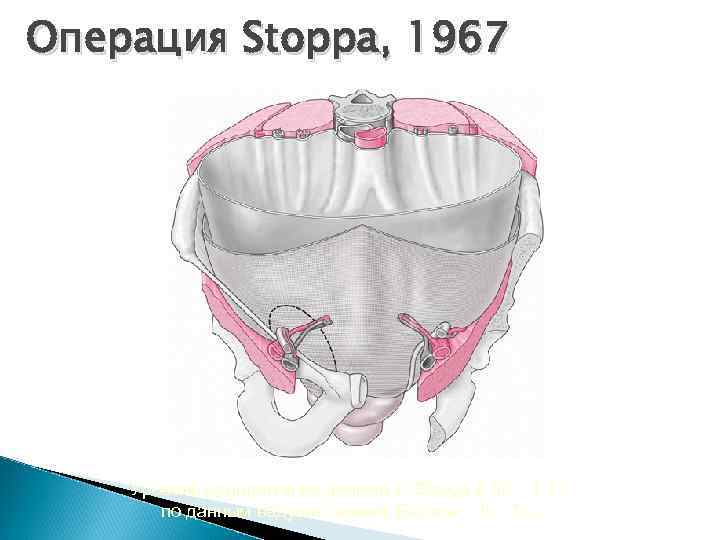
Операция Stoppa, 1967 Уровень рецидивов по данным R. Stoppa 0, 56 – 1, 1% по данным ведущих клиник Европы – 0 – 7%.
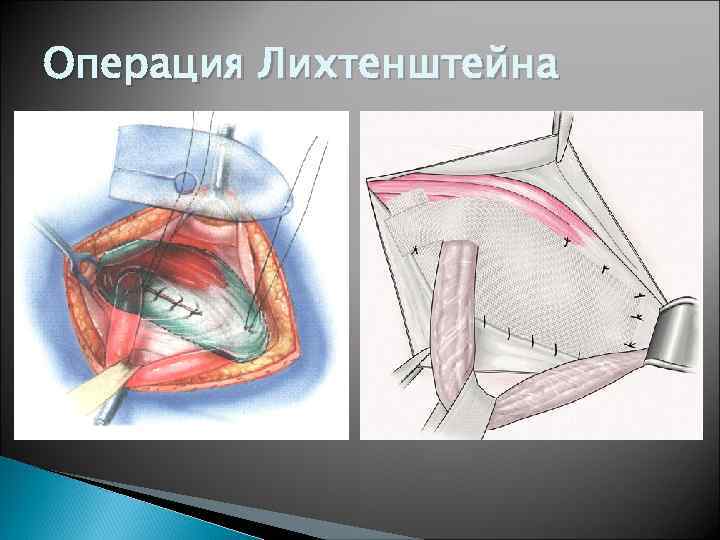
Операция Лихтенштейна
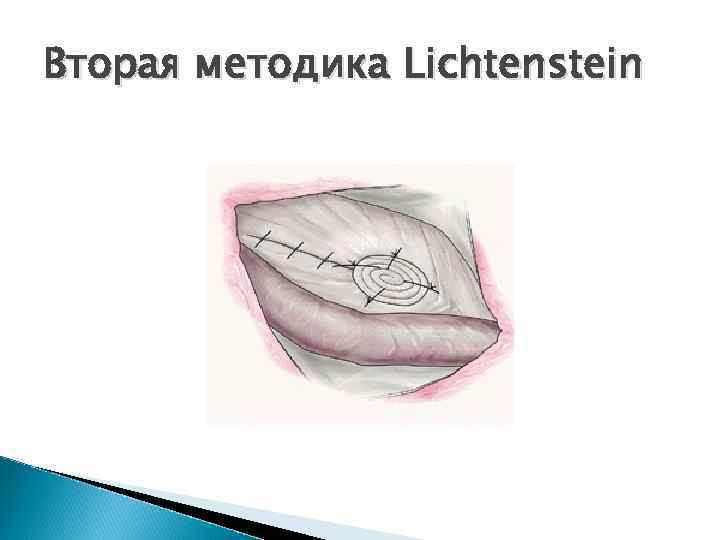
Вторая методика Lichtenstein
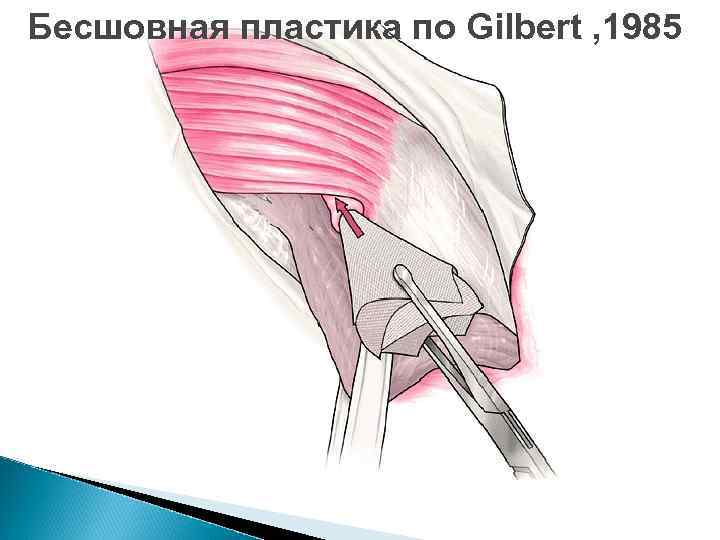
Бесшовная пластика по Gilbert , 1985

Пластика по Ruttkow-Robbins 1995 (Plug and Putch)
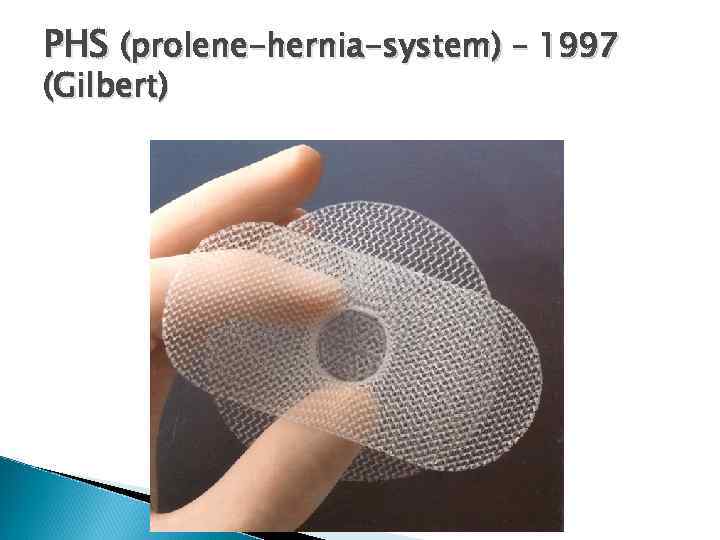
PHS (prolene-hernia-system) – 1997 (Gilbert)

Выбор метода пластики При грыжах I типа целесообразно выполнить пластику глубокого кольца пахового канала без использования синтетического протеза – методика E. Shouldice Грыжи II – III типов требуют выполнения пластики по методикам Rutkow-Robbins (plug and patch) или Lichtenstein c аннулоррафией глубокого пахового кольца

Выбор метода пластики При грыжах IV – VI типов целесообразна пластика задней стенки пахового канала – преперитонеальные методики пластики: модифицированные методики Gilbert с фиксацией протеза – Wantz, Kugel, Guarnery или Trabucco - PHS - Ruttkow-Robbins. При бедренной грыже (VII тип) - протезная пластика «воронкой» по методике Rutkow или PHS Независимо от локализации дефекта следует отдавать предпочтение протезированию преперитонеального пространства: Gilbert, Kugel, Trabucco, Guarnery Ruttkow-Robbins, Trabucco. Оптимально – протезирование с PHS

«Впечатляющие результаты, полученные при использовании современных методик пластики синтетическими протезами, омрачаются рядом специфических осложнений» (V. Schumpelick et al. , 2001, J. W. Burger et al. , 2004)

Осложнения нагноения раны – 0, 7 – 6%; хроническая послеоперационная боль (независимо от методики пластики она возникает у 5% после пластики через паховый канал и в 3% после лапароскопической пластики (Wantz, 1982 – 1991) сокращение (shrinkage) «сигарообразная» деформация миграция с образованием пролежней, кишечных свищей (при контакте с кишкой) нагноения, требующее удаления протеза неудовлетворительные функциональные результаты, вызванные образованием грубой рубцовой ткани, гранулем семенного канатика; повреждения элементов семенного канатика (рандомизированные исследования Fraiberg, 1979 - 7% азооспермия, связанных с повреждением vas deferens; Shin D. et al. , 2005 – 14 случаев снижения фертильной функции; R. Fitzgiborn – при обследовании 8, 5 тыс инфертильных мужчин у 6, 65% были операции по поводу паховых грыж)
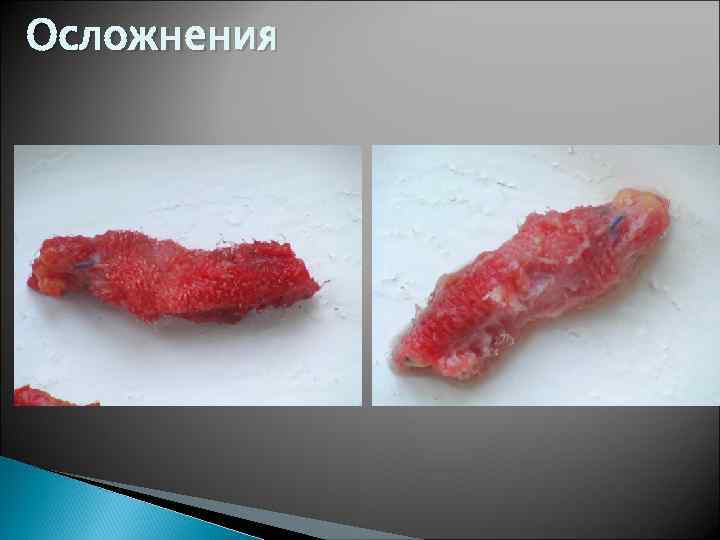
Осложнения

В настоящее время качество лечения паховой грыжи в любом хирургическом стационаре определяется применением современных методик пластики с использованием синтетических протезов Это особенно относится к лечению рецидивной паховой грыжи, когда отказ от использования протезных методов пластики трактуется как хирургическая ошибка Жебровский В. В. , Ильченко Ф. Н. (2003 -2005) Фелештинский Я. П. и соавт. (2004 -2005) Campanelli G. , Pettinari D. , Nicolosi. F. M. , Cavalli M. , Contessini Avesani E. Inguinal hernia recurrence: classification and approach // Hernia, 2006. - V. 10. - N 2. - p. 159 - 161 Desarda M. P. Physiological repair of inguinal hernia: a new technique (study of 860 patients) // Hernia, 2006, V. 10. - N 2. - P. 143 – 146.

Бедренные грыжи Бедренного канала в норме нет. В случае выхождения внутренностей через бедренное кольцо формируется бедренный канал длинной до 2 см. Стенками его являются: спереди - задненижняя поверхность паховой связки, поверхностный листок широкой фасции бедра, сзади гребенчатая связка (связка Купера) и фасция гребенчатой мышцы, медиально - лакунарная связка, латерально фасциальный футляр бедренной вены. Внутренним отверстием бедренного канала является бедренное кольцо, а наружным - овальная ямка - отверстие в широкой фасции бедра через которое проходит большая подкожная вена бедра. “Corona mortis” - a. obturaforia, ветвь a. hypogastrica, иногда отходит от a. epigastrica inferoir и идет по верхнему внутреннему и нижнему краям бедренного канала, как бы охватывая шейку грыжевого мешка. В таком случае все стенки представлены сосудами.

Пластика бердренных грыж Бассини Руджи-Парлавеччо
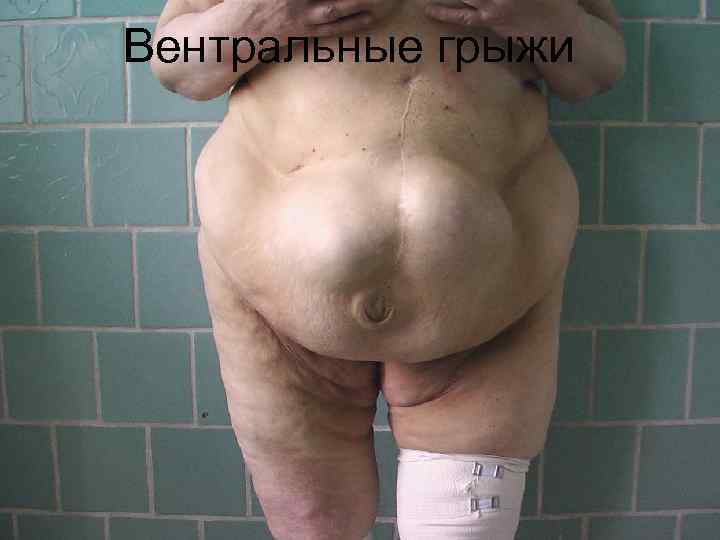
Вентральные грыжи

Классификация К. Д. Тоскина и В. В. Жебровского (1990) малые - локализуются в какой-либо области передней брюшной стенки, не изменяют конфигурацию живота; средние - занимают часть какой-либо области передней брюшной стенки, выпячивая ее; Обширные - полностью занимают какуюлибо область передней брюшной стенки, деформируя живот; гигантские - захватывают две-три и более области передней брюшной стенки, резко деформируя живот и создавая неудобства при ходьбе

Классификация В. В. Жебровский и Ф. И. Ильченко (2003) Вариант I грыжевой дефект образован медиальными краями прямых или краями прямых и боковых мышц живота, разобщен ными вследствие разрушения белой линии живота или пахового серпа, без нарушения целостности самих мышц Вариант II топография грыжевого дефекта характеризуется не только разрушением белой линии живота или пахового серпа, но и нарушением анатомической целостности прямых и боковых мышц живота и их апоневротических футляров. Вариант III топография грыжевого дефекта с признаками первого и второго варианта, но отличается обширным дефектом тканей передней брюшной стенки (20 x 20 см и более), неправильной формой, выраженными признаками атрофии и истончения мышц и апоневротических структур
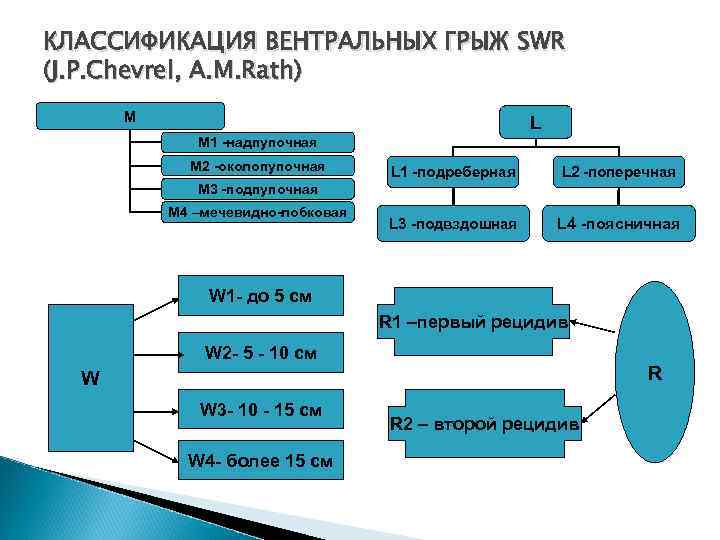
КЛАССИФИКАЦИЯ ВЕНТРАЛЬНЫХ ГРЫЖ SWR (J. P. Chevrel, A. M. Rath) M L M 1 надпупочная M 2 околопупочная L 1 подреберная L 2 поперечная L 3 подвздошная L 4 поясничная M 3 подпупочная M 4 –мечевидно лобковая W 1 до 5 см R 1 –первый рецидив W 2 5 10 см R W W 3 10 15 см W 4 более 15 см R 2 – второй рецидив
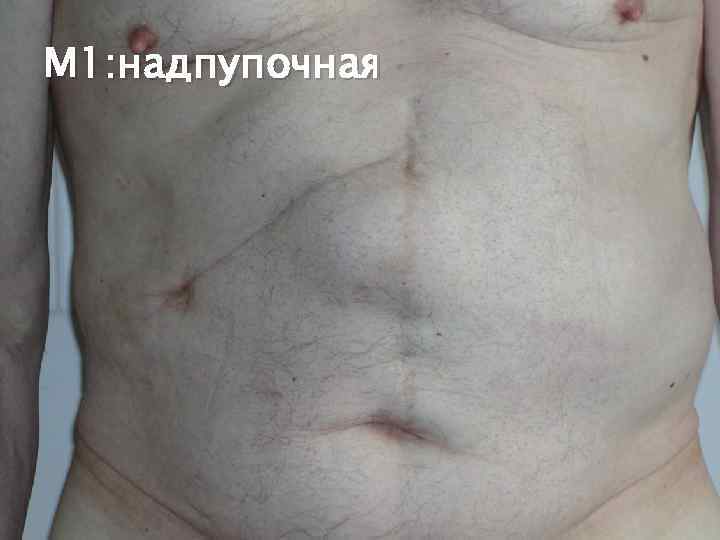
М 1: надпупочная

М 2: околопупочная
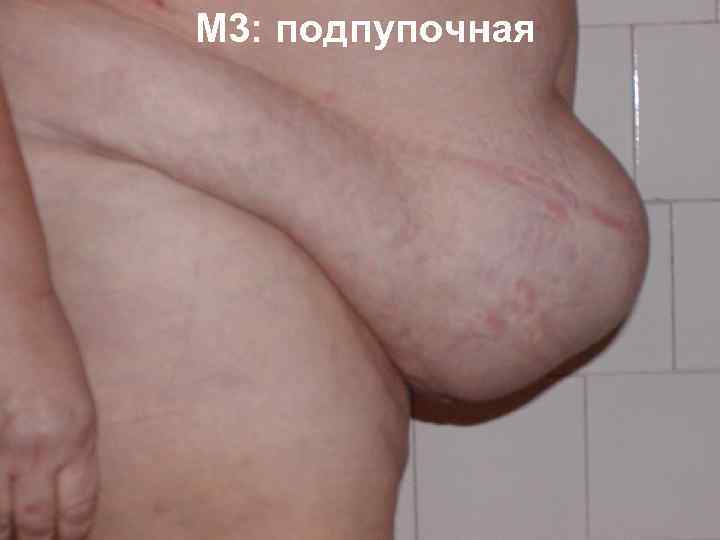
М 3: подпупочная
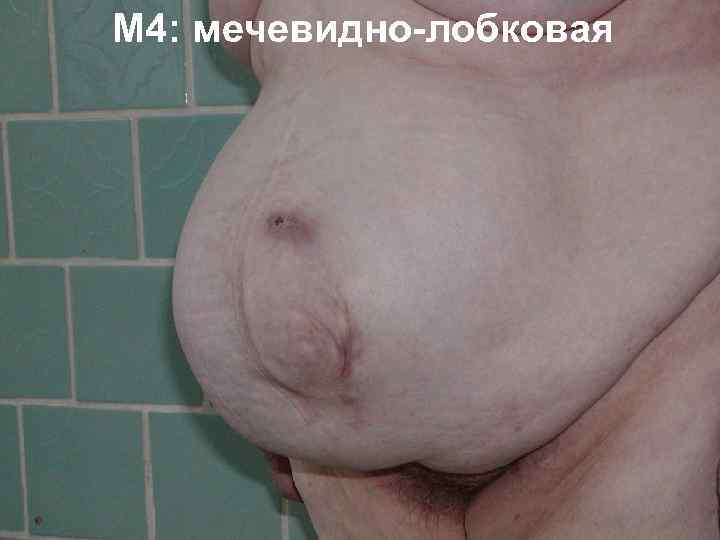
M 4: мечевидно лобковая
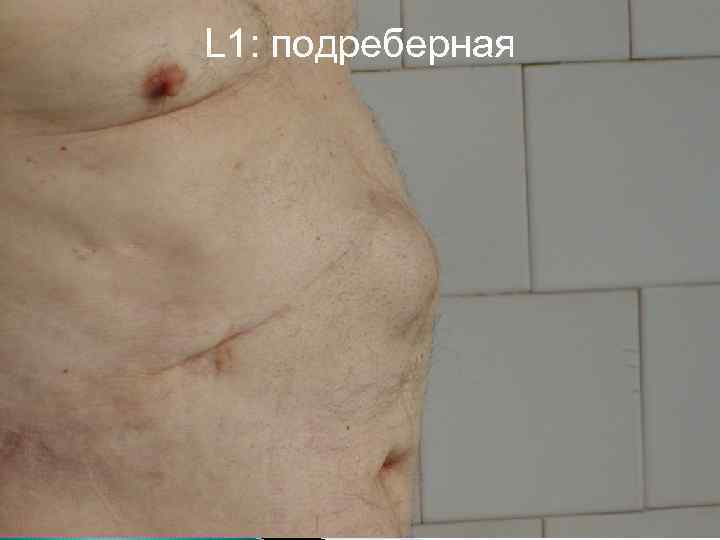
L 1: подреберная
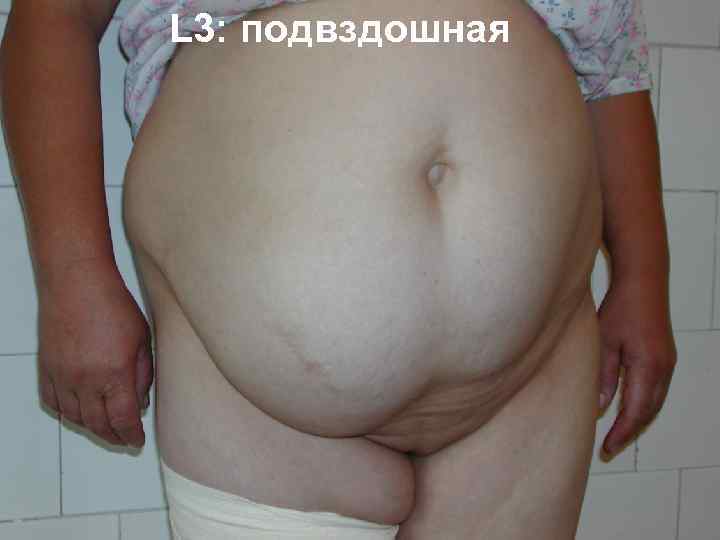
L 3: подвздошная
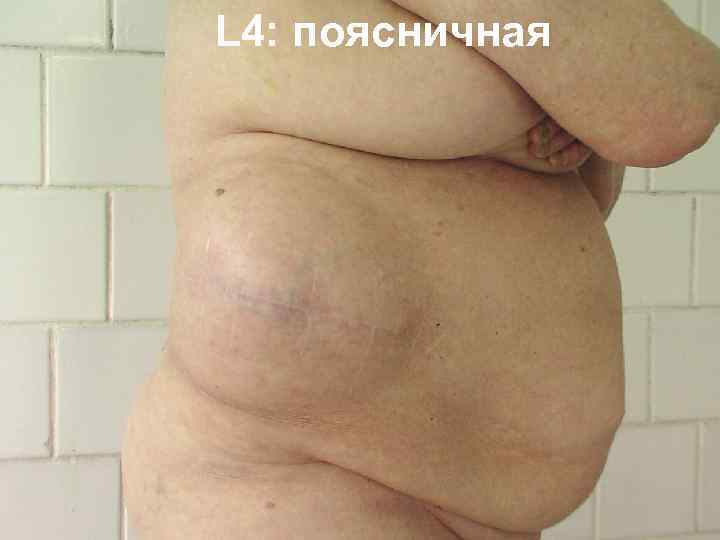
L 4: поясничная
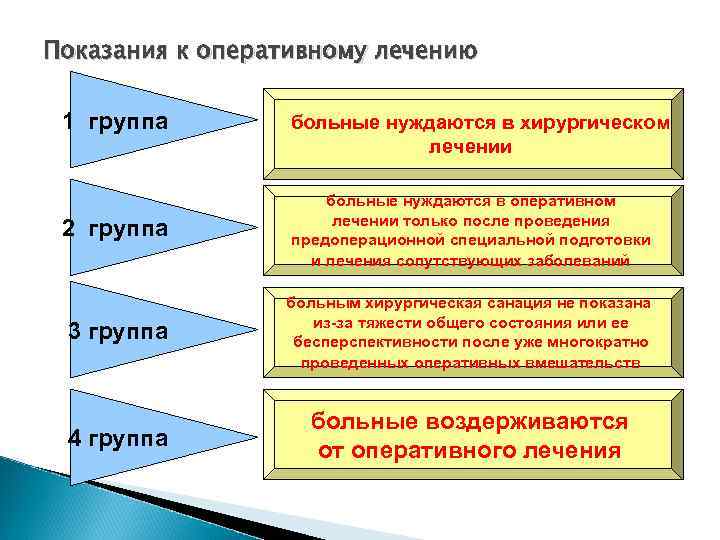
Показания к оперативному лечению 1 группа больные нуждаются в хирургическом лечении 2 группа больные нуждаются в оперативном лечении только после проведения предоперационной специальной подготовки и лечения сопутствующих заболеваний 3 группа больным хирургическая санация не показана из за тяжести общего состояния или ее бесперспективности после уже многократно проведенных оперативных вмешательств 4 группа больные воздерживаются от оперативного лечения

Противопоказаниями к оперативному лечению при больших послеоперационных вентральных грыжах являются снижение жизненной емкости легких (ЖЕЛ), минутной вентиляции легких (МВЛ) и резерва дыхания (РД) после перемещения грыжевого содержимого в брюшную полость более чем на 60%

Классификация методов пластики передней брюшной стенки А. С использованием собственных тканей Аутологичная пластика ◦ 1. Ушивание брюшной стенки «край в край» ◦ 2. Утолщение брюшной стенки ◦ 3. Удвоение брюшной стенки ◦ 4. Реконструкция брюшной стенки: тканями, взятыми за пределами брюшной стенки, тканями, взятыми вблизи грыжевых ворот, свободными лоскутами фасций и кожи. Б. С использованием дополнительных материалов ◦ • Аллогенная (гомо-) пластика (консервированными тканями человека: брюшиной, фасцией, твердой мозговой оболочкой и др. ) ◦ • Ксеногенная (гетеро-) пластика (консервированными тканями животных: брюшиной, фасцией и др. ) ◦ • Эксплантатная (алло-) пластика (современные полимерные материалы: полиэстер, полипропилен, политетрафторэтилен и др. ) В. Комбинированная пластика ◦ • впереди апоневроза (onlay - технология) ◦ • позади апоневроза (inlay - технология) ◦ • впереди и позади апоневроза (onlay-inlay – технология)

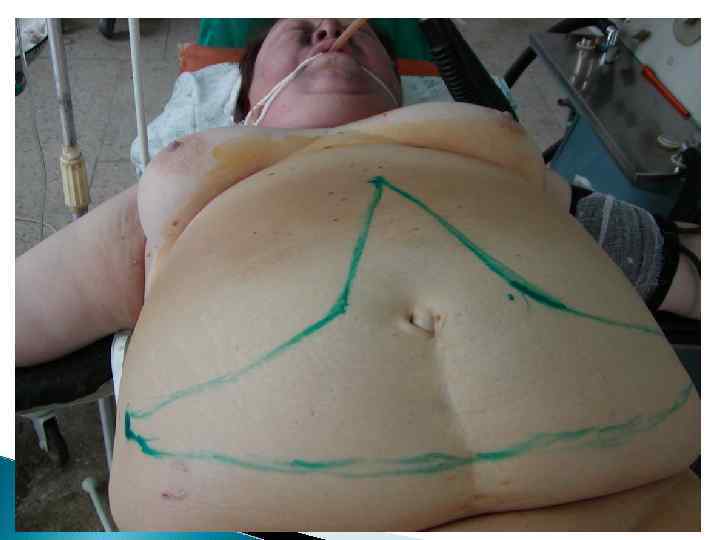
Основные этапы оперативного лечения послеоперационных вентральных грыж включают: • оперативный доступ к грыжевым воротам; • вскрытие грыжевого мешка и отделение органов брюшной полости от его стенок; • частичное или полное иссечение грыжевого мешка; • мобилизация и экономное иссечение краев грыжевых ворот; • пластика передней брюшной стенки; • зашивание операционной раны.
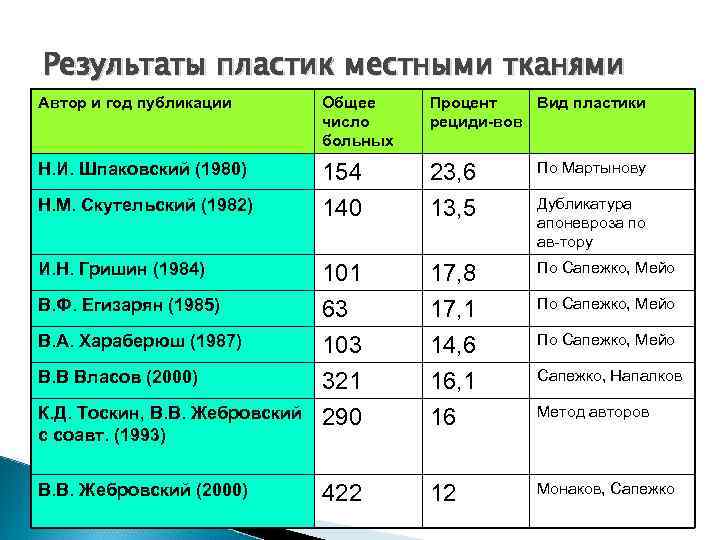
Результаты пластик местными тканями Автор и год публикации Общее число больных Процент Вид пластики рециди вов Н. И. Шпаковский (1980) 154 140 23, 6 13, 5 По Мартынову 101 63 103 321 290 17, 8 17, 1 14, 6 16, 1 16 По Сапежко, Мейо 422 12 Монаков, Сапежко Н. М. Скутельский (1982) И. Н. Гришин (1984) В. Ф. Егизарян (1985) В. А. Хараберюш (1987) В. В Власов (2000) К. Д. Тоскин, В. В. Жебровский с cоавт. (1993) В. В. Жебровский (2000) Дубликатура апоневроза по ав тору По Сапежко, Мейо Сапежко, Напалков Метод авторов
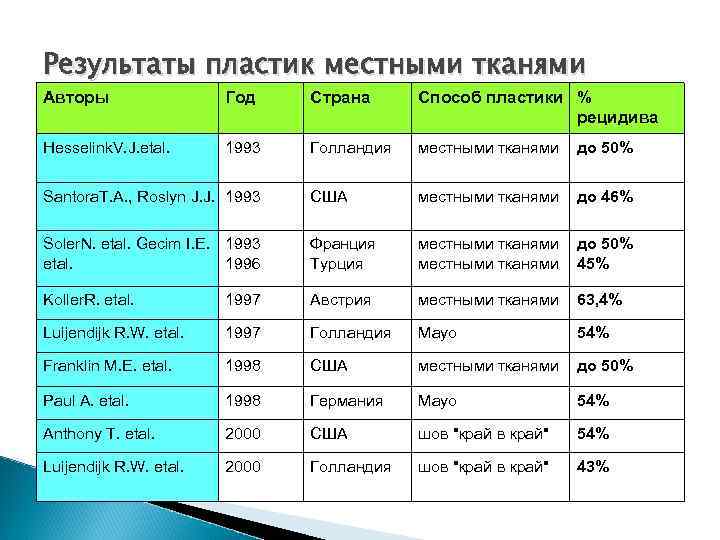
Результаты пластик местными тканями Авторы Год Страна Способ пластики % рецидива Hesselink. V. J. etal. 1993 Голландия местными тканями до 50% Santora. T. A. , Roslyn J. J. 1993 США местными тканями до 46% Soler. N. etal. Gecim I. E. 1993 etal. 1996 Франция Турция местными тканями до 50% 45% Koller. R. etal. 1997 Австрия местными тканями 63, 4% Luijendijk R. W. etal. 1997 Голландия Mayo 54% Franklin M. E. etal. 1998 США местными тканями до 50% Paul A. etal. 1998 Германия Мауо 54% Anthony T. etal. 2000 США шов "край в край" 54% Luijendijk R. W. etal. 2000 Голландия шов "край в край" 43%

Оказалось, и это не удивительно, что фасция при грыже слабее нормальной фасции, а сетка - прочнее фасции в любом состоянии 1976 г. Минц (Minns) and Тинклер (Tinckler)

Аллопластические материалы, закрывая дефект брюшной стенки, замещают собой недостающие ткани. Различают четыре основные группы аллопластических материалов: металлы, монолитные пластмассы, пористые губки и сетчатые пластмассы.

Металлические протезы Серебряные нити. Первым серебряную проволоку для пластики пахового канала использовал Фелпс (Phelps) в 1894 г. Эта концепция была развита немецкими хирургами Витцелем (Witzel) и Гоупелом (Goepel) Танталовая сетка. Танталовая нить стала популярна в 1948 году. В 1951 г. Кунц (Koontz) сообщил о 77 пациентах с большими прямыми паховыми грыжами, оперированными с использованием этой сетки и одним рецидивом через 25 месяцев. В 1951 г. Флинн (Flynn) доложил о 45 вентральных грыжах, оперированных с танталовыми сетками и одним рецидивом через 4, 5 года Безупречная (нержавеющая) сталь. Сети или экраны из нержавеющей стали начали использовать в 20 -е годы. В 1952 г. Бебкокк (Babcock) внедрил этот материал в герниологию. Престон (Preston) и Ричарде (Richards) в 1973 г. доложили о 2000 случаях за 24 -летний период лечения грыж

Неметаллические синтетические протезы В 1959 г. Кунц (Koontz) и Кимберли (Kimberly). Ткань из Фортисана. Нарат (Narat) and Хедро (Khedroo) в 1952 г. Поливиниловая губка (Ивалон). В 1957 г. Абрахаме (Abrahams) Нейлон. описан впервые Малони (Maloney) в 1948. Спустя 10 лет он использовали Дакрон, нейлон, стекловолокно, майлар (искусственная плёнка для магнитофонов), орлон, полиэтилен, поливиниловую губку, полиэтилен, винион. предложили биологически инертный материал из целлюлозы – Фортисан. опубликовал опыт лечения 16 рецидивных грыж доложил об 1% рецидива у 253 больных при наблюдении на сроках более 5 лет. Силастик. применяют только в педиатрии для коррекции больших пупочных грыж или закрытия дефектов брюшной стенки другого генеза в педиатрии

Тефлон (политетрафлюороэтилен). Ладингтон (Ludington) and Вудвард (Woodward) использовали его для ушивання дефектов брюшной стенки у 26 пациентов . Углеродистое волокно. нет клинических Полиэстеровая сетка Дакрон. результатов, подтверждающих эффективность и безопасность использования углеродной сетки на отдалённых сроках. Дардети (Durdeti) и Пембертон (Pemberton) в 1974 использовали Мерсилен у 96 больных Ими было установлено, что Дакрон обладает многими свойствами идеального протеза для грыжи. . Растягивающийся политетрафлюороэтилен «Gore. Tex» .

Полипропиленовая сетка Ушер (Usher) В 1960 -62 гг. Ушер сообщил о 541 операции с сеткой Марлекс Пикок (Peacock) В феврале 1989 г. главный редактор Американского журнала хирургии заключил, что следует полностью отказаться от ушивания прямых паховых грыж собственными тканями Лихтенштейн (Lichtenstein) сообщил о 1000 последовательно прооперированных больных с первичной пластикой паховых грыж без натяжения

«Секрет успеха радикального грыжесечения будет найден лишь тогда, когда появится возможность производить искусственные ткани, столь же прочные и плотные как фасции и сухожилия» Т. Бильрот. 1871 г.

Идеальный протез Не должен физически размягчаться тканевыми соками. Должен быть химически инертным. Не должен вызывать воспаления или отторжения. Не должен обладать канцерогенными свойствами. Не должен вызывать аллергию или сенсибилизацию. Должен обладать механической прочностью. Должен быть пригоден для фабричного изготовления. Должен быть пригоден для стерилизации. Cumberland, 1952

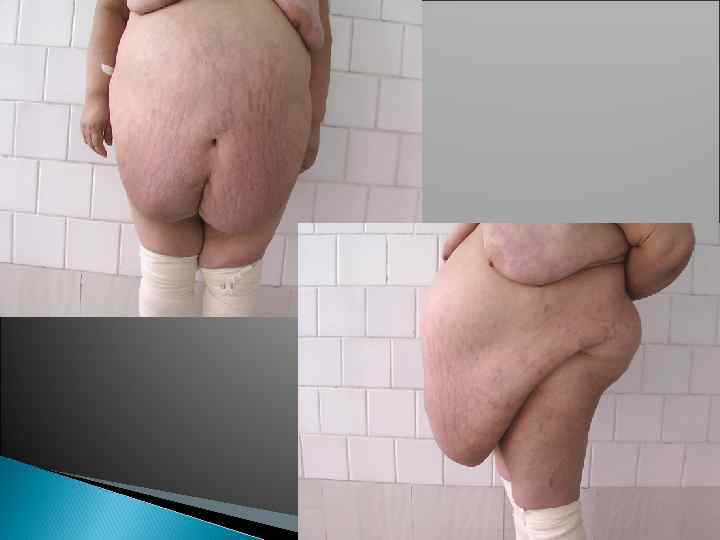
Показания к протезирующим операциям рецидивные и многократно-рецидивирующие вентральные грыжи; грыжи больших размеров (обширные и гигантские) при дряблой брюшной стенке в связи с атрофией мышц, фасций и апоневроза случаи вентральных грыж с множественными грыжевыми воротами все случаи грыж, возникших на фоне признаков грыжевой болезни

Грыжевая болезнь Послеоперационную грыжу брюшной стенки нужно рассматривать как самостоятельное заболевание, создающее проблему со стороны не только органов дыхания, но и кожных покровов, мышц и внутренних органов, которые тем серьезнее, чем больше грыжа» R. Stoppa
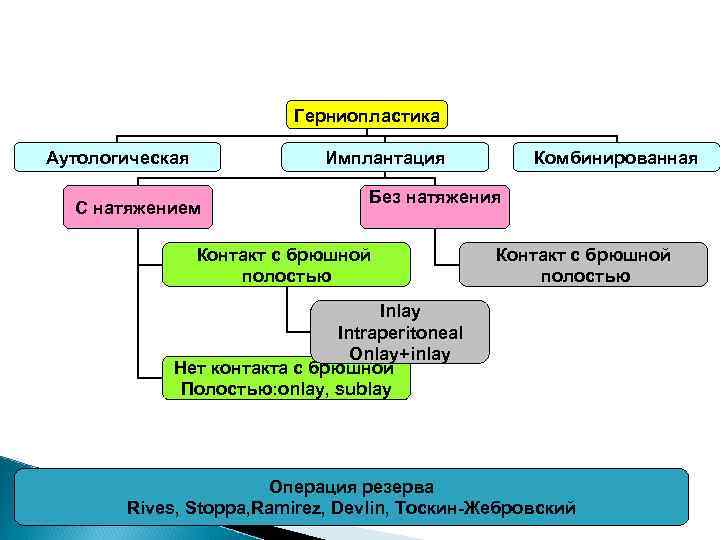
Герниопластика Аутологическая Имплантация С натяжением Комбинированная Без натяжения Контакт с брюшной полостью Inlay Intraperitoneal Onlay+inlay Нет контакта с брюшной Полостью: onlay, sublay Операция резерва Rives, Stoppa, Ramirez, Devlin, Тоскин Жебровский
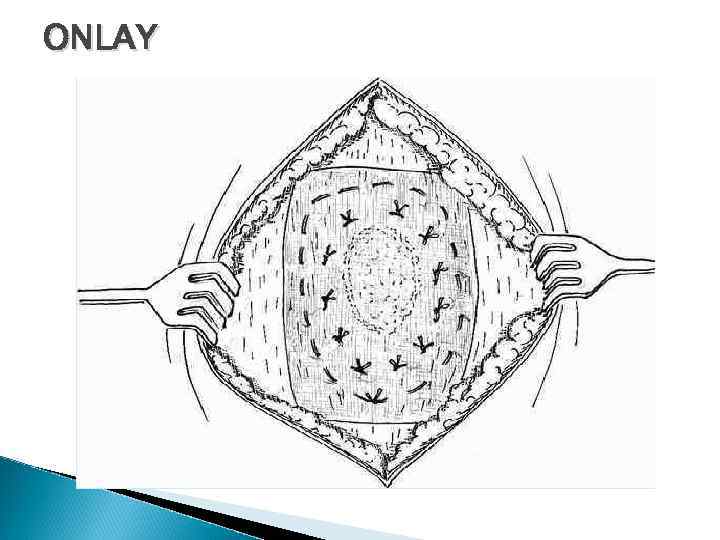
ONLAY
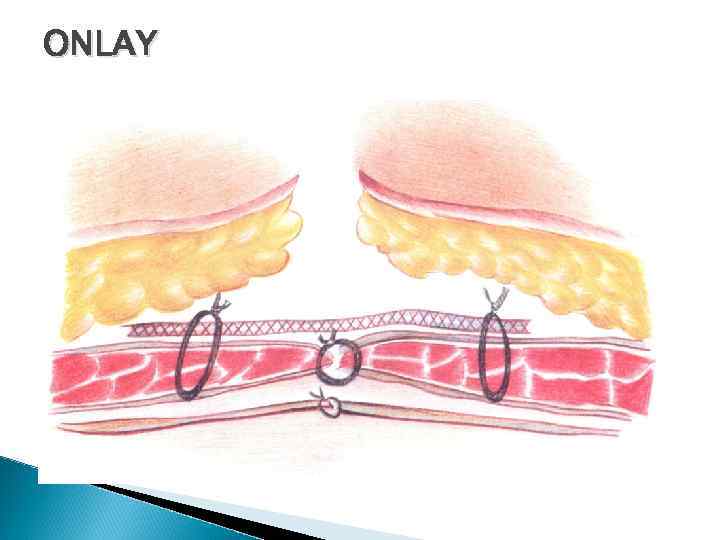
ONLAY
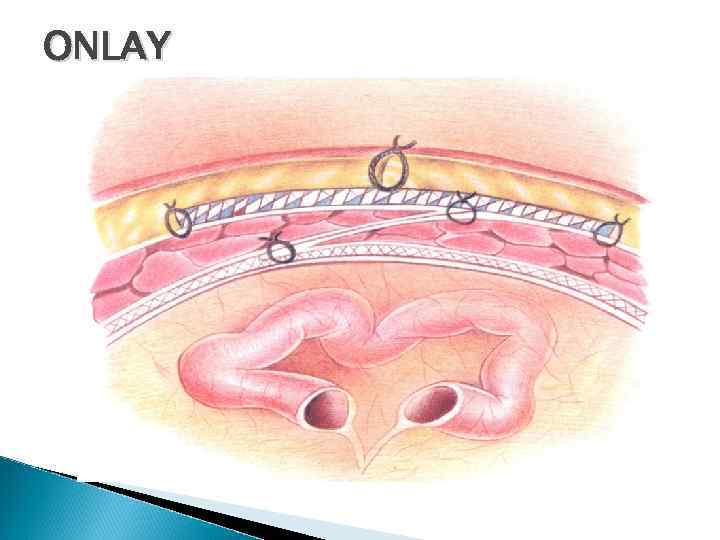
ONLAY
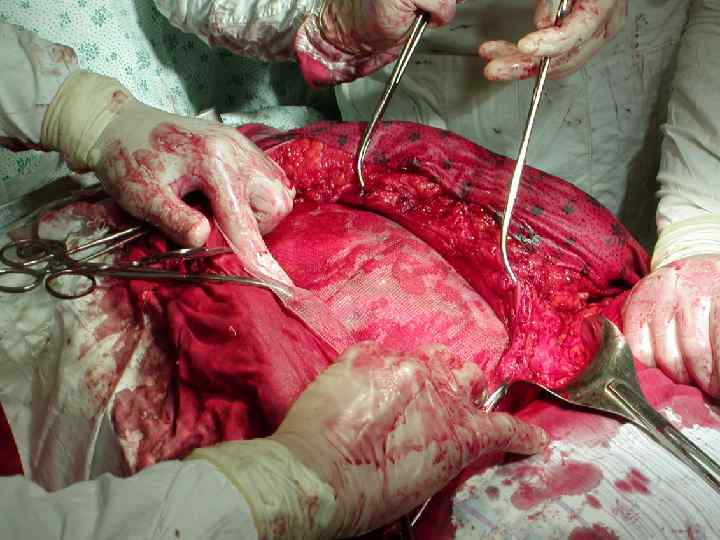
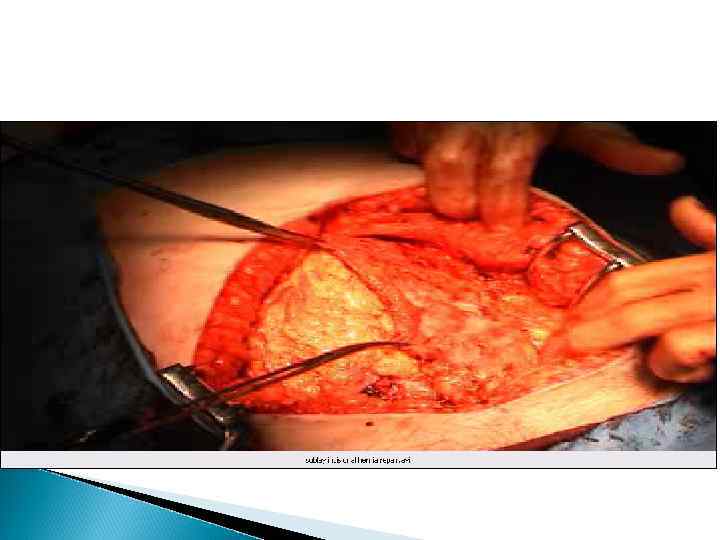
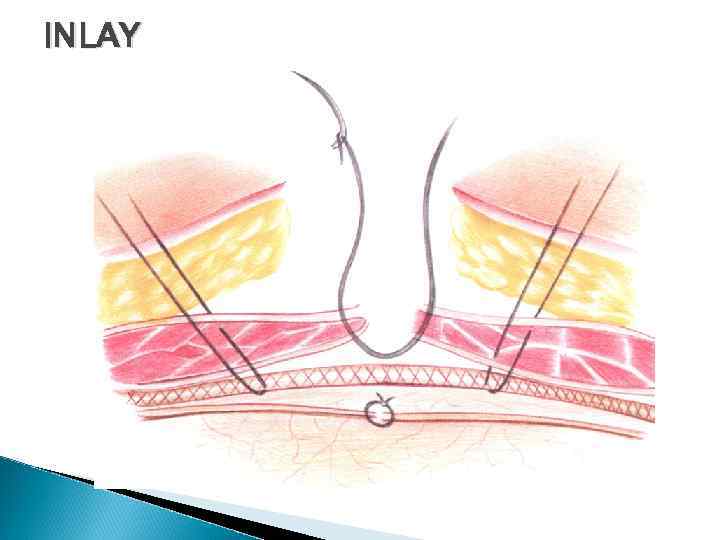
INLAY
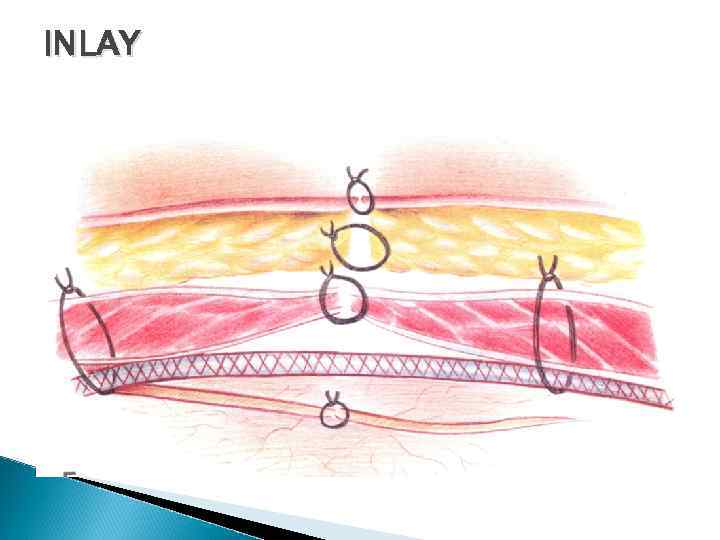
INLAY
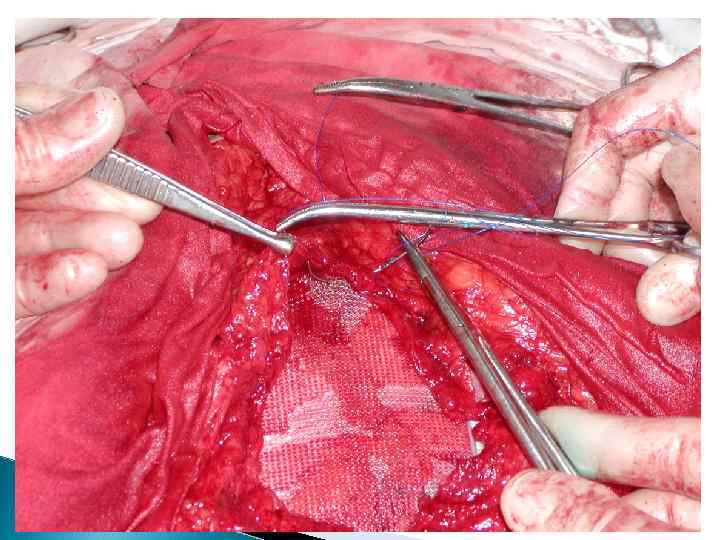
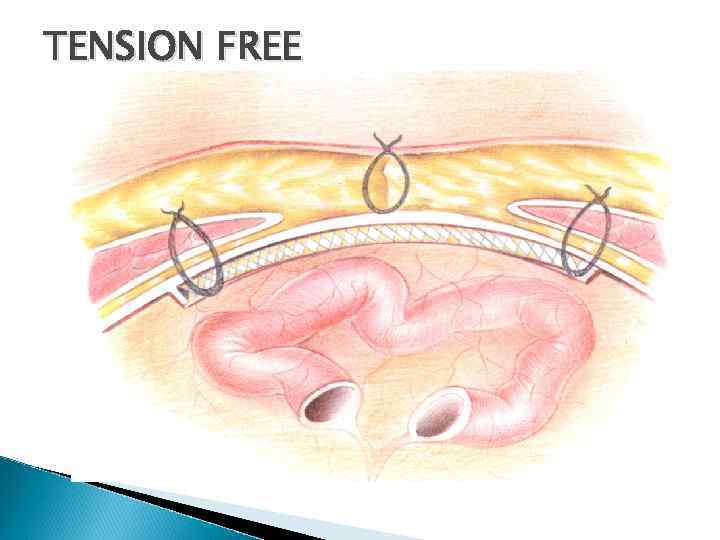
TENSION FREE
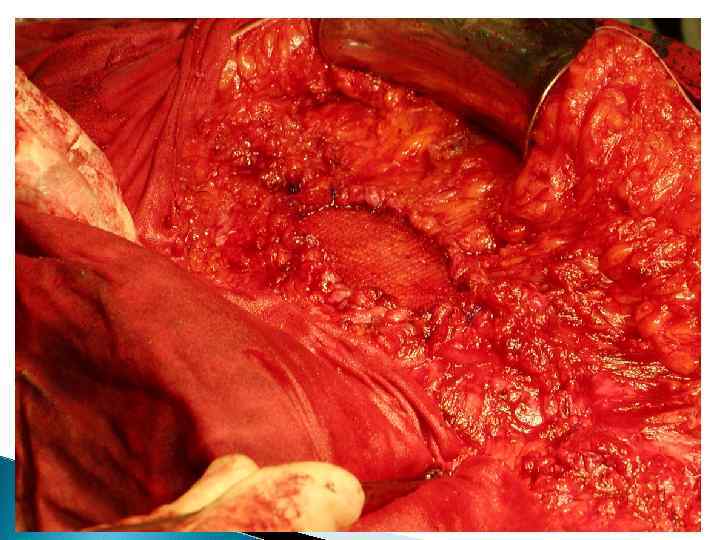
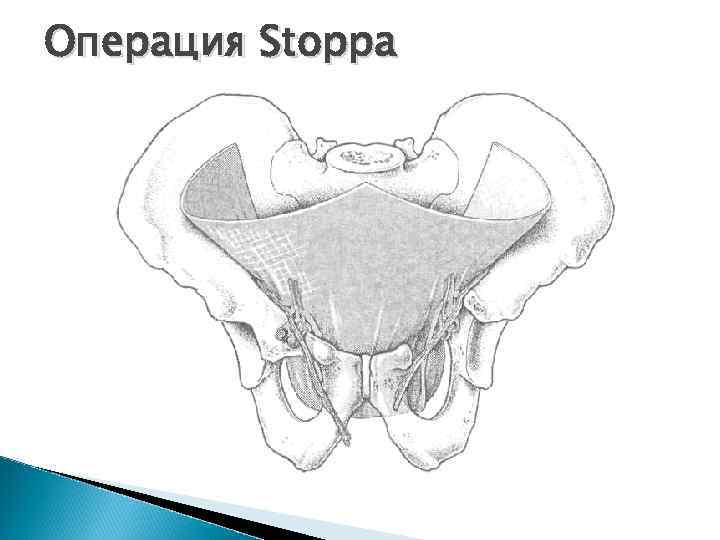
Операция Stoppa
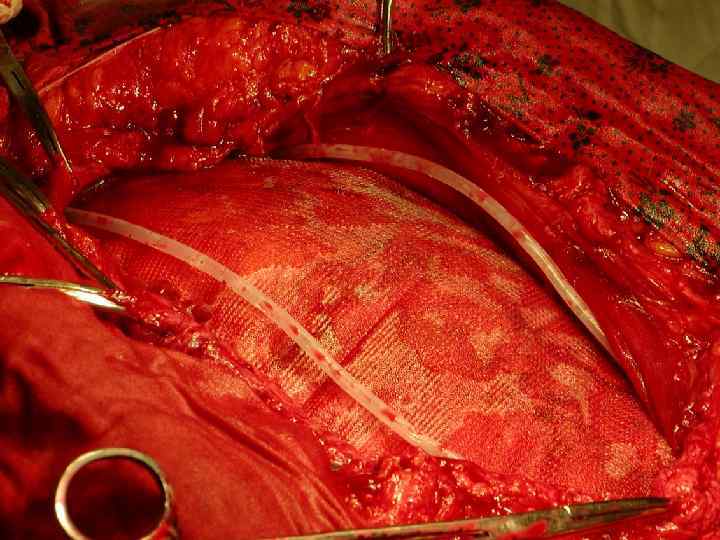
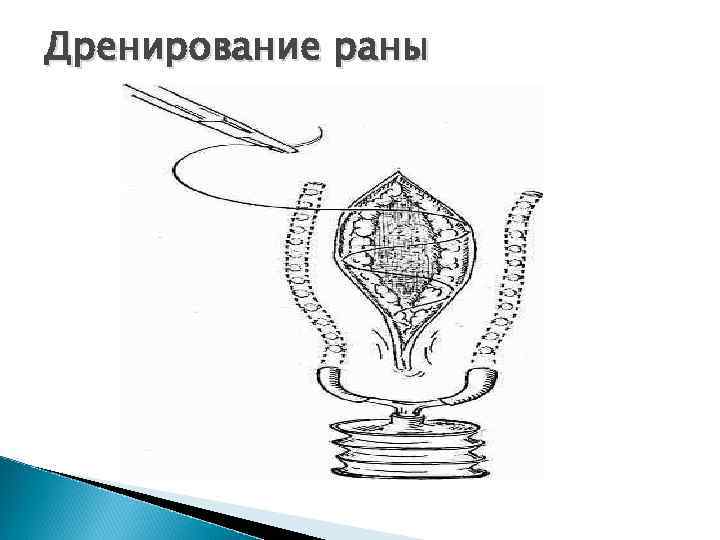
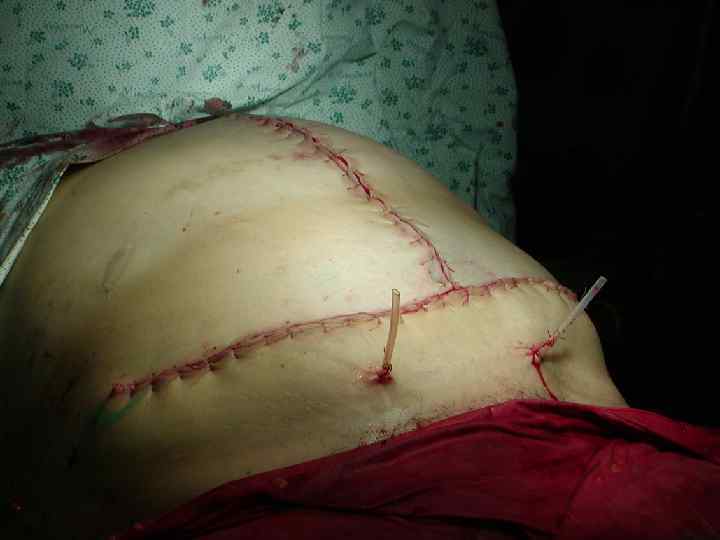
Дренирование раны

Общие принципы имплантации протеза (P. Amid, 2001) Для предотвращения образования сером при имплантации эндопротезов необходимо избегать прямого контакта с подкожно-жировой клетчаткой Для предотвращения смещения эндопротеза необходимо располагать его под мышечноапоневротический слой Эндопротез должен быть достаточных разме ров, чтобы перекрывать края грыжевых во рот на 6 -8 см. Это необходимо для равно мерного распределения внутрибрюшного дав ления по всей площади имплантанта Фиксация эндопротеза по периферии для того, чтобы избежать его смещения и сморщивания Эндопротез должен лежать относительно сво бодно, со складками, без натяжения, это ком пенсирует повышение внутрибрюшного дав ления при физической активности пациента

Общие принципы имплантации протеза (P. Amid, 2001) Спаечная кишечная непроходимость, спаеч ный процесс в брюшной полости, кишечные свищи могут возникать при контакте с эндопротезом, поэтому необходимо избегать этих контактов Применять антибиотики широкого спектра действия следует при больших по размерам эндопротезах, во всех случаях при рецидив ных и послеоперационных грыжах и в слу чаях дренирования раны Избегать применения мультифиламентных шовных материалов для фиксации макропо ристых эндопротезов

Выбор метода герниопластики при послеоперационных вентральных грыжах зависит от конкретной клинической ситуации: величины грыжи, ширины грыжевого дефекта и его локализации, количества рецидивов, а также возраста больного, наличия или отсутствия сопутствующих заболеваний. При дифференцированном выборе аутопластических и протезирующих методов герниопластики с учетом наиболее информативных классификационных признаков различных типов послеоперационных грыж частота рецидивов составляет не более 3, 2 3. 5%. Опасность развития инфекции не является противопоказанием к эксплантации, а лишь предполагает проведение комплексных мероприятий направленные на профилактику раневых осложнений.

Синдром брюшной полости Компартмен-синдром: это патологическое состояние, развивающееся при повышении давления в замкнутом пространстве. ◦ При повышении ВБД более 15 мм. рт. ст. : Уменьшается кровоток по ВБА Резко снижается кровток по a. hepatica, v. portae Ацидоз и отек слизистой ЖКТ Высокое стояние диафрагмы, уменьшение объема ГП Повышение сосудистого сопротивления Базальные ателектазы Увеличение затрат на дыхание Дыхательная недостаточность

Методы измерение внутрибрюшного давления Прямые ◦ Внутрибрюшной катетер с манометром (Richardson, 1976) ◦ Эластичная емкость в брюшной полости ◦ Мониторинг ВБД при лапароскопии ◦ Непрямые ◦ ◦ Катетером в НПВ (Lecey, 1987) В желудке (Coole, 1993) В мочевом пузыре (Kron, 1984) В прямой кишке 90 (Shafik, 1991)
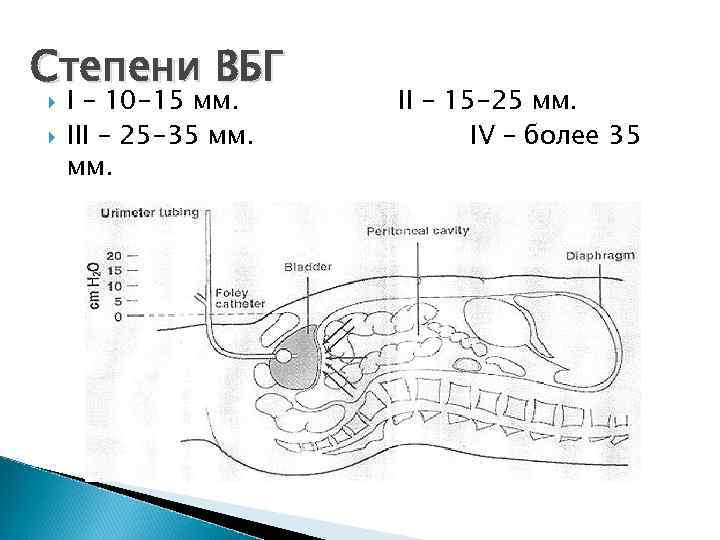
Степени ВБГ I – 10 -15 мм. III – 25 -35 мм. II – 15 -25 мм. IV – более 35

Перспективы герниологии Изучение этиологии грыжеобразования (генетическая детерминантность) Изучение патогенеза грыжеобразования (системная слабость соединительной ткани) Профилактика грыжеобразования (стимуляция регенераторно-репаративных процессов) Разработка способов оперативного лечения Повышение уровня хирургических знаний смежных специалистов Создание герниологических центров

Последняя глава в истории об анатомии и оперативном лечении грыж еще не написана Nyhus, 1986 год

Спасибо за внимание!!!!
грыжи.ppt