Лекция ВИЧинфекция акушеры 2013 исправ..pptx
- Количество слайдов: 137

ГБОУ ВПО АГМУ кафедра инфекционных болезней ВИЧ инфекция /СПИД n доц. Матрос О. И.

ВИЧ инфекция/СПИД n Инфекционное заболевание человека, вызываемое вирусами иммунодефицита человека и характеризующееся длительным бессимптомным периодом, лимфаденопатией, поражением иммунной и нервной системы, наличием вторичных заболеваний (оппортунистических и ВИЧ ассоциированных), с пандемическим распространением и 100% летальностью.

На 01. 09. 2013 г. зарегистрировано случаев ВИЧ инфекции: в Российской Федерации – 720014 (показатель на 100 тыс. населения – 433, 8), В Сибирском Федеральном округе – 148756 (показатель на 100 тыс. населения 772, 9), в Алтайском крае – 15860, (показатель – 659 на 100 тыс. населения). только на 25. 08. 2013 г – 1276 случаев. (показатель – 53 на 100 тыс. населения)
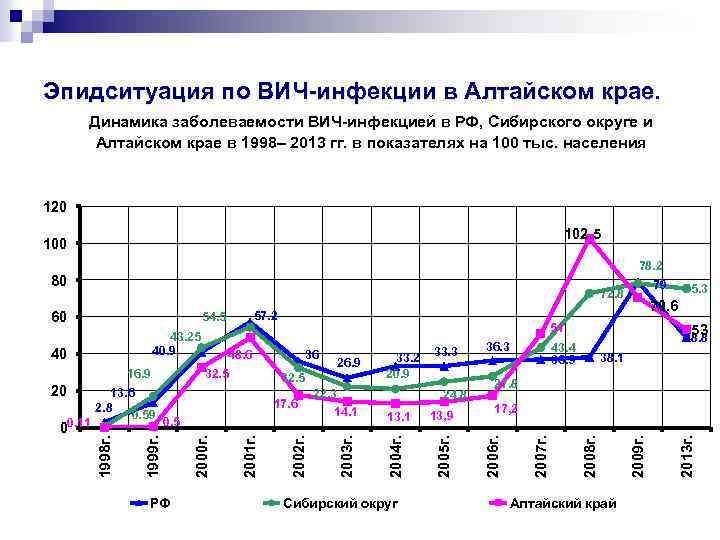
Эпидситуация по ВИЧ-инфекции в Алтайском крае. Динамика заболеваемости ВИЧ-инфекцией в РФ, Сибирского округе и Алтайском крае в 1998– 2013 гг. в показателях на 100 тыс. населения 120 102. 5 100 78. 2 80 13. 1 13, 9 Сибирский округ 38. 1 27. 8 17, 2 Алтайский край 2013 г. 14. 1 43. 4 36. 9 2009 г. 24. 8 36. 3 53 48. 8 2008 г. 22. 3 33. 3 2007 г. 33. 2 20. 9 2006 г. 2002 г. 2001 г. 2000 г. 0. 5 РФ 26. 9 32. 5 17. 6 1999 г. 1998 г. 13. 6 2. 8 0. 59 32. 5 36 2005 г. 16. 9 48. 6 75. 3 70. 6 51 2004 г. 43. 25 40. 9 40 00. 11 57. 2 54. 5 2003 г. 60 20 79 72. 8

История открытия ВИЧ n 1981 г. первые клинические случаи среди молодых людей в г. Сан Франциско: n n n пневмоцистная пневмония саркома Капоши ЛАП 1982 г. основное патогенетическое звено: дефицит Т 4 лимфоцитов 1983 г. L. Montagnier – LAV – лентивирус 1984 г. R. Gallo HTLV III – онковирус, связь со СПИДом

История открытия ВИЧ (продолжение) n n n 1984 г. разработаны тест системы для идентификации ВИЧ (ИФА) 1986 г. HIV– ВИЧ. Выделен HIV II. 1986 г. в качестве препарата для этиотропной терапии ВИЧ/СПИД применен Азидотимидин (AZT) 1987 г. В СССР зарегистрирован 1 й случай ВИЧ 1992 г. – дитерапия 1996 г. тритерапия

Первооткрыватели вируса иммунодефицита человека (ВИЧ) Люк Монтанье и Роберт Галло Люк Монтанье и Франсуаза Барр Синусси В 2008 году лауреатами Нобелевской премии в области «Медицина и физиология» названы исследователи из Франции Люк Монтанье (Luc Montagnier) и Франсуаза Барр Синусси (Francoise Barre Sinoussi), первооткрыватели вируса иммунодефицита человека (ВИЧ).

Семейство Retroviridae Подсемейства: n 1. Онковирине (HTLV I, HTLV II и др. ) n 2. Спумовирине n 3. Лентивирине (ВИО, ВИЧ 1, ВИЧ 2)

Ретровирусы Особенности: 1. 2. 3. 4. Геном РНК Фермент обратная транскриптаза – RT Синтез белка РНК=>RT=>ДНК Использование вирусом белков клетки организма хозяина для воспроизводства вирусных частиц
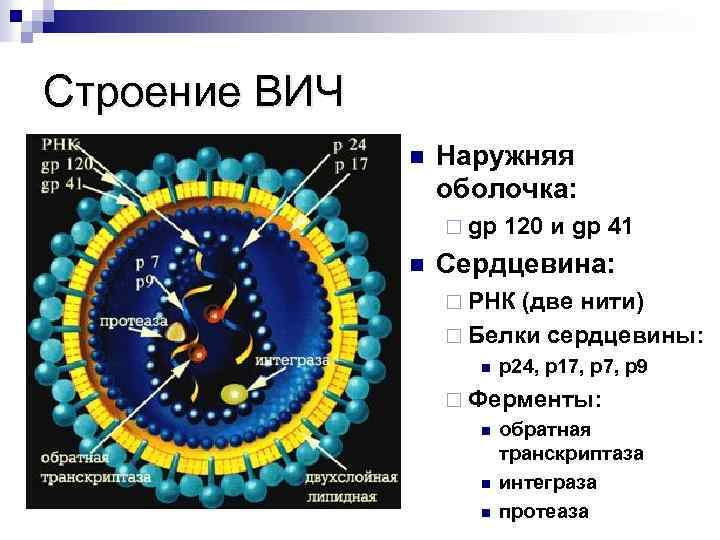
Строение ВИЧ n Наружняя оболочка: ¨ gp n 120 и gp 41 Сердцевина: ¨ РНК (две нити) ¨ Белки сердцевины: n p 24, p 17, p 9 ¨ Ферменты: n n n обратная транскриптаза интеграза протеаза

Строение генома ВИЧ Структурные гены: n n n 1. ENV - gp 160 нарезается gp 120 и gp 41 2. GAG - p 55: p 24, p 17, p 15 3. POL - p 64 - обратная транскриптаза р 32 - интеграза р 19 - протеаза

Строение генома ВИЧ (продолжение) Регуляторные гены: 1. TAT –transaktivator of transkription 2. REV regulator of expression of virus proteins 3. VIF – virion infektivity faktor (отвечает за способность к инфицированию) 4. NEF negativ regulatory faktor 5. VPR кодирует синтез регуляторных белков 6. VFU (ВИЧ I) за сборку вирусных частиц 7. VPX (ВИЧ 2)

Разновидности ВИЧ 1, ВИЧ 2 n Изоляты ВИЧ 1: М – большинство О – в Зап. Африке n Среди изолятов М выделяют субтипы: А, B, C, D, E, F, G, H… n A, C, D в Африке n В в Западной Европе, Америке, Австралии, Японии n С в Индии n Е в Юго Восточной Азии n

Субтипы ВИЧ в России До 1996 г. субтип В у 99% гомосексуалов G в 29% в Элисте и Ростовской обл. A, C, D, F связаны с гетеросексуальной передачей ВИЧ n После 1996 г. у наркоманов А и В n Рекомбинантный A/B не< 25% n

Гипотезы происхождения ВИЧ Искусственно созданный (генноинженерный) вирус n Антропогенный вирус, длительно существо вавший в популяции при определенных усло виях принявший эпидемическое распространение n Зоонозный вирус – обрел нового хозяина: в результате генетических рекомбинаций ретровирусов животных ВИО мог быть внесен человеку с вакциной против полиомиелита n

ВИЧ Устойчив к УФО и радиации n Чувствителен к высоким температурам и дезинфектантам: n ¨ При 56 погибает в течении 30 минут, ¨ При 100 погибает моментально, ¨ Спирты, альдегидсодержащие средства действуют губительно в рабочих концентрациях.

Эпидемиология ВИЧ-инфекции Источник инфекции – человек в различные периоды болезни. n Механизмы передачи: n ¨ Естественные пути – половой, вертикальный; ¨ Искусственные – парентеральный, кровно контактный

Эпидемиология ВИЧ-инфекции n Группы высокого риска инфицирования: ¨ Реципиенты крови и органов; ¨ Внутривенные потребители наркотиков; ¨ Лица с множественными половыми контактами; ¨ Медицинские работники.

Группы более высокого риска: v внутривенные потребители наркотиков (ВПН) v мужчины имеющие секс с мужчинами (МСМ) v работники секс бизнеса (РСБ) v больные гемофилией v реципиенты органов и тканей Группы более низкого риска: v клиенты РСБ v партнёры ВПН v женщины партнёры МСМ v партнёры клиентов РСБ
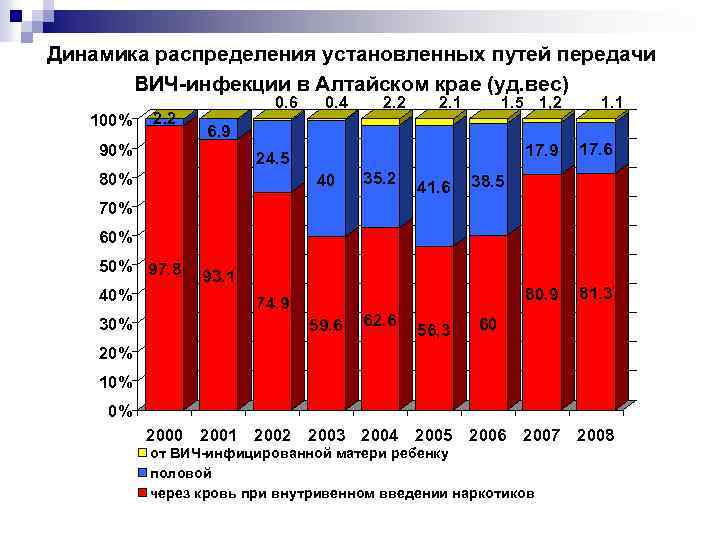
Динамика распределения установленных путей передачи ВИЧ-инфекции в Алтайском крае (уд. вес) 100% 2. 2 0. 6 0. 4 2. 2 2. 1 1. 5 1, 2 6. 9 90% 17. 9 40 35. 2 41. 6 17. 6 80. 9 24. 5 80% 1. 1 81. 3 38. 5 70% 60% 50% 97. 8 40% 30% 93. 1 74. 9 59. 6 62. 6 56, 3 60 20% 10% 0% 2000 2001 2002 2003 2004 2005 2006 2007 2008 от ВИЧ-инфицированной матери ребенку половой через кровь при внутривенном введении наркотиков

Отмечается рост ВИЧ инфекции (почти в 2 раза), среди уязвимых групп риска: потребители инъекционных наркотиков; лица, выявленные при поступлении в учреждения исполнения наказаний; контактные с ВИЧ инфицированными.
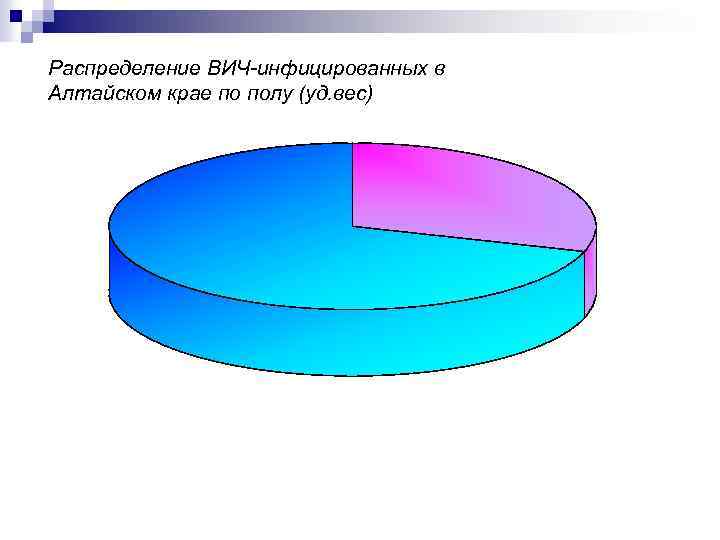
Распределение ВИЧ инфицированных в Алтайском крае по полу (уд. вес)
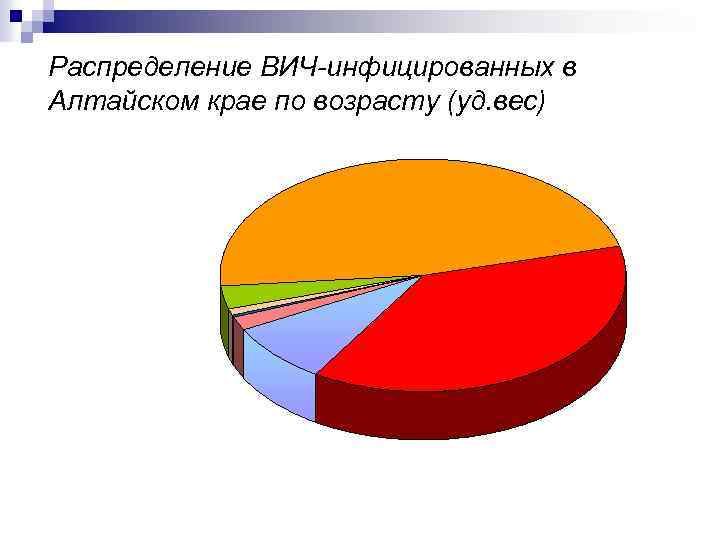
Распределение ВИЧ инфицированных в Алтайском крае по возрасту (уд. вес)
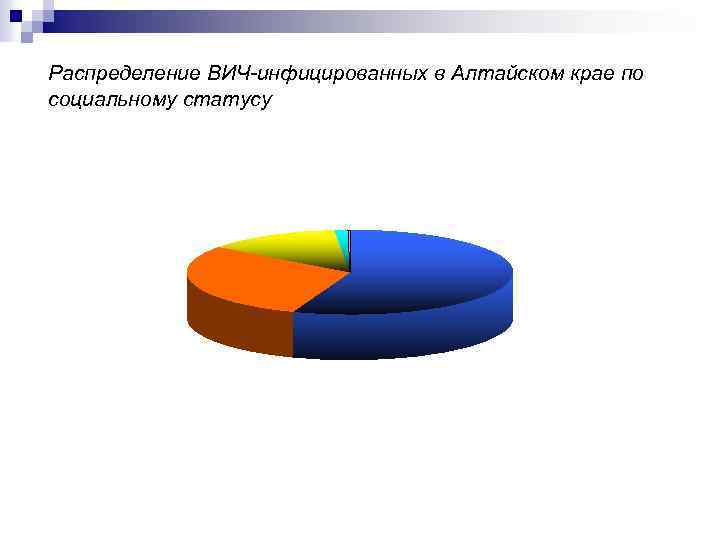
Распределение ВИЧ инфицированных в Алтайском крае по социальному статусу
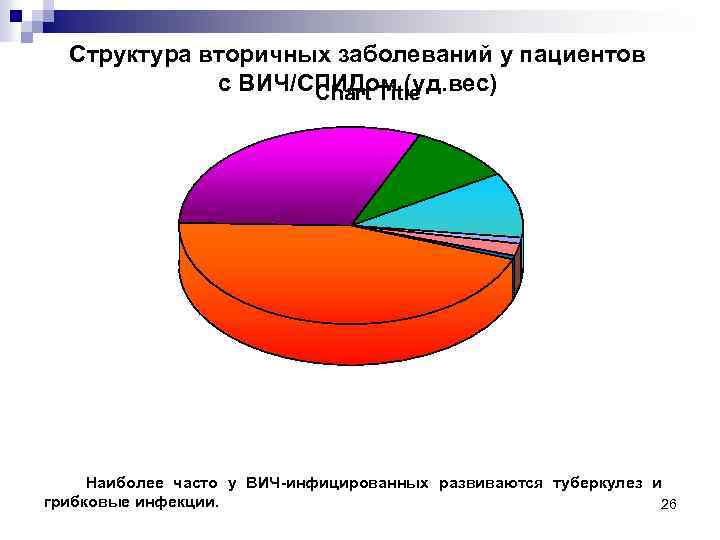
Структура вторичных заболеваний у пациентов с ВИЧ/СПИДом (уд. вес) Chart Title Наиболее часто у ВИЧ-инфицированных развиваются туберкулез и грибковые инфекции. 26
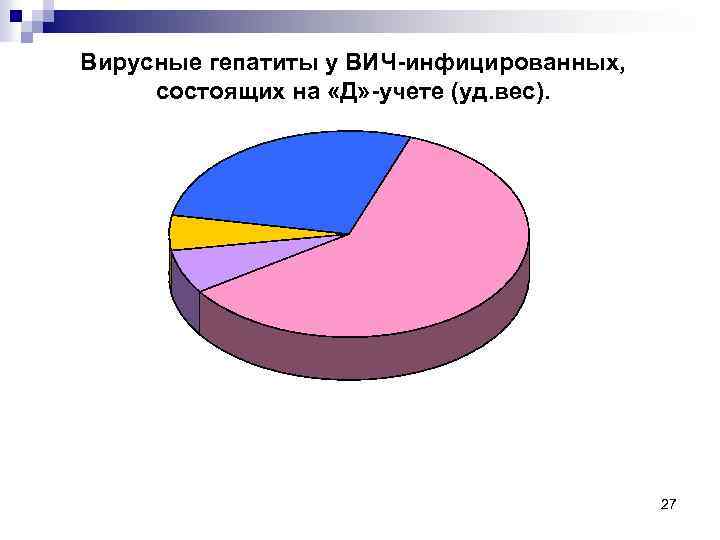
Вирусные гепатиты у ВИЧ-инфицированных, состоящих на «Д» -учете (уд. вес). 27

Смертность среди ВИЧ-инфицированных в Алтайском крае. На 25. 08. 2013 г. в крае умерло 2381 ВИЧ инфицированных, что составляет 15% от общего числа выявленных ВИЧ инфицированных. Из низ 317 умерли в 2013 году.
Структура причин смерти ВИЧ-инфицированных на 29
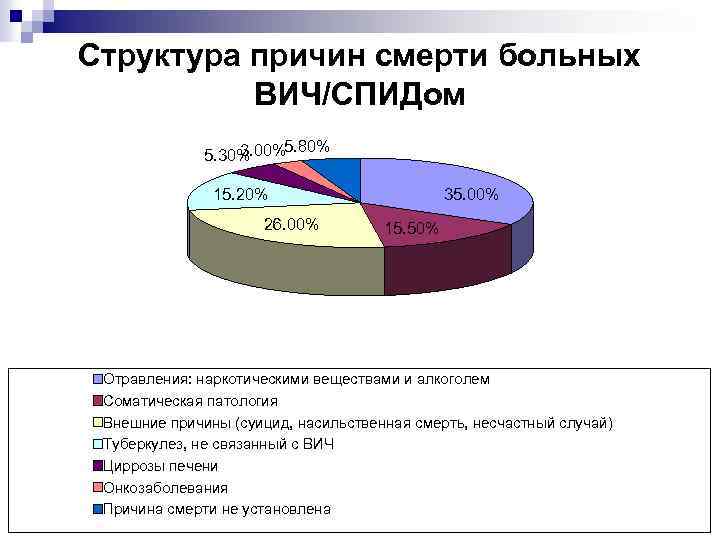
Структура причин смерти больных ВИЧ/СПИДом 3. 00%5. 80% 5. 30% 15. 20% 26. 00% 35. 00% 15. 50% Отравления: наркотическими веществами и алкоголем Соматическая патология Внешние причины (суицид, насильственная смерть, несчастный случай) Туберкулез, не связанный с ВИЧ Циррозы печени Онкозаболевания Причина смерти не установлена
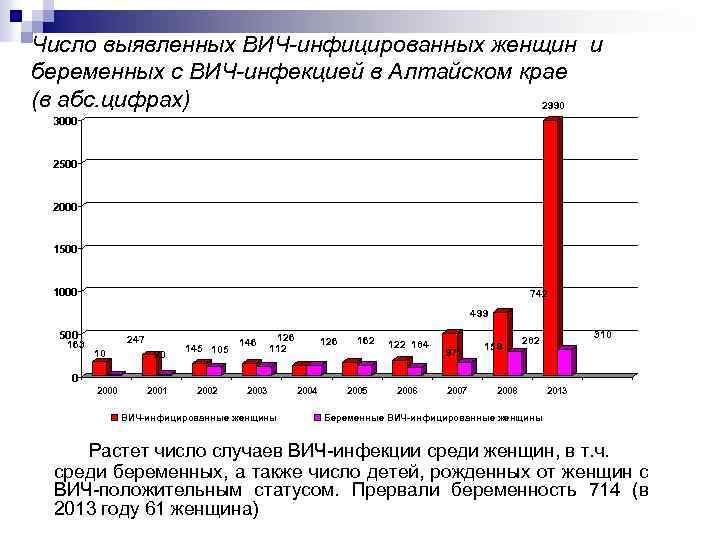
Число выявленных ВИЧ инфицированных женщин и беременных с ВИЧ инфекцией в Алтайском крае (в абс. цифрах) 2990 3000 2500 2000 1500 1000 742 499 500 163 247 10 20 145 105 146 126 112 126 162 122 184 97 159 310 282 0 2001 2002 2003 ВИЧ-инфицированные женщины 2004 2005 2006 2007 2008 2013 Беременные ВИЧ-инфицированные женщины Растет число случаев ВИЧ инфекции среди женщин, в т. ч. среди беременных, а также число детей, рожденных от женщин с ВИЧ положительным статусом. Прервали беременность 714 (в 2013 году 61 женщина)
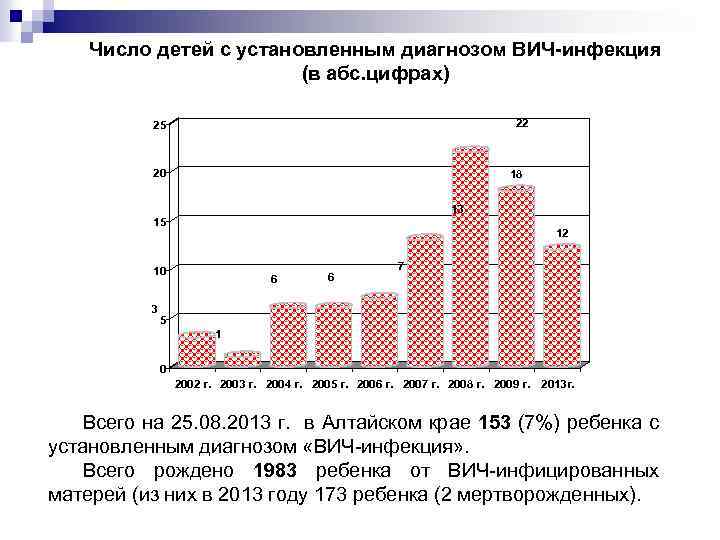
Число детей с установленным диагнозом ВИЧ-инфекция (в абс. цифрах) 22 25 20 18 13 15 12 10 3 6 6 7 5 1 0 2002 г. 2003 г. 2004 г. 2005 г. 2006 г. 2007 г. 2008 г. 2009 г. 2013 г. Всего на 25. 08. 2013 г. в Алтайском крае 153 (7%) ребенка с установленным диагнозом «ВИЧ инфекция» . Всего рождено 1983 ребенка от ВИЧ инфицированных матерей (из них в 2013 году 173 ребенка (2 мертворожденных).

Патогенез ВИЧ 1. Внедрение вируса в клетку– мишень: ¨ ¨ ¨ ¨ Т и В лимфоциты Дендритные клетки Моноциты/макрофаги Мегакариоциты Клетки тимуса Эозинофилы Клетки кишечника Клетки ЦНС: нейроны, микроглия, астроциты
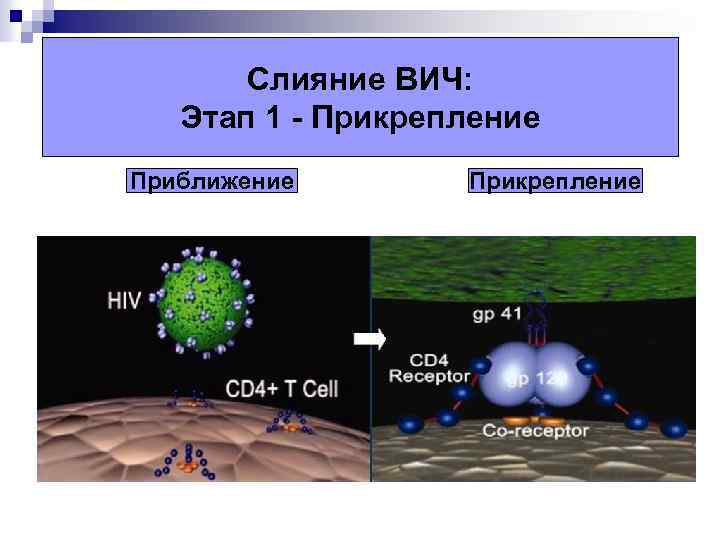
Слияние ВИЧ: Этап 1 - Прикрепление Приближение Прикрепление
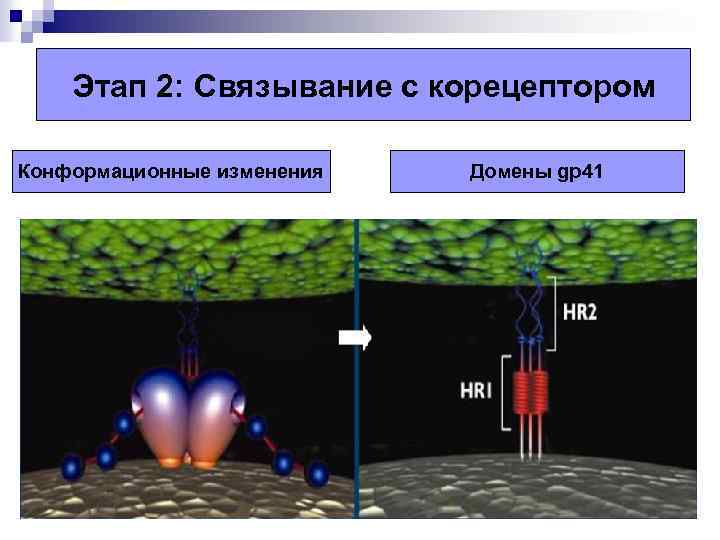
Этап 2: Связывание с корецептором Конформационные изменения Домены gp 41
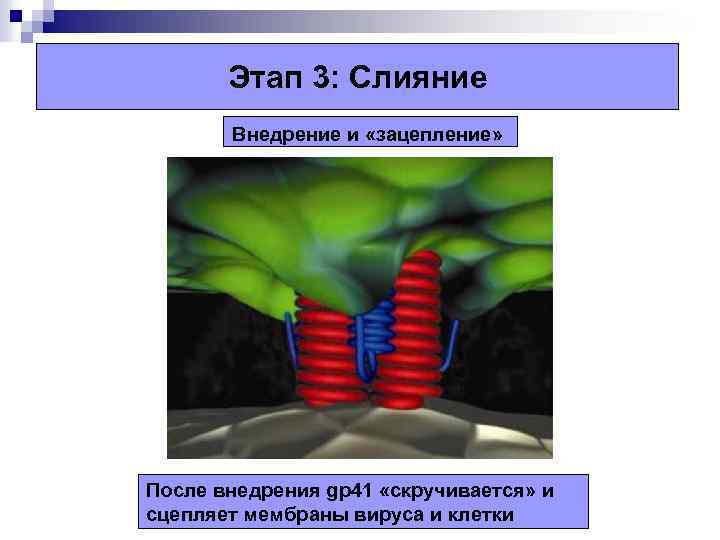
Этап 3: Слияние Внедрение и «зацепление» После внедрения gp 41 «скручивается» и сцепляет мембраны вируса и клетки
ВИЧ проникает в Т-клетку
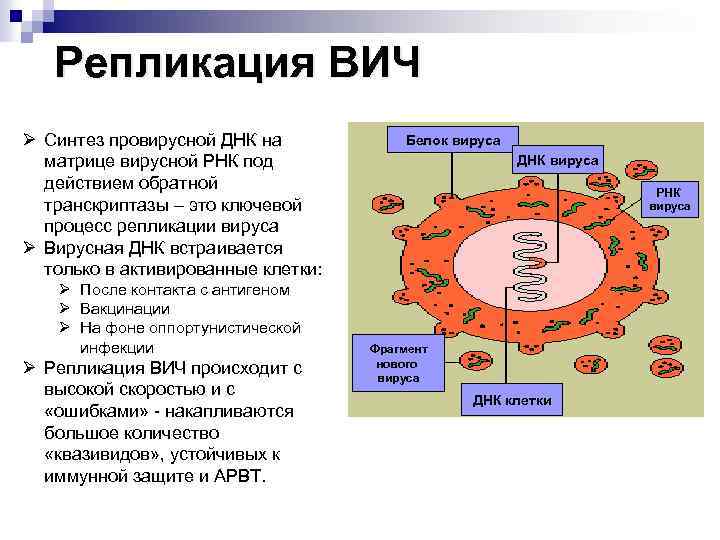
Репликация ВИЧ Ø Синтез провирусной ДНК на матрице вирусной РНК под действием обратной транскриптазы – это ключевой процесс репликации вируса Ø Вирусная ДНК встраивается только в активированные клетки: Ø После контакта с антигеном Ø Вакцинации Ø На фоне оппортунистической инфекции Ø Репликация ВИЧ происходит с высокой скоростью и с «ошибками» накапливаются большое количество «квазивидов» , устойчивых к иммунной защите и АРВТ. Белок вируса ДНК вируса РНК вируса Фрагмент нового вируса ДНК клетки

Патогенез ВИЧ 2. 3. 4. Первичная вирусемия с формированием первичного иммунного ответа (выработка вируснейтрализующих антител подавляющих активность только свободноциркулирующий вирусов) Провирус Активация провируса: ¨ ¨ ¨ ¨ ¨ 5. Активация гена tat Подавление гена nev Иммуномодуляторы Реинфекция ВИЧ Вирусы трансактиваторы Инфекция с внутриклеточным паразитированием Иммуносупрессия Сенсибилизация спермой различных партнеров Интоксикация наркотиками, алкоголем Беременность Формирование новых вирусных частиц

Патогенез ВИЧ n Поражение иммунокомпетентных клеток (присоединение вторичных инфекций) : Дефицит Т и В звена иммунной системы ¨ недостаток компонентов комплемента и фагоцитов ¨ Снижение функций неспецифических факторов защиты ¨ n Поражение нервной системы (функциональные, органические)

Степени иммунодефицита 1. 2. 3. Т 4 л до 500 кл в мм 3 Т 4 л от 500 до 200 кл в мм 3 присоединение вторичных заболеваний Т 4 л < 200 кл в мм 3 СПИД
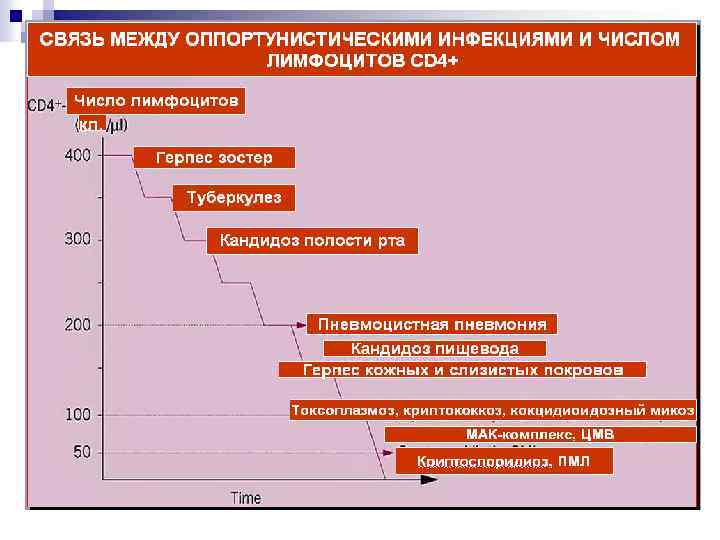

Естественное течение ВИЧ инфекции Инкубационный период n Асимптомная стадия n острая инфекция n бессимптомная стадия (сероконверсия) n персистирующая генерализованная лимфаденопатия (ПГЛ) n СПИД – ассоциированный комплекс (пре -СПИД) n СПИД (терминальная стадия) n
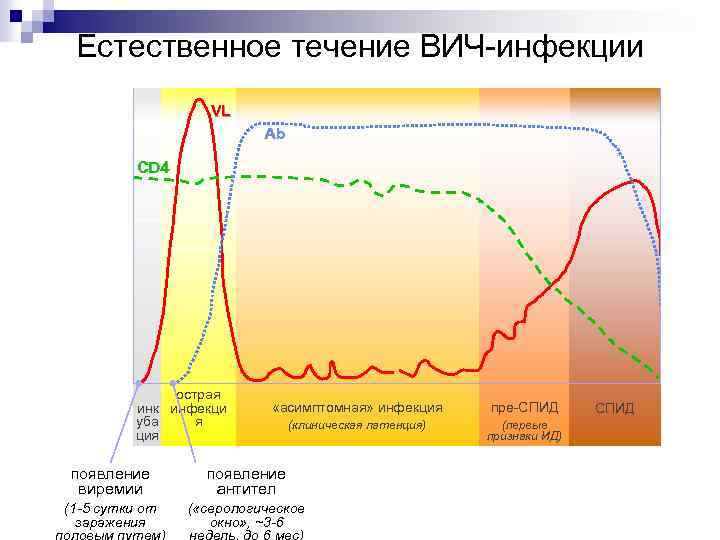
Естественное течение ВИЧ инфекции VL Ab CD 4 острая инк инфекци я уба ция «асимптомная» инфекция пре СПИД (клиническая латенция) (первые признаки ИД) появление виремии появление антител (1 5 сутки от заражения ( «серологическое окно» , ~3 6 СПИД

КЛИНИКА n n Инкубационный период от одного до нескольких месяцев, реже до нескольких лет Асимптомная (от 3 до 10 15 лет): ¨ Острая инфекция (острый ретровирусный синдром): n клиника инфекционного мононуклеоза или признаки, сходные с гриппом; n симптомы появляются через 1 3 недели после инфицирования и сохраняются в пределах 1 6 недель; n уровень СD 4+ лимфоцитов в эту стадию снижается, впоследствии вновь повышается, но обычно не нормализуется; n уровень виремии очень высок; n антитела к ВИЧ чаще не выявляются

КЛИНИКА ¨ Бессимптомная инфекция (сероконверсия) симптомы заболевания отсутствуют, начинают выявляться антитела к ВИЧ ¨ Персистирующая генерализованная лимфаденопатия (ПГЛ) - увеличение лимфатических узлов двух и более групп (исключая паховые), в течение 3 и более месяцев при отсутствии другого заболевания, которое могло бы обусловливать лимфаденопатию

n n СПИД-ассоциированный комплекс (САК, пре. СПИД или ранняя симптомная стадия ВИЧ) развивается, когда уровень СD 4+ клеток снижается менее 500 кл/мкл, но остается более 200 кл/мкл, продолжительность стадии 3 7 лет Клинически характерно: ¨ появление симптомов (лихорадка, профузные ночные поты, диарея, снижение массы тела на 10 и более процентов, прогрессирующая слабость и др. ) ¨ поражения кожи, слизистой оболочки полости рта ¨ рецидивирующая герпетическая инфекция ¨ рецидивирующий кожно слизистый кандидоз ¨ частые заболевания верхних дыхательных путей (синуситы, бронхиты, пневмонии), воспалительные заболевания органов малого таза ¨ туберкулез легких и др.

n n Стадия СПИД (поздняя симптомная стадия) развивается при уровне СD 4+ лимфоцитов менее 200 кл/мкл, характерны тяжелые, угрожающие жизни инфекции, которые имеют генерализованную форму, и злокачественные новообразования (СПИД индикаторные болезни) 2 группы СПИД индикаторных заболеваний: 1 группа – заболевания, которые присущи только тяжелому иммунодефициту (уровень СД 4+ < 200 кл/мкл) и поэтому определяют клинический диагноз СПИД 2 группа – заболевания, которые могут развиться как на фоне тяжелого иммунодефицита, так и без него n все эти болезни протекают с поражением одного или нескольких органов и систем: головного мозга, легких, печени, желудочно кишечного тракта и носят тяжелый прогрессирующий характер

1 группа СПИД-индикаторных заболеваний 1. Кандидоз пищевода, трахеи, бронхов. 2. Внелегочный криптококкоз. 3. Криптоспоридиоз с диареей более 1 месяца. 4. Цитомегаловирусная инфекция с поражением различных органов, помимо печени, селезенки или лимфоузлов. 5. Инфекции, обусловленные вирусом простого герпеса, проявляющиеся язвами на коже и слизистых оболочках. 6. Саркома Капоши у лиц, моложе 60 лет. 7. Первичная лимфома мозга у лиц, моложе 60 лет. 8. Лимфоцитарная интерстициальная пневмония и/или легочная лимфоидная гиперплазия у детей в возрасте до 12 лет. 9. Диссеминированная инфекция, вызванная атипичными микобактериями с внелегочной локализацией. 10. Пневмоцистная пневмония. 11. Прогрессирующая многоочаговая лейкоэнцефалопатия. 12. Токсоплазмоз, с поражением головного мозга, легких, глаз у больного старше 1 месяца.

2 группа СПИД-индикаторных заболеваний 1. Бактериальные инфекции, сочетанные или рецидивирующие у детей до 13 лет (более двух случаев за 2 года наблюдения): септицемия, пневмония, менингит, поражения костей или суставов, абсцессы, обусловленные гемофильной палочкой, стрептококками. 2. Кокцидиоидомикоз диссеминированный (внелегочная локализация). 3. ВИЧ энцефалопатия. 4. Гистоплазмоз, диссеминированный с внелегочной локализацией. 5. Изоспориоз с диареей, персистирующей более 1 месяца. 6. Саркома Капоши у людей любого возраста. 7. В клеточные лимфомы (за исключением болезни Ходжкина) или лимфомы неизвестного иммунофенотипа. 8. Туберкулез внелегочный. 9. Сальмонеллезная септицемия рецидивирующая. 10. ВИЧ дистрофия.

Российская классификация ВИЧ инфекции* 1. Стадия инкубации 2. Стадия первичных проявлений А. Бессимптомное Б. Острая инфекция без вторичных заболеваний В. Острая инфекция с вторичными заболеваниями 3. Субклиническая стадия *Утвержденная приказом Минздравсоцразвития России от 17 марта 2006 г. № 166

4. Стадия вторичных заболеваний Российская классификация ВИЧ-инфекции 4 А. Потеря массы тела менее 10%, грибковые, вирусные, бактериальные поражения кожи и слизистых, повторные фарингиты, синуситы, опоясывающий лишай. 4 Б. Потеря массы тела более 10%, необъяснимая диарея или лихорадка более месяца, повторные стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов, локализованная саркома Капоши, повторный или диссеминированный опоясывающий лишай.

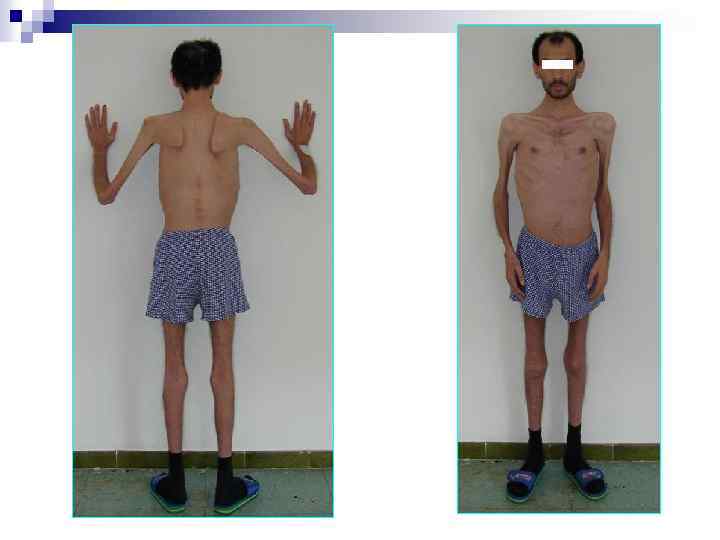
Российская классификация ВИЧ-инфекции 4 В. Кахексия. Генерализованные вирусные, бактериальные, микобактериальные, грибковые, протозойные, паразитарные заболевания, в том числе: кандидоз пищевода, бронхов, трахеи, легких; пневмоцистная пневмония; злокачественные опухоли; поражения центральной нервной системы. Фазы: n прогрессирование в отсутствии антиретровирусной терапии, на фоне антиретровирусной терапии; n ремиссия (спонтанная, после антиретровирусной терапии, на фоне антиретровирусной терапии). 5. Терминальная стадия

Пневмоцистная пневмония Возбудитель — Pneumocystis jirovecii (прежнее название — Pneumocystis carinii). Типичные жалобы — кашель, одышка и лихорадка В некоторых случаях при физикальном исследовании признаков поражения легких не обнаруживается.

Пневмоцистная пневмония Диагностика Ø Ø Ø Клинически: лихорадка, дыхательная недостаточность, иногда цианоз, при отсутствии или слабых признаках поражения легких при физикальном исследовании. Настораживающие рентгенологические изменения: гомогенные затемнения (по типу матового стекла) в нижних частях обоих легких; очаговые затемнения в обоих легких, сходные с таковыми при бактериальной пневмонии и ТБ. У значительной части пациентов рентгенологические признаки поражения легких отсутствуют.

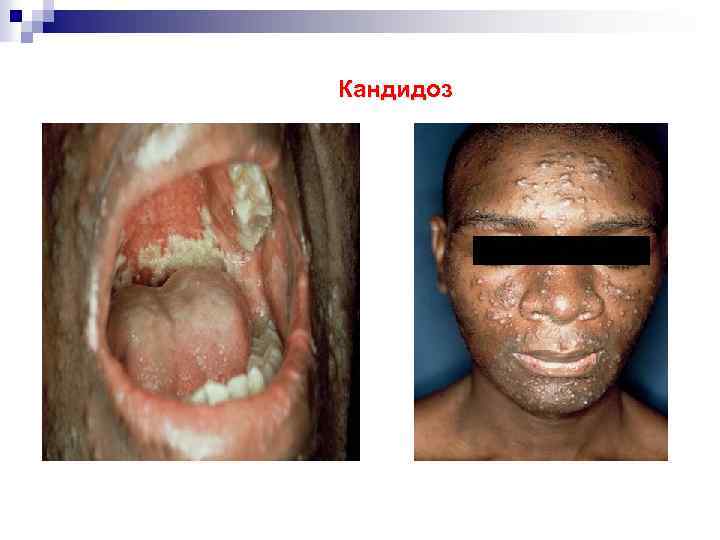
Кандидоз Ø Candida albicans может вызывать поражение кожи и слизистых— дерматит, сопровождающийся зудом. Ø При выраженном иммунодефиците кандидоз пищевода, поражение бронхов и диссеминированный процесс.

Кандидоз полости рта (поражение слизистой оболочки щек, языка, десен, твердого и мягкого неба). Возможно бессимптомное течение (жжение во рту во время еды), Появление белых бляшек на слизистой рта. При кандидозном эзофагите: Øболь при проглатывании пищи; Øболь за грудиной; Øповышенное слюнотечение.
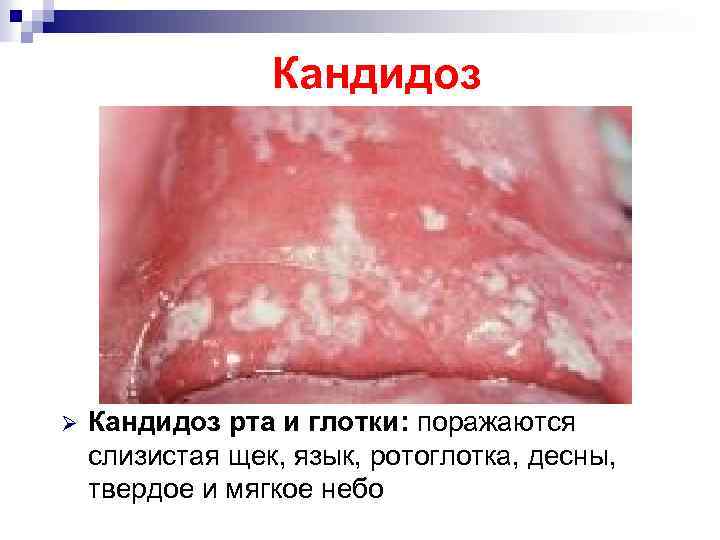
Кандидоз Ø Кандидоз рта и глотки: поражаются слизистая щек, язык, ротоглотка, десны, твердое и мягкое небо
Кандидоз
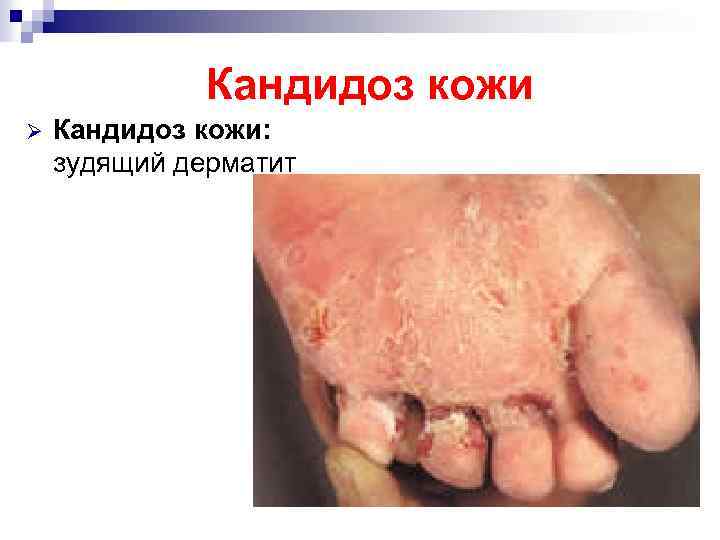
Кандидоз кожи Ø Кандидоз кожи: зудящий дерматит

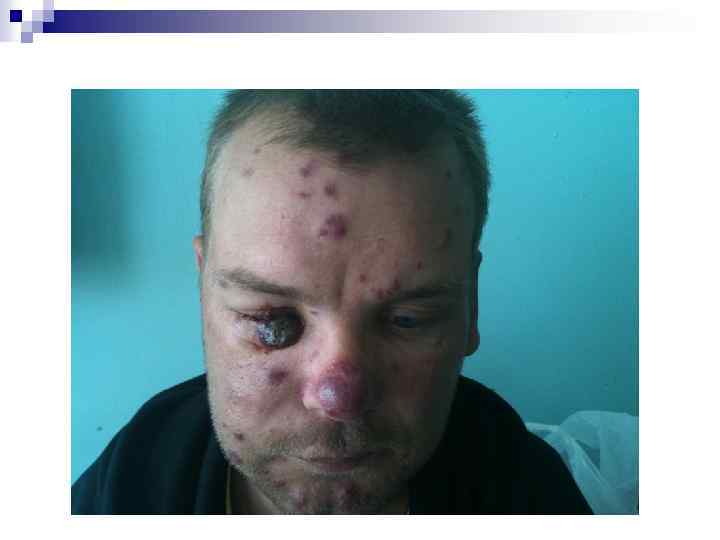
Саркома Капоши (СК) Возбудитель - герпесвирус человека 8 типа. На фоне ВИЧ СК протекает тяжелее, с тенденцией к диссеминации и быстрому прогрессированию. Диагностика • на основании клинической картины и • при гистологическом исследовании биоптата пораженных тканей.
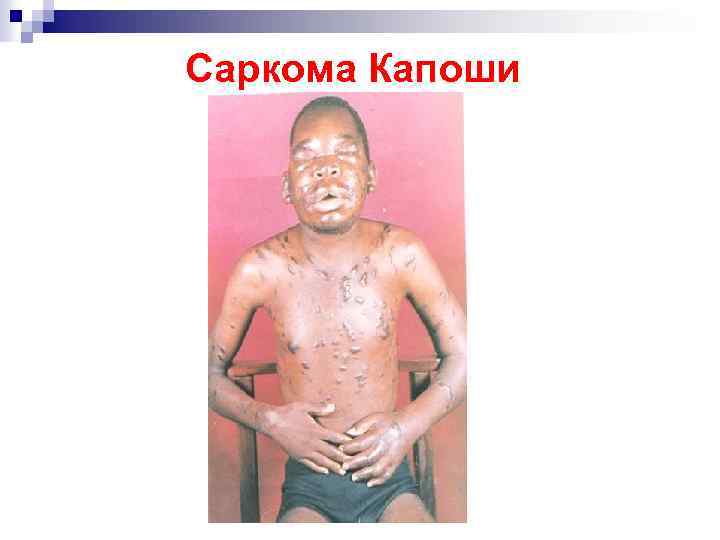
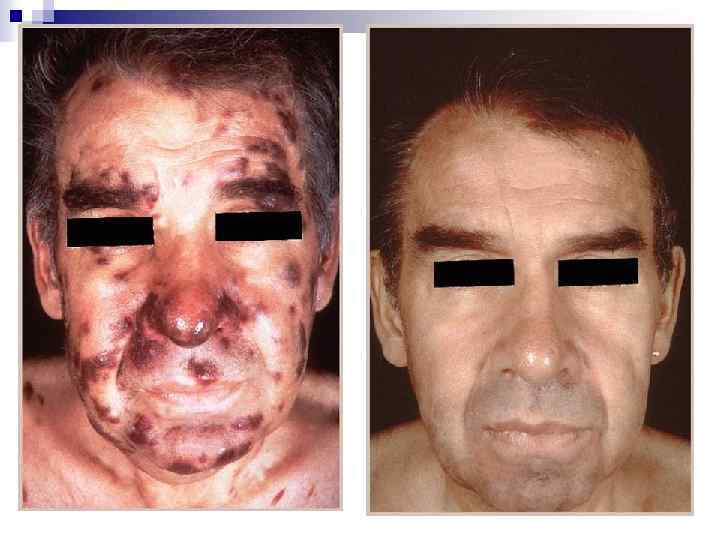
Саркома Капоши
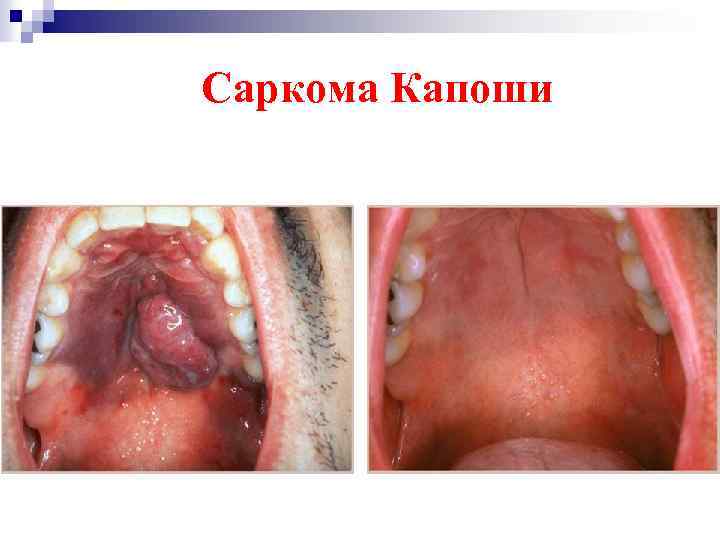
Саркома Капоши
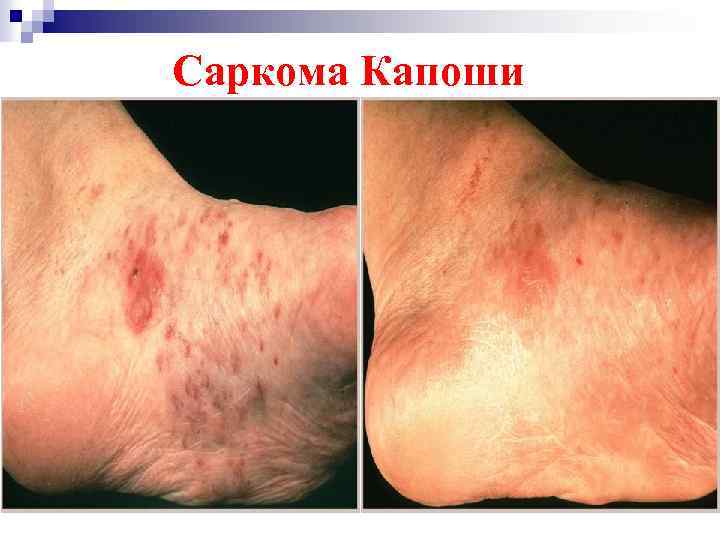
Саркома Капоши

Токсоплазмоз На фоне ВИЧ проявляется как энцефалит или как диссеминированная инфекция u. Клинические признаки: Ø нарушения сознания; лихорадка; судороги; головная боль; очаговые неврологические симптомы (заторможенность, парезы и параличи черепных нервов, двигательные расстройства, нарушение координации движений, выпадение полей зрения, афазия). u. Лабораторные признаки Ø На КТ и МРТ в головном мозге множественные кольцевидные очаги. Ø Серологические тесты на антитела к Toxoplasma (Ig. G).

Инфекция, вызванная ВПГ Ø На фоне ВИЧ герпетические поражения могут быть более обширными; возможна диссеминация инфекции (менингит и менингоэнцефалит). Диагностика Ø Диагноз ставится на основе типичных клинических проявлений Ø При генерализованной ВПГ-инфекции на основании специальных методов: ПЦР, ИФА, иммуноблоттинг, метод прямой иммунофлуоресценции с моноклональными антителами. Ø При энцефалите на КТ - множественные очаги поражения головного мозга.

Опоясывающий герпес Ø Вирус годами сохраняется в спинномозговых ганглиях. Ø При иммунодефиците любой этиологии вирус активизируется и вызывает поражение кожи по ходу кожного нерва в пределах дерматома (опоясывающий лишай). Ø Может развиваться диссеминированная форма с поражением кожи, нервной системы, легких и слизистых оболочек. Ø У пациентов с иммунодефицитом опоясывающий лишай часто протекает с обширными и рецидивирующими поражениями нескольких дерматомов и сопровождается сильной болью и слабостью. Диагностика Ø Диагноз обычно ставится на основании клинической картины.

Цитомегаловирусная инфекция На фоне ВИЧ ЦМВ может вызывать поражения многих органов и систем: ØЦМВ-колит (лихорадка и диарея); ØЦМВ-пневмония (одышка); ØЦМВ-ретинит (слепота); Диагностика ØОсмотр офтальмолога. ØИсследование биоптатов, ØИФА, ПЦР.
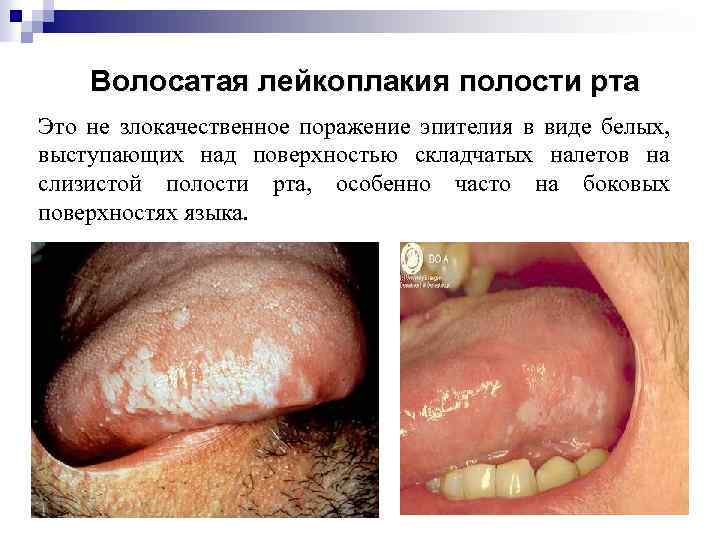
Волосатая лейкоплакия полости рта Это не злокачественное поражение эпителия в виде белых, выступающих над поверхностью складчатых налетов на слизистой полости рта, особенно часто на боковых поверхностях языка.
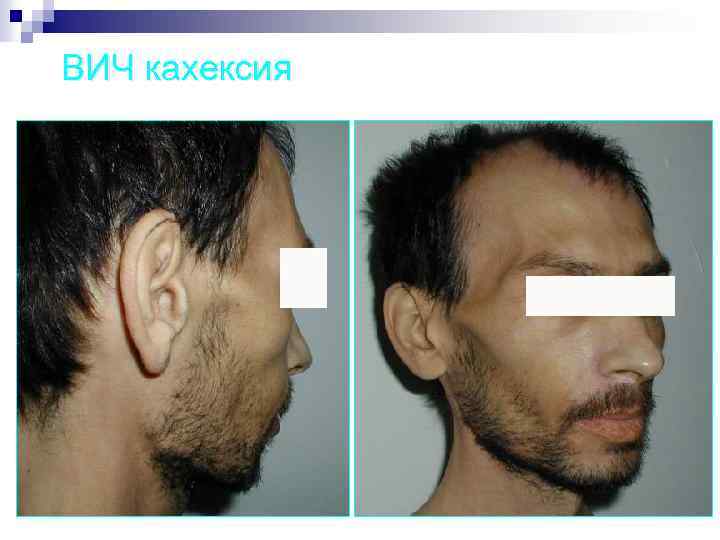
ВИЧ кахексия

Диагностика ВИЧ инфекции 1. 2. 3. Данные клиники Данные эпиданамнеза Лабораторная диагностика Специфическая (выявление возбудителя или его маркеров) – ПЦР, ИФА, иммуноблот. Ø Методы клинической иммунологии Ø Диагностика вторичных (оппортунистических и СПИД ассоциированных) заболеваний. Ø

Диагностика ВИЧ инфекции 1) тесты для постановки диагноза ВИЧ инфекции: скрининговые для определения антител к ВИЧ (антител и антигенов ВИЧ): иммуноферментный анализ (ИФА), быстрые тесты подтверждающие для определения антител к ВИЧ: иммунный блотинг (ИБ) качественная ПЦР (ДНК ПЦР) в культуре лимфоцитов крови 2) тесты для слежения за течением ВИЧ инфекции: количественная ПЦР (РНК ПЦР, вирусная нагрузка) в плазме; определение иммунного статуса: CD 4 лимфоциты в плазме крови 3) тесты для определения лекарственной резистентности.
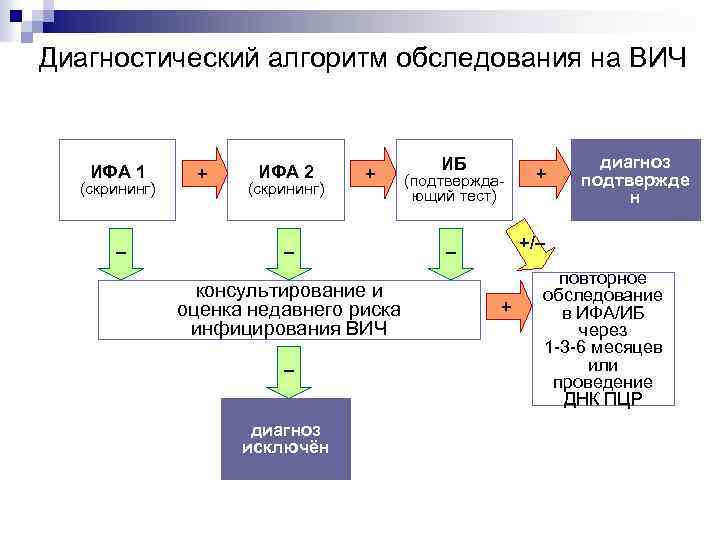
Диагностический алгоритм обследования на ВИЧ ИФА 1 (скрининг) – + ИФА 2 (скрининг) + (подтвержда ющий тест) – консультирование и оценка недавнего риска инфицирования ВИЧ – диагноз исключён ИБ + диагноз подтвержде н +/– – + повторное обследование в ИФА/ИБ через 1 3 6 месяцев или проведение ДНК ПЦР
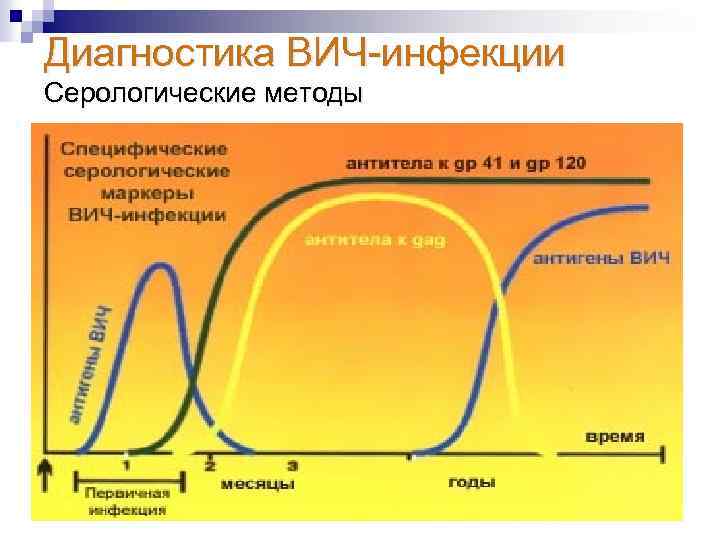
Диагностика ВИЧ инфекции Серологические методы

Перечень показаний для обследования на ВИЧ Клинические показания: Ø Лихорадящие более 1 месяца Ø Имеющие увеличение лимфоузлов двух и более групп свыше 1 месяца Ø С диареей, длящейся более 1 месяца Ø С необъяснимой потерей массы тела на 10 и более процентов Ø С затяжными и рецидивирующими пневмониями, особенно, не поддающимися обычной терапии Ø С затяжными и рецидивирующими гнойнобактериальными, паразитарными заболеваниями, сепсисом Ø С подострым энцефалитом и слабоумием у ранее здоровых лиц Ø С ворсистой лейкоплакией языка Ø С рецидивирующей пиодермией Ø Женщины с хроническими воспалительными заболеваниями женской репродуктивной системы неясной этиологии.

Продолжение Больные с подозрением или подтвержденным диагнозом: Ø Наркомания ( с парентеральным путем введения наркотиков) Ø Заболевания, передающиеся половым путем Ø Саркома Капоши Ø Лимфома мозга Ø Т-клеточный лейкоз Ø Легочной и внелегочной туберкулез Ø Гепатит В, HBs. Ag-носительство (при постановке диагноза и через 6 месяцев) Ø Заболевания, обусловленные ЦМВ Ø Генерализованные или хронические формы инфекции, обусловленные ВПГ Ø Рецидивирующий опоясывающий лишай у лиц моложе 60 лет

Продолжение Больные с подозрением или подтвержденным диагнозом: Ø Мононуклеоз (через 3 месяца после начала заболевания) Ø Пневмоцистоз (пневмонии) Ø Токсоплазмоз (ЦНС) Ø Криптококкоз (внелегочного) Ø Криптоспоридиоз Ø Изоспороз Ø Гистоплазмоз Ø Стронгилоидоз Ø Кандидоз пищевода, бронхов, трахеи и легких Ø Глубокие микозы Ø Атипичные микобактериозы Ø Прогрессирующая многоочаговая лейкоэнцефалопатия Ø Анемии различного генеза

Лечение ВИЧ инфекции n Противовирусная терапия n Патогенетическая терапия (модуляция иммунитета) n Лечение вторичных (оппортунистических и СПИД ассоциированных) заболеваний

ПОКАЗАНИЯ К НАЗНАЧЕНИЮ АРВТ У ВЗРОСЛЫХ Показания для начала АРВТ основываются на: nналичии клинической симптоматики вторичных заболеваний, которая свидетельствует о наличии иммунодефицита (стадия и фаза ВИЧ инфекции по Российской классификации ВИЧ инфекции в версии 2006 г. ); nснижении количества CD 4+ лимфоцитов в крови; nвыраженности репликации ВИЧ, оцениваемой по уровню РНК ВИЧ в плазме крови (ВН); nналичии заболеваний и состояний, усугубляющих течение ВИЧ инфекции; nналичии эпидемиологических показаний (необходимость снижения контагиозности пациента).

ПОКАЗАНИЯ К НАЗНАЧЕНИЮ АРВТ У ВЗРОСЛЫХ Согласно «Протоколам диспансерного наблюдения и лечения больных ВИЧ» Национального научного общества инфекционис тов (2012 год)9, АРВТ следует назначить: nпациентам со стадией заболевания 2 В, 4 и 5, независимо от количества СД 4 лимфоцитов и уровня РНК ВИЧ в крови; nпациентам с количеством СД 4+ лимфоцитов < 350 клеток/мкл вне зависимости от стадии болезни; nследующим категориям пациентов с количеством CD 4+ лимфоцитов 350— 500 клеток/мкл: ¨ пациентам с ВН > 100 000 копий/мл; ¨ пациентам старше 50 лет; ¨ больным ХГС; ¨ больным с хроническим заболеванием почек; ¨ больным туберкулезом;

ПОКАЗАНИЯ К НАЗНАЧЕНИЮ АРВТ У ВЗРОСЛЫХ nследующим категориям пациентов, независимо от стадии заболевания, количества СД 4 лимфоцитов и уровня РНК ВИЧ: ¨ больным ХГВ, если показано его лечение; ¨ пациентам с выраженной анемией или тромбоцитопенией, если они являются проявлениями ВИЧ инфекции; ¨ пациентам с заболеваниями, требующими длительного применения терапии, угнетающей иммунитет (например, лучевая терапия, кортикостероидные гормоны, цитостатики; ¨ беременным.

ПОКАЗАНИЯ К НАЗНАЧЕНИЮ АРВТ У ВЗРОСЛЫХ По эпидемиологическим показаниям АРВТ рекомендуется назначать: nинфицированному ВИЧ партнеру в дискордантной паре; nпри подготовке ВИЧ инфицированного пациента к применению вспомогательных репродуктивных технологий. n. АРВТ может быть назначена любому пациенту, желающему и готовому получать ее, учитывая рекомендации о расширении показаний к АРВТ как профилактическому мероприятию.

ЦЕЛИ АНТИРЕТРОВИРУСНОЙ ТЕРАПИИ (АРВТ) n Снижение вирусной нагрузки n Восстановление иммунитета n Повышение качества жизни n Лечебное воздействие

Снижение вирусной нагрузки n При снижении числа вирусных частиц ¨ прекращается прогрессирование болезни ¨ снижается число мутаций ¨ предотвращается развитие лекарственной n устойчивости Уменьшение вирусной нагрузки ниже уровня 5000 копий в 1 мл приводит к уменьшению заболеваемости вторичными инфекциями

Восстановление иммунитета n Лучший показатель восстановления иммунитета – увеличение числа лимфоцитов CD 4: ¨ обычно оно происходит со скоростью около 100 мкл 1 в год ¨ одновременно снижается заболеваемость ВИ ¨ отпадает надобность в медикаментозной профилактике ВИ

Трудности лечения: ¨ Возможны опасные побочные эффекты (лактацидоз, панкреатит и др. ) ¨ Пациент должен строго соблюдать схему лечения – принимать не менее 95% предписанных доз ¨ Лечение стоит дорого

Антиретровирусные препараты n Нуклеозидные ингибиторы обратной транскриптазы (НИОТ) • n Ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ) • n механизм действия: аналоги нуклеозидов (“подложный стройматериал”), нуждаются в активации внутри клеток механизм действия: неконкурентные ингибиторы обратной транскриптазы ВИЧ Ингибиторы протеазы (ИП) • механизм действия: ингибирование протеазы ВИЧ

АРВ препараты

Методы терапии n Тритерапия ØАЗТ-Хивид-Инвиразе ØАЗТ-Видекс-Ритонавир ØАЗТ-Зерит-Ритонавир ØАЗТ-Ламивудин-Криксиван

Профилактика ВИЧ n Предупреждение передачи ВИЧ – половым путем n Предупреждение вертикального пути передачи n Предупреждение парентерального пути передачи n Предупреждение профессионального заражения

«When used correctly every time you have sex, latex condoms greatly reduce, but do not eliminate the risk of catching or spreading HIV, the virus that causes AIDS» «При корректном использовании при каждом половом акте латексный презерватив в значительной степени снижает, однако полностью не устраняет риск заражения или распространения ВИЧ, вирусом, который вызывает СПИД» Но в любом случае наличие презерватива всегда лучше, чем его отсутствие!

Профилактика передачи ВИЧ от матери ребенку Прерывание беременности n Планирование семьи и репродуктивный выбор семьи у ВИЧ инфицированных могут значительно уменьшить число ВИЧ инфицированных детей. Изменение поведения n Сокращение количества незащищенных половых актов в период беременности. n Сокращение числа сексуальных партнеров в период беременности. n Изменение образа жизни, включая воздержание от приема наркотиков и курения в период беременности.

продолжение Терапевтические вмешательства n Антиретровирусная терапия n Витамин А, другие витамины и микроэлементы. n Иммунотерапия. Акушерские вмешательства n Неприменение инвазивных тестов и манипуляций. n Промывание родового канала. n Родоразрешение путем кесарева сечения. n Квалифицированная акушерская помощь. n Отказ от грудного вскармливания. Изменение практики вскармливания n Отказ от грудного вскармливания. n Термическая обработка сцеженного грудного молока.

продолжение n Химиопрофилактика вертикальной передачи у ВИЧ-инфицированных проводится в зависимости от вирусной нагрузки и количества CD 4 лимфоцитов. ¨ При низкой вирусной нагрузке - зидовудин или никавир (фосфазид). ¨ При высокой – комбивир+калетра. n АРВТ у беременных максимально снижает вирусную нагрузку и одновременно является химиопрофилактикой вертикальной передачи ВИЧ.

Обследование беременных на наличие ВИЧ-инфекции n Рекомендуется обследовать на антитела к ВИЧ: ¨ Всех женщин, у которых диагностирована беременность; ¨ половых партнеров всех женщин, поставленных на учет по беременности.

Частота обследования на антитела к ВИЧ беременных и их половых партнеров: При постановке на учет по беременности и в 28— 30 нед; Ø Беременных, не обследованных ранее или обследованных только до 28 й нед. беременности — при обращении в мед. учреждения, при поступлении на роды; Ø Имеющих ВИЧ инфицированных партнеров. Ø Беременных, употребляющих психоактивные вещества при постановке на учет, затем через каждые 3 мес. , при поступлении на роды, независимо от количества исследований во время беременности; Ø Половых партнеров — однократно при постановке беременной на учет. Ø

Обследование беременных на наличие ВИЧ-инфекции n n При выявлении положительных результатов пациента направляют для дальнейшего обследования в Центр по борьбе со СПИДом (или другое учреждение, осуществляющее наблюдение за пациентами с ВИЧ инфекцией согласно региональным порядкам), повторные плановые обследования с целью выявления ВИЧ инфекции в таком случае не проводятся. При получении сомнительных, а при высоком эпидемиологическом риске инфицирования — и отрицательных результатов ИФА, рекомендуется использовать методы определения нуклеиновых кислот (ДНК или РНК) ВИЧ.

Обследование беременных на наличие ВИЧ-инфекции n n При получении положительного результата ПЦР, свидетельствующего о наличии ВИЧ инфекции у беременной, рекомендуется назначить ей АРВТ, независимо от срока гестации; ¨ продолжить АРВТ в течение всей беременности и в родах; ¨ назначить химиопрофилактику ребенку. Тактика ведения беременности и родов определяется индивидуально в соответствии с клинической ситуацией.

Особенности консультирования беременных при проведении обследования на наличие ВИЧ n n При проведении обследования на наличие ВИЧ инфекции необходимо проводить консультирование, объясняющее важность проведения обследования для предотвращения инфицирования ребенка ВИЧ. При проведении дотестового консультирования необходимо заполнить форму информированного согласия на проведение освидетельствования на ВИЧ инфекцию в двух экземплярах: одна форма выдается на руки обследуемому лицу, другая сохраняется в медицинском учреждении 1.

Особенности консультирования беременных при проведении обследования на наличие ВИЧ При дотестовом консультировании, помимо стандартных вопросов, обсуждаемых при любом тестировании, с беременной женщиной обсуждаются специфические вопросы: nриск передачи ВИЧ ребенку в период беременности, родов и при грудном вскармливании; nпроведение профилактики передачи ВИЧ ребенку в случае выявления ВИЧ инфекции у женщины; nвозможность привлечения к обследованию полового партнера (партнеров); nпостоянное и правильное использование презерватива при каждом половом контакте. Во время послетестового консультирования необходимо повторить информацию, предоставленную пациентке до тестирования. При послетестовом консультировании беременных, оказавшихся ВИЧ инфицированными, следует более подробно остановиться на методах снижения риска передачи ВИЧ от матери ребенку и безопасного вскармливания ребенка.

Диспансерное наблюдение ВИЧ-инфицированной беременной n n n Наблюдение беременной с ВИЧ инфекцией, а также беременных с высоким риском инфицирования ВИЧ, осуществляется совместно врачом-инфекционистом и врачом акушером-гинекологом (или инфекционистом, а также акушер гинеколог Центра по профилактике и борьбе со СПИДом). Врач акушер гинеколог предоставляет информацию о течении беременности, сопутствующих заболеваниях, осложнениях беременности, результатах лабораторных исследований, назначаемой терапии; Инфекционист предоставляет информацию о режиме АРВТ, ее эффективности, переносимости, результатах проведенных им лабораторных исследований, дает рекомендации о целесообразности или нецелесообразности проведения родоразрешения путем планового КС для снижения риска передачи ВИЧ в родах.

Родоразрешение Естественные роды n Все акушерские манипуляции в период родов (перинео/эпизиотомия, амниотомия, наложение акушерских щипцов, вакуум экстракция плода, инвазивный мониторинг плода), должны быть строго обоснованы, не рекомендуется проведение данных процедур в рутинном порядке. n Для женщин, не получавших АРВТ в период беременности, крайне нежелательна продолжительность безводного периода более 4— 6 часов, так как риск инфицирования ребенка увеличивается.

Родоразрешение Кесарево сечение n По акушерским показаниям путем планового или экстренного КС может проводиться на общих основаниях. n Плановое КС с целью профилактики передачи ВИЧ от матери ребенку проводится по достижении 38 нед. беременности при отсутствии признаков родовой деятельности по следующим показаниям: ¨ ВН перед родами > 1000 копий/мл; ¨ ВН перед родами неизвестна; ¨ настоятельно рекомендуется проведение планового КС в тех случаях, когда АРВТ не проводилась во время беременности и/или невозможно применить АРВТ в родах.

Гигиеническая обработка ребенка после родов Сразу после рождения ребенку необходимо промыть глаза водой и провести гигиеническое купание в растворе хлоргексидина (50 мл 0, 25% раствора хлоргексидина на 10 л воды); n при невозможности использования хлоргексидина ребенка купают в воде с мылом. n

Вскармливание ребенка n n Прикладывание ребенка к груди или вскармливание молоком ВИЧ инфицированной женщины увеличивает риск его заражения ВИЧ. Дополнительными факторами риска при грудном вскармливании служат трещины сосков, абсцесс молочной железы у матери, стоматит у ребенка. Для предотвращения заражения детей, рожденных ВИЧ инфицированными женщинами, не следует прикладывать их к груди и кормить материнским молоком, а сразу после рождения переводить исключительно на искусственное вскармливание.

Вскармливание ребенка n n Если женщина, несмотря на проводимое консультирование, приняла осознанное решение кормить грудью (или смеси для искусственного вскармливания ребенка отсутствуют), необходимо провести консультирование по безопасному грудному вскармливанию и его ранней отмене, назначить АРВТ с целью химиопрофилактики на весь период грудного вскармливания и 7 дней после его прекращения. В дальнейшем АРВТ, назначенная с целью химиопрофилактики, может быть продолжена при наличии показаний. Схемы терапии кормящих ВИЧ инфицированных женщин выбираются по общим принципам назначения АРВТ взрослым, изложенным в соответствующих протоколах и руководствах.

Общие принципы химиопрофилактики передачи ВИЧ от матери ребенку n n Химиопрофилактика осуществляется путем назначения АРВП женщине в период беременности и родов, а также новорожденному. АРВП, назначаемые беременной, подавляют размножение ВИЧ. В результате «контагиозность» крови беременной падает и риск попадания вируса в организм плода и ребенка во время беременности и родов существенно понижается. АРВП могут проникать через плацентарный барьер в организм ребенка и обеспечивать защиту от заражения. АРВП, назначаемые новорожденному, должны предотвратить заражение, если вирус попал в организм ребенка во время родов.

АРВТ показана всем ВИЧ-инфицированным беременным женщинам, независимо от клинических проявлений, ВН и количества СД 4 -лимфоцитов Кроме того, по следующим эпидемиологическим показаниям: n n ВИЧ негативной беременной в период родов, если во время беременности она употребляла наркотики парентерально или имела половые контакты с ВИЧ позитивным половым партнером; ВИЧ позитивному партнеру, независимо от наличия у него показаний к началу АРВТ и от ВИЧ статуса беременной — на протяжении всей беременности и грудного вскармливания (если оно проводится), в дальнейшем — по показаниям; ребенку, родившемуся у ВИЧ негативной женщины, если имеются данные, что мать употребляла наркотики в последние 3 мес. беременности; ребенку, родившемуся у женщины, о ВИЧ статусе которой нет данных.

Применение АРВП для профилактики передачи ВИЧ от матери ребенку во время беременности n n n Наибольшая вероятность инфицирования ребенка от матери возрастает после 35 нед. гестации и в родах (около 80%). Цель назначения АРВТ беременной — добиться неопределяемого уровня ВН как можно раньше во время беременности, но особенно важно — к 34— 36 й неделе. Выбор АРВП у беременных осуществляется с учетом их эффективности, безопасности для матери и плода/ребенка, переносимости.

Применение АРВП для профилактики передачи ВИЧ от матери ребенку во время беременности n АРВП назначаются беременным только по схемам высокоактивной АРВТ, которая должна включать не менее трех АРВП: ¨ 2 нуклеозидных ингибитора обратной транскриптазы (НИОТ) плюс ингибитор протеазы (ИП) либо ненуклеозидный ингибитор обратной транскриптазы (ННИОТ); ¨ в исключительных случаях возможно назначение ингибитора интегразы в качестве четвертого препарата или схемы, состоящей из трех НИОТ.

Не рекомендуется назначать беременной n n n диданозин (ddl) + ставудин (d 4 T) (потенциально высокая токсичность и возможность развития тяжелого лактоацидоза). NVP при уровне СД 4 лимфоцитов > 250 клеток/мкл (возможность развития иммуноопосредованной гепатотоксичности). эфавиренз (EFV) в I триместре беременности (тератогенное действие).

Если беременность наступила у женщины, уже получающей АРВТ n n рекомендуется продолжить текущую схему, если она эффективна, безопасна и хорошо переносится. если в схему лечения входят препараты, не рекомендуемые для применения у беременных или недостаточно изученные, вопрос об их замене решается в индивидуальном порядке на основе оценки риска и пользы для матери и плода с учетом мнения пациентки.

Сроки и тактика начала приема АРВП в период беременности со сроком беременности до 13 нед. n если у женщины имеются показания к началу АРВТ — начать АРВТ, не дожидаясь окончания I триместра беременности; n если у женщины выявлена ВН > 100 000 копий/мл (высокий риск заражения плода) — начать АРВТ, не дожидаясь окончания I триместра беременности; n если показания к АРВТ (за исключением беременности) отсутствуют — начать прием АРВП сразу после окончания I триместра беременности.

Сроки и тактика начала приема АРВП в период беременности n n Если ВИЧ инфекция выявлена у женщины со сроком беременности от 13 до 27 нед. (или ВИЧ инфицированная женщина обратилась в эти сроки), рекомендуется начать АРВТ, независимо от наличия или отсутствия других, помимо беременности, показаний к АРВТ. Если ВИЧ инфицированная беременная поступает под наблюдение на сроке гестации менее 28 нед. , выбор схемы АРВТ осуществляется после обследования с учетом полученных результатов.

Сроки и тактика начала приема АРВП в период беременности Если ВИЧ инфекция выявлена у женщины со сроком беременности 28 нед. и более (или ВИЧ инфицированная беременная обратилась в эти сроки), рекомендуется n незамедлительно начать АРВТ по схеме лопинавир/ритонавир (LPV/r) + зидовудин/ламивудин (ZDV/3 TC). n Прием препаратов следует начать сразу после забора крови для исследований, проводимых перед началом АРВТ (определение уровней РНК ВИЧ, CD 4 лимфоцитов, общий и биохимический анализы крови), не дожидаясь их результатов n В случае необходимости после получения результатов лабораторных исследований (например, выявление низкого уровня гемоглобина), назначенная схема может быть скорректирована.

Оценка эффективности и безопасности применения АРВП у беременных Исследование ВН проводится: n n при первичном обследовании беременной; перед началом АРВТ (если предыдущее более 4 нед. назад); при проведении АРВТ — каждые 4 нед. до снижения ВН ниже определяемого уровня, затем не реже 1 раза в 12 нед. ; настоятельно рекомендуется исследовать ВН на сроке беременности 34— 36 нед. для определения тактики ведения родов и выбора схемы профилактики ВИЧ у ребенка.

Оценка эффективности и безопасности применения АРВП у беременных Исследование СД 4 -лимфоцитов проводится: n при первичном обследовании беременной, инфицированной ВИЧ; n перед началом АРВТ (если предыдущее более 4 нед. назад); n при проведении АРВТ — через 4 и 12 нед. от начала лечения, затем не реже 1 раза в 12 нед.

Консультирование беременных женщин, получающих АРВП n n n Направлено на предупреждение передачи ВИЧ от матери ребенку и/или поддержание здоровья женщины. Женщину информируют о соблюдении всех требований приема АРВП (в период беременности и родов, а также ребенком) и полной замене грудного вскармливания искусственным риск заражения ребенка ВИЧ снижается до менее 2%. Подробно разъясняется схема химиопрофилактики. Дается информация о важности соблюдения режима приема АРВП, их возможных побочных эффектах. Женщине предлагается подписать «Информированное согласие на проведение химиопрофилактики передачи ВИЧ инфекции от матери ребенку во время беременности, родов и новорожденному» . Для формирования мотивации беременной на отказ от грудного вскармливания консультирование по этому вопросу целесообразно начать в период беременности.

Химиопрофилактика во время родов Для предотвращения передачи ВИЧ используются усиленная химиопрофилактика и (по показаниям) оперативное родоразрешение. n В родах всем женщинам следует назначить внутривенно ZDV, независимо от наличия и схемы АРВТ. n Если в период беременности применялся d 4 T (ставудин), его следует отменить на время инфузии ZDV. n Внутривенная инфузия ZDV: ¨ при родах через естественные родовые пути — из расчета 2 мг/кг в течение первого часа родовой деятельности, затем из расчета 1 мг/кг/час до пересечения пуповины; ¨ при плановом КС расчет дозы как при естественных родах, введение препарата начинают за 3 часа до операции. n

Химиопрофилактика во время родов n n n У женщин, не получавших АРВТ в период беременности, при невозможности применить в родах внутривенное введение ZDV в качестве альтернативы возможно назначить его перорально в дозе 300 мг каждые 4 часа до завершения родов. При невозможности ввести препарат внутривенно предпочтительно применить схему, включающую однократный прием NVP (1 таблетка 200 мг) + ZDV/3 TC, который назначается в стандартной терапевти ческой дозе и принимается еще в течение 7 дней после родов. При этом женщину не выписывают из родильного дома до окончания приема ZDV/3 TC.

Назначение АРВП новорожденному для профилактики заражения ВИЧ Зависит от интенсивности и эффективности проведения химиопрофилактики во время беременности и родов. n n Если у ВИЧ позитивной матери перед родами (на сроке 34 нед. и более) был неопределяемый уровень ВН, ребенку с первых 6— 8 часов жизни назначается раствор ZDV перорально (курс 6 нед. ). Если химиопрофилактика новорожденному назначается по эпид. показаниям (обследование на ВИЧ в родах не проводилось или отрицательный результат, но у женщины во время беременности был половой контакт с больным ВИЧ или парентеральное употребление психоактивных веществ), ребенку назначаются NVP в виде суспензии однократно per os (т. е. 1 доза) сразу после рождения и ZDV для приема внутрь с первых часов жизни (продолжать в течение 6 нед. ).

Назначение АРВП новорожденному для профилактики заражения ВИЧ Во всех остальных случаях ребенку ВИЧ позитивной матери раствор ZDV перорально в течение 6 нед. + NVP троекратно по схеме: n 1 я доза — сразу после рождения (если мать не получала АРВТ) или в течение первых 48 часов жизни (если мать получала АРВТ), n 2 я доза — через 48 часов после 1 й, n 3 я доза — через 96 часов после 2 й. n Ребенка не выписывают из родильного дома до окончания курса лечения NVP.

Прием АРВП после родов После завершения беременности рекомендуется продолжить АРВТ всем женщинам, независимо от того, были ли у них показания к началу АРВТ ранее. n Если женщина принимает решение прекратить АРВТ, то тактика ее отмены зависит от применяемой схемы. n Если применялась схема на основе ННИОТ, отменяют ННИОТ, а прием 2 НИОТ продолжается в течение 1— 2 нед. , после чего их отменяют. n Если применялась схема на основе ИП, можно прекратить ее прием, отменив все препараты одновременно. n Если женщина приняла решение о грудном вскармливании ребенка, АРВТ продолжают в течение всего периода грудного вскармливания и еще в течение 7 дней после его прекращения.

Диагностика ВИЧ-инфекции у детей с перинатальным контактом по ВИЧ-инфекции для оценки эффективности профилактики передачи ВИЧ от матери ребенку n Диспансерное наблюдение ребенка по перинатальному контакту продолжается до исчезновения у него материнских антител (до 18 мес). Критерии подтверждения диагноза ВИЧ-инфекции у детей, рожденных ВИЧ-инфицированными матерями: n n n получены 2 и больше положительных результата определения нуклеиновых кислот ВИЧ или/и получены положительные результаты обследования на антитела к ВИЧ (в возрасте 18 мес. и старше) или/и наличие у ребенка клинических проявлений ВИЧ инфекции (СПИД индикаторные заболевания), при этом установлено, что его мать ВИЧ инфицирована.

Снятие с диспансерного учета по ВИЧ-инфекции детей, проводится в возрасте 6 мес. и старше при наличии следующих условий: n n n получены 2 и больше отрицательных результата ДНК (и/или РНК) ВИЧ, одно из которых в возрасте 1 мес. и старше и одно — в возрасте 4 мес. и старше; получены 2 и больше отрицательных результата методом ИФА; отсутствуют клинические проявления ВИЧ инфекции; ребенка не прикладывали к груди ВИЧ инфицированной женщины; отсутствует выраженная гипогаммаглобулинемия 3 на момент исследования крови на антитела к ВИЧ. 3 Уровень сывороточных гамма глобулинов снижен на 2 и более стандартных отклонения или содержание в сыворотке Ig. G < 500 мг/дл, Ig. M < 40 мг/дл.

Снятие с диспансерного учета по ВИЧ-инфекции детей, не обследованных молекулярнодиагностическим методом, в возрасте 18 мес. и старше: n n получен отрицательный результат исследования на антитела к ВИЧ методом ИФА; отсутствует выраженная гипогаммаглобулинемия на момент исследования крови на антитела к ВИЧ; отсутствуют клинические проявления ВИЧ инфекции; ребенка не прикладывали к груди ВИЧ инфицированной женщины в течение последних 12 мес.

Риск заражения на рабочем месте n n n перкутанный контакт с ВИЧ инфицированной кровью – 0, 3% (0, 2– 0, 5%) попадание крови на слизистые оболочки – 0, 09% (0, 006– 0, 5%) контакт с неповрежденной кожей – риск не установлен контакт с другими биологическими жидкостями – риск не установлен В России с 1985 по 1998 было обследовано более 100 тыс. мед. работников. В 2 х случаях есть основания допустить возможность проф. заражения (хотя не исключены и др. факторы)1. 1 МЗ РФ 2003. Профилактика профессионального заражения ВИЧ инфекцией медицинского персонала. Информационно методические материалы

Показания к ПКП n Повреждение кожи острым предметом, загрязненным кровью, жидкостью с видимой примесью крови или другими потенциально заразными материалами. n Укус, нанесенный ВИЧ инфицированным пациентом, у которого имеется видимый источник кровотечения во рту. n Попадание крови, жидкости с примесью крови или другого потенциально заразного материала на слизистые оболочки рта, носа, глаз. n Попадание крови, жидкости с видимой примесью крови или других потенциально заразных материалов на поврежденную кожу (например, открытую рану, потертости, обветренные или пораженные дерматитом участки).

Действия в случае контакта на рабочем месте (1) Первая помощь: загрязненные участки кожи (поврежденной или неповрежденной) промыть водой с мылом; слизистые промыть водой. n Оценить риск заражения ВИЧ инфекцией. n При контакте с биологическими жидкостями ВИЧ инфицированного провести ПКП. n

Проведение ПКП Российские рекомендации Степень риска заражения Объем химиопрофилактики Высокая (тип 1). При глубоком колющем (иглой) или резаном (скальпель и. т. д) повреждении, сопровождающимся кровотечением. Настоятельно рекомендуется комбинированная терапия в течение 4 х недель: прием 3 х препаратов 2 НИОТ АЗТ 200 мг х 3 раза/сутки; 3 ТС 150 мг х 3 раза/сутки и ИП (SQV 600 mg x 3 3 раза в сутки; NFV 250 мг х 2 раза Умеренная (тип 2). При неглубоких поражениях с «капельным» отделением крови Предлагается АРТ в том же режиме с применением в течение 4 х недель Минимальная (тип 3). При поверхностной травматизации кожи и слизистых или попадании биологических жидкостей на слизистые Желательна АЗТ в течение 4 х недель или другим НИОТ МЗ РФ 2003. Профилактика профессионального заражения ВИЧ инфекцией медицинского персонала. Информационно методические материалы

Проведение ПКП: рекомендации n ПКП следует начинать как можно раньше, лучше в первые 2 часа после контакта, но не позже, чем через 72 часа после контакта. n ВААРТ. При выборе схемы учитывают, какие препараты получал пациент – источник инфекции и возможную перекрестную устойчивость к различным препаратам.

Профилактика после полового контакта n Риск заражения при половом контакте: ¨ 0, 1– 3, 0% для пассивного партнера при анальном контакте, ¨ 0, 1% – 0, 2% для женщины при вагинальном, ¨ 0, 03% – 0, 09% для мужчины при вагинальном. ¨ при низкой вирусной нагрузке риск заражения меньше. n n После случайного полового контакта профилактика не рекомендуется. Жертвам сексуального насилия профилактика проводится по тем же правилам, что и для медицинских работников.

Прогноз Ø Рост числа ВИЧ позитивных женщин фертильного возраста и детей, рожденных от ВИЧ инфицированных матерей. Ø Рост числа вторичных заболеваний потребует повышения знаний медицинских работников по вопросам их клинического течения, диагностики, лечения и профилактики. Ø Рост числа пациентов с клиническими проявлениями СПИДа приведет к увеличению затрат на лечение, необходимости обеспечения социально психологической реабилитации данной категории.

БЛАГОДАРЮ ЗА ВНИМАНИЕ!
Лекция ВИЧинфекция акушеры 2013 исправ..pptx