училище 2015.pptx
- Количество слайдов: 174

ГАУЗ «Ленинградский областной кардиологический диспансер» СЕРДЕЧНО-СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ В ПРАКТИКЕ МЕДИЦИНСКОЙ СЕСТРЫ. 2015 Г.

Сердечно-сосудистые заболевания • Основные факты • По оценкам, в 2008 году от ССЗ умерло 17, 3 миллиона человек, что составило 30% всех случаев смерти в мире. Из этого числа 7, 3 миллиона человек умерло от ишемической болезни сердца и 6, 2 миллиона человек в результате инсульта. К 2030 году около 23, 3 миллионов человек умрет от ССЗ главным образом, от болезней сердца и инсульта, которые, по прогнозам, останутся единственными основными причинами смерти.

Статистика в России • По данным Росстата естественная убыль населения за первое полугодие 2013 года составила 52 852 человека. Общее число умерших — 956 026 человек. • Заболевания системы кровообращения только в первом полугодии текущего года стали причиной смерти 525 431 человека!
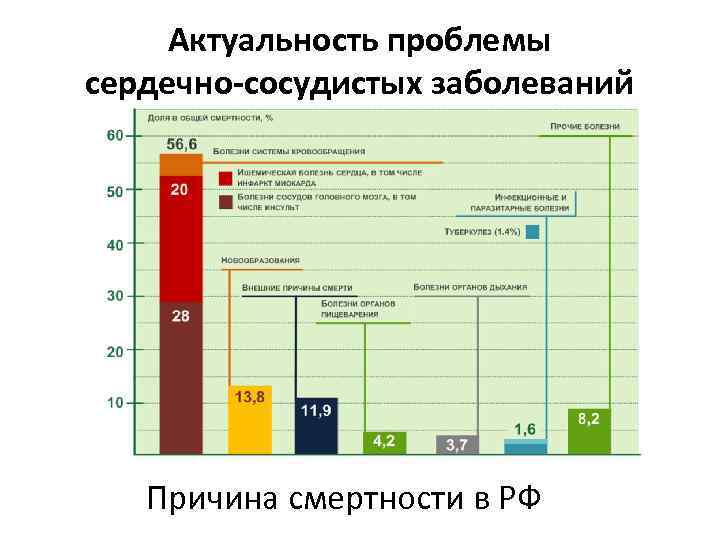
Актуальность проблемы сердечно-сосудистых заболеваний Причина смертности в РФ

Что такое сердечнососудистые заболевания? • Сердечно-сосудистые заболевания представляют собой группу болезней сердца и кровеносных сосудов, в которую входят: • ишемическая болезнь сердца – болезнь кровеносных сосудов, снабжающих кровью сердечную мышцу; • болезнь сосудов головного мозга – болезнь кровеносных сосудов, снабжающих кровью мозг; • болезнь периферических артерий – болезнь кровеносных сосудов, снабжающих кровью руки и ноги; • ревмокардит – поражение сердечной мышцы и сердечных клапанов в результате ревматической атаки, вызываемой стрептококковыми бактериями; • врожденный порок сердца – существующие с рождения деформации строения сердца; • тромбоз глубоких вен и эмболия легких – образование в ножных венах сгустков крови, которые могут смещаться и двигаться к сердцу и легким.

Основные этапы развития сердечно-сосудистого заболевания Ишемииия миокарда ИБС Атеросклероз Эндотелиальная дисфункция Коронарный тромбоз Инфаркт миокарда Аритмии и снижение массы сердца Ремоделирование Факторы риска Гипертония Гиперхолестеринемия Гипергликемия Инсулинорезистентность Курение Терминальное поражение сердца Дилатация желудочков Хроническая сердечная недостаточность

ФАКТОРЫ РИСКА СЕРДЕЧНОСОСУДИСТЫХ ЗАБОЛЕВАНИЙ.

Терминология • Фактор риска – это какое-либо свойство или особенность человека или какое-либо воздействие на него, повышающие вероятность развития болезни или травмы.

Факторы риска сердечнососудистых заболеваний. • • • Поведенческие факторы риска: 1. Употребление табака. 2. Отсутствие физической активности. 3. Нездоровое питание (много соли, жиров и калорий). 4. Вредное употребление алкоголя. Метаболические факторы риска: 5. Повышенное артериальное давление (гипертензия). 6. Повышенный уровень сахара в крови (диабет). 7. Повышенный уровень липидов в крови (например, холестерина). 8. Избыточный вес и ожирение.

Факторы риска сердечно-сосудистых заболеваний Другие факторы риска: • 9. Бедность и низкий образовательный статус. • 10. Преклонный возраст. • 11. Пол. • 12. Наследственная (генетическая) предрасположенность. • 13. Психологические факторы (например, стресс, депрессия). • 14. Другие факторы риска (например, избыточный уровень гомоцистеина). • Имеются достоверные научные данные о том, что поведенческие и метаболические факторы риска играют ключевую роль в этиологии атеросклероза.

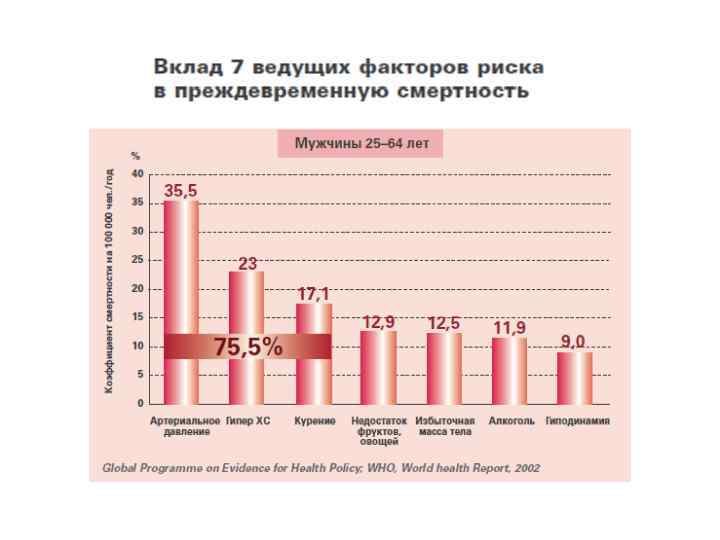
Распространенность основных ФР в России Курят 59, 8% взрослых мужчин и 9, 1% женщин. Увеличилась распространенность курения среди молодежи, особенно молодых женщин. Имеют АГ 39, 9% и 41, 1% взрослых мужчин и женщин Гиперхолестеринемия отмечается у 56, 9% и 55, 0% Распространенность ожирения, соответственно 11, 8% и 26, 5%. С 1990 по 2006 год потребление алкоголя на душу населения возросло не менее чем в 2, 5 раза. Избыточно потребляют алкоголь 12% мужчин и 3% женщин, разовое потребление алкоголя в 5 и 2 раза соответственно превышает безопасные дозы. Согласно опросам более трети россиян не заботятся о своем здоровье. Здоровье не рассматривается большинством населения как общественная и персональная ценность. Более чем у половины лиц, обращающихся в территориальные поликлиники, отмечается психосоциальный стресс среднего и высокого уровня, признаки психологической дезадаптации, тревожная и/или депрессивная симптоматика

Первичная профилактика Стратегии профилактики Популяционная стратегия направлена на население в целом. Она включает массовую пропаганду ЗОЖ, повышение уровня медицинской информированности населения и формирование у граждан ответственного отношения к своему здоровью. Имеет ключевое значение для снижения кардиоваскулярной заболеваемости и смертности, так как обеспечивает снижение уровня ФР в популяции без существенных затрат на медицинское обслуживание. Стратегия высокого риска фокусируется на выявлении в популяции лиц с высоким риском ССЗ и проведение у них активных профилактических мероприятий, в том числе с помощью медицинских мер (включая медикаментозные). Вторичная профилактика проводится у пациентов, уже имеющих ССЗ. У них профилактические мероприятия должны проводиться наиболее агрессивно с целью профилактики осложнений и предотвращения смертельных случаев. Разделение на первичную и вторичную профилактику условно. Современные визуализационные методики позволяют диагностировать атеросклероз у «практически здоровых» лиц. Поэтому суммарный риск рассматривается как непрерывная характеристика – континуум.

Стратегии профилактики (2) Наибольший медицинский и социально-экономический эффект достигается при сочетанном применении всех трех профилактических стратегий. Основная роль в реализации стратегии высокого риска и вторичной профилактики принадлежит медицинским работникам первичного звена здравоохранения Для реализации популяционной стратегии требуется участие государства, правительственных структур всех уровней, осуществление межсекторального сотрудничества, партнерства с неправительственными организациями, частным сектором, институтами гражданского общества. Законодательно-правовые акты, направленные на формирование ЗОЖ населения: запрет на употребление табачных изделий и алкоголя в общественных местах; запрет на продажу табачной и алкогольной продукции лицам, не достигшим 18 лет; запрет на рекламу табачных изделий, алкоголя, нездорового питания в СМИ; повышение цен на табачную и алкогольную продукцию за счет налогово-аксцизных мер; унификация упаковки и маркировки продуктов питания с указанием всех ингредиентов продукта в четком и правдивом виде и т. д.

Национальные рекомендации по кардиоваскулярной профилактике Принимая во внимание многофакторную этиологию ССЗ, тесную сопряженность ФР друг с другом и взаимопотенцирующее действие, их влияние на здоровье стали рассматривать не дихотомически, а суммарно. Была сформулирована общепризнанная на сегодняшний день концепция суммарного кардиоваскулярного риска. Оценка общего (суммарного) кардиоваскулярного риска имеет ключевое значение для выбора профилактической стратегии и конкретных вмешательств у пациентов, которые, как правило, имеют сочетание нескольких ФР.

ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА (CAD, coronary artery disease) – термин предложен ВОЗ в 1965 г.

ИБС актуальность проблемы • ИБС – ишемическая болезнь сердца - заболевание сердечно-сосудистой системы, являющееся ведущей причиной смертности и инвалидности во всем мире. I место среди причин смертности I место среди причин инвалидности • В РФ в 2010 году насчитывалось 7 374 000 человек с ИБС. Это составило 5% населения России.

Определение ИБС • Ишеми ческая боле знь се рдца (ИБС; лат. morbus ischaemicus cordis от др. -греч. ἴσχω — «задерживаю, сдерживаю» и αἷμα — «кровь» ) — патологическое состояние, характеризующееся абсолютным или относительным нарушением кровоснабжения миокарда вследствие поражения коронарных артерий[1]. • ИБС – это обусловленное расстройством коронарного кровообращения поражение миокарда, возникающее вследствие нарушения равновесия между коронарным кровотоком и доставкой кислорода к сердечной мышце.

ЭПИДЕМИОЛОГИЯ • В России число лиц, страдающих ИБС, ежегодно увеличивается: ü стенокардией — на 4, 4%; ü инфарктом миокарда — на 2, 5%. • В структуре обращаемости взрослого населения по поводу болезней системы кровообращения на долю ИБС приходится 26, 6%, а в структуре заболеваемости среди взрослого населения — 20, 1% (2002 г. ). • Распространённость стенокардии резко увеличивается с возрастом: у мужчин от 2— 5% в возрасте 45— 54 лет до 11 — 20% в 65— 74 года, а у женщин от 0, 5 -1% до 10 -14% соответственно. Среди лиц среднего возраста стенокардия развивается в 2 раза чаще у мужчин, чем у женщин, а после 75 лет эта разница почти исчезает.
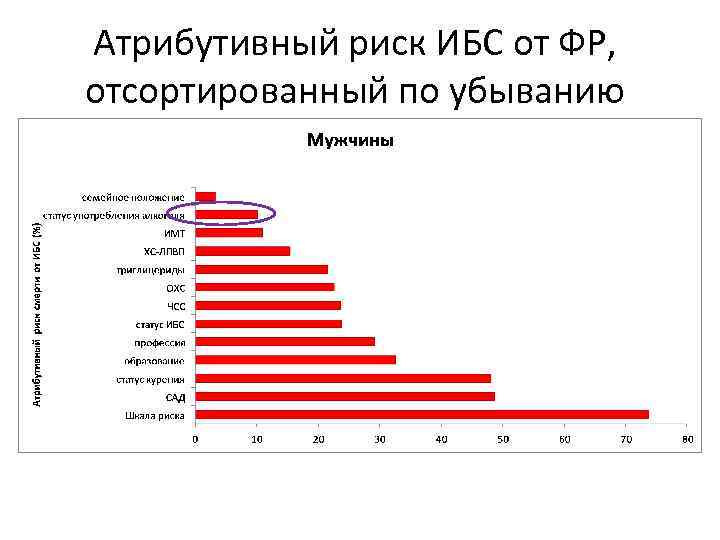
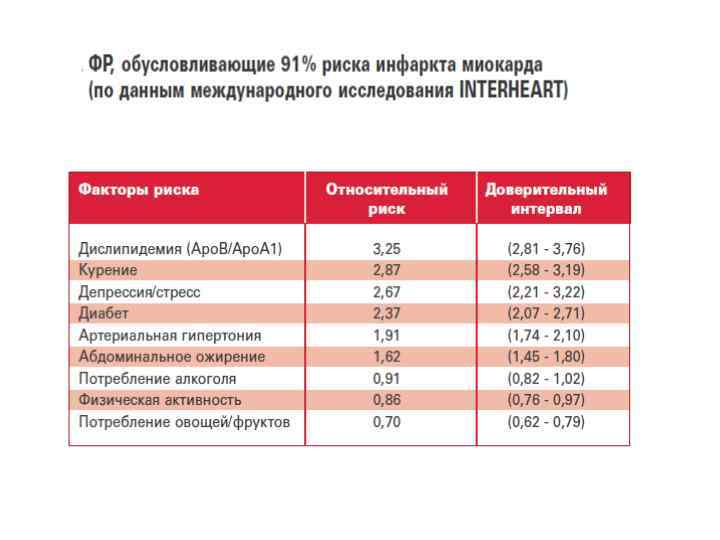
Атрибутивный риск ИБС от ФР, отсортированный по убыванию
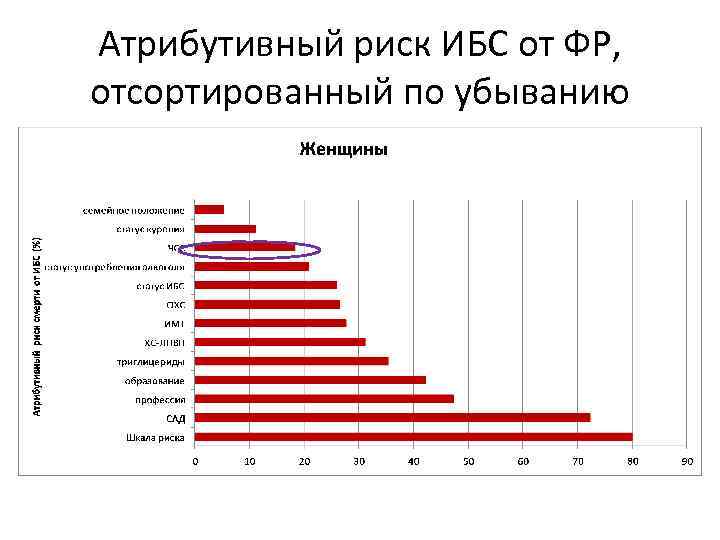
Атрибутивный риск ИБС от ФР, отсортированный по убыванию

Классификация ИБС (ВКНЦ 1979 на основе рекомендаций ВОЗ) • 1. Стенокардия • 2. Инфаркт миокарда • 3. Постинфарктный кардиосклероз • 4. Нарушения сердечного ритма • 5. Сердечная недостаточность (ишемическая кардиомиопатия) • 6. Внезапная кардиальная смерть (первичная остановка кровообращения

Патогенез В основе – четыре механизма: • Атеросклеротическое поражение КА и невозможность обеспечения повышенных потребностей (фиксированная коронарная обструкция – стабильная стенокардия) • Преходящее сосудистое тромбообразование – тромбоцитарные агрегаты (нестабильная стенокардия) • Снижение коронарного кровотока из-за спазма или повышения тонуса КА (динамическая обструкция). • Микроваскулярная дисфункция
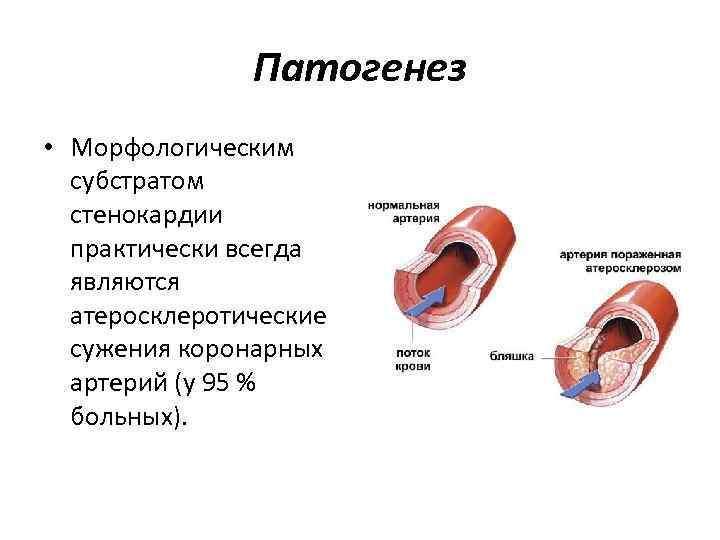
Патогенез • Морфологическим субстратом стенокардии практически всегда являются атеросклеротические сужения коронарных артерий (у 95 % больных).

Стенокардия Душить Грудная жаба

Определение • Стенокардия – клинический синдром, характеризующийся дискомфортом в грудной клетке, нижней челюсти, плече, спине или руке, провоцируется физической нагрузкой или эмоциональным стрессом и прекращается в покое или после приема нитроглицерина (ESC, 2006).

Heberden, 1772 г. • Встречается поражение груди с симптомами резкими и странными, значительными в своей опасности и не такими уж редкими, о которых я не встретил упоминания среди медиков. Местоположение боли и чувство удушения и тревоги, которыми сопровождается, позволит, возможно, назвать его angina pectoris.

Heberden, 1772 г. • У тех, кто подвержен ей, при ходьбе, особенно после еды, возникают болезненные, наиболее неприятные ощущения в груди, которые, кажется, отнимут жизнь, если только усилятся или продолжатся, но стоит остановиться, как вся эта скованность исчезает. Во всех других отношениях пациенты в начале этой болезни чувствуют себя хорошо и, как правило, отсутствует укороченное дыхание, от которого состояние это полностью отличается «Heberden»

Рудольф Вирхов (R. Virchow) 1821– 1902 • Великий немецкий паталогоанатом, выпускник Берлинского университета • Описал тромбозы и эмболии коронарных сосудов (1856) • Связал появление стенокардии с ишемией

Майрон Принцметал (M. Prinzmetal) 1908 -1987 • Американский терапевт, окончил Университет Лос-Анджелеса • В 1959 г. дал описание вариантной стенокардии, названной его именем

Стенокардия • Стабильная стенокардия – самая распространенная форма, 70– 80% всех случаев хронической ИБС. Стабильную СК напряжения в зависимости от тяжести делят на четыре функциональных класса

Канадская классификация стабильной стенокардии I ФК Больной хорошо переносит обычные физические нагрузки (ходьба или подъем по лестнице). СК возникает только при нагрузках высокой интенсивности • • II ФК Небольшие ограничения физической активности; СК возникает при ходьбе в обычном темпе по ровному месту более 200 м и при подъеме более, чем на 1 пролет лестницы • III ФК Выраженное ограничение обычной физической активности; СК возникает при ходьбе в обычном темпе по ровному месту на расстояние до 200 м или при подъеме на 1 пролет лестницы • IV ФК Невозможность выполнения какой–либо физической нагрузки без возникновения СК

Классификация хронических форм ИБС по МКБ– 10 • Форма ИБС Код МКБ • Нестабильная стенокардия I 20. 0 • Стенокардия с документированным вазоспазмом (вариантная) I 20. 1 • Другие формы стенокардии (стабильная, напряжения, микроваскулярная) I 20. 8 • Стенокардия неуточненная I 20. 9 • Ишемическая кардиомиопатия I 25. 5 • Бессимптомная ишемия миокарда I 25. 6

Нестабильная стенокардия Различают следующие клинические варианты нестабильной СК (ESC, 2006; АСС/АНА, 2007): • стенокардия в покое и длительная, обычно до 20 мин; • впервые появившаяся тяжелая стенокардия (~III– IV ФК); • быстрое нарастание тяжести и интенсивности стенокардии, ограничение обычной активности (~III–IV ФК)

Вазоспастическая (вариантная)стенокардия У части больных ИБС возникают эпизоды локального спазма коронарных артерий, характеризующегося следующими признаками: • возникает в покое, во время сна. • сопровождается подъемом SТ. • хороший профилактический эффект антагонистов кальция. • вазоспазм с ишемией миокарда может также развиваться у пациентов со стенокардией напряжения и инфарктом миокарда, в том числе и без подъема ST.

Микроваскулярная стенокардия (кардиальный синдром Х). • В случае клиники типичной СК напряжения, положительном стресс–тесте и отсутствии значимой обструкции артерий при коронарографии диагностируют микроваскулярную стенокардию. Прогноз заболевания более благоприятный, чем при обычной стенокардии

Характер болей • Боль носит характер сжатия в грудной клетке • • Чувство стеснения грудной клетки Чувство давления на грудную клетку Чувство сдавленной грудной клетки Чувство удушья Чувство жжения в грудной клетке Чувство «горящего сердца» Чувство обруча, сдавливающего грудную клетку. Чувство узла на сердце Чувство комка в горле БОЛЬ Чувство тяжести на грудной клетке Чувство «петли» , сжимающей грудную клетку Боль с иррадиацией в зубы • • •

Продолжительность болей • При стенокардии напряжения не менее 1 минуты и не более 15 мин. • Если приступ затягивается более 20 мин. на фоне сохраняющегося воздействия- тахикардия, артериальная гипертензия, эмоциональный стресс и др. - возникает угроза ИМ
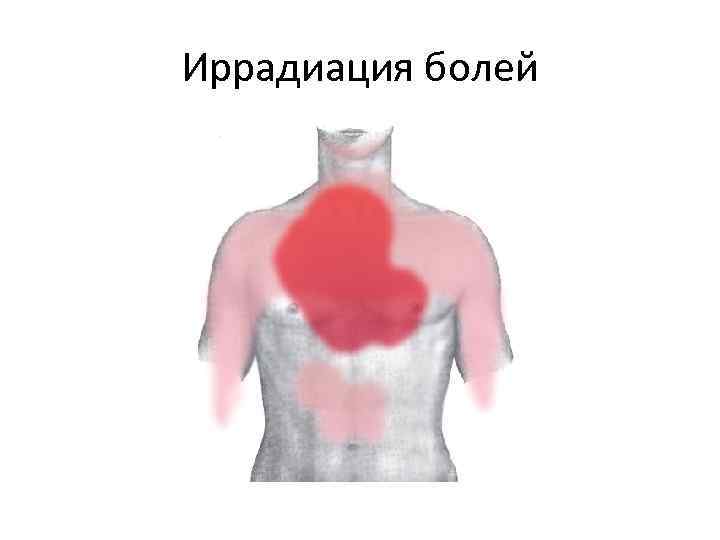
Иррадиация болей

Окончание приступа • Типичный приступ постепенно нарастает по интенсивности и достигает максимума к 2 -3 минуте • Потом боль снижается и стихает через 1 -2 мин, после прекращения и снижения нагрузки или приема нитроглицерина через 2 -3 мин.

Клиническая картина вазоспастической стенокардии • Интенсивные боли возникают в покое • Чаще ночью во время сна или в ранние утренние часы • Болевым приступам как правило не предшествуют провоцирующие факторы • Феномен «прохождения через боль» • Стартовая стенокардия • Незначительный прирост ЧСС во время приступа

Физикальное обследование • При осмотре больного необходимо оценить индекс массы тела (ИМТ) и ОТ, определить ЧСС, параметры пульса, АД на обеих руках. • При обследовании пациентов можно обнаружить признаки нарушения липидного обмена: • ксантомы, ксантелазмы, краевое помутнение роговицы глаза ( «старческая дуга» ) и стенозируюшего поражения магистральных артерий (сонных, подключичных периферических артерий нижних конечностей и др. ) • Во время ФН, иногда в покое, при аускультации могут прослушиваться 3 -й или 4 -й сердечные тоны, а также систолический шум на верхушке сердца, как признак ишемической дисфункции папиллярных мышц и митральной регургитации. Патологическая пульсация в прекардиальной области указывает на наличие аневризмы сердца или расширение границ сердца за счет выраженной гипертрофии или дилатации миокарда

Рекомендации по лабораторному обследованию больных стенокардией Класс I (при наличии клинических показаний) 1. Маркеры повреждения миокарда (тропонин Τ, Ι) • при наличии признаков нестабильности или острого коронарного синдрома (А); 2. Показатели функции щитовидной железы (С). Класс II а 1. Пероральная проба с нагрузкой глюкозой (В). Класс II b 1. Высокочувствительный С-реактивный белок (В); 2. Липопротеин (а), Апо. Аи Апо. В (В); 3. Гликированный гемоглобин (В); 4. NT-pro. BNP — концевой фрагмент мозгового натрийуретического пептида (В).

Инструментальная диагностика • Электрокардиография (ЭКГ): • Эхокардиография (Эхо. КГ); • Нагрузочные тесты; • Стресс-визуализирующие исследования; • Коронароангиография (КАТ); • Сцинтиграфия миокарда; . • Однофотонная позитронно-эмиссионная компьютерная томография миокарда (ОПЭКТ); • Компьютерная томография

Цели лечения ИБС • Как увеличить продолжительность жизни? • Как улучшить качество жизни?

Цели лечения ИБС • Как увеличить продолжительность жизни? – Снизить частоту инфарктов миокарда и внезапной смерти. • Как улучшить качество жизни?

Цели лечения ИБС • Как увеличить продолжительность жизни? – Снизить частоту инфарктов миокарда и внезапной смерти. • Как улучшить качество жизни? – Уменьшить частоту и снизить интенсивность приступов стенокардии.

10 важнейших элементов лечения: правило АВСDE • • • Аспирин и антиангинальные средства Бета-блокатор и артериальное давление Холестерин и курение Диета и диабет Обучение и упражнения

Подходы к фармакотерапии стабильной стенокардии. • Препараты, снижающие риск инфаркта миокарда и внезапной смерти: – Ацетилсалициловая кислота (АСК) – Статины – Бета-адреноблокаторы – Ингибиторы АПФ • Препараты, устраняющие ишемию и симптомы: – Нитраты и молсидомин – Бета-адреноблокаторы – Блокаторы медленных кальциевых каналов

Бета-адреноблокаторы • Препараты первого ряда(А) у больных: – с приступами стенокардии, – перенесших инфаркт миокарда – или при диагностике эпизодов ишемии миокарда с помощью инструментальных методов. • Механизм действия связан с: – уменьшением адренергического влияния на сердце – снижением потребления кислорода миокардом.

Бета-адреноблокатор: выбор препарата. Предпочтение следует отдавать препаратам: • селективным, • без собственной симпатомиметической активности, • обладающим значительным периодом полувыведения. Например: – Атенолол 50 -100 мг/сут → 200 мг/сут – Бетаксолол (ЛОКРЕН) 10 мг/сут → 20 мг/сут – Бисопролол (КОНКОР) 5 мг/сут → 10 мг/сут – Метопролол (БЕТАЛОК) 100 мг/сут → 450 мг/сут

Бета-адреноблокатор: выбор дозы. • назначать в дозах, дающих явный эффект β 1 блокады; • критерием блокады β 1 адренорецепторо в служит отчетливое урежение ЧСС в покое до 55 -60 ударов в минуту.

«Проблемы» применении бета-адреноблокаторов: • Противопоказания: – Абсолютные: непереносимость, БА; – Относительные: ХОБЛ, перемежающаяся хромота, СД 1 типа. • НЛР: – – синусовая брадикардия, блокады сердца; артериальная гипотензия; слабость, ухудшение переносимости ФН; нарушения сна, кошмарные сновидения.

Место БМКК в терапии ИБС. • При наличии: – серьезных противопоказаний, – неприемлемых побочных эффектов – или недостаточной эффективности бетаадреноблокаторов назначают блокаторы медленных кальциевых каналов (БМКК) • Не следует назначать дигидропиридиновые БМКК короткого действия
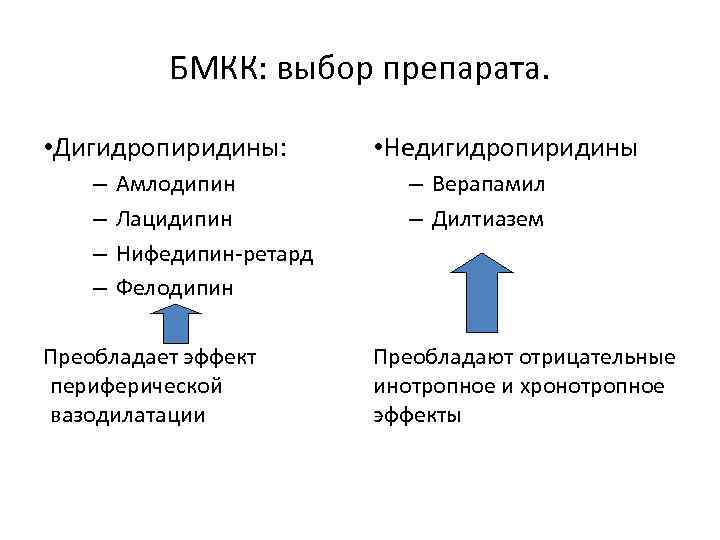
БМКК: выбор препарата. • Дигидропиридины: – – Амлодипин Лацидипин Нифедипин-ретард Фелодипин Преобладает эффект периферической вазодилатации • Недигидропиридины – Верапамил – Дилтиазем Преобладают отрицательные инотропное и хронотропное эффекты

Нитраты: механизм действия • Конечный продукт – NO • Вызывают: – Расширение венозных сосудов – Снижение преднагрузки – Снижение потребления кислорода миокардом – Расширение коронарных сосудов

Нитраты: механизм действия • Конечный продукт – NO • Вызывают: – Расширение венозных сосудов – Снижение преднагрузки – Снижение потребления кислорода миокардом – Расширение коронарных сосудов

«Проблемы» , возникающие применении нитратов: • Толерантность • Синдром отмены • Нежелательные реакции: – Гипотензия, обморок – Головная боль, головокружение – Тахикардия, приливы к лицу

Роль нитратов при лечении стенокардии • Нитроглицерин – остается основным средством для купирования приступа стенокардии. • Ретардные формы используются в лечении стенокардии при невозможности контролировать заболевание с помощью бета-АБ и БМКК

Назначение нитратов при стенокардии • I-II ФК – прерывисто, перед ситуациями, способными спровоцировать приступ стенокардии • III ФК – асимметричный прием с «безнитратным интервалом» на 5 -6 ч. • IV ФК – обеспечение круглосуточного эффекта

Назначение нитратов при стенокардии • I-II ФК – прерывисто, перед ситуациями, способными спровоцировать приступ стенокардии • III ФК – асимметричный прием с «безнитратным интервалом» на 5 -6 ч. • IV ФК – обеспечение круглосуточного эффекта

Молсидомин • Является нитратоподобным веществом • Механизм действия связан с био-трансформацией препарата в печени в активный метаболит: 3 -морфолиносиднонимин (SYN-1), от него отщепляется NO-группа • Выпускается под торговым названием Корватон, Сиднофарм, Диласидом

Ивабрадин: новое в терапии ИБС (1) • Механизм действия: снижение ЧСС путем ингибирования If каналов синусового узла. • Показание: лечение стенокардии у пациентов с синусовым ритмом, когда БАБ противопоказаны или не переносятся. • Не влияет на сократимость, АВ проводимость, QT интервал.

Ивабрадин: новое в терапии ИБС (2) • Нежелательные реакции: – Брадикардия – Нарушения зрения у 10%: фосфены, «затуманивание» – Диспепсия • Зарегистрирован в РФ под названием Кораксан

Миокардиальные цитопротекторы • Триметазидин (Предуктал МВ): – Ингибитор 3 -КАТ (кетоацил-Ко. А-тиолазы) – Может быть назначен на любом этапе терапии стенокардии (С) согласно рекомендациям ВНОК • Милдронат: – Структурный аналог гамма-бутиробетаина – Может использоваться в комплексной терапии ИБС, ХСН, дисгормональной кардиомиопатии • Миокардиальные цитопротекторы не входят в рекомендации Американского кардиологического колледжа

ИБС: ИНФАРКТ МИОКАРДА

Не много истории… • Атеросклеротические бляшки в сосудах были обнаружены у египетских мумий. Сердечные боли, напоминающие "нашу" стенокардию, описываются в дошедших до нас древнеегипетских папирусах. • Гиппократ (V- IV вв. до н. э. ) в своих трудах упоминает о закупорке сосудистого русла. • Великий Леонардо да Винчи, который занимался, в числе прочего, и медициной, описал суженные извилистые участки сосудов, указав, что обычно эти изменения отмечаются у пожилых людей. • Описание разрыва миокарда встречается в трудах итальянских анатомов XVIII века, делавших вскрытие людей, которые при жизни страдали болями в сердце.

Не много истории… • 1827 г. – Ж. Крювельер впервые описал патологоанатомические признаки ИМ. • 1878 г. – А. Хаммером поставлен первый прижизненный диагноз • 1883– 1891 гг. – Ф. Ф. Меринг (1883), Е. Лейден (1884), Г. Куршманн (1891) осуществили единичные случаи прижизненной диагностики. .

I съезд российских терапевтов 19– 23 декабря 1909 г.

I съезд российских терапевтов 19– 23 декабря 1909 г Образцов Василий Парменович (1849 -1920) Стражеско Николай Дмитриевич (1876 -1952)

История изучения • Доклад на съезде представил В. П. Образцов, он назывался "Симптоматология и диагностика коронарного тромбоза. Труды Первого Российского съезда терапевтов" (Тип. А. Е. Мамонтова, 1910, С. 26 -43). • Доклад основан на прижизненной диагностике 2 случаев ИМ и 1 – посмертной (все – с патологоанатомическим подтверждением). Развитие ИМ авторами связывалось с "закрытием венечных сосудов вследствие заграждения пути посредством заполнения всего их просвета тромбом, образовавшимся на месте, при существовании склероза венечных артерий… Закупорка этих главных стволов анатомически сопровождается образованием инфаркта с некрозом мышечной ткани сердца на большем или меньшем протяжении". • Ими же была предложена первая клиническая классификация инфаркта, состоящая из трех форм – status anginosus, status gastralgicus, status astmathicus. Кроме того, выделены варианты инфаркта – синдром острой слабости сердца и синдром слабости сосудистой системы.

История изучения • 1911 г. – Х. Хохгаус публикует в журнале «Deutsche medizinische Wochenschrift» наблюдения, в которых, основываясь на описанной В. П. Образцовым и Н. Д. Стражеско симптоматологии, поставил прижизненный диагноз ИМ у четырех больных. 1912 г. – Дж. Херрик в своей газете описал случаи прижизненной диагностики ИМ. Предложил постельный режим в качестве лечебного средства. Публикация была полностью проигнорирована современниками, о чем писал сам Дж. Херрик в своих воспоминаниях. 1918 г. – Дж. Херрик и Ф. Смит дали описание ЭКГпризнаков при экспериментальном ИМ. 1920 г. – Г. Парди описал ЭКГ-признаки ИМ в клинической практике.

История изучения • 1923 г. – Дж. Верн описал клиникопатологоанатомические параллели у 19 пациентов с ИМ. • 1929 г. – С. Левайн описал группу из 145 своих пациентов с острым ИМ в первой книге, полностью посвященной этой проблеме. Он выяснил частоту и риск осложнений, возникающих вследствие различных аритмий, предложил медсестрам внимательно следить за частотой и ритмом сердца. При использовании стетоскопа они могли быстрее диагностировать аритмии и начинать их лечение в отсутствие врача. Это было исключительно важное предложение, которое предвосхитило создание отделений интенсивной терапии в будущем .

История изучения • 1929 г. – ИМ «узаконен» как причина гибели пациентов в «Международной классификации причин смерти» . 1931 г. – П. Уайт констатирует: «Специфического лечения (ИМ – авт. ) не существует – постельный режим должен быть назначен на протяжении нескольких недель или месяцев» . Летальность в эти годы составляла 40 %. 1932 г. – Ч. Волфкрат и Ф. Вуд предложили использовать систему дополнительных отведений ЭКГ, что улучшило диагностику ИМ и, соответственно, значительно увеличило количество зарегистрированных ИМ. 1944 г. – У. Док в статье «Злые последствия полного постельного покоя» делает вывод: «Врачи должны всегда учитывать, что полный постельный покой является глубоко антифизиологичной и определенно опасной формой лечения» .

История изучения • 30– 40 -е гг. – проходили дискуссии по поводу двигательного режима, сроков выписки и реабилитации. 50 -е гг. – становится очевидным, что ИМ является самой распространенной патологией во всем мире. Как признавал впоследствии один из ведущих кардиологов мира Е. Браунвальд, «лечебные воздействия, разработанные в первой половине XX в. , не принесли большую пользу пациентам. Однако, установив диагностический критерий и открыв происхождение этого состояния, врачи-исследователи заложили основу для улучшений в будущем» .

История изучения • 1952 г. – С. Левайн и Г. Лоун предложили «сидячее лечение» ИМ. На то время это была революционная идея, вызвавшая большие споры. Конец 50 -х – начало 60 -х гг. – разработаны методики коронарографии и сердечно-легочной реанимации, дефибрилляции (М. Соунс, У. Коунховен, П. Золл, В. Неговский). Это позволило улучшить прижизненную диагностику степени поражения мыщцы сердца и увеличить выживаемость за счет проведения реанимационных мероприятий. 1958 г. – сообщение А. Флетчера и соавторов о первом применении стрептокиназы с целью растворения тромба и уменьшения зоны поражения при ИМ. 1961 г. 16 июля – Д. Юлианом в газете Торакального Научного общества Великобритании предложена концепция отделения интенсивной терапии. Его статья начиналась так: «Все палаты, принимающие пациентов с острым инфарктом миокарда, должны иметь систему, где звуковой сигнал извещает об изменениях сердечных ритмов и автоматически записывает это на ЭКГ. …обеспечение не будет дорогим, если эти пациенты будут приняты в отделение интенсивной терапии. В этих отделениях должны работать круглосуточно опытные врачи» . Это было принципиальным шагом в лечении ИМ и позволило сократить смертность в 2 раза (с 30 до 15 %), главным образом за счет своевременного лечения жизнеугрожающих аритмий. 1960– 80 -е гг. – начало выработки современных стратегий лечения ИМ, внедрения новых лекарственных препаратов для ограничения зоны поражения сердечной мышцы, предупреждения и лечения осложнений.

История изучения • 1980 г. – М. Де Вуд и соавторы доказали, что в основе возникновения ИМ лежит острая закупорка тромботическими массами коронарной артерии. Это дало старт для повсеместного внедрения тромболитической терапии. Начало 80 -х гг. – парламент Италии принял решение о проведении первого широкомасштабного изучения влияния тромболитической терапии на выживаемость пациентов в зависимости от времени начала лечения. Всего в исследование было включено более 12 тыс. пациентов. Полученные данные позволили рекомендовать тромболитическую терапию для повсеместного внедрения. До этого она не имела широкого распространения. 80 -е гг. – начало исследований, основанных на принципах доказательной медицины (см. с. 74). Снижение летальности: в Англии – на 22 %, в Австрии и Японии – на 32 %, в США – на 37 %. 90 -е гг. – начало XXI в. – начало внедрения догоспитального тромболизиса и чрезкожного коронарного вмешательства, что снизило летальность до 3, 3– 6, 7 %
Терминология • Термин “инфаркт миокарда” (ИМ) следует использовать в тех случаях, когда имеет место доказанный некроз миокарда вследствие длительно острой ишемии миокарда.
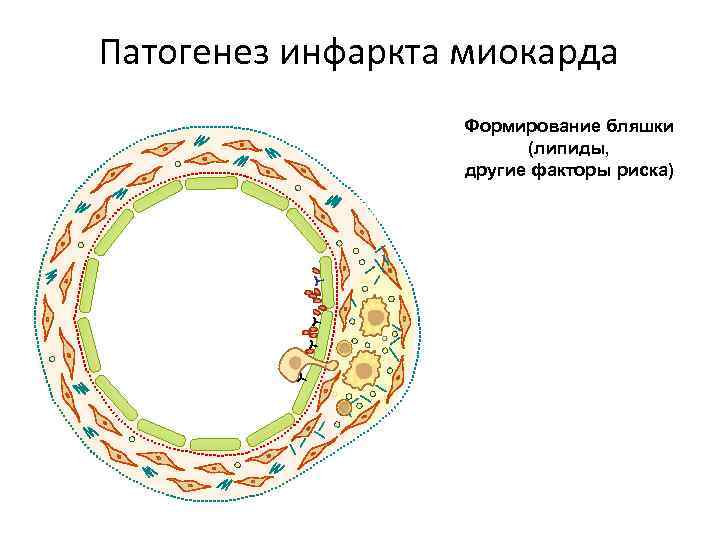
Патогенез инфаркта миокарда Формирование бляшки (липиды, другие факторы риска)
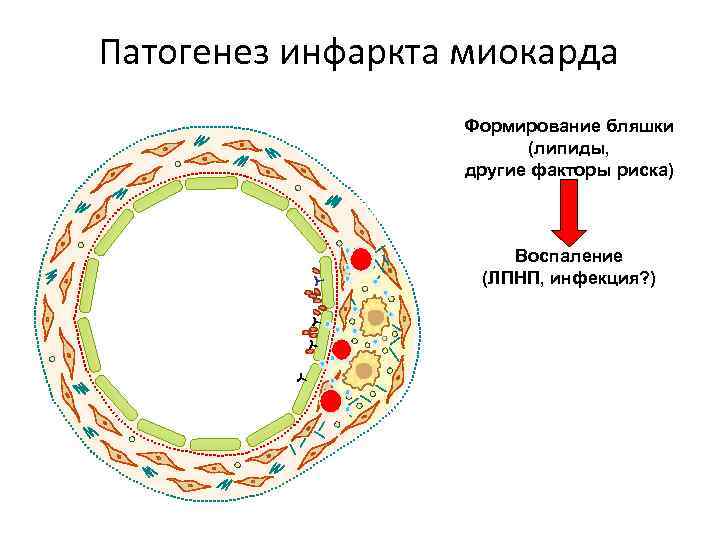
Патогенез инфаркта миокарда Формирование бляшки (липиды, другие факторы риска) Воспаление (ЛПНП, инфекция? )
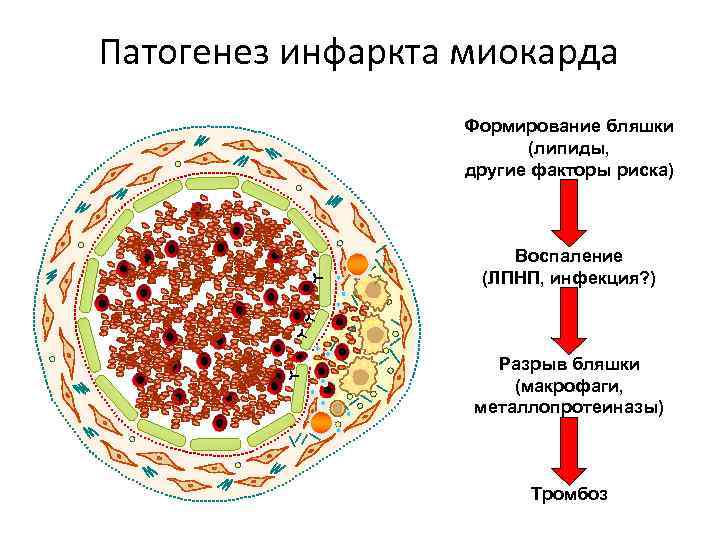
Патогенез инфаркта миокарда Формирование бляшки (липиды, другие факторы риска) Воспаление (ЛПНП, инфекция? ) Разрыв бляшки (макрофаги, металлопротеиназы) Тромбоз
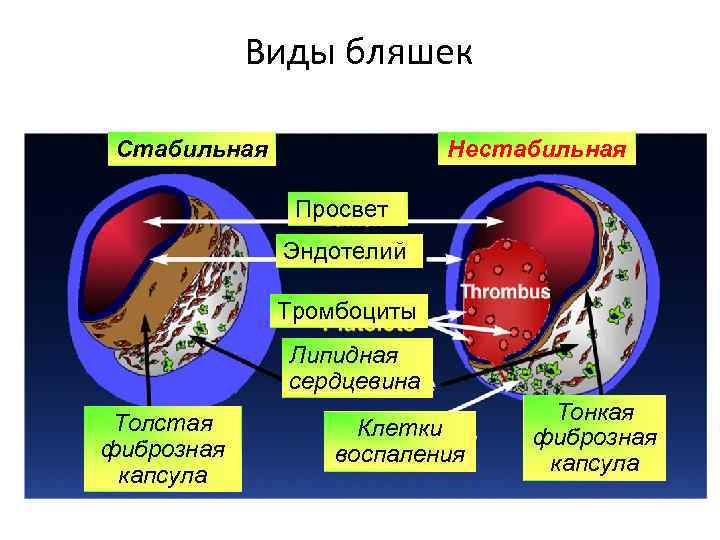
Виды бляшек Стабильная Нестабильная Просвет Эндотелий Тромбоциты Липидная сердцевина Толстая фиброзная капсула Клетки воспаления Тонкая фиброзная капсула Falk E, et al. Circulation. 1995; 92: 657 -671
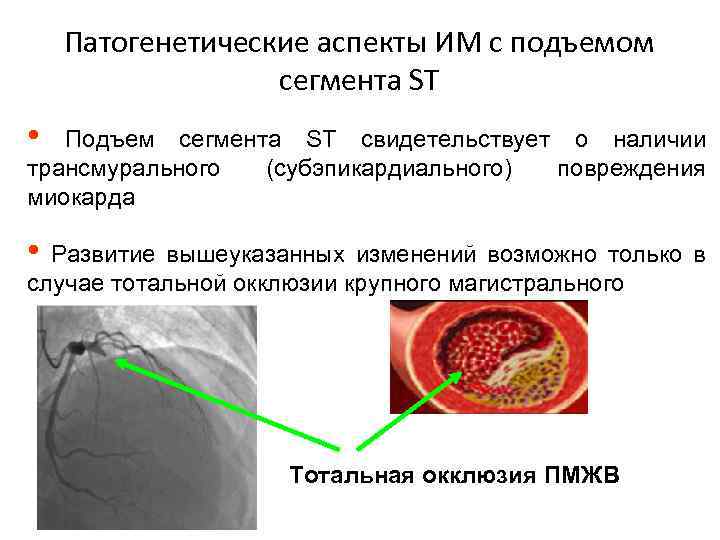
Патогенетические аспекты ИМ с подъемом сегмента ST • Подъем сегмента ST свидетельствует о наличии трансмурального (субэпикардиального) повреждения миокарда • Развитие вышеуказанных изменений возможно только в случае тотальной окклюзии крупного магистрального сосуда Тотальная окклюзия ПМЖВ
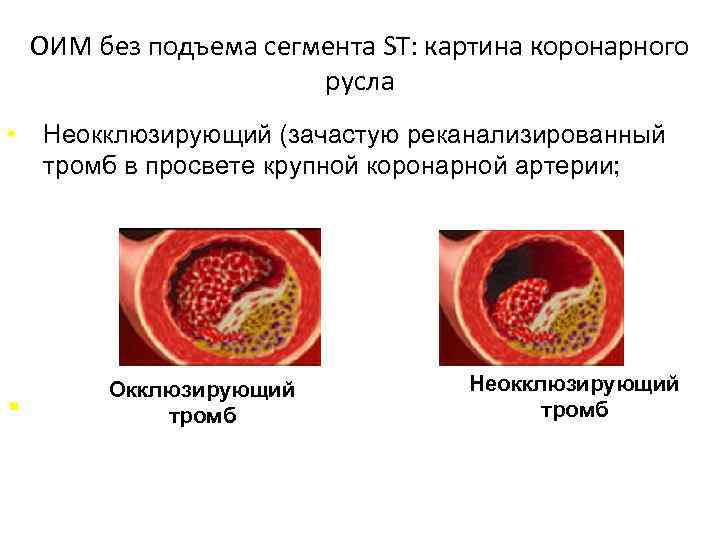
ОИМ без подъема сегмента ST: картина коронарного русла • § Неокклюзирующий (зачастую реканализированный тромб в просвете крупной коронарной артерии; Неокклюзирующий Окклюзия коронарной артерии мелкого калибра тромб (1 -2 мм диаметра);

Критерии определения острого инфаркта миокарда • Выявление повышения и/или закономерной динамики снижения кардиоспецифических ферментов (предпочтительнее – тропонин) в сочетании хотя бы с одним из нижеследующих критериев:

Критерии определения острого инфаркта миокарда • Симптомы ишемии миокарда (боль)
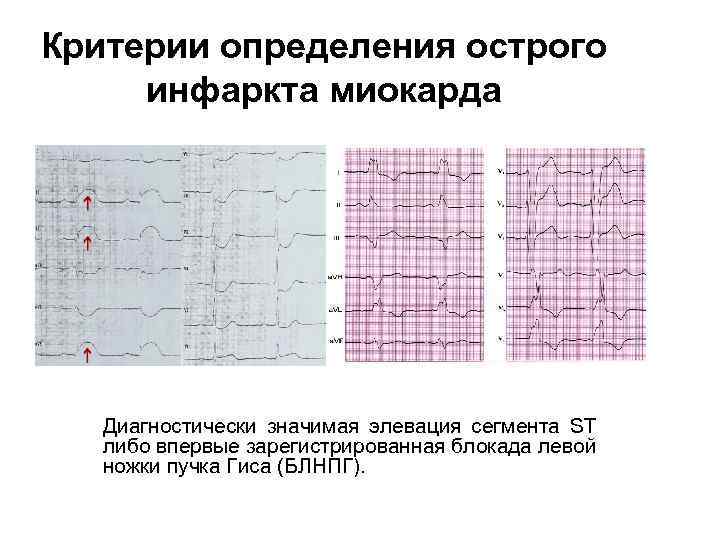
Критерии определения острого инфаркта миокарда Диагностически значимая элевация сегмента ST либо впервые зарегистрированная блокада левой ножки пучка Гиса (БЛНПГ).

Критерии определения острого инфаркта миокарда • Патологический зубец Q на ЭКГ.
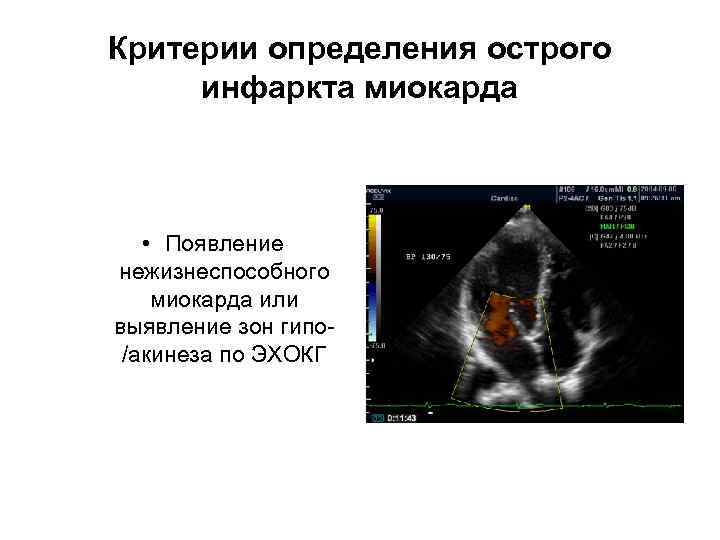
Критерии определения острого инфаркта миокарда • Появление нежизнеспособного миокарда или выявление зон гипо- /акинеза по ЭХОКГ
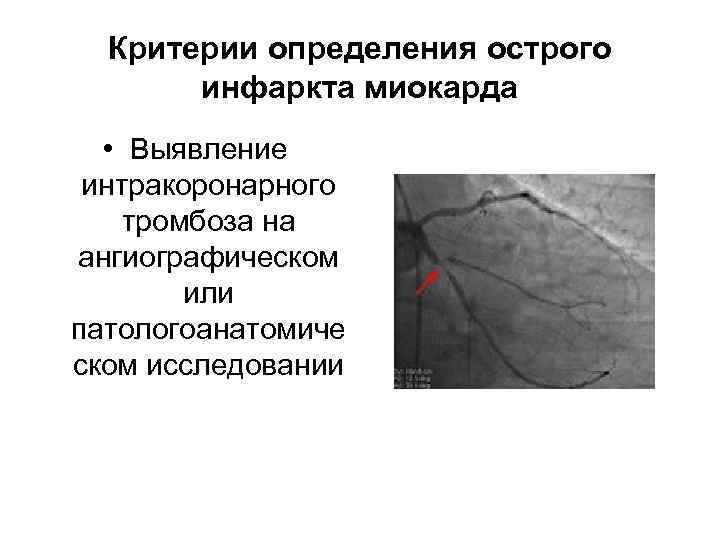
Критерии определения острого инфаркта миокарда • Выявление интракоронарного тромбоза на ангиографическом или патологоанатомиче ском исследовании
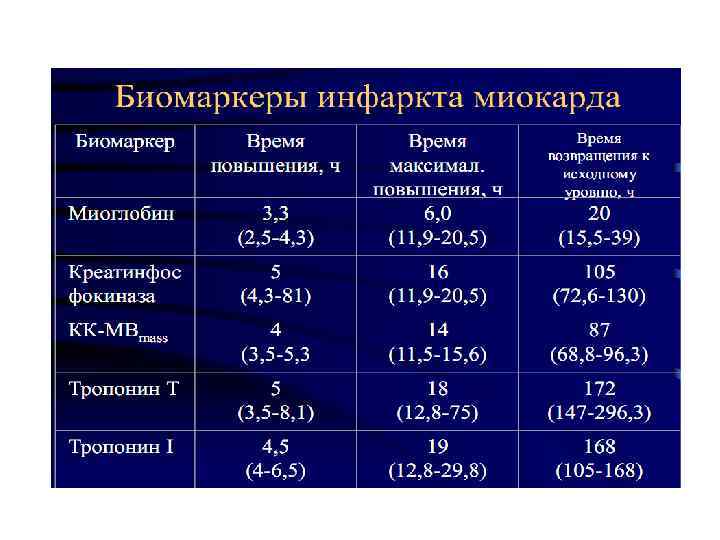
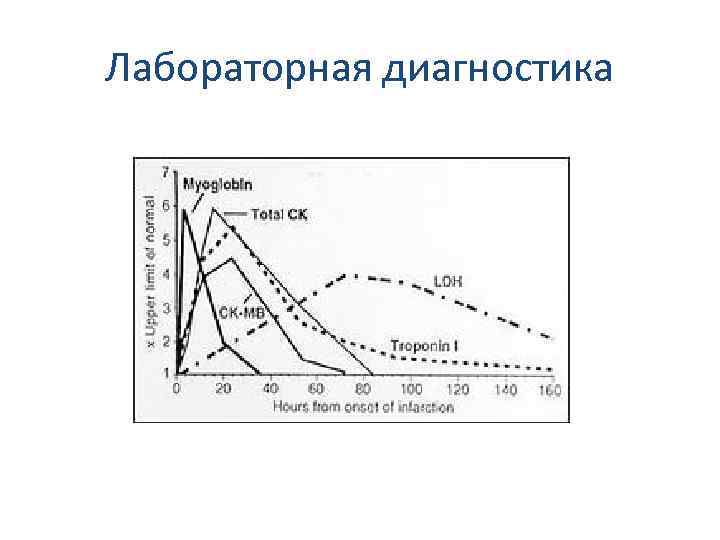
Лабораторная диагностика

Тропонины • Преимущества • большая чувствительность и специфичность чем у КФК-MB • диагностика ИМ до 2 недель от развития симптомов • высокая прогностическая значимость • Недостатки • низкая чувствительность в ранние сроки (< 6 часов от развития симптомов острого ИМ) • ограниченная возможность определения ре-инфаркта • Клинические рекомендации • может быть использован в качестве монотеста для диагностики острого ИМ (включая минимальное повреждение), несколько определений
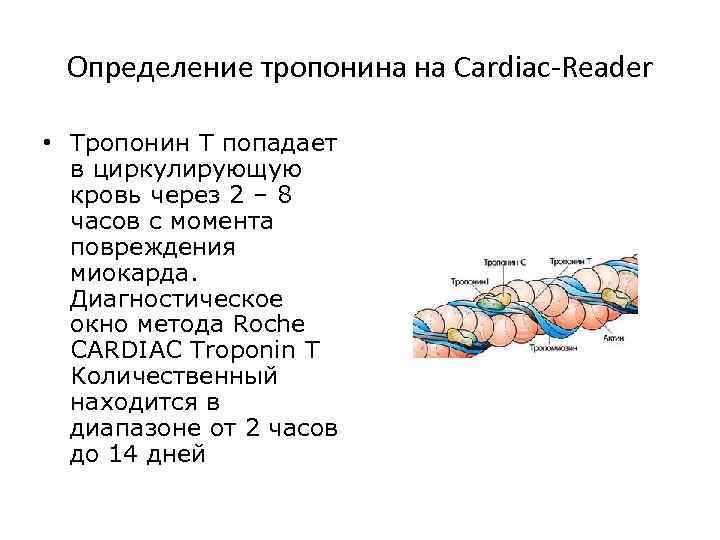
Определение тропонина на Cardiac-Reader • Тропонин Т попадает в циркулирующую кровь через 2 – 8 часов с момента повреждения миокарда. Диагностическое окно метода Roche CARDIAC Troponin T Количественный находится в диапазоне от 2 часов до 14 дней

ПОДГОТОВКА К ДИАГНОСТИКЕ • Следует объяснить пациенту, что исследование позволит выявить повреждение миокарда, и предупредить его, что для оценки динамики заболевания потребуется многократное взятие проб крови. • Каких-либо ограничений в диете и режиме питания перед исследованием не требуется. • Следует сообщить пациенту, кто и когда будет брать кровь для исследования. • Пациента предупреждают о возможных неприятных ощущениях во время наложения жгута на руку и пункции вены.

Определение тропонина на Cardiac. Reader • • • Исследуемый материал: В качестве исследуемого материала может использоваться только цельная гепаринизированная венозная кровь! Использование других антикоагулянтов, капиллярной крови, сыворотки или плазмы не допускается. Не используйте пробирки для взятия крови, в которых содержится EDTA, соль лимонной кислоты, фторид натрия и другие добавки. Были протестированы следующие пробирки для взятия крови: Sarstedt Monovette, Becton Dickinson. Vacutainer, Becton Dickinson Vacut ainer PSTII, Greiner Vacuette, Terumo Venos afe. В случае Sarstedt Monovettes, подходят только пробирки без разделительного геля. Пробирки для взятия крови других производителей протестированы не были. Влияние на результаты тестов в отдельных случаях не может быть исключено. Объем образцов: 150 мкл. Стабильность образцов: восемь часов при комнатной температуре. Не охлаждайте и не замораживайте образцы.

Определение тропонина на Cardiac. Reader • Интерпретация результатов: • Положительный результат означает что концентрация тропонина T в образце выше порогового значения для теста, что составляет 0. 1 нг/мл. Это является свидетельством повреждения клеток миокарда.

KФК-MB • Преимущества • быстрое, дешевое, доступное и точное определение • возможность диагностики раннего ре-инфаркта • Недостатки • Низкая специфичность при повреждении склетной мускулатуры, травмах, после хирургических вмешательств • низкая чувствительность в ранние (< 6 часов) или поздние (>36 часов) сроки от развития симптомов острого ИМ • низкая чувствительность приминимальном повреждении миокарда (тропонин положительный) Клинические рекомендации • стандарт в прошлом и в настоящее время приемлен для большинства клинических ситуаций

Миоглобин • Преимущества • высокая чувствительность • эффективен при ранней диагностике ИМ • Полезен при исключении инфаркта миокарда • может быть маркером реперфузии • Недостатки • низкая специфичность при повреждении склетной мускулатуры, травмах • быстро возвращается к нормальным значениям, что ограничивает возможности поздней диагностики • Клинические рекомендации • Не должен использоваться как самостоятельный диагностический маркер в виду низкой специфичности

Биохимические маркеры для определения риска у больных с ОКС • • Маркеры системного воспаления C-реактивный белок (hs CRP) Фибриноген Цитокины (IL-1β, IL-6, TNFα) v. WF (фактор Виллебранда) Амилоид A Растворимые молекулы адгезии (ICAM-1, VCAM-1, Eselectine)

Клинические формы инфаркта миокарда • • • болевой (status anginosus); астматический (status astmaticus); абдоминальный (status abdominalis) аритмический; цереброваскулярный; безболевой и (или) малосимптомный.

Характеристика боли при инфаркте миокарда • • Боль чаще сжимающего, давящего, жгучего, разрывающего характера, волнообразная, очень интенсивная и продолжительная (до нескольких часов и даже суток); не снимается нитроглицерином. Боль локализуется в загрудинной области, в нижней части грудины, в области сердца, реже захватывает всю переднюю поверхность грудной клетки; иррадиирует в левую руку, плечо, предплечье, кисть, шею, нижнюю челюсть, межлопаточное пространство, правое плечо. Приступ боли возникает после значительной эмоциональной или физической нагрузки, воздействия низких температур, реже – в покое. Приступ сопровождается чувством страха смерти (но об этом не спрашивают у больного!), больные возбуждены, беспокойны.
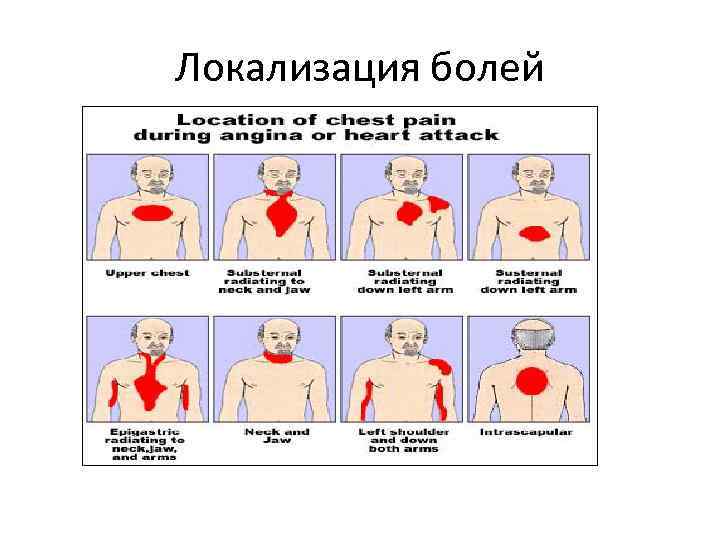
Локализация болей
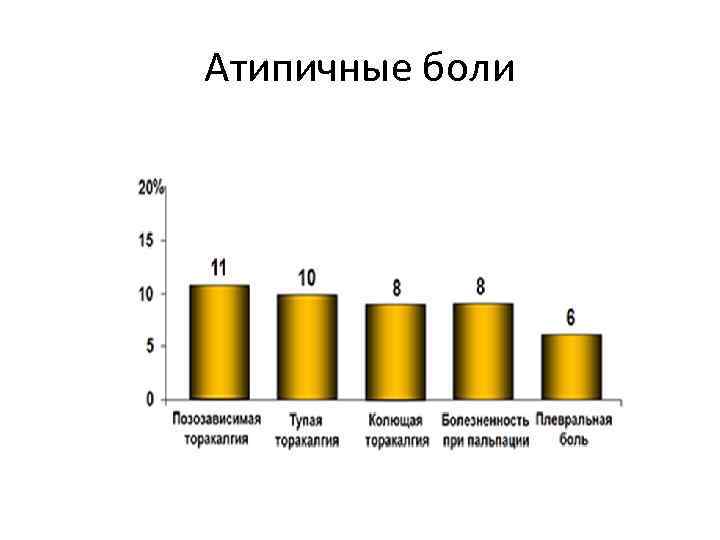
Атипичные боли
Астматический вариант. • • Ведущим симптомом ОИМ является одышка, вызванная острой недостаточностью левого желудочка и развитием сердечной астмы или отека легких. Наблюдается при обширных и повторных (чаще у женщин) инфарктах миокарда, инфарктах на фоне кардиосклероза или недостаточности кровообращения, при инфаркте сосочковых мышц (с острым возникновением относительной недостаточности митрального клапана).

Абдоминальный (гастралгический) вариант. • Боли локализуются в подложечной области или в правом подреберье, иногда иррадиируют в лопатку, вдоль грудины и сопровождаются диспептическими явлениями (тошнота, рвота, метеоризм), а в ряде случаев развивается парез желудочно-кишечного тракта. • При пальпации живота отмечаются болезненность и напряжение брюшной стенки. • Чаще наблюдается при диафрагмальном инфаркте.

Аритмический вариант • начинается с впервые возникших нарушений ритма и проводимости – пароксизма наджелудочковой, желудочковой или узловой тахикардии, мерцательной аритмии, частой экстрасистолии, внутрижелудочковой или атриовентрикулярной блокады (обморок, внезапная смерть, синдром Морганьи- Адамса-Стокса). • При этом болевой синдром может отсутствовать или может быть выражен незначительно. • Отсюда положение: человек с впервые возникшим нарушением ритма должен быть госпитализирован для выяснения причины появления синдрома.

Малосимптомная форма безболевого инфаркта миокарда • протекает без клинического выражения и диагностируется ретроспективно по рубцовым изменениям ЭКГ.
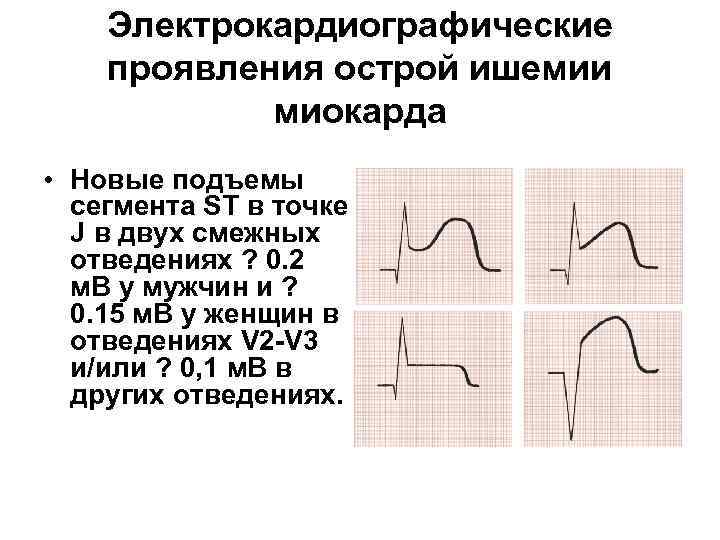
Электрокардиографические проявления острой ишемии миокарда • Новые подъемы сегмента ST в точке J в двух смежных отведениях ? 0. 2 м. В у мужчин и ? 0. 15 м. В у женщин в отведениях V 2 -V 3 и/или ? 0, 1 м. В в других отведениях.
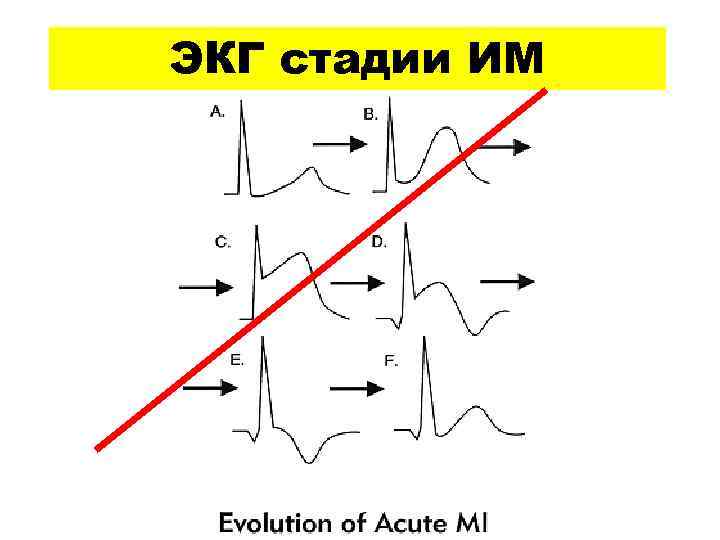
ЭКГ стадии ИМ
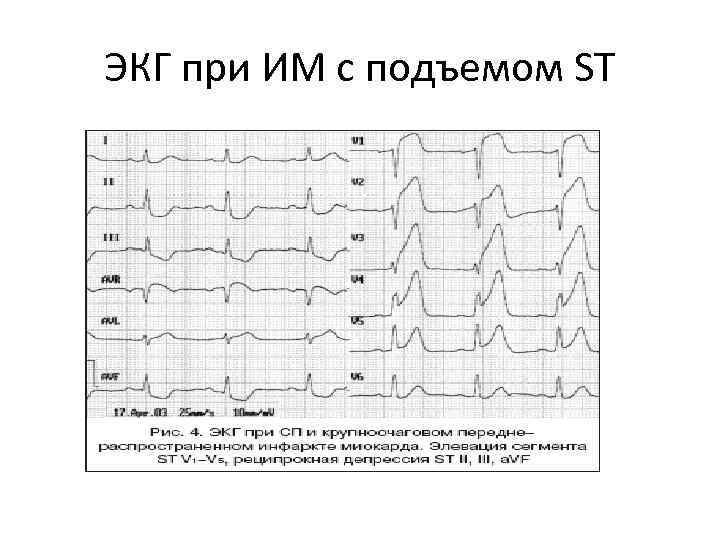
ЭКГ при ИМ с подъемом ST
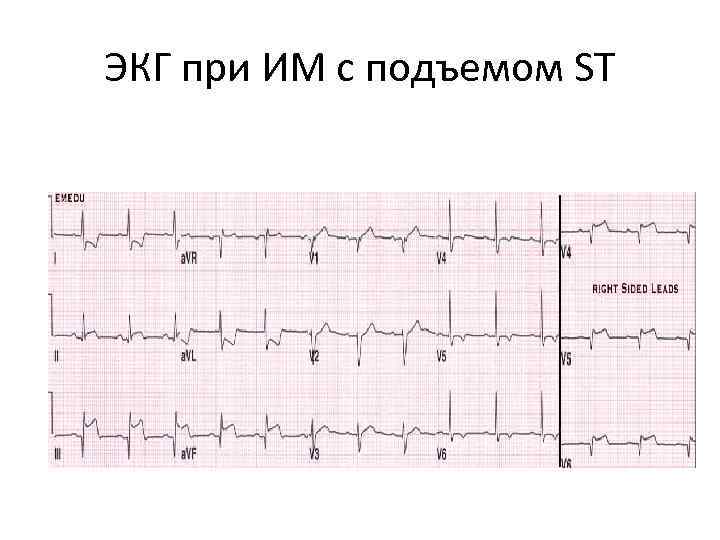
ЭКГ при ИМ с подъемом ST
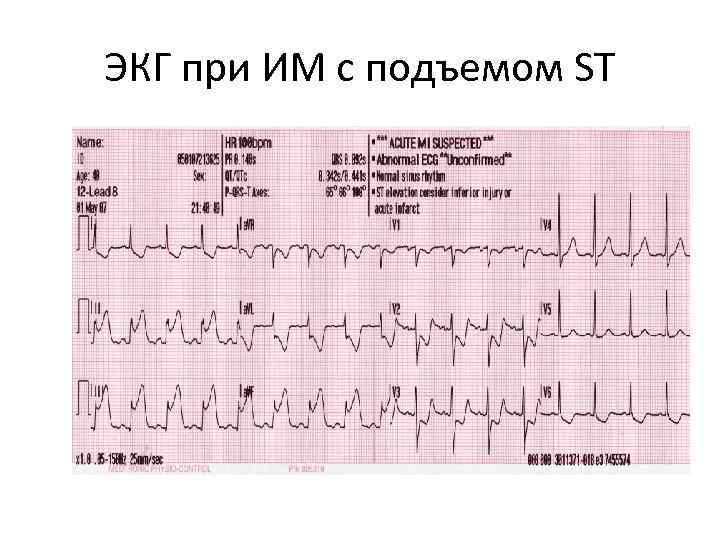
ЭКГ при ИМ с подъемом ST
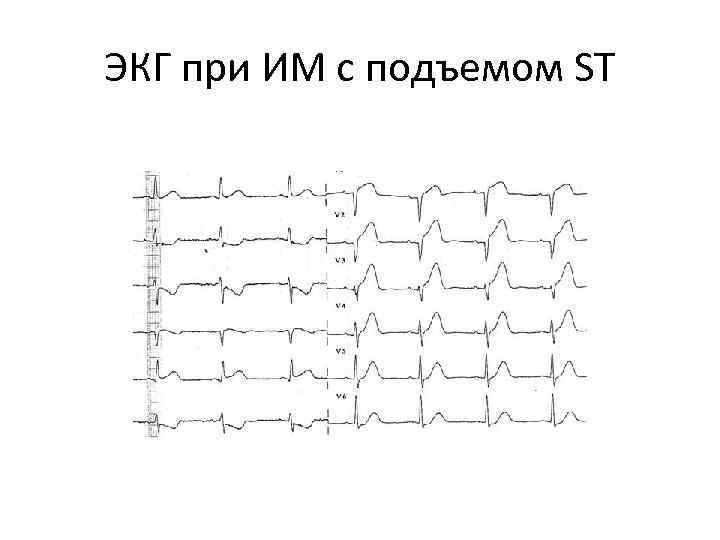
ЭКГ при ИМ с подъемом ST
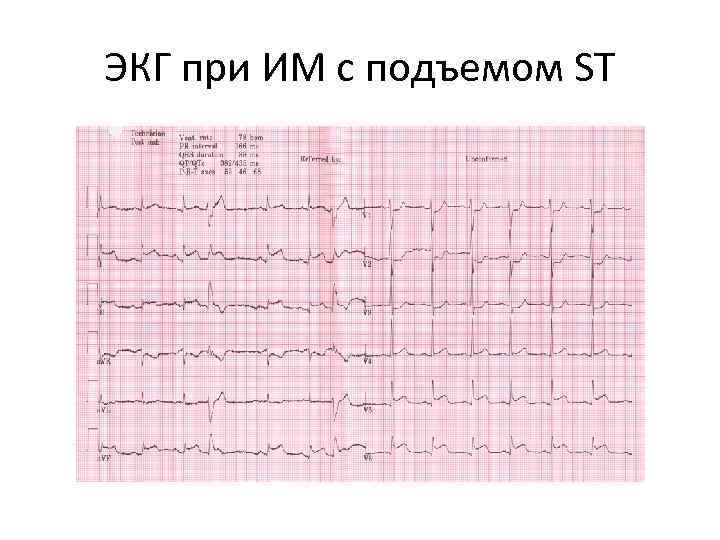
ЭКГ при ИМ с подъемом ST

ЭКГ при ИМ с подъемом ST
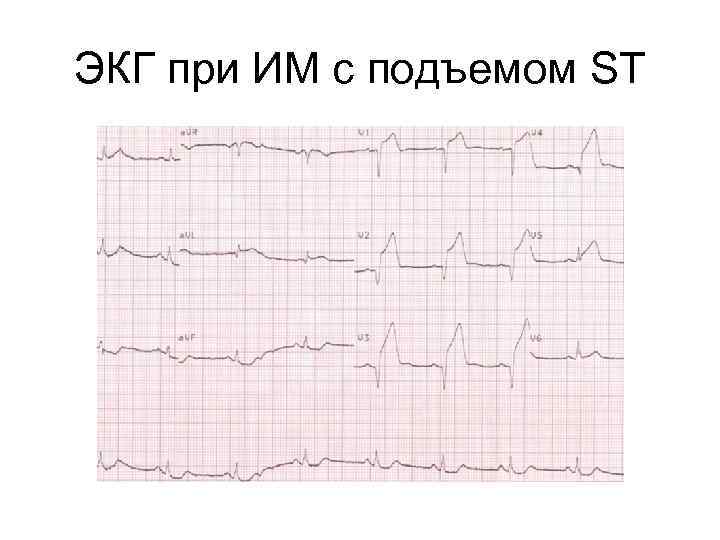
ЭКГ при ИМ с подъемом ST

ЭКГ диагностика инфаркта миокарда

Классификация ОИМ (2007 г. ) • Спонтанный ИМ (тип 1), связанный с ишемией вследствие первичного коронарного события, такого как эрозия бляшки и/или разрушение, растрескивание или расслоение. • Вторичный ИМ (тип 2), связанный с ишемией, выз-ванной увеличением недостатка кислорода или его пос-тупления, например, при коронарном спазме, коронарной эмболии, анемии, аритмии, гипер- или гипотензии. • Внезапная коронарная смерть (тип 3), включая остановку сердца, часто с симптомами предполагаемой ишемии миокарда с ожидаемой новой элевацией ST и новой блокадой левой ножки пучка Гиса, выявлением свежего тромба коронарной артерии при ангиографии и/или аутопсии, наступившей смертью до получения образцов крови или перед повышением концентрации маркеров. • ЧКВ-ассоциированный ИМ (тип 4 а). • ИМ, связанный с тромбозом стента (тип 4 б), который подтвержден ангиографией или аутопсией. • АКШ-ассоциированный ИМ (тип 5).
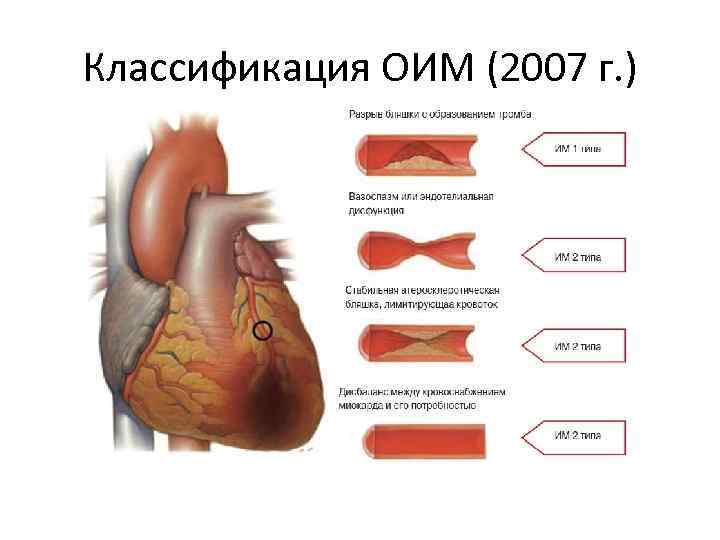
Классификация ОИМ (2007 г. )

Классификация по времени возникновения • 1. Первичный (впервые возникший) • 2. Рецидивирующий (развивающийся в течение 6 нед после предыдущего) • 3. Повторный (развившийся более чем через 6 нед после предыдущего)

Классификация по распространенности • • 1. Субэндокардиальный 2. Интрамуральный 3. Субэндокардиальный 4. Трансмуральный

Классификация по локализации • 1. Передней стенки левого желудочка и передних отделов межжелудочковой перегородки • 2. Задней стенки левого желудочка • 3. Боковой стенки левого желудочка • 4. Межжелудочковой перегородки • 5. Обширный инфаркт

Периоды инфаркта миокарда • 1) острейший период (30 – 120 минут) – отсчет от развития ишемии до возникновения некроза в сердечной мышце; • 2) острый период (2 – 10 дней и более) – от образования участка некроза и миомаляции; • 3) подострый период (0 – 4 недели и более) – до завершения начальных этапов организации рубца; • 4) послеинфарктный период (до 3 – 5 месяцев) период окончательного уплотнения и полного формирования рубца, процесс адаптации миокарда к условиям функционирования.
НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ИНФАРКТЕ МИОКАРДА

Данные исследований • Обзор ранних рандомизированных исследований показал, что: • 65 жизней на 1000 пациентов могут быть спасены при назначении лечения в течение первого часа от начала симптоматики; • 37 жизней на каждую 1000 пациентов спасают при 1 -2 -часовом интервале от начала симптоматики до лечения; • 26 жизней на каждую 1000 пациентов спасают при 2 -3 -часовом интервале от начала симптоматики до лечения; • 29 жизней на каждую 1000 пациентов спасают при 3 -6 -часовом интервале от начала симптоматики до лечения; • 20 жизней на каждую 1000 пациентов спасают при 7 -12 -часовом интервале от начала симптоматики до лечения.

Первая помощь при сердечном приступе • Сообщить в службу спасения по тел. 03 • Дать аспирин, если нет аллергии и врач не говорил, что ни когда его не принимать. • Дать нитроглицерин, если врачом было назначено ранее и известно о сердечной патологии • Если потерял сознание начать базовую СЛР
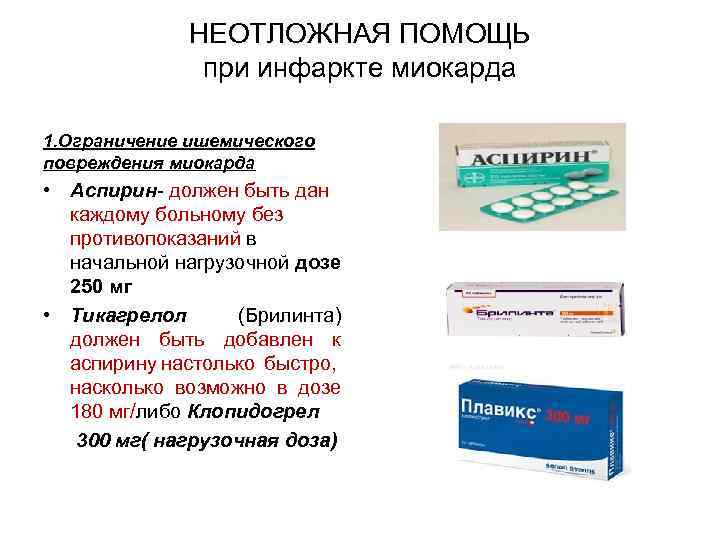
НЕОТЛОЖНАЯ ПОМОЩЬ при инфаркте миокарда 1. Ограничение ишемического повреждения миокарда • Аспирин- должен быть дан каждому больному без противопоказаний в начальной нагрузочной дозе 250 мг • Тикагрелол (Брилинта) должен быть добавлен к аспирину настолько быстро, насколько возможно в дозе 180 мг/либо Клопидогрел 300 мг( нагрузочная доза)

НЕОТЛОЖНАЯ ПОМОЩЬ при инфаркте миокарда • Антикоагулянты • Фондапаринукс (+ НФГ при ЧКВ) 2, 5 мг подкожно или • Эноксопарин(Клексан) 1 мг/кг подкожно или • НФГ(гепарин) внутривенно болюсом 60 -70 ЕД/кг, но не более 4000 ЕД Рекомендуются НФГ с коррекцией по АЧТВ

НЕОТЛОЖНАЯ ПОМОЩЬ при инфаркте миокарда 2. Облегчить боль, уменьшить одышку и беспокойство • Наркотические анальгетики Морфин до 10 мг внутривенно • Нитроглицерин при АД > 90/60 внутривенно , либо спрей.

НЕОТЛОЖНАЯ ПОМОЩЬ при инфаркте миокарда • Применение О 2 при сатурации кислорода менее 90% • При повышении АД и ЧСС применение бета –адреноблокаторов • Ранее применение статинов для стабилизации атеросклеротической бляки

НЕОТЛОЖНАЯ ПОМОЩЬ Восстановление проходимости коронарной артерии, ограничение ишемического повреждения миокарда Реперфурзионная терапия Показания для тромболизиса при ОКС с подъемом ST (ACC/AHA, 2004; ESC, 2008) • <3 ч от начала симптомов. • Задержка инвазивной реперфузии >90 мин от контакта с медиком. • Отсутствие противопоказаний к тромболитикам. • Анафилаксия на рентгенконтрасты.

НЕОТЛОЖНАЯ ПОМОЩЬ Восстановление проходимости коронарной артерии, ограничение ишемического повреждения миокарда Реперфурзионная терапия Противопоказания для тромболизиса (ESC, 2008) • Абсолютные • Геморрагический инсульт или инсульт неясной природы любой давности. • Ишемический инсульт в течение 6 мес, ИСКЛЮЧАЯ первые 3 ч. • Большая травма/хирургия/повреждение головы в предшествующие 3 нед. • Травма или новообразование центральной нервной системы. • Гастроинтестинальное кровотечение в предшествующий месяц. • Известное геморрагическое заболевание. • Расслоение аорты. • Некомпрессируемые пункции (например, печени или люмбальная).
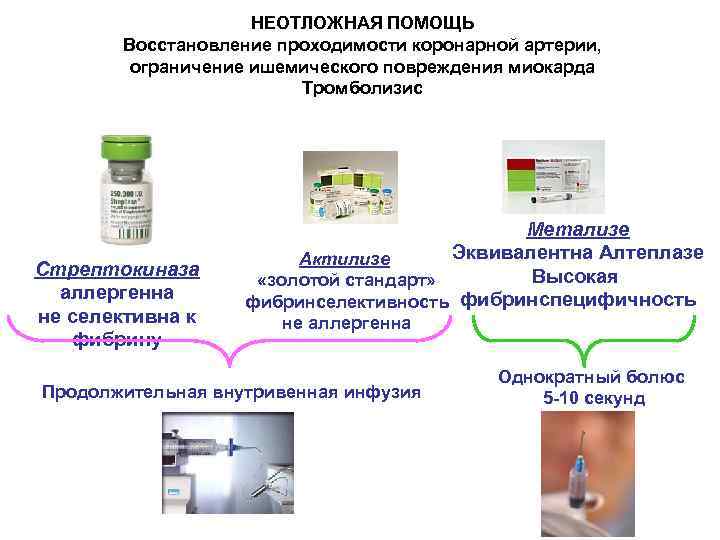
НЕОТЛОЖНАЯ ПОМОЩЬ Восстановление проходимости коронарной артерии, ограничение ишемического повреждения миокарда Тромболизис Второе Стрептокиназа аллергенна не селективна к фибрину Третье поколение Метализе Эквивалентна Алтеплазе Актилизе Высокая «золотой стандарт» фибринселективность фибринспецифичность не аллергенна Продолжительная внутривенная инфузия Однократный болюс 5 -10 секунд
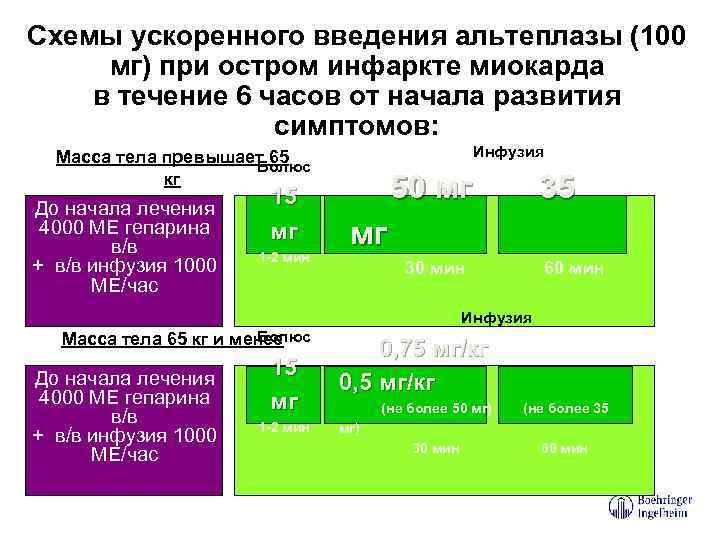
Схемы ускоренного введения альтеплазы (100 мг) при остром инфаркте миокарда в течение 6 часов от начала развития симптомов: Инфузия Масса тела превышает 65 Болюс кг До начала лечения 4000 МЕ гепарина в/в + в/в инфузия 1000 МЕ/час 15 мг 1 -2 мин 50 мг 35 мг 30 мин 60 мин Инфузия Болюс Масса тела 65 кг и менее До начала лечения 4000 МЕ гепарина в/в + в/в инфузия 1000 МЕ/час 15 мг 1 -2 мин 0, 75 мг/кг 0, 5 мг/кг (не более 50 мг) (не более 35 30 мин 60 мин мг)

Тактика лечения ОИМ • Первично инвазивная • Первично консервативная

Медикаментозная терапия • Дезагреганты (аспирин, тикагрелол) • Статины (симвастол, аторвостатин, розувастатин) • Бета- адреноблокаторы (метопролол, бисопролол) • Ингибиторы АПФ ( или АРА) • Нитраты

Коронарография и стентирование коронарных артерий.


Первичная и вторичная профилактика инфаркта миокарда ВОЗДЕЙСТВИЕ НА ФАКТОРЫ РИСКА

Вторичная профилактика инфаркта миокарда с подъемом сегмента ST Контроль веса

Вторичная профилактика инфаркта миокарда с подъемом сегмента ST • Контроль веса • Цель: Индекс массы тела 18, 5 – 24, 9 кг/м² Окружность талии: Для женщин - < 35 - 87, 5 см Для мужчин - < 40 - 100 см Определение ИМТ и окружности талии. Оценить динамику этих показателей на фоне терапии. Начать соответствующие мероприятия по контроля массы тела и увеличению физической активности. Если окружность талии превышает целевые показатели, начать мероприятия по коррекции образа жизни и терапию метаболического синдрома.

Физическая активность

Вторичная профилактика инфаркта миокарда с подъемом сегмента ST • Физическая активность минимум: 30 минут 2 -4 раза в неделю Оптимально: ежедневно Оценить риск с помощью нагрузочного теста, Рекомендовать мин. 30 -60 минут нагрузки лучше ежедневно, но по крайней мере 3 -4 раза в неделю (ходьба, бег трусцой, велосипед, другая активность на свежем воздухе), дополненные увеличением ежедневных бытовых нагрузок (ходьба пешком на работу, работы по дому и саду). Программы реабилитации рекомендованы больным после ОИМ, особенно при наличии многих модифицируемых факторов риска и/или больным с умеренным и высоким риском, которым показана вышеописанная нагрузка.

БРОСИТЬ КУРИТЬ…

Вторичная профилактика инфаркта миокарда с подъемом сегмента ST • Полное прекращение курения • Определить количество употребляемого табака, настойчиво рекомендовать больному и членам семьи прекратить курение для предотвращения пассивного курения. • Проведение консультаций, фармакологическая терапия (заменители никотина), программы по прекращению курения при необходимости.
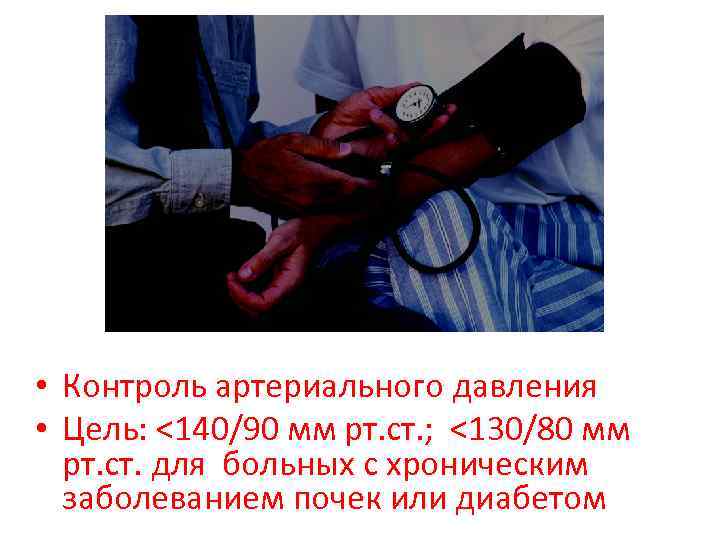
• Контроль артериального давления • Цель: <140/90 мм рт. ст. ; <130/80 мм рт. ст. для больных с хроническим заболеванием почек или диабетом

Причины, по которым больные с инфарктом миокарда поздно обращаются за медицинской помощью n n n Ожидание чрезвычайно выраженных симптомов. Надежда, что симптомы не серьезные, исчезнут самостоятельно. Тактика «подождем и посмотрим, пока не убедимся» , подразумевающая самооценку, самолечение начальных симптомов. Попытка связать симптомы с другими заболеваниями (артрит, мышечное перенапряжение, грипп и т. п. ) Неосведомленность о необходимости раннего обращения за помощью (возможность реперфузионной терапии и т. п. ).

Сестринский процесс при ОИМ Этапы • 1 этап: проведение субъективного и объективного обследования • 2 этап: определение проблем пациента и сестринских диагнозов • 3 этап: определение целей и задач • 4 этап: реализация плана сестринских вмешательств с использованием известных стандартов и манипуляций, процедур, ухода. • 5 этап: оценка эффективности сестринских вмешательств на уровне пациента, медицинской сестры, старшей сестры.

Сестринский персонал получает информацию о пациенте из пяти основных источников: 1) от самого пациента; 2) родственников, знакомых, соседей по палате, случайных людей, свидетелей случившегося; 3) врачей, медицинских сестёр, членов бригады скорой помощи, санитарок; 4) из медицинской документации: карты стационарного больного, амбулаторной карты, выписки из историй болезни предшествующих госпитализаций, данных обследования и т. п. ; 5) из специальной медицинской литературы: справочников по уходу, стандартов сестринских манипуляций, профессиональных журналов, учебников , интернета, на лекциях, профессиональных конференциях и т. п.

2 этап: Определение проблем пациента и сестринских диагнозов Проблемы пациентов 1) Физиологические: боль в сердце (диагноз сестринскийболь в сердце), нарушение ритма, нарушение сна, снижение аппетита, снижение физической активности, быстрая утомляемость, одышка, приступ удушья и т. д. 2) Психологические: дефицит знаний о собственном заболевании, причинах и исходах, прогнозах, требованиях рекомендуемой диеты, правилах подготовки к лабораторным и инструментальным исследованиям; дефицит умений; чувство тревоги по поводу исхода заболевания; беспокойство членов семьи

2 этап: Определение проблем пациента и сестринских диагнозов Проблемы пациентов 3) Проблемы безопасности: риск падения и травматизации, риск побочного действия лекарственного препарата и развития постинъекционных осложнений и т. д.

3 этап. Определение целей и задач. • Тактика в отношении врача • Оказания помощи пациенту для облегчения самочувствия. • Наблюдение за функциональным состоянием • Мероприятия по профилактике осложнений.
Сердечная недостаточность

Аритмии сердца Это изменение частоты, регулярности, источника возбуждения сердца, нормальной последовательности или связи между активизацией предсердий и желудочков

Классификация нарушения образования импульса 1. 2. 3. 4. 5. 6. 7. 8. 9. Синусовая тахикардия Синусовая брадикардия Синусовая аритмия Отказ синусового узла Миграция наджелудочкового водителя ритма Экстрасистолия Пароксизмальная тахикардия Фибриляция и трепетание предсердий Фибриляция и трепетание желудочков
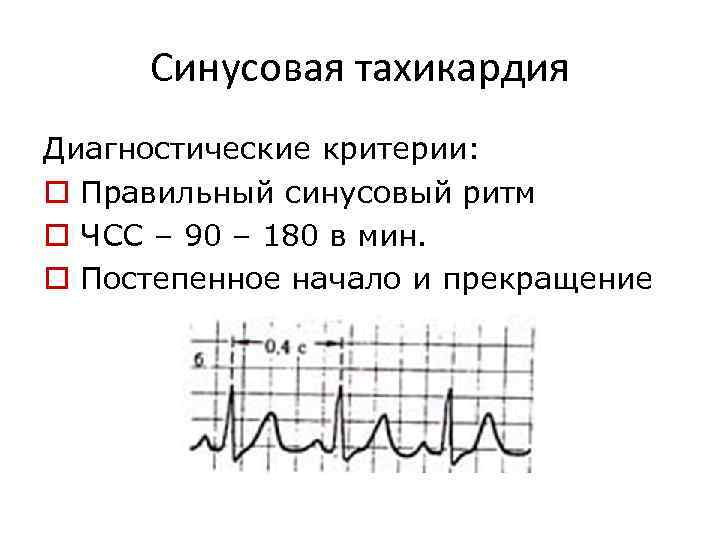
Синусовая тахикардия Диагностические критерии: o Правильный синусовый ритм o ЧСС – 90 – 180 в мин. o Постепенное начало и прекращение

ЭКГ критерии СТ 1. Увеличение количества сердечных сокращений до 90 – 160 (190) за мин. (уменьшение интервала RR < 0, 60 сек. 2. Зубец Р синусового происхождения o Положительный Р (I, II, a. VF, V 4 -6) o Постоянная форма Р o Правильный ритм (разница между. R-R < 0, 16 сек. ) o Интервал PQ 0, 12 – 0, 20 сек. o Нормальное соотношение Р и QRS o Депрессия интервала ST при продолжительной и высокой тахикардии
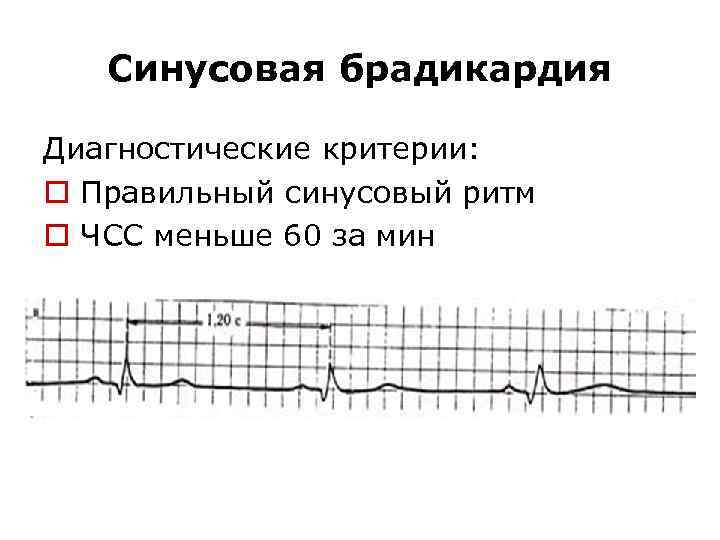
Синусовая брадикардия Диагностические критерии: o Правильный синусовый ритм o ЧСС меньше 60 за мин

Причины развития СБ o o o Врожденная у здоровых людей Эмоции Холод Язвенная болезнь внутричерепное давление Отек мозга, опухоли мозга, менингит, кровоизлияния в мозг Интенсивная боль – «колики» (печеночная, почечная, кишечная) Желтуха. Уремия Интоксикация лекарствами (сердечные гликозиды, опиаты, блокаторы, транквилизаторы) Гиперкалиэмия Инфаркт миокарда Миокардиты
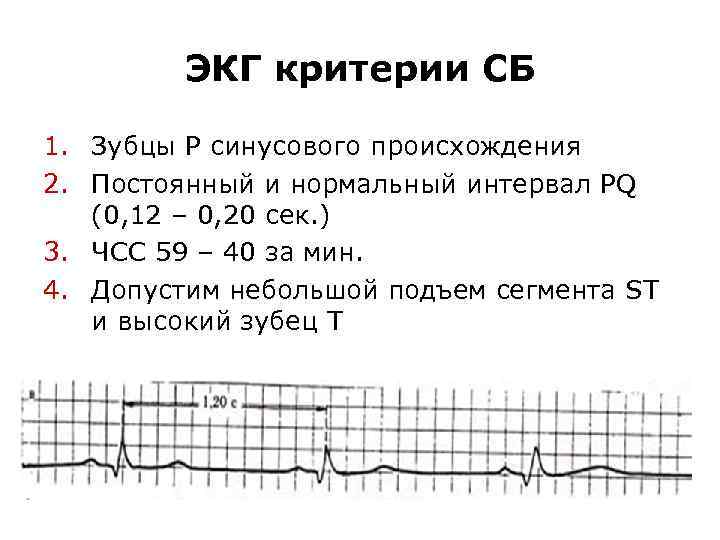
ЭКГ критерии СБ 1. Зубцы Р синусового происхождения 2. Постоянный и нормальный интервал PQ (0, 12 – 0, 20 сек. ) 3. ЧСС 59 – 40 за мин. 4. Допустим небольшой подъем сегмента ST и высокий зубец Т

ЭКГ признаки АВ-ритма «Верхне» -узловой или с ускоренным проведением импульсации q Зубец Р отрицательный в II, III, a. VF и положительный в a. VR (I, a. VL, V 3 -6) q Интервал PQ < 0, 12 сек. q ЧСС 40 – 60 за мин. q Ритм правильный q Комплекс QRST – обычной формы и продолжительности

ЭКГ признаки АВ-ритма II «Средне» -узловой ритм или с нормальным проведением импульсации o o Зубец Р скрыт в комплексе QRS Ритм правильный ЧСС 40 – 60 за мин. Форма и продолжительность QRST нормальная
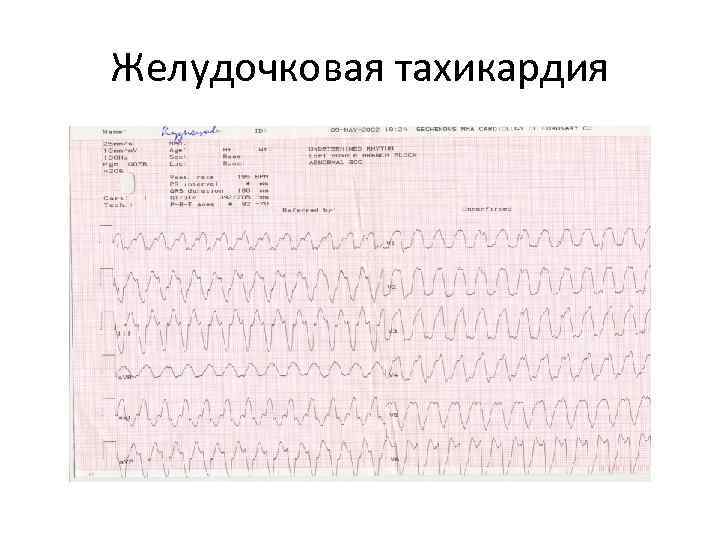
Желудочковая тахикардия
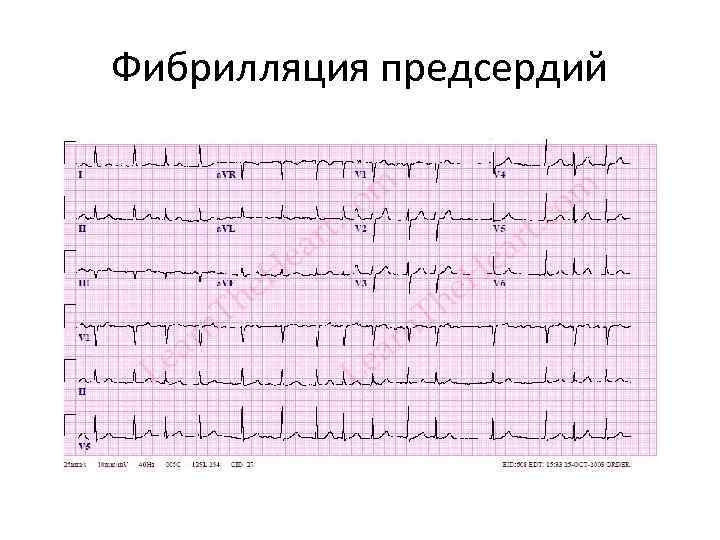
Фибрилляция предсердий
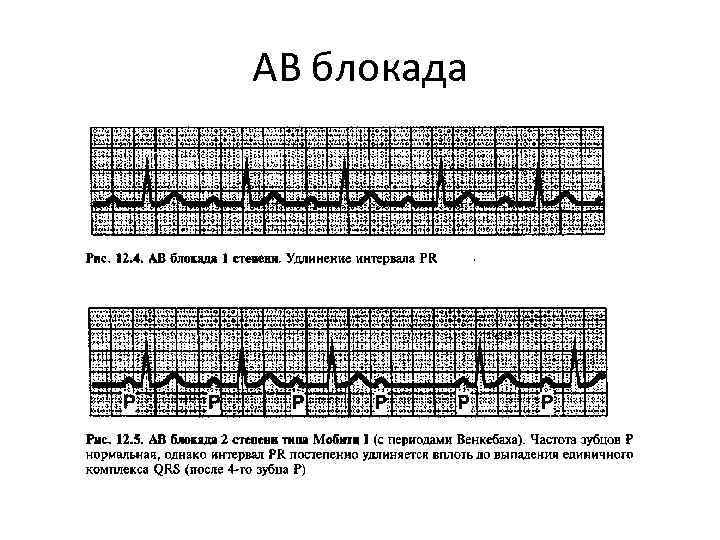
АВ блокада


АВ блокада
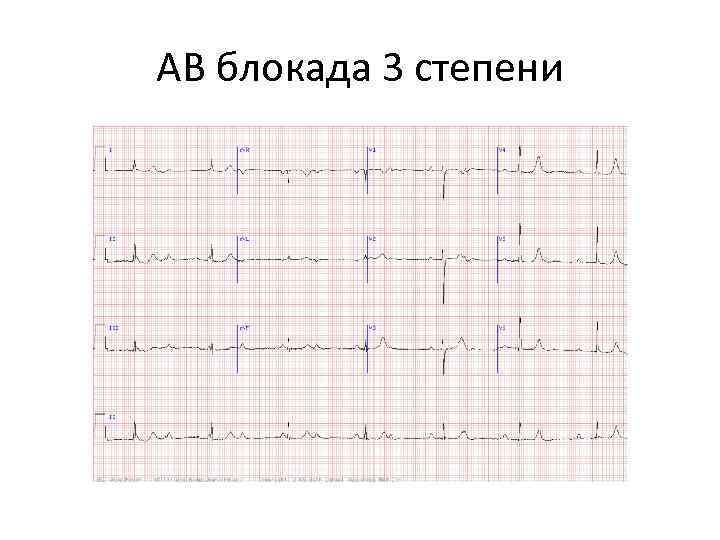
АВ блокада 3 степени
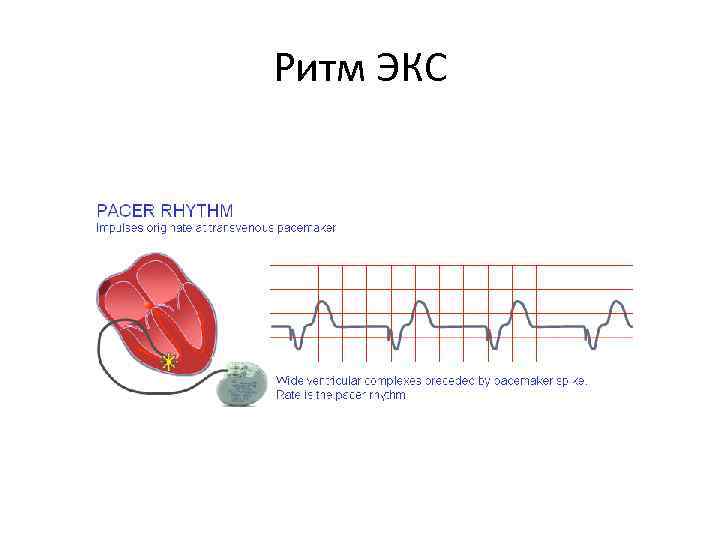
Ритм ЭКС



училище 2015.pptx