Гастроэнтерология_психологи24.11.102.ppt
- Количество слайдов: 162

Гастроэнтерология Авдеев Владимир Георгиевич
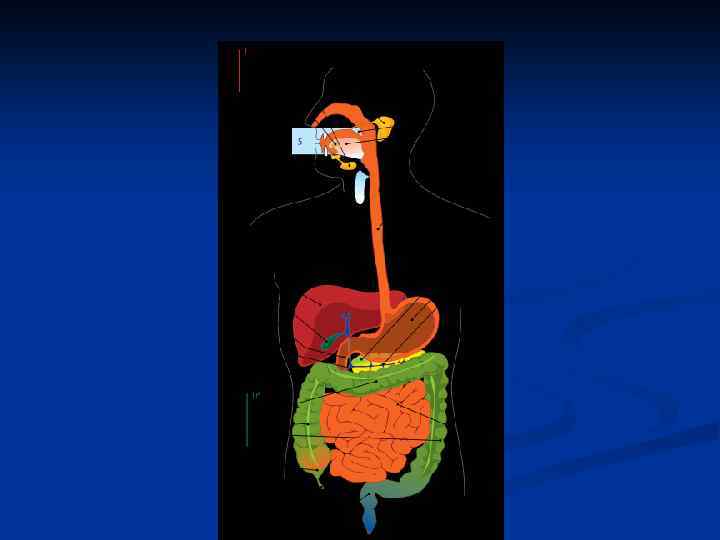

Заболевания пищевода n n n Диффузный эзофагоспазм Желудочно пищеводный рефлюкс Грыжа пищеводного отверстия Разрывы пищевода (синдром Маллори– Вейса) Ахалазия кардии

Основные симптомы при заболеваниях пищевода n n n Дисфагия (дифференцировать с globus hystericus) Изжога Гиперсаливация Боль при глотании (одинофагия) регургитация

Обязанности больного гастроэзофагеальной рефлюксной болезнью n n n n Спать на кровати с приподнятым не менее чем на 15 см головным концом Снизить массу тела, если имеется ожирение Не принимать пищу перед сном Ограничить прием жира Прекратить курить и принимать алкоголь Избегать тесной одежды, тугих поясов и работы в наклон Не принимать лекарственные средства, оказывающие отрицательный эффект на моторику пищевода (пролонгированные нитраты, теофиллин и т. д. ) При появлении изжоги, отрыжки кислым и горьким содержимом – принять антацидный препарат типа маалокса
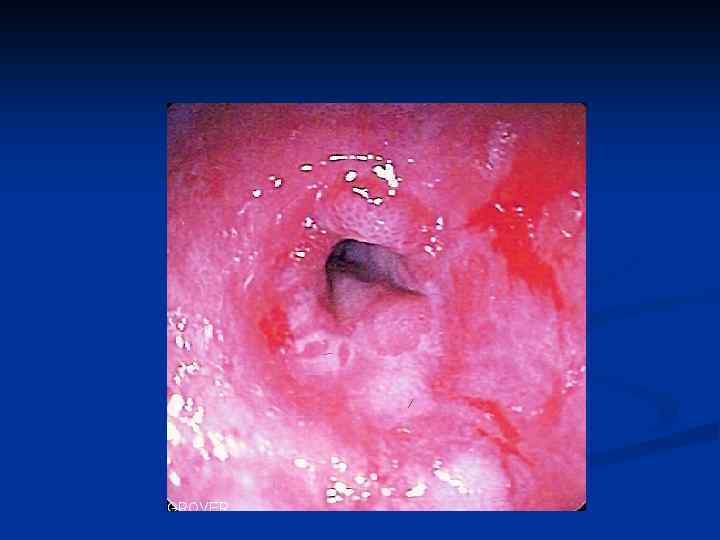
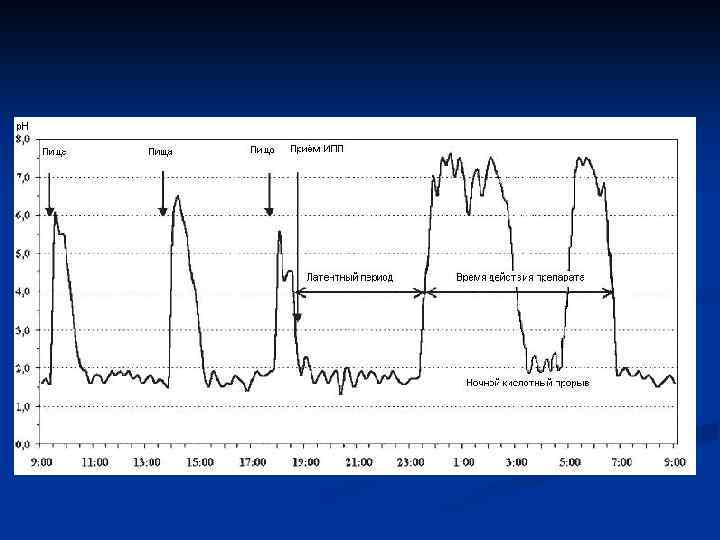

Распределение препаратов по эффективности в лечении рефлюксной болезни n n Блокатор протонного насоса в двойной дозе (омепразол, лансопразол 40 мг/сут) Блокатор протонного насоса в стандартной дозе (омепразол, лансопразол 20 мг/сут) Блокатор протонного насоса в ½ от стандартной дозы H 2 блокатор в стандартной дозе (ранитидин 80 мг/сут, фамотидин 20 мг/сут)

Хронический гастрит – воспаление слизистой оболочки желудка с нарушением физиологической регенерации, атрофией железистого эпителия, расстройствами секреторной, моторной и инкреторной функции желудка

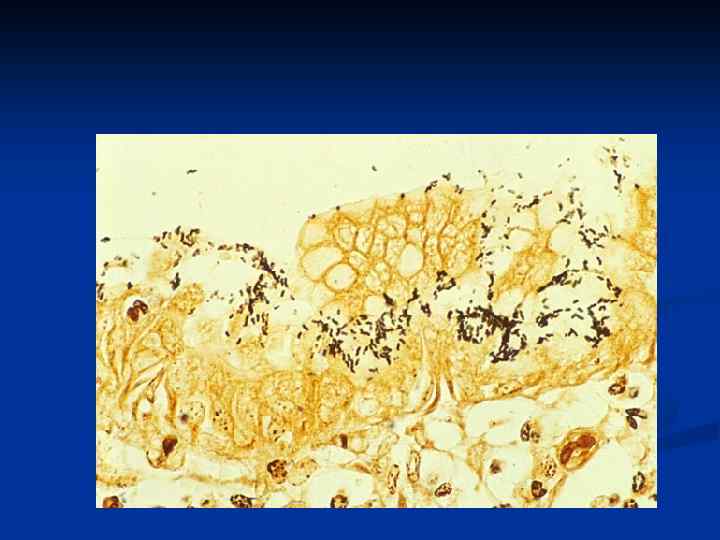
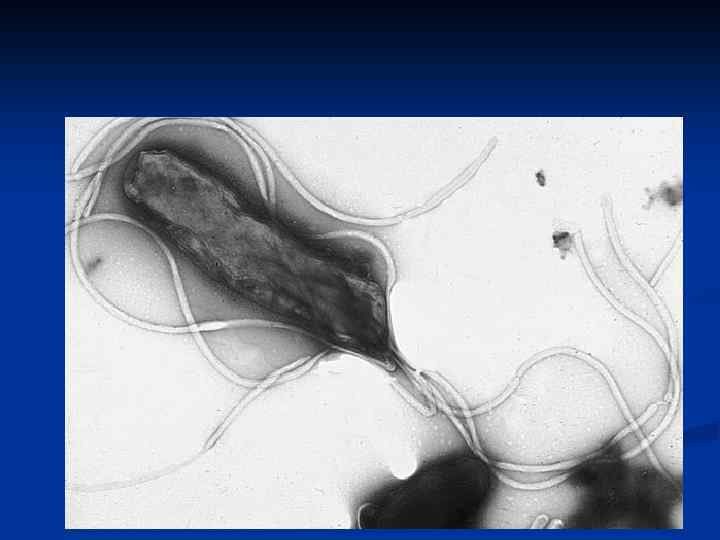
Классификация хронического гастрита (Стрикленд и Маккей, 1973) n n n Тип А – аутоиммунный (5% случаев), фундальный. Тип В – ассоциированный с H. pylori (85% случаев), антральный. Тип С – рефлюкс гастрит (10% случаев)

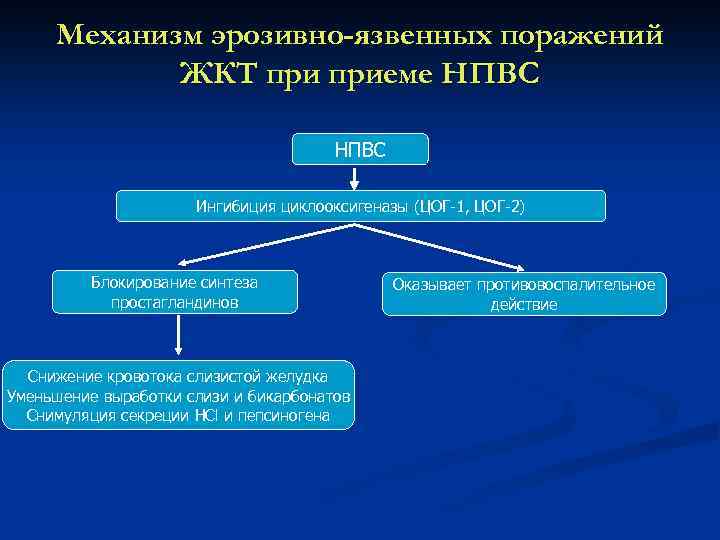
Механизм эрозивно-язвенных поражений ЖКТ приеме НПВС Ингибиция циклооксигеназы (ЦОГ-1, ЦОГ-2) Блокирование синтеза простагландинов Снижение кровотока слизистой желудка Уменьшение выработки слизи и бикарбонатов Снимуляция секреции HCl и пепсиногена Оказывает противовоспалительное действие

Лечение хронического гастрита n n n Диетическое питание, отказ от курения, приема некоторых лекарственных препаратов (НПВП) Антисекреторные препараты (антациды, H 2 блокаторы, ингибиторы протонной помпы) Эрадикационная антихеликобактерная терапия Прокинетики ИПП n n H 2 блокаторы n n n Омепразол 20 мг/сут Лансопразол 30 мг/сут Рабепразол (париет) 20 мг/сут Ранитидин 300 мг/сут Фамотидин (квамател) 40 мг/сут Прокинетики n n n Церукал Эглонил Мотилиум 0, 01 3 раза в сутки

Причины язвенной болезни «Типичные» формы язвенной болезни n n n Ассоциированная с инфекцией Helicobacter pylori Связанная с употреблением нестероидных противовоспалительных средств «Стрессовые язвы»

Факторы агрессии n n Увеличение выработки соляной кислоты Повышение образования пепсиногена и пепсина Нарушение гастродуоденальной моторики с рефлюксом дуоденального содержимого (желчные кислоты) Прямая травматизация слизистой оболочки желудка и двенадцатиперстной кишки

Факторы защиты и репарации слизистой оболочки желудка (I) n Защитные барьеры n n n Первая линия n Компоненты слизи и бикарбонатный буфер n Слой слизи, покрывающий желудочный эпителий, нейтрализует пепсин n Активность бикарбонатного буфера стабилизирует p. H слизи Вторая линия n Эпителиальные клетки n Барьерная функция плазмалеммы апикальной части клетки n Внутренние факторы защиты (в т. ч. глутатион и белки теплового шока) n Выделение из эпителиоцитов диффундировавших внутрь ионов H+ посредством специальных транспортных систем Третья линия n Интенсивное кровоснабжение слизистой оболочки способствует удалению диффундировавших внутрь клетки ионов H+ и обеспечивает доставку субстратов метаболизма
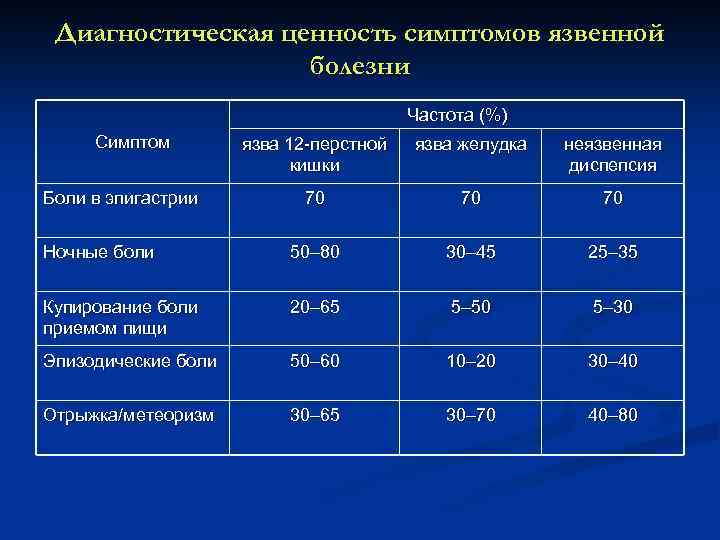
Диагностическая ценность симптомов язвенной болезни Частота (%) Симптом язва 12 перстной кишки язва желудка неязвенная диспепсия 70 70 70 Ночные боли 50– 80 30– 45 25– 35 Купирование боли приемом пищи 20– 65 5– 50 5– 30 Эпизодические боли 50– 60 10– 20 30– 40 Отрыжка/метеоризм 30– 65 30– 70 40– 80 Боли в эпигастрии

Классификация противоязвенных средств (I) n n Препараты, нейтрализующие соляную кислот (антациды) Препараты, предохраняющие слизистую от влияния кислотно пептического факторы n Al содержащие препараты n маалокс, фосфалюгель, альмагель, гелюсил n Сукральфат (вентер, андапсин, альсукрал) n Препараты висмута (де нол, трибимол)

Классификация противоязвенных средств (II) n Препараты, уменьшающие секрецию соляной кислоты n H 2 гистаминоблокаторы n n M холиноблокаторы n n n 1 го поколения: циметидин (тагамет, нейтронорм) 2 го поколения: ранитидин (ранисан, зантак, ранитек) 3 го поколения: фамотидин (квамател) неселективные: атропин, платифиллин, метацин селективные: пиренцепин (гастроцепин) Ингибиторы протонного насоса n омепразол (омез, омепрол, лосек), париет, нексиум

Стандартная схема эрадикационной терапии Тройная схема (терапия первой линии) 1. Ингибиторы протонной помпы (омепразол 20 мг 2 раза в день). 2. Кларитромицин 500 мг 2 раза в день. 3. Амоксициллин 1000 мг 2 раза в день или метронидазол 500 мг 3 раза в день. Продолжительность 7 10 14 дней

В нормальном стуле содержание воды 60 85% Нормальная частота дефекаций – от 3 раз в день до 3 раз в неделю

Запор – состояние, которое проявляется урежением актов дефекации до 2 раз в неделю или выделением твердых каловых масс, сопровождающееся ощущением напряжения при дефекации

Этиология Первичный – аномалии, пороки развития толстой кишки и ее иннервации Вторичный – болезни и повреждения кишечника, болезни других органов и систем, побочные действия ЛС Идиопатический – нарушения моторной функции толстой и прямой кишки с неизвестной причиной

Патогенез 1 Алиментарный (уменьшение объема кала) 2 Механический (нарушение кишечной проходимости) 3 Гипо и дискинетический (снижение скорости кишечного транзита)

Диарея – частый (более 2 3 раз в сутки), обильный (более 250 г в сутки), кашицеобразный или жидкий стул. Отличительный признак диареи – увеличение содержания воды в кале (более 85%).

Классификация По этиологии: инфекционная, неинфекционная. n По патогенезу: секреторная, осмотическая, связанная с нарушением моторики кишки, воспалительная. n По продолжительности: острая (до 2 3 недель), хроническая (4 6 недель и более). n По преимущественной локализации поражения: тонкокишечная, толстокишечная. n

Тонкокишечная секреторная или осмотическая диарея характеризуется меньшей частотой дефекаций и большим объемом водянистого, пенистого кала без крови, слизи, лейкоцитов, нередко приводит к обезвоживанию. Могут быть боли в околопупочной области. Толстокишечная воспалительная диарея отличается значительной частотой дефекаций, небольшим количеством кала, содержащего кровь, слизь, лейкоциты, сопровождается болями в подвздошных, крестцовой областях, тенезмами, императивными позывами на дефекацию.

Острая инфекционная диарея Причины тонкокишечной диареи n Энтеротоксигенная бактериальная инфекция (холера, токсигенные Е. coli, стафилококки), минимально повреждающие вирусы (ротавирус, норфолк), простейшие (напр. лямблия) Причины толстокишечной диареи n Цитотоксинпродуцирующие микроорганизмы (шигеллы, сальмонеллы, иерсинии, инвазивные Е. coli, амебиаз, Campilobacter jejuni и др. )

Диарея у гомосексуалистов: обычные причины, сифилис, гонорея, хламидиаз, простой герпес. ВИЧ – инфицированные: обычные причины, оппортунистическая инфекция. Диарея «путешественников» : энтеротоксигенные E. coli, лямблиоз, амебиаз, тропическая спру. Антибиотикассоциированная диарея: clostridium difficile.

Хроническая диарея Причины: n синдром мальабсорбции n воспалительные заболевания кишечника n синдром раздраженного кишечника n коллагеновый, лимфоцитарный колит n ишемическое поражение кишечника n гормонпродуцирующие опухоли, колоректальный рак n лекарственные средства (слабительные и др. ) n кишечная инфекция (лямблия, иерсинии, тропическая спру, амеба, clostridium difficile, гельминтоз)

Лечение инфекционной диареи n. Щадящая диета n. Регидратационная терапия n. Антибиотики (ципрофлоксацин, норфлоксацин) только при инвазивных инфекциях, особенно у лиц с ослабленным иммунитетом, пожилых, в тяжелом соматическом состоянии, с искусственными клапанами сердца, при персистирующих паразитарных инвазиях n. Симптоматические средства Лоперамид (имодиум) противопоказан при
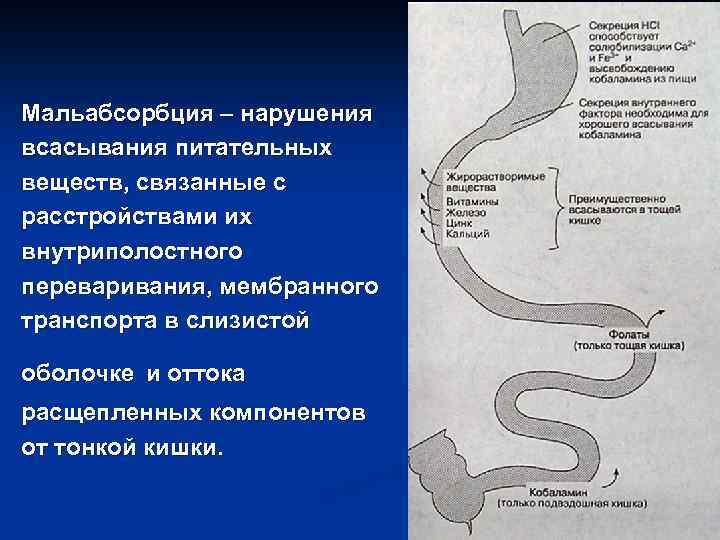
Мальабсорбция – нарушения всасывания питательных веществ, связанные с расстройствами их внутриполостного переваривания, мембранного транспорта в слизистой оболочке и оттока расщепленных компонентов от тонкой кишки.

Клиническая картина потеря массы тела в условиях полноценного питания n осмотическая диарея, полифекалия, стеаторея n белковая недостаточность (потеря массы тела, гипопротеинемия, отеки) n анемия (дефицит железа, реже – фолатов, В 12) n дефицит жирорастворимых витаминов (А, Д, Е, К) n нарушение минерального обмена n симптомы полигландулярной недостаточности n Мальабсорбция может быть парциальной или тотальной и иметь разную степень выраженности

Лечение n n Полноценная диета с повышенным количеством белка Лечение основного заболевания Коррекция метаболических нарушений – устранение белковой, витаминной недостаточности, расстройств водно электролитного баланса Ферментные препараты (при панкреатической недостаточности)

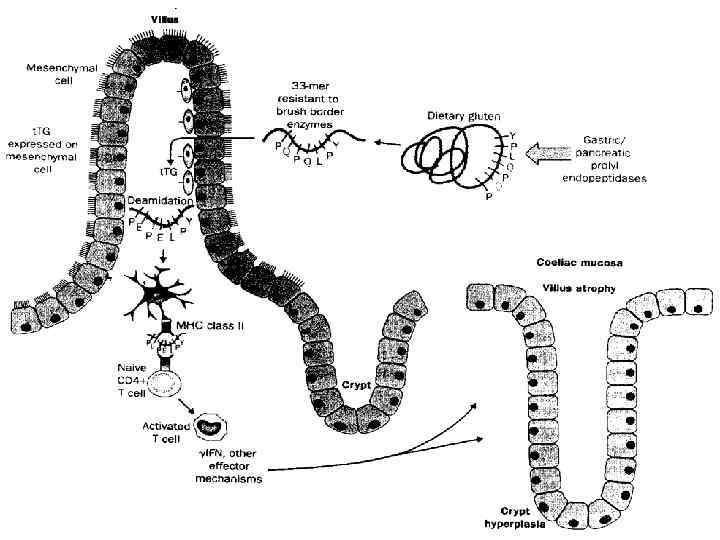
Целиакия (глютенчувствительная энтеропатия) характеризуется мальабсорбцией вследствие иммуноопосредованного воспалительного повреждения слизистой оболочки тонкой кишки, пусковым фактором которого является потребление в пищу пшеничного глютена или родственных белков ржи и ячменя генетически предрасположенными людьми

Распространенность 1: 1000 6000 населения, преимущественно у детей (до 70 х годов XX в. ) 1: 120 300 населения, в любом возрасте (конец XX в. ) 1: 100 населения (Maki M. et al. , 2003)
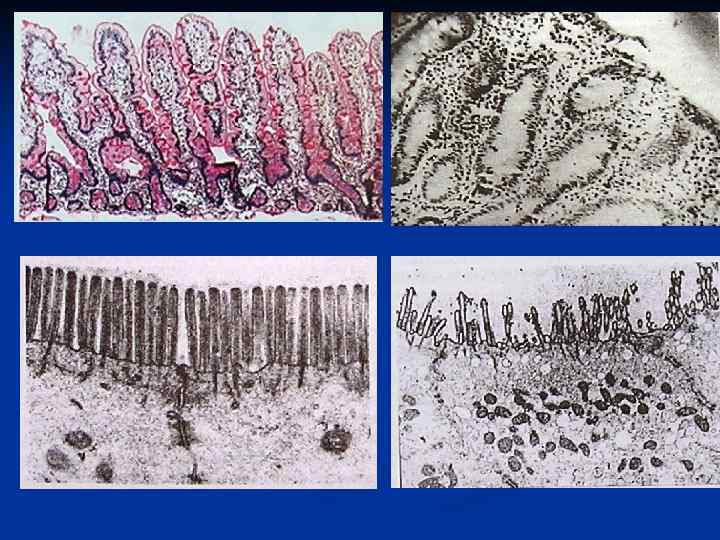

Клиническая картина - мальабсорбция, выраженность которой соответствует степени поражения слизистой оболочки тонкой кишки у новорожденных: диарея, вздутие живота, потеря массы тела, задержка развития при введении прикорма (каш) у детей: задержка физического, психического развития, полового созревания, недостаток массы тела, рахит, железо и фолиеводефицитная анемия у взрослых: наиболее типичный симптом анемия (дефицит железа, реже фолатов, вит. В 12)

герпетиформный дерматит n афтозный стоматит n бесплодие n внешнесекреторная недостаточность поджелудочной железы n гипертрансаминаземия n стеатоз печени n тромбоцитоз n гипоспленизм n психические и неврологические нарушения n

Аутоиммунные заболевания при целиакии в 10 раз чаще, чем в популяции. Сахарный диабет I типа, аутоиммунный тиреоидит, болезнь Аддисона (ассоциированные с HLA B 8 DR 3 фенотипом) Синдром Шегрена, СКВ, ревматоидный артрит ПБЦ, аутоиммунный гепатит дилатационная кардиомиопатия, миокардит Ig. A нефропатия фиброзирующий альвеолит аутоиммунная периферическая невропатия мозжечковая атаксия, эпилепсия аутоиммунная алопеция

Диагностика 1. Гистологические исследования дистального дуоденального биоптата 2. Серологические тесты

Лечение Строгая аглютеновая диета пожизненно Исключение овса, молочных продуктов (на 1 этапе лечения) Коррекция метаболических нарушений: устранение белковой, витаминной недостаточности, расстройств водно электролитного баланса; препараты железа, фолаты, препараты кальция и др.

Воспалительные заболевания кишечника

Язвенный колит - Рецидивирующее воспалительноязвенное заболевание толстой и прямой кишки: Диарея Кровь и слизь в стуле Спастические боли в животе Снижение аппетита Потеря веса Морфологическая картина: диффузное воспаление слизистой с изъязвлением, крипт-абсцессами, воспалительной инфильтрацией и снижением числа бокаловидных клеток

Болезнь Крона Подострое или хроническое воспаление ЖКТ (от полости рта до ануса): Спастические боли в животе Потеря веса Диарея Лихорадка Морфологическая картина: локальное воспаление с микроэрозиями, трещинами, язвами, гранулемами, воспалительной инфильтрацией и лимфоангиэктазиями
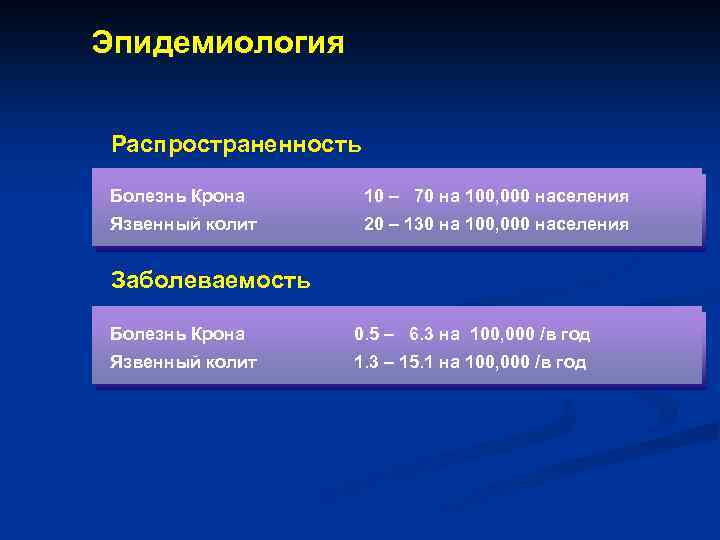
Эпидемиология Распространенность Болезнь Крона 10 – 70 на 100, 000 населения Язвенный колит 20 – 130 на 100, 000 населения Заболеваемость Болезнь Крона 0. 5 – 6. 3 на 100, 000 /в год Язвенный колит 1. 3 – 15. 1 на 100, 000 /в год
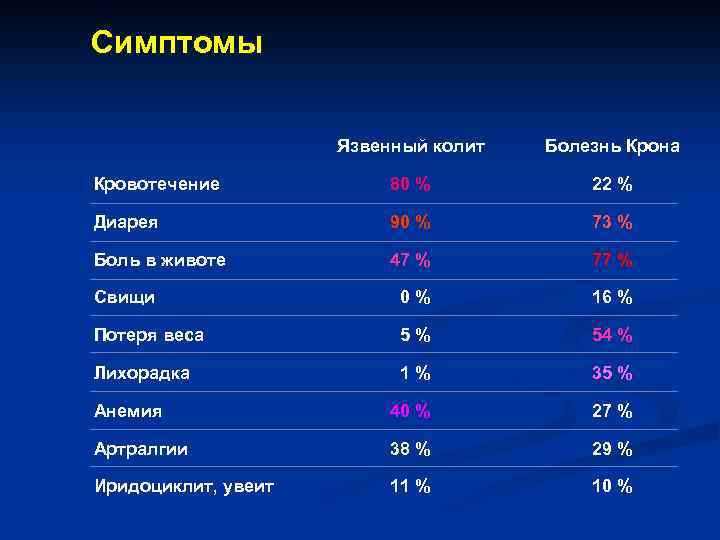
Симптомы Язвенный колит Болезнь Крона Кровотечение 80 % 22 % Диарея 90 % 73 % Боль в животе 47 % 77 % Свищи 0% 16 % Потеря веса 5% 54 % Лихорадка 1% 35 % Анемия 40 % 27 % Артралгии 38 % 29 % Иридоциклит, увеит 11 % 10 %
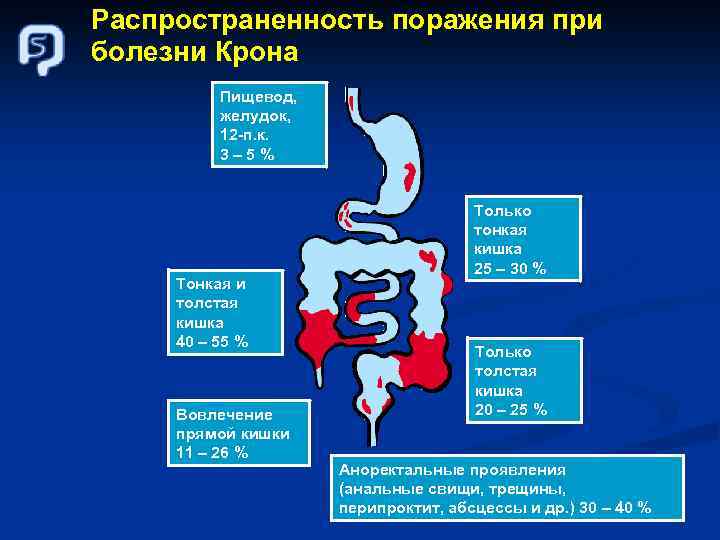
Распространенность поражения при болезни Крона Пищевод, желудок, 12 -п. к. 3– 5% Тонкая и толстая кишка 40 – 55 % Вовлечение прямой кишки 11 – 26 % Только тонкая кишка 25 – 30 % Только толстая кишка 20 – 25 % Аноректальные проявления (анальные свищи, трещины, перипроктит, абсцессы и др. ) 30 – 40 %

Болезнь Крона: Макро- и микроскопические изменения Язвы Дилатация Свищи Стенозы Гранулемы Отек, булыж. мостовая Фиброз Трещины Свищи Абсцессы Афтоидные Трансмур. язвы воспаление 53
Внекишечные проявления: ПСХ при болезни Крона Расширение Стеноз
Сакроилеит
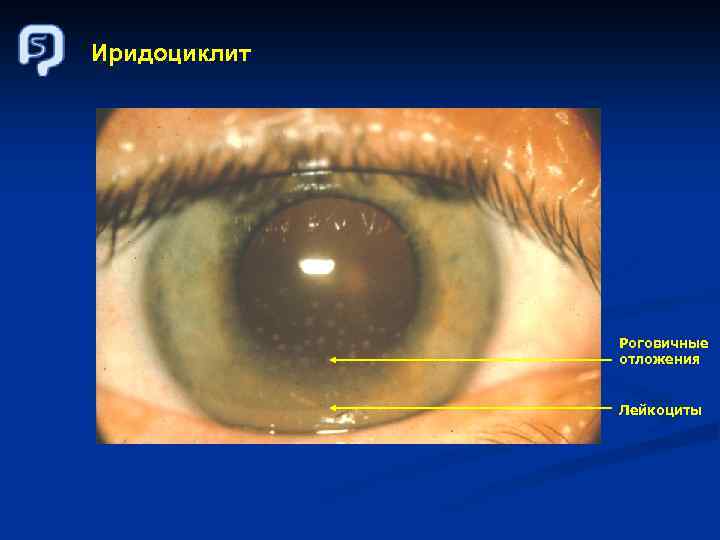
Иридоциклит Роговичные отложения Лейкоциты
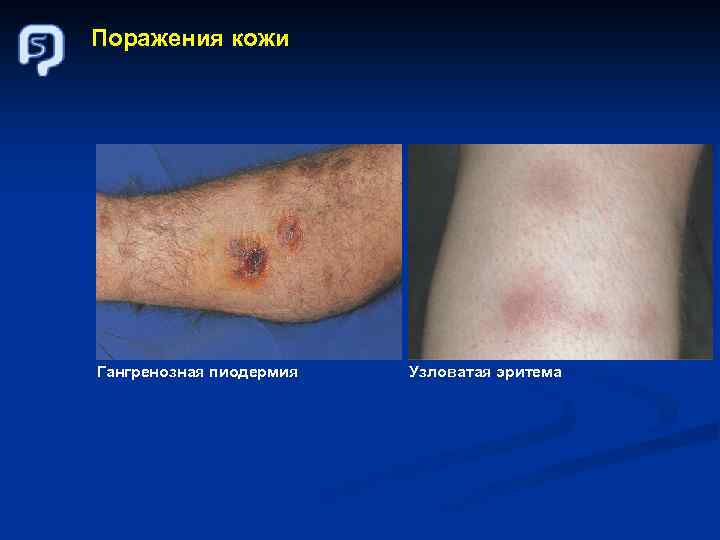
Поражения кожи Гангренозная пиодермия Узловатая эритема
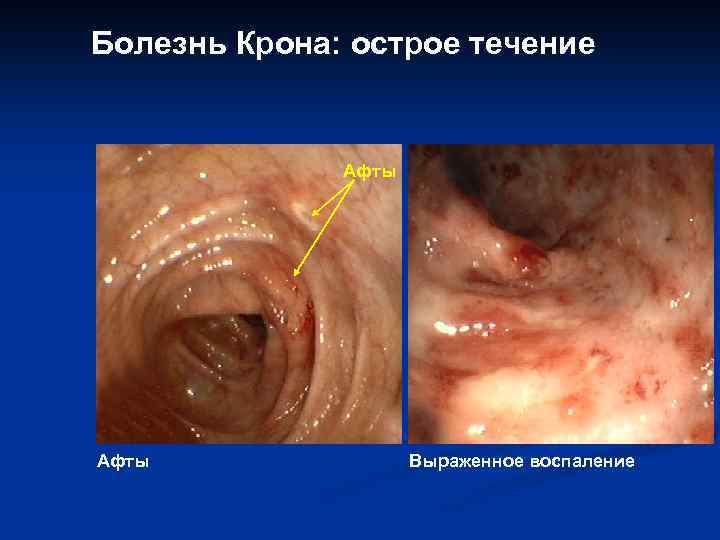
Болезнь Крона: острое течение Афты Выраженное воспаление
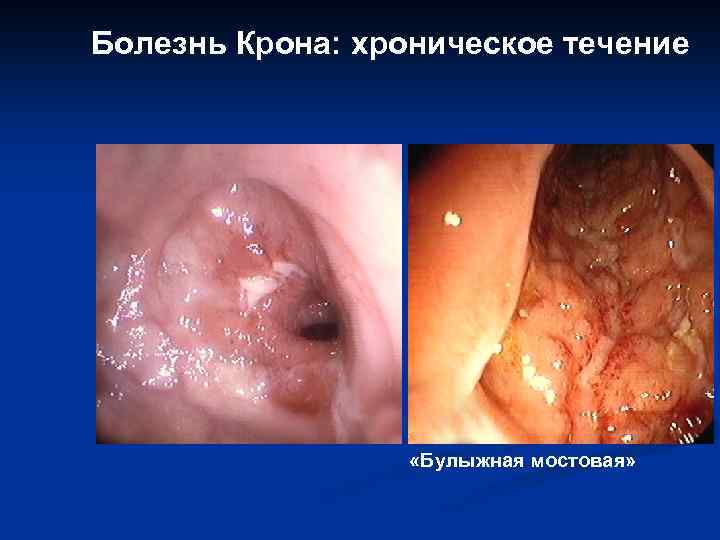
Болезнь Крона: хроническое течение «Булыжная мостовая»
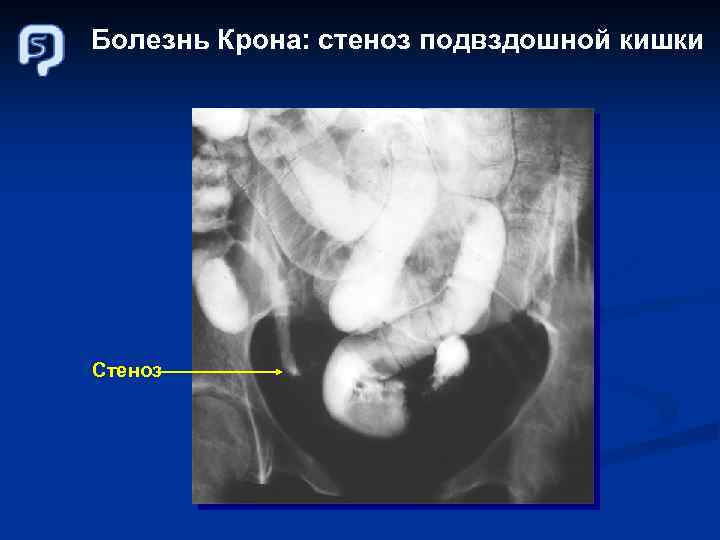
Болезнь Крона: стеноз подвздошной кишки Стеноз

Распространенность поражения при язвенном колите Тотальный колит 18% Левосторонний колит 28% Проктосигмоидит 54%
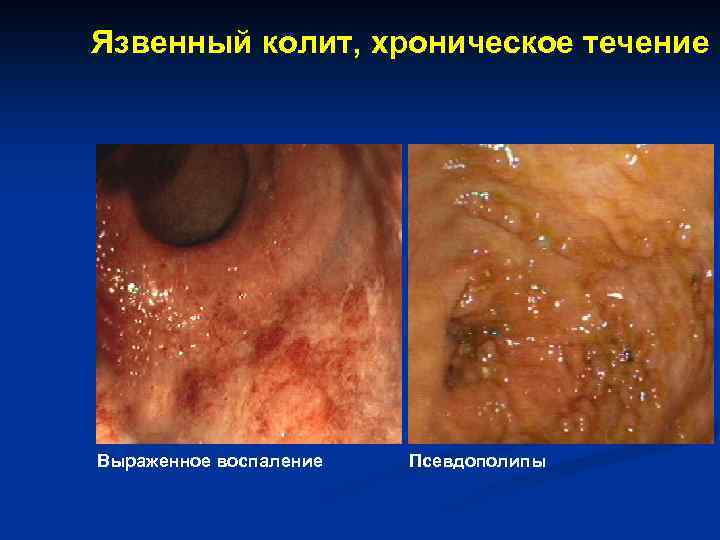
Язвенный колит, хроническое течение Выраженное воспаление Псевдополипы

Язвенный колит: токсический мегаколон Селезе ночный изгиб D> 8 см
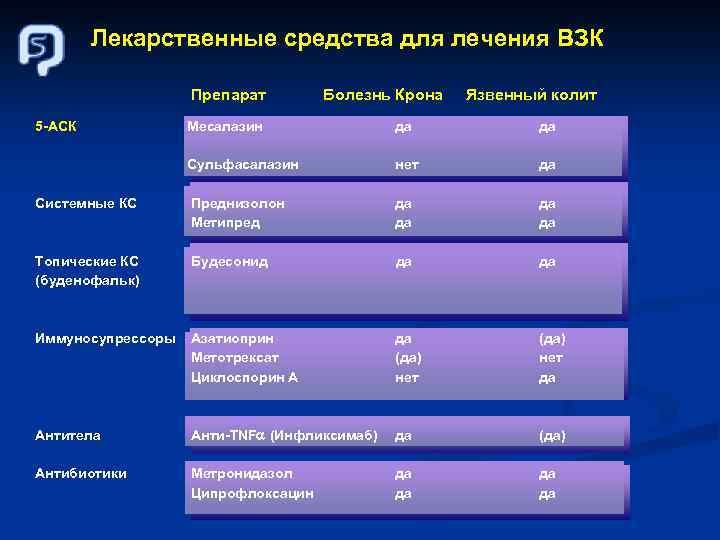
Лекарственные средства для лечения ВЗК Препарат 5 -АСК Болезнь Крона Язвенный колит Месалазин да да Сульфасалазин нет да Системные КС Преднизолон Метипред да да Топические КС (буденофальк) Будесонид да да Иммуносупрессоры Азатиоприн Метотрексат Циклоспорин А да (да) нет да Антитела Анти-TNF (Инфликсимаб) да (да) Антибиотики Метронидазол Ципрофлоксацин да да

ФУНКЦИОНАЛЬНАЯ ДИСПЕПСИЯ n Симптомокомплекс, включающий чувство полноты после еды, быструю насыщаемость, эпигастральную боль или жжение. n Больные, имеющие один или более из перечисленных симптомов при отсутствии каких либо органических, системных или метаболических заболеваний, которые могли бы объяснить эти проявления, определяются как больные диспепсией. n Соответствующие симптомы должны наблюдаться в течение не менее 3 х последних месяцев с началом проявления не менее 6 месяцев перед диагностикой

Эпидемиология n В США и Великобритании диспептические жалобы наблюдают у 26 и 41% населения соответственно. n В России распространённость функциональной диспепсии достигает 30 40%. n Заболевание чаще наблюдают в молодом возрасте (17 35 лет), в 1, 52 раза чаще у женщин.

Классификация n В 2006 году Международный консенсус по функциональным гастроинтестинальным расстройствам (Рим III, ) предложил подразделять ФД на две подгруппы (B 1 a и B 1 b) с новыми названиями: n а) постпрандиальный (индуцированные пищей) дистресс синдром ; n б) эпигастральный болевой синдром.

Этиология и патогенез n n n Считают, что в развитии заболевания могут иметь значение следующие факторы: гиперсекреция соляной кислоты; алиментарные погрешности; психогенные факторы; нарушение моторики верхних отделов ЖКТ; снижение порога чувствительности стенки желудка к растяжению; Н. Рylori

n n n Нарушение двигательной функции желудка и двенадцатиперстной кишки. Преобладают следующие моторно эвакуаторные нарушения: Гастропарез. Нарушение аккомодации желудка Нарушение ритма перистальтики (желудочная дисритмия)

Клиническая картина и диагностика n n Согласно Римским критериям III выделяют две клинические формы: а) постпрандиальный (индуцированный пищей) дистресс синдром ; б) эпигастральный болевой синдром (ЭБС)

B 1 a. Диагностические критерии постпрандиального дистресс синдрома n Должны включать один ила оба из нижеследующих: n Беспокоящее чувство полноты после еды, возникающее после приема обычного объема пищи, по крайнем мере, несколько раз в неделю n Быстрая насыщаемость (сытость), в связи с чем невозможно съесть обычную пищу до конца, по меньшей мере, несколько раз в неделю n Соответствующие симптомы должны наблюдаться в течение не менее 3 х последних ме сяцев с началом проявлений не менее б мес. перед диагностикой. n Подтверждающие критерии n 1. Могут быть вздутие в верхней части живота или тошнота после еды или чрезмерная отрыжка n 2. ЭБС может сопутствовать

B 1 b. Диагностические критерии синдрома эпигастральной боли Должны включать все из нижеследующих симптомов: n Боль или жжение, локализованные в эпигастрии, как минимум умеренной интенсивности с частотой не менее одного раза в неделю n Боль периодическая n Нет генерализованной боли или локализующейся в других отделах живота или грудной клетке n Нет улучшения после дефекации или отхождения газов n Нет соответствия критериям расстройств желчного пузыря и сфинктера Одди n Соответствующие симптомы должны наблюдаться в течение не менее 3 х последних ме сяцев с началом проявлений неменее б мес перед диагностикой Подтверждающие критерии: n 1. Боль может быть жгучей, но без ретростернального компонента n 2. Боль обычно появляется или, наоборот, уменьшается после приема пищи, но может возникать и натощак

Инструментальные и лабораторные исследования n ФЭГДС исключает органическую патологию верхних отделов ЖКТ n УЗИ гепатобилиарной зоны обнаруживает желчнокаменную болезнь, хронический панкреатит. n Сцинтиграфия — «золотой стандарт» для определения скорости опорожнения желудка. n Электрогасгрография n Гастродуоденальная манометрия с n Рентгенологическое исследование. n Лабораторные методы: клинический (содержание эритроцитов, лейкоцитов, СОЭ) и биохимический [активность ACT, AJTT, щелочной фосфатазы (ЩФ), ГГТП] анализы крови, исследование кала на скрытую кровь.

Лечение n Лечение комплексное и включает мероприятия по нормализации образа жизни, режима и характера питания, лекарственную терапию, при необходимости — психотерапевтические методы. n По возможности устраняют физические и эмоциональные перегрузки, отрицательно влияющие на моторику ЖКТ. n Недопустимы длительные перерывы в приёме пищи, употребление жирной и острой пищи, консервантов, маринадов, копченостей, кофе. n Исключают курение, употребление алкоголя и газированных напитков.

Синдром раздраженного кишечника функциональное заболевание, для которого характерно наличие устойчивой совокупности кишечных симптомов при отсутствии «симптомов тревоги» и органических заболеваний. В соответствии с Римскими критериями II синдром раздражённого кишечника диагностируют при наличии болей и/или дискомфорта в животе, которые проходят после акта дефекации, сопровождаются изменением частоты и консистенции стула и сочетаются не менее чем с двумя стойкими симптомами нарушения функции кишечника:

n n n n n изменением частоты стула (чаще 3 раз в день или реже 3 раз в неделю); изменением консистенции кала (жидкий, твердый); изменением акта дефекации; императивными позывами; чувством неполного опорожнения кишечника; необходимостью дополнительных усилий при дефекации; выделением слизи с калом; вздутием живота, метеоризмом; урчанием в животе. Эти расстройства должны продолжаться не менее 12 нед на протяжении последних 12 мес. В патологический процесс вовлекается преимущественно толстая кишка.

Эпидемиология СРК n симптомы встречаются у 14— 30% всего населения. n за врачебной помощью обращаются только 1/3 пациентов. n женщины болеют в 2— 4 раза чаще, чем мужчины. n после 50 лет соотношение мужчины/женщины выравнивается и становится близким к 1: 1. n пик заболеваемости приходится на возраст 30— 40 лет, возможность развития синдрома раздражённого кишечника после 60 лет сомнительна.

Патогенез n n n Пусковой фактор, повлёкший за собой нарушение функций толстой кишки, удаётся выявить не во всех случаях большое значение имеет тип личности (истерические, агрессивные реакции, депрессия, навязчивость, канцерофобия, ипохондрические проявления), психоэмоциональные стрессовые факторы нарушения двигательной функции кишечника. У больных с СРК обнаруживают расстройства базальной двигательной функции кишечника, неадекватное ее усиление после приема пищи и нерогуморальной стимуляции. у большинства снижение порога болевой чувствительности кишки (висцеральная гипералгезия). нарушения моторики кишечника могут быть как по гипер , так и по гиподинамическому типу, могут чередоваться.

Клиническая картина n n Основные жалобы боль в животе, нарушения стула и метеоризм Нарушения стула могут проявляться как диареей, так и запором, а также их чередованием. Метеоризм и вздутие живота — следствие дисбактериоза с развитием бродильных и гнилостных процессов в кишечнике При объективном обследовании обнаруживают болезненность при пальпации всех отделов ободочной кишки, спазмированную плотную сигмовидную кишку, вздутую урчащую слепую кишку

Течение заболевания n многолетнее без прогрессирования. n выделяют три варианта течения синдрома раздражённого кишечника: n с преобладанием болей в животе и метеоризма, n с преобладанием диареи n с преобладанием запоров. n общее состояние больных обычно хорошее и не соответствует многочисленным жалобам n типичным для синдрома раздражённого кишечника является отсутствие симптомов в ночное время

Лабораторные и инструментальны исследования n n n Общий анализ крови и биохимические показатели в пределах нормы. При исследовании кала могут быть обнаружены признаки дисбактериоза. При рентгенологическом исследовании (ирригоскопии) обнаруживают типичные признаки дискинезии. Эндоскопическое исследование (колоноскопию с биопсией) проводят в обязательном порядке для исключения органической патологии. УЗИ органов брюшной полости позволяет исключить желчнокаменную болезнь, кисты и кальцинаты в поджелудочной железе, объёмные об разования. ФЭГДС с биопсией слизистой оболочки тонкой кишки проводят для исключения целиакии

Диагностика n Синдром раздражённого кишечника диагностируют методом исключения. Предварительный диагноз выставляют на основании Римских критериев II (Рим, 1999), а окончательный — после исключения органической патологии. Особое внимание следует обращать на так называемые «симптомы тревоги» , к которым относят:

n n n немотивированное снижение массы тела; дебют заболевания в пожилом возрасте; симптоматику в ночное время; наличие рака кишечника у родственников; постоянные интенсивные боли в животе как единственный и ведущий симптом поражения ЖКТ; лихорадку; снижение концентрации гемоглобина; лейкоцитоз; повышение СОЭ; изменения в биохимическом анализе крови; наличие скрытой крови в кале. При обнаружении хотя бы одного из этих симптомов диагноз синдрома раздражённого кишечника следует поставить под сомнение.

Лечение n Немедикаментозное лечение: психотерапия, изменение образа жизни, диета n Медикаментозное лечение: n Для купирования болевого синдрома спазмолитики, в ряде случаев в сочетании с седативными ЛС. n Для купирования диареи применяют лоперамид. Возможно применение адсорбентов (карбоната кальция, активированного угля, смектита диоктаэдрического). n При запорах и неэффективности обогащения рациона растительными волокнами применяют мягкие осмотические слабительные, например, лактулозу либо подорожника семенную кожуру. Препараты на основе сенны, фенолфталеина следует исключить. При неэффективности указанных ЛС дополнительно назначают прокинетики. n Для уменьшения выраженности метеоризма применяют симетикон по 2 капсулы 3 раза в день

Психотерапия n Применяют различные способы психотерапии в сочетании с антидепрессантами, транквилизаторами в зависимости от вида психопатологического синдрома. n Эти препараты не уменьшают выраженность болевого синдрома, однако улучшают качество жизни. n Лечение проводят совместно с психотерапевтом
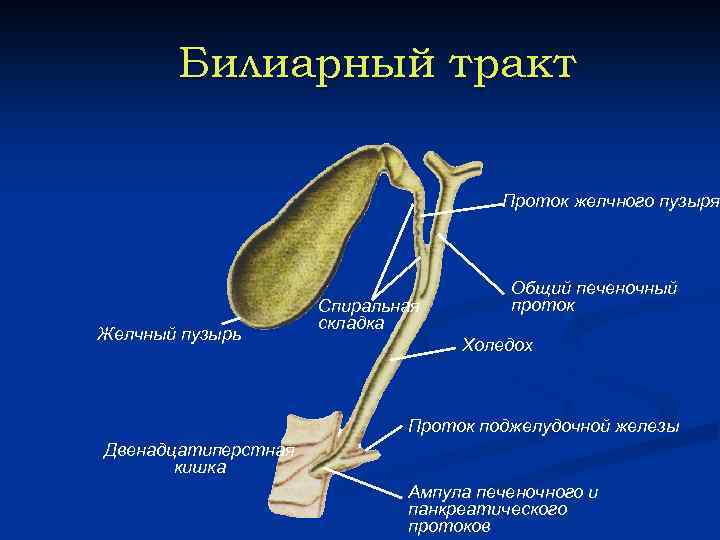
Билиарный тракт Проток желчного пузыря Желчный пузырь Спиральная складка Общий печеночный проток Холедох Проток поджелудочной железы Двенадцатиперстная кишка Ампула печеночного и панкреатического протоков

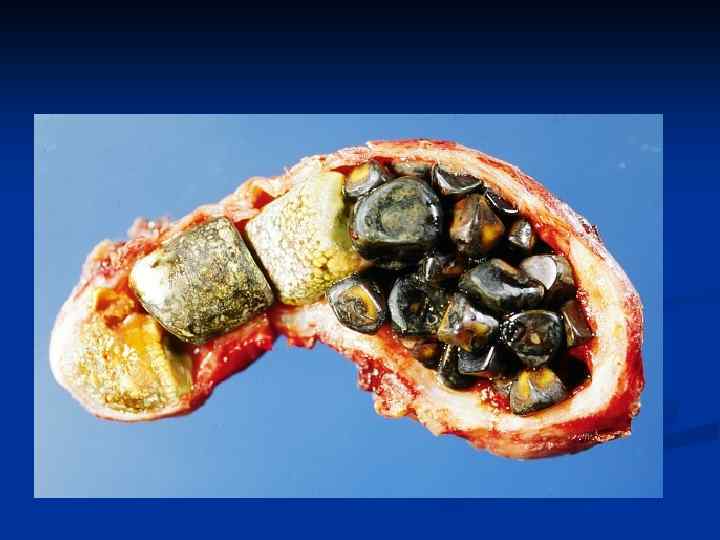
Желчнокаменная болезнь (ЖКБ) n n n 10 -15% населения страдают ЖКБ Частота ЖКБ увеличивается с возрастом (у 30 -40% в возрасте старше 60 лет) Факторы риска камнеобразования - женский пол - применение пероральных контрацептивов - возраст > 40 лет - наследственность - ожирение - жирная пища с низким содержанием пищевых волокон - гипертриглицеридемия - быстрая потеря веса - применение гипохолестеринемических препаратов - сахарный диабет - гипокинезия желчного пузыря

Риск развития ЖКБ правило 5 «F» n n n Female (женщина) Fertile (рожавшая) Fair (светоловолосая) Fat (полная) Forty (сорокалетняя) ‘Fat, fair, fertile, females in their fourties’
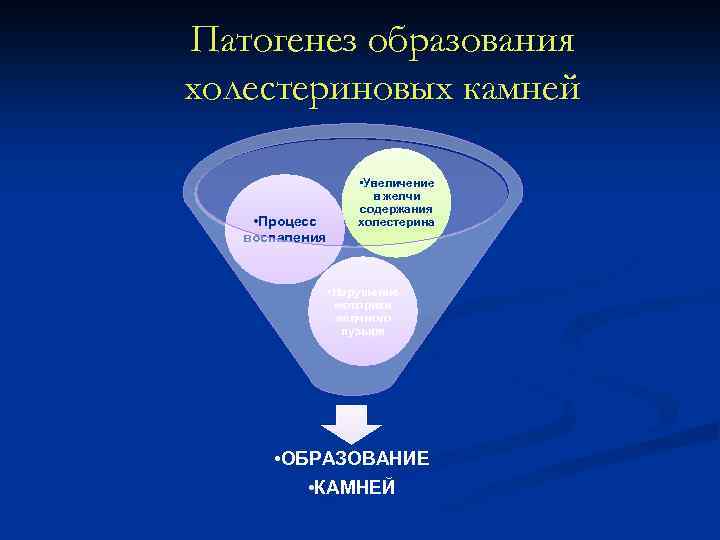
Патогенез образования холестериновых камней • Процесс воспаления • Увеличение в желчи содержания холестерина • Нарушение моторики желчного пузыря • ОБРАЗОВАНИЕ • КАМНЕЙ

Предрасполагающие факторы для формирования конкрементов n n Застой желчи в желчном пузыре Сдавления и перегибы желчевыводящих протоков Дискинезия желчного пузыря и желчевыводящих путей под влиянием различных эмоциональных стрессов, эндокринных и вегетативных расстройств, рефлексов из патологически измененных органов пищеварительной системы Избыточное накопление в желчи токсичной деоксихолевой кислоты

Холелитиаз и растворение желчных камней n n Терапия n Пероральное растворение камней n Холецистэктомия n Литотрипсия (редко) Доминирует хирургический подход n Лапароскопическая холецистэктомия показана при ЖКБ с наличием симптомов n Литолитическая терапия требует длительного приема УДХК (6 мес – 2 года ) n Частичное растворение у 40 60% больных, полное – у 33 50% n Но у 50% больных в течение 5 лет возникает рецидив камнеобразования – требуется поддерживающая терапия УДХК в меньших дозах

Урсодезоксихолевая кислота (Урсофальк) H COOH 1 2 5 3 7 6 4 HO OH H Урсодезоксихолевая кислота 5 -холан-24 -оевая кислота-3 , 7 -диол

Медвежья желчь в традиционной медицине n n На основе медвежьей желчи многие поколения врачей изготавливали препараты и лекарства, полезные для здоровья человека В тибетской, китайской, корейской, старославянской медицине медвежья желчь играла огромную роль. В восточной медицине медвежья желчь применялась для лечения желтухи, дизентерии, болезней печени ( в том числе цирроза), болезней глаз и для остановки внутреннего кровотечения
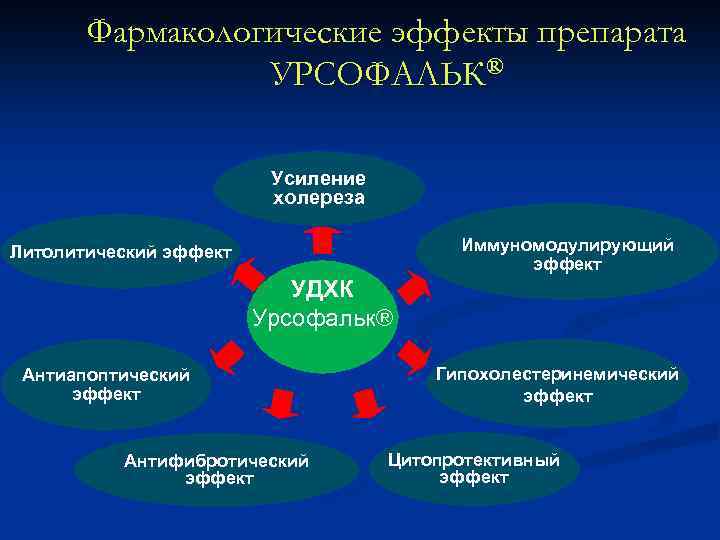
Фармакологические эффекты препарата УРСОФАЛЬК® Усиление холереза Иммуномодулирующий эффект Литолитический эффект УДХК Урсофальк® Антиапоптический эффект Антифибротический эффект Гипохолестеринемический эффект Цитопротективный эффект
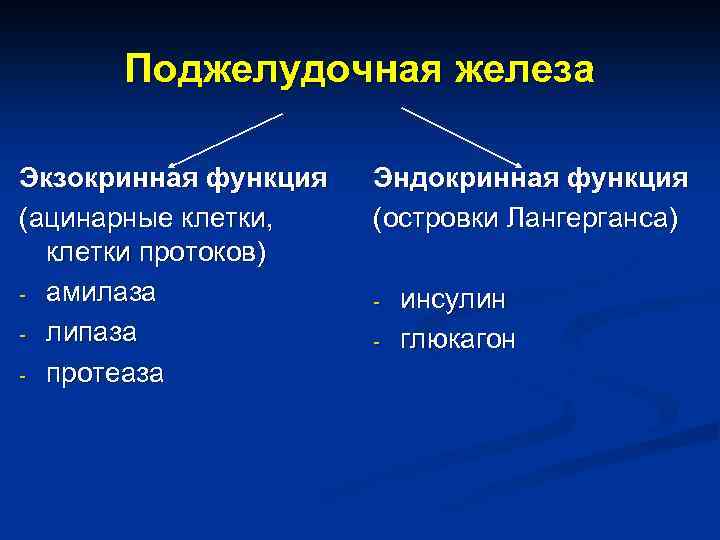
Поджелудочная железа Экзокринная функция (ацинарные клетки, клетки протоков) амилаза липаза протеаза Эндокринная функция (островки Лангерганса) инсулин глюкагон

Действие ферментов поджелудочной железы амилаза крахмал липаза жиры протеаза белки

Частота заболеваний поджелудочной железы 1. Панкреатит Европа – от 4 6 до 25 30 человек на 100. 000 населения 2. Рак поджелудочной железы США – за 1 год регистрируется 28. 000 случаев Европа – 10 человек на 100. 000 населения Япония – 4 8 человек 100. 000 населения

Классификация панкреатитов Структурные или функциональные нарушения отсутствуют имеются Острый панкреатит Хронический панкреатит фульминантная форма выраженная форма умеренная форма болевая форма безболевая форма панкреатическая недостаточность

Острый панкреатит – острое воспаление поджелудочной железы, которое заканчивается клиническим выздоровлением и нормализацией гистологической картины.

Острый панкреатит 3 место по частоте среди острой хирургической патологии органов брюшной полости n Летальность 10 12% Частота посттравматического острого панкреатита 30 67% n Летальность 21 25% n Панкреатические свищи 32%

Этиология острого панкреатита n n n n n Алкоголь 80% ЖКБ Травма, операции, РХПГ Наследственный Метаболические нарушения Лекарства Инфекции Системные заболевания Пенетрирующая язва Обструкция фатерова соска: болезнь Крона дивертикулез

Клинические признаки острого панкреатита n n n n n Боли в животе Тошнота и/или рвота Вздутие живота Напряжение брюшной стенки Иррадиация болей в спину Желтуха Асцит Пальпируемое образование в эпигастрии (псевдокиста) Субфебрилитет, лихорадка, тахикардия Гипотония (шок) 95% 80% 75% 50% 20% 15% 10% 12%

Частота осложнений острого панкреатита (%) шок ОПН плевропульмональные осложнения энцефалопатия 1 60 2 18 14 55 4 57 нарушения свертывания, кровотечения, тромбозы псевдокисты сепсис гипергликемия, глюкозурия гипогликемия гипокальциемия изменения ЭКГ тонкокишечная непроходимость 3 10 50 1, 3 4, 5 11 50 1 5 3 30 24 60 редко

Лечение острого панкреатита n n n n Голод !!! Аналгетики, в т. ч. наркотические Парэнтеральное введение жидкости (до 6 8 литров в день) Откачивание содержимого желудка Жидкие антациды через зонд или блокаторы Н 2 рецепторов гистамина Вв сандостатин (для снижения панкреатической секреции) Оперативное лечение

Хронический панкреатит (хронический рецидивирующий панкреатит) характеризуется сохраняющимися гистологическими изменениями несмотря на прекращение воздействия этиологического фактора, прогрессированием с развитием экзокринной и эндокринной недостаточности.

Причины хронического панкреатита n n n Алкоголизм (70 80%) ЖКБ Голодание с гипоальбуминемией Опухоли pancreas, 12 п. кишки Резекция желудка (по Бильрот II, I, ваготомия) Гастринома (с м Золлингера Эллисона) Травма Идиопатический Наследственный Гемохроматоз Удвоение панкреатического протока Гиперпаратиреоз

Марсельско Римская классификация хронического панкреатита (1989 г. ) Хронический кальцифицирующий панкреатит n Хронический обструктивный панкреатит n Хронический фиброзно индуративный панкреатит n Хронические кисты и псевдокисты ПЖ n

Клинические признаки хронического панкреатита Боли в животе ( «опоясывающий характер» , 84 98, 6% иррадиация в спину) Потеря веса 74% Сахарный диабет 58 63, 9% Cтеаторея (синдром нарушенного 35% всасывания) Желтуха 23% Псевдокисты, абсцессы 25% Greutzfedt, 1970; Lang, 1981

n n n Основные осложнения хронического панкреатита Нарушение всасывания Сахарный диабет Псевдокистоз, абсцесс Обструкция внепеченочных желчных путей Панкреатический асцит Плеврит, перикардит Тромбоз селезеночной вены Кровотечение из ЖКТ (язвенная болезнь желудка и 12 п. кишки) Обструкция 12 п. и толстой кишки Псевдоаневризма Наркомания Карцинома pancreas
Лечение хронического панкреатита Исключение провоцирующих факторов Задачи Облегчение болевых ощущений Коррекция экзо и эндокринной недостаточности Лечение сопутствующих расстройств

Лечение хронического панкреатита n n n Исключение алкоголя, курения (хирургическая коррекция обструкции) Диета с ограничением жиров до 60 г/сут с преобладанием растительных жиров. Белки 60 120 г/сут Дробное питание малыми порциями Ненаркотические (наркотические) аналгетики, НПВП Спазмо и миолитики Н 2 блокаторы + ферменты, жидкие антациды Заместительная терапия высокими дозами панкреатических ферментов Сандостатин 50 мкг п/к 2 раза в день Жирорастворимые витамины при синдроме нарушенного всасывания Чрезкожная блокада солнечного сплетения стероидами Оперативное лечение

Хронический гепатит

Болезни печени Дистрофия n Острый и хронический гепатит n Фиброз n Цирроз печени n Гепатоцеллюлярная карцинома n

Диагноз n n n n Анамнез Клинико биохимические синдромы Серологические тесты Полимеразная цепная реакция Ультразвуковое исследование Компьютерная томография Биопсия печени Лапароскопия

Диагноз n Анамнез злоупотребление алкоголем n перенесенный острый гепатит n факторы риска вирусной инфекции n лекарства, токсические вещества n наследственные, аутоиммунные заболевания n

Диагноз n Факторы риска вирусной инфекции гемотрансфузия n внутривенная наркомания n оперативные вмешательства n татуировки, пирсинг n профессия (хирурги и т. п. ) n

Диагноз n Серологические тесты определение антигенов вирусов гепатита и антител к ним n антимитохондриальные антитела (ПБЦ) n антинуклеарные антитела (аутоиммунный гепатит) n анти LKM, антитела к гладкой мускулатуре (аутоиммнный гепатит) n

HCV-инфекция HCAg n anti-HCAg n

Полимеразная цепная реакция n n n DNA HBV и RNA HCV маркеры репликации вирусов Вирусная нагрузка (концентрация копий РНК или ДНК в крови) Генотип вируса (прогностическое значение для ответа на лечение)
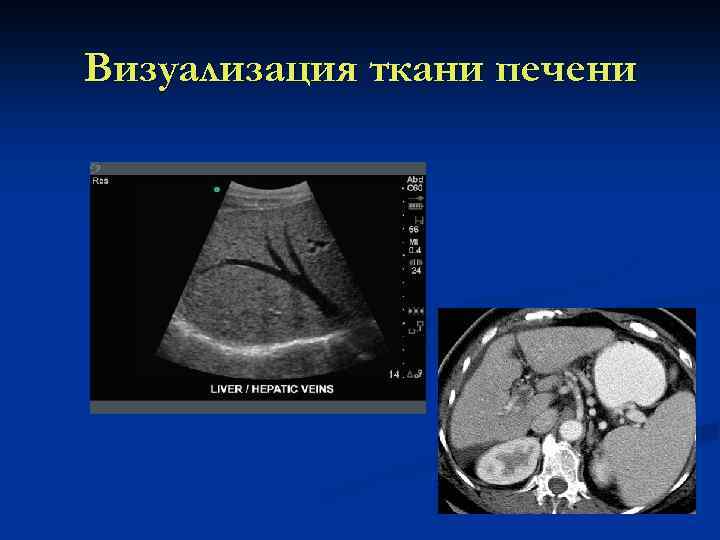
Визуализация ткани печени
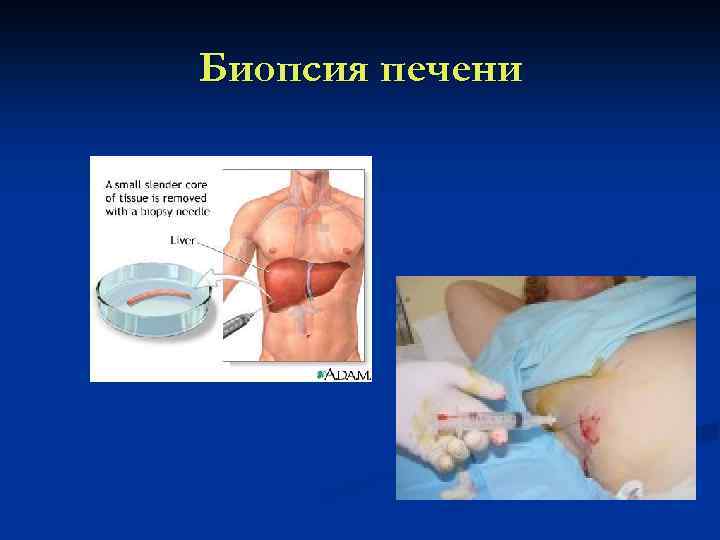
Биопсия печени

Биопсия печени n n n Подтверждение диагноза (гепатит или цирроз) Оценка активности (воспалительно некротические изменения) Оценка фиброза

Синдромы n n n Цитолиз Холестаз Желтуха Портальная гипертония Печеночно клеточная недостаточность Системные проявления

Цитолиз n повышение активности АСТ и АЛТ диагностический признак n показатель активности n

Холестаз n n Желтуха Кожный зуд Повышение уровня прямого билирубин Повышение щелочной фосфатазы и гамма ГТ
Портальная гипертония n n Увеличение селезенки Асцит Варикозное расширение вен пищевода Увеличение диаметра портальной вены (УЗИ)

Печеночная недостаточность n n Энцефалопатия n нарушения сознания, хлопающий тремор, пальце носовая проба Лабораторные признаки n альбумин n холестерин n протромбиновый индекс n холинэстераза
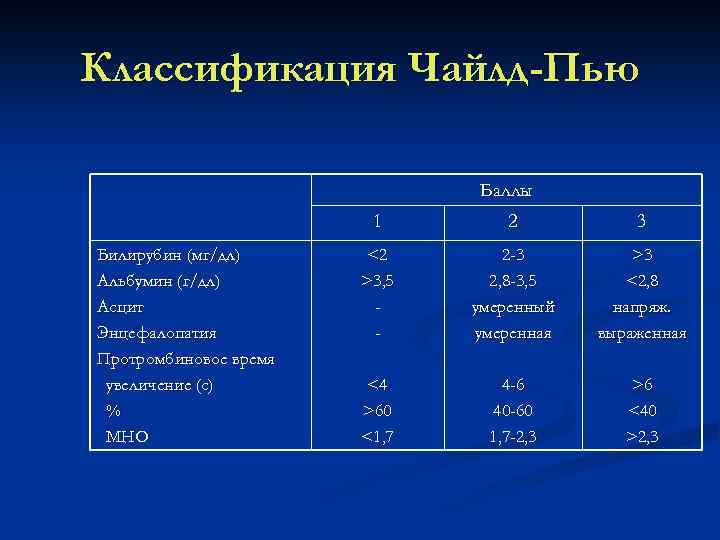
Классификация Чайлд-Пью Баллы 1 Билирубин (мг/дл) Альбумин (г/дл) Асцит Энцефалопатия Протромбиновое время увеличение (с) % МНО 2 3 <2 >3, 5 - 2 -3 2, 8 -3, 5 умеренный умеренная >3 <2, 8 напряж. выраженная <4 >60 <1, 7 4 -6 40 -60 1, 7 -2, 3 >6 <40 >2, 3

Классификация Чайлд-Пью n n n Класс А Класс В Класс С 5 6 баллов 7 9 баллов 10 15 баллов

Системные проявления n n n n Лихорадка Артрит Кожные высыпания Поражение легких Миокардит Волчаночноподобный синдром. . .

HBV-инфекция n n Пути передачи (чрескожный, перинатальный, сексуальные контакты) Прогрессирование 1 10% Высокая частота носительства Возможность профилактики (вакцинация)

HCV-инфекция n n n Пути передачи (гемотрансфузии, внутривенная наркомания) Прогрессирование около 50% Вакцины не существует

Хронический гепатит n n n Острый гепатит в анамнезе Факторы риска Увеличение печени Синдром цитолиза Неспецифические проявления

Цирроз печени n n Длительный анамнез Портальная гипертония Печеночно клеточная недостаточность Биопсия печени

Лечение HCV-инфекции n n Интерферон альфа (пегилированный интерферон) + Рибавирин Длительность терапии 12 мес Критерий ответа отсутствие HCV через 6 мес после завершения лечения

Лечение HCV-инфекции n Недостатки интерферона n средняя частота ответа 40 50% n подкожное введение три раза в неделю (или чаще) n высокая частота побочных реакций (гриппоподобный синдром и др. )

Лечение HCV-инфекции n Пегилированный интерферон, соединенный с ПЭГ n замедленная элиминация вводят один раз в неделю n стойкая противовирусная активность более высокий клинический эффект

Лечение HCV-инфекции n Прогностические факторы n генотип вируса (1 или 2/3) n вирусная нагрузка (высокая или низкая) n возраст и пол n масса тела n выраженность фиброза

Лечение HВV-инфекции n n Профилактика вакцина Лечение n интерферон альфа (пегинтерферон) n ламивудин n другие аналоги нуклеозидов (адефовир, энтекавир) n комбинированная терапия?

Лечение HBV-инфекции n n n Относительно невысокая эффективность (20 30%) Комбинированная терапия недостаточно изучена Особые проблемы появление мутантных штаммов при лечении ламивудином

Цирроз печени Вследствие нарушения венозного оттока из печени • болезнь Вильсона-Коновалова • наследственный гемохроматоз • дефицит α 1 -антитрипсина В исходе неалкогольного стеатогепатита Метаболический Аутоиммунный Криптогенный Этиологические факторы цирроза печени Лекарственный Алкогольный Вирусный (B, C, D) • синдром Бадда-Киари • вено-окклюзионная болезнь • констриктивный перикардит • кардиальный фиброз/цирроз Холестатический • первичный билиарный цирроз • первичный склерозирующий холангит • вторичный билираный цирроз
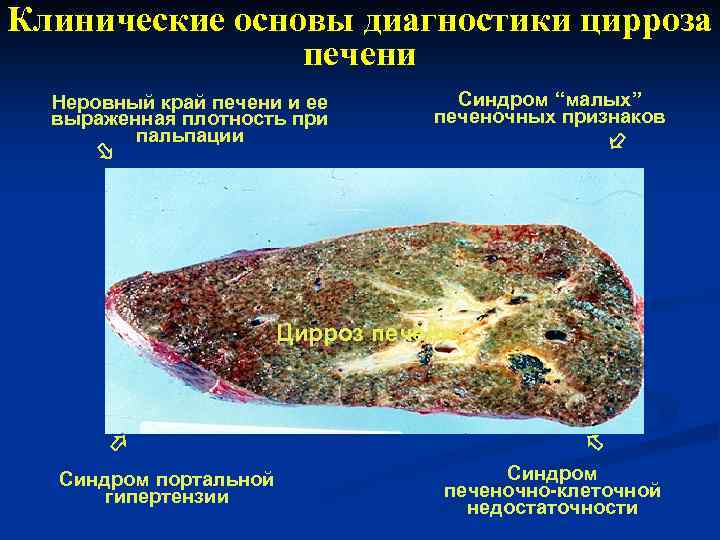
Клинические основы диагностики цирроза печени Синдром “малых” печеночных признаков Неровный край печени и ее выраженная плотность при пальпации Синдром портальной гипертензии Цирроз печени Синдром печеночно-клеточной недостаточности

Алкогольный цирроз печени Факторы риска n n Патогенез Симптомы Злоупотребление 5 -8 лет Дозы >160 г/сут n Повреждающее действие ацетальдегида n Гепатомегалия n Внепеченочные проявления: «алкогольный орнамент» n Гиперэстрогенемия n Гипоандрогенемия n n Макроцитоз эритроцитов > -ГТ, >АЛТ, >АСТ Гиперурикемия Увеличение Ig. A Биопсия печени n n Стеатоз Сидероз (<10%) Сочетание с другими заболеваниями n n Язвенная болезнь ЖКБ Лабораторные данные Особенности Раннее развитие портальной гипертензии n Печеночная энцефалопатия n Высокий риск ГЦК при HBV+, HCV+ Лечение n n Абстиненция

Клинические признаки хронического алкоголизма Внешний вид: * facies alcoholica - одутловатость или отечность лица, «нос пьяницы» , инъекция сосудов глазных яблок и конъюнктивы, телеангиэктазии на лице и воротниковой зоне, тремор век и языка. Ожирение или истощение с мышечными атрофиями. Контрактура Дюпюитрена. Гигантский паротит. Гипергидроз кожи, особенно ладоней. Вторичная кожная порфирия. Нервная система: * Тремор рук. Снижение сухожильных рефлексов, особенно ахиллова. Снижение кожной чувствительности (полинейропатия). Амблиопия. Судорожные припадки. Приступы «белой горячки» . Поведенческие реакции. ПЕЧЕНЬ: * Поля «сосудистых звездочек» . Гинекомастия. Увеличение и уплотнение печени. Рецидивирующий отечно асцитический синдром. PANCREAS: * Характерный абдоминальный синдром. Мальабсорбция. Сахарный диабет или нарушение толерантности к углеводам ПОЧКИ: * Гематурия. Канальцевые нарушения.

Вирусный цирроз печени Эпиданамнез Симптомы Факторы риска заражения n ОВГ в анамнезе n Печеночные n Внепеченочные n >АЛТ n > глобулины n >СОЭ n Маркеры HBV, HDV, HCV n Биопсия печени n Лабораторные данные Узелковый периатрериит n Ревматоидный артрит n ХГН n Смешанная криоглобулинемия n Болезнь Рейно n Красный плоский лишай n Поздняя кожная порфирия n Синдром Гийена Барре n Сочетающиеся заболевания

Естественное течение хронического гепатита В разрешение HBV Компенсированный ремиссия цирроз Хронический гепатит 5 10% Цирроз 25 35% 30 50 лет Рак печени Смерть 100% Смерть 70 75%
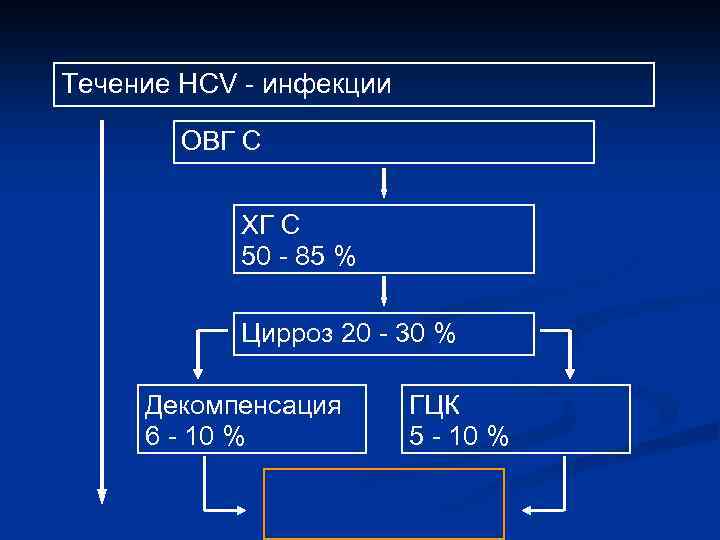
Течение HCV инфекции ОВГ C 10 30 лет ХГ С 50 85 % Цирроз 20 30 % Декомпенсация 6 10 % Смерть 5 10 % ГЦК 5 10 %

Клинические признаки в зависимости от этиологии цирроза печени Алкогольный Контрактура Дюпюитрена n Гигантский паротит n Гинекомастия n Атрофия яичек n “Поля” сосудистых звездочек n Пальмарная эритема n Хронический панкреатит n Портальная гипертензия (ВРПР) n Гепато ренальный синдром n Макроцитоз эритроцитов n > ГТ, >Ig. A Вирусный n Единичные сосудистые звездочки n Внепеченочные проявления (артралгии, пурпура…) n Спленомегалия n Гиперспленизм n Маркеры HBV, HCV n

Цирроз печени в исходе аутоиммунного гепатита Общие признаки Симптомы Молодой возраст больных n Преимущественно женщины n Эндокринные нарушения n Системность поражения n Лабораторные данные Гипер- -глобулинемия n LE-феномен n ANA (гомогенного типа) - 30% n SMA - 40% n LKM-1 n HCV-Ab и HCV RNA (АИГ II типа) Исключение других причин ЦП n n Биопсия печени Сочетающиеся нарушения Тиреоидит Хашимото n Синдром Шегрена n Язвенный колит n Синовит Лечение n n Кортикостероиды и цитостатики

Первичный билиарный цирроз Общие признаки Симптомы Лабораторные данные Диагностические методы Сочетающиеся заболевания Женщины – 90% Возраст 40 60 лет n Кожный зуд (часто без желтухи) n Гиперпигментация кожи n Диарея, стеаторея n Ксантелазмы, ксантомы n Оссалгии n Гепатомегалия n >ЩФ, > ГТ n >АЛТ, АСТ 1, 5 3 N n Гипербилирубинемия n Гиперхолестеринемия n >Ig. M n >АМА n Эозинофилия n Биопсия печени n Синдром Шегрена 75% n Синдром Рейно n Склеродермия 4% n Тиреоидит Хашимото 20% n Ревматоидный артрит n Дерматомиозит, СКВ n Целиакия, НЯК n ХГН, ПКА n Фиброзирующий альвеолит n Рак молочной железы в 4, 4 раз чаще n Панкреатическая недостаточность n ЖКБ 39% n Саркоидоз n n

ЖЕЛТУХА ПРИ ХОЛЕСТАЗЕ
РАСЧЕСЫ КОЖИ ПРИ ХОЛЕСТАЗЕ (I)
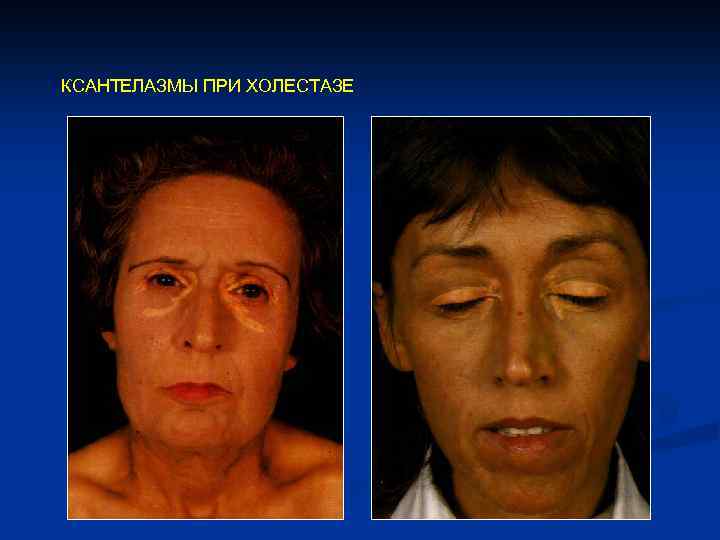
КСАНТЕЛАЗМЫ ПРИ ХОЛЕСТАЗЕ
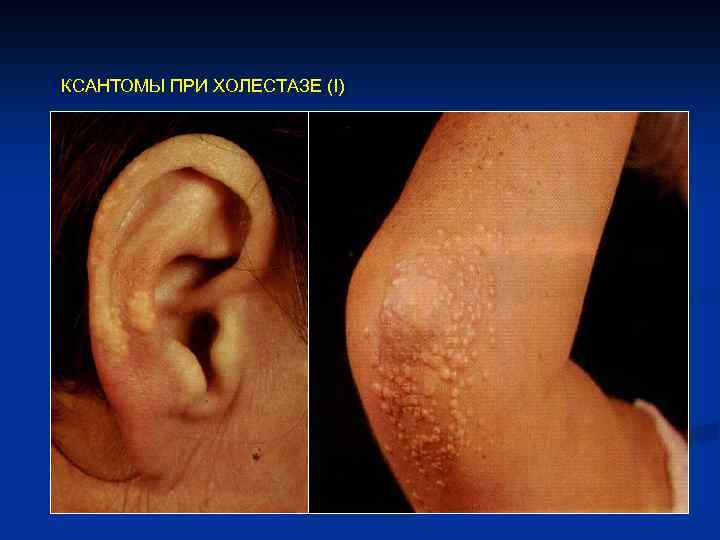
КСАНТОМЫ ПРИ ХОЛЕСТАЗЕ (I)

Первичный склерозирующий холангит Общие признаки М/Ж – 2/1 n Возраст 25 45 лет n Желтуха n Кожный зуд n Потеря веса, слабость n Боли в правом подреберье n Лихорадка (восходящий холангит) n 25% асимптомное течение n Симптомы Лабораторные данные Диагностические методы >ЩФ, > ГТ, >АЛТ, АСТ n Эозинофилия редко n ЭРХПГ, МРХГ n Биопсия печени n ЯК n Болезнь Крона n Холангиокарцинома n Ретроперитонеальный фиброз n Иммунодефицит n Сочетающиеся заболевания
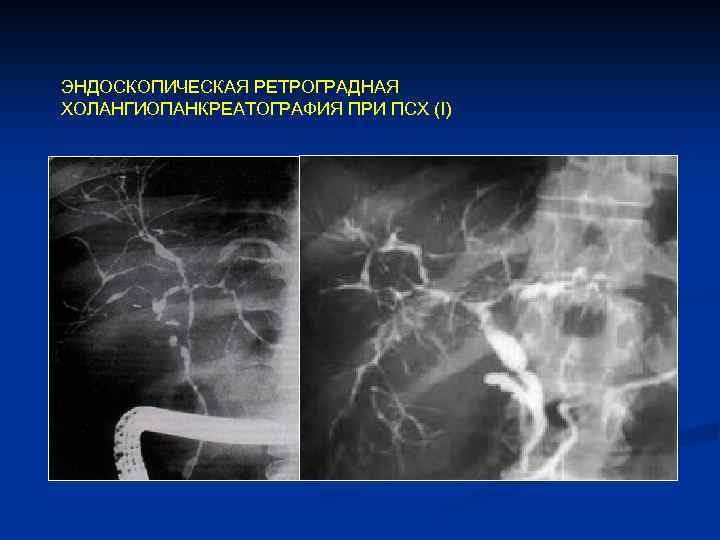
ЭНДОСКОПИЧЕСКАЯ РЕТРОГРАДНАЯ ХОЛАНГИОПАНКРЕАТОГРАФИЯ ПРИ ПСХ (I)

Болезнь Вильсона-Коновалова n. Наследственый Общие признаки анамнез (аутосомно рецессивный) n. Возраст 5 50 лет (в среднем – до 35 лет) n. Поражение Симптомы печени ( стеатоз, ОГ, ХАГ, ЦП) n Поражение ЦНС (тремор, дистония, дизартрия, дисфагия, дискоординация, шизофреноподобный синдром, МДС) n Кольцо Кайзера Флейшера n Аменорея n Гематурия n Тубулопатия (повышение почечной экскреции мочевой кислоты, фосфора, кальция, глюкозы) Диагностика Кольцо Кайзера Флейшера n Низкий церулоплазмин сыворотки n Повышение экскреции меди с мочой Лечение n n D пеницилламин
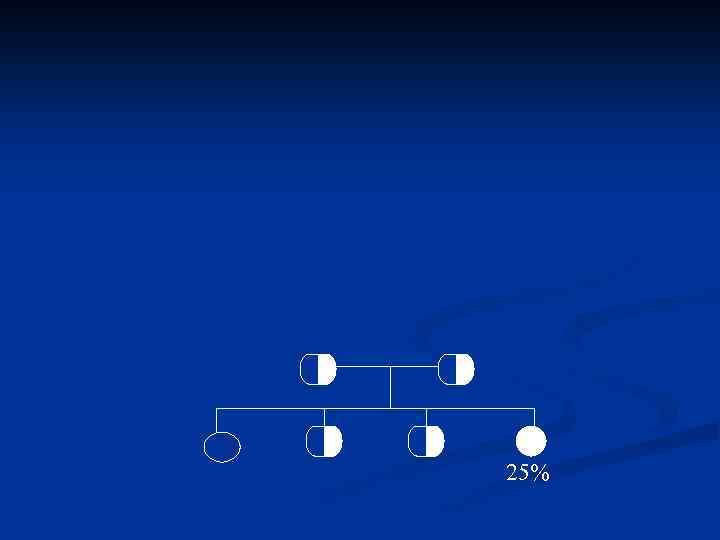
25%
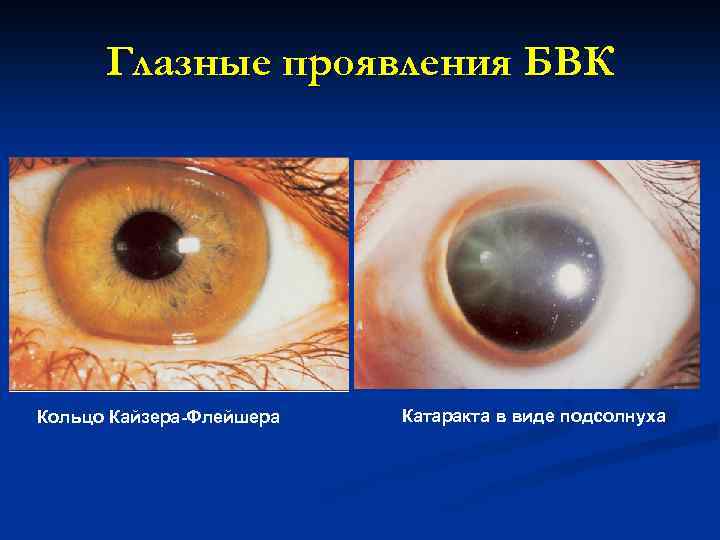
Глазные проявления БВК Кольцо Кайзера-Флейшера Катаракта в виде подсолнуха

Цирроз печени вследствие наследственного гемохроматоза n. Наследственный Общие признаки Симптомы Лабораторные данные Биопсия печени Сочетание с другими состояниями Лечение анамнез (аутосомно рецессивный) n. М/Ж – 10/1 n. Возраст 40 60 лет n “Бронзовая” кожа n Сахарный диабет n Кардиопатия (кардиомегалия, сердечная недостаточность, аритмии, нарушение проводимости) n Атрофия яичек n Боли в животе n Увеличение % насыщения трансферрина Fe n Увеличение концентрации ферритина n Сидероз печени n ЦП n Хондрокальциноз n ГЦК !!! n Кровопускание – 500 мл 1 раз в неделю n Десферал

Лечение циррозов печени Этиотропное: противовирусная терапия абстиненция отмена лекарства Патогенетическое: удаление избытка железа и меди иммунодепрессивная терапия лечение холестаза Симптоматическое: лечение печеночной энцефалопатии лечение синдрома портальной гипертензии
Гастроэнтерология_психологи24.11.102.ppt