7d82b44cf6f0270d05be6c38c596d597.ppt
- Количество слайдов: 63

ГАПОУ РБ «Уфимский медицинский колледж»

ПМ 01. Проведение профилактических мероприятий, МДК 01. 03. Сестринское дело в системе первичной медико-санитарной помощи. Мультимедийная презентация на тему: Активная иммунизация у детей. Составил: преподаватель педиатрии Валишина Г. Р. УФА, 2016 г.

Оглавление 1. Основные понятия. 2. Эпидемиология инфекционных заболеваний, управляемых средствами специфичной профилактики, в Республике Башкортостан. 3. Исторические этапы развития вакцинопрофилактики. 4. Виды вакцин. 5. Иммунитет после вакцинации. 6. НАЦИОНАЛЬНЫЙ КАЛЕНДАРЬ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК. 7. Противопоказания к вакцинации. 8. Осложнения на вакцинацию. 9. Профилактика туберкулеза. 10. Профилактика гепатита В. 11. Профилактика дифтерии, коклюша, столбняка. 12. Профилактика полиомиелита. 13. Профилактика кори, краснухи, эпидемического паротита. 14. Вакцинация против пневмококковой инфекции. 15. Профилактика гемофильной инфекции. 16. Требования к условиям проведения вакцинации. 17. Уничтожение вакцин. 18. Условия транспортирования и хранения медицинских иммунобиологических препаратов. 19. Список используемой литературы:

Иммунопрофилактика инфекционных болезней – система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путем проведения профилактических прививок. Вакцинация является важной составляющей частью в борьбе с многими инфекциями. Инфекции, против которых существуют вакцины называют управляемыми, так как уровень заболевания ими зависит от числа привитых среди всего населения. Вакцинация создает индивидуальную невосприимчивость к определенной инфекции.

В начале 90 -х годов прошлого столетия на территории России возникла эпидемия дифтерии, которая до этого времени встречалась крайне редко. В результате компании против прививок, развернутой специалистами, далекими от медицины, дифтерией заболели более 100 тыс. человек, более 5 тыс. , из них умерли. В Чеченской республике в 1995 г. при недостаточном охвате детей прививками против полиомиелита заболело 144 ребенка, преимущественно до 3 лет в основном сельских жителей. Во время вспышки, которая продолжалась с мая по октябрь, 6 детей умерли. Только массовая вакцинация против дифтерии и полиомиелита позволила остановить эти вспышки. Таким образом, активная иммунизация, радикально воздействующая на эпидемический процесс, являются первейшим и решающим способом борьбы со многими инфекциями.

Эпидемиология инфекционных заболеваний, управляемых средствами специфичной профилактики, в Республике Башкортостан. Государственный доклад “ О состоянии санитарноэпидемиологического благополучия населения в РБ в 2014 году”.

v. Эпидемиологическая обстановка инфекциями, управляемыми средствами специфической профилактики в республике в 2012 -2015 годах стабильна и не имеет тенденции к резкому росту. v. Доля инфекций, управляемых средствами специфической профилактики, в структуре общей инфекционной заболеваемости низка и составляет 0, 2%.

Проведение дополнительной иммунизации населения в рамках реализации приоритетного национального проекта «Здоровье» в течение девяти лет (2006 -2015 годы) дало реальные результаты в снижении инфекционной заболеваемости в республике. Достигнуты целевые показатели по снижению заболеваемости: v вирусным гепатитом В – показатели заболеваемости снизились в 4, 4 раза (с 5, 7 на 100 тыс. населения в 2005 г. до 1, 3 в 2015 г. ); vкраснухой – показатели заболеваемости снизились в 250 раз (2005 г. – 250, 0; 2015 г. – 0). v иммунизация против полиомиелита инактивированной полиомиелитной вакциной детей до года позволила исключить возникновение случаев вакциноассоциированного паралитического полиомиелита, которые ранее ежегодно регистрировались в республике. v в республике последний случай заболевания дифтерией зарегистрирован в 2002 году. Эпидемиологическая ситуация в 2012 -2015 годах оставалась благополучной. Случаев заболевания и носительства токсигенных штаммов коринебактерий дифтерии не зарегистрировано.

v За 2012 -2015 годы заболеваемость коклюшем характеризовалась тенденцией к росту, объясняемой улучшением качества лабораторной диагностики – внедрением метода ПЦР. В 2014 году заболеваемость возросла в 2, 1 раза, составив 88 случаев (2012 г. – 33; 2013 г. – 42). Летальные исходы не регистрировались. Максимальные показатели заболеваемости, выявлены среди детей до 1 года – 35 случаев (59, 5 на 100 тыс. населения). v В 2014 году в республике зарегистрировано 2 случая кори (2013 г. – 12; 2012 г. – 1). Случаи классифицируются как «местные завозные» : у непривитого ребенка до 1 года из Чеченской республики и ревакцинированного взрослого из Астраханской области. До апреля 2015 года зарегистрировано 2 случая лабораторно подтвержденной кори. В результате роста заболеваемости корью проведена подчищающая иммунизация против кори с 20 апреля по 20 мая 2015 года на территории РБ. v С 2001 года в Республике Башкортостан отмечается тенденция к снижению заболеваемости туберкулезом. В 2014 году уровень заболеваемости активным туберкулезом ниже на 2, 8% показателя 2013 г. (2014 г. – 43, 5; 2013 г. – 44, 8; 2012 г. – 46, 0). Заболеваемость детей до 17 лет снизилась на 3, 3% с 5, 8 на 100 тыс. детского населения (50 случаев) в 2013 году до 5, 6 на 100 тыс. детского населения в 2014 году (49 случаев).
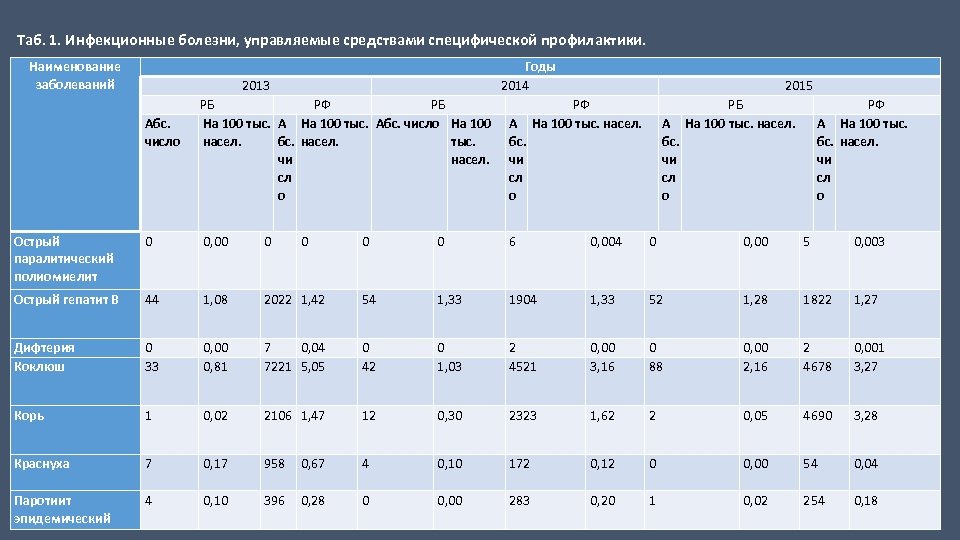
Таб. 1. Инфекционные болезни, управляемые средствами специфической профилактики. Наименование Годы заболеваний 2013 Абс. число 2014 РБ РФ РБ На 100 тыс. Абс. число На 100 насел. бс. насел. тыс. чи насел. сл о А бс. чи сл о Острый паралитический полиомиелит 0 0, 00 0 Острый гепатит В 44 1, 08 Дифтерия Коклюш 0 33 Корь 0 2015 РФ На 100 тыс. насел. А бс. чи сл о РБ На 100 тыс. насел. РФ А На 100 тыс. бс. насел. чи сл о 0 0 6 0, 004 0 0, 00 5 0, 003 2022 1, 42 54 1, 33 1904 1, 33 52 1, 28 1822 1, 27 0, 00 0, 81 7 0, 04 7221 5, 05 0 42 0 1, 03 2 4521 0, 00 3, 16 0 88 0, 00 2, 16 2 4678 0, 001 3, 27 1 0, 02 2106 1, 47 12 0, 30 2323 1, 62 2 0, 05 4690 3, 28 Краснуха 7 0, 17 958 0, 67 4 0, 10 172 0, 12 0 0, 00 54 0, 04 Паротиит эпидемический 4 0, 10 396 0, 28 0 0, 00 283 0, 20 1 0, 02 254 0, 18

Исторические этапы развития вакцинопрофилактики. • Англичанин Эдуард Дженнер начал профилактику натуральной оспы путем прививки человеку не опасной для жизни коровьей оспы. 14 мая 1796 года он публично провел прививку коровьей оспы 8 -летнему Джеймсу Фиппсу. Для доказательства своей идеи ему предстояло сделать рискованнейший им шаг – заразить ребенка человеческой натуральной оспой. Мальчик остался жив, и это была победа! Впервые было экспериментально доказано, что человек, иммунизированный коровьей оспой, не заболел при заражении натуральной. • Луи Пастер назвал метод, разработанный Дженнером, вакцинацией. От лат. «Vacca» - «корова» произошло и название «вакцина» . • Пастер писал: «Я придал слову «вакцинация» более широкий смысл в надежде, что наука сохранит это название в знак уважения и заслугам, и огромным благодеяниям, которые оказал человечеству один из самых великих людей Англии – Дженнер» . • В 1857 году Пастер доказал, что инфекционные заболевания вызываются микроорганизмами. В 1880 году Пастер получил вакцину против бешенства, а в 1881 году – против сибирской язвы.
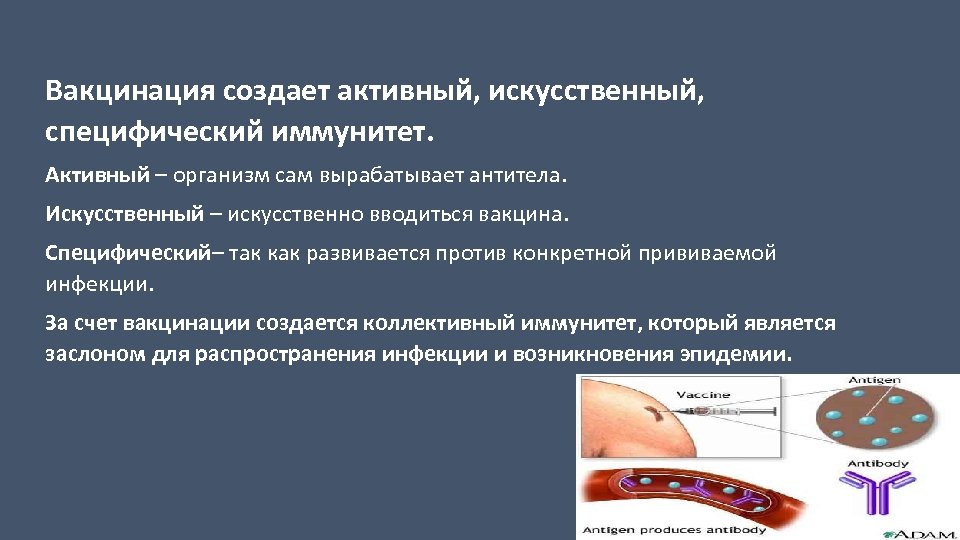
Вакцинация создает активный, искусственный, специфический иммунитет. Активный – организм сам вырабатывает антитела. Искусственный – искусственно вводиться вакцина. Специфический– так как развивается против конкретной прививаемой инфекции. За счет вакцинации создается коллективный иммунитет, который является заслоном для распространения инфекции и возникновения эпидемии.

Критерии эффективности вакцинации. 1. Уровень иммунологической активности вакцин (способность вызвать иммунный ответ у человека), определяется по числу лиц, выработавших защитные титры антител от числа всех привитых в процентах, а также по концентрации антител в крови. Должен составлять 93 -100%. 2. Охват населения прививками – обеспечивает эпидемиологическую эффективность, должен составлять не менее 95%. 3. Эпидемиологическая эффективность вакцинации оценивается по отношению показателя заболеваемости инфекцией в группе привитых против нее к показателю заболеваемости среди привитых лиц.

Для проведения активный иммунизации используют следующие типы вакцин: v Живые (коревая, ОПВ, паротитная, краснушная, гриппозная, БЦЖ и др. v Инактивированные (ИПВ) v Анатоксины (АДС-М) v Рекомбинантные (ВГВ) v Комбинированные (Приорикс, Пентаксим и др. )

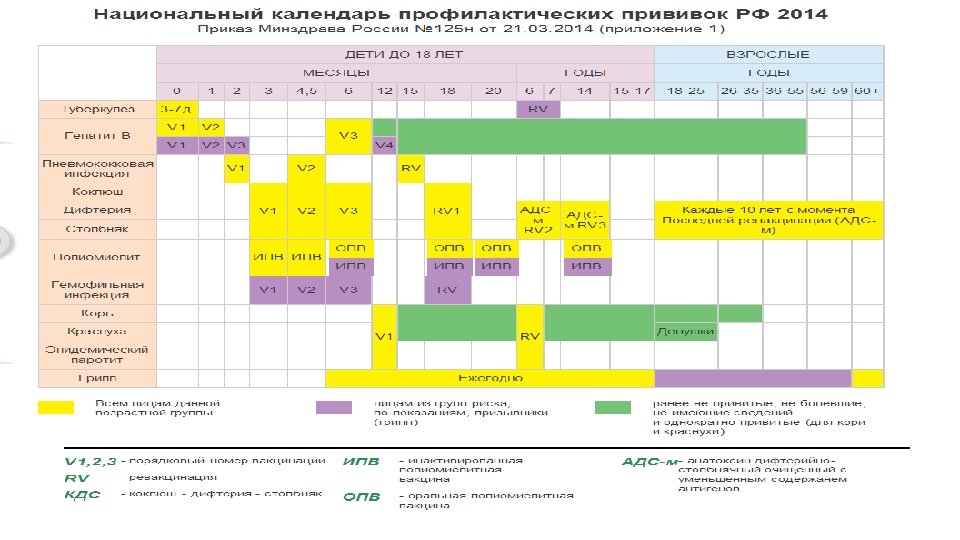
НАЦИОНАЛЬНЫЙ КАЛЕНДАРЬ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК нормативный правовой акт, устанавливающий сроки и порядок проведения гражданам профилактических прививок (Приказ Минздрава России № 125 Н от 21. 03. 2014 «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям»

Приказ Минздрава России № 125 Н от 21. 03. 2014 «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям» v С 2014 года введена обязательная вакцинация детей, начиная с 2 мес. жизни, против пневмококковой инфекции. v Национальный календарь профилактических прививок с 2014 года включает 12 инфекций. v Прививки против гемофильной палочки пока остаются только для группы риска. v Ревакцинируют против туберкулеза вакциной БЦЖ с 2014 года однократно в 6 -7 лет.
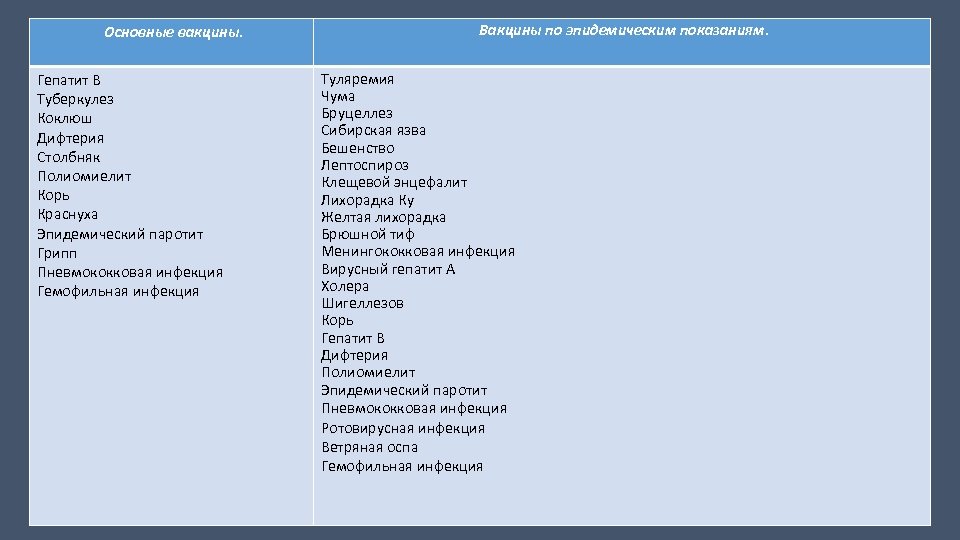
Основные вакцины. Гепатит В Туберкулез Коклюш Дифтерия Столбняк Полиомиелит Корь Краснуха Эпидемический паротит Грипп Пневмококковая инфекция Гемофильная инфекция Вакцины по эпидемическим показаниям. Туляремия Чума Бруцеллез Сибирская язва Бешенство Лептоспироз Клещевой энцефалит Лихорадка Ку Желтая лихорадка Брюшной тиф Менингококковая инфекция Вирусный гепатит А Холера Шигеллезов Корь Гепатит В Дифтерия Полиомиелит Эпидемический паротит Пневмококковая инфекция Ротовирусная инфекция Ветряная оспа Гемофильная инфекция

Постоянные противопоказания к проведению прививок. Вакцина Все вакцины Противопоказания Сильная реакция или осложнение на предыдущее введение вакцины Все живые вакцины Иммунодефицитное состояние (первичное) Иммуносупрессия; злокачественные новообразования Беременность БЦЖ Живые вакцины: коревая (ЖКВ), паротитная (ЖПВ), краснушная, а также ди- и тривакцины Вес ребёнка при рождении менее 2000 г Келоидный рубец Прогрессирующие заболевания НС Афебрильные судороги в анамнезе Тяжёлые формы аллергической реакции на анимогликозиды(гентомицин, канамицин и др. ). Для вакцин, приготовленных на куриных эмбрионах: анафилактическая реакция на белок куриного яйца. Вакцина против гепатита В (ВГВ) Аллергическая реакция на пекарские дрожжи Грипп Аллергическая реакция на белок куриного яйца, аминогликозиды; сильная реакция на предыдущее введение любой гриппозной вакцины. АКДС

Временные противопоказания к вакцинации: v. Острые инфекционные и неинфекционные заболевания (ОРВИ, ОКИ, …) v. Хронические заболевания в периоде обострения. v. Плановые прививки проводят через 2 -4 недели после выздоровления, а также в период реконвалесценции или ремиссии. v. При нетяжелых ОРВИ, ОКИ прививки проводят сразу после выздоровления.

Поствакцинальные осложнения (ПВО)-это тяжелые и/или стойкие нарушения здоровья в следствии профилактических прививок. Причины: v. Несоблюдение противопоказаний; v. Нарушение правил и техники проведения прививок; v. Плохое качество вакцины; v. Нарушение условий транспортировки и хранения вакцины; v. Индивидуальные реакции, обусловленные вакциной.

Поствакцинальные осложнения v. Сведения о поствакцинальных осложнениях подлежат регистрации, государственному статистическому учету, расследованию. v. О диагнозе (подозрении) ПВО врач (фельдшер) обязан немедленно сообщить главному врачу ЛПУ. v. Проведение мониторинга безопасности вакцин возложена на Федеральную службу по надзору в сфере здравоохранения (Росздравнадзор) и ее территориальные органы. v. Поствакцинальные осложнения, вызванные профилактическими прививками, включенными в национальный календарь профилактических прививок и календарь профилактических прививок по эпидемическим показаниям, дают право гражданам на получение государственных единовременных пособий (постановление Правительства Российской Федерации от 2 августа 1999 г. N 885).

Поствакцинальные осложнения подлежащие государственному статистическому учету, расследованию. Диагноз Сроки после введения вакцин АКДС, АДС и др. инакт. вакцины. Коревая, паротитная и др. живые вакцины. Абсцесс в месте введения До 7 суток Анафилактический шок, коллапс Первые 12 часов Отек Квинке, синдром Лаелла и др. До 3 сут. Синдром сывороточной болезни До 15 сут. Энцефалит, невриты и др. До 10 сут. 5 -30 сут. Серозный менингит 10 -30 сут. Афебрильные судороги До 7 сут. До 15 сут.
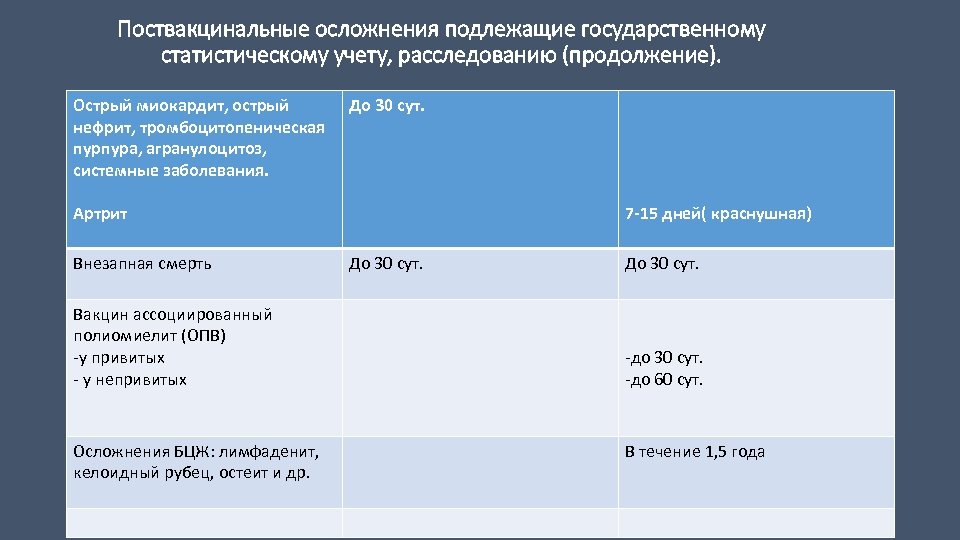
Поствакцинальные осложнения подлежащие государственному статистическому учету, расследованию (продолжение). Острый миокардит, острый нефрит, тромбоцитопеническая пурпура, агранулоцитоз, системные заболевания. До 30 сут. Артрит Внезапная смерть Вакцин ассоциированный полиомиелит (ОПВ) -у привитых - у непривитых Осложнения БЦЖ: лимфаденит, келоидный рубец, остеит и др. 7 -15 дней( краснушная) До 30 сут. -до 30 сут. -до 60 сут. В течение 1, 5 года
Сильная реакция на вакцинацию. v. Температура 40 и выше. v. Местная реакция (отек, гиперемия) 8 см и более.

Профилактика туберкулеза. Вакцинация БЦЖ обеспечивает защиту от тяжелых генерализованных форм первичного туберкулеза, она эффективна при введении до наступления инфицирования. Однако вакцина БЦЖ не предохраняет от заражения и заболевания в случае массивного контакта с бациловыделителем, а также не предотвращает развитие вторичных форм туберкулеза. В последние годы идет разработка более совершенной вакцины. Сроки вакцинации: v Вакцинация – с 3 -го по 7 -й день жизни. Вакцинация проводится вакциной для профилактики туберкулеза для щадящей первичной вакцинации (БЦЖ-М); в субъектах Российской Федерации с показателями заболеваемости, превышающими 80 на 100 тыс. населения, а также при наличии в окружении новорожденного больных туберкулезом - вакциной для профилактики туберкулеза (БЦЖ). v Дети, не вакцинированные в период новорожденности, должны получить БЦЖ в течение 1 -6 мес. жизни. Дети старше 2 мес, не привитые при выписке, прививаются в поликлинике при отрицательном результате р. Манту. v Ревакцинации подлежат здоровые дети, имеющие отрицательную р. Манту с 2 ТЕ ППД-Л - в 7 лет.

Профилактика туберкулеза. Противопоказания к вакцинации: v. Вес ребёнка при рождении менее 2000 г. v. Первичный иммунодефицит. v. Дети рожденные от ВИЧ-инфицированных женщин. Противопоказания к ревакцинации: v. Первичный иммунодефицит. v. Злокачественные заболевания крови и крови. v. Назначение иммунодепрессантов. v. Активный или перенесенный туберкулез, инфицирование микобактериями. v. Положительная или сомнительная реакция Манту или Диаскинтест. v. Осложнение на вакцинацию БЦЖ

Профилактика туберкулеза. Метод введения: • БЦЖ и БЦЖ-М вводят строго внутрикожно в объеме 0, 1 мл (в дозе 0, 05 мг / 0, 025 мг соответственно) на границе верхней и средней трети наружной поверхности левого плеча после обработки кожи 70% спиртом. Введение препарата под кожу недопустимо (опасность развития «холодного» абсцесса). • Сухую вакцину разводят непосредственно перед употреблением стерильным 0, 9% раствором натрия хлорида, приложенным к вакцине. • Разведенную вакцину необходимо предохранять от действия солнечного и дневного света (цилиндр из черной бумаги) и употреблять сразу после разведения. • В день вакцинации БЦЖ никакие другие манипуляции ребенку не проводятся. • Для вакцинации и ревакцинации используют однограммовые или туберкулиновые одноразовые шприцы и тонкие иглы (№ 0415) с коротким срезом. • Стерильным шприцем набирают 0, 2 мл (2 дозы) разведенной вакцины, затем выпускают через иглу в стерильную вату 0, 1 мл вакцины, чтобы вытеснить воздух и подвести поршень шприца под нужную градуировку - 0, 1 мл. Перед каждым набором 2 доз вакцина должна обязательно тщательно перемешиваться с помощью шприца несколько раз. Одним шприцом вакцина может быть введена только одному ребенку. • При правильной технике введения должна образоваться папула белого цвета, исчезающая через 15 -20 мин. • Запрещается наложение повязки и обработка места введения вакцины йодом и другими дезинфицирующими растворами. • Интервал между постановкой р. Манту и ревакцинацией должен быть не менее 3 дней и не более 2 недель. • Прививки должен проводить специально обученный медицинский персонал. Проведение прививок на дому запрещается.
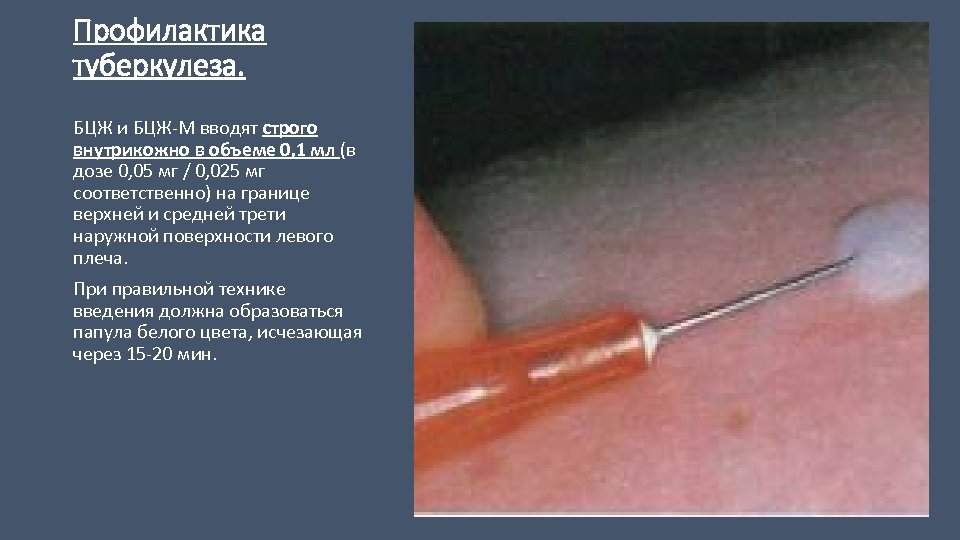
Профилактика туберкулеза. БЦЖ и БЦЖ-М вводят строго внутрикожно в объеме 0, 1 мл (в дозе 0, 05 мг / 0, 025 мг соответственно) на границе верхней и средней трети наружной поверхности левого плеча. При правильной технике введения должна образоваться папула белого цвета, исчезающая через 15 -20 мин.
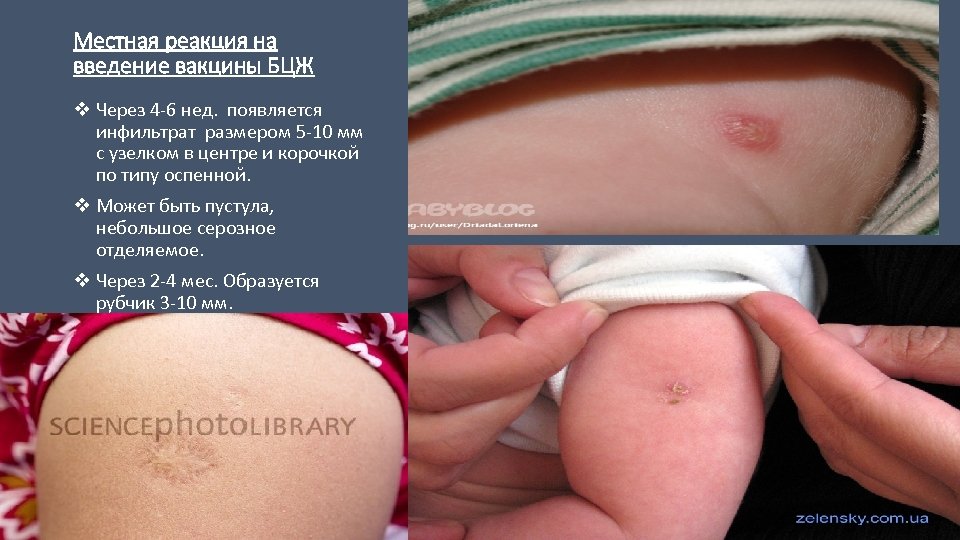
Местная реакция на введение вакцины БЦЖ v Через 4 -6 нед. появляется инфильтрат размером 5 -10 мм с узелком в центре и корочкой по типу оспенной. v Может быть пустула, небольшое серозное отделяемое. v Через 2 -4 мес. Образуется рубчик 3 -10 мм.
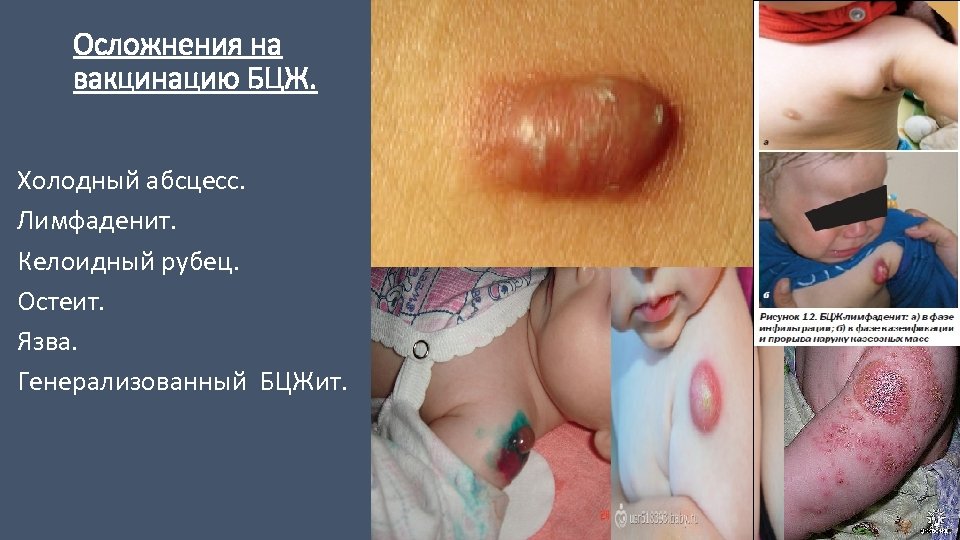
Осложнения на вакцинацию БЦЖ. Холодный абсцесс. Лимфаденит. Келоидный рубец. Остеит. Язва. Генерализованный БЦЖит.
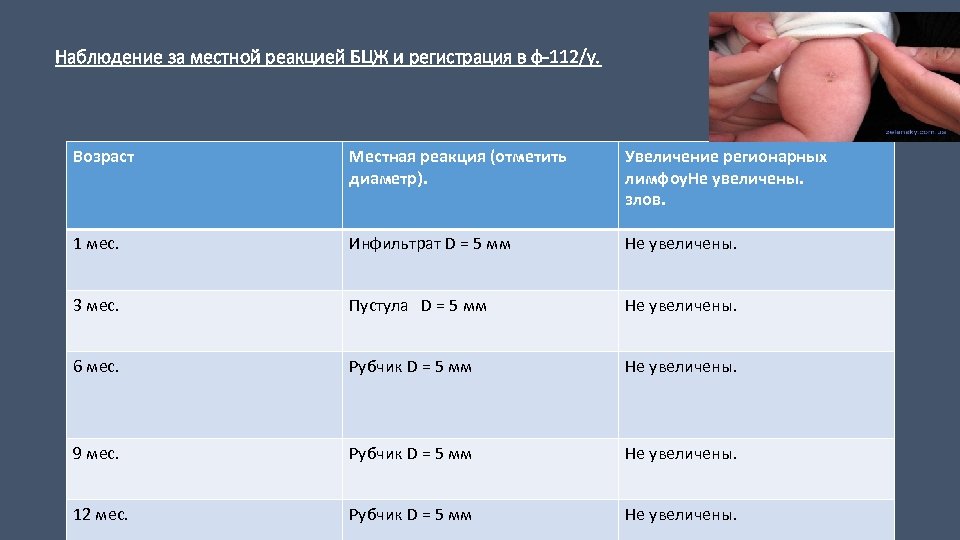
Наблюдение за местной реакцией БЦЖ и регистрация в ф-112/у. Возраст Местная реакция (отметить диаметр). Увеличение регионарных лимфоу. Не увеличены. злов. 1 мес. Инфильтрат D = 5 мм Не увеличены. 3 мес. Пустула D = 5 мм Не увеличены. 6 мес. Рубчик D = 5 мм Не увеличены. 9 мес. Рубчик D = 5 мм Не увеличены. 12 мес. Рубчик D = 5 мм Не увеличены.

Профилактика гепатита В • Гепатит В - антропонозная инфекция, преимущественно с парентеральным механизмом заражения, которая может протекать в форме вирусного носительства, острой и хронической форм и характеризуется поражением печени с возможным развитием острой печеночной недостаточности, хронического гепатита, цирроза печени и первичного рака печени (гепатоцеллюлярной карциномы). Сроки вакцинации: v Первая, вторая и третья вакцинации против гепатита проводятся по схеме 0 -1 -6 (1 доза - в момент начала вакцинации, 2 доза - через месяц после 1 прививки, 3 доза - через 6 месяцев от начала вакцинации), за исключением детей, относящихся к группам риска, вакцинация против вирусного гепатита В которых проводится по схеме 0 -1 -2 -12 (1 доза - в момент начала вакцинации, 2 доза - через месяц после 1 прививки, 3 доза - через 2 месяца от начала вакцинации, 4 доза - через 12 месяцев от начала вакцинации). v К группам риска относятся дети : родившимся от матерей носителей HBs. Ag, больных вирусным гепатитом В или перенесших вирусный гепатит В в третьем триместре беременности, не имеющих результатов обследования на маркеры гепатита В, потребляющих наркотические средства или психотропные вещества, из семей, в которых есть носитель HBs. Ag или больной острым вирусным гепатитом В и хроническими вирусными гепатитами.
Профилактика гепатита В Противопоказания к вакцинации гепатита В: • Повышенная чувствительность к пекарским дрожжам. Метод введения: Детям до 3 -х лет вакцину вводят внутримышечно 0, 5 мл в передне-боковую поверхность бедра. Детям старше 3 -х лет вакцину вводят внутримышечно 0, 5 мл в дельтовидную мышцу.
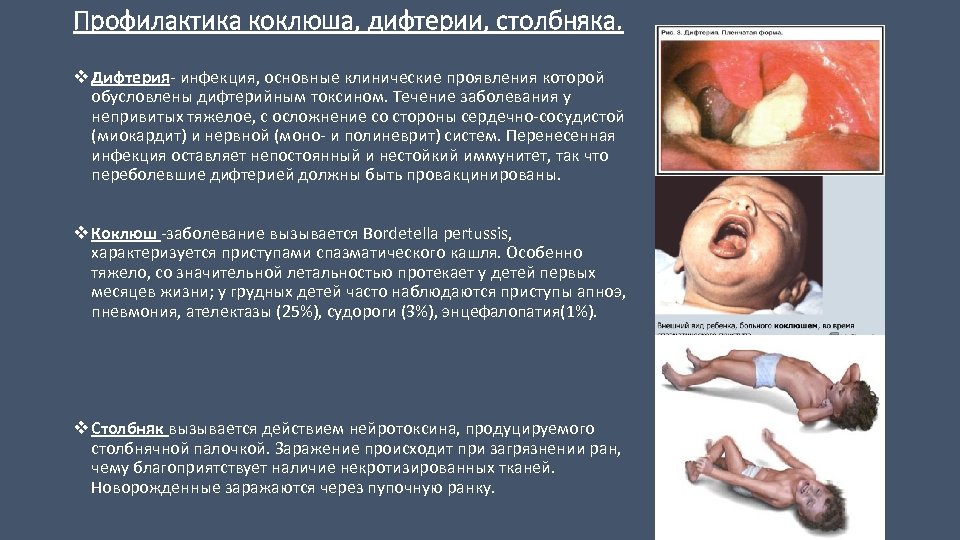
Профилактика коклюша, дифтерии, столбняка. v Дифтерия- инфекция, основные клинические проявления которой Дифтерия обусловлены дифтерийным токсином. Течение заболевания у непривитых тяжелое, с осложнение со стороны сердечно-сосудистой (миокардит) и нервной (моно- и полиневрит) систем. Перенесенная инфекция оставляет непостоянный и нестойкий иммунитет, так что переболевшие дифтерией должны быть провакцинированы. v Коклюш -заболевание вызывается Bordetella pertussis, Коклюш характеризуется приступами спазматического кашля. Особенно тяжело, со значительной летальностью протекает у детей первых месяцев жизни; у грудных детей часто наблюдаются приступы апноэ, пневмония, ателектазы (25%), судороги (3%), энцефалопатия(1%). v Столбняк вызывается действием нейротоксина, продуцируемого Столбняк столбнячной палочкой. Заражение происходит при загрязнении ран, чему благоприятствует наличие некротизированных тканей. Новорожденные заражаются через пупочную ранку.
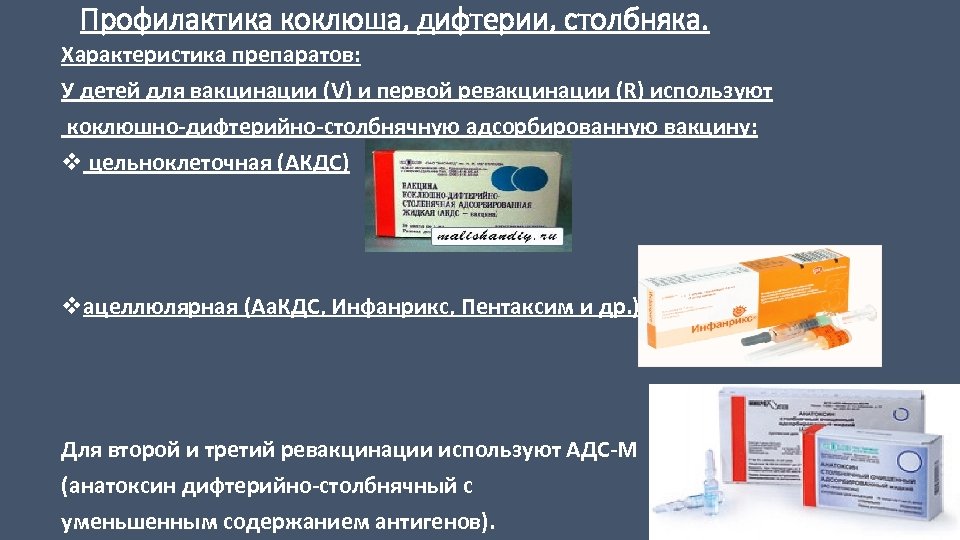
Профилактика коклюша, дифтерии, столбняка. Характеристика препаратов: У детей для вакцинации (V) и первой ревакцинации (R) используют У коклюшно-дифтерийно-столбнячную адсорбированную вакцину: v цельноклеточная (АКДС) vацеллюлярная (Аа. КДС, Инфанрикс, Пентаксим и др. ) Для второй и третий ревакцинации используют АДС-М (анатоксин дифтерийно-столбнячный с уменьшенным содержанием антигенов).
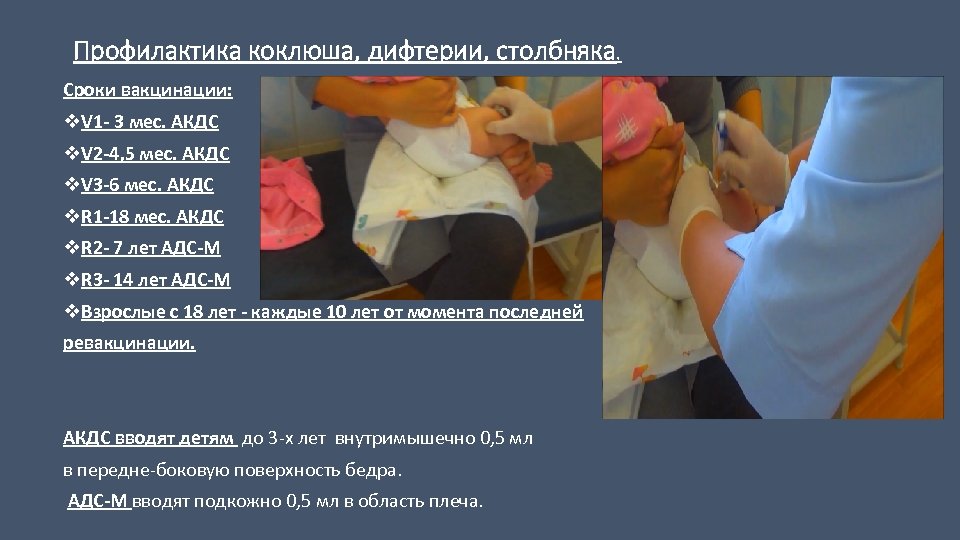
Профилактика коклюша, дифтерии, столбняка. Сроки вакцинации: v. V 1 - 3 мес. АКДС v. V 2 -4, 5 мес. АКДС v. V 3 -6 мес. АКДС v. R 1 -18 мес. АКДС v. R 2 - 7 лет АДС-М v. R 3 - 14 лет АДС-М v. Взрослые с 18 лет - каждые 10 лет от момента последней ревакцинации. АКДС вводят детям до 3 -х лет внутримышечно 0, 5 мл АКДС вводят детям в передне-боковую поверхность бедра. АДС-М вводят подкожно 0, 5 мл в область плеча.
Профилактика полиомиелита. Полиомиелит - это вирусное заболевание, вызванное поражением серого вещества (нервных клеток) спинного мозга, некоторые его формы приводят к параличам. Особенно чувствительны к заражению вирусом дети до семи лет, поэтому полиомиелит называют детским спинномозговым параличом. Первая и вторая вакцинации проводятся вакциной для профилактики полиомиелита (инактивированной -ИПВ). Третья вакцинация и последующие ревакцинации против полиомиелита проводятся детям живой вакциной для профилактики полиомиелита (ОПВ); Детям, рожденным от матерей с ВИЧ-инфекцией, детям, находящимся в домах ребенка - вакциной для профилактики полиомиелита (инактивированной).

Профилактика полиомиелита. Сроки вакцинации: v. V 1 - 3 мес. ИПВ v. V 2 -4, 5 мес. ИПВ v. V 3 -6 мес. ОПВ v. R 1 -18 мес. ОПВ v. R 2 - 20 мес. ОПВ v. R 3 - 14 лет ОПВ Инактивированная вакцина вводится детям внутримышечно 0, 5 мл в Инактивированная вакцина вводится детям передне-боковую поверхность бедра. Оральная полиомиелитная вакцина (живая) вводится в дозе 4 капли per os, за 1 час до вакцинации и час после нельзя есть и пить.

Профилактика полиомиелита. Противопоказания к ОПВ: v. Первичный иммунодефицит. v. Дети рожденные от ВИЧ-инфицированных женщин, ВИЧинфицированные дети. v. Сильная реакция или осложнения на предыдущую дозу (ВАП). Противопоказания к ИПВ: Анафилактическая реакция на неомицин, стрептомицин.

Профилактика кори, краснухи, эпидемического паротита. v. Корь (лат. Morbilli) - острое инфекционное вирусное заболевание. Осложнения кори – пневмония, ларингиты и ларинготрахеобронхиты, менингиты, коревой энцефалит. v. Эпидемический паротит (лат. parotitis epidemica: свинка, заушница) — острое инфекционное заболевание, с негнойным поражением железистых органов (слюнные железы, поджелудочная железа, семенники) и ЦНС. Паротит опасен тем, что после него возможны тяжелые осложнения: орхит у мальчиков, который может привести к бесплодию, сахарный диабет, глухота, энцефалит. v. Краснуха - это острое инфекционное вирусное заболевание. Вирус Краснуха краснухи обладает тератогенным действием, особенно опасно заболевание в первом триместре беременности: в этом случае могут родится дети с СКВ (синдром врожденной краснухи)врожденный порок сердца, катаракта, глухота, микроцефалия, умственная отсталость.

Профилактика кори, краснухи, эпидемического паротита. Сроки вакцинации: v Вакцинация-12 месяцев. v. Ревакцинация-6 лет. Характеристика вакцин: Используют лиофилизированные живые аттенуированные вакцины. Вакцины выпускают в комплекте с растворителем. Для вакцинации применяют: живую коревую (Россия), живую (Россия), краснушную (Россия), дивакцину- паротитно-коревая (Россия), Приорикс -коревая, паротитная, краснушная (Бельгия). Отечественные коревая и паротитные вакцины культивируются на эмбрионах японских перепелов, зарубежные на куриных эмбрионах, краснушная – на диплоидных клетках человека. Методы введения: Вакцины вводятся подкожно в наружную область плеча в дозе 0, 5 мл. Моновакцины вводят одновременно в разные участки тела.

Профилактика кори, краснухи, эпидемического паротита. Противопоказания: v. Первичный иммунодефицит. v. Злокачественные заболевания крови. v. Назначение иммунодепрессантов. v. Беременность. v. Анафилактическая реакция белок куриного яйца, тяжелые аллергические реакции на аминогликазиды ( канамицин, гентамицин, неомицин). v. Сильная реакция или осложнение на предыдущую вакцинацию.

Вакцинация против пневмококковой инфекции. Пневмококковая инфекция- это группа заболеваний вызываемых стрептококками вида Streptococcus pnemoniae. Пневмококковая инфекция- это частая причина острых отитов, пневмоний, менингитов. Повышенная заболеваемость регистрируется у детей в возрасте до 5 -6 лет. Существует две вакцины для проведения иммунизации: Превенар-13 и Пневмо 23. Используются для специфической профилактики детей раннего возраста. Превенар-13 (США, Россия) используется для вакцинации детей с 2 х месяцев до 5 лет (V 1 -2 мес. , V 2 - 4, 5 мес. , R-15 мес. ). а Пневмо-23 (Франция) с 2 х лет и старше – однократно. Вакцины вводят внутримышечно в дозе 0, 5 мл в передне-латеральную поверхность бедра.
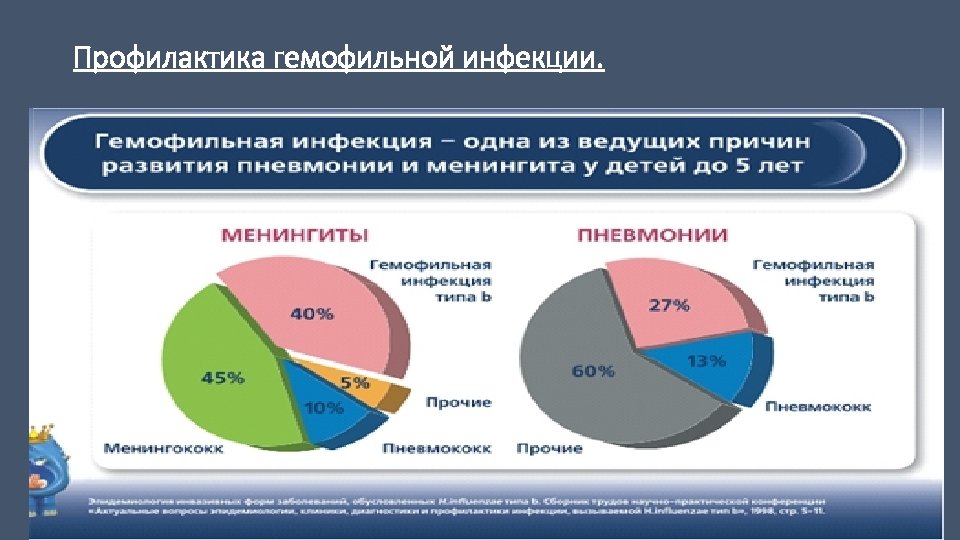
Профилактика гемофильной инфекции.
Для профилактики гемофильной инфекции тип b используются следующие вакцины: v. Акт-ХИБ (Act-HIB) является вакциной и показан для использования у детей, начиная с двухмесячного возраста. Препарат предназначен для профилактики менингита, септицемии, эпиглоттита и других заболеваний, вызываемых Haemophilus influenzae тип b. v. Вакцина гемофильная тип b (Россия). v. Пентаксим - вакцина, предназначенная для профилактики столбняка и дифтерии (адсорбированная), полиомиелита (инактивированная), коклюша (ацеллюлярная) и инфекций, вызываемых Haemophilus influenzae типа b (конъюгированная). Сроки вакцинации (дети из группы риска): v. V 1 - 3 мес. v. V 2 -4, 5 мес. v. V 3 -6 мес. v. R-18 мес. Вакцина вводится внутримышечно в дозе 0, 5 мл в передне-латеральную поверхность бедра.

Требования к условиям проведения вакцинации: v. Иммунизация детей проводится в соответствии с установленными требованиями (национальный (региональный) календарь) и инструкциями по применению препаратов. v. Иммунизация проводится вакцинами отечественного и зарубежного производства, зарегистрированными и разрешенными к применению в установленном порядке. v. Вакцинация проводится по назначению врача после предварительного медицинского осмотра, тщательно собранного анамнеза, проведенной термометрии, лабораторных и инструментальных исследований (при необходимости), изучения медицинской документации ребенка.

Перед проведением прививки медицинский работник должен получить информированное согласие на проведение прививки и предупредить пациента, родителей (или опекуна) ребенка о возможности возникновения местных реакций и клинических проявлениях поствакцинальных реакций и осложнений, дать рекомендации по оказанию доврачебной помощи в случае их возникновения и о необходимости обращения за медицинской помощью при появлении подобных симптомов.

Перед проведением прививки медицинская сестра прививочного кабинета обязана: 1. Проверить наличие заключения врача о состоянии здоровья ребенка, согласия на вакцинацию 2. При проведении прививок в прививочном кабинете должен находиться только один пациент, а при иммунизации маленьких детей – один ребенок и его сопровождающий. Не разрешается проведение прививок против туберкулеза и туберкулинодиагностики одновременно с другими прививками. Допускается введение инактивированных вакцин в один день разными шприцами в разные участки тела. Интервал между прививками против разных инфекций при раздельном их проведении должен составлять один месяц. 3. Вымыть руки и обработать их антисептиком, использовать перчатки.

3. Достать вакцину (и растворитель) из холодильника. 4. Сверить наименование препарата на ампуле с назначением врача, срок годности, проверяют нет ли признаков повреждения, замораживания, изменения окраски и др. v Не разрешается заблаговременный набор вакцины в шприцы и последующее хранение вакцины в шприцах. v Не допускается смешивание вакцин и растворителей из неполных открытых флаконов. v Вакцина из многодозовых флаконов может использоваться в течение рабочего дня, при соблюдении следующих условий: полиомиелитная вакцина пероральная (ОВП) из вскрытого флакона может храниться не более 2 -х суток при температуре от 2 до 8 °С во флаконе, плотно закрытом капельницей или резиновой пробкой, на флакон необходимо нанести дату и время вскрытия.

5. Провести необходимые процедуры по подготовки препарата (встряхивание сорбированной вакцины, обработка и вскрытие ампулы с соблюдением правил асептики, растворение лиофилизированного препарата) согласно инструкции по применению. 6. Обработка места введения вакцины. 7. Для введения вакцины используется только тот метод, который указан в инструкции по ее применению: v Внутримышечные инъекции ( АКДС, Инфанрикс, Имовакс, Превенар, ВГВ) детям до 3 -х лет жизни проводят только в передненаружную поверхность бедра (латеральная часть четырехглавой мышцы), старше 3 -х лет –дельтовидная мышца. v Подкожно вводят живые вакцины (коревая, паротитная, краснушная) и АДС-М в область наружной поверхности плеча (на границе верхней и средней трети). v Внутрикожно вводят БЦЖ и БЦЖ-М. v Оральная вакцина проводится против полиомиелита (ОПВ). ОПВ закапывается стерильной пипеткой за 1 час до еды, запивать вакцину, есть и пить в течение 1 часа после прививки не разрешается.

8. Инструментарий для вакцинации подвергается дезинфекции (Методические рекомендации. М. : ФЦГЭ Роспотребнадзора. 2005. 9. Непосредственно после введения вакцины в течение 30 мин. за пациентом осуществляется медицинское наблюдение с целью своевременного выявления поствакцинальных реакций и осложнений и оказания экстренной медицинской помощи. 10. Сведения о вакцинации заносят в учетные формы (ф. № 112, ф. № 063 У, ф. № 026 У(школа, ДДУ), прививочные журналы, сертификат профилактических прививок (форма 156/у) с указанием названия вакцины, даты, дозы, способ введения, места введения, серии, срок годности, производитель, характер реакции. • Пример: V БЦЖ-М 17. 05. 15 г. 0, 025 мг, в/к, лев. плечо, сер. 556, годен до 09. 2016 г. , реакции в течении 30 мин. не было.

При проведении профилактических прививок детям должно быть обеспечено активное медицинское наблюдение (патронаж) в следующие сроки: v Первые 3 дня после иммунизации против гепатита В, дифтерии, коклюша, столбняка, гемофильной инфекции, ИПВ, пневмококковой вакциной; v. Через 1, 3, 6, 9 и 12 мес. после иммунизации против туберкулеза. v. На 5 -6 и 10 -11 й дни после введения живых вакцин. Результаты патронажа регистрируют в соответствующих учетных медицинских документах (ф. 112/у), где указывается температура, общее состояние, местная реакция на вакцинацию.

Уничтожение вакцин. МУ 3. 3. 2 1761 -03 -Порядок уничтожения непригодных к использованию вакцин и анатоксинов. 4. 2. 3. Вакцины и анатоксины в открытых ампулах и флаконах в организациях здравоохранения на всех этапах оказания медицинской помощи, других организациях и складах подлежат дезинфекции по режимам для бактериальных и вирусных инфекций, указанным в методических указаниях по применению дезинфицирующих препаратов, а живые вакцины - еще дополнительно и стерилизации (прилож. 1). Вскрытые ампулы и флаконы в процессе работы сбрасывают в специальные маркированные емкости с дезинфицирующим раствором, в котором ампулы сразу измельчают (корнцангом и пр. ). После полного обеззараживания указанных препаратов отработанный дезинфицирующий раствор сливают в канализацию. Остатки стекла вывозят на полигоны твердых бытовых отходов в соответствии с требованиями Сан. Пи. Н 2. 1. 7. 728 -99 «Правила сбора, хранения и удаления отходов лечебно-профилактических учреждений» .

3. 3. 2. МЕДИЦИНСКИЕ ИММУНОБИОЛОГИЧЕСКИЕ ПРЕПАРАТЫ Условия транспортирования и хранения медицинских иммунобиологических препаратов Санитарно-эпидемиологические правила СП 3. 3. 2. 1248 -03 Постановление Главного государственного санитарного врача РФ ( изменения от 18 февраля 2008 г. N 9) 2. 1. Для обеспечения высокого качества медицинских иммунобиологических препаратов (МИБП), безопасности и эффективности их применения создают систему « холодовой цепи» .

«Холодовая цепь» — это постоянно функционирующая система организационных и практических мероприятий, обеспечивающая оптимальный температурный режим хранения и транспортировки медицинских иммунобиологических препаратов (в т. ч. используемых для иммунопрофилактики) на всех этапах пути их следования от предприятияизготовителя до вакцинируемого. • Нарушение «холодовой цепи» может повлечь снижение качества МИБП (ИБЛП), что может быть опасным для людей, получающих прививки.

Транспортирование МИБП в системе «холодовой цепи» осуществляют в термоконтейнерах с хладоэлементами при температуре в пределах от 2 до 8°C

Все виды МИБП хранят в холодильных шкафах или в бытовых холодильниках при температуре от 2 до 8°С. v. Не допускается замораживание адсорбированных препаратов (коклюшно. дифтерийно-столбнячной вакцины, дифтерийно-столбнячного анатоксина, вакцины против гепатита A, вакцины против гепатита B, инактивированной полиомиелитной вакцины и др. ), а также растворителей вакцин при транспортировании и хранении. v. Вакцины должны располагаться в холодильнике по видам. v. Вакцина БЦЖ должна храниться в отдельном холодильнике или на отдельной промаркированной полке в холодильнике под замком v Не допускается хранение МИБП (ИБЛП) на дверной панели холодильника.

Вакцина БЦЖ должна храниться в отдельном Все живые вакцины должны помещаться на верхней полке. холодильнике или на отдельной промаркированной полке в холодильнике под замком. Все инактивированные вакцины, должны располагаться на нижних полках холодильника.

Термометры размещают на верхней и нижней полках холодильника; Контроль за температурным режимом хранения вакцин осуществляется в холодильнике 2 раза в день, показания термометра заносятся в журнал регистрации температурного режима холодильника;

В морозильной камере холодильника хранится необходимый запас хладоэлементов. v. При аварийном или плановом (на мойку) отключении холодильника вакцины хранятся в термоконтейнерах с хладоэлементами. v. Хранение в холодильнике иных предметов или лекарственных препаратов не допускается. v. Максимальный срок хранения МИБП (ИБЛП) в организациях здравоохранения, где проводятся профилактические прививки, — 1 месяц. v. При использовании МИБП (ИБЛП) следует придерживаться следующего принципа: вакцины, срок годности которых истекает раньше, должны быть использованы в первую очередь. v. МИБП (ИБЛП), транспортированные либо хранившиеся в условиях нарушения «холодовой цепи» , не могут быть использованы и подлежат уничтожению. .


Список используемой литературы: • 1. Вакцины и вакцинация. Национальное руководство. М. , 2011 -680 с. • 2. Таточенко В. К. , Озерецковский Н. А. , Федоров А. М. Иммунопрофилактика-2014. М. -2014 -280 с. • 3. Государственный доклад “ О состоянии санитарно-эпидемиологического благополучия населения в РБ в 2014 году”. • 4. Постановление № 2 от 02 апреля 2015 г. “О проведении подчищающей иммунизации против кори в РБ в 2015 г. ” • 5. Г. П. Ширяева, Т. Д. Просвирнина, Е. В. Рожкова, А. Г. Муталов, Г. Д. Минин, С. В. Шагарова, С. А. Ларшутин. Актуальные вопросы вакцинопрофилактики. _ Уфа: Изд. ГБОУ ВПО БГМУ Минздрава России, 2014 -78. • 6. Государственное санитарно-эпидемическое нормирование РФ. 3. 3 Иммунопрофилактика инфекционных болезней “Организация работы прививочного кабинета детской поликлиники, кабинета иммунопрофилактики и прививочных бригад”. МУ 3. 3 189 -04 М 2006. • 7. Онищенко Г. Г. (ред. ) Организация вакцинопрофилактики. М. : ФЦГЭ. 2007. • 8. Обеспечение безопасности иммунизации. Санитарно-эпидемиологические правила. СП 3. 3 2342 -08. Утверждены постановлением Главного государственного санитарного врача РФ 03 марта 2008 г. № 15. • 9. http: //www. myshared. ru/slaid/
7d82b44cf6f0270d05be6c38c596d597.ppt