РЧА доклад сеньябрь 2007 г.-2 ppt.ppt
- Количество слайдов: 45
 Фёдоров В. Д. , Вишневский В. А. , Гаврилин А. В. , Ионкин Д. А. , Шуракова А. Б. Радиочастотная абляция метастатических опухолей печени Институт хирургии им. А. В. Вишневского Росмедтехнологий
Фёдоров В. Д. , Вишневский В. А. , Гаврилин А. В. , Ионкин Д. А. , Шуракова А. Б. Радиочастотная абляция метастатических опухолей печени Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Ú Число впервые выявленных и учтенных онкологической службой больных раком в России в 2001 году составило более 450 000 Ú Частота колоректального рака составила 33 на 100 000 населения. Давыдов М. И. и соавт. , 2003 Ú Метастазы в печень обнаруживаются у 20 -70% онкологических больных Гранов А. М. и соавт, 2002 Ú Колоректальный рак метастазирует в печень в 5060% наблюдений Воробьев Г. И. , Шелыгин Ю. А. , 1990; Kemeny N. et al. , 1999; Fong Y. et al. , 1999 Институт хирургии им. А. В. Вишневского Росмедтехнологий
Ú Число впервые выявленных и учтенных онкологической службой больных раком в России в 2001 году составило более 450 000 Ú Частота колоректального рака составила 33 на 100 000 населения. Давыдов М. И. и соавт. , 2003 Ú Метастазы в печень обнаруживаются у 20 -70% онкологических больных Гранов А. М. и соавт, 2002 Ú Колоректальный рак метастазирует в печень в 5060% наблюдений Воробьев Г. И. , Шелыгин Ю. А. , 1990; Kemeny N. et al. , 1999; Fong Y. et al. , 1999 Институт хирургии им. А. В. Вишневского Росмедтехнологий
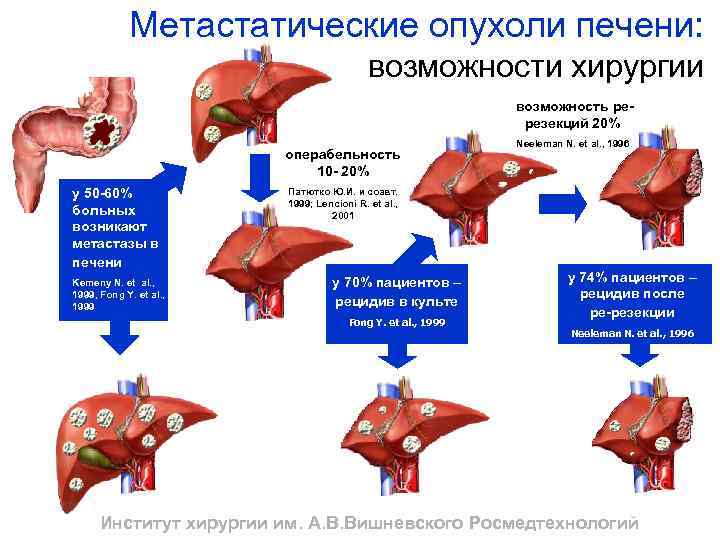 Метастатические опухоли печени: возможности хирургии возможность ререзекций 20% операбельность 10 - 20% у 50 -60% больных возникают метастазы в печени Kemeny N. et al. , 1999, Fong Y. et al. , 1999 Neeleman N. et al. , 1996 Патютко Ю. И. и соавт. 1999; Lencioni R. et al. , 2001 у 70% пациентов – рецидив в культе Fong Y. et al. , 1999 у 74% пациентов – рецидив после ре-резекции Neeleman N. et al. , 1996 Институт хирургии им. А. В. Вишневского Росмедтехнологий
Метастатические опухоли печени: возможности хирургии возможность ререзекций 20% операбельность 10 - 20% у 50 -60% больных возникают метастазы в печени Kemeny N. et al. , 1999, Fong Y. et al. , 1999 Neeleman N. et al. , 1996 Патютко Ю. И. и соавт. 1999; Lencioni R. et al. , 2001 у 70% пациентов – рецидив в культе Fong Y. et al. , 1999 у 74% пациентов – рецидив после ре-резекции Neeleman N. et al. , 1996 Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Методы деструкции чрескожная криодеструкция алкоголизация электрохимический лизис микроволновая деструкция лазерная деструкция фокусированный ультразвук радиочастотная абляция Институт хирургии им. А. В. Вишневского Росмедтехнологий
Методы деструкции чрескожная криодеструкция алкоголизация электрохимический лизис микроволновая деструкция лазерная деструкция фокусированный ультразвук радиочастотная абляция Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Роль РЧА в лечении метастазов: нерешенные вопросы Паллиативное вмешательство Ú Высокая частота локальных рецидивов - 20, 0 – 60, 0 % Curley S. , Izzo F. , 2001; Долгушин Б. И. и др. , 2004 Ú Худшие отдаленные результаты в сравнении с резекциями печени 37. 0 % – 3 -летняя выживаемость при колоректальных метастазах Abdalla E. K. et al. , 2004 Радикальное вмешательство Ú Приемлемая частота локальных рецидивов - 5, 7 - 10, 3% Elias D. et al. , 2004; Chen M. H. et al. , 2005 Ú Сходные отдаленные результаты в сравнении с резекциями печени 47, 0 - 52, 5% - 3 -летняя выживаемость при колоректальных метастазах Oshowo A. et al. , 2003; Lencioni R. et al. , 2004; Navarra G. et al. , 2005 Ú Большее соответствие РЧА естественному течению онкологического процесса (возможность неоднократных повторных вмешательств) Ú Иммунологические аспекты -“solidified tumor vaccine in situ” - ? ? ? Институт хирургии им. А. В. Вишневского Росмедтехнологий
Роль РЧА в лечении метастазов: нерешенные вопросы Паллиативное вмешательство Ú Высокая частота локальных рецидивов - 20, 0 – 60, 0 % Curley S. , Izzo F. , 2001; Долгушин Б. И. и др. , 2004 Ú Худшие отдаленные результаты в сравнении с резекциями печени 37. 0 % – 3 -летняя выживаемость при колоректальных метастазах Abdalla E. K. et al. , 2004 Радикальное вмешательство Ú Приемлемая частота локальных рецидивов - 5, 7 - 10, 3% Elias D. et al. , 2004; Chen M. H. et al. , 2005 Ú Сходные отдаленные результаты в сравнении с резекциями печени 47, 0 - 52, 5% - 3 -летняя выживаемость при колоректальных метастазах Oshowo A. et al. , 2003; Lencioni R. et al. , 2004; Navarra G. et al. , 2005 Ú Большее соответствие РЧА естественному течению онкологического процесса (возможность неоднократных повторных вмешательств) Ú Иммунологические аспекты -“solidified tumor vaccine in situ” - ? ? ? Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Роль РЧА в лечении метастазов: «проверка временем» Livraghi T. et al. , 2003: “ TEST – OF – TIME” approach 88 пациентов со 134 резектабельными колоректальными метастазами размерами от 6 до 40 мм (средний размер 21 мм) Медиана прослеженности 33 месяца (18 – 75 месяцев) После радикальной РЧА у 53 (60 %) пациентов: 30 % (16/53) – без рецидива 70% (37/53) – новые метастатические очаги, в том числе: 70% (26/37) – внутрипеченочные 11% (4/37) – внепеченочные сравнимо с метастазированием в культю печени после резекции – 70% Fong Y. et al. , 1999 19% (7/37) – внутри- и внепеченочные Институт хирургии им. А. В. Вишневского Росмедтехнологий
Роль РЧА в лечении метастазов: «проверка временем» Livraghi T. et al. , 2003: “ TEST – OF – TIME” approach 88 пациентов со 134 резектабельными колоректальными метастазами размерами от 6 до 40 мм (средний размер 21 мм) Медиана прослеженности 33 месяца (18 – 75 месяцев) После радикальной РЧА у 53 (60 %) пациентов: 30 % (16/53) – без рецидива 70% (37/53) – новые метастатические очаги, в том числе: 70% (26/37) – внутрипеченочные 11% (4/37) – внепеченочные сравнимо с метастазированием в культю печени после резекции – 70% Fong Y. et al. , 1999 19% (7/37) – внутри- и внепеченочные Институт хирургии им. А. В. Вишневского Росмедтехнологий
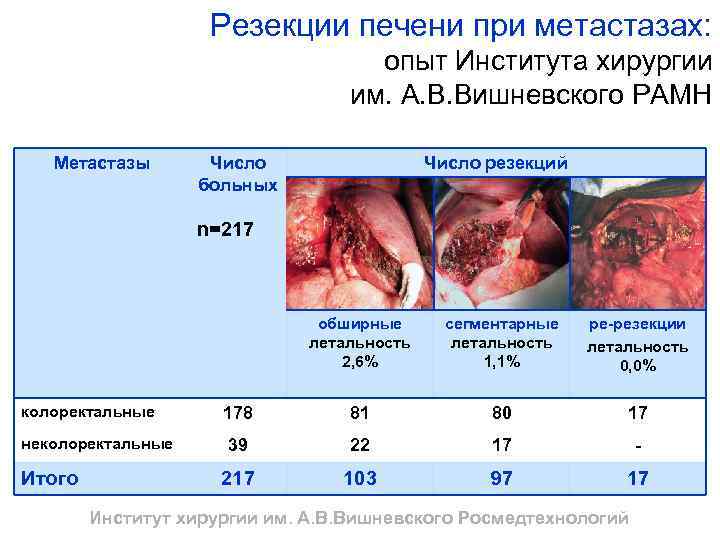 Резекции печени при метастазах: опыт Института хирургии им. А. В. Вишневского РАМН Метастазы Число больных Число резекций n=217 обширные летальность 2, 6% неколоректальные Итого ре-резекции летальность 0, 0% 178 81 80 17 39 22 17 - 217 колоректальные сегментарные летальность 1, 1% 103 97 17 Институт хирургии им. А. В. Вишневского Росмедтехнологий
Резекции печени при метастазах: опыт Института хирургии им. А. В. Вишневского РАМН Метастазы Число больных Число резекций n=217 обширные летальность 2, 6% неколоректальные Итого ре-резекции летальность 0, 0% 178 81 80 17 39 22 17 - 217 колоректальные сегментарные летальность 1, 1% 103 97 17 Институт хирургии им. А. В. Вишневского Росмедтехнологий
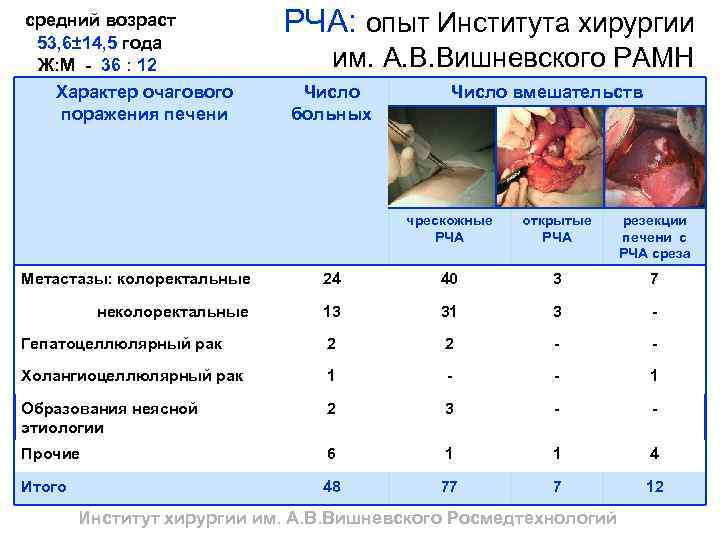 средний возраст 53, 6± 14, 5 года Ж: М - 36 : 12 Характер очагового поражения печени РЧА: опыт Института хирургии им. А. В. Вишневского РАМН Число больных Число вмешательств чрескожные РЧА открытые РЧА резекции печени с РЧА среза Метастазы: колоректальные 24 40 3 7 неколоректальные 13 31 3 - Гепатоцеллюлярный рак 2 2 - - Холангиоцеллюлярный рак 1 - - 1 Образования неясной этиологии 2 3 - - Прочие 6 1 1 4 Итого 48 77 7 12 Институт хирургии им. А. В. Вишневского Росмедтехнологий
средний возраст 53, 6± 14, 5 года Ж: М - 36 : 12 Характер очагового поражения печени РЧА: опыт Института хирургии им. А. В. Вишневского РАМН Число больных Число вмешательств чрескожные РЧА открытые РЧА резекции печени с РЧА среза Метастазы: колоректальные 24 40 3 7 неколоректальные 13 31 3 - Гепатоцеллюлярный рак 2 2 - - Холангиоцеллюлярный рак 1 - - 1 Образования неясной этиологии 2 3 - - Прочие 6 1 1 4 Итого 48 77 7 12 Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Вторичные опухоли печени: колоректальные метастазы Локализация первичной опухоли Число больных Правые отделы ободочной кишки 9 Левые отделы ободочной кишки 11 Прямая кишка 4 Итого: 24 Институт хирургии им. А. В. Вишневского Росмедтехнологий
Вторичные опухоли печени: колоректальные метастазы Локализация первичной опухоли Число больных Правые отделы ободочной кишки 9 Левые отделы ободочной кишки 11 Прямая кишка 4 Итого: 24 Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Вторичные опухоли печени: колоректальные метастазы До выполения РЧА 14 пациентов ранее перенесли вымешательства на печени по поводу метастатического поражения: Объем резекции печени Число больных Расширенная правосторонняя гемигепатэктомия 9 Левые отделы ободочной кишки 11 Прямая кишка 4 Итого: 24 Институт хирургии им. А. В. Вишневского Росмедтехнологий
Вторичные опухоли печени: колоректальные метастазы До выполения РЧА 14 пациентов ранее перенесли вымешательства на печени по поводу метастатического поражения: Объем резекции печени Число больных Расширенная правосторонняя гемигепатэктомия 9 Левые отделы ободочной кишки 11 Прямая кишка 4 Итого: 24 Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Вторичные опухоли печени: колоректальные метастазы До выполения РЧА 14 пациентов уже перенесли вымешательства на печени по поводу метастатического поражения: Локализация первичной опухоли Число больных Правые отделы ободочной кишки 9 Левые отделы ободочной кишки 11 Прямая кишка 4 Итого: 24 Институт хирургии им. А. В. Вишневского Росмедтехнологий
Вторичные опухоли печени: колоректальные метастазы До выполения РЧА 14 пациентов уже перенесли вымешательства на печени по поводу метастатического поражения: Локализация первичной опухоли Число больных Правые отделы ободочной кишки 9 Левые отделы ободочной кишки 11 Прямая кишка 4 Итого: 24 Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Вторичные опухоли печени: неколоректальные метастазы Локализация первичной опухоли Число больных Желудок 3 Поджелудочная железа 2 Дистальный отдел общего желчного протока 1 Легкое (карциноид) 1 Молочная железа 1 Яичник 1 Шейка матки 1 Надпочечник (рак коры) 1 Тонкая кишка (карциноид) 1 Меланома передней грудной стенки 1 Итого: 13 Институт хирургии им. А. В. Вишневского Росмедтехнологий
Вторичные опухоли печени: неколоректальные метастазы Локализация первичной опухоли Число больных Желудок 3 Поджелудочная железа 2 Дистальный отдел общего желчного протока 1 Легкое (карциноид) 1 Молочная железа 1 Яичник 1 Шейка матки 1 Надпочечник (рак коры) 1 Тонкая кишка (карциноид) 1 Меланома передней грудной стенки 1 Итого: 13 Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Метастазирование в культю печени: ранее перенесенные резекции Объем резекции Число больных Расширенная правосторонняя гемигепатэктомия 1 Правосторонняя гемигепатэктомия 5 Атипичная резекция в объеме 4 сегментов 4 Бисегментэктомия 2 Итого: 10 Институт хирургии им. А. В. Вишневского Росмедтехнологий
Метастазирование в культю печени: ранее перенесенные резекции Объем резекции Число больных Расширенная правосторонняя гемигепатэктомия 1 Правосторонняя гемигепатэктомия 5 Атипичная резекция в объеме 4 сегментов 4 Бисегментэктомия 2 Итого: 10 Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Методы исследования Ú Ú Клиническое обследование УЗИ и ДС сосудов брюшной полости МРТ (КТ) брюшной полости Методы, направленные на исключение внепеченочных проявлений заболевания (колоноскопия, гастроскопия, КТ грудной клетки, сцинтиография скелета, МРТ головного мозга и лапароскопия – по показаниям) Ú Опухолевые маркеры (СЕА, СА 19 -9, αфетопротеин) Ú Морфологическое исследование (в т. ч. препаратов после РЧА в эксперименте ex vivo и на животных) Институт хирургии им. А. В. Вишневского Росмедтехнологий
Методы исследования Ú Ú Клиническое обследование УЗИ и ДС сосудов брюшной полости МРТ (КТ) брюшной полости Методы, направленные на исключение внепеченочных проявлений заболевания (колоноскопия, гастроскопия, КТ грудной клетки, сцинтиография скелета, МРТ головного мозга и лапароскопия – по показаниям) Ú Опухолевые маркеры (СЕА, СА 19 -9, αфетопротеин) Ú Морфологическое исследование (в т. ч. препаратов после РЧА в эксперименте ex vivo и на животных) Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Техника вмешательства: оборудование Институт хирургии им. А. В. Вишневского Росмедтехнологий
Техника вмешательства: оборудование Институт хирургии им. А. В. Вишневского Росмедтехнологий
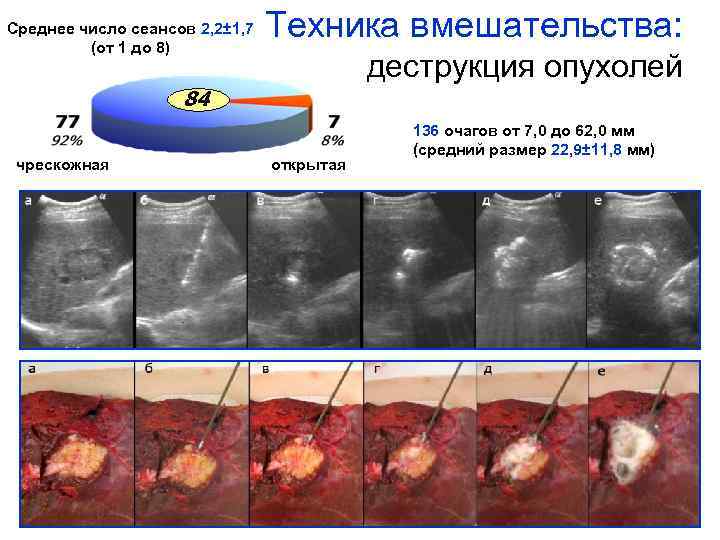 Среднее число сеансов 2, 2± 1, 7 (от 1 до 8) Техника вмешательства: деструкция опухолей 84 чрескожная открытая 136 очагов от 7, 0 до 62, 0 мм (средний размер 22, 9± 11, 8 мм) Институт хирургии им. А. В. Вишневского РАМН
Среднее число сеансов 2, 2± 1, 7 (от 1 до 8) Техника вмешательства: деструкция опухолей 84 чрескожная открытая 136 очагов от 7, 0 до 62, 0 мм (средний размер 22, 9± 11, 8 мм) Институт хирургии им. А. В. Вишневского РАМН
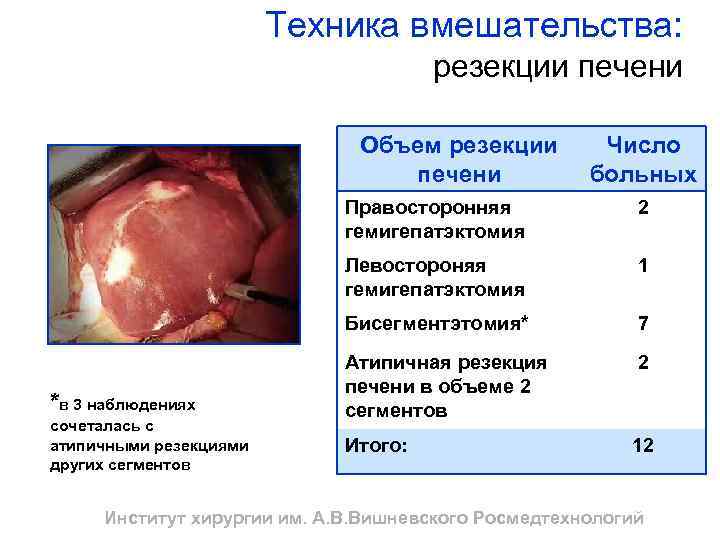 Техника вмешательства: резекции печени Объем резекции печени Число больных Правосторонняя гемигепатэктомия Левостороняя гемигепатэктомия сочеталась с атипичными резекциями других сегментов 1 Бисегментэтомия* *в 3 наблюдениях 2 7 Атипичная резекция печени в объеме 2 сегментов 2 Итого: 12 Институт хирургии им. А. В. Вишневского Росмедтехнологий
Техника вмешательства: резекции печени Объем резекции печени Число больных Правосторонняя гемигепатэктомия Левостороняя гемигепатэктомия сочеталась с атипичными резекциями других сегментов 1 Бисегментэтомия* *в 3 наблюдениях 2 7 Атипичная резекция печени в объеме 2 сегментов 2 Итого: 12 Институт хирургии им. А. В. Вишневского Росмедтехнологий
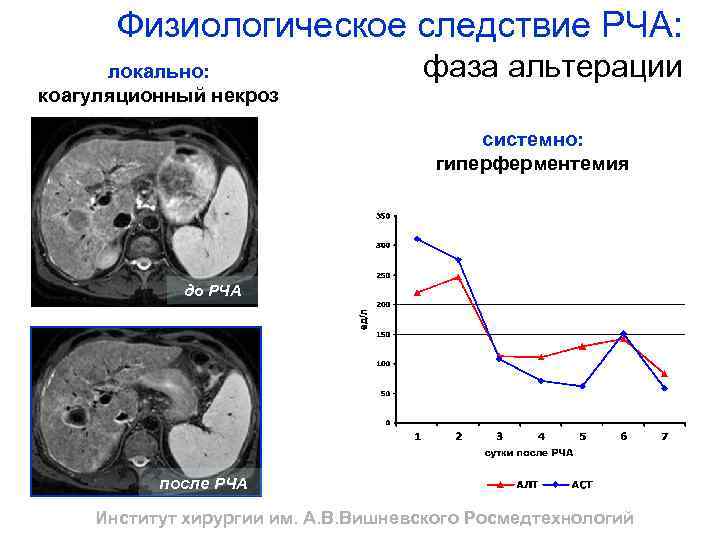 Физиологическое следствие РЧА: локально: коагуляционный некроз фаза альтерации системно: гиперферментемия до РЧА после РЧА Институт хирургии им. А. В. Вишневского Росмедтехнологий
Физиологическое следствие РЧА: локально: коагуляционный некроз фаза альтерации системно: гиперферментемия до РЧА после РЧА Институт хирургии им. А. В. Вишневского Росмедтехнологий
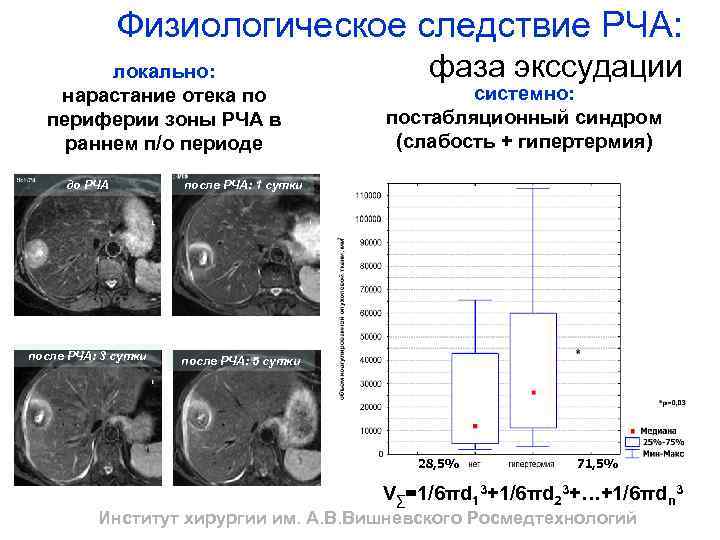 Физиологическое следствие РЧА: локально: нарастание отека по периферии зоны РЧА в раннем п/о периоде до РЧА системно: постабляционный синдром (слабость + гипертермия) после РЧА: 1 сутки после РЧА: 3 сутки фаза экссудации после РЧА: 5 сутки 28, 5% 71, 5% V∑=1/6πd 13+1/6πd 23+…+1/6πdn 3 Институт хирургии им. А. В. Вишневского Росмедтехнологий
Физиологическое следствие РЧА: локально: нарастание отека по периферии зоны РЧА в раннем п/о периоде до РЧА системно: постабляционный синдром (слабость + гипертермия) после РЧА: 1 сутки после РЧА: 3 сутки фаза экссудации после РЧА: 5 сутки 28, 5% 71, 5% V∑=1/6πd 13+1/6πd 23+…+1/6πdn 3 Институт хирургии им. А. В. Вишневского Росмедтехнологий
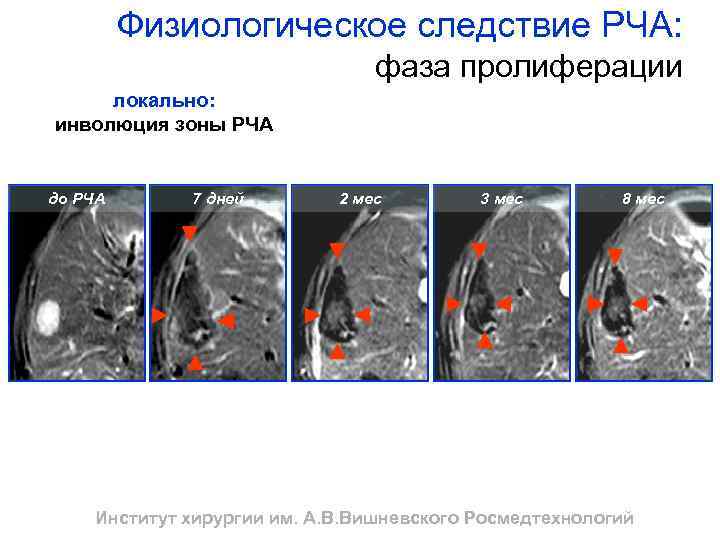 Физиологическое следствие РЧА: фаза пролиферации локально: инволюция зоны РЧА до РЧА 7 дней 2 мес 3 мес 8 мес Институт хирургии им. А. В. Вишневского Росмедтехнологий
Физиологическое следствие РЧА: фаза пролиферации локально: инволюция зоны РЧА до РЧА 7 дней 2 мес 3 мес 8 мес Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Осложнения РЧА: * - к общему числу вмешательств Кровотечение непосредственные результаты Потребовавшие лапаротомии * 1 1, 2 % Острый холецистит 1 1, 2 % Гемобилия 1 1, 2% Итого 3 3, 6% Потребовавшие малоинвазивных вмешательств Гемобилия, артерио-портальная фистула 1 1, 2% Абсцесс печени 2 2, 4% Экссудативный плеврит объемом более 300 мл 1 1, 2% Итого 4 4, 8% Разрешившиеся при консервативном лечении Нарушения сердечного ритма 1 1, 2% Адреналовый криз 1 1, 2% Экссудативный плеврит 9 10, 8% Итого 12 14, 4% Институт хирургии им. А. В. Вишневского Росмедтехнологий
Осложнения РЧА: * - к общему числу вмешательств Кровотечение непосредственные результаты Потребовавшие лапаротомии * 1 1, 2 % Острый холецистит 1 1, 2 % Гемобилия 1 1, 2% Итого 3 3, 6% Потребовавшие малоинвазивных вмешательств Гемобилия, артерио-портальная фистула 1 1, 2% Абсцесс печени 2 2, 4% Экссудативный плеврит объемом более 300 мл 1 1, 2% Итого 4 4, 8% Разрешившиеся при консервативном лечении Нарушения сердечного ритма 1 1, 2% Адреналовый криз 1 1, 2% Экссудативный плеврит 9 10, 8% Итого 12 14, 4% Институт хирургии им. А. В. Вишневского Росмедтехнологий
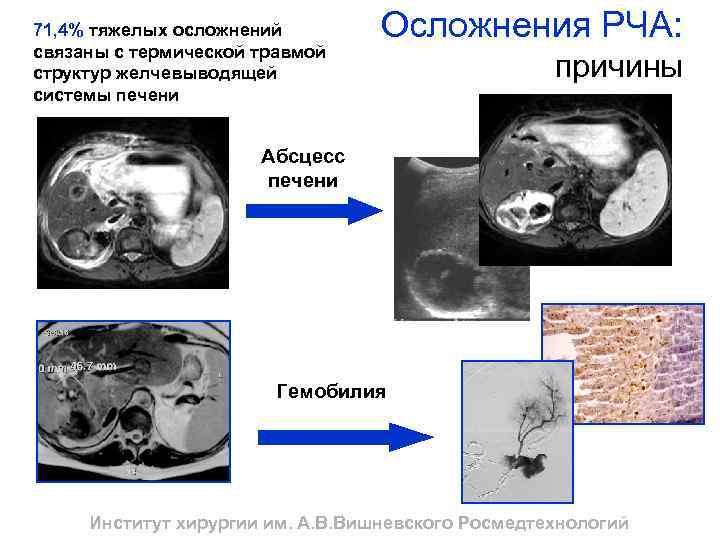 71, 4% тяжелых осложнений связаны с термической травмой структур желчевыводящей системы печени Осложнения РЧА: причины Абсцесс печени Гемобилия Институт хирургии им. А. В. Вишневского Росмедтехнологий
71, 4% тяжелых осложнений связаны с термической травмой структур желчевыводящей системы печени Осложнения РЧА: причины Абсцесс печени Гемобилия Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Осложнения РЧА: основные закономерности Ú Повторные сеансы РЧА осложняются чаще: в 11, 1 % (5/45) наблюдений – по сравнению с первичными – 5, 1% (2/39) наблюдений (р < 0, 01) Ú Осложнения, связанные с желчными протоками, чаще наблюдаются при локализации очагов в центральных сегментах печени (р < 0, 01) 3, 3% (1/30) 0, 0% (0/36) 6, 0% (4/67) Институт хирургии им. А. В. Вишневского Росмедтехнологий
Осложнения РЧА: основные закономерности Ú Повторные сеансы РЧА осложняются чаще: в 11, 1 % (5/45) наблюдений – по сравнению с первичными – 5, 1% (2/39) наблюдений (р < 0, 01) Ú Осложнения, связанные с желчными протоками, чаще наблюдаются при локализации очагов в центральных сегментах печени (р < 0, 01) 3, 3% (1/30) 0, 0% (0/36) 6, 0% (4/67) Институт хирургии им. А. В. Вишневского Росмедтехнологий
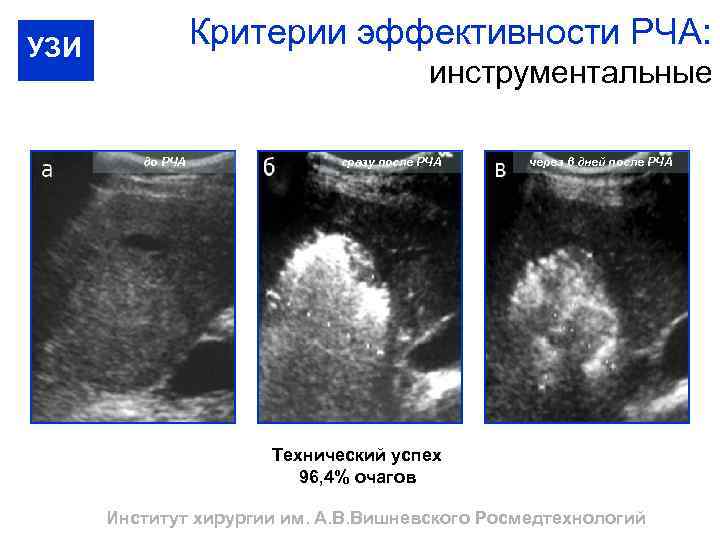 Критерии эффективности РЧА: УЗИ инструментальные до РЧА сразу после РЧА через 6 дней после РЧА Технический успех 96, 4% очагов Институт хирургии им. А. В. Вишневского Росмедтехнологий
Критерии эффективности РЧА: УЗИ инструментальные до РЧА сразу после РЧА через 6 дней после РЧА Технический успех 96, 4% очагов Институт хирургии им. А. В. Вишневского Росмедтехнологий
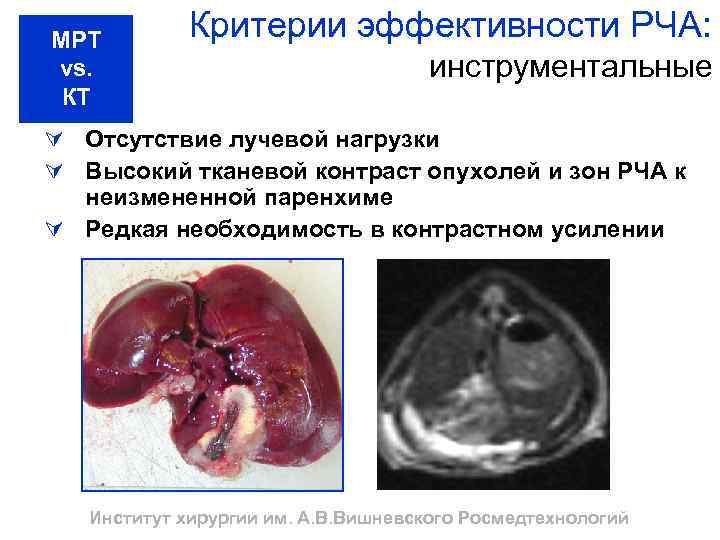 МРТ vs. КТ Критерии эффективности РЧА: инструментальные Ú Отсутствие лучевой нагрузки Ú Высокий тканевой контраст опухолей и зон РЧА к неизмененной паренхиме Ú Редкая необходимость в контрастном усилении Институт хирургии им. А. В. Вишневского Росмедтехнологий
МРТ vs. КТ Критерии эффективности РЧА: инструментальные Ú Отсутствие лучевой нагрузки Ú Высокий тканевой контраст опухолей и зон РЧА к неизмененной паренхиме Ú Редкая необходимость в контрастном усилении Институт хирургии им. А. В. Вишневского Росмедтехнологий
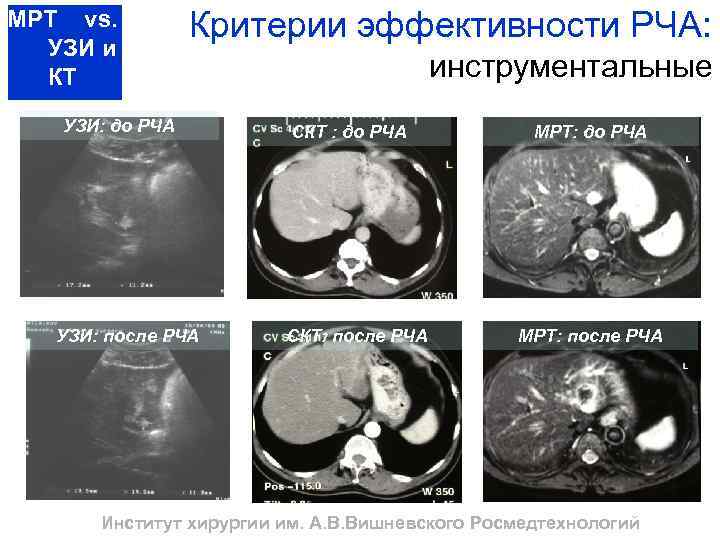 МРТ vs. УЗИ и КТ Критерии эффективности РЧА: УЗИ: до РЧА УЗИ: после РЧА инструментальные СКТ : до РЧА СКТ: после РЧА МРТ: до РЧА МРТ: после РЧА Институт хирургии им. А. В. Вишневского Росмедтехнологий
МРТ vs. УЗИ и КТ Критерии эффективности РЧА: УЗИ: до РЧА УЗИ: после РЧА инструментальные СКТ : до РЧА СКТ: после РЧА МРТ: до РЧА МРТ: после РЧА Институт хирургии им. А. В. Вишневского Росмедтехнологий
 «Идеальная» РЧА: адекватные границы абляции до РЧА после РЧА наложение 3 мес спустя Институт хирургии им. А. В. Вишневского Росмедтехнологий
«Идеальная» РЧА: адекватные границы абляции до РЧА после РЧА наложение 3 мес спустя Институт хирургии им. А. В. Вишневского Росмедтехнологий
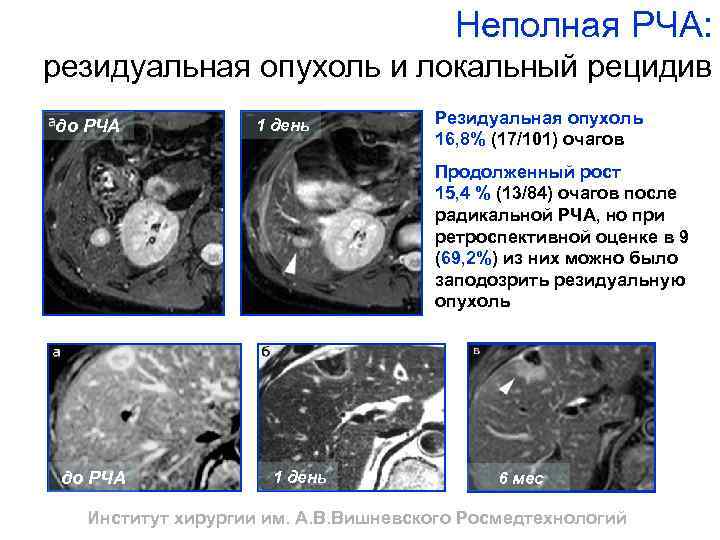 Неполная РЧА: резидуальная опухоль и локальный рецидив до РЧА 1 день Резидуальная опухоль 16, 8% (17/101) очагов Продолженный рост 15, 4 % (13/84) очагов после радикальной РЧА, но при ретроспективной оценке в 9 (69, 2%) из них можно было заподозрить резидуальную опухоль до РЧА 1 день 6 мес Институт хирургии им. А. В. Вишневского Росмедтехнологий
Неполная РЧА: резидуальная опухоль и локальный рецидив до РЧА 1 день Резидуальная опухоль 16, 8% (17/101) очагов Продолженный рост 15, 4 % (13/84) очагов после радикальной РЧА, но при ретроспективной оценке в 9 (69, 2%) из них можно было заподозрить резидуальную опухоль до РЧА 1 день 6 мес Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Опухолевые маркеры Критерии эффективности РЧА: серологические Ú Исследование проводилось у 30 (77, 0%) из 39 больных Ú Уровень СЕА превышал норму (3, 0 нг/мл) у 18 (60, 0%), СА 19 -9 (≥ 37, 0 ед/мл) у 10 (33, 3%) больных. Ú У больных с колоректальными метастазами повышение СЕА отмечалось в 64, 7% (11/17), а СА 19 -9 в 35, 2% (6/17) наблюдений. Ú В сроки от 3 до 8 недель после 13 (76, 5%) из 17 РЧА произошло снижение СЕА в среднем на 63, 8± 24, 7% от исходного значения (р=0, 01). Ú 5 (62, 5%) из 8 РЧА привело к снижению уровня СА 19 -9 в среднем на 51, 2± 26, 7% по сравнению с дооперационным (р=0, 4). Институт хирургии им. А. В. Вишневского Росмедтехнологий
Опухолевые маркеры Критерии эффективности РЧА: серологические Ú Исследование проводилось у 30 (77, 0%) из 39 больных Ú Уровень СЕА превышал норму (3, 0 нг/мл) у 18 (60, 0%), СА 19 -9 (≥ 37, 0 ед/мл) у 10 (33, 3%) больных. Ú У больных с колоректальными метастазами повышение СЕА отмечалось в 64, 7% (11/17), а СА 19 -9 в 35, 2% (6/17) наблюдений. Ú В сроки от 3 до 8 недель после 13 (76, 5%) из 17 РЧА произошло снижение СЕА в среднем на 63, 8± 24, 7% от исходного значения (р=0, 01). Ú 5 (62, 5%) из 8 РЧА привело к снижению уровня СА 19 -9 в среднем на 51, 2± 26, 7% по сравнению с дооперационным (р=0, 4). Институт хирургии им. А. В. Вишневского Росмедтехнологий
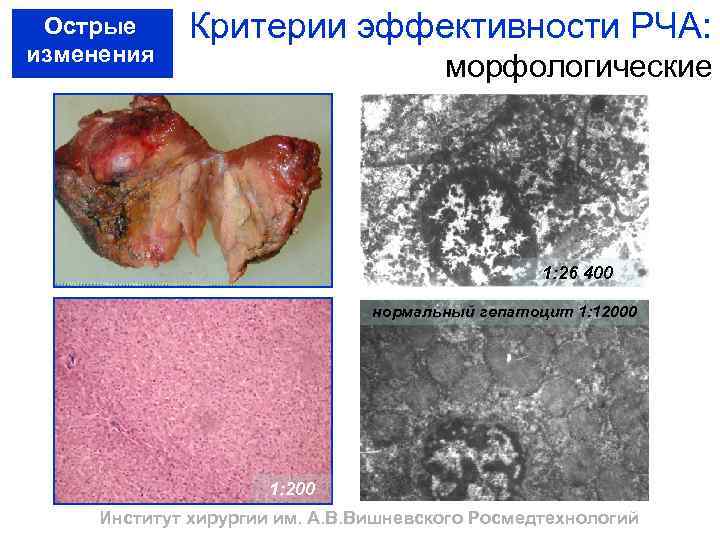 Острые изменения Критерии эффективности РЧА: морфологические 1: 26 400 нормальный гепатоцит 1: 12000 1: 200 Институт хирургии им. А. В. Вишневского Росмедтехнологий
Острые изменения Критерии эффективности РЧА: морфологические 1: 26 400 нормальный гепатоцит 1: 12000 1: 200 Институт хирургии им. А. В. Вишневского Росмедтехнологий
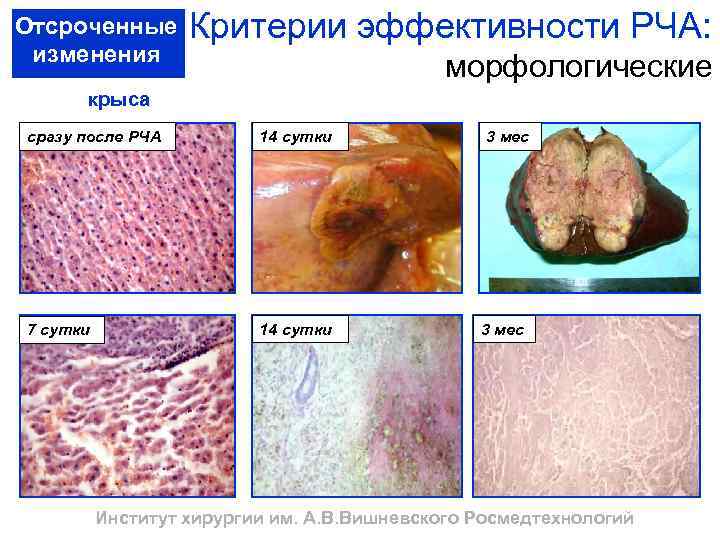 Отсроченные изменения Критерии эффективности РЧА: морфологические крыса сразу после РЧА 14 сутки 7 сутки 14 сутки 3 мес Институт хирургии им. А. В. Вишневского Росмедтехнологий
Отсроченные изменения Критерии эффективности РЧА: морфологические крыса сразу после РЧА 14 сутки 7 сутки 14 сутки 3 мес Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Пункционная биопсия Критерии эффективности РЧА: морфологические Зона РЧА d=3 cм Scферы= 4πR 2= 28. 26 cм 2 Игла 16 G Sсечения иглы= πR 2= 0. 019 cм 2 Ú На поверхности зоны РЧА существует 1487 точек, из которых может быть получен биопсийный материал Ú Участок опухоли, наихудшим образом визуализирующийся при операции (где можно ожидать неполную деструкцию), вероятнее всего будет плохо визуализироваться и при пункционной биопсии Институт хирургии им. А. В. Вишневского Росмедтехнологий
Пункционная биопсия Критерии эффективности РЧА: морфологические Зона РЧА d=3 cм Scферы= 4πR 2= 28. 26 cм 2 Игла 16 G Sсечения иглы= πR 2= 0. 019 cм 2 Ú На поверхности зоны РЧА существует 1487 точек, из которых может быть получен биопсийный материал Ú Участок опухоли, наихудшим образом визуализирующийся при операции (где можно ожидать неполную деструкцию), вероятнее всего будет плохо визуализироваться и при пункционной биопсии Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Оценка эффективности РЧА: значимость критериев и терминология Ú Приоритет- методы визуализации Ú Вспомогательное значение – опухолевые маркеры Ú Ограниченное использование – морфологическое исследование Ú Первичная эффективность РЧА – отношение числа полных коагуляционных некрозов опухолевых очагов к общему числу опухолей, подвергавшихся РЧА впервые Ú Общая эффективность РЧА –процент очагов, в которых был достигнут полный коагуляционный некроз после всех сеансов РЧА (включая повторные) Институт хирургии им. А. В. Вишневского Росмедтехнологий
Оценка эффективности РЧА: значимость критериев и терминология Ú Приоритет- методы визуализации Ú Вспомогательное значение – опухолевые маркеры Ú Ограниченное использование – морфологическое исследование Ú Первичная эффективность РЧА – отношение числа полных коагуляционных некрозов опухолевых очагов к общему числу опухолей, подвергавшихся РЧА впервые Ú Общая эффективность РЧА –процент очагов, в которых был достигнут полный коагуляционный некроз после всех сеансов РЧА (включая повторные) Институт хирургии им. А. В. Вишневского Росмедтехнологий
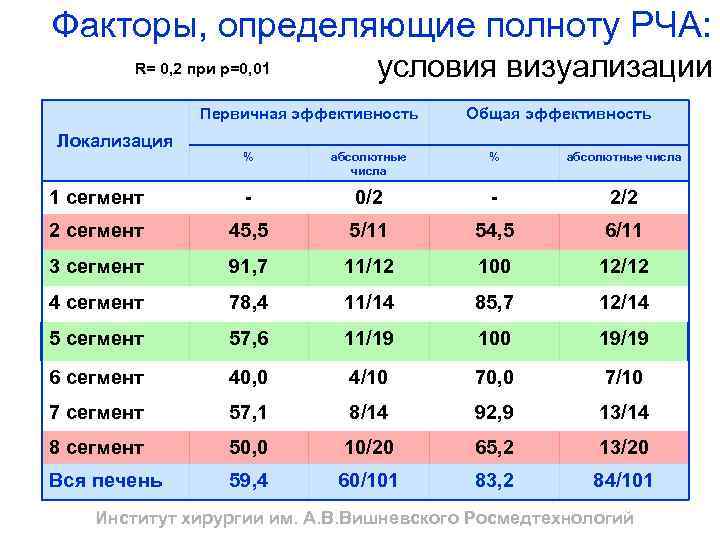 Факторы, определяющие полноту РЧА: R= 0, 2 при р=0, 01 условия визуализации Первичная эффективность Локализация Общая эффективность % абсолютные числа 1 сегмент - 0/2 - 2/2 2 сегмент 45, 5 5/11 54, 5 6/11 3 сегмент 91, 7 11/12 100 12/12 4 сегмент 78, 4 11/14 85, 7 12/14 5 сегмент 57, 6 11/19 100 19/19 6 сегмент 40, 0 4/10 70, 0 7/10 7 сегмент 57, 1 8/14 92, 9 13/14 8 сегмент 50, 0 10/20 65, 2 13/20 Вся печень 59, 4 60/101 83, 2 84/101 Институт хирургии им. А. В. Вишневского Росмедтехнологий
Факторы, определяющие полноту РЧА: R= 0, 2 при р=0, 01 условия визуализации Первичная эффективность Локализация Общая эффективность % абсолютные числа 1 сегмент - 0/2 - 2/2 2 сегмент 45, 5 5/11 54, 5 6/11 3 сегмент 91, 7 11/12 100 12/12 4 сегмент 78, 4 11/14 85, 7 12/14 5 сегмент 57, 6 11/19 100 19/19 6 сегмент 40, 0 4/10 70, 0 7/10 7 сегмент 57, 1 8/14 92, 9 13/14 8 сегмент 50, 0 10/20 65, 2 13/20 Вся печень 59, 4 60/101 83, 2 84/101 Институт хирургии им. А. В. Вишневского Росмедтехнологий
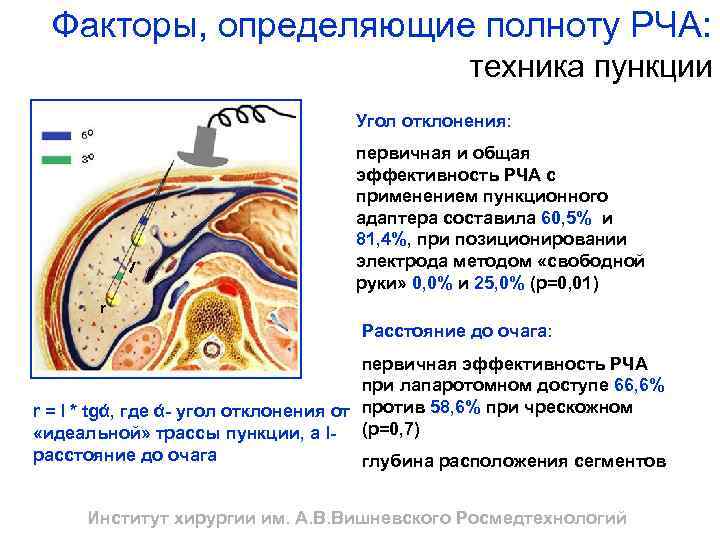 Факторы, определяющие полноту РЧА: техника пункции Угол отклонения: первичная и общая эффективность РЧА с применением пункционного адаптера составила 60, 5% и 81, 4%, при позиционировании электрода методом «свободной руки» 0, 0% и 25, 0% (р=0, 01) Расстояние до очага: первичная эффективность РЧА при лапаротомном доступе 66, 6% r = l * tgά, где ά- угол отклонения от против 58, 6% при чрескожном «идеальной» трассы пункции, а l- (р=0, 7) расстояние до очага глубина расположения сегментов Институт хирургии им. А. В. Вишневского Росмедтехнологий
Факторы, определяющие полноту РЧА: техника пункции Угол отклонения: первичная и общая эффективность РЧА с применением пункционного адаптера составила 60, 5% и 81, 4%, при позиционировании электрода методом «свободной руки» 0, 0% и 25, 0% (р=0, 01) Расстояние до очага: первичная эффективность РЧА при лапаротомном доступе 66, 6% r = l * tgά, где ά- угол отклонения от против 58, 6% при чрескожном «идеальной» трассы пункции, а l- (р=0, 7) расстояние до очага глубина расположения сегментов Институт хирургии им. А. В. Вишневского Росмедтехнологий
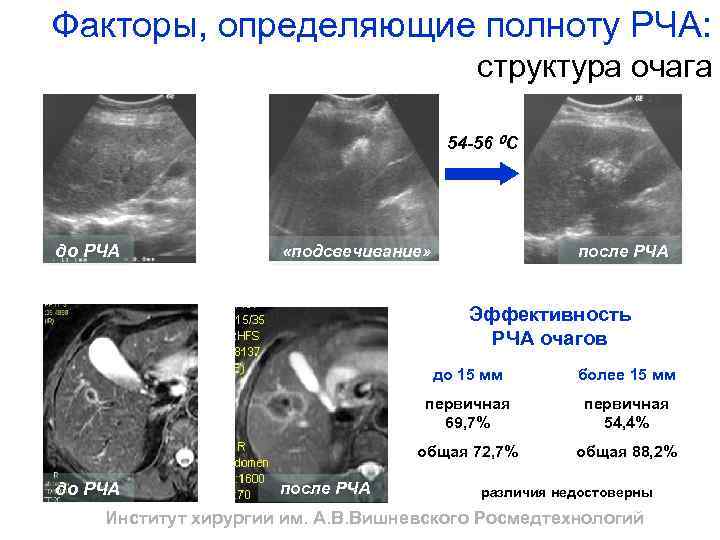 Факторы, определяющие полноту РЧА: структура очага 54 -56 0 С р = 0, 03 до РЧА после РЧА «подсвечивание» Эффективность РЧА очагов до 15 мм первичная 69, 7% после РЧА первичная 54, 4% общая 72, 7% до РЧА более 15 мм общая 88, 2% различия недостоверны Институт хирургии им. А. В. Вишневского Росмедтехнологий
Факторы, определяющие полноту РЧА: структура очага 54 -56 0 С р = 0, 03 до РЧА после РЧА «подсвечивание» Эффективность РЧА очагов до 15 мм первичная 69, 7% после РЧА первичная 54, 4% общая 72, 7% до РЧА более 15 мм общая 88, 2% различия недостоверны Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Факторы, определяющие полноту РЧА: местные условия Крупные сосуды: нижняя полая вена, стволы и притоки первого порядка печеночных вен, а также левая, правая и секторальные ветви воротной вены ; толщина паренхиматозного мостика менее 5 мм Первичная эффективность РЧА очагов вблизи крупных сосудов 33, 3% (5/15) до РЧА р = 0, 03 очагов вдали от крупных сосудов 62, 7% (54/86) 5 дней после РЧА 4 мес после РЧА Институт хирургии им. А. В. Вишневского Росмедтехнологий
Факторы, определяющие полноту РЧА: местные условия Крупные сосуды: нижняя полая вена, стволы и притоки первого порядка печеночных вен, а также левая, правая и секторальные ветви воротной вены ; толщина паренхиматозного мостика менее 5 мм Первичная эффективность РЧА очагов вблизи крупных сосудов 33, 3% (5/15) до РЧА р = 0, 03 очагов вдали от крупных сосудов 62, 7% (54/86) 5 дней после РЧА 4 мес после РЧА Институт хирургии им. А. В. Вишневского Росмедтехнологий
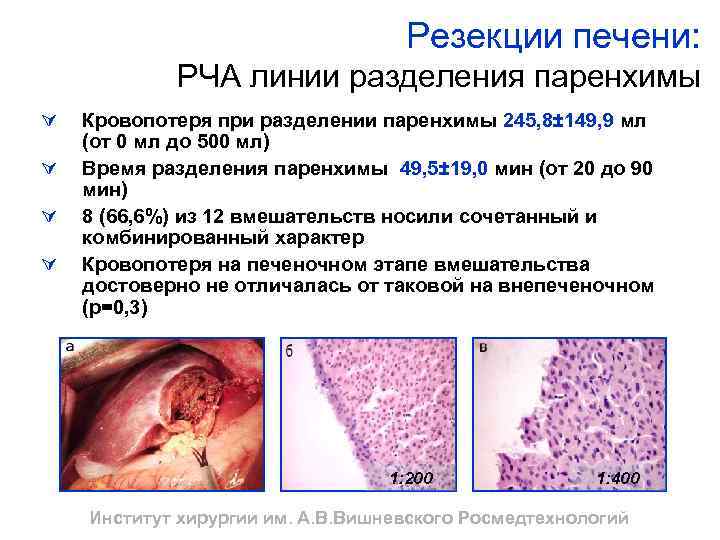 Резекции печени: РЧА линии разделения паренхимы Ú Ú Кровопотеря при разделении паренхимы 245, 8± 149, 9 мл (от 0 мл до 500 мл) Время разделения паренхимы 49, 5± 19, 0 мин (от 20 до 90 мин) 8 (66, 6%) из 12 вмешательств носили сочетанный и комбинированный характер Кровопотеря на печеночном этапе вмешательства достоверно не отличалась от таковой на внепеченочном (р=0, 3) 1: 200 1: 400 Институт хирургии им. А. В. Вишневского Росмедтехнологий
Резекции печени: РЧА линии разделения паренхимы Ú Ú Кровопотеря при разделении паренхимы 245, 8± 149, 9 мл (от 0 мл до 500 мл) Время разделения паренхимы 49, 5± 19, 0 мин (от 20 до 90 мин) 8 (66, 6%) из 12 вмешательств носили сочетанный и комбинированный характер Кровопотеря на печеночном этапе вмешательства достоверно не отличалась от таковой на внепеченочном (р=0, 3) 1: 200 1: 400 Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Резекции печени: РЧА линии разделения паренхимы через 3 суток до операции через 3 месяца через 6 месяцев 32 мес после операции Желчный свищ в 1 (8, 3%) наблюдении термическая травма? Институт хирургии им. А. В. Вишневского Росмедтехнологий
Резекции печени: РЧА линии разделения паренхимы через 3 суток до операции через 3 месяца через 6 месяцев 32 мес после операции Желчный свищ в 1 (8, 3%) наблюдении термическая травма? Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Резекция + РЧА Множественные метастазы: этапный подход Институт хирургии им. А. В. Вишневского Росмедтехнологий
Резекция + РЧА Множественные метастазы: этапный подход Институт хирургии им. А. В. Вишневского Росмедтехнологий
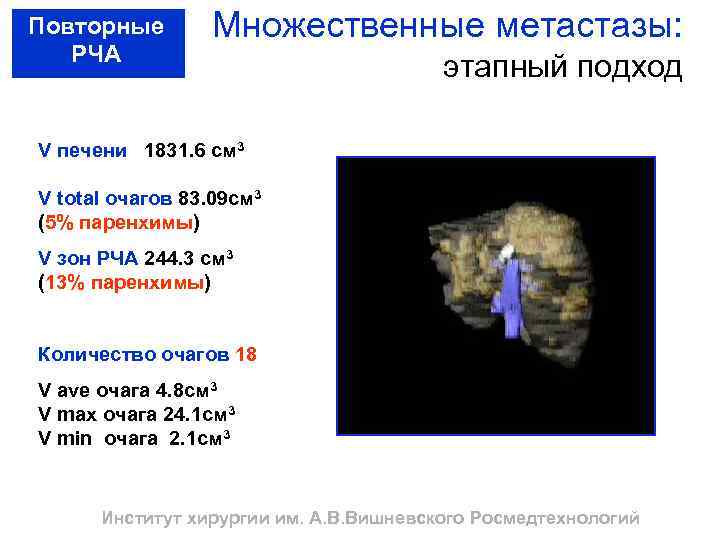 Повторные РЧА Множественные метастазы: этапный подход V печени 1831. 6 см 3 V total очагов 83. 09 см 3 (5% паренхимы) V зон РЧА 244. 3 cм 3 (13% паренхимы) Количество очагов 18 V ave очага 4. 8 см 3 V max очага 24. 1 см 3 V min очага 2. 1 см 3 Институт хирургии им. А. В. Вишневского Росмедтехнологий
Повторные РЧА Множественные метастазы: этапный подход V печени 1831. 6 см 3 V total очагов 83. 09 см 3 (5% паренхимы) V зон РЧА 244. 3 cм 3 (13% паренхимы) Количество очагов 18 V ave очага 4. 8 см 3 V max очага 24. 1 см 3 V min очага 2. 1 см 3 Институт хирургии им. А. В. Вишневского Росмедтехнологий
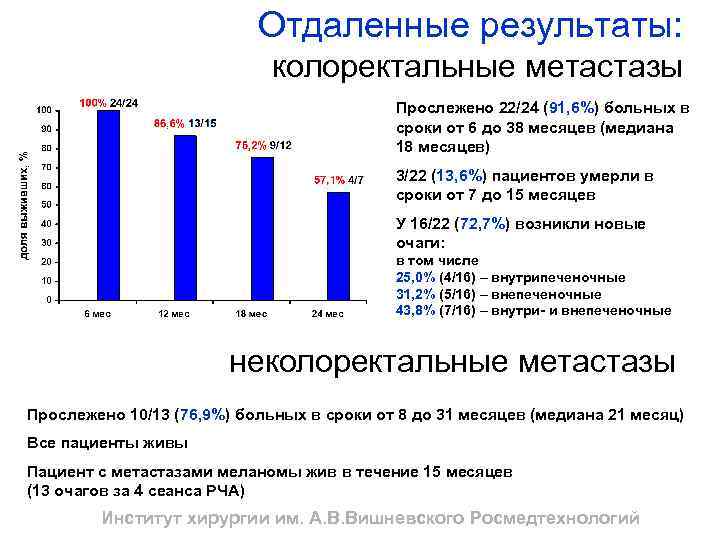 Отдаленные результаты: колоректальные метастазы Прослежено 22/24 (91, 6%) больных в сроки от 6 до 38 месяцев (медиана 18 месяцев) 3/22 (13, 6%) пациентов умерли в сроки от 7 до 15 месяцев У 16/22 (72, 7%) возникли новые очаги: в том числе 25, 0% (4/16) – внутрипеченочные 31, 2% (5/16) – внепеченочные 43, 8% (7/16) – внутри- и внепеченочные неколоректальные метастазы Прослежено 10/13 (76, 9%) больных в сроки от 8 до 31 месяцев (медиана 21 месяц) Все пациенты живы Пациент с метастазами меланомы жив в течение 15 месяцев (13 очагов за 4 сеанса РЧА) Институт хирургии им. А. В. Вишневского Росмедтехнологий
Отдаленные результаты: колоректальные метастазы Прослежено 22/24 (91, 6%) больных в сроки от 6 до 38 месяцев (медиана 18 месяцев) 3/22 (13, 6%) пациентов умерли в сроки от 7 до 15 месяцев У 16/22 (72, 7%) возникли новые очаги: в том числе 25, 0% (4/16) – внутрипеченочные 31, 2% (5/16) – внепеченочные 43, 8% (7/16) – внутри- и внепеченочные неколоректальные метастазы Прослежено 10/13 (76, 9%) больных в сроки от 8 до 31 месяцев (медиана 21 месяц) Все пациенты живы Пациент с метастазами меланомы жив в течение 15 месяцев (13 очагов за 4 сеанса РЧА) Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Заключение: Ú РЧА является безопасным и эффективным методом лечения в хирургической гепатологии, позволяющим вызвать полную деструкцию опухолей в 83, 2% наблюдений при относительно невысокой частоте осложнений (8, 4%) Ú Показанием к проведению РЧА является наличие опухолей печени размерами до 5 см. Количество очагов, которые могут быть подвергнуты РЧА, определяется объемом остающейся функционирующей паренхимы печени Ú Противопоказанием к проведению РЧА являются отсутствие безопасной трассы пункции или локализация очага в непосредственной близости к крупным желчным протокам или желчному пузырю Ú В оценке эффективности РЧА приоритетными являются методы визуализации, среди которых наиболее полную информацию предоставляет МРТ, вспомогательную роль играет исследование опухолевых маркеров; морфологическая оценка находит ограниченное применение Институт хирургии им. А. В. Вишневского Росмедтехнологий
Заключение: Ú РЧА является безопасным и эффективным методом лечения в хирургической гепатологии, позволяющим вызвать полную деструкцию опухолей в 83, 2% наблюдений при относительно невысокой частоте осложнений (8, 4%) Ú Показанием к проведению РЧА является наличие опухолей печени размерами до 5 см. Количество очагов, которые могут быть подвергнуты РЧА, определяется объемом остающейся функционирующей паренхимы печени Ú Противопоказанием к проведению РЧА являются отсутствие безопасной трассы пункции или локализация очага в непосредственной близости к крупным желчным протокам или желчному пузырю Ú В оценке эффективности РЧА приоритетными являются методы визуализации, среди которых наиболее полную информацию предоставляет МРТ, вспомогательную роль играет исследование опухолевых маркеров; морфологическая оценка находит ограниченное применение Институт хирургии им. А. В. Вишневского Росмедтехнологий
 Заключение: Ú У большинства (70, 0 -72, 7%) пациентов опухолевая прогрессия не останавливается ни после резекции печени, ни после РЧА Ú Что выбрать в качестве метода лечения при впервые выявленных метастазах в печени? Множественное билобарное метастатическое поражение • резекция + РЧА или РЧА (в том числе этапная) Единичные резектабельные метастазы • резекция печени • РЧА возможна при наличии опыта, оборудования, возможности обеспечить и адекватно контролировать негативные абляционные границы Ú Что выбрать в качестве метода лечения при рецидиве в культе печени? • при резектабельном рецидиве после сегментарных резекций – ререзекция • при нерезектабельном рецидиве или после обширных резекций РЧА Институт хирургии им. А. В. Вишневского Росмедтехнологий
Заключение: Ú У большинства (70, 0 -72, 7%) пациентов опухолевая прогрессия не останавливается ни после резекции печени, ни после РЧА Ú Что выбрать в качестве метода лечения при впервые выявленных метастазах в печени? Множественное билобарное метастатическое поражение • резекция + РЧА или РЧА (в том числе этапная) Единичные резектабельные метастазы • резекция печени • РЧА возможна при наличии опыта, оборудования, возможности обеспечить и адекватно контролировать негативные абляционные границы Ú Что выбрать в качестве метода лечения при рецидиве в культе печени? • при резектабельном рецидиве после сегментарных резекций – ререзекция • при нерезектабельном рецидиве или после обширных резекций РЧА Институт хирургии им. А. В. Вишневского Росмедтехнологий



