Заболевания мочев. системы 4 курс (2).ppt
- Количество слайдов: 55
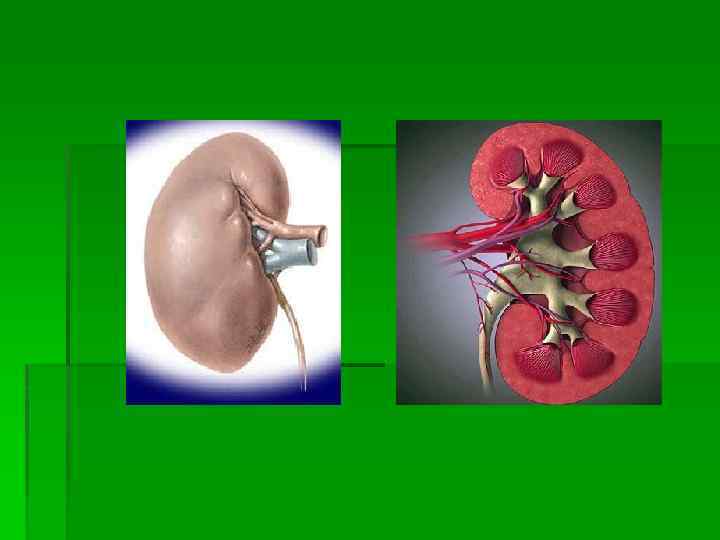

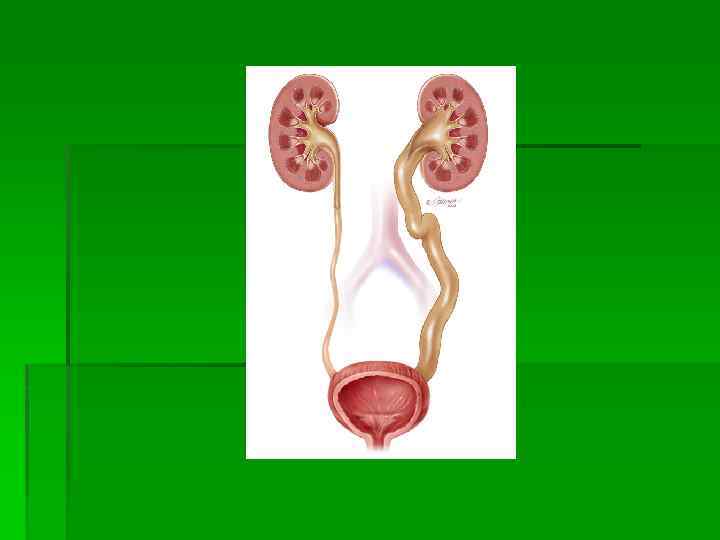
Функция почек состоит в: § поддержании объема крови и других жидкостей внутренней среды; § обеспечение постоянства концентрации в них осмотически активных веществ и отдельных ионов, РН; § экскрецией конечных продуктов обмена и чужеродных веществ; § метаболической и инкреторной деятельности, связанные с обновлением белкового состава крови, выработкой глюкозы; § образовании физиологически активных веществ: ренина, простогландинов, активных форм витамина Д 3.

§ § Развитию заболеваний почек способствуют многие факторы, которые могут привести к: гломерулонефритам; пиелонефриту; мочекаменной болезни; острой и хронической почечной недостаточности.

Одним из наиболее частых заболеваний почек у детей является пиелонефрит. Пиелонефрит – это неспецифическое микробно воспалительное заболевание почек с преимущественным поражением тубулоинтерстициальной ткани и чашечно лоханочной системы.

§ § § § § Возбудители заболеваний: кишечная палочка; клебсиелла; протей; белый и золотистый стафилококк; энтерококк; стрептококк; кишечная палочка; вирусы; ассоциация бактерий их 4 формы; кандидозы

Бактериальная инвазия происходит: § восходящим (уриногенным); § гематогенным; § лимфогенным путем.

В основе патогенеза пиелонефрита лежат следующие факторы: § нарушение уродинамики – врожденные или приобретенные аномалии в мочевыделительной системе, приводящие к нарушению пассажа мочи; § инфекционный агент попавший в почку посредством Р фимбрий внедряется и оседают в мозговом слое почки, формируются локусы бактериального воспаления.

Начало заболевания у детей дошкольного возраста характеризуется лихорадкой (температура тела повышается до высоких цифр) с ознобом, при падении температуры — выраженной потливостью. Дети жалуются на головную боль, вялость, слабость, быструю утомляемость, постоянные или периодические боли в животе, поясничной области. При пальпации определяются болезненность живота по ходу мочеточников и напряжение мышц брюшной стенки. Симптом поколачивания в области поясницы и симптом Пастернацкого положительны.

Ребенок с пиелонефритом имеет соответствующий внешний вид — отмечаются бледность кожных покровов, тени вокруг глаз, пастозность век, реже определяется пастозность голеней. Большое количество малых внешних аномалий (5 и более) обнаруживается у детей с вторичным пиелонефритом на фоне аномалий развития органов мочевой системы.

Для мочевого осадка при пиелонефрите характерна массивная лейкоцитурия (от 30 до 100 млн/сутки), которая представлена нейтрофилами, эозинофилами. Цилиндрурия при пиелонефрите не характерна. Цилиндрурия — скорее признак тяжести пиелонефрита. Протеинурия при пиелонефрите умеренная, не превышает 1— 3 г/сутки. Следующий признак, характерный для пиелонефрита, — это бактериурия, она считается патологической при выявлении более 100 тыс. микробных тел в 1 мл мочи.

В анализе крови при пиелонефрите обнаруживаются разной степени выраженности лейкоцитоз, нейтрофиллез со сдвигом влево и повышение СОЭ, что свидетельствует о выраженности остро фазового воспаления в организме.

Тубулярные функции почек оценивают по пробе Зимницкого, которая при пиелонефрите изменяется по типу гипостенурии или изостенурии (относительная плотность мочи ниже 1015.

Экскреторная урография, микционная цистография, УЗИ, МРТ позволяют диагностировать имеющиеся аномалии развития и деформацию мочевыделительной системы.

Лечебные мероприятия должны быть направлены на ликвидацию микробно воспалительного процесса в почечной ткани и мочевых путях, нормализацию обменных нарушений и функционального состояния почек, стимуляцию регенераторных процессов, повышение иммунобиологической реактивности организма больного ребенка. Постельный режим назначается только на острый период пиелонефрита.

Диета больных пиелонефритом должна быть полноценной и содержать соответствующее возрасту количество белков, жиров и углеводов. Ограничение потребления белка до 1, 5— 2 г/кг массы в сутки и соли до 2— 3 г/сутки рекомендуется только на острый период заболевания. В это время целесообразно чередовать растительную (подщелачивающую) и белковую (подкисляющую) пищу каждые 3— 5 дней для создания неблагоприятных условий для жизнедеятельности бактерий. В дальнейшем ребе нок получает полноценный стол с исключением острых приправ, соленых и аллергизирующих блюд.

Дезинтоксикационная терапия используется в период максимальной активности с внутривенно капельным вливанием раствора 10% глюкозы, гемодеза.

Антибактериальная терапия должна проводиться с учетом свойств используемых средств: нефротоксичности, эффективности в отношении наиболее часто обнаруживаемых возбудителей пиелонефрита, поддержания в течение необходимого времени лечебных концентраций в почечной ткани, крови и моче.

Для достижения хорошего эффекта при проведении антибактериальной терапии необходимо учитывать следующие рекомендации: как можно раньше провести идентификацию возбудителя и подобрать антибиотик с учетом чувствительности к нему микробной флоры; выбрать антибиотик для конкретного больного с учетом сопутствующей патологии; использовать оптимальные дозы и пути введения антибиотика; чаще использовать «ступенчатую» терапию, учитывая ее преимущества;

Комбинированная антибактериальная терапия в нефрологии используется по следующим показаниям: тяжелое септическое течение микробно воспалительного процесса в почечной ткани (с целью использования синергизма действия антибактериальных препаратов); тяжелое течение пиелонефрита, обусловленного микробными ассоциациями; с целью преодоления полирезистентности микроорганизмов к антибиотикам (особенно при терапии «проблемных» инфекций, вызванных протеем, синегнойной палочкой, цитробактером, клебсиеллой и др. ); для воздействия на внутриклеточно расположенные микроорганизмы (хламидии, микоплазмы, уреаплазмы).

Аугментин Уназин Амоксиклав Карбенициллин Цефалексин Зиннат, Зинацеф Фурагин Неграм, 5 НОК Бактрим

Лечение антибиотиками продолжается в течение 4 недель после исчезновения бактериурии последовательными курсами по 7— 10 дней (с учетом чувствительности микроорганизмов). Далее переходят на уросептические препараты (нитрофураны, бисептол, 5 НОК) прерывистыми циклами по 10— 14 дней, в интервале между приемом уросептических средств используются отвары лекарственных трав или их сочетания в виде растительных сборов.

В комплексной терапии пиелонефрита назначаются препараты, улучшающие иммунобиологическую реактивность организма. С целью улучшения функции канальцевого эпителия используются витамины А, В 6, Е, В 15 (в возрастных дозах), кокорбоксилаза по 50 100 мг в сутки, АТФ 1% 1, 0 мл и эссенциале – по 1 капсуле 2 раза в день внутрь, продолжительность курса 1 месяц.

При пиелонефритах рекомендуется прием минеральных вод всех типов в дозе 5 мл/кг веса 3 раза в сутки. В период стойкой клинико лабораторной ремиссии пиелонефрита детям проводят закаливающие процедуры – частичные обливания, в летний период года – купание.

Острый постстрептококковый гломерулонефрит приобретенное полиэтиологическое заболевание почек, для которого характерно иммунное воспаление с преимущественным инициальным поражением клубочков и возможным: вовлечением в патологический процесс любого компонента почечной ткани.

Заболевание возникает через 1 3 недели после стрептококковых инфекций (ангины, отита, скарлатины и др. ), особенно вызванных β гемолитическим стрептококком группы А, обладающим повышенной нефритогенностью.

После воздействия причинных факторов спустя 10— 14 дней у заболевших детей появляются две группы клинических симптомов — экстрареналъные и ренальные.

В начальном периоде болезни доминируют экстраренальные симптомы: слабость, вялость, тошнота, плохой аппетит, общая бледность, пастозность лица, отечность под глазами в утренние часы. Иногда отмечаются повышение температуры, умеренное увеличение печени. Для большинства больных характерен гипертензионный синдром: головная боль, иногда рвота, изменения со стороны сердечно сосудистой системы (тахикардия, реже брадикардия, систолический шум на верхушке, повышение артериального давления, изменение сосудов глазного дна).

К ренальной группе симптомов относят боли в области поясницы (из за растяжения капсулы почек), боли в животе, олигурию, изменение цвета мочи (иногда до цвета мясных помоев), гематурию и протеинурию (по данным клинических анализов мочи), азотемию.

Мочевой синдром при ГН представлен: § олигурией; § протеинурией; § гематурией; § цилиндрурией.

Гипертония у больных ГН характеризуется равномерным повышением систолического и диастолического давления. Гипертония обусловлена увеличением ОЦК (гидремией), гиперренинемией. В генезе гипертонии имеет значение активация кининовой системы при нефрите.

§ Отеки у больных ГН могут быть скрытые и явные. Видимые отеки по являются при остром увеличении массы на 10%. Отеки нарастают к утру. В генезе отеков у детей при ГН имеет значение несколько факторов: увеличение гидродинамического давления вследствие гипертонии, уменьшение коллоидно осмотического давления крови из за диспротеинемии и дизэлектролитемии и др.

Признанной моделью лечения ОГН является базисная терапия. Она включает в себя постельный режим, который назначают до ликвидации отеков, гипертензии, макрогематурии, и диетотерапию, В дебюте ОГН с учетом наличия и степени гиперволемии и гипертензии назначается ограничение употребления жидкости. Расчет количества жидкости проводят с учетом диуреза предыдущего дня и восполнения экстраренальных потерь, что составляет в среднем 10 мл/кг/сутки. Назначается стол 7 а (по Певзнеру).

В базисную терапию включается антибактериальная терапия. Чаще назначают защищённые пенициллины (амоксиклав, уназин, аугментин) внутримышечно в возрастной дозе, продолжительность курса 7— 10 дней. Если у больного имеются очаги хронической инфекции, то назначают второй курс антибиотиков (или бициллин, продолжительность курса 1 2 месяца).

Из других медикаментозных средств в комплекс базисной терапии включают А, Е и С, которые сочетают с назначением эссенциале форте. Для увеличения почечного кровотока назначают эуфиллин или трентал. Для снятия спазма почечных сосудов электрофорез на область почек с 1% раствором никотиновой кислоты (на курс 8 10 процедур). Для уменьшения агрегации клеток крови и усиления фибринолитического действия назначают курантил или ацетилсалициловую кислоту.

В базисной программе диуретики используются непостоянно или очень коротким курсом (фуросемид в дозе 1 2 мг/кг/сутки). Если артериальное давление (минимальное) повышается до 100— 110 мм рт. ст. , то целесооб разно назначать резерпин (раунатин). Обычно артериальное давление выравнивается за 1— 2 дня.

§ Хронический гломерулонефрит (ХГН) — двустороннее диффузное вопаление клубочков почек иммунного происхождения. В большинстве слу чаев заболевание имеет прогрессирующее течение с постепенным вовлечением в процесс всех отделов нефрона, развитием нефросклероза и хронической почечной недостаточности.

В этиологии могут иметь значение нерациональная лекарственная терапия (прием нефротоксических препаратов, злоупотребление нестероидными противовоспалительными препаратами, отсутствие антибактериальной терапии при стрептококковой инфекции), несанированные очаги хронической инфекции, персистирующие вирусные инфекции, чрезмерные антигенные нагрузки (сочетанные инфекции, неправильно проводимые профилактические прививки), нарушения в диетолечении и др. В последние годы особо подчеркивают роль в этиологии ХГН латентных инфекций — цитомегалии, парагриппа, гепатита В.

В основе развития ХГН лежат иммунные механизмы. При этом решающее значение могут иметь либо повреждения почки, ведущие к длительному поступлению в кровоток почечных антигенов (иммунных комплексов, аутоантигенов, цитотоксических лимфоцитов), либо расстройства иммунологической реактивности, при которых возможен аутоиммунный процесс. Персистирующие вирусные инфекции могут вызвать оба процесса, т, к. они интенсивно повреждают почку, а также обладают способностью угнетать функцию макрофагов и Т супрессоров. Длительная циркуляция у человека микроорганизмов и их антигенов может быть предопределена генетически (гомозиготность по Ir генам).

§ § § Выделяют 3 клинические формы хронического гломерулонефрита: гематурическую; нефротическую (отечно протеинурическую); смешанную.

I. Гематурическая форма ХГН проявляется макро или микрогематурией с небольшой протеинурией (до 1— 2 г/л). Гипертензия и отеки обычно отсутствуют даже в периоды обострений. Во время ремиссии отмеча ются бледность лица, небольшая пастозность лица по утрам, сниженная активность ребенка. Функции почек длительное время остаются нормальными. Снижение клубочковой фильтрации и уменьшение почечного кровотока могут выявляться в периоды обострений.

2. Нефротическая форма ХГН. Основными симптомами болезни являются выраженные отеки и массивная протеинурия (более 3% в клиническом анализе мочи). Эта форма ХГН возникает обычно остро, после перенесенной респираторной инфекции или ангины, появляются отеки и массивная протеинурия. Несмотря на лечение, заболевание не имеет существенного обратного развития. Развиваются гипопротеинемия, гиперлипидемия.

§ 3. При смешанной форме ХГН у больных наблюдается сочетание нефротического синдрома с артериальной гипертензией, гематурией, цилиндрурией, гипертрофией миокарда. Отеки менее выражены, чем при нефротической форме, но более упорные, практически не поддаются лечению. Протеинурия колеблется от 3— 4 до 10 г/л, почти постоянно выявляется гематурия.

§ Дети жалуются на головные боли, головокружение, раздражительность или вялость, ухудшение зрения, боли в пояснице. Нередко возникает гипертензионная энцефалопатия: рвота, гиперрефлексия, очаговые или гене рализованные судороги, атаксия. Границы относительной сердечной тупо сти расширены влево, часто выслушивается систолический шум на верхушке, на ЭКГ — признаки перегрузки левого желудочка. Артериальное давление резко превышает возрастные нормы. Результаты исследования глазного дна свидетельствуют о наличии гипертонической ангиоретинопатии. При биопсии почек у больных с данной формой ХГН обнаруживают пролиферативно фибропластический гломерулит. ХПН развивается быстро, обычно через 1— 2 года болезни.

В моче периодически могут обнаруживаться небольшие количества эритроцитов и цилиндров. Артериальная гипертензия наблюдается редко, обычно во время лечения глюкокортикостероидами. Фильтрационная функция почек длительное время остается нормальной, канальцевая реабсорбция натрия и воды повышена. Болезнь часто рецидивирует и спустя несколько лет формируется ХПН.

Дети жалуются на головные боли, головокружение, раздражительность или вялость, ухудшение зрения, боли в пояснице. Нередко возникает гипертензионная энцефалопатия: рвота, гиперрефлексия, очаговые или генерализованные судороги, атаксия. Границы относительной сердечной тупости расширены влево, часто выслушивается систолический шум на верхушке, на ЭКГ — признаки перегрузки левого желудочка. Артериальное давление резко превышает возрастные нормы. Результаты исследования глазного дна свидетельствуют о наличии гипертонической ангиоретинопатии. При биопсии почек у больных с данной формой ХГН обнаруживают пролиферативно фибропластический гломерулит. ХПН развивается бы стро, обычно через 1— 2 года болезни.

Лечение ХГН: 1. Режим 2. Диета 3. Медикаментозная терапия 4. Симптоматическая терапия 5. Фитотерапи 6. Санация очагов хронической инфекции 7. Лечение сопутствующих заболеваний

При смешанной форме ХГН применяется четырехкомпонентная терапия гормоны, цитостатик, дезагрегант, антикоагулянт. Дозы преднизолона назначаются такие же, как при ОГН. Из цитостатических средств используется циклофосфамид (4 5 мг/кг/сутки) или хлорбутин (0, 2 0, 3 мг/кг; дают 1 раз в день утром после еды) в течение 8 недель, затем пре парат назначают в половинной дозе на 6 9 месяцев. В последние годы из иммунодепрессоров все чаще рекомендуют циклоспорин А в дозе 5 10 мг/кг в сутки (или 100 150 мг/м 2/сутки) в течение 6 12 месяцев.

При неэффективности четырехкомпонентной терапии ее сочетают с «пульс терапией» метилпредом в дозе 20— 258 мг/кг (внутривенно капельно через день, всего 3— 6 вливаний, с дальнейшим переходом на обычные дозы глюкоокортикоидов и цитостатика). В ряде случаев «пульс терапию» глюкокортикоидами синхронизируют с плазмаферезом. Антиагрегантным эффектом обладает курантил в дозе 10 мг/кг в сутки (в 3 приема), из антикоагулянтных средств используют низкомолекулярный гепарин.

§ При лечении протеинурии эффективно использование ингибиторов ангиотензин превращающего фермента, что способствует замедлению прогрессирования гломерулонефрита. С этой целью назначают каптоприл в дозе 0, 5 2 мг/кг/сутки.

При нефротической форме ХГН рекомендуются гормональные препараты в сочетании с цитостатиками, при повторных обострениях может использоваться схема из четырехкомпонентных средств.

При фокально сегментарном склерозе гормональная терапия не показана, используются симптоматическая терапия и фитосредства. Важные звенья в терапии больных ХГН — санация очагов хронической инфекции и лечение сопутствующих заболеваний.
Заболевания мочев. системы 4 курс (2).ppt