7411cbbef4484e794c662decd696cbd8.ppt
- Количество слайдов: 65
 ФПН и ПОРОКИ РАЗВИТИЯ ПЛОДА – ЭПИДЕМИЯ ХХI ВЕКА. Вопросы те же, а есть ли ответы?
ФПН и ПОРОКИ РАЗВИТИЯ ПЛОДА – ЭПИДЕМИЯ ХХI ВЕКА. Вопросы те же, а есть ли ответы?
 Министр здравоохранения России Вероника Скворцова доложила о ходе реализации региональных программ здравоохранения и привела сравнительные данные по важнейшим для страны показателям в области здравоохранения. • По одному из важнейших показателей, к тому же являющемуся критерием оценки системы здравоохранения страны в целом, «Младенческой смертности» , Россия на фоне Европы также выглядит не лучшим образом. • В 2011 -м в России умерли 7, 4 младенца на тысячу родившихся живыми, в 2012 -м — 8, 6, а к 2018 -му предсказывают снижение до 5, 5 на тысячу. • В то время как в ведущих странах этот показатель находится на уровне – 4, 2 на тысячу. www. zdrav. ru/news/78314
Министр здравоохранения России Вероника Скворцова доложила о ходе реализации региональных программ здравоохранения и привела сравнительные данные по важнейшим для страны показателям в области здравоохранения. • По одному из важнейших показателей, к тому же являющемуся критерием оценки системы здравоохранения страны в целом, «Младенческой смертности» , Россия на фоне Европы также выглядит не лучшим образом. • В 2011 -м в России умерли 7, 4 младенца на тысячу родившихся живыми, в 2012 -м — 8, 6, а к 2018 -му предсказывают снижение до 5, 5 на тысячу. • В то время как в ведущих странах этот показатель находится на уровне – 4, 2 на тысячу. www. zdrav. ru/news/78314
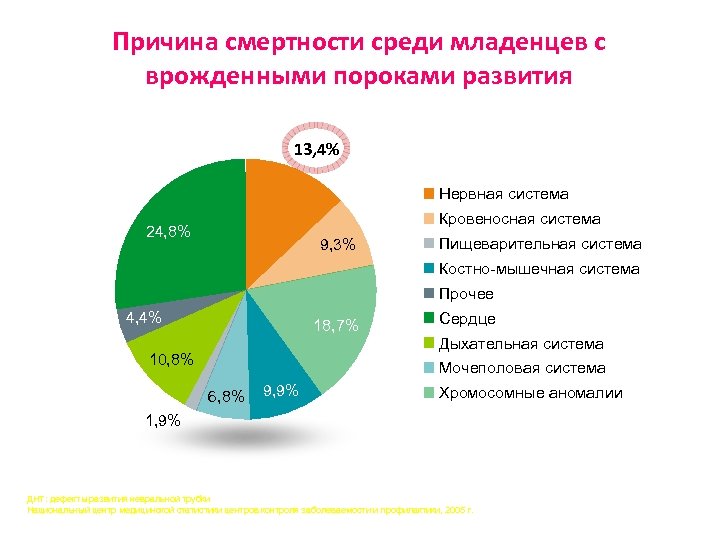 Причина смертности среди младенцев с врожденными пороками развития 13, 4% Нервная система Кровеносная система 24, 8% 9, 3% Пищеварительная система Костно-мышечная система Прочее 4, 4% 18, 7% 10, 8% Сердце Дыхательная система Мочеполовая система 6, 8% 9, 9% Хромосомные аномалии 1, 9% ДНТ: дефекты развития невральной трубки Национальный центр медицинской статистики центров контроля заболеваемости и профилактики, 2005 г.
Причина смертности среди младенцев с врожденными пороками развития 13, 4% Нервная система Кровеносная система 24, 8% 9, 3% Пищеварительная система Костно-мышечная система Прочее 4, 4% 18, 7% 10, 8% Сердце Дыхательная система Мочеполовая система 6, 8% 9, 9% Хромосомные аномалии 1, 9% ДНТ: дефекты развития невральной трубки Национальный центр медицинской статистики центров контроля заболеваемости и профилактики, 2005 г.
 Пороки развития: распространенность в мировом масштабе – Во всем мире ежегодно ≥ 300 000 новорожденных поражаются анэнцефалией и расщеплением позвоночника 1. Распространенность на 10 000 родов Данные за период с 2001 по 2005 гг. , включают расщепление позвоночника, анэнцефалию и грыжу головного мозга. Ежегодные показатели ДНТ включают живорождение, мертворождение и (где применимо) прерывание беременности. * Разрешенные, но не сообщаемые прерывания беременности; ** Неразрешенные и, следовательно, не сообщаемые прерывания беременности. 1. Botto LD, et al. N Engl J Med 1999; 341(20): 1509– 19; 2. Данные Международного центра для наблюдения и исследования врожденных дефектов. Дополнительная информация доступна по адресу: http: //www. icbdsr. org/filebank/documents/ar 2005/Report 2007. pdf
Пороки развития: распространенность в мировом масштабе – Во всем мире ежегодно ≥ 300 000 новорожденных поражаются анэнцефалией и расщеплением позвоночника 1. Распространенность на 10 000 родов Данные за период с 2001 по 2005 гг. , включают расщепление позвоночника, анэнцефалию и грыжу головного мозга. Ежегодные показатели ДНТ включают живорождение, мертворождение и (где применимо) прерывание беременности. * Разрешенные, но не сообщаемые прерывания беременности; ** Неразрешенные и, следовательно, не сообщаемые прерывания беременности. 1. Botto LD, et al. N Engl J Med 1999; 341(20): 1509– 19; 2. Данные Международного центра для наблюдения и исследования врожденных дефектов. Дополнительная информация доступна по адресу: http: //www. icbdsr. org/filebank/documents/ar 2005/Report 2007. pdf
 В структуре перинатальной заболеваемости и смертности плода ФПН составляет от 4 до 46% (Логутова Л. С. , Петрухин В. А. , Ахвледиани К. Н. , Пырсикова Ж. Ю. , Витушко С. А. Московский областной НИИ акушерства и гинекологии, 2010 г)
В структуре перинатальной заболеваемости и смертности плода ФПН составляет от 4 до 46% (Логутова Л. С. , Петрухин В. А. , Ахвледиани К. Н. , Пырсикова Ж. Ю. , Витушко С. А. Московский областной НИИ акушерства и гинекологии, 2010 г)
 АКТУАЛЬНОСТЬ ПРОБЛЕМЫ • Плацентарная недостаточность (ПН) • представляет собой одну из важнейших проблем акушерства, неонатологии и перинатологии. Функциональная несостоятельность плаценты служит основной причиной гипоксии, задержки роста и развития плода, его травм в родах. • ПН включена в Международную статистическую классификацию болезней, травм и причин смерти как основной диагноз патологического состояния плода и новорожденного (X пересмотр, шифр 762. 2).
АКТУАЛЬНОСТЬ ПРОБЛЕМЫ • Плацентарная недостаточность (ПН) • представляет собой одну из важнейших проблем акушерства, неонатологии и перинатологии. Функциональная несостоятельность плаценты служит основной причиной гипоксии, задержки роста и развития плода, его травм в родах. • ПН включена в Международную статистическую классификацию болезней, травм и причин смерти как основной диагноз патологического состояния плода и новорожденного (X пересмотр, шифр 762. 2).
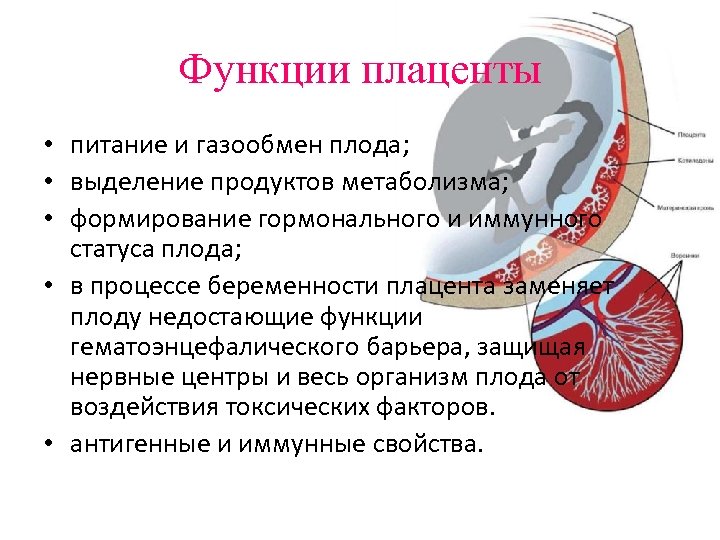 Функции плаценты • питание и газообмен плода; • выделение продуктов метаболизма; • формирование гормонального и иммунного статуса плода; • в процессе беременности плацента заменяет плоду недостающие функции гематоэнцефалического барьера, защищая нервные центры и весь организм плода от воздействия токсических факторов. • антигенные и иммунные свойства.
Функции плаценты • питание и газообмен плода; • выделение продуктов метаболизма; • формирование гормонального и иммунного статуса плода; • в процессе беременности плацента заменяет плоду недостающие функции гематоэнцефалического барьера, защищая нервные центры и весь организм плода от воздействия токсических факторов. • антигенные и иммунные свойства.
 ОПРЕДЕЛЕНИЕ Плацентарная недостаточность (ПН) – это клинический синдром, обусловленный морфофункциональными изменениями в плаценте, возникающий в результате сложной реакции плаценты и плода в ответ на различные патологические состояния материнского организма и проявляется нарушением состояния плода и его развитием. — патофизиологический феномен, состоящий из комплекса нарушений трофической, эндокринной и метаболической функций плаценты, ведущих к неспособности поддерживать ее адекватный и достаточный обмен между организмами матери и плода.
ОПРЕДЕЛЕНИЕ Плацентарная недостаточность (ПН) – это клинический синдром, обусловленный морфофункциональными изменениями в плаценте, возникающий в результате сложной реакции плаценты и плода в ответ на различные патологические состояния материнского организма и проявляется нарушением состояния плода и его развитием. — патофизиологический феномен, состоящий из комплекса нарушений трофической, эндокринной и метаболической функций плаценты, ведущих к неспособности поддерживать ее адекватный и достаточный обмен между организмами матери и плода.
 Осложнения течения беременности при плацентарной недостаточности - угроза прерывания - угрожающий выкидыш возникает у 91 % женщин с ПН, в том числе: - частичная отслойка плодного яйца в I триместре - у 16 % женщин, - угрожающие преждевременные роды — у 25, 5 %. Для ПН характерны: - тяжелое течение преэклампсии, - имплантация плодного яйца в нижних отделах матки,
Осложнения течения беременности при плацентарной недостаточности - угроза прерывания - угрожающий выкидыш возникает у 91 % женщин с ПН, в том числе: - частичная отслойка плодного яйца в I триместре - у 16 % женщин, - угрожающие преждевременные роды — у 25, 5 %. Для ПН характерны: - тяжелое течение преэклампсии, - имплантация плодного яйца в нижних отделах матки,
 Осложнения плацентарной недотаточности для плода • АНТЕ- И ИНТРАНАТАЛЬНАЯ ГИБЕЛЬ ПЛОДА 50 -60 % • ПЕРИНАТАЛЬНОЕ ПОРАЖЕНИЕ ЦНС 70 -100 % • ПРОБЛЕМЫ НЕДОНОШЕННОСТИ 40 -60 % • ДОЛЯ ЧАСТО БОЛЕЮЩИХ ДЕТЕЙ 70 -80 % • ЗАДЕРЖКА ФИЗИЧЕСКОГО РАЗВИТИЯ ДЕТЕЙ 60 -100 % • ЗАДЕРЖКА ПСИХИЧЕСКОГО РАЗВИТИЯ ДЕТЕЙ 40 -60 % Данные ВОЗ
Осложнения плацентарной недотаточности для плода • АНТЕ- И ИНТРАНАТАЛЬНАЯ ГИБЕЛЬ ПЛОДА 50 -60 % • ПЕРИНАТАЛЬНОЕ ПОРАЖЕНИЕ ЦНС 70 -100 % • ПРОБЛЕМЫ НЕДОНОШЕННОСТИ 40 -60 % • ДОЛЯ ЧАСТО БОЛЕЮЩИХ ДЕТЕЙ 70 -80 % • ЗАДЕРЖКА ФИЗИЧЕСКОГО РАЗВИТИЯ ДЕТЕЙ 60 -100 % • ЗАДЕРЖКА ПСИХИЧЕСКОГО РАЗВИТИЯ ДЕТЕЙ 40 -60 % Данные ВОЗ
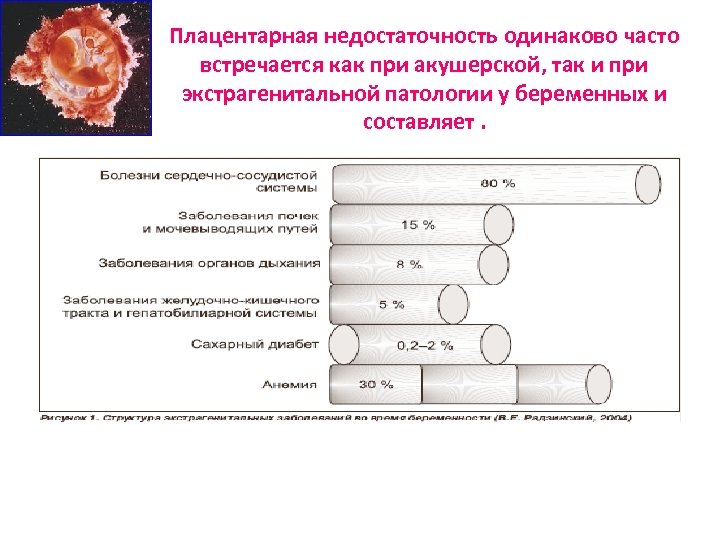 Плацентарная недостаточность одинаково часто встречается как при акушерской, так и при экстрагенитальной патологии у беременных и составляет.
Плацентарная недостаточность одинаково часто встречается как при акушерской, так и при экстрагенитальной патологии у беременных и составляет.
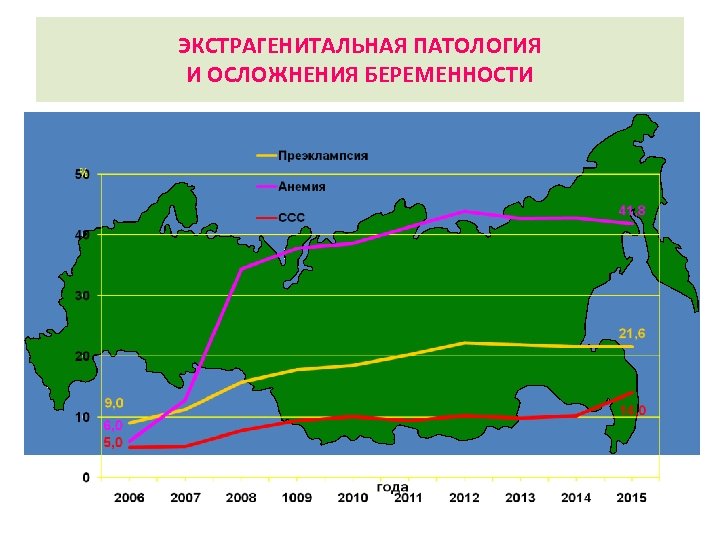 ЭКСТРАГЕНИТАЛЬНАЯ ПАТОЛОГИЯ И ОСЛОЖНЕНИЯ БЕРЕМЕННОСТИ
ЭКСТРАГЕНИТАЛЬНАЯ ПАТОЛОГИЯ И ОСЛОЖНЕНИЯ БЕРЕМЕННОСТИ
 Плацентарный кровоток • представлен двумя системами изолированных, но взаимосвязанных систем плодового и материнского кровообращения.
Плацентарный кровоток • представлен двумя системами изолированных, но взаимосвязанных систем плодового и материнского кровообращения.
 К системе плодово-плацентарного кровообращения относятся: • артерии и вены, проходящие в хориальной пластине и соединяющие сосуды пуповины (две артерии и вену) с периферическими сосудами хориона; • периферические сосуды хориона; • комплекс артерий и вен проходящих в основных стволах ворсин, их разветвления, соединяющие магистральные сосуды плаценты с системой капилляров хориона; • дренирующая подэпителиальный слой ворсин.
К системе плодово-плацентарного кровообращения относятся: • артерии и вены, проходящие в хориальной пластине и соединяющие сосуды пуповины (две артерии и вену) с периферическими сосудами хориона; • периферические сосуды хориона; • комплекс артерий и вен проходящих в основных стволах ворсин, их разветвления, соединяющие магистральные сосуды плаценты с системой капилляров хориона; • дренирующая подэпителиальный слой ворсин.
 Классификация • В зависимости от того, в каких структурных единицах развиваются патологические процессы, различают три формы плацентарной недостаточности: • 1. Гемодинамическая - проявляется в маточноплацентарном и плодово-плацентарном бассейнах • 2. Плацентарно-мембранная - характеризуется снижением способности плацентарной мембраны к транспорту метаболитов • 3. Клеточно-паренхиматозная - связяна с нарушением клеточной активности трофобласта и плаценты.
Классификация • В зависимости от того, в каких структурных единицах развиваются патологические процессы, различают три формы плацентарной недостаточности: • 1. Гемодинамическая - проявляется в маточноплацентарном и плодово-плацентарном бассейнах • 2. Плацентарно-мембранная - характеризуется снижением способности плацентарной мембраны к транспорту метаболитов • 3. Клеточно-паренхиматозная - связяна с нарушением клеточной активности трофобласта и плаценты.
 В практике • Классификацией нарушений плаценты, предложенной М. В. Федоровой и Е. П. Калашниковой. В соответствии с данной классидфикацией, выделяют: • первичную ПН ( возникшую до 16 недель беременности) • вторичную (развивающуюся в более поздние сроки) • • Первичная ПН проявляется анатомическими нарушениями строения, расположения и прикрепления плаценты, а также дефектами васкуляризации и нарушения созревания хориона. Вторичная ПН развивается на фоне уже сформировавшейся плаценты под влиянием экзогенных фактров. Как правило, эта патология наблюдается во второй половине беременности. • ПН (первичная и вторичная) • • острая хроническое течение
В практике • Классификацией нарушений плаценты, предложенной М. В. Федоровой и Е. П. Калашниковой. В соответствии с данной классидфикацией, выделяют: • первичную ПН ( возникшую до 16 недель беременности) • вторичную (развивающуюся в более поздние сроки) • • Первичная ПН проявляется анатомическими нарушениями строения, расположения и прикрепления плаценты, а также дефектами васкуляризации и нарушения созревания хориона. Вторичная ПН развивается на фоне уже сформировавшейся плаценты под влиянием экзогенных фактров. Как правило, эта патология наблюдается во второй половине беременности. • ПН (первичная и вторичная) • • острая хроническое течение
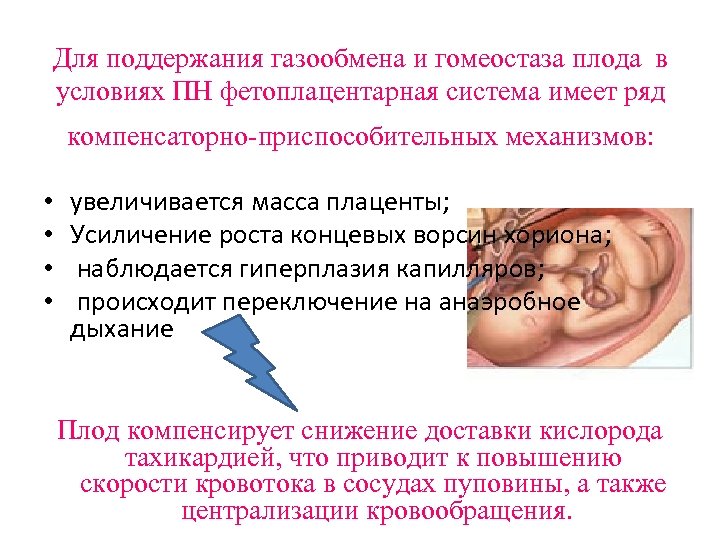 Для поддержания газообмена и гомеостаза плода в условиях ПН фетоплацентарная система имеет ряд компенсаторно-приспособительных механизмов: • • увеличивается масса плаценты; Усиличение роста концевых ворсин хориона; наблюдается гиперплазия капилляров; происходит переключение на анаэробное дыхание Плод компенсирует снижение доставки кислорода тахикардией, что приводит к повышению скорости кровотока в сосудах пуповины, а также централизации кровообращения.
Для поддержания газообмена и гомеостаза плода в условиях ПН фетоплацентарная система имеет ряд компенсаторно-приспособительных механизмов: • • увеличивается масса плаценты; Усиличение роста концевых ворсин хориона; наблюдается гиперплазия капилляров; происходит переключение на анаэробное дыхание Плод компенсирует снижение доставки кислорода тахикардией, что приводит к повышению скорости кровотока в сосудах пуповины, а также централизации кровообращения.
 Классификация ХПН в зависимости от состояния защитноприспособительных реакции (В. Е. Радзинский): • 1. Компенсированная форма ПН, при которой имеют место начальные проявления патологического процесса в ФПК. Защитно-приспособительные механизмы активируются и испытывают определенное напряжение, что создает условия для дальнейшего развития плода и прогрессирования беременности. При адекватной терапии и правильном ведении родов возможно рождение здорового ребенка. • 2. Субкомпенсированная форма ПН характеризуется усугублением тяжести осложнений. Защитно-приспособительные механизмы испытывают предельное напряжение (возможности ФПК при этом практически исчерпаны), что не позволяет обеспечить их реализацию в достаточной степени для адекватного течения беременности и развития плода. увеличивается риск возникновения осложнений для плода и новорожденного. • 3. Декомпенсированная форма ПН. Имеет место перенапряжение и срыв компенсаторно-приспособительных механизмов, которые уже не обеспечивают необходимых условий для дальнейшего нормального прогрессирования беременности. в ФПС происходят необратимые морфо-функциональные нарушения. Существенно возрастает риск тяжелых осложнений для плода и новорожденного.
Классификация ХПН в зависимости от состояния защитноприспособительных реакции (В. Е. Радзинский): • 1. Компенсированная форма ПН, при которой имеют место начальные проявления патологического процесса в ФПК. Защитно-приспособительные механизмы активируются и испытывают определенное напряжение, что создает условия для дальнейшего развития плода и прогрессирования беременности. При адекватной терапии и правильном ведении родов возможно рождение здорового ребенка. • 2. Субкомпенсированная форма ПН характеризуется усугублением тяжести осложнений. Защитно-приспособительные механизмы испытывают предельное напряжение (возможности ФПК при этом практически исчерпаны), что не позволяет обеспечить их реализацию в достаточной степени для адекватного течения беременности и развития плода. увеличивается риск возникновения осложнений для плода и новорожденного. • 3. Декомпенсированная форма ПН. Имеет место перенапряжение и срыв компенсаторно-приспособительных механизмов, которые уже не обеспечивают необходимых условий для дальнейшего нормального прогрессирования беременности. в ФПС происходят необратимые морфо-функциональные нарушения. Существенно возрастает риск тяжелых осложнений для плода и новорожденного.
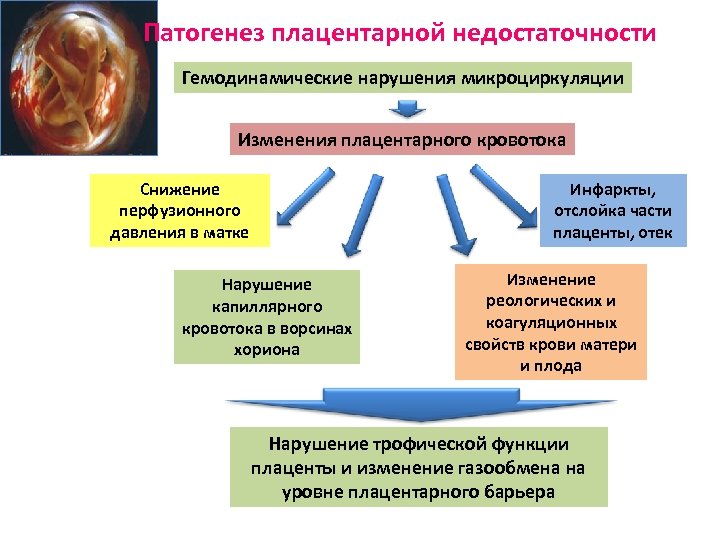 Патогенез плацентарной недостаточности Гемодинамические нарушения микроциркуляции Изменения плацентарного кровотока Снижение перфузионного давления в матке Инфаркты, отслойка части плаценты, отек Нарушение капиллярного кровотока в ворсинах хориона Изменение реологических и коагуляционных свойств крови матери и плода Нарушение трофической функции плаценты и изменение газообмена на уровне плацентарного барьера
Патогенез плацентарной недостаточности Гемодинамические нарушения микроциркуляции Изменения плацентарного кровотока Снижение перфузионного давления в матке Инфаркты, отслойка части плаценты, отек Нарушение капиллярного кровотока в ворсинах хориона Изменение реологических и коагуляционных свойств крови матери и плода Нарушение трофической функции плаценты и изменение газообмена на уровне плацентарного барьера
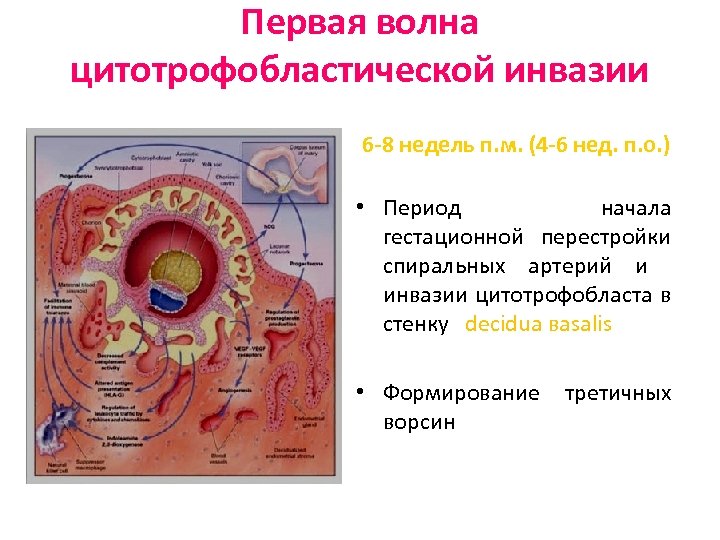 Первая волна цитотрофобластической инвазии 6 -8 недель п. м. (4 -6 нед. п. о. ) • Период начала гестационной перестройки спиральных артерий и инвазии цитотрофобласта в стенку decidua вasalis • Формирование третичных ворсин
Первая волна цитотрофобластической инвазии 6 -8 недель п. м. (4 -6 нед. п. о. ) • Период начала гестационной перестройки спиральных артерий и инвазии цитотрофобласта в стенку decidua вasalis • Формирование третичных ворсин
 Недостаточность первой волны инвазии трофобласта • Задержка начала маточно-плацентарного кровообращения • Образование зон некроза в d. basalis • Отторжение плаценты и гибель эмбриона • Выкидыш или замершая беременность Ранние сроки беременности. Под ред. Радзинского В. Е. , М. , 2012
Недостаточность первой волны инвазии трофобласта • Задержка начала маточно-плацентарного кровообращения • Образование зон некроза в d. basalis • Отторжение плаценты и гибель эмбриона • Выкидыш или замершая беременность Ранние сроки беременности. Под ред. Радзинского В. Е. , М. , 2012
 Вторая волна цитотрофобластической инвазии 16 -18 недель гестации • Завершение гестационная перестройка спиральных артерий, которые трансформируются в маточноплацентарные
Вторая волна цитотрофобластической инвазии 16 -18 недель гестации • Завершение гестационная перестройка спиральных артерий, которые трансформируются в маточноплацентарные
 Недостаточность второй волны инвазии трофобласта • Неполная гестационная перестройка маточно-плацентарных артерий • Прогрессирующая ишемия плацентарной ткани • Фетоплацентарная недостаточность • Гестоз • Внутриутробная задержка развития плода Милованов А. П. и др. «Цитотрофобластическая инвазия…» 2009
Недостаточность второй волны инвазии трофобласта • Неполная гестационная перестройка маточно-плацентарных артерий • Прогрессирующая ишемия плацентарной ткани • Фетоплацентарная недостаточность • Гестоз • Внутриутробная задержка развития плода Милованов А. П. и др. «Цитотрофобластическая инвазия…» 2009
 Клиника ПН § § § Со стороны плода: отставание размеров матки от срока беременности слишком частые или слишком редкие шевеления плода глухие аритмичные тоны сердца плода длительная тахикардия или брадикардия плода, сохраняющиеся при перемене тела пациентки отсутствие изменения сердечного ритма в ответ на пальпацию и смещение головки плода Со стороны матери: § Боли внизу живота § Потеря веса § Плохое самочувствие
Клиника ПН § § § Со стороны плода: отставание размеров матки от срока беременности слишком частые или слишком редкие шевеления плода глухие аритмичные тоны сердца плода длительная тахикардия или брадикардия плода, сохраняющиеся при перемене тела пациентки отсутствие изменения сердечного ритма в ответ на пальпацию и смещение головки плода Со стороны матери: § Боли внизу живота § Потеря веса § Плохое самочувствие
 ДИАГНОСТИКА ПН • Диагноз ПН: устанавливается на основании данных анамнеза, течения беременности, клиниколабораторного обследования, морфологического исследования плаценты после родов. • Анамнез: при сборе анамнеза выявляют анамнестические данные, которые можно отнести к материнским, плодовым или плацентарным факторам риска по развитию ПН. Обращают внимание на симптомы угрозы прерывания беременности, данные о наличии частичной отслойки плодного яйца в ранние сроки, сроки начала и клинические проявления преэклампсии.
ДИАГНОСТИКА ПН • Диагноз ПН: устанавливается на основании данных анамнеза, течения беременности, клиниколабораторного обследования, морфологического исследования плаценты после родов. • Анамнез: при сборе анамнеза выявляют анамнестические данные, которые можно отнести к материнским, плодовым или плацентарным факторам риска по развитию ПН. Обращают внимание на симптомы угрозы прерывания беременности, данные о наличии частичной отслойки плодного яйца в ранние сроки, сроки начала и клинические проявления преэклампсии.
 ДИАГНОСТИКА ПН Физикальное исследование § § § § регулярное клиническое наблюдение, рост и вес беременной, окружность живота, высота стояния дна матки; тонус матки; наличие кровянистых выделений из половых путей; число шевелений плода; характер сердцебиения плода при аускультации.
ДИАГНОСТИКА ПН Физикальное исследование § § § § регулярное клиническое наблюдение, рост и вес беременной, окружность живота, высота стояния дна матки; тонус матки; наличие кровянистых выделений из половых путей; число шевелений плода; характер сердцебиения плода при аускультации.
 ДИАГНОСТИКА ПН Ультразвуковые методы исследования являются видущими в в диагностике ПН и ЗРП, поскольку являются доступными, объективно отражающими темпы роста плода и характер маточно-плацентарного и плодово-плацентарного кровообращения – основной функции плаценты. Допплерография Ш наличие изменений параметров гемодинамики при допплерографии не тождественно гипоксии. Гипоксия характеризуется критическими показателями плодово-плацентарного кровообращения (нулевого и реверсного диастолического кровотока в артерии пуповины).
ДИАГНОСТИКА ПН Ультразвуковые методы исследования являются видущими в в диагностике ПН и ЗРП, поскольку являются доступными, объективно отражающими темпы роста плода и характер маточно-плацентарного и плодово-плацентарного кровообращения – основной функции плаценты. Допплерография Ш наличие изменений параметров гемодинамики при допплерографии не тождественно гипоксии. Гипоксия характеризуется критическими показателями плодово-плацентарного кровообращения (нулевого и реверсного диастолического кровотока в артерии пуповины).
 ДИАГНОСТИКА ПН В II и III триместрах беременности в сроки ультразвукового скрининга (20 -22 и 30 -32 недели), а также по дополнительным показаниям проводятся: § Ультразвуковая фето-плацентометрия:
ДИАГНОСТИКА ПН В II и III триместрах беременности в сроки ультразвукового скрининга (20 -22 и 30 -32 недели), а также по дополнительным показаниям проводятся: § Ультразвуковая фето-плацентометрия:
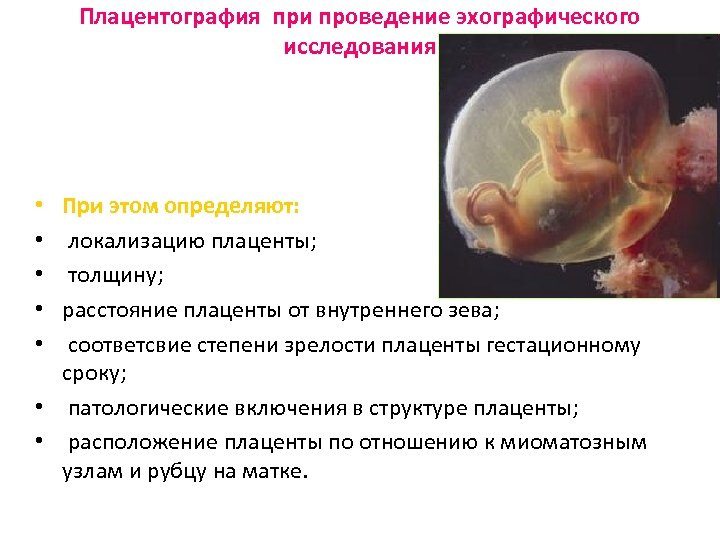 Плацентография при проведение эхографического исследования При этом определяют: локализацию плаценты; толщину; расстояние плаценты от внутреннего зева; соответсвие степени зрелости плаценты гестационному сроку; • патологические включения в структуре плаценты; • расположение плаценты по отношению к миоматозным узлам и рубцу на матке. • • •
Плацентография при проведение эхографического исследования При этом определяют: локализацию плаценты; толщину; расстояние плаценты от внутреннего зева; соответсвие степени зрелости плаценты гестационному сроку; • патологические включения в структуре плаценты; • расположение плаценты по отношению к миоматозным узлам и рубцу на матке. • • •
 При использовании метода допплерометрии определяют 3 степени декомпенсированной формы ФПН: • I степень – ФПН Iа степени – нарушение гемодинамики происходит только в маточно-плацентарном кровотоке; – ФПН Iб степени – нарушение возникает только в плодово– плацентарном кровотоке; II степень – происходит нарушение кровотока на двух уровнях, но они не достигают критических значений; III степень – уровень нарушений в плодово–плацентарном кровотоке критический, жизнь плода под угрозой.
При использовании метода допплерометрии определяют 3 степени декомпенсированной формы ФПН: • I степень – ФПН Iа степени – нарушение гемодинамики происходит только в маточно-плацентарном кровотоке; – ФПН Iб степени – нарушение возникает только в плодово– плацентарном кровотоке; II степень – происходит нарушение кровотока на двух уровнях, но они не достигают критических значений; III степень – уровень нарушений в плодово–плацентарном кровотоке критический, жизнь плода под угрозой.
 ДИАГНОСТИКА ПН • Нестрессовый тест (кардиотокография) критерием нарушения функционального состояния плода является снижение амплитуд осцилляций сердечного ритма, снижение или отсутствие двигательной активности. • Лабораторные исследования направлены на оценку гормональной функции плаценты на основании определения в сыворотке крови беременной уровня плацентарных гормонов: Ш определение уровня общей и плацентарной щелочных фосфотаз, окситоциназы, Ш определение уровня плацентарного лактогена, хорионического гонадотропина, эстрадиола, прогестерона,
ДИАГНОСТИКА ПН • Нестрессовый тест (кардиотокография) критерием нарушения функционального состояния плода является снижение амплитуд осцилляций сердечного ритма, снижение или отсутствие двигательной активности. • Лабораторные исследования направлены на оценку гормональной функции плаценты на основании определения в сыворотке крови беременной уровня плацентарных гормонов: Ш определение уровня общей и плацентарной щелочных фосфотаз, окситоциназы, Ш определение уровня плацентарного лактогена, хорионического гонадотропина, эстрадиола, прогестерона,
 Комплексное обследование, проводимое с целью диагностики хронической плацентарной недостаточности, должно включать: • Оценку роста и развития плода путем тщательного измерения высоты дна матки с учетом окружности живота и массы тела беременной, ультразвуковой биометрии плода; • Оценка состояния плода посредством изучения его двигательной активности и сердечной деятельности; • Ультразвуковая оценка состояния плаценты; • Изучение плацентарного кровообращения, кровотока в сосудах пуповины и крупных сосудах плода; • Определение уровня гормонов в крови и специфических белков беременности; • Оценку состояния метаболизма и гемостаза в организме беременной.
Комплексное обследование, проводимое с целью диагностики хронической плацентарной недостаточности, должно включать: • Оценку роста и развития плода путем тщательного измерения высоты дна матки с учетом окружности живота и массы тела беременной, ультразвуковой биометрии плода; • Оценка состояния плода посредством изучения его двигательной активности и сердечной деятельности; • Ультразвуковая оценка состояния плаценты; • Изучение плацентарного кровообращения, кровотока в сосудах пуповины и крупных сосудах плода; • Определение уровня гормонов в крови и специфических белков беременности; • Оценку состояния метаболизма и гемостаза в организме беременной.
 ЛЕЧЕНИЕ ОСТРОЙ ПН • Обусловленной преждевременной отслойкой плаценты, проводят экстренное родоразрешение путем кесарева сечения как во время беременности, так и в I периоде родов независимо от функционального состояния плода. • Во II периоде родов применяют операцию наложения акушерских щипцов. • При отслойке частично предлежащей плаценты тактика врача зависит от срока беременности, степени предлежания плаценты, величины кровопотери, состояния беременной и плода.
ЛЕЧЕНИЕ ОСТРОЙ ПН • Обусловленной преждевременной отслойкой плаценты, проводят экстренное родоразрешение путем кесарева сечения как во время беременности, так и в I периоде родов независимо от функционального состояния плода. • Во II периоде родов применяют операцию наложения акушерских щипцов. • При отслойке частично предлежащей плаценты тактика врача зависит от срока беременности, степени предлежания плаценты, величины кровопотери, состояния беременной и плода.
 ЛЕЧЕНИЕ ХРОНИЧЕСКОЙ ПН • • Все мероприятия должны быть направлены на улучшение функций плаценты (транспортной, трофической, дезинтоксикационной, эндокринной). К мероприятиям общего характера относятся: Ш Устранение физических и эмоциональных нагрузок, дозированный постельный режим. Ш Сбалансированный рацион питания, содержащий повышенное количество белка. Беременным с экстрагенитальной патологией необходима диета с учетом стола, рекомендуемого для данного вида патологии. Ш Лечение сопутствующих экстрагенитальных заболеваний с привлечением врачей смежных специальностей.
ЛЕЧЕНИЕ ХРОНИЧЕСКОЙ ПН • • Все мероприятия должны быть направлены на улучшение функций плаценты (транспортной, трофической, дезинтоксикационной, эндокринной). К мероприятиям общего характера относятся: Ш Устранение физических и эмоциональных нагрузок, дозированный постельный режим. Ш Сбалансированный рацион питания, содержащий повышенное количество белка. Беременным с экстрагенитальной патологией необходима диета с учетом стола, рекомендуемого для данного вида патологии. Ш Лечение сопутствующих экстрагенитальных заболеваний с привлечением врачей смежных специальностей.
 ЛЕЧЕНИЕ ХРОНИЧЕСКОЙ ПН • Цель: Ø Пролонгирование беременности за счет оптимизации кровообращения и коррекции расстройств метаболизма в плаценте при наличии значительной незрелости плода (до 34 недель). Ø Своевременный выбор метода и срока родоразрешения. Развитие плацентарной недостаточности связано с морфологическими изменениями в плаценте, на фоне которых возникают гемодинамические расстройства, поэтому достигнуть излечения этих процессов невозможно (Национальное руководство).
ЛЕЧЕНИЕ ХРОНИЧЕСКОЙ ПН • Цель: Ø Пролонгирование беременности за счет оптимизации кровообращения и коррекции расстройств метаболизма в плаценте при наличии значительной незрелости плода (до 34 недель). Ø Своевременный выбор метода и срока родоразрешения. Развитие плацентарной недостаточности связано с морфологическими изменениями в плаценте, на фоне которых возникают гемодинамические расстройства, поэтому достигнуть излечения этих процессов невозможно (Национальное руководство).

 Оценка эффективности лечения • Фетометрические показатели определяют 1 раз в две недели; • Частота выполнения доплерометрического исследования сосудов системы мать-плацента-плод зависит от степени гемодинамических нарушений; • КТГ не реже чем 1 раз в неделю.
Оценка эффективности лечения • Фетометрические показатели определяют 1 раз в две недели; • Частота выполнения доплерометрического исследования сосудов системы мать-плацента-плод зависит от степени гемодинамических нарушений; • КТГ не реже чем 1 раз в неделю.
 ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ • Во время беременности: Ø Декомпенсация (по данным доплерометрии) плацентарного кровообращения независимо от степени нарушения; Ø Нарушение состояния плода выявленное другими методами; Ø Наличие ЗВУР
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ • Во время беременности: Ø Декомпенсация (по данным доплерометрии) плацентарного кровообращения независимо от степени нарушения; Ø Нарушение состояния плода выявленное другими методами; Ø Наличие ЗВУР
 При поступлении в стационар обеспечить пренатальный консилиум в состав которого входят неонатологи
При поступлении в стационар обеспечить пренатальный консилиум в состав которого входят неонатологи
 ПОКАЗАНИЯ К КЕСАРЕВУ СЕЧЕНИЮ ПРИ ПН • Критические нарушения кровотока и ЗРП III степени, а также ЗРП II степени и сочетанного нарушения маточно-плацентарного и плодово-плацентарного кровотока у беременных старшей возрастной группы, с отягощенным акушерско-гинекологическим анамнезом, преэклампсией, экстрагенитальной патологией и незрелой шейкой матки.
ПОКАЗАНИЯ К КЕСАРЕВУ СЕЧЕНИЮ ПРИ ПН • Критические нарушения кровотока и ЗРП III степени, а также ЗРП II степени и сочетанного нарушения маточно-плацентарного и плодово-плацентарного кровотока у беременных старшей возрастной группы, с отягощенным акушерско-гинекологическим анамнезом, преэклампсией, экстрагенитальной патологией и незрелой шейкой матки.
 Самопроизвольные роды возможны при компенсированной ФПН и ЗВУР 1 степени.
Самопроизвольные роды возможны при компенсированной ФПН и ЗВУР 1 степени.
 ПОМНИТЬ • При выборе метода родоразрешения необходимо учитывать, что в условиях ФПН родовой стресс даже при нормальном течении родового акта может вызвать полный срыв адаптации и привести к тяжелым неврологическим осложнениям и гибели плода. • В связи с этим в родах постоянный мониторный контроль за состоянием плода, при ухудшении состояния своевременно решить вопрос об оперативном родоразрешении в интересах получения жизнеспособного плода.
ПОМНИТЬ • При выборе метода родоразрешения необходимо учитывать, что в условиях ФПН родовой стресс даже при нормальном течении родового акта может вызвать полный срыв адаптации и привести к тяжелым неврологическим осложнениям и гибели плода. • В связи с этим в родах постоянный мониторный контроль за состоянием плода, при ухудшении состояния своевременно решить вопрос об оперативном родоразрешении в интересах получения жизнеспособного плода.
 ИДЕАЛЬНЫЙ ВЫХОД – АДЕКВАТНАЯ ПРОФИЛАКТИКА! ЛЕЧИТЬ НЕЛЬЗЯ, ПРОФИЛАКТИРОВАТЬ!
ИДЕАЛЬНЫЙ ВЫХОД – АДЕКВАТНАЯ ПРОФИЛАКТИКА! ЛЕЧИТЬ НЕЛЬЗЯ, ПРОФИЛАКТИРОВАТЬ!
 Условия предупреждения плацентарной недостаточности • прегравидарная подготовка (компенсация основного заболевания) – не менее 6 месяцев • своевременная диагностика с помощью современных методов диагностики • адекватная терапия акушерских осложнений • прогноз и лечение перинатальных осложнений
Условия предупреждения плацентарной недостаточности • прегравидарная подготовка (компенсация основного заболевания) – не менее 6 месяцев • своевременная диагностика с помощью современных методов диагностики • адекватная терапия акушерских осложнений • прогноз и лечение перинатальных осложнений
 Прегравидарная профилактика v Генетическое консультирование; v Косультация психолога; v Своевременное выявление экстрагенитальной патологии; v Обследование на наличие инфекций передающихся половым путем; v Регенерация рецепторно-мышечного аппарата матки; v Антиоксиданты; v Витаминотерапия; v Профилактика ЖДС; v Профилактика фолатдефицитных состояний
Прегравидарная профилактика v Генетическое консультирование; v Косультация психолога; v Своевременное выявление экстрагенитальной патологии; v Обследование на наличие инфекций передающихся половым путем; v Регенерация рецепторно-мышечного аппарата матки; v Антиоксиданты; v Витаминотерапия; v Профилактика ЖДС; v Профилактика фолатдефицитных состояний
 Перенесенные аборты – частая причина осложнений беременности «В РФ, где 40% первых беременностей прерываются абортами, наиболее существенную роль в генезе невынашивания играет хр. эндометрит, сопровождающий каждую 4 -ю, даже «нормальную» беременность. Именно хр. аутоиммунный эндометрит является причиной невынашивания в 2 раза более значимой, чем дефицит прогестерона. » В. Е. Радзинский «Гинекология» , том 10, № 6, стр. 25 -28
Перенесенные аборты – частая причина осложнений беременности «В РФ, где 40% первых беременностей прерываются абортами, наиболее существенную роль в генезе невынашивания играет хр. эндометрит, сопровождающий каждую 4 -ю, даже «нормальную» беременность. Именно хр. аутоиммунный эндометрит является причиной невынашивания в 2 раза более значимой, чем дефицит прогестерона. » В. Е. Радзинский «Гинекология» , том 10, № 6, стр. 25 -28
 Препараты прогестерона (утрожестан, дюфастон) Создает максимально благоприятные условия для зачатия • Обеспечивает полноценную прогестероновую поддержку беременности • Является серьезной защитой от развития плацентарной недостаточности Серов В. Н. , Per speculum № 3, 2010; Эффективная фармакотерапия в акушерстве и гинекологии, № 1, 2010
Препараты прогестерона (утрожестан, дюфастон) Создает максимально благоприятные условия для зачатия • Обеспечивает полноценную прогестероновую поддержку беременности • Является серьезной защитой от развития плацентарной недостаточности Серов В. Н. , Per speculum № 3, 2010; Эффективная фармакотерапия в акушерстве и гинекологии, № 1, 2010
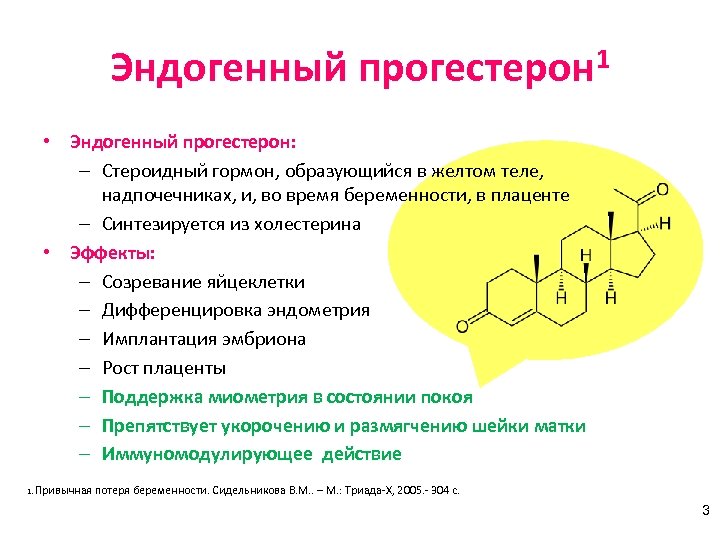 Эндогенный прогестерон 1 • Эндогенный прогестерон: – Стероидный гормон, образующийся в желтом теле, надпочечниках, и, во время беременности, в плаценте – Синтезируется из холестерина • Эффекты: – Созревание яйцеклетки – Дифференцировка эндометрия – Имплантация эмбриона – Рост плаценты – Поддержка миометрия в состоянии покоя – Препятствует укорочению и размягчению шейки матки – Иммуномодулирующее действие 1. Привычная потеря беременности. Сидельникова В. М. . – М. : Триада-Х, 2005. - 304 с. 3
Эндогенный прогестерон 1 • Эндогенный прогестерон: – Стероидный гормон, образующийся в желтом теле, надпочечниках, и, во время беременности, в плаценте – Синтезируется из холестерина • Эффекты: – Созревание яйцеклетки – Дифференцировка эндометрия – Имплантация эмбриона – Рост плаценты – Поддержка миометрия в состоянии покоя – Препятствует укорочению и размягчению шейки матки – Иммуномодулирующее действие 1. Привычная потеря беременности. Сидельникова В. М. . – М. : Триада-Х, 2005. - 304 с. 3
 Поддержка беременности должна быть направлена на активацию прогестероновых рецепторов В каких ситуациях можно встретить недостаточный эффект прогестерона : 1. Недостаточная выработка прогестерона ( у 12% женщин) 2. Снижение рецептивности эндометрия ( хронический эндометрит, неразвивающаяся беременность, выскабливания полости матки, искусственные аборты) 3. У женщин с потерями плода в анамнезе выявлена сенсибилизация к прогестерону в 69% случаев( антитела к прогестерону) Сидельникова В. М. , Сухих Г. Т. , Невынашивание беременности: Руководство для практикующих врачей. – М. , 2011. – 536 с
Поддержка беременности должна быть направлена на активацию прогестероновых рецепторов В каких ситуациях можно встретить недостаточный эффект прогестерона : 1. Недостаточная выработка прогестерона ( у 12% женщин) 2. Снижение рецептивности эндометрия ( хронический эндометрит, неразвивающаяся беременность, выскабливания полости матки, искусственные аборты) 3. У женщин с потерями плода в анамнезе выявлена сенсибилизация к прогестерону в 69% случаев( антитела к прогестерону) Сидельникова В. М. , Сухих Г. Т. , Невынашивание беременности: Руководство для практикующих врачей. – М. , 2011. – 536 с
 Прегравидарная подготовка Антиоксиданты; Витаминотерапия; Профилактика ЖДС; Профилактика фолатдефицитных состояний.
Прегравидарная подготовка Антиоксиданты; Витаминотерапия; Профилактика ЖДС; Профилактика фолатдефицитных состояний.
 r 37. Greiner T. Vitamins and minerals for women: recent programs and intervention trials // Nutrition Research and Practice. 2011. Vol. 5. № 1. P. 3– 10.
r 37. Greiner T. Vitamins and minerals for women: recent programs and intervention trials // Nutrition Research and Practice. 2011. Vol. 5. № 1. P. 3– 10.
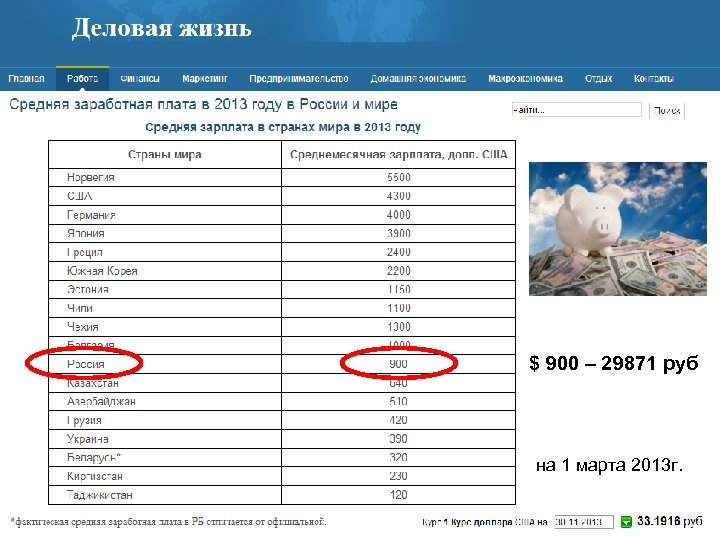 $ 900 – 29871 руб на 1 марта 2013 г.
$ 900 – 29871 руб на 1 марта 2013 г.
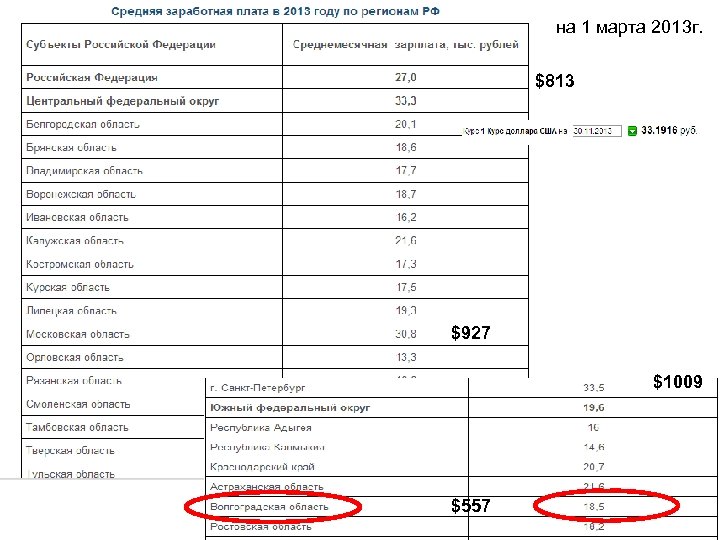 на 1 марта 2013 г. $813 $927 $1009 $557
на 1 марта 2013 г. $813 $927 $1009 $557

 КОМБИНИРОВАННЫЕ ОРАЛЬНЫЕ КОНТРАЦЕПТИВЫ, ФОРТИФИЦИРОВАННЫЕ МЕТАФОЛИНОМ ® Состав: • этинилэстрадиол (ЭЭ) 20 мкг • дроспиренон 3 мг • левомефолат кальция (Метафолин®) 451 мкг Состав: этинилэстрадиол (ЭЭ) 30 мкг дроспиренон 3 мг левомефолат кальция (Метафолин®) 451 мкг • применяется в режиме 24/4 • 24 активные таблетки с Метафолином® • 4 таблетки - только Метафолин применяется в режиме 21+7 Теперь в упаковке 28 таблеток! 21 активная таблетка с Метафолином® 7 - только с Метафолином® 55
КОМБИНИРОВАННЫЕ ОРАЛЬНЫЕ КОНТРАЦЕПТИВЫ, ФОРТИФИЦИРОВАННЫЕ МЕТАФОЛИНОМ ® Состав: • этинилэстрадиол (ЭЭ) 20 мкг • дроспиренон 3 мг • левомефолат кальция (Метафолин®) 451 мкг Состав: этинилэстрадиол (ЭЭ) 30 мкг дроспиренон 3 мг левомефолат кальция (Метафолин®) 451 мкг • применяется в режиме 24/4 • 24 активные таблетки с Метафолином® • 4 таблетки - только Метафолин применяется в режиме 21+7 Теперь в упаковке 28 таблеток! 21 активная таблетка с Метафолином® 7 - только с Метафолином® 55
 Дефицит железа в организме Железодефицитная анемия Скрытый дефицит железа Предлатентный дефицит железа
Дефицит железа в организме Железодефицитная анемия Скрытый дефицит железа Предлатентный дефицит железа
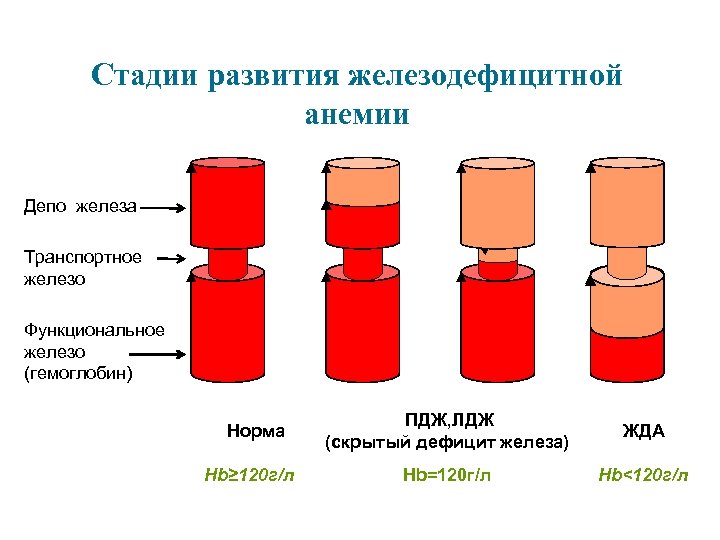 Стадии развития железодефицитной анемии Депо железа Транспортное железо Функциональное железо (гемоглобин) Норма Hb≥ 120 г/л ПДЖ, ЛДЖ (скрытый дефицит железа) ЖДА Hb=120 г/л Hb<120 г/л
Стадии развития железодефицитной анемии Депо железа Транспортное железо Функциональное железо (гемоглобин) Норма Hb≥ 120 г/л ПДЖ, ЛДЖ (скрытый дефицит железа) ЖДА Hb=120 г/л Hb<120 г/л
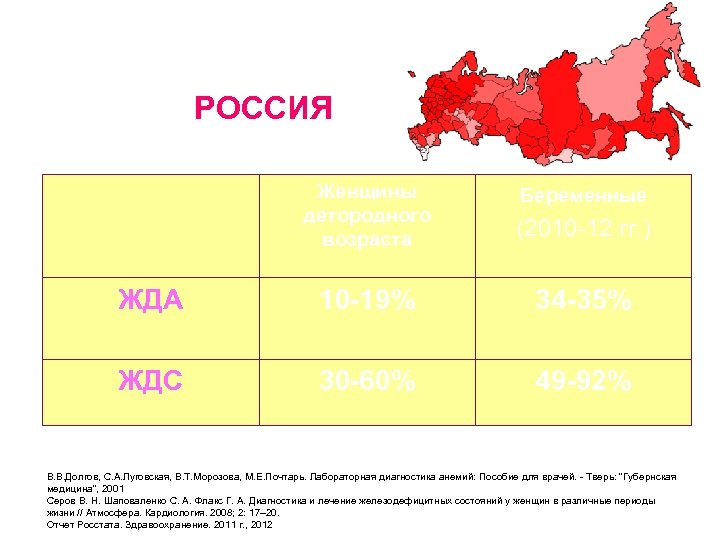 РОССИЯ Женщины детородного возраста (2010 -12 гг. ) ЖДА 10 -19% 34 -35% ЖДС 30 -60% 49 -92% Беременные В. В. Долгов, С. А. Луговская, В. Т. Морозова, М. Е. Почтарь. Лабораторная диагностика анемий: Пособие для врачей. - Тверь: "Губернская медицина", 2001 Серов В. Н. Шаповаленко С. А. Флакс Г. А. Диагностика и лечение железодефицитных состояний у женщин в различные периоды жизни // Атмосфера. Кардиология. 2008; 2: 17– 20. Отчет Росстата. Здравоохранение. 2011 г. , 2012
РОССИЯ Женщины детородного возраста (2010 -12 гг. ) ЖДА 10 -19% 34 -35% ЖДС 30 -60% 49 -92% Беременные В. В. Долгов, С. А. Луговская, В. Т. Морозова, М. Е. Почтарь. Лабораторная диагностика анемий: Пособие для врачей. - Тверь: "Губернская медицина", 2001 Серов В. Н. Шаповаленко С. А. Флакс Г. А. Диагностика и лечение железодефицитных состояний у женщин в различные периоды жизни // Атмосфера. Кардиология. 2008; 2: 17– 20. Отчет Росстата. Здравоохранение. 2011 г. , 2012
 Кохрейновский обзор 2009 года Профилактическое использование препаратов железа дает: • значимое снижение риска падения уровня гемоглобина ниже 100 г/л в III триместре, при родах и через 6 недель после родов. • Более высокий уровень сывороточного ферритина выше у новорождённых через 3 и 6 месяцев после рождения. The Coсhrane Library 2009, Issue 4 http: //apps. who. int/rhl/reviews/CD 004736. pdf
Кохрейновский обзор 2009 года Профилактическое использование препаратов железа дает: • значимое снижение риска падения уровня гемоглобина ниже 100 г/л в III триместре, при родах и через 6 недель после родов. • Более высокий уровень сывороточного ферритина выше у новорождённых через 3 и 6 месяцев после рождения. The Coсhrane Library 2009, Issue 4 http: //apps. who. int/rhl/reviews/CD 004736. pdf
 Профилактика предлатентного и латентного дефицитов железа • Беременным при нормативных значениях показателей обмена железа в I и II триместрах целесообразно проводить профилактику развития ПДЖ путём назначения поливитаминных препаратов для беременных, содержащих не менее 20 мг элементарного железа в суточной дозе… • При нормативных значениях показателей обмена железа в III триместре, а также беременным и родильницам при ПДЖ, для профилактики ЛДЖ показан приём 50 мг элементарного железа в сутки в течение 4 недель… ПРОФИЛАКТИКА МАНИФЕСТНОГО ДЕФИЦИТА ЖЕЛЕЗА У БЕРЕМЕННЫХ И РОДИЛЬНИЦ (медицинская технология) Москва, 2010 Серов В. Н. , Бурлев В. А. , Коноводова Е. Н. , и др.
Профилактика предлатентного и латентного дефицитов железа • Беременным при нормативных значениях показателей обмена железа в I и II триместрах целесообразно проводить профилактику развития ПДЖ путём назначения поливитаминных препаратов для беременных, содержащих не менее 20 мг элементарного железа в суточной дозе… • При нормативных значениях показателей обмена железа в III триместре, а также беременным и родильницам при ПДЖ, для профилактики ЛДЖ показан приём 50 мг элементарного железа в сутки в течение 4 недель… ПРОФИЛАКТИКА МАНИФЕСТНОГО ДЕФИЦИТА ЖЕЛЕЗА У БЕРЕМЕННЫХ И РОДИЛЬНИЦ (медицинская технология) Москва, 2010 Серов В. Н. , Бурлев В. А. , Коноводова Е. Н. , и др.
 Диагностика Анемий (ВОЗ) • Определение гематологических (гемоглобина, гемотокрита, эритроцитов) и феррокинетических показателей железа ( сывороточного железа, коэффициент насыщения трансферина железом (КНТ), сывороточный ферритин) • Определение феррокинетических показателей (сывороточный ферритин) в 1 – ом триместре (5 – 6 недель), гемодилюция в третьем триместре • Легкая анемия: 109 – 90 гл • Умеренная анемия: от 89 до 90 гл • Тяжелая анемия: менее 80 гл • У родильниц: постановка диагноза анемии при снижении уровня гемоглобина ниже 100 гл
Диагностика Анемий (ВОЗ) • Определение гематологических (гемоглобина, гемотокрита, эритроцитов) и феррокинетических показателей железа ( сывороточного железа, коэффициент насыщения трансферина железом (КНТ), сывороточный ферритин) • Определение феррокинетических показателей (сывороточный ферритин) в 1 – ом триместре (5 – 6 недель), гемодилюция в третьем триместре • Легкая анемия: 109 – 90 гл • Умеренная анемия: от 89 до 90 гл • Тяжелая анемия: менее 80 гл • У родильниц: постановка диагноза анемии при снижении уровня гемоглобина ниже 100 гл
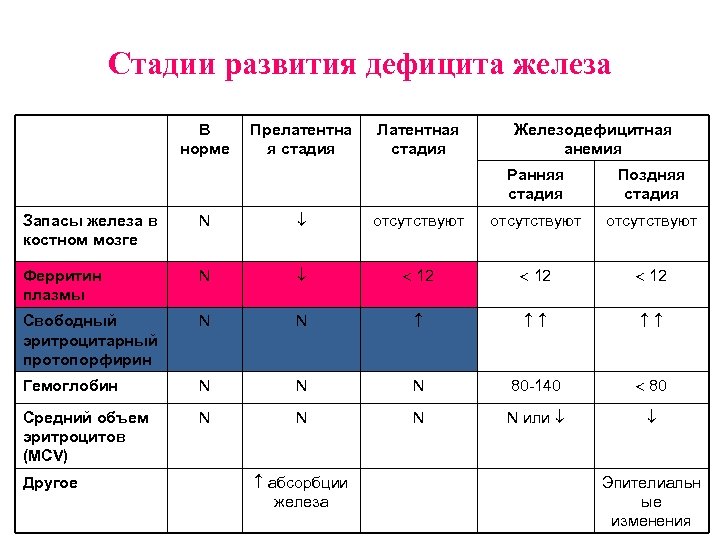 Стадии развития дефицита железа В норме Прелатентна я стадия Латентная стадия Железодефицитная анемия Ранняя стадия Поздняя стадия Запасы железа в костном мозге N отсутствуют Ферритин плазмы N 12 12 Свободный эритроцитарный протопорфирин N N Гемоглобин N N N 80 -140 80 Средний объем эритроцитов (MCV) N N или Другое абсорбции железа Эпителиальн ые изменения
Стадии развития дефицита железа В норме Прелатентна я стадия Латентная стадия Железодефицитная анемия Ранняя стадия Поздняя стадия Запасы железа в костном мозге N отсутствуют Ферритин плазмы N 12 12 Свободный эритроцитарный протопорфирин N N Гемоглобин N N N 80 -140 80 Средний объем эритроцитов (MCV) N N или Другое абсорбции железа Эпителиальн ые изменения
 Приложение № 5 к Порядку оказания медицинской помощи по профилю «акушерство и гинекология» , утвержденному приказом Министерства здравоохранения РФ от « 01» ноября 2012 г. № 572 н та а ар п ор б ы В ре п – в р о б ы вр а ач
Приложение № 5 к Порядку оказания медицинской помощи по профилю «акушерство и гинекология» , утвержденному приказом Министерства здравоохранения РФ от « 01» ноября 2012 г. № 572 н та а ар п ор б ы В ре п – в р о б ы вр а ач
 Классификация препаратов по содержанию Fe 1 Высокодозированные препараты железа (100 мг Fe) Сорбифер, Мальтофер, Феррум Лек 2 Препараты, содержащие средние дозы железа (40 -60 мг) Фенюльс, Ферлатум, Тотема, Ферро-Фольгамма 3 Низкодозированные препараты железа (10 мг Fe) Ферроплекс
Классификация препаратов по содержанию Fe 1 Высокодозированные препараты железа (100 мг Fe) Сорбифер, Мальтофер, Феррум Лек 2 Препараты, содержащие средние дозы железа (40 -60 мг) Фенюльс, Ферлатум, Тотема, Ферро-Фольгамма 3 Низкодозированные препараты железа (10 мг Fe) Ферроплекс
 ЛЕЧИТЬ НЕЛЬЗЯ, ПРОФИЛАКТИРОВАТЬ. КТО БУДЕТ – НЕ ВАЖНО. ВАЖНО - ОН ДОЛЖЕН БЫТЬ ЗДОРОВ!
ЛЕЧИТЬ НЕЛЬЗЯ, ПРОФИЛАКТИРОВАТЬ. КТО БУДЕТ – НЕ ВАЖНО. ВАЖНО - ОН ДОЛЖЕН БЫТЬ ЗДОРОВ!


