Фоно, ЭХО КГ, Р-граф сердца- лекция.pptx
- Количество слайдов: 110
 ФОНОКАРДИОГРАФИЯ (ФКГ)
ФОНОКАРДИОГРАФИЯ (ФКГ)
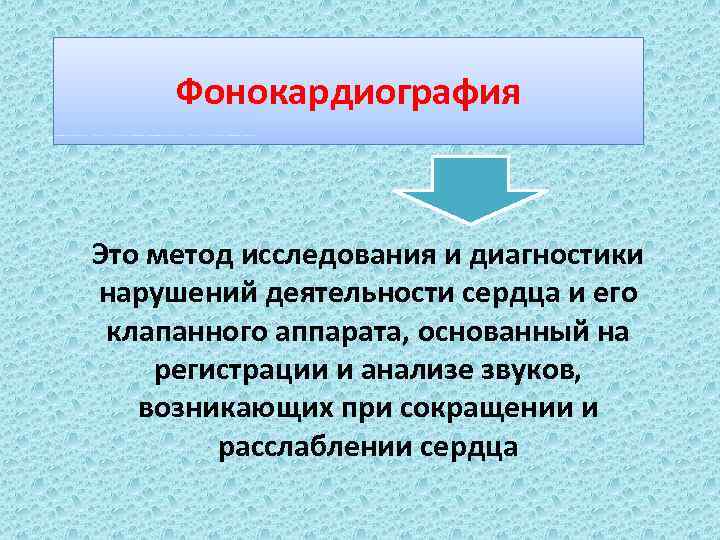 Фонокардиография Это метод исследования и диагностики нарушений деятельности сердца и его клапанного аппарата, основанный на регистрации и анализе звуков, возникающих при сокращении и расслаблении сердца
Фонокардиография Это метод исследования и диагностики нарушений деятельности сердца и его клапанного аппарата, основанный на регистрации и анализе звуков, возникающих при сокращении и расслаблении сердца
 Для ФКГ используют специальные приборы — фонокардиографы, основными элементами конструкции которых являются микрофон, преобразующий звуковые колебания в электрические; частотные фильтры, совмещенные с усилителями поступающих от микрофона сигналов; регистрирующее устройство, обеспечивающее запись (чернильную или на фотобумаге) колебаний до 1000 Гц при скорости лентопротяжки 50 и 100 мм/с.
Для ФКГ используют специальные приборы — фонокардиографы, основными элементами конструкции которых являются микрофон, преобразующий звуковые колебания в электрические; частотные фильтры, совмещенные с усилителями поступающих от микрофона сигналов; регистрирующее устройство, обеспечивающее запись (чернильную или на фотобумаге) колебаний до 1000 Гц при скорости лентопротяжки 50 и 100 мм/с.
 Использование разных типов микрофонов (линейного, стетоскопического, логарифмического) и полосовых фильтров позволяет для выделения диагностически значимых звуковых феноменов регистрировать звуковые колебания как в практически полном и аускультируемом, так и в специально избранном диапазоне частот. Обычно запись производят одновременно на разных частотных каналах регистратора в низко-, средне- и высокочастотном диапазонах синхронно с записью ЭКГ.
Использование разных типов микрофонов (линейного, стетоскопического, логарифмического) и полосовых фильтров позволяет для выделения диагностически значимых звуковых феноменов регистрировать звуковые колебания как в практически полном и аускультируемом, так и в специально избранном диапазоне частот. Обычно запись производят одновременно на разных частотных каналах регистратора в низко-, средне- и высокочастотном диапазонах синхронно с записью ЭКГ.
 Условия проведения ФКГ: Фонокардиографию осуществляют в специально оборудованной звукоизолированной комнате при температуре помещения не ниже 18°, т. к. запись производят с обнажением верхней половины туловища обследуемого, у которого в холодном помещении может появиться мышечная дрожь, создающая помехи. Обследуемый лежит горизонтально на спине с вытянутыми вдоль туловища руками.
Условия проведения ФКГ: Фонокардиографию осуществляют в специально оборудованной звукоизолированной комнате при температуре помещения не ниже 18°, т. к. запись производят с обнажением верхней половины туловища обследуемого, у которого в холодном помещении может появиться мышечная дрожь, создающая помехи. Обследуемый лежит горизонтально на спине с вытянутыми вдоль туловища руками.
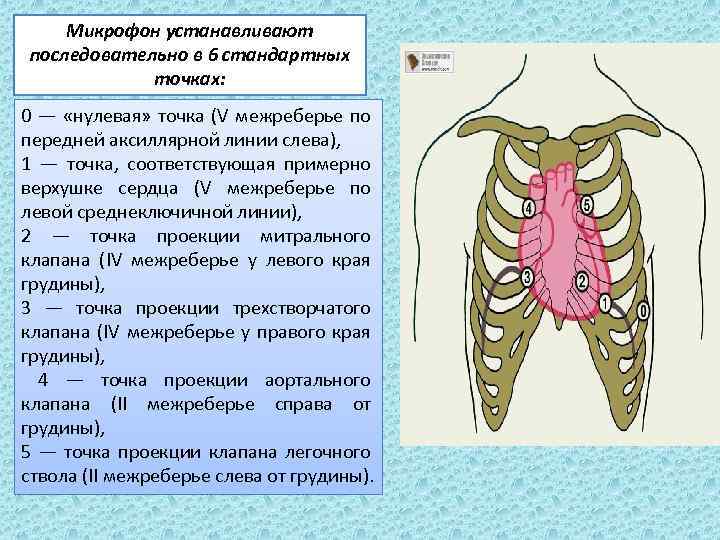 Микрофон устанавливают последовательно в 6 стандартных точках: 0 — «нулевая» точка (V межреберье по передней аксиллярной линии слева), 1 — точка, соответствующая примерно верхушке сердца (V межреберье по левой среднеключичной линии), 2 — точка проекции митрального клапана (IV межреберье у левого края грудины), 3 — точка проекции трехстворчатого клапана (IV межреберье у правого края грудины), 4 — точка проекции аортального клапана (II межреберье справа от грудины), 5 — точка проекции клапана легочного ствола (II межреберье слева от грудины).
Микрофон устанавливают последовательно в 6 стандартных точках: 0 — «нулевая» точка (V межреберье по передней аксиллярной линии слева), 1 — точка, соответствующая примерно верхушке сердца (V межреберье по левой среднеключичной линии), 2 — точка проекции митрального клапана (IV межреберье у левого края грудины), 3 — точка проекции трехстворчатого клапана (IV межреберье у правого края грудины), 4 — точка проекции аортального клапана (II межреберье справа от грудины), 5 — точка проекции клапана легочного ствола (II межреберье слева от грудины).
 Очень плотное прикрепление микрофона препятствует регистрации звуков высокой частоты, а неплотное — мешает улавливать низкие. Не рекомендуется при записи придерживать микрофон пальцами из-за возможного возникновения помех, однако этого трудно избежать у некоторых больных с узкой грудной клеткой и резко обозначенными ребрами, а также у детей. Аналогично производят запись с другой точки. Зарегистрированные кривые — фонокардиограммы (ФКГ) анализируют.
Очень плотное прикрепление микрофона препятствует регистрации звуков высокой частоты, а неплотное — мешает улавливать низкие. Не рекомендуется при записи придерживать микрофон пальцами из-за возможного возникновения помех, однако этого трудно избежать у некоторых больных с узкой грудной клеткой и резко обозначенными ребрами, а также у детей. Аналогично производят запись с другой точки. Зарегистрированные кривые — фонокардиограммы (ФКГ) анализируют.
 Анализ ФКГ включает: 1) определение соотношения тонов сердца и зубцов ЭКГ; 2) расчет длительности тонов, выявление добавочных тонов (III, IV, V); 3) сравнительную оценку формы и амплитуды I и II тонов в различных точках регистрации; 4) выявление расщепления, раздвоения тонов, щелчка открытия митрального клапана и т. д. ; 5) обнаружение и характеристику шумов сердца в различных диапазонах частот; 6) определение соотношений между электрической, механической и электромеханической систолами и т. д.
Анализ ФКГ включает: 1) определение соотношения тонов сердца и зубцов ЭКГ; 2) расчет длительности тонов, выявление добавочных тонов (III, IV, V); 3) сравнительную оценку формы и амплитуды I и II тонов в различных точках регистрации; 4) выявление расщепления, раздвоения тонов, щелчка открытия митрального клапана и т. д. ; 5) обнаружение и характеристику шумов сердца в различных диапазонах частот; 6) определение соотношений между электрической, механической и электромеханической систолами и т. д.
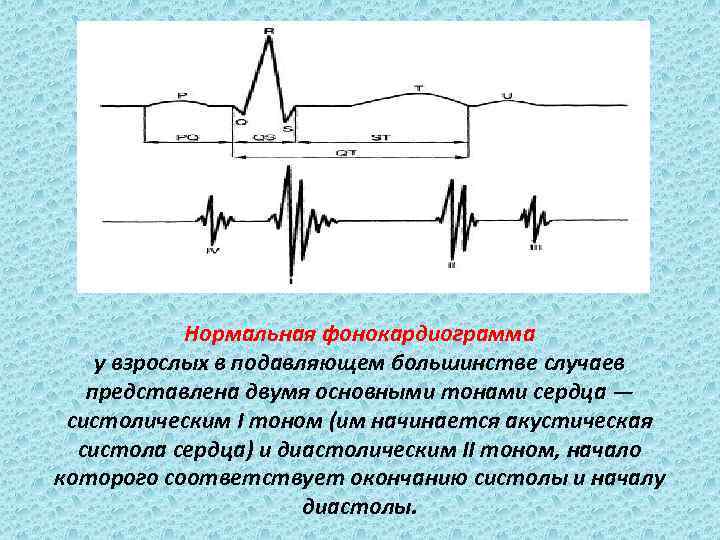 Нормальная фонокардиограмма у взрослых в подавляющем большинстве случаев представлена двумя основными тонами сердца — систолическим I тоном (им начинается акустическая систола сердца) и диастолическим II тоном, начало которого соответствует окончанию систолы и началу диастолы.
Нормальная фонокардиограмма у взрослых в подавляющем большинстве случаев представлена двумя основными тонами сердца — систолическим I тоном (им начинается акустическая систола сердца) и диастолическим II тоном, начало которого соответствует окончанию систолы и началу диастолы.
 v. Также регистрируются непостоянные диастолические (т. е. в период диастолы — между II и I тонами) III и IV тоны. v. Сердечные шумы у взрослых в норме обычно не выслушиваются и не регистрируются на ФКГ как в период систолы между I и II тонами (систолический шум), так и в период диастолы (диастолический шум). v Однако иногда в связи с некоторыми особенностями гемодинамики при отсутствии поражения клапанов сердца возникают шумы, называемые функциональными. У взрослых функциональный шум практически никогда не бывает диастолическим; функциональный систолический шум обычно характеризуется на ФКГ колебаниями низкой и средней частоты (до 200 Гц) и изменчивостью по амплитуде, продолжительности и форме в разных сердечных циклах.
v. Также регистрируются непостоянные диастолические (т. е. в период диастолы — между II и I тонами) III и IV тоны. v. Сердечные шумы у взрослых в норме обычно не выслушиваются и не регистрируются на ФКГ как в период систолы между I и II тонами (систолический шум), так и в период диастолы (диастолический шум). v Однако иногда в связи с некоторыми особенностями гемодинамики при отсутствии поражения клапанов сердца возникают шумы, называемые функциональными. У взрослых функциональный шум практически никогда не бывает диастолическим; функциональный систолический шум обычно характеризуется на ФКГ колебаниями низкой и средней частоты (до 200 Гц) и изменчивостью по амплитуде, продолжительности и форме в разных сердечных циклах.
 Диагностическое значение ФКГ Фонокардиография оказывает существенную помощь в определении характерных сердечных шумов. По ФКГ судят о времени появления шума, месте его максимальной интенсивности, продолжительности и частотной характеристике, которая определяется по преимущественной интенсивности шума, зарегистрированного на высоко или низкочастотном канале.
Диагностическое значение ФКГ Фонокардиография оказывает существенную помощь в определении характерных сердечных шумов. По ФКГ судят о времени появления шума, месте его максимальной интенсивности, продолжительности и частотной характеристике, которая определяется по преимущественной интенсивности шума, зарегистрированного на высоко или низкочастотном канале.
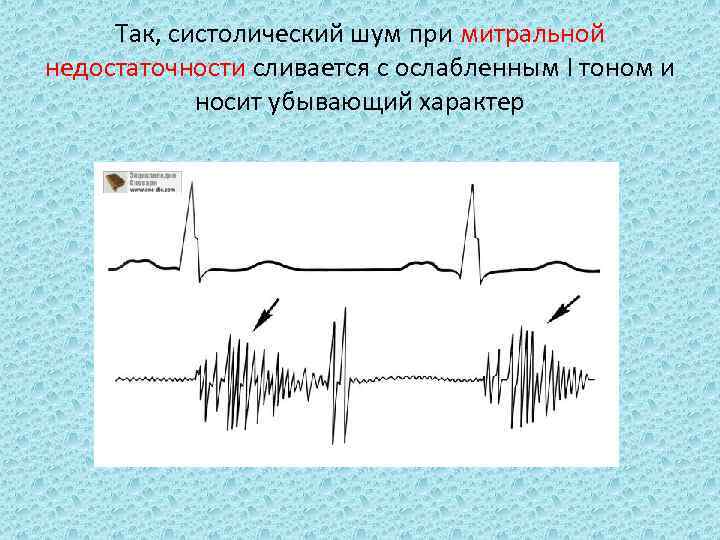 Так, систолический шум при митральной недостаточности сливается с ослабленным I тоном и носит убывающий характер
Так, систолический шум при митральной недостаточности сливается с ослабленным I тоном и носит убывающий характер
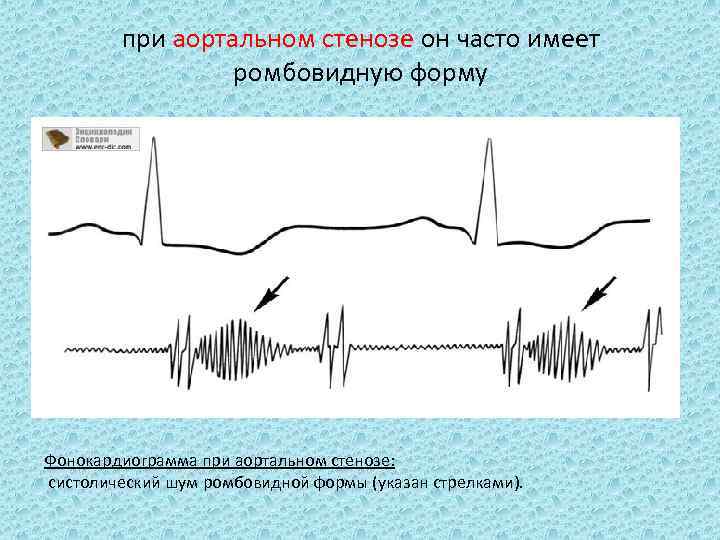 при аортальном стенозе он часто имеет ромбовидную форму Фонокардиограмма при аортальном стенозе: систолический шум ромбовидной формы (указан стрелками).
при аортальном стенозе он часто имеет ромбовидную форму Фонокардиограмма при аортальном стенозе: систолический шум ромбовидной формы (указан стрелками).
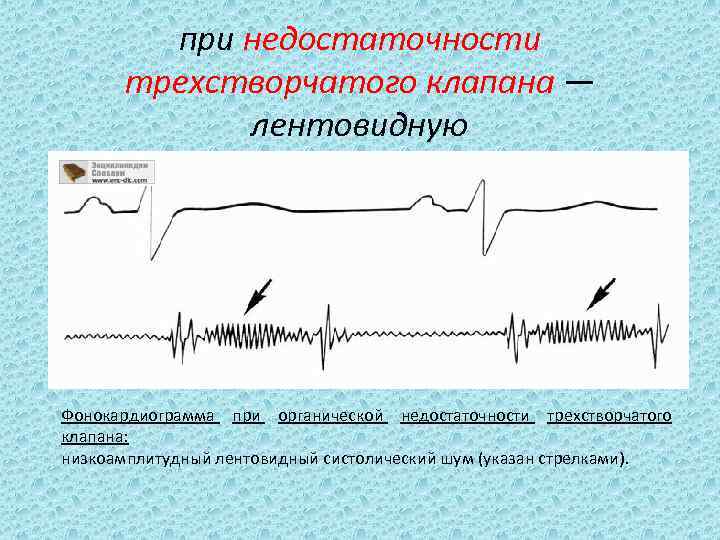 при недостаточности трехстворчатого клапана — лентовидную Фонокардиограмма при органической недостаточности трехстворчатого клапана: низкоамплитудный лентовидный систолический шум (указан стрелками).
при недостаточности трехстворчатого клапана — лентовидную Фонокардиограмма при органической недостаточности трехстворчатого клапана: низкоамплитудный лентовидный систолический шум (указан стрелками).
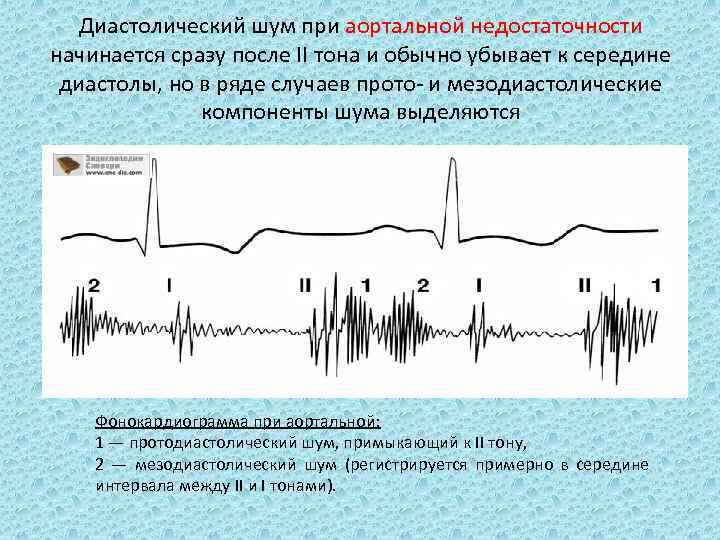 Диастолический шум при аортальной недостаточности начинается сразу после II тона и обычно убывает к середине диастолы, но в ряде случаев прото и мезодиастолические компоненты шума выделяются Фонокардиограмма при аортальной: 1 — протодиастолический шум, примыкающий к II тону, 2 — мезодиастолический шум (регистрируется примерно в середине интервала между II и I тонами).
Диастолический шум при аортальной недостаточности начинается сразу после II тона и обычно убывает к середине диастолы, но в ряде случаев прото и мезодиастолические компоненты шума выделяются Фонокардиограмма при аортальной: 1 — протодиастолический шум, примыкающий к II тону, 2 — мезодиастолический шум (регистрируется примерно в середине интервала между II и I тонами).
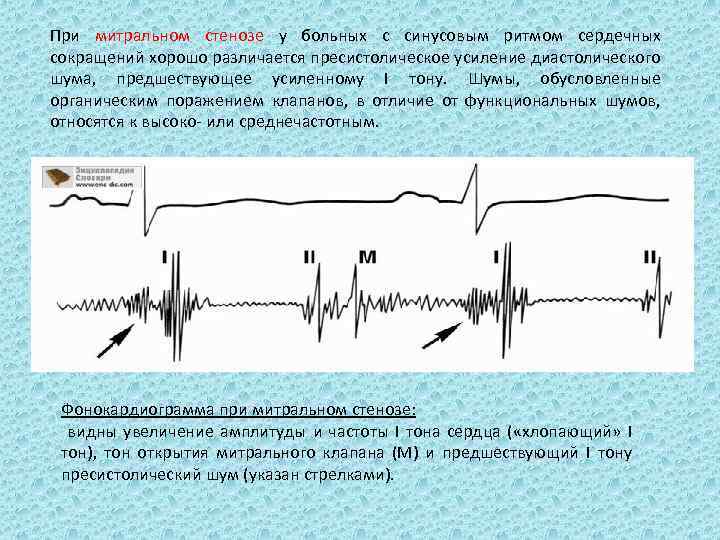 При митральном стенозе у больных с синусовым ритмом сердечных сокращений хорошо различается пресистолическое усиление диастолического шума, предшествующее усиленному I тону. Шумы, обусловленные органическим поражением клапанов, в отличие от функциональных шумов, относятся к высоко или среднечастотным. Фонокардиограмма при митральном стенозе: видны увеличение амплитуды и частоты I тона сердца ( «хлопающий» I тон), тон открытия митрального клапана (М) и предшествующий I тону пресистолический шум (указан стрелками).
При митральном стенозе у больных с синусовым ритмом сердечных сокращений хорошо различается пресистолическое усиление диастолического шума, предшествующее усиленному I тону. Шумы, обусловленные органическим поражением клапанов, в отличие от функциональных шумов, относятся к высоко или среднечастотным. Фонокардиограмма при митральном стенозе: видны увеличение амплитуды и частоты I тона сердца ( «хлопающий» I тон), тон открытия митрального клапана (М) и предшествующий I тону пресистолический шум (указан стрелками).
 Лучевая диагностика заболеваний сердца и сосудов
Лучевая диагностика заболеваний сердца и сосудов
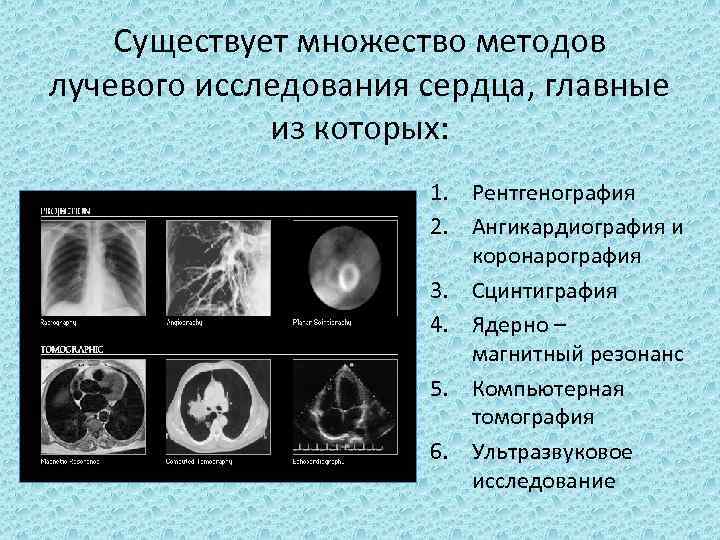 Существует множество методов лучевого исследования сердца, главные из которых: 1. Рентгенография 2. Ангикардиография и коронарография 3. Сцинтиграфия 4. Ядерно – магнитный резонанс 5. Компьютерная томография 6. Ультразвуковое исследование
Существует множество методов лучевого исследования сердца, главные из которых: 1. Рентгенография 2. Ангикардиография и коронарография 3. Сцинтиграфия 4. Ядерно – магнитный резонанс 5. Компьютерная томография 6. Ультразвуковое исследование
 Рентгенография • В основе рентгенографии лежит такое физическое явление, как разное поглощение рентгеновских лучей тканями различной плотности. Лучи, проходя через органы, дают на светочувствительной пленке теневое изображение их размеров, формы, расположения и др.
Рентгенография • В основе рентгенографии лежит такое физическое явление, как разное поглощение рентгеновских лучей тканями различной плотности. Лучи, проходя через органы, дают на светочувствительной пленке теневое изображение их размеров, формы, расположения и др.
 • Рентгенография в 3 -х проекциях Метод предназначен для диагностики заболеваний грудной клетки. • Позволяет диагностировать воспалительные, опухолевые и системные заболевания, пороки развития сердца и крупных сосудов, бронхо легочной системы и плевры. • Выбор проекции и метода исследования остается за врачом рентгенологом, в зависимости от задачи, поставленной специалистом.
• Рентгенография в 3 -х проекциях Метод предназначен для диагностики заболеваний грудной клетки. • Позволяет диагностировать воспалительные, опухолевые и системные заболевания, пороки развития сердца и крупных сосудов, бронхо легочной системы и плевры. • Выбор проекции и метода исследования остается за врачом рентгенологом, в зависимости от задачи, поставленной специалистом.
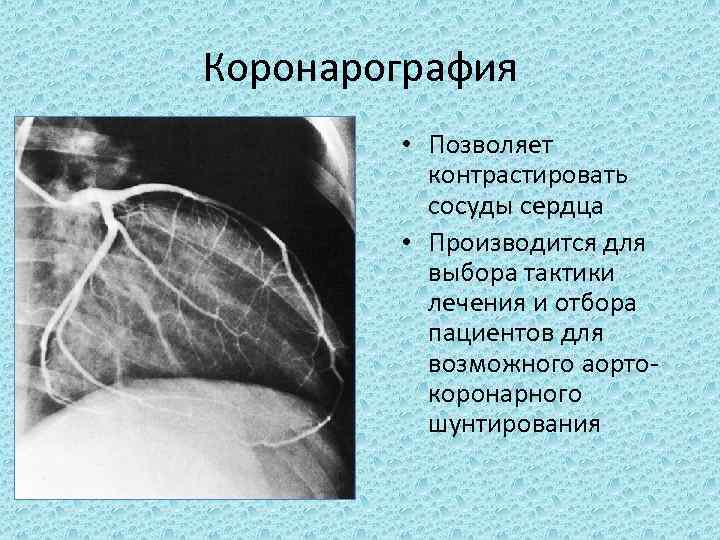 Коронарография • Позволяет контрастировать сосуды сердца • Производится для выбора тактики лечения и отбора пациентов для возможного аорто коронарного шунтирования
Коронарография • Позволяет контрастировать сосуды сердца • Производится для выбора тактики лечения и отбора пациентов для возможного аорто коронарного шунтирования
 Магнитно – резонансная томография • Наиболее современный и информативный метод исследования • Лучевая нагрузка на пациента и врача отсутствует • Главный недостаток – относительно высокая стоимость исследования
Магнитно – резонансная томография • Наиболее современный и информативный метод исследования • Лучевая нагрузка на пациента и врача отсутствует • Главный недостаток – относительно высокая стоимость исследования
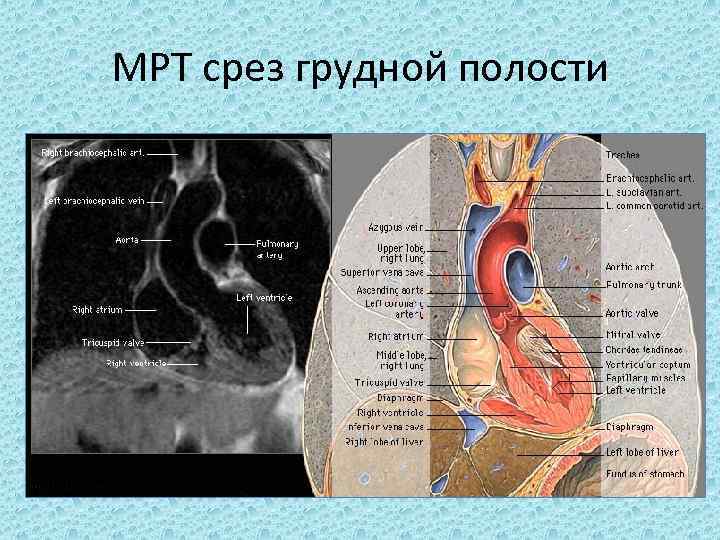 МРТ срез грудной полости
МРТ срез грудной полости
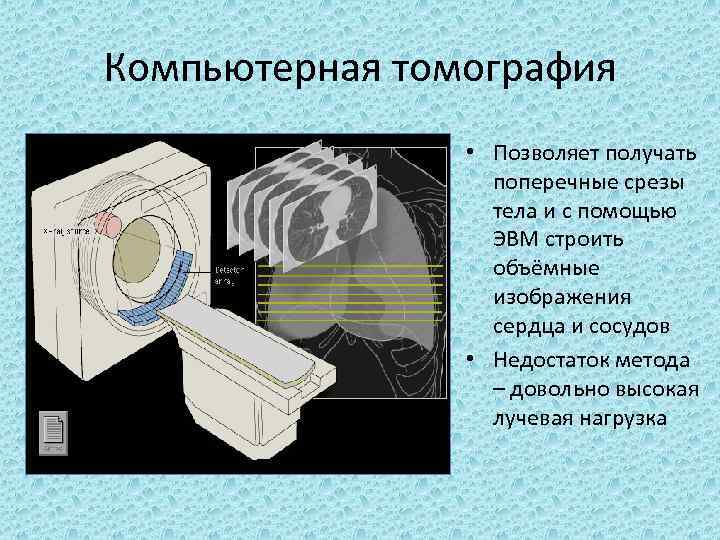 Компьютерная томография • Позволяет получать поперечные срезы тела и с помощью ЭВМ строить объёмные изображения сердца и сосудов • Недостаток метода – довольно высокая лучевая нагрузка
Компьютерная томография • Позволяет получать поперечные срезы тела и с помощью ЭВМ строить объёмные изображения сердца и сосудов • Недостаток метода – довольно высокая лучевая нагрузка
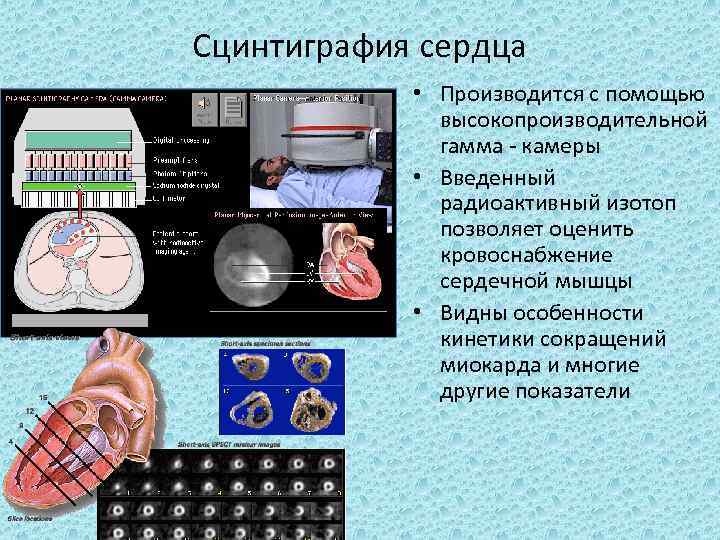 Сцинтиграфия сердца • Производится с помощью высокопроизводительной гамма камеры • Введенный радиоактивный изотоп позволяет оценить кровоснабжение сердечной мышцы • Видны особенности кинетики сокращений миокарда и многие другие показатели
Сцинтиграфия сердца • Производится с помощью высокопроизводительной гамма камеры • Введенный радиоактивный изотоп позволяет оценить кровоснабжение сердечной мышцы • Видны особенности кинетики сокращений миокарда и многие другие показатели
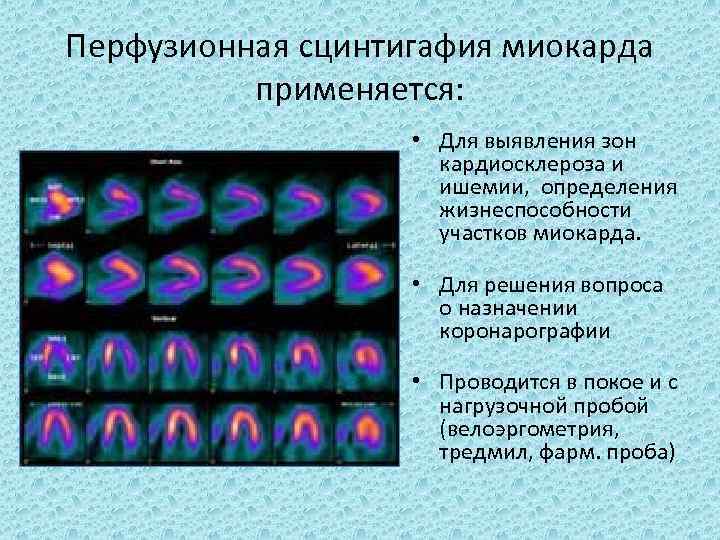 Перфузионная сцинтигафия миокарда применяется: • Для выявления зон кардиосклероза и ишемии, определения жизнеспособности участков миокарда. • Для решения вопроса о назначении коронарографии • Проводится в покое и с нагрузочной пробой (велоэргометрия, тредмил, фарм. проба)
Перфузионная сцинтигафия миокарда применяется: • Для выявления зон кардиосклероза и ишемии, определения жизнеспособности участков миокарда. • Для решения вопроса о назначении коронарографии • Проводится в покое и с нагрузочной пробой (велоэргометрия, тредмил, фарм. проба)
 Ультразвуковая диагностика • Наиболее простой и общедоступный метод визуализации сердца и сосудов.
Ультразвуковая диагностика • Наиболее простой и общедоступный метод визуализации сердца и сосудов.
 Ультразвуковая визуализация сердца ЭХО КГ
Ультразвуковая визуализация сердца ЭХО КГ
 Эхокардиография • Echo эхо, Kardio сердце, Grapho писать • Метод исследования структуры и механической деятельности сердца, основанный на регистрации отраженных сигналов импульсного ультразвука.
Эхокардиография • Echo эхо, Kardio сердце, Grapho писать • Метод исследования структуры и механической деятельности сердца, основанный на регистрации отраженных сигналов импульсного ультразвука.
 ПРИНЦИП ДЕЙСТВИЯ МЕТОДА основан на способности ультразвука отражаться при взаимодействии со средами разной оптической плотности. Отражённый сигнал регистрируется, и из него формируется изображение.
ПРИНЦИП ДЕЙСТВИЯ МЕТОДА основан на способности ультразвука отражаться при взаимодействии со средами разной оптической плотности. Отражённый сигнал регистрируется, и из него формируется изображение.
 ВОЗМОЖНОСТИ Данный метод позволят установить: • состояние мягких тканей, • определить толщину стенок сердца, • состояние клапанного аппарата, • объём полостей сердца, • сократительную активность миокарда, • увидеть работу сердца в режиме реального времени, • проследить скорость и особенности движения крови в предсердиях и желудочках сердца.
ВОЗМОЖНОСТИ Данный метод позволят установить: • состояние мягких тканей, • определить толщину стенок сердца, • состояние клапанного аппарата, • объём полостей сердца, • сократительную активность миокарда, • увидеть работу сердца в режиме реального времени, • проследить скорость и особенности движения крови в предсердиях и желудочках сердца.
 Для Эхо. КГ применяют специальные приборы — эхокардиографы Современные эхокардиографы оснащены также электрокардиографическим каналом для синхронной регистрации с эхокардиограммой ЭКГ, использование которых значительно повышает качество обработки и анализа данных исследования.
Для Эхо. КГ применяют специальные приборы — эхокардиографы Современные эхокардиографы оснащены также электрокардиографическим каналом для синхронной регистрации с эхокардиограммой ЭКГ, использование которых значительно повышает качество обработки и анализа данных исследования.
 Ультразвук это звук с частотой более 20 000 колебаний в секунду (или 20 к. Гц).
Ультразвук это звук с частотой более 20 000 колебаний в секунду (или 20 к. Гц).
 Скорость, с которой ультразвук распространяется в среде, зависит • от плотности этой среды. • от температуры среды Скорость распространения ультразвука в тканях человека при температуре 37°С равна 1540 м/с.
Скорость, с которой ультразвук распространяется в среде, зависит • от плотности этой среды. • от температуры среды Скорость распространения ультразвука в тканях человека при температуре 37°С равна 1540 м/с.
 Звук имеет волновую природу и его распространение подчиняется тем же законам, что и процесс распространения света. 1)угол падения равен углу отражения; 2) угол преломления не равен углу падения.
Звук имеет волновую природу и его распространение подчиняется тем же законам, что и процесс распространения света. 1)угол падения равен углу отражения; 2) угол преломления не равен углу падения.
 Если плотность, структура и температура одинаковы по всей среде, то такая среда называется гомогенной. В ней волны распространяются линейно.
Если плотность, структура и температура одинаковы по всей среде, то такая среда называется гомогенной. В ней волны распространяются линейно.
 Акустический импеданс характеризует степень сопротивления среды распространению звуковой волны. равен произведению плотности среды на скорость распространения в ней звука
Акустический импеданс характеризует степень сопротивления среды распространению звуковой волны. равен произведению плотности среды на скорость распространения в ней звука
 Факторы влияющие на отражение ультразвука • разностью акустического импеданса сред — чем больше эта разность, тем больше отражение; • угол падения чем ближе он к 90°, тем больше отражение; • соотношением размеров объекта и длины волны — размеры объекта должны быть не менее 1/4 длины волны. Для измерения меньших объектов требуется ультразвук с большей частотой (т. е. с меньшей длиной волны).
Факторы влияющие на отражение ультразвука • разностью акустического импеданса сред — чем больше эта разность, тем больше отражение; • угол падения чем ближе он к 90°, тем больше отражение; • соотношением размеров объекта и длины волны — размеры объекта должны быть не менее 1/4 длины волны. Для измерения меньших объектов требуется ультразвук с большей частотой (т. е. с меньшей длиной волны).
 акустическая тень • Структуры, в которых происходит полное затухание ультразвуковых волн, иными словами, через которые ультразвук не может проникнуть, дают позади себя акустическую тень. (при исследовании сердца такой эффект дают калъцифицированные структуры и протезированные клапаны сердца).
акустическая тень • Структуры, в которых происходит полное затухание ультразвуковых волн, иными словами, через которые ультразвук не может проникнуть, дают позади себя акустическую тень. (при исследовании сердца такой эффект дают калъцифицированные структуры и протезированные клапаны сердца).
 Ультразвуковой датчик • это устройство, преобразующее один вид энергии в другой. В эхокардиографии мы имеем дело с преобразованием электрической энергии в механическую и наоборот. В датчике это преобразование осуществляется специальным кристаллом — пьезоэлектрическим элементом.
Ультразвуковой датчик • это устройство, преобразующее один вид энергии в другой. В эхокардиографии мы имеем дело с преобразованием электрической энергии в механическую и наоборот. В датчике это преобразование осуществляется специальным кристаллом — пьезоэлектрическим элементом.
 процесс работы эхокардиографа • датчик посылает короткий ультразвуковой импульс. Импульс линейно распространяется в гомогенной среде до тех пор, пока не дойдет до границы раздела фаз, где происходит отражение или преломление ультразвуковых лучей. Через определенное время, отраженный звук (эхо) вернется к датчику, который теперь работает как приемник. Зная скорость распространения звуковой волны (1540 м/с) и время, за которое звук прошел расстояние до границы фаз и обратно, можно вычислить расстояние между датчиком и этой границей: • Это соотношение между временем и расстоянием и лежит в основе метода ультразвуковой визуализации сердца.
процесс работы эхокардиографа • датчик посылает короткий ультразвуковой импульс. Импульс линейно распространяется в гомогенной среде до тех пор, пока не дойдет до границы раздела фаз, где происходит отражение или преломление ультразвуковых лучей. Через определенное время, отраженный звук (эхо) вернется к датчику, который теперь работает как приемник. Зная скорость распространения звуковой волны (1540 м/с) и время, за которое звук прошел расстояние до границы фаз и обратно, можно вычислить расстояние между датчиком и этой границей: • Это соотношение между временем и расстоянием и лежит в основе метода ультразвуковой визуализации сердца.
 • регистрирующее устройство, позволяет получать изображение изучаемых структур сердца — эхокардиограмму (на экране осциллоскопа, специальной фотобумаге) и фиксировать его на магнитном носителе информации.
• регистрирующее устройство, позволяет получать изображение изучаемых структур сердца — эхокардиограмму (на экране осциллоскопа, специальной фотобумаге) и фиксировать его на магнитном носителе информации.
 Предложено несколько режимов (способов) воспроизведения эхосигнала, обозначаемых по начальным буквам слов amplitude (амплитуда) А, режим, motion (движение) М- режим и brightness (яркость) В-режим одномерного изображения, а также Эхо. Кг с изображением среза движущихся структур сердца в реальном масштабе времени. Кроме того, в Эхо. Кг используют ультразвуковой метод определения скорости и направления (по отношению к датчику) потока крови, основанный на эффекте Допплера — допплерэхокардиографию. Моушен, брайтнесс
Предложено несколько режимов (способов) воспроизведения эхосигнала, обозначаемых по начальным буквам слов amplitude (амплитуда) А, режим, motion (движение) М- режим и brightness (яркость) В-режим одномерного изображения, а также Эхо. Кг с изображением среза движущихся структур сердца в реальном масштабе времени. Кроме того, в Эхо. Кг используют ультразвуковой метод определения скорости и направления (по отношению к датчику) потока крови, основанный на эффекте Допплера — допплерэхокардиографию. Моушен, брайтнесс
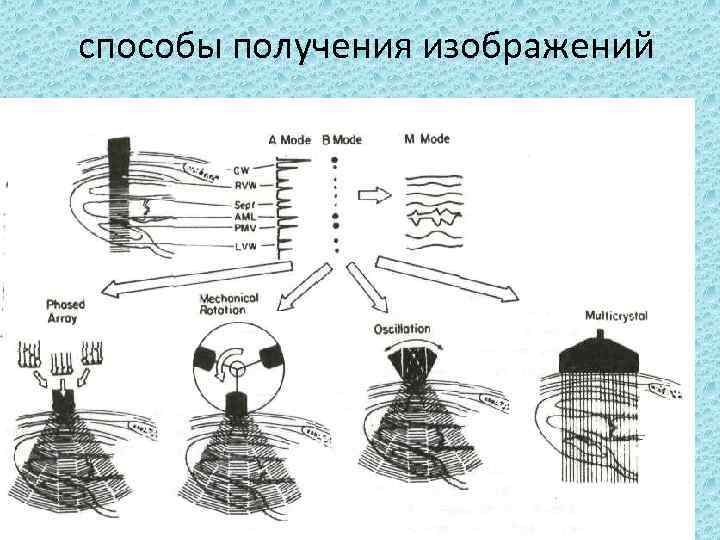 способы получения изображений
способы получения изображений
 В А-режиме эхо-сигналы регистрируются в виде пиков, амплитуда которых пропорциональна интенсивности сигнала, а расстояние между пиками соответствует расстоянию между отражающими объектами и датчиком в масштабе прибора.
В А-режиме эхо-сигналы регистрируются в виде пиков, амплитуда которых пропорциональна интенсивности сигнала, а расстояние между пиками соответствует расстоянию между отражающими объектами и датчиком в масштабе прибора.
 В М-режиме изображаются движущиеся структуры, находящиеся на одной линии ультразвукового луча, при этом движение точек разворачивается во времени (по горизонтали) и сопоставимо с временными интервалами синхронно регистрируемой ЭКГ, а по вертикали регистрируется истинный переднезадний размер структур сердца, который легко определить благодаря изображению на эхокардиограмме масштаба линейных измерений в виде пунктирных делений по вертикали (как бы образующих вертикальные линейки) с известным расстоянием между делениями в мм. В В-режиме, в т. ч. в варианте В-сканирования (изображение сечения сердца в зоне линейного перемещения ультразвукового луча), интенсивность эхосигналов отражается яркостью свечения точек на экране осциллоскопа. В-режим в практической Эхо. Кг почти не применяется.
В М-режиме изображаются движущиеся структуры, находящиеся на одной линии ультразвукового луча, при этом движение точек разворачивается во времени (по горизонтали) и сопоставимо с временными интервалами синхронно регистрируемой ЭКГ, а по вертикали регистрируется истинный переднезадний размер структур сердца, который легко определить благодаря изображению на эхокардиограмме масштаба линейных измерений в виде пунктирных делений по вертикали (как бы образующих вертикальные линейки) с известным расстоянием между делениями в мм. В В-режиме, в т. ч. в варианте В-сканирования (изображение сечения сердца в зоне линейного перемещения ультразвукового луча), интенсивность эхосигналов отражается яркостью свечения точек на экране осциллоскопа. В-режим в практической Эхо. Кг почти не применяется.
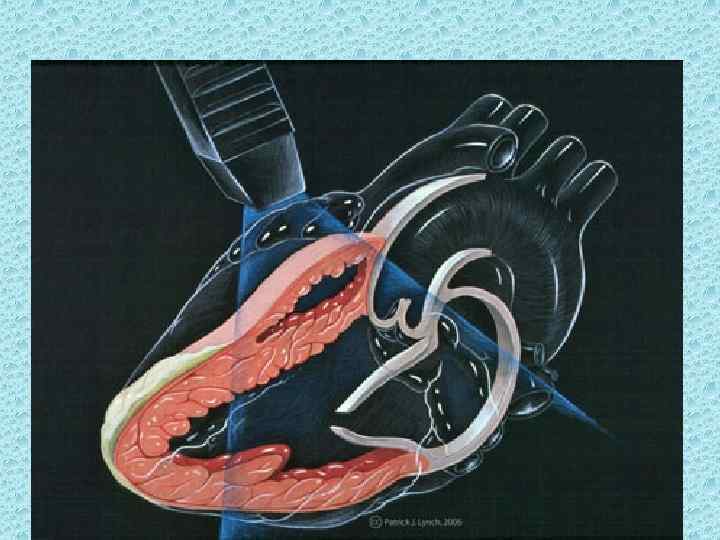
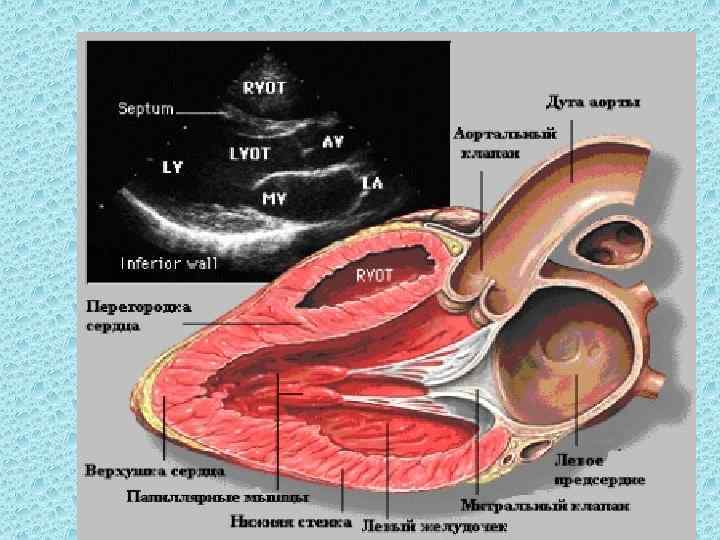
 Схема сечения сердца (сверху) и эхокардиограмма (снизу) I аорта; 2 левое предсердие; 3 митральный клапан; 4 левый желудочек.
Схема сечения сердца (сверху) и эхокардиограмма (снизу) I аорта; 2 левое предсердие; 3 митральный клапан; 4 левый желудочек.
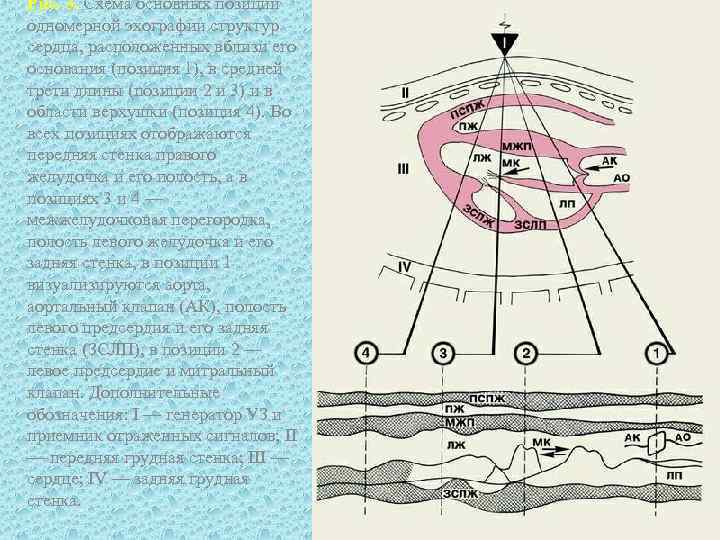 Рис. 3. Схема основных позиций одномерной эхографии структур сердца, расположенных вблизи его основания (позиция 1), в средней трети длины (позиции 2 и 3) и в области верхушки (позиция 4). Во всех позициях отображаются передняя стенка правого желудочка и его полость, а в позициях 3 и 4 — межжелудочковая перегородка, полость левого желудочка и его задняя стенка, в позиции 1 визуализируются аорта, аортальный клапан (АК), полость левого предсердия и его задняя стенка (ЗСЛП), в позиции 2 — левое предсердие и митральный клапан. Дополнительные обозначения: I — генератор УЗ и приемник отраженных сигналов; II — передняя грудная стенка; III — сердце; IV — задняя грудная стенка.
Рис. 3. Схема основных позиций одномерной эхографии структур сердца, расположенных вблизи его основания (позиция 1), в средней трети длины (позиции 2 и 3) и в области верхушки (позиция 4). Во всех позициях отображаются передняя стенка правого желудочка и его полость, а в позициях 3 и 4 — межжелудочковая перегородка, полость левого желудочка и его задняя стенка, в позиции 1 визуализируются аорта, аортальный клапан (АК), полость левого предсердия и его задняя стенка (ЗСЛП), в позиции 2 — левое предсердие и митральный клапан. Дополнительные обозначения: I — генератор УЗ и приемник отраженных сигналов; II — передняя грудная стенка; III — сердце; IV — задняя грудная стенка.
 ПРЕИМУЩЕСТВА: • неболезненный ; • не требует специальной подготовки пациента (например, предварительного голодания); • не вредный и не опасный для здоровья, так как не требует ни наркоза, ни специальной фиксации; • информативный и качественный в плане точной диагностики; • документально ценный, так как можно фиксировать и сохранять изображения • неинвазивный.
ПРЕИМУЩЕСТВА: • неболезненный ; • не требует специальной подготовки пациента (например, предварительного голодания); • не вредный и не опасный для здоровья, так как не требует ни наркоза, ни специальной фиксации; • информативный и качественный в плане точной диагностики; • документально ценный, так как можно фиксировать и сохранять изображения • неинвазивный.
 Недостатки: • выраженная зависимость от квалификации исследователя. • Специалист, занимающийся ультразвуковой диагностикой сердца должен быть кардиологом, в совершенстве знать топографическую анатомию грудной клетки, гемодинамику сердца, иметь пространственное мышление. • При отсутствии одного из данных качеств у исследователя резко возрастает процент ошибок диагностики.
Недостатки: • выраженная зависимость от квалификации исследователя. • Специалист, занимающийся ультразвуковой диагностикой сердца должен быть кардиологом, в совершенстве знать топографическую анатомию грудной клетки, гемодинамику сердца, иметь пространственное мышление. • При отсутствии одного из данных качеств у исследователя резко возрастает процент ошибок диагностики.
 ПОКАЗАНИЯ • людям с жалобами на одышку • головокружение • слабость • случаи потери сознания • чувство учащенного сердцебиения или «перебоев» в работе сердца, боли в области сердца и др. • шумов в сердце
ПОКАЗАНИЯ • людям с жалобами на одышку • головокружение • слабость • случаи потери сознания • чувство учащенного сердцебиения или «перебоев» в работе сердца, боли в области сердца и др. • шумов в сердце
 ПОКАЗАНИЯ ишемическая болезнь сердца, боли неизвестной природы в области сердца, врожденные или приобретенные пороки сердца. изменение электрокардиограммы, шумы в сердце, гипертоническая болезнь, наличие признаков сердечной недостаточности. Особенно важно проводить эхокардиографию в детском возрасте, так как в процессе интенсивного роста и развития у ребенка могут возникать различные изменения.
ПОКАЗАНИЯ ишемическая болезнь сердца, боли неизвестной природы в области сердца, врожденные или приобретенные пороки сердца. изменение электрокардиограммы, шумы в сердце, гипертоническая болезнь, наличие признаков сердечной недостаточности. Особенно важно проводить эхокардиографию в детском возрасте, так как в процессе интенсивного роста и развития у ребенка могут возникать различные изменения.
 ПРОТИВОПОКАЗАНИЯ Абсолютных противопоказаний к проведению Эхо. КГ не существует. Проведение исследования может быть затруднено у следующих категорий пациентов: • Хронические курильщики, лица, страдающие бронхиальной астмой / хроническим бронхитом и некоторым другими заболеваниями дыхательной системы • Женщины со значительным размером молочных желез и мужчины с выраженным оволосением передней грудной стенки • Лица со значительными деформациями грудной клетки (реберный горб и т. д. ) • Лица с воспалительными заболеваниями кожи передней грудной клетки • Лица, страдающие психическими заболеваниями, повышенным рвотным рефлексом и/или заболеваниями пищевода (только для проведения чрезпищеводной Эхо. КГ)
ПРОТИВОПОКАЗАНИЯ Абсолютных противопоказаний к проведению Эхо. КГ не существует. Проведение исследования может быть затруднено у следующих категорий пациентов: • Хронические курильщики, лица, страдающие бронхиальной астмой / хроническим бронхитом и некоторым другими заболеваниями дыхательной системы • Женщины со значительным размером молочных желез и мужчины с выраженным оволосением передней грудной стенки • Лица со значительными деформациями грудной клетки (реберный горб и т. д. ) • Лица с воспалительными заболеваниями кожи передней грудной клетки • Лица, страдающие психическими заболеваниями, повышенным рвотным рефлексом и/или заболеваниями пищевода (только для проведения чрезпищеводной Эхо. КГ)
 Регистрацию эхокардиограммы начинают с правильного расположения обследуемого на кровати и выбора оптимальной точки для датчика. Чаще всего больной находится в горизонтальном положении на спине, головной конец кровати приподнят примерно на 30°. Если сердце прикрыто легкими, глубина проникновения ультразвука в тело человека резко ограничена, а само исследование подчас невозможно. В этих случаях положение пациента следует изменить, прежде всего можно увеличить угол подъема головного конца кровати (вплоть до обследования больного в положении сидя). При неэффективности этого мероприятия допустим поворот пациента в левую латеральную позицию (от легкого поворота влево до исследования на левом боку).
Регистрацию эхокардиограммы начинают с правильного расположения обследуемого на кровати и выбора оптимальной точки для датчика. Чаще всего больной находится в горизонтальном положении на спине, головной конец кровати приподнят примерно на 30°. Если сердце прикрыто легкими, глубина проникновения ультразвука в тело человека резко ограничена, а само исследование подчас невозможно. В этих случаях положение пациента следует изменить, прежде всего можно увеличить угол подъема головного конца кровати (вплоть до обследования больного в положении сидя). При неэффективности этого мероприятия допустим поворот пациента в левую латеральную позицию (от легкого поворота влево до исследования на левом боку).
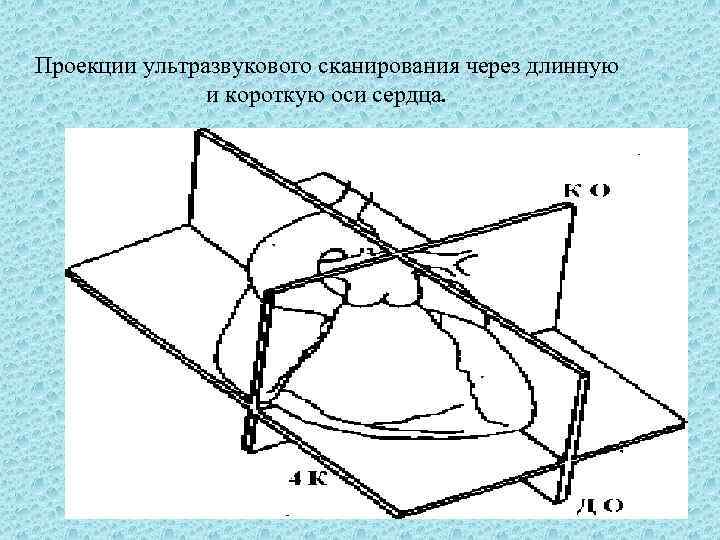
 Проекции ультразвукового сканирования через длинную и короткую оси сердца. Проекция, в которой сердце сканируется перпендикулярно дорсальной и вентральной поверхностям тела и параллельно длинной оси сердца, обозначается как проекция длинной оси, сокращённо длинная ось: ДО Проекция, в которой сердце сканируется перпендикулярно дорсальной и вентральной поверхностям тела и перпендикулярна к длинной оси, обозначается как проекция короткой оси, сокращенно короткая ось: КО Проекция, в которой сердце сканируется приблизительно параллельно дорсальной и вентральной поверхностям тела, обозначается как четырёхкамерная проекция.
Проекции ультразвукового сканирования через длинную и короткую оси сердца. Проекция, в которой сердце сканируется перпендикулярно дорсальной и вентральной поверхностям тела и параллельно длинной оси сердца, обозначается как проекция длинной оси, сокращённо длинная ось: ДО Проекция, в которой сердце сканируется перпендикулярно дорсальной и вентральной поверхностям тела и перпендикулярна к длинной оси, обозначается как проекция короткой оси, сокращенно короткая ось: КО Проекция, в которой сердце сканируется приблизительно параллельно дорсальной и вентральной поверхностям тела, обозначается как четырёхкамерная проекция.
 Проекции ультразвукового сканирования через длинную и короткую оси сердца.
Проекции ультразвукового сканирования через длинную и короткую оси сердца.
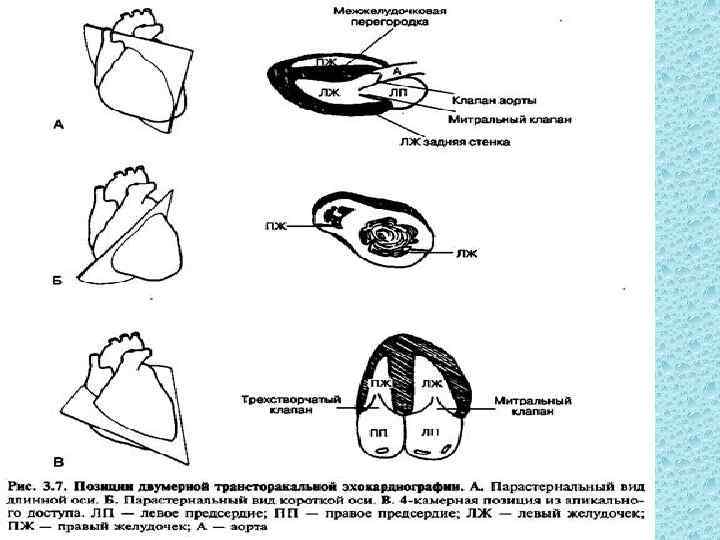
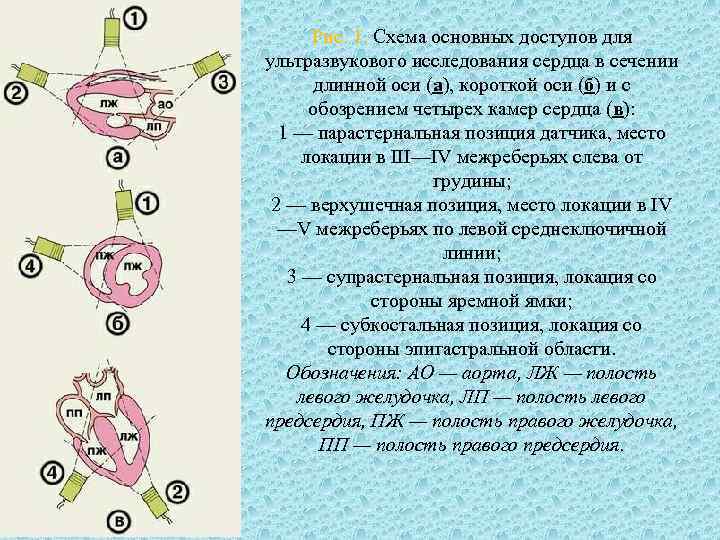 Рис. 1. Схема основных доступов для ультразвукового исследования сердца в сечении длинной оси (а), короткой оси (б) и с обозрением четырех камер сердца (в): 1 — парастернальная позиция датчика, место локации в III—IV межреберьях слева от грудины; 2 — верхушечная позиция, место локации в IV —V межреберьях по левой среднеключичной линии; 3 — супрастернальная позиция, локация со стороны яремной ямки; 4 — субкостальная позиция, локация со стороны эпигастральной области. Обозначения: АО — аорта, ЛЖ — полость левого желудочка, ЛП — полость левого предсердия, ПЖ — полость правого желудочка, ПП — полость правого предсердия.
Рис. 1. Схема основных доступов для ультразвукового исследования сердца в сечении длинной оси (а), короткой оси (б) и с обозрением четырех камер сердца (в): 1 — парастернальная позиция датчика, место локации в III—IV межреберьях слева от грудины; 2 — верхушечная позиция, место локации в IV —V межреберьях по левой среднеключичной линии; 3 — супрастернальная позиция, локация со стороны яремной ямки; 4 — субкостальная позиция, локация со стороны эпигастральной области. Обозначения: АО — аорта, ЛЖ — полость левого желудочка, ЛП — полость левого предсердия, ПЖ — полость правого желудочка, ПП — полость правого предсердия.
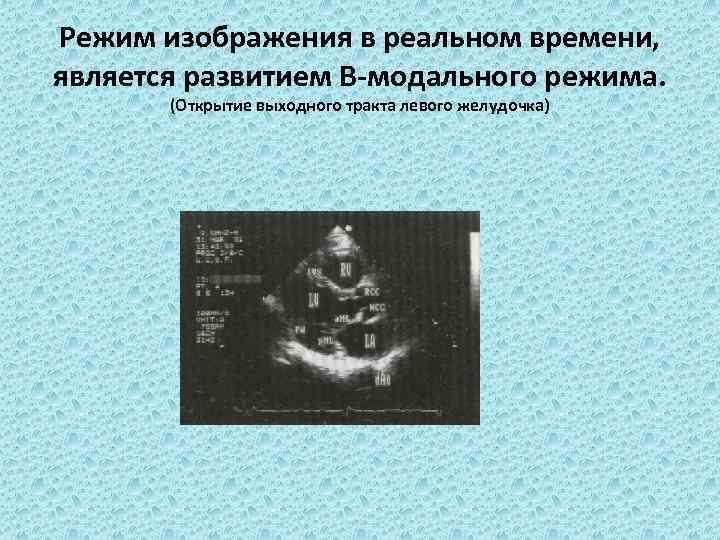 Режим изображения в реальном времени, является развитием В-модального режима. (Открытие выходного тракта левого желудочка)
Режим изображения в реальном времени, является развитием В-модального режима. (Открытие выходного тракта левого желудочка)
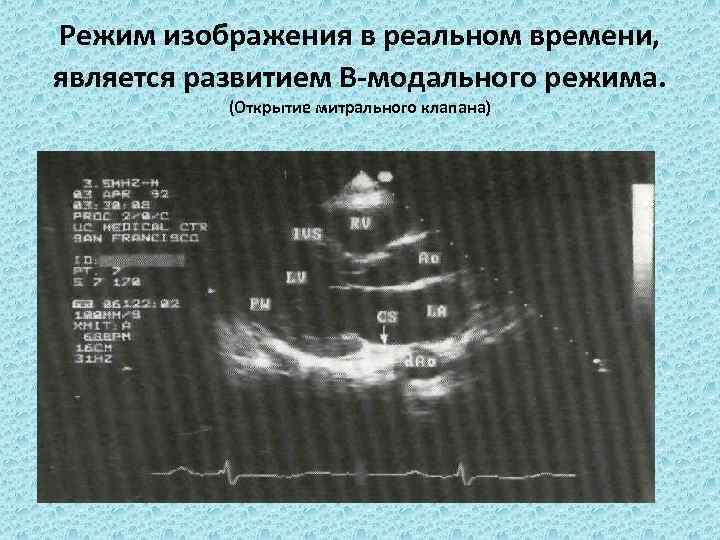 Режим изображения в реальном времени, является развитием В-модального режима. (Открытие митрального клапана)
Режим изображения в реальном времени, является развитием В-модального режима. (Открытие митрального клапана)
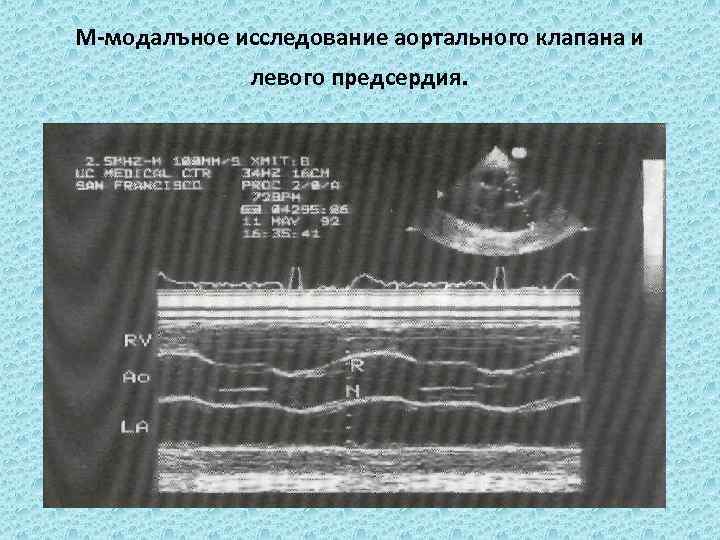 М-модалъное исследование аортального клапана и левого предсердия.
М-модалъное исследование аортального клапана и левого предсердия.
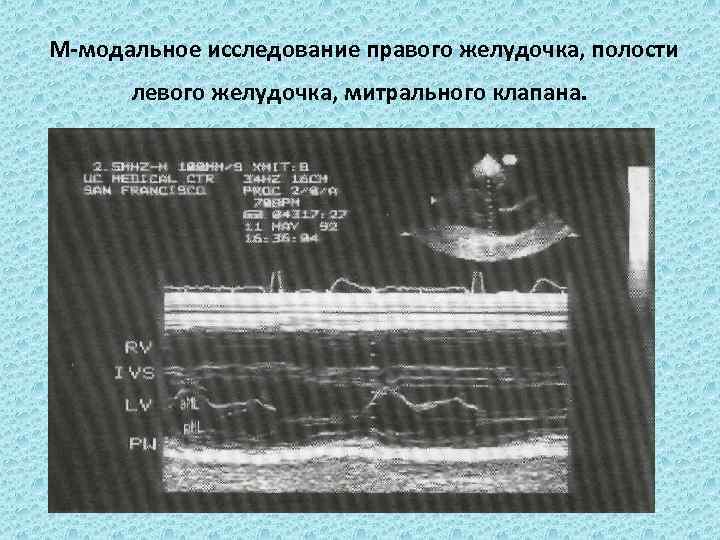 М-модальное исследование правого желудочка, полости левого желудочка, митрального клапана.
М-модальное исследование правого желудочка, полости левого желудочка, митрального клапана.
 Допплер эхокардиография • Если движение эритроцитов направлено в сторону датчика, то частота отражаемого от них сигнала увеличивается; • если эритроциты движутся от датчика, то частота отражаемого от них сигнала уменьшается. • Таким образом, измерение абсолютной величины сдвига ультразвукового сигнала позволяет определить скорость и направление кровотока.
Допплер эхокардиография • Если движение эритроцитов направлено в сторону датчика, то частота отражаемого от них сигнала увеличивается; • если эритроциты движутся от датчика, то частота отражаемого от них сигнала уменьшается. • Таким образом, измерение абсолютной величины сдвига ультразвукового сигнала позволяет определить скорость и направление кровотока.
 Существует два режима допплер-эхокардиографии — непрерывный и так называемый импульсный, предполагающий фокусирование ультразвукового луча, что позволяет исследовать поток крови в ограниченной области, например вблизи митрального клапана Допплер-эхокардиограммы регистрируются в форме спектрограммы — изменения спектра частот эхосигналов от исследуемого потока и течение сердечного цикла (рис. 5) либо в цветном изображении направления потока на двухмерной эхокардиограмме благодаря цветовому кодированию сигнала (рис. 6).
Существует два режима допплер-эхокардиографии — непрерывный и так называемый импульсный, предполагающий фокусирование ультразвукового луча, что позволяет исследовать поток крови в ограниченной области, например вблизи митрального клапана Допплер-эхокардиограммы регистрируются в форме спектрограммы — изменения спектра частот эхосигналов от исследуемого потока и течение сердечного цикла (рис. 5) либо в цветном изображении направления потока на двухмерной эхокардиограмме благодаря цветовому кодированию сигнала (рис. 6).
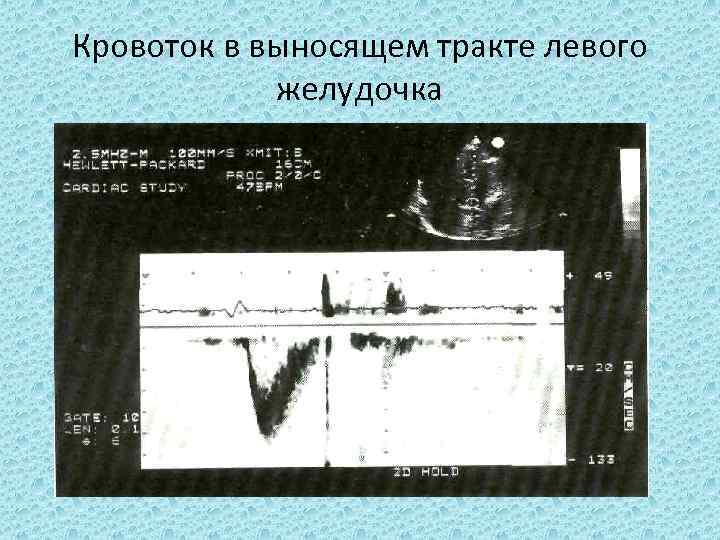 Кровоток в выносящем тракте левого желудочка
Кровоток в выносящем тракте левого желудочка
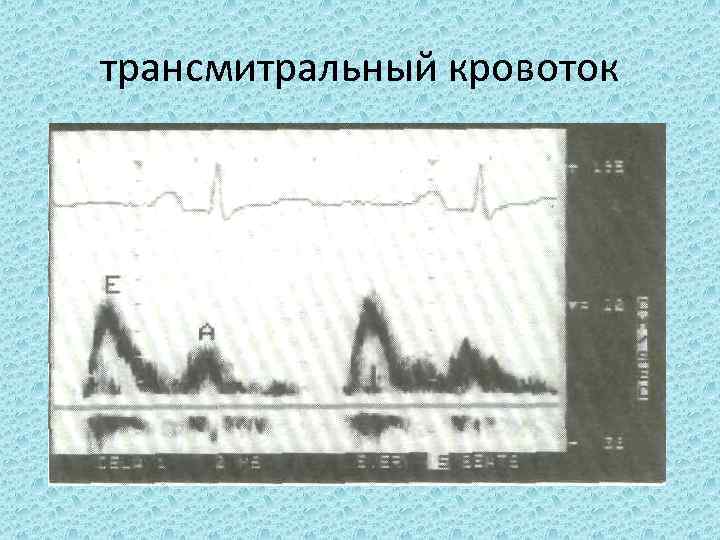 трансмитральный кровоток
трансмитральный кровоток
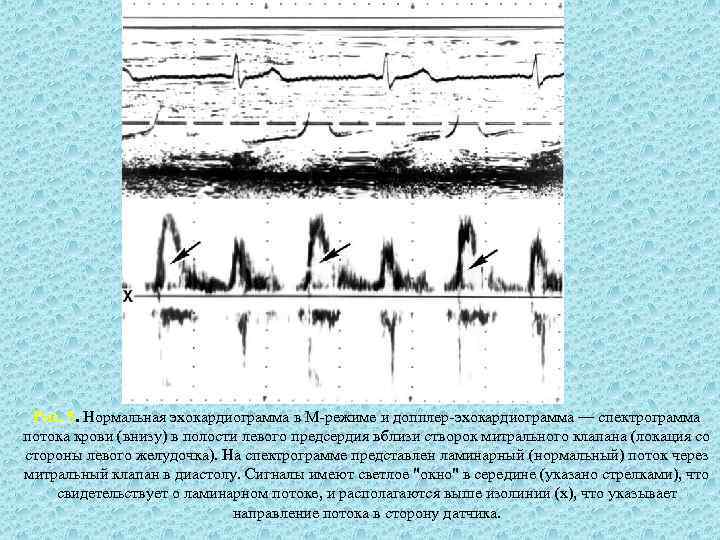 Рис. 5. Нормальная эхокардиограмма в М-режиме и допплер-эхокардиограмма — спектрограмма потока крови (внизу) в полости левого предсердия вблизи створок митрального клапана (локация со стороны левого желудочка). На спектрограмме представлен ламинарный (нормальный) поток через митральный клапан в диастолу. Сигналы имеют светлое "окно" в середине (указано стрелками), что свидетельствует о ламинарном потоке, и располагаются выше изолинии (х), что указывает направление потока в сторону датчика.
Рис. 5. Нормальная эхокардиограмма в М-режиме и допплер-эхокардиограмма — спектрограмма потока крови (внизу) в полости левого предсердия вблизи створок митрального клапана (локация со стороны левого желудочка). На спектрограмме представлен ламинарный (нормальный) поток через митральный клапан в диастолу. Сигналы имеют светлое "окно" в середине (указано стрелками), что свидетельствует о ламинарном потоке, и располагаются выше изолинии (х), что указывает направление потока в сторону датчика.
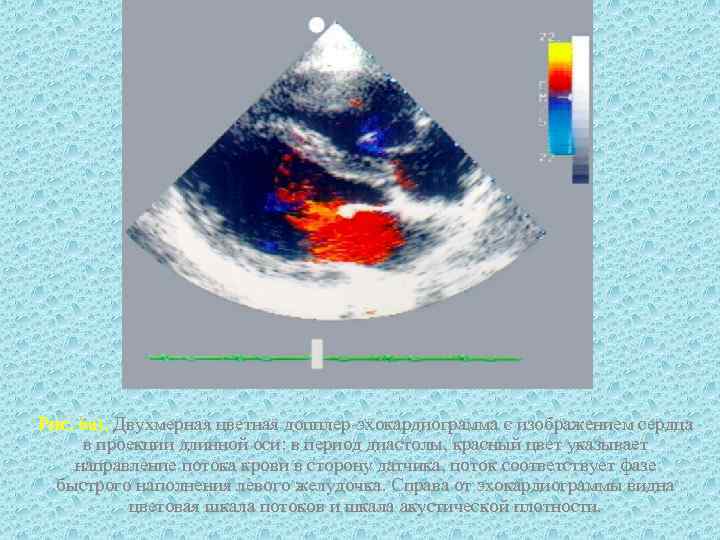 Рис. 6 а). Двухмерная цветная допплер-эхокардиограмма с изображением сердца в проекции длинной оси: в период диастолы, красный цвет указывает направление потока крови в сторону датчика, поток соответствует фазе быстрого наполнения левого желудочка. Справа от эхокардиограммы видна цветовая шкала потоков и шкала акустической плотности.
Рис. 6 а). Двухмерная цветная допплер-эхокардиограмма с изображением сердца в проекции длинной оси: в период диастолы, красный цвет указывает направление потока крови в сторону датчика, поток соответствует фазе быстрого наполнения левого желудочка. Справа от эхокардиограммы видна цветовая шкала потоков и шкала акустической плотности.
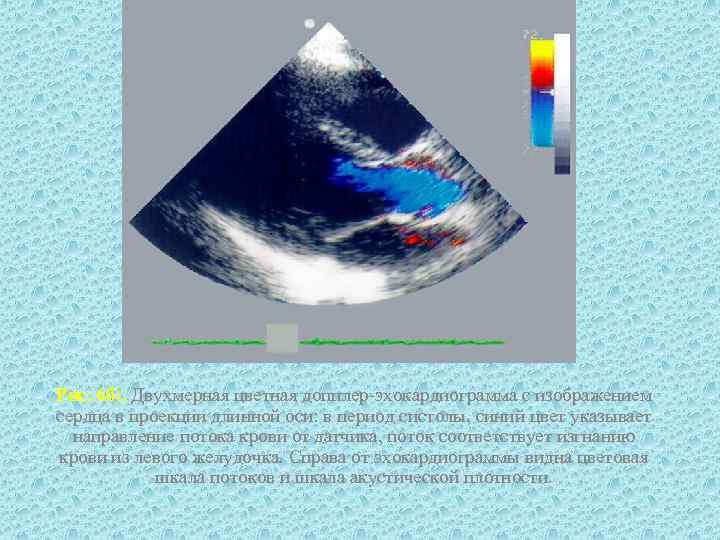 Рис. 6 б). Двухмерная цветная допплер-эхокардиограмма с изображением сердца в проекции длинной оси: в период систолы, синий цвет указывает направление потока крови от датчика, поток соответствует изгнанию крови из левого желудочка. Справа от эхокардиограммы видна цветовая шкала потоков и шкала акустической плотности.
Рис. 6 б). Двухмерная цветная допплер-эхокардиограмма с изображением сердца в проекции длинной оси: в период систолы, синий цвет указывает направление потока крови от датчика, поток соответствует изгнанию крови из левого желудочка. Справа от эхокардиограммы видна цветовая шкала потоков и шкала акустической плотности.
 АЛГОРИТМ ИЗУЧЕНИЯ СЕРДЦА И КРУПНЫХ КРОВЕНОСНЫХ СОСУДОВ 1 этап. Прежде чем приступить непосредственно к лучевому иссле дованию, врач обязан изучить жалобы и клинико анамнестические дан ные, включая результаты лабораторных и инструментальных методов исследования, что позволит ему составить предварительное представле ние о характере возможной патологии и наметить, не отклоняясь в целом от классической технологии исследования, звенья процедуры, на которые следует обратить особое внимание
АЛГОРИТМ ИЗУЧЕНИЯ СЕРДЦА И КРУПНЫХ КРОВЕНОСНЫХ СОСУДОВ 1 этап. Прежде чем приступить непосредственно к лучевому иссле дованию, врач обязан изучить жалобы и клинико анамнестические дан ные, включая результаты лабораторных и инструментальных методов исследования, что позволит ему составить предварительное представле ние о характере возможной патологии и наметить, не отклоняясь в целом от классической технологии исследования, звенья процедуры, на которые следует обратить особое внимание
 • 2 этап. Проводится рентгенологическое исследование сердца и крупных сосудов. • На первичном уровне это исследование — рентгено скопия или рентгенография ОГК в стандартных проекциях (прямая и левая боковая, при необходимости — правая передняя и левая передняя косые)
• 2 этап. Проводится рентгенологическое исследование сердца и крупных сосудов. • На первичном уровне это исследование — рентгено скопия или рентгенография ОГК в стандартных проекциях (прямая и левая боковая, при необходимости — правая передняя и левая передняя косые)
 3 этап • . Анализ данных лучевого исследования и интерпретация их (с учетом материалов истории болезни) в протоколе (последовательное письменное изложение выявленных лучевых симптомов и синдромов, дифференциально диагностических признаков) с итоговым заключением (в виде установленной нозологической формы или патологического син дрома, требующего дальнейшего уточнения с указанием рекомендаций для этого). Письменный протокол лучевого исследования, как правило, соответствует последовательности изучения лучевой картины при прак тическом выполнении исследования.
3 этап • . Анализ данных лучевого исследования и интерпретация их (с учетом материалов истории болезни) в протоколе (последовательное письменное изложение выявленных лучевых симптомов и синдромов, дифференциально диагностических признаков) с итоговым заключением (в виде установленной нозологической формы или патологического син дрома, требующего дальнейшего уточнения с указанием рекомендаций для этого). Письменный протокол лучевого исследования, как правило, соответствует последовательности изучения лучевой картины при прак тическом выполнении исследования.
 Проведение второго этапа предполагает: • 1. Изучение скелета грудной клетки. Имеют значение размеры, фор ма грудной клетки, поскольку тип конституции влияет на форму, положе ние сердца, может создать ложное впечатление об изменении размеров его камер. Некоторые врожденные и приобретенные заболевания вызы вают изменения скелета (например, «сердечный горб» и др. ), • 2. Исследование средостения в целом — его положения, формы, раз меров, контуров.
Проведение второго этапа предполагает: • 1. Изучение скелета грудной клетки. Имеют значение размеры, фор ма грудной клетки, поскольку тип конституции влияет на форму, положе ние сердца, может создать ложное впечатление об изменении размеров его камер. Некоторые врожденные и приобретенные заболевания вызы вают изменения скелета (например, «сердечный горб» и др. ), • 2. Исследование средостения в целом — его положения, формы, раз меров, контуров.
 • 3. Изучение легочных полей, а именно: оценка их прозрачности, формы, размеров, легочного рисунка и корней легких, состояния плевры и диафрагмы, поскольку как заболевания легких оказывают влияние на состояние сердца и крупных сосудов, так и сердечные проблемы проявляются нарушениями в малом круге кровообращения (например, гак на зываемое «легочное сердце» при тромбоэмболии легочной артерии, хро нических заболеваниях легких типа бронхиальной астмы, диффузного пневмосклероза, эмфиземы и, с другой стороны, венозный застой, отек легких при недостаточности левого желудочка)
• 3. Изучение легочных полей, а именно: оценка их прозрачности, формы, размеров, легочного рисунка и корней легких, состояния плевры и диафрагмы, поскольку как заболевания легких оказывают влияние на состояние сердца и крупных сосудов, так и сердечные проблемы проявляются нарушениями в малом круге кровообращения (например, гак на зываемое «легочное сердце» при тромбоэмболии легочной артерии, хро нических заболеваниях легких типа бронхиальной астмы, диффузного пневмосклероза, эмфиземы и, с другой стороны, венозный застой, отек легких при недостаточности левого желудочка)
 • 4. Исследование сердца и крупных сосудов. Детальное изучение положения, формы, величины, /тонуса, функциональной деятельности, путей кровотока, наличия ненормальных сообщений и т. д
• 4. Исследование сердца и крупных сосудов. Детальное изучение положения, формы, величины, /тонуса, функциональной деятельности, путей кровотока, наличия ненормальных сообщений и т. д
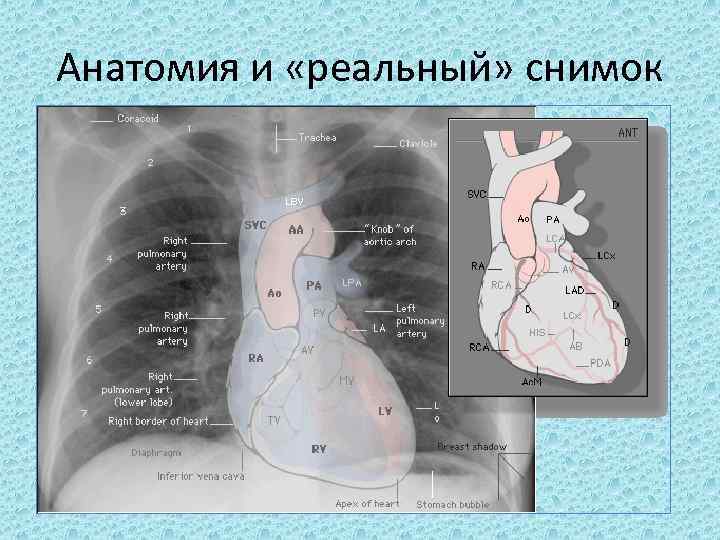
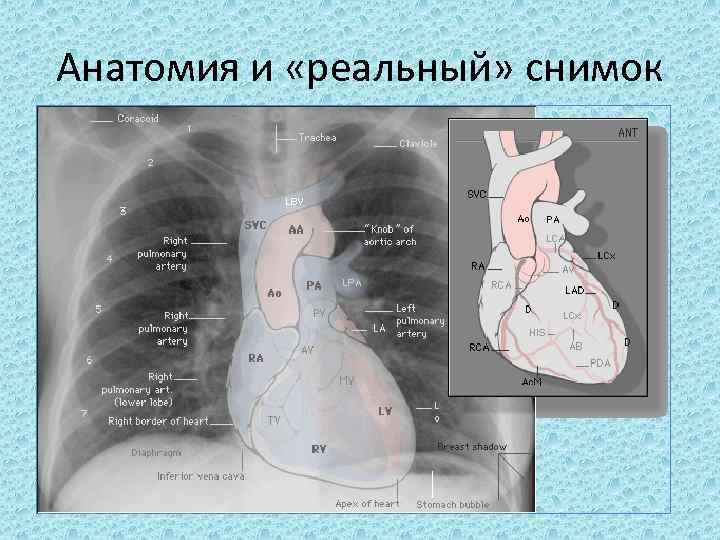 Анатомия и «реальный» снимок
Анатомия и «реальный» снимок
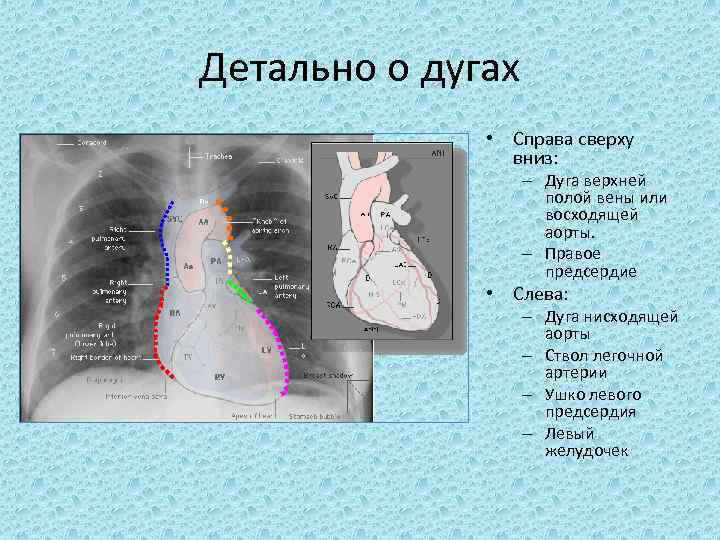 Детально о дугах • Справа сверху вниз: – Дуга верхней полой вены или восходящей аорты. – Правое предсердие • Слева: – Дуга нисходящей аорты – Ствол легочной артерии – Ушко левого предсердия – Левый желудочек
Детально о дугах • Справа сверху вниз: – Дуга верхней полой вены или восходящей аорты. – Правое предсердие • Слева: – Дуга нисходящей аорты – Ствол легочной артерии – Ушко левого предсердия – Левый желудочек
 «Талия» сердца • — условное рентгенологическое понятие, под кото рым подразумевают наличие вогнутости, западение одной или обеих средних дуг по левому контуру сердца, образованных легочным стволом и ушком левого предсердия, в прямой проекции. При этом рельефно вид на выпуклость дуг левого желудочка и нисходящей аорты. Выраженность «талии» сердца в норме и при патологических процессах различна, что находится в прямой зависимости от конституции, положения сердца в грудной полости, размеров отдельных его полостей. «Талия» сердца предопределяет его форму
«Талия» сердца • — условное рентгенологическое понятие, под кото рым подразумевают наличие вогнутости, западение одной или обеих средних дуг по левому контуру сердца, образованных легочным стволом и ушком левого предсердия, в прямой проекции. При этом рельефно вид на выпуклость дуг левого желудочка и нисходящей аорты. Выраженность «талии» сердца в норме и при патологических процессах различна, что находится в прямой зависимости от конституции, положения сердца в грудной полости, размеров отдельных его полостей. «Талия» сердца предопределяет его форму
 • Сглаженность «талии» свидетельствует о плавном переходе одной краеобразующей дуги в другую и наблюдается при обычной форме сердца
• Сглаженность «талии» свидетельствует о плавном переходе одной краеобразующей дуги в другую и наблюдается при обычной форме сердца
 • Выбухающая «талия» характеризует митральную форму сердца и обусловлена объемным увеличением ушка левого предсердия и расшире нием легочного ствола, как отражение гипертрофии правого желудочка
• Выбухающая «талия» характеризует митральную форму сердца и обусловлена объемным увеличением ушка левого предсердия и расшире нием легочного ствола, как отражение гипертрофии правого желудочка
 • Подчеркнутая, выраженная, запавшая «талия» определяет аорталь ную конфигурацию сердца, при которой протяженность двух средних краеобразующих дуг проекционно укорочена приподнятым или увели ченным левым желудочком
• Подчеркнутая, выраженная, запавшая «талия» определяет аорталь ную конфигурацию сердца, при которой протяженность двух средних краеобразующих дуг проекционно укорочена приподнятым или увели ченным левым желудочком
 Костными ориентирами в прямой проекции являются • срединная линия, проведенная на уровне остистых отростков; • среднеклю чичнаялиния — вертикаль, опущенная через место пересечения наружно го контура первого ребра с ключицей; • правый контур тел грудных по звонков; • грудино ключичные суставы
Костными ориентирами в прямой проекции являются • срединная линия, проведенная на уровне остистых отростков; • среднеклю чичнаялиния — вертикаль, опущенная через место пересечения наружно го контура первого ребра с ключицей; • правый контур тел грудных по звонков; • грудино ключичные суставы
 По отношению к указанным костным ориентирам при исследовании в прямой проекции о размерах сердечно сосудистой тени на фазе среднего вдоха судят следующим образом: • Сердечно сосудистый пучок в полости грудной клетки располага ется асимметрично таким образом, что приблизительно две трети тени сердца находится слева, одна треть — справа от срединной линии
По отношению к указанным костным ориентирам при исследовании в прямой проекции о размерах сердечно сосудистой тени на фазе среднего вдоха судят следующим образом: • Сердечно сосудистый пучок в полости грудной клетки располага ется асимметрично таким образом, что приблизительно две трети тени сердца находится слева, одна треть — справа от срединной линии
 • Наиболее выступающий контур дуги левого желудочка располага ется на 1 — 1, 5 см кнутри от среднеключичной линии • Правый контур тени сердца отстоит от боковой поверхности груд ных позвонков на 2, 5 3 см, от срединной линии — до 5 см, а тень верхней полой вены — на 0, 5 1 см
• Наиболее выступающий контур дуги левого желудочка располага ется на 1 — 1, 5 см кнутри от среднеключичной линии • Правый контур тени сердца отстоит от боковой поверхности груд ных позвонков на 2, 5 3 см, от срединной линии — до 5 см, а тень верхней полой вены — на 0, 5 1 см
 • Верхний полюс дуги аорты находится на 1 2 см ниже уровня грудино ключичных суставов. Диаметр дуги аорты (Ami) в норме в возрасте от 20 до 40 лет в среднем составляет 3 см, от 40 до 50 лет — 4 см • Правый атриовазальный угол расположен на уровне III межреберья
• Верхний полюс дуги аорты находится на 1 2 см ниже уровня грудино ключичных суставов. Диаметр дуги аорты (Ami) в норме в возрасте от 20 до 40 лет в среднем составляет 3 см, от 40 до 50 лет — 4 см • Правый атриовазальный угол расположен на уровне III межреберья
 • Отклонение указанных соотношений краеобразующих контуров сер дечно сосудистой тени к соответствующим костным ориентирам свиде тельствует об увеличении размеров сердца
• Отклонение указанных соотношений краеобразующих контуров сер дечно сосудистой тени к соответствующим костным ориентирам свиде тельствует об увеличении размеров сердца
 • В левой боковой проекции о размерах сердца судят по соотношению передней поверхности правого желудочка с грудиной, а задней поверхно сти сердца — с позвонками и контрастированным пищеводом. В норме правый желудочек прилежит к тени грудины на протяжении 5 6 см. Выше находится светлый участок — ретростернальное пространство, а кзади от тени сердца находится ретрокардиальное пространство разме рами до 5 6 см. Желудочковый коэффициент в норме равен 1
• В левой боковой проекции о размерах сердца судят по соотношению передней поверхности правого желудочка с грудиной, а задней поверхно сти сердца — с позвонками и контрастированным пищеводом. В норме правый желудочек прилежит к тени грудины на протяжении 5 6 см. Выше находится светлый участок — ретростернальное пространство, а кзади от тени сердца находится ретрокардиальное пространство разме рами до 5 6 см. Желудочковый коэффициент в норме равен 1
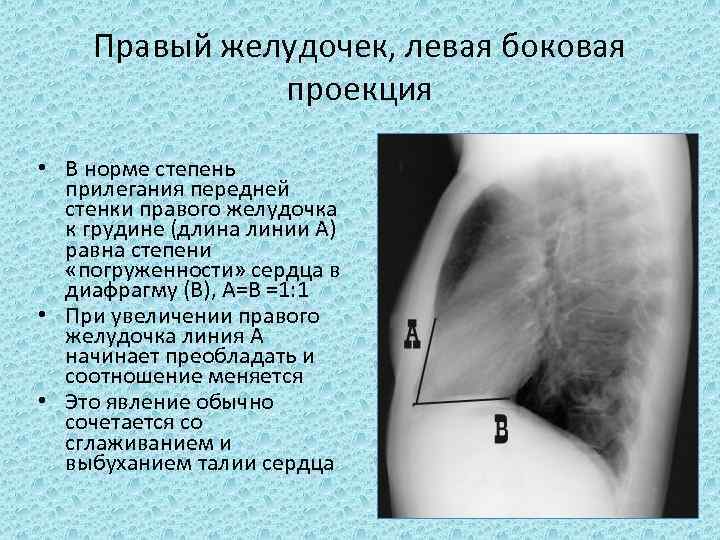 Правый желудочек, левая боковая проекция • В норме степень прилегания передней стенки правого желудочка к грудине (длина линии А) равна степени «погруженности» сердца в диафрагму (В), А=В =1: 1 • При увеличении правого желудочка линия А начинает преобладать и соотношение меняется • Это явление обычно сочетается со сглаживанием и выбуханием талии сердца
Правый желудочек, левая боковая проекция • В норме степень прилегания передней стенки правого желудочка к грудине (длина линии А) равна степени «погруженности» сердца в диафрагму (В), А=В =1: 1 • При увеличении правого желудочка линия А начинает преобладать и соотношение меняется • Это явление обычно сочетается со сглаживанием и выбуханием талии сердца
 НОРМАЛЬНАЯ РЕНТГЕНОАНАТОМИЯ СРЕДОСТЕНИЯ • При традиционных рентгенологических исследованиях (рентгено графия и рентгеноскопия в прямой проекции) органы средостения форми руют сливную срединную тень, конфигурация и интенсивность которой зависят от формы, размеров и плотности сердца и магистральных крове носных сосудов, а также от степени их кровенаполнения. • На форму и размеры средостения влияют фаза дыхания, положения тела в пространстве, возраст и конституция пациента. Они значительно изменяются при многих патологических процессах в сердце и крупных кровеносных сосудах.
НОРМАЛЬНАЯ РЕНТГЕНОАНАТОМИЯ СРЕДОСТЕНИЯ • При традиционных рентгенологических исследованиях (рентгено графия и рентгеноскопия в прямой проекции) органы средостения форми руют сливную срединную тень, конфигурация и интенсивность которой зависят от формы, размеров и плотности сердца и магистральных крове носных сосудов, а также от степени их кровенаполнения. • На форму и размеры средостения влияют фаза дыхания, положения тела в пространстве, возраст и конституция пациента. Они значительно изменяются при многих патологических процессах в сердце и крупных кровеносных сосудах.
 • На прямой рентгенограмме ОГК тень средостения приближается к неправильной трапеции. Нижняя половина ее формируется за счет изо бражения сердца, верхняя — за счет теней магистральных кровеносных сосудов • Дугообразно расходящиеся в стороны подключичные кровеносные сосуды формируют раструбообразно расширяющуюся кверху верхнюю часть средостения. Особенно заметно такое расширение у пожилых лиц в связи с увеличением диаметра указанных сосудов и уплотнением их стенок
• На прямой рентгенограмме ОГК тень средостения приближается к неправильной трапеции. Нижняя половина ее формируется за счет изо бражения сердца, верхняя — за счет теней магистральных кровеносных сосудов • Дугообразно расходящиеся в стороны подключичные кровеносные сосуды формируют раструбообразно расширяющуюся кверху верхнюю часть средостения. Особенно заметно такое расширение у пожилых лиц в связи с увеличением диаметра указанных сосудов и уплотнением их стенок
 Анатомия и «реальный» снимок
Анатомия и «реальный» снимок
 • По бокам средостения на границе его сосудистой и сердечной поло вины проецируются корни легких • Проекционно верхний край дуги аорты находится на 2 3 см ниже грудино ключичного сустава, а восходящая часть аорты проецируется на уровне тела грудины. Трахея заканчивается делением на два главных бронха па уровне нижней стенки дуги аорты.
• По бокам средостения на границе его сосудистой и сердечной поло вины проецируются корни легких • Проекционно верхний край дуги аорты находится на 2 3 см ниже грудино ключичного сустава, а восходящая часть аорты проецируется на уровне тела грудины. Трахея заканчивается делением на два главных бронха па уровне нижней стенки дуги аорты.
 • На боковой рентгенограмме ОГК изображение средостения занимает все пространство от задней поверхности грудины до переднего края по звоночника. Из его органов наиболее четко контурируются сердце, дуга и нисходящая часть аорты, трахея. В верхнем этаже переднего средостения позади грудины выявляют участок просветления за счет жирового комка на месте вилочковой железы. В ряде случаев у молодых людей удается увидеть образованную рудиментом железы тяжевидную тень, примыкаю щую к тени сосудов и сердца. Относительно прозрачным является также позадисердечное пространство в нижнем этаже заднего средостения
• На боковой рентгенограмме ОГК изображение средостения занимает все пространство от задней поверхности грудины до переднего края по звоночника. Из его органов наиболее четко контурируются сердце, дуга и нисходящая часть аорты, трахея. В верхнем этаже переднего средостения позади грудины выявляют участок просветления за счет жирового комка на месте вилочковой железы. В ряде случаев у молодых людей удается увидеть образованную рудиментом железы тяжевидную тень, примыкаю щую к тени сосудов и сердца. Относительно прозрачным является также позадисердечное пространство в нижнем этаже заднего средостения
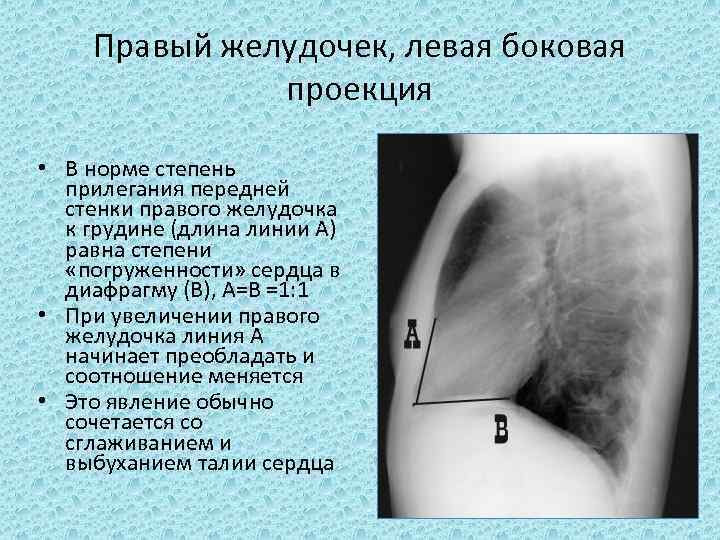 Правый желудочек, левая боковая проекция • В норме степень прилегания передней стенки правого желудочка к грудине (длина линии А) равна степени «погруженности» сердца в диафрагму (В), А=В =1: 1 • При увеличении правого желудочка линия А начинает преобладать и соотношение меняется • Это явление обычно сочетается со сглаживанием и выбуханием талии сердца
Правый желудочек, левая боковая проекция • В норме степень прилегания передней стенки правого желудочка к грудине (длина линии А) равна степени «погруженности» сердца в диафрагму (В), А=В =1: 1 • При увеличении правого желудочка линия А начинает преобладать и соотношение меняется • Это явление обычно сочетается со сглаживанием и выбуханием талии сердца
 • Другие органы средостения при традиционных рентгенологических исследованиях без искусственного контрастирования отдельных теней не формируют. Но диагностика многих заболеваний становится возможной при контрастировании пищевода, трахеобронхиального дерева, магист ральных кровеносных сосудов
• Другие органы средостения при традиционных рентгенологических исследованиях без искусственного контрастирования отдельных теней не формируют. Но диагностика многих заболеваний становится возможной при контрастировании пищевода, трахеобронхиального дерева, магист ральных кровеносных сосудов
 НОРМАЛЬНАЯ РЕНТГЕНОАНАТОМИЯ СЕРДЦА • Для объективной характеристики сердечно сосудистой тени и выяв ления отклонений размеров от нормы используют несколько цифровых величин, которые измеряют, произведя следующие геометрические построения на рентгеновском изображении сердца в прямой проекции
НОРМАЛЬНАЯ РЕНТГЕНОАНАТОМИЯ СЕРДЦА • Для объективной характеристики сердечно сосудистой тени и выяв ления отклонений размеров от нормы используют несколько цифровых величин, которые измеряют, произведя следующие геометрические построения на рентгеновском изображении сердца в прямой проекции
 • Длинник или длинный диаметр сердца (L) — прямая, соединяю щая правый предсердно сосудистый и левый сердечно диафрагмальный углы
• Длинник или длинный диаметр сердца (L) — прямая, соединяю щая правый предсердно сосудистый и левый сердечно диафрагмальный углы
 Поперечник или поперечный размер сердца представляет собой сумму двух прямых, восстановленных под прямым углом к срединной линии из наиболее выступающих точек краеобразующих дуг сердца (Mr + Ml). Правая часть поперечного размера в норме относится к левой, как 1: 2
Поперечник или поперечный размер сердца представляет собой сумму двух прямых, восстановленных под прямым углом к срединной линии из наиболее выступающих точек краеобразующих дуг сердца (Mr + Ml). Правая часть поперечного размера в норме относится к левой, как 1: 2
 Сердечно легочный коэффициент • представляет собой отношение поперечного размера сердца к поперечному размеру грудной клетки, измеряемому на уровне правого сердечно диафрагмального угла. В норме этот показатель у взрослых составляет около 1: 1, 9 1: 2, 1, у под ростков — 1: 1, 8 1: 1, 9.
Сердечно легочный коэффициент • представляет собой отношение поперечного размера сердца к поперечному размеру грудной клетки, измеряемому на уровне правого сердечно диафрагмального угла. В норме этот показатель у взрослых составляет около 1: 1, 9 1: 2, 1, у под ростков — 1: 1, 8 1: 1, 9.
 . ПОЛОЖЕНИЕ СЕРДЦА • в полости грудной клетки определяется при рент геноскопии, рентгенографии в прямой проекции • Положение сердца в полости грудной клетки в значительной мере обусловлено формой грудной клетки, высотой стояния куполов диафраг мы и выраженностью прилегания к ним диафрагмальной поверхности сердца, степенью ожирения, т. е. прежде всего конституционными осо бенностями
. ПОЛОЖЕНИЕ СЕРДЦА • в полости грудной клетки определяется при рент геноскопии, рентгенографии в прямой проекции • Положение сердца в полости грудной клетки в значительной мере обусловлено формой грудной клетки, высотой стояния куполов диафраг мы и выраженностью прилегания к ним диафрагмальной поверхности сердца, степенью ожирения, т. е. прежде всего конституционными осо бенностями
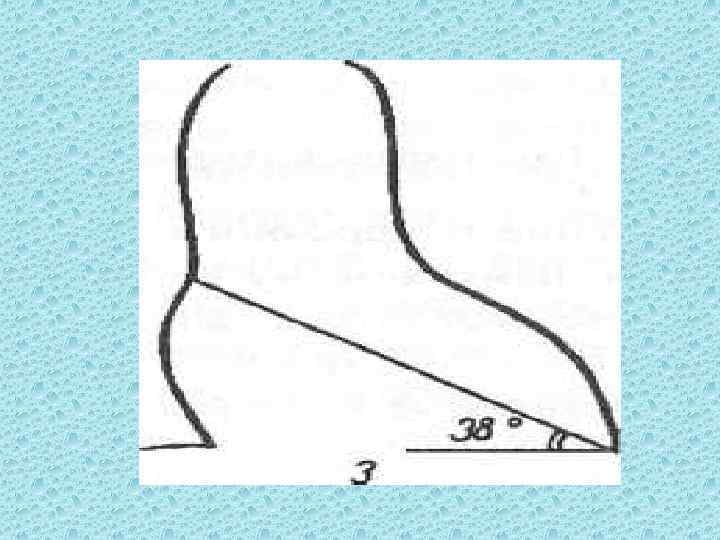
 • Для определения положения сердца измеряют угол наклона длинника сердца к горизонтальной линии, проведенной на уровне левого сердечно диафрагмального угла (рис. 2). Величина угла наклона колеблется в пре делах 30 60°. В зависимости от величины этого угла различают косое, вертикальное и горизонтальное положения сердца
• Для определения положения сердца измеряют угол наклона длинника сердца к горизонтальной линии, проведенной на уровне левого сердечно диафрагмального угла (рис. 2). Величина угла наклона колеблется в пре делах 30 60°. В зависимости от величины этого угла различают косое, вертикальное и горизонтальное положения сердца
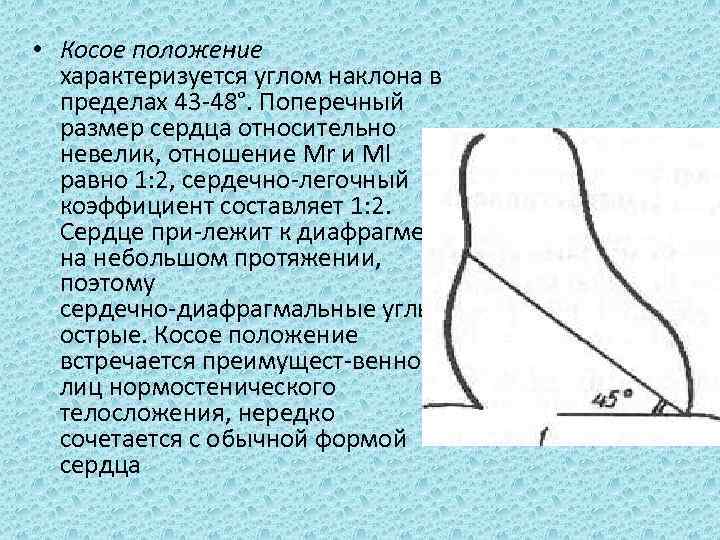 • Косое положение характеризуется углом наклона в пределах 43 48°. Поперечный размер сердца относительно невелик, отношение Mr и Ml равно 1: 2, сердечно легочный коэффициент составляет 1: 2. Сердце при лежит к диафрагме на небольшом протяжении, поэтому сердечно диафрагмальные углы острые. Косое положение встречается преимущест венно у лиц нормостенического телосложения, нередко сочетается с обычной формой сердца
• Косое положение характеризуется углом наклона в пределах 43 48°. Поперечный размер сердца относительно невелик, отношение Mr и Ml равно 1: 2, сердечно легочный коэффициент составляет 1: 2. Сердце при лежит к диафрагме на небольшом протяжении, поэтому сердечно диафрагмальные углы острые. Косое положение встречается преимущест венно у лиц нормостенического телосложения, нередко сочетается с обычной формой сердца
 • Вертикальное положение сердца характеризуется углом наклона в пределах 49 60°. Оно обычно сочетается с митральной формой и отли чается наименьшим поперечным размером и большим длинным диамет ром сердца; соотношение. Mr и Ml 1: 1, 8. Сердечно легочный коэффи циент составляет 1: 2 или 1: 2, 2. Вертикально расположенное сердце соприкасается с диафрагмой на небольшом протяжении, в силу чего сер дечно диафрагмальные углы подчеркнуто острые и глубокие, особенно слева. Вертикальное положение встречается преимущественно у астени ков, у лиц высокого роста, при опущении куполов диафрагмы
• Вертикальное положение сердца характеризуется углом наклона в пределах 49 60°. Оно обычно сочетается с митральной формой и отли чается наименьшим поперечным размером и большим длинным диамет ром сердца; соотношение. Mr и Ml 1: 1, 8. Сердечно легочный коэффи циент составляет 1: 2 или 1: 2, 2. Вертикально расположенное сердце соприкасается с диафрагмой на небольшом протяжении, в силу чего сер дечно диафрагмальные углы подчеркнуто острые и глубокие, особенно слева. Вертикальное положение встречается преимущественно у астени ков, у лиц высокого роста, при опущении куполов диафрагмы
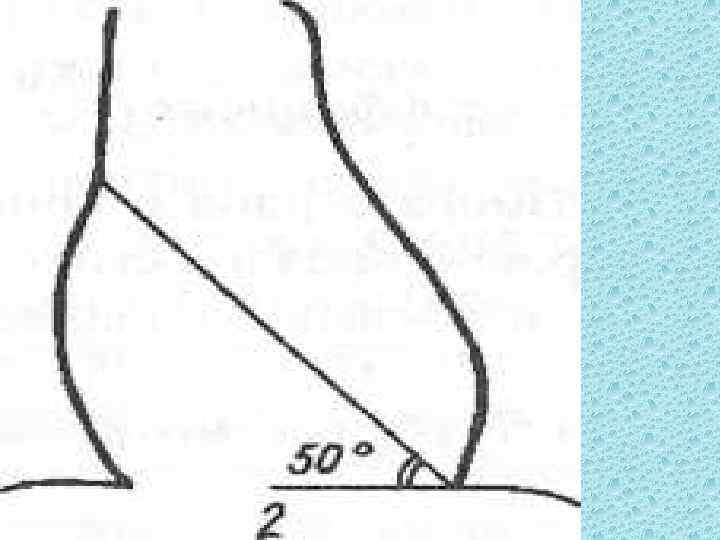
 Горизонтальное положение сердца определяется углом наклона в пределах 30 42°. Поперечный размер при горизонтальном положении наибольший, длинный — уменьшен, соотношение Mr и Ml — 1: 2, 3 и больше, сердечно легочный коэффициент равен 1: 1, 9 или 1: 1, 8. Форма сердца аортальная, верхушка приподнята над диафрагмой, сердце широко прилежит к диафрагме, острота сердечно диафрагмальных углов менее выражена. Горизонтальное положение встречается у гиперстеников (при ожирении, высоком стоянии куполов диафрагмы)
Горизонтальное положение сердца определяется углом наклона в пределах 30 42°. Поперечный размер при горизонтальном положении наибольший, длинный — уменьшен, соотношение Mr и Ml — 1: 2, 3 и больше, сердечно легочный коэффициент равен 1: 1, 9 или 1: 1, 8. Форма сердца аортальная, верхушка приподнята над диафрагмой, сердце широко прилежит к диафрагме, острота сердечно диафрагмальных углов менее выражена. Горизонтальное положение встречается у гиперстеников (при ожирении, высоком стоянии куполов диафрагмы)