ФИЗИОЛОГИЯ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ Лекция 1 Общая характеристика системы


ФИЗИОЛОГИЯ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ Лекция 1 Общая характеристика системы кровообращения

«Сердце-источник жизни, начало всего, солнце микрокосмоса, от которого зависит вся жизнь, все свежесть и сила организма» В. Гарвей Анатомическое исследование о движении жидкости и крови у животных / В. Гарвей. – Л.: Изд-во АН СССР, 1948.

Сердечно-сосудистая система - физиологическая система, включающая сердце, кровеносные сосуды, лимфатические сосуды, лимфатические узлы, лимфу, механизмы регуляции (местные механизмы: периферические нервы и нервные центры, в частности сосудодвигательный центр и центр регуляции деятельности сердца). Кровеносные сосуды образуют 2 круга кровообращения: малый и большой. Малый круг кровообращения - 1553 г. Сервет - начинается в правом желудочке лёгочным стволом, который несёт венозную кровь. Эта кровь поступает в лёгкие, где происходит регенерация газового состава. Конец малого круга кровообращения - в левом предсердии четырьмя лёгочными венами, по которым в сердце идёт артериальная кровь. Большой круг кровообращения - 1628 г. Гарвей - начинается в левом желудочке аортой и кончается в правом предсердии венами: v.v.cava superior et interior, обеспечивает кровоснабжение всех органов и тканей. Функции сердечно-сосудистой системы: движение крови по сосудам, т. к. кровь и лимфа выполняют свои функции при движении.

Факторы, обеспечивающие движение крови по сосудам Основной фактор, обеспечивающий движение крови по сосудам: работа сердца как насоса. Вспомогательные факторы: замкнутость сердечно-сосудистой системы; разность давления в аорте и полых венах; эластичность сосудистой стенки аорты и легочного ствола (превращение пульсирующего выброса крови из сердца в непрерывный кровоток); клапанный аппарат сердца и сосудов, обеспечивающий однонаправленное движение крови; наличие внутригрудного давления - "присасывающее" действие, обеспечивающее венозный возврат крови к сердцу. Работа скелетных мышц – сдавливание вен и проталкивание крови Активность дыхательной системы: чем чаще и глубже дыхание, тем больше выражено присасывающее действие грудной клетки.

Строение сердца Сердце человека 4-х камерное, но с физиологической точки зрения 6-ти камерное: дополнительные камеры - ушки предсердий, т. к. они сокращаются на 0,03-0,04 с раньше предсердий. За счёт их сокращений происходит полное наполнение предсердий кровью. Размеры и масса сердца пропорциональны общим размерам тела. У взрослого объем полости равен 0,5-0,7 л; масса сердца равна 0,4 % от массы тела. Стенка сердца состоит из 3х слоёв: Эндокард - тонкий соединительнотканный внутренний слой переходящий в tunica intima сосудов. Обеспечивает несмачиваемость стенки сердца, облегчая внутрисосудистую гемодинамику. Образует клапаны сердца, обеспечивающие ток крови в одном направлении. Миокард – средний мышечный слой, состоит из кардиомиоцитов, соединенных между собой нексусами. Миокард предсердия отделяется от миокарда желудочков фиброзным кольцом. Образован тремя типами кардиомиоцитов : типичные – образуют 99 % массы миокарда (рабочий миокард); атипичные – образуют водители ритма и проводящую систему сердца; секреторные - выделяют в кровь натрийуретический гормон, наибольшее скопление в правом предсердии. Эпикард - состоит из 2-х слоёв - фиброзный (наружный) и сердечный (внутренний). Фиброзный листок окружает сердце снаружи - выполняет защитную функцию и предохраняет сердце от растяжения. Сердечный листок состоит из 2-х частей: висцеральный (эпикард); париетальный, который срастается с фиброзным листком. Между висцеральным и париетальным листками есть полость, заполненная жидкостью. Значение перикарда: защита от механических повреждений; защита от перерастяжения: оптимальный уровень сердечного сокращения достигается при увеличении длины мышечных волокон не более чем на 30-40 % от исходной величины. Обеспечивает оптимальный уровень работы клеток синоатриального узла. При перерастяжении сердца нарушается процесс генерации нервных импульсов. опора для крупных сосудов (препятствует спадению полых вен)
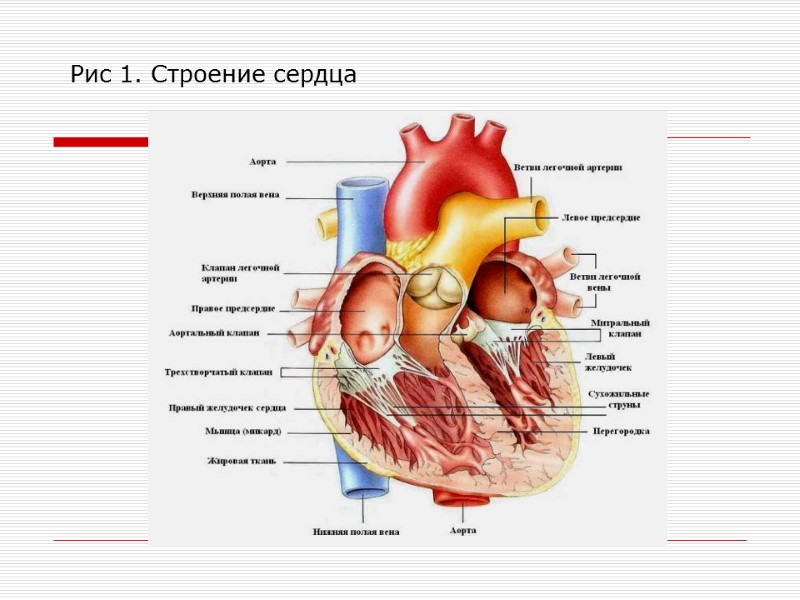
Рис 1. Строение сердца

Физиологические свойства и особенности миокарда Миокард относится к возбудимым тканям. Обладает следующими физиологическими свойствами: возбудимость; сократимость; проводимость автоматия. Сокращение сердечной мышцы инициируется быстрым изменением вольтажа на клеточной мембране – потенциалом действия (ПД). ПД кардиомиоцитов имеют ряд особенностей: они способны к самозарождению (для атипичных); они могут проводиться непосредственно от клетки к клетке; для них характерен длительный период существования, что предотвращает суммацию отдельных мышечных сокращений.
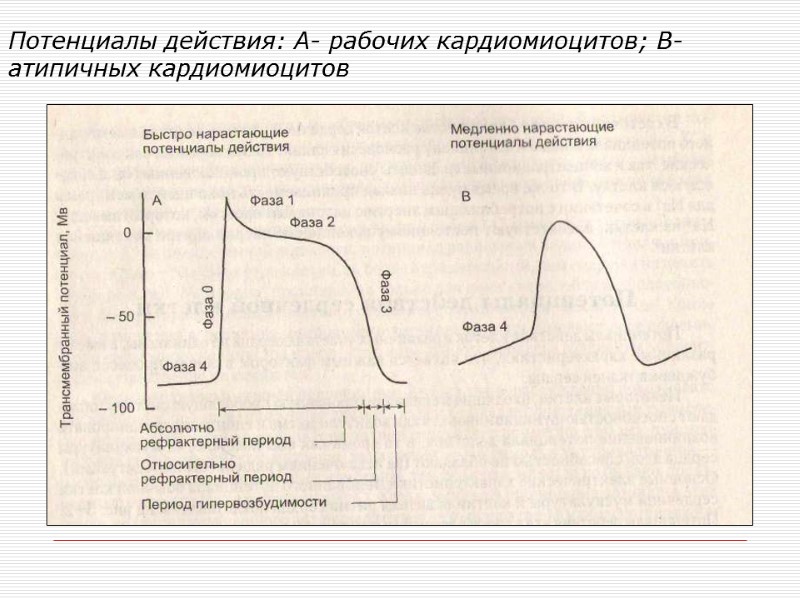
Потенциалы действия: А- рабочих кардиомиоцитов; В- атипичных кардиомиоцитов

ПД рабочих кардиомиоцитов предсердий и желудочков. ПП – 90 мВ калиевой природы; быстронарастающий ПД; амплитуда 120 мВ; длительность 200-400 мс Фазы ПД: фаза быстрой деполяризации (фаза 0) обусловлена открыванием быстрых потенциалзависимых Na+ -каналов и быстрым потоком ионов Na+ внутрь клетки (блокатор каналов – лидокаин). фаза начальной быстрой реполяризации (фаза 1) инактивация Na+ -каналов, открытие K+ каналов, выход ионов K+ из клетки. фаза медленной реполяризации (фаза 2 «плато») открывание высокопороговых Сa 2+ -каналов L- типа и вход Сa 2+ внутрь клетки (блокатор – верапамил), снижается проводимость мембраны для К+. фаза конечной быстрой реполяризации (фаза 3) проводимость мембраны для К+ растет, Сa 2+ каналы инактивируются. фаза покоя (фаза 4) имеет стабильный МП (отсутствует спонтанная деполяризация).

Изменение возбудимости кардиомиоцитов в течение ПД Период абсолютной рефрактерности -270 мс – новый ПД невозможен. Период относительной рефрактерности -30 мс – новый ПД возможен при действии надпороговых раздражителей. Период гипервозбудимости (экзальтации) – 10мс – новый ПД возможен при действии подпороговых раздражителей. Функциональное значение большого периода рефрактерности: Предотвращение циркуляции возбуждения по сердцу; Предотвращение суммации сокращений
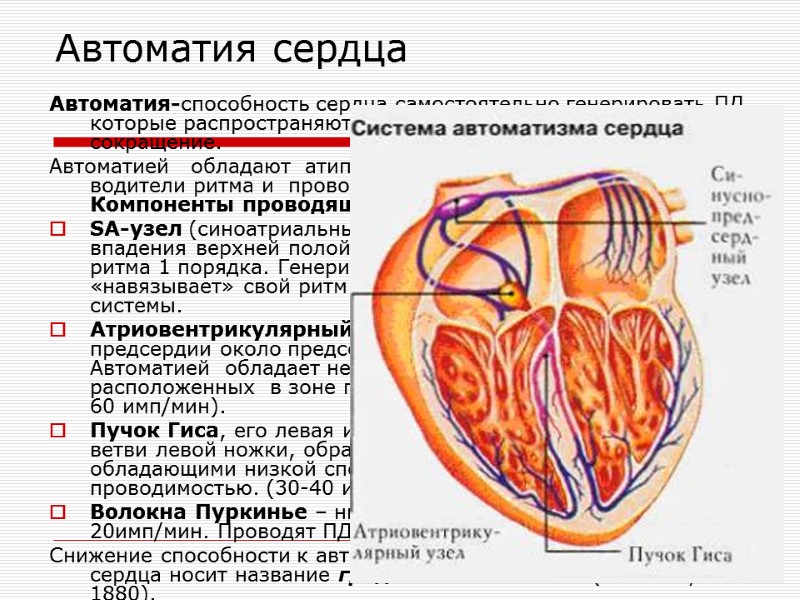
Автоматия сердца Автоматия-способность сердца самостоятельно генерировать ПД, которые распространяются по всему сердцу, вызывая его сокращение. Автоматией обладают атипичные кардиомиоциты, образующие водители ритма и проводящую систему сердца. Компоненты проводящей системы: SA-узел (синоатриальный узел) – расположен в области впадения верхней полой вены в правое предсердие. Водитель ритма 1 порядка. Генерирует ПД с частотой 60-80 имп/мин, «навязывает» свой ритм другим отделам проводящей системы. Атриовентрикулярный узел – расположен в правом предсердии около предсердно-желудочковой перегородки. Автоматией обладает небольшая группа клеток расположенных в зоне перехода от узла к пучку Гиса. ( 40-60 имп/мин). Пучок Гиса, его левая и правая ножка, передняя и задняя ветви левой ножки, образованы клетками Пуркинье, обладающими низкой способностью к автоматии, высокой проводимостью. (30-40 имп/мин). Волокна Пуркинье – низкая способность к автоматии - 20имп/мин. Проводят ПД к рабочим кардиомиоцитам. Снижение способности к автоматии от основания к верхушке сердца носит название градиента автоматии (Г. Станиус 1880).

ПД атипичных кардиомиоцитов Максимальный диастолический потенциал в клетках СА-узла -50…-60 мВ, в клетках АВ-узла - 60…-70мВ; Медленно нарастающие ПД; Длительность – 100-300мс; Амплитуда 70-80 мВ. Фазы ПД: фаза деполяризации (фаза 0) имеет низкую скорость, обусловлена входящим током Na+ /Ca2+ в связи с открыванием высокопороговых Ca2+ -каналов L- типа. фаза реполяризации (фаза 1,2,3) инактивация Na+ -каналов, открытие K+ каналов, выход ионов K+ из клетки, в результате достигается максимальный диастолический потенциал (около – 60 мВ), который нестабилен, так как мембрана начинает спонтанно деполяризоваться. фаза медленной диастолической деполяризации (фаза МДД, фаза 4 является показателем автоматии (пейсмекерным потенциалом) и последовательно формируется: сначала Na+ -каналами утечки, по которым Na+ входит в внутрь клетки; открывание низкопороговых Сa 2+ -каналов Т- типа и вход Сa 2+ /Na+ внутрь клетки; спонтанное снижение проводимости мембраны для К+ ; в последней трети МДД активация высокопороговых Сa 2+ -каналов L- типа.

Проводимость и проведение возбуждение в сердце. Свойство кардиомиоцитов проводить возбуждение от клетки к клетке называется проводимостью. ПД распространяются через участки тесного соприкосновения мембран (нексусы). Скорость, с которой ПД распространяется через участок сердечной мышцы называется скоростью проведения. Скорость проведения варьирует в различных участках миокарда и напрямую зависит от: диаметра вовлеченных мышечных волокон; скорости фазы деполяризации.

ПД возникший в клетках SA узла распространяется по предсердиям со скоростью 1 м/с. Имеется три тракта: короткий передний Бахмана (Bachmann), средний Венкебаха (Wenckebach) и длинный задний Тореля (Thorel). Синхронное возбуждение обоих предсердий достигается тем, что импульс быстро распространяется на левое предсердие по межпредсердному пучку Бахмана — ветви переднего межузлового тракта. АВ узел замедляет передачу возбуждения до 0,02-0,04 м/с, что определяет его основные функции. Эти функции заключаются в следующем: физиологическая задержка передачи возбуждения от предсердий к желудочкам (0,04 сек), что обеспечивает синхронизацию их деятельности - сокращение предсердий предшествует сокращению желудочков; защита желудочков от возможной, слишком частой,импульсации со стороны предсердий - АВ узел является "фильтром" на пути между предсердиями и желудочками; защита желудочков от возможных, слишком ранних, предсердных импульсов, которые могли бы застать желудочки в уязвимой фазе; защита желудочков от возможной длительной асистолии; когда предсердный импульс слишком запаздывает АВ узел становится генератором желудочкового ритма. Большой размер клеток и быстрая фаза деполяризации клеток пучка Гиса и волокон Пуркинье определяют самую высокую скорость проведения возбуждения в миокарде (4-2 м/с), что обеспечивает синхронность охвата возбуждением всей толщины миокарда желудочков, тем самым повышается мощность и эффективность сокращения сердца.

Сократимость и сокращение сердца Функциональная структура кардиомиоцита. Миофибриллы (занимают около 50 % объема миоцита). Саркомеры и протофибриллы (актиновые и миозиновые нити, тропонин С, тропомиозин) Т- система L- система (цистерны саркоплазматического ретикулума) митохондрии
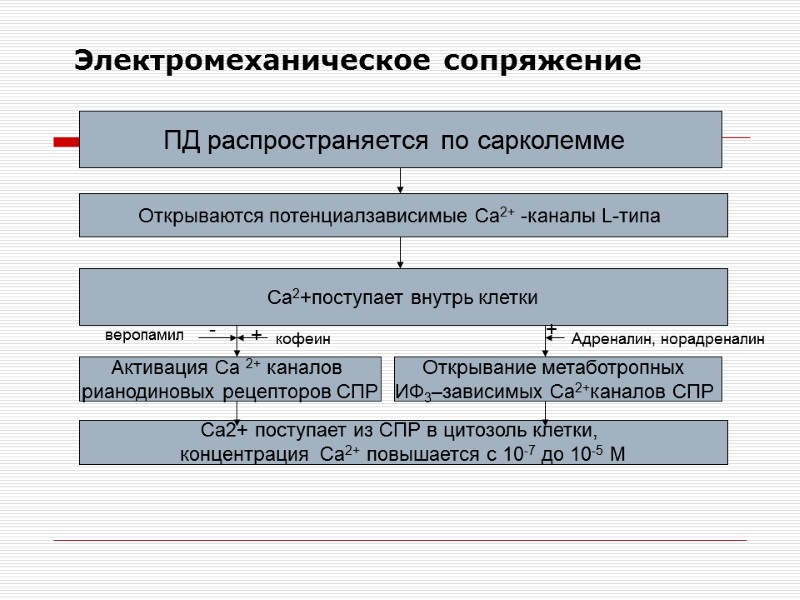
Электромеханическое сопряжение ПД распространяется по сарколемме Открываются потенциалзависимые Ca2+ -каналы L-типа Ca2+поступает внутрь клетки Активация Ca 2+ каналов рианодиновых рецепторов СПР Ca2+ поступает из СПР в цитозоль клетки, концентрация Ca2+ повышается с 10-7 до 10-5 М Открывание метаботропных ИФ3–зависимых Ca2+каналов СПР - веропамил кофеин + + Адреналин, норадреналин

Механизмы сокращения кардиомиоцитов Ca2+ связывается с тропонином, увеличивается степень спирализации тропомиозина, открываются активные центры актина Со свободным активным центром актина связывается головка поперечного мостика миозина, активация АТФ-азы миозина, гидролиз АТФ до АДФ и Pn Отсоединение АДФ и Рn от головки миозина сопровождается выделением энергии (силовой удар), которая расходуется на поворот шейки на 45˚ «гребок», что вызывает перемещение актина вдоль миозина на 1 % длины саркомера Присоединение АТФ к головке миозина вызывает разъединение актина и миозина
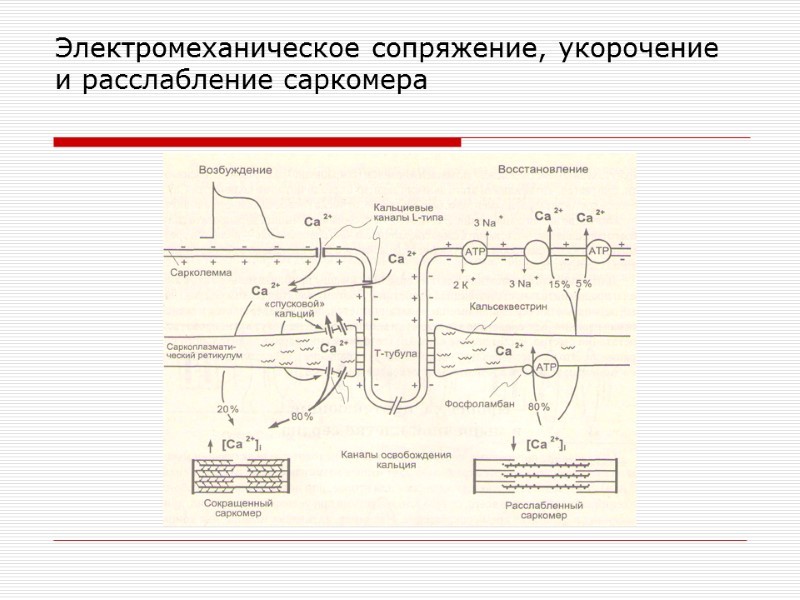
Электромеханическое сопряжение, укорочение и расслабление саркомера

Механизмы расслабления кардиомиоцитов Активация Са2+ -АТФ-азы СПР (80 %) 3Na+ /Ca2+ – ионообменник + Са2+ -насос плазмолеммы (20%) Снижение концентрации Са2+ внутри клетки до 10-7 М Освобождение тропонина, тропомиозин закрывает активные центры актина Актин и миозин свободно скользят относительно друг друга

Значение тока Са2+ внутрь клетки: увеличение длительности ПД; увеличение продолжительности рефрактерного периода; влияние на силу сокращения; пополнение запаса внутриклеточного Са2+.

Некоторые особенности сокращения сердца Миокард подчиняется закону «все или ничего», что обусловлено синхронной активностью пейсмекерных клеток и свободным распространением ПД от одного кардиомиоцита к другому через нексусы. Сердце действует в режиме одиночных сокращений, что связано с длительным периодом абсолютной рефрактерности, суммация сокращений невозможна.

Источники энергии Для того чтобы сердце функционировало должным образом, у него должен быть адекватный запас химической энергии в виде аденозинтрифосфата (АТФ). Субстраты, из которых в сердце может образовываться АТФ, могут варьировать в зависимости от того, какие вещества в данный момент в наибольшем количестве. Например, после приема пищи, обильной углеводами, ткани сердца будут захватывать и использовать глюкозу и пируват, а между приемами пищи ткани сердца могут переключаться на метаболизм свободных жирных кислот, триглицеридов и кетонов. Кроме того, гликоген запасается в клетках миокарда в качестве резервного источника энергии, и он может быть мобилизован с помощью гликолиза для обеспечения дополнительного количества субстрата при наличии повышенной симпатической активности. [Катехоламины, взаимодействуя с мембранными β-рецепторами, увеличивают содержание в клетке циклического аденозинмонофосфата (цАМФ), который активирует фосфорилазу, стимулирующую метаболизм Гликогена.] Конечным продуктом метаболизма гликогена, глюкозы, жирных кислот, триглицеридов, пирувата и лактата является ацетил Со А, который вступает в цикл трикарбоновых кислот (Кребса) в митохондриях, где в процессе окислительного фосфорилирования молекулы веществ распадаются до С02 и воды, а энергия переходит в АТФ. Анаэробные источники энергии в сердце (например, процесс гликолиза, креатин- фосфат) не достаточны для удовлетворения метаболических потребностей более чем на нескольких минут. То, что в тканях сердца продукция АТФ осуществляется почти полностью с помощью аэробных процессов, доказывается (1) большим количеством митохондрий в клетках сердечной мышцы и (2) наличием высокой концентрации кислородсвязывающего белка, миоглобина, в клетках миокарда. Миоглобин может передать содержащийся в нем кислород в систему митохондриальных цитохромоксидаз при снижении внутриклеточного уровня кислорода.

Процесс снабжения миокарда энергией складывается из 3-х этапов. I этап - образование макроэргических соединений - в митохондриях, в присутствии О2. Наиболее энергетически выгодный процесс - (окисление жирных, перекисное окисление кислот), 1 молекула жирных кислот даёт 130-140 молекул АТФ. Частично используется окисление глюкозы: 1 молекула глюкозы - 30-35 молекул АТФ. При гипоксии образование энергии нарушается. Происходят анаэробные процессы. (1 молекула глюкозы даёт 2 молекулы АТФ). При гипоксии возможен некроз миокарда. II этап - участвуют ферменты АТФ-,АДФ-транслоказа, который обеспечивает обменную функцию через мембрану митохондрий. Другой фермент - креатинфосфатаза, который находится на наружной поверхности митохондрии и в миофибриллах. На наружную поверхность митохондрии выделяется АТФ, которая взаимодействует с активной единицей креатинфосфотазы, здесь из АТФ и креатина в присутствии Mg2+ образуется АДФ и креатинфосфат, последний поступает к миофибриллам. Креатинфосфат - основной носитель энергии. На поверхности миофибрилл реакция идёт в обратном направлении. АТФ используется миофибриллой. III этап.75 % энергии идёт на сокращение и расслабление миокарда; 15 % для работы Са2+ -насоса; 5 % на работу Nа+-К+-насоса; 10 % - на синтез различных веществ. Энергетическое обеспечение миокарда
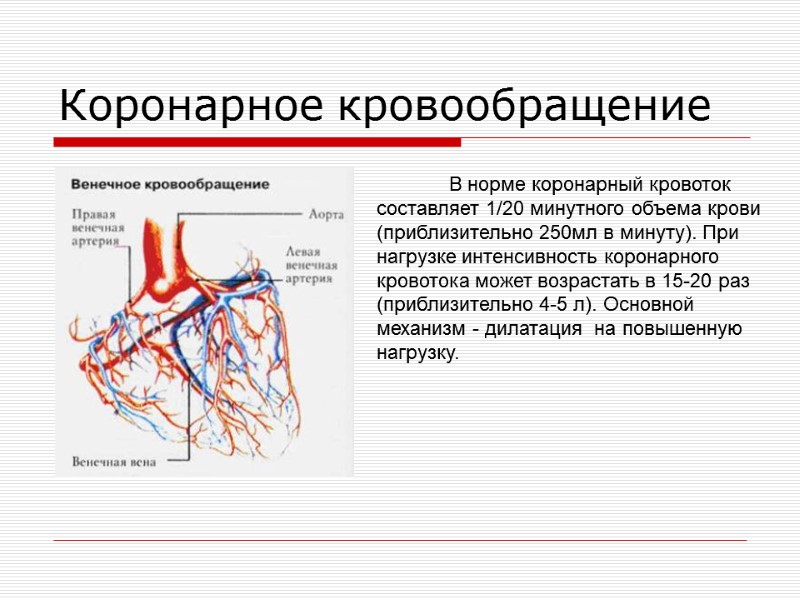
Коронарное кровообращение В норме коронарный кровоток составляет 1/20 минутного объема крови (приблизительно 250мл в минуту). При нагрузке интенсивность коронарного кровотока может возрастать в 15-20 раз (приблизительно 4-5 л). Основной механизм - дилатация на повышенную нагрузку.

Механизмы регуляции коронарного кровотока Симпатическая стимуляция ά-адренорецепторов вызывает кратковременное сужение коронарных сосудов и снижение кровотока, работа сердца увеличивается, что приводит к увеличению образования вазоактивных метаболитов, что приводит к вазодилатации (длительный эффект). Парасимпатическая стимуляция вызывает кратковременное расширение сосудов, работа сердца снижается, коронарный кровоток уменьшается (более длительный эффект). Метаболическая регуляция: снижение РО2 , повышение концентрации СО2,, аденозина, оксида азота, Н+ , К+ вызывает вазодилатацию; Гуморальная регуляция: гистамин, брадикинин, простогландины Е, натрийуретический пептид, адреналин через β-адренорецепторы (сильный эффект) вызывают вазодилатацию; адреналин через ά-адренорецепторы (слабый эффект), ангиотензин II, вазопрессин - вазоконстрикцию .

Анатомо-физиологические особенности коронарного кровотока Коронарные сосуды получают самую оксигенированную кровь. Интенсивность коронарного кровотока в значительной степени автономна и мало меняется при падении систолического давления. Коронарные сосуды наполняются кровью на 85 % в период диастолы. Коронарные сосуды имеют анастомозы между мелкими сосудами 4 и 5-го порядка, между правой и левой коронарной артериями, между коронарными артериями и внутренней грудной артерией. В номе эти анастомозы не функционируют, имеют очень маленький диаметр. Открываться могут только при внезапном закрытии магистрального сосуда. В субэндокардиальной зоне коронарные сосуды узкие, извилистые, почти не имеют анастомозов, поэтому некроз возникает в этой зоне. Из коронарных сосудов миокард экстрагирует до 75 % кислорода. Многие внутренние органы экстрагируют до 30% кислорода. При усилении нагрузки на скелетную мускулатуру одним из компенсаторных механизмов является усиление экстракции кислорода и притекающей крови. Миокард лишен этого механизма адаптации.

Механическая работа сердца Повторные синхронные сокращения и расслабления миокарда создают силы, необходимые для продвижения крови через большой и малый круги кровообращения. Сердечный цикл- полная последовательность сокращения и расслабления сердца. При ЧСС 75 уд\мин продолжительность сердечного цикла составляет 0,8 сек.
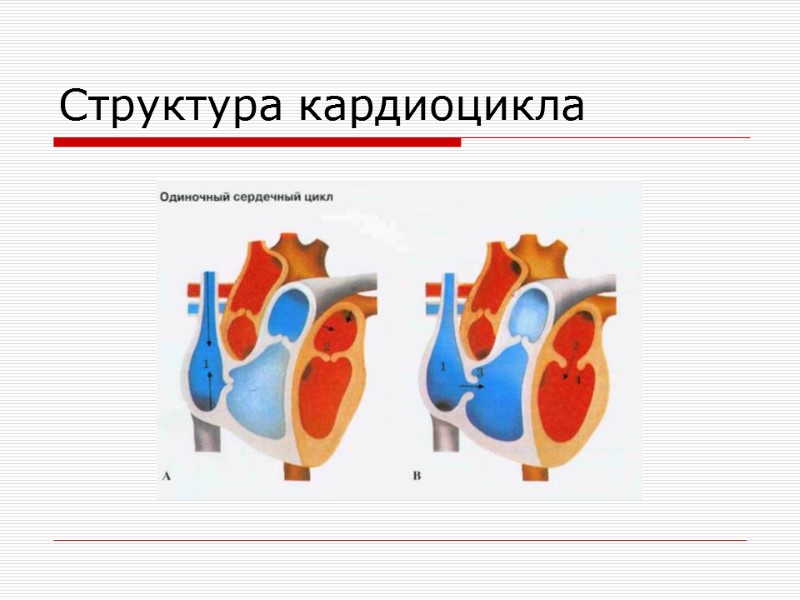
Структура кардиоцикла

Структура кардиоцикла Сердечный цикл начинается с систолы предсердий (0,1 сек). Систола желудочков начинается одновременно с диастолой предсердий. Цикл работы желудочков (Шово и Морели (1861 г.)) - состоит из систолы и диастолы желудочков. Систола желудочков: период напряжения и период изгнания (0,33 сек). Период напряжения осуществляется в 2 фазы: фаза асинхронного сокращения (0,04 с) - неравномерное сокращение желудочков. Сокращение мышцы межжелудочковой перегородки и папиллярных мышц. Давление в желудочках растет, достигает 5-8 мм.рт.ст., становится выше, чем в предсердиях, Кровь устремляется обратно в предсердия. Эта фаза заканчивается полным закрытием атриовентрикулярных клапанов. фаза изометрического сокращения (0,04 сек)- начинается с момента закрытия атриовентрикулярного клапана и протекает при закрытии всех клапанов. Т. к. кровь несжимаема, в эту фазу длина мышечных волокон не изменяется, а увеличивается их напряжение. В результате давление в желудочках растет: в левом желудочке 120-130 мм.рт.ст., в правом 25 мм.рт.ст, становится выше, чем в аорте и легочном стволе, кровь устремляется в сосуды, в итоге - открытие полулунных клапанов.

Структура кардиоцикла Период изгнания (0,25 с) - состоит из 2-х фаз: фаза быстрого изгнания (0,12 с); фаза медленного изгнания (0,13 с); Основной фактор - разница давлений, которая способствует выбросу крови. В этот период происходит изотоническое сокращение миокарда. В покое в фазу изгнания из желудочков выбрасывается 40-50 % от общего объема крови (130мл), т.е. конечносистолический объем составляет 65-70 мл, который является резервным объемом. Диастола желудочков (0,47 сек). Состоит из следующих периодов: Протодиастолический период (0,04 с)- интервал времени от начала расслабления желудочков до закрытия полулунных клапанов. Миокард желудочков расслабляется, давление в них падает и становится ниже, чем в аорте и легочном стволе, кровь за счёт разности давления возвращается в желудочки, наполняя кармашки полулунных клапанов, закрывает их. Период изометрического расслабления (0,25 с) - осуществляется при полностью закрытых клапанах. Длина мышечного волокна постоянна, изменяется их напряжение, давление в желудочках уменьшается, становится ниже, чем в предсердиях. В результате движения крови открываются атриовентрикулярные клапаны. Период наполнения (0,18 сек) - осуществляется в общую паузу сердца. Сначала быстрое наполнение, затем медленное – желудочки наполняется на 2/3. Пресистола - наполнение желудочков кровью за счет систолы предсердий (на 1/3 объёма).

Работа сердца Систолический объем (СО) - объем крови, который выбрасывает сердце в аорту и легочной ствол за один сердечный цикл. Зависит от силы и частоты сердечных сокращений. При ЧСС 70/мин равен 65-70 мл. При увеличении ЧСС выше 140/ мин. СО снижается. У мужчин на 10% выше, чем у женщин. При переходе в горизонтальное положение СО увеличивается за счет увеличения притока крови к сердцу. Минутный объем крови (МОК)– количество крови, которое выбрасывает сердце в аорту (или легочной ствол) за 1 мин ( около 5 л/мин). При физической нагрузке может возрастать в 6 раз (25-30 л/мин). Зависит от: систолического объема; ЧСС; венозного возврата. СО и МОК правого и левого желудочков строго одинаковы. Сердечный индекс-отношение МОК к площади поверхности тела. В норме составляет 2-4 л/мин м2 . У женщин меньше на 17-10 %. С возрастом СИ снижается в среднем на 25 мл/мин м2 /год.. Более эффективно увеличение МОК и СИ за счет силы сокращения сердца. При адаптации к физическим нагрузкам происходит функциональная гипертрофия миокарда, что приводит к увеличению СО, снижению ЧСС в покое (брадикардия спортсменов).
7084-fiziologija_sss_lekcija1.ppt
- Количество слайдов: 31

