Гепатит и цирроз.ppt
- Количество слайдов: 60

ФИЗИОЛОГИЯ ПЕЧЕНИ ПЕЧЕНЬ ЦЕНТРАЛЬНЫЙ ОРГАН ХИМИЧЕСКОГО ГОМЕОСТАЗА Белковый обмен (функция )٭ СИНТЕЗ БЕЛКОВ из экзогенных и эндогенных аминокислот. СИНТЕЗ БЕЛКОВ и многочисленных ферментов осуществляется в гепатоцитах рибосомами. РАСЩЕПЛЕНИЕ БЕЛКОВ тканевых и сывороточных протеолитическими ферментами до низкомолекулярных соединений. Конечные этапы катаболизма белков одновременно представляют её детоксицирующую функцию.

УГЛЕВОДНЫЙ ОБМЕН Печень играет центральную роль в многочисленных реакциях промежуточного обмена углеводов. НАИБОЛЕЕ ВАЖНЫЕ РЕАКЦИИ: ПРЕВРАЩЕНИЕ ГАЛАКТОЗЫ В ГЛЮКОЗУ при нарушениях функции печени способность использовать галактозу (в составе молочного сахара) снижается [выявляется функциональной пробой печени с нагрузкой галактозой] СИНТЕЗ И РАСПАД ГЛИКОГЕНА - регулируется количество глюкозы в соответствии с потребностями организма. ГЛЮКОНЕОГЕНЕЗ - глюкоза синтезируется из различных соединений не углеводной природы (например – аминокислот). ОБРАЗОВАНИЕ ГЛЮКУРОНОВОЙ КИСЛОТЫ необходима для коньюгации плохо растворимых веществ (фенолы, билирубин и прочие) NB! При болезнях печени нарушается углеводный обмен за счет повреждения митохондрий (снижение окислительного фосфорилирования ) Дефицит углеводов – усиление анаэробного гликолиза (накопление в клетках кислых метаболитов –разрушение лизосомальных мембран – выход в цитоплазму кислых гидролаз – некроз гепатоцитов!

ЖИРОВОЙ ОБМЕН В ПЕЧЕНИ ПРОИСХОДЯТ СЛЕДУЮЩИЕ ПРОЦЕССЫ ОБМЕНА ЛИПИДОВ: 1. окисление триглицеридов; 2. образование ацетоновых тел; 3. синтез триглицеридов и фосфолипидов; 4. синтез липопротеидов; 5. синтез холестерина. NB! Участие печени в обмене липидов тесно связано с её желчевыделительной функцией – активно участвует в ассимиляции жиров в кишечнике. Нарушение образования или выделения желчи – жиры в повышенных количествах выделяются с калом.

ПИГМЕНТНЫЙ ОБМЕН ОБРАЗОВАНИЕ БИЛИРУБИНА - гемоглобин превращается в билирубин в РЭС (печень, селизенка, костный мозг). Клетки РЭС выделяют в кровь непрямой, свободный билирубин. ОБМЕН БИЛИРУБИНА - печень выполняет три самые важные функции в обмене билирубина: 1. захват билирубина из крови; 2. связывание билирубина с глюкуроновой кислотой; 3. Выделение связанного билирубина из печеночной клетки в желчные капилляры (связанный, прямой билирубин). ОБРАЗОВАНИЕ ФЕКАЛЬНЫХ ЖЕЛЧНЫХ ПИГМЕНТОВ * с желчью билирубин выделяется в тонкий кишечник; * кишечные бактерии восстанавливают пигмент с образованием УРОБИЛИНОГЕНА; * из тонкого кишечника часть уробилиногена всасывается и через v. portae в печень, где разрушается; * основная часть уробилиногена – из тонкого в толстый и выделяется с калом.

МОЧЕВАЯ ЭКСКРЕЦИЯ ЖЕЛЧНЫХ ПИГМЕНТОВ: * уровень уробилиногена в моче у здоровых невысокий; * повышается за счет фекального уробилиногена (стеркобилиноген); * повышается при увеличении содержания связанного билирубина в плазме. NB! Клиническое значение – при нарушении функции печени уробилиноген может быть обнаружен в моче до появления желтухи: * при механической желтухе – робилиногена в моче нет; * билирубин в моче (желчные пигменты) – только при увеличении связанного (прямого) билирубина в крови.

ВНЕШНЕСЕКРЕТОРНАЯ ФУНКЦИЯ ПЕЧЕНИ ВЫДЕЛЕНИЕ ЖЕЛЧИ ЖЁЛЧЬ (основные компоненты): • сложный водный раствор органических и • неорганических веществ, осмотические • свойства, близкие к плазме; • желчные кислоты; • фосфолипиды; • холестерин. КИШЕЧНО-ПЕЧЕНОЧНАЯ ЦИРКУЛЯЦИЯ ЖЕЛЧНЫХ КИСЛОТ В нормальной печени большинство желчных кислот не вновь синтезированы, а реабсорбированы из кишечника и доставлены в печень. ПУТИ ВОЗВРАЩЕНИЯ ЖЕЛЧНЫХ КИСЛОТ 1. ПОРТАЛЬНЫЙ – адсорбируются из кишечника, попадают в воротную вену и транспортируются в печень; 2. ЭКСТРАПОРТАЛЬНЫЙ – всасавшись в кишечнике по лимфатическим путям в лимфатический проток, затем в верхнюю полую вену и разносятся по всему организму. В печень – через печеночную артерию.

ПОРТАЛЬНЫЙ И ЭКСТРАПОРТАЛЬНЫЙ ПУТИ ЦИРКУЛЯЦИИ ЖЕЛЧНЫХ КИСЛОТ 1 – система кровообращения; 2 – печеночная артерия; 3 – печень; 4 – печеночные вены; 5 – воротная вена; 6 – тощая кишка; 7 – подвздошная кишка; 8 – толстая кишка; 9 – лимфатическая система.

ДЕТОКСИЦИРУЮЩАЯ И КЛИРЕНСНАЯ ФУНКЦИЯ ПЕЧЕНИ ПЕЧЕНЬ обезвреживает эндогенные токсические продукты клеточного метаболизма и поступившие извне. РЕАКЦИИ ДЕТОКСИКАЦИИ – с помощью ферментов, связанных с гладкой эндоплазматической сетью и митохондриями. ПРОЦЕССЫ НЕЙТРАЛИЗАЦИИ: 1. Окислительные процессы – нейтрализуют ароматические углеводороды, стероидные гормоны, этанол; 2. Восстановительные реакции – нитросоединения; 3. Гидролиз – сердечные гликозиды, алкалоиды; 4. Включение в синтез безвредных для организма веществ – аммиак в синтез мочевины, нуклеиновых кислот; 5. Коньюгация – инактивация стероидных гормонов, билирубина, желчных кислот, ароматических углеводородов за счет соединения с глюкуроновой, серной кислотой. 6. Химический клиренс – выделение с желчью без химических превращений. Нерастворимые частички удаляются из крови путем активного фагоцитоза звездчатыми ретикулоэндотелиоцитами.

УЧАСТИЕ ПЕЧЕНИ В ОБМЕНЕ ВИТАМИНОВ Присутствие желчи в кишечнике – необходимое условие всасывания жирорастворимых витаминов – А, D, E, K. УЧАСТИЕ ПЕЧЕНИ В ОБМЕНЕ ФЕРМЕНТОВ СИНТЕЗ ФЕРМЕНТОВ - одна из важнейших функций печени, синтезируются рибосомами (белковая природа). Патологические процессы в печени – нарушают ферментативное равновесие и изменяют активность ферментов в сыворотке крови. Определение активности в сыворотке крови – дает представление о характере и глубине поражения различных компонентов гепатоцитов.

ХРОНИЧЕСКИЙ ГЕПАТИТ (ХГ) (общие данные) ОПРЕДЕЛЕНИЕ ХРОНИЧЕСКИЙ ГЕПАТИТ полиэтиологическое заболевание печени с её персистирующем повреждением, повышением активности трансаминаз или присутствием вирусных маркёров и продолжающимся не менее 6 месяцев. 1. КЛИНИЧЕСКИЕ КРИТЕРИИ ХГ указания в анамнезе на предшествующий вирусный гепатит; 2. неспецифические симптомы: * анорексия; * слабость; * гепатомегалия; * м. б. желтуха; * м. б. асцит. ГИСТОЛОГИЧЕСКИЕ КРИТЕРИИ ХРОНИЧЕСКОГО ГЕПАТИТА 1. Воспалительно-клеточная инфильтрация * состав инфильтрата – лимфоциты, плазматические клетки и различных антигенсодержащие клетки. 2. Гепатоцеллюлярная дегенерация и некроз.

СТЕПЕНЬ АКТИВНОСТИ ХГ РАНГОВОЕ ОПРЕДЕЛЕНИЕ ИНДЕКСА АКТИВНОСТИ (ГИСТОЛОГИЯ) КОМПОНЕНТЫ Диапазон цифровой оценки 1. перипортальный некроз с мостовидными некрозами или без них; 2. интралобулярная дегенерация и фокальный некроз; 3. портальное воспаление; 4. фиброз. 0 – 10 0– 4 0 – 4* 1, 2, 3 – степень активности. 4. – стадия процесса. NB! дополнить полноценным описанием биопсии. СТАДИИ ХРОНИЧЕСКОГО ГЕПАТИТА цифровой индекс* 0– 4 0 нет фиброза 1 слабовыраженный фиброз (перипортальный фиброз) 2 умеренный фиброз (портопортальные септы (>1 септы)) 3 тяжелый фиброз (портально-центральные септы ≥ 1 септы 4 цирроз

КЛАССИФИКАЦИЯ ХГ 1. Аутоиммунный гепатит; 2. Хронический гепатит В; 3. Хронический гепатит D; 4. Хронический гепатит С; 5. Хронический гепатит (не характеризуемым иным образом) – неизвестный вирус? 6. Хронический гепатит, не классифицируемый как вирусный или как иммунный; 7. Хронический лекарственный гепатит; 8. * первичный билиарный цирроз; 9. * первичный склерозирующий холангит; 10. * болезнь Вильсона – Коновалова; 11. * болезнь печени, связанная с недостаточностью α – 1 – антитрипсина. *ГИСТОИССЛЕДОВАНИЕ – признаки (нередко) характерные для аутоиммунного или хронического вирусного гепатита.

КЛАССИФИКАЦИЯ ХГ(продолжение) АКТИВНОСТЬ ПРОЦЕССА • МИНИМАЛЬНАЯ; • СЛАБОВЫРАЖЕННАЯ; • УМЕРЕННАЯ; • ВЫРАЖЕННАЯ (ТЯЖЕЛАЯ). СТАДИЯ ЗАБОЛЕВАНИЯ I – слабовыраженный фиброз; II – умеренный фиброз; III – тяжелый фиброз. 5 -Ь ПУНКТОВ ДИАГНОЗА * этиология; * гистооценка активности, стадии; * клинический статус больного; * функциональное состояние печени; * прогноз, лечение.

КЛИНИЧЕСКАЯ КАРТИНА(гепатит В) 1. Астеновегетативный синдром (характерен); 2. Боль в области печени (воспалительная инфильтрация в соединительной ткани, богатой нервами); 3. Диспепсический синдром (нарушение детоксикационной функции печени + повреждение pancreas); 4. Синдром , , малой” печеночной недостаточности (сонливость, кровоточивость, преходящая желтуха, асцит); 5. Синдром холестаза (билирубин ↑, ЩФ ↑); 6. Внепеченочные проявления (миалгия, сыпь, гломерулонефрит, серозит, васкулит, с-м Шегрена); 7. Внепеченочные знаки (, , звездочки”, печеночные ладони); 8. Гепатомегалия (селизенка ±).

ФУНКЦИОНАЛЬНОЕ СОСТОЯНИЕ ПЕЧЕНИ (хронический гепатит В) * гипергаммаглобулинемия; * гипоальбуминемия; * повышение Ал. АТ, Ас. АТ. МОРФОЛОГИЯ ХРОНИЧЕСКОГО ГЕПАТИТА В * хроническая гидропическая дистрофия; * выражены регенераторные процессы (крупные гепатоциты); * портальные тракты расширены, обширные макрофагальные инфильтраты; * некрозы. МОРФОЛОГИЧЕСКИЕ МАРКЕРЫ ГЕПАТИТА В 1. иммуноморфологическое выявление HBs. Ag, HBc. Ag. 2. гистология – матово – стекловидные гепатоциты (гематоксилин, эозин). 3. Фибриллы зрелого коллагена в дольке (фактор прогрессирования ХГ).

МОРФОЛОГИЯ ХРОНИЧЕСКОГО ГЕПАТИТА В Резко выраженная гидропическая дистрофия гепатоцитов. Крупные гепатоциты с большими ядрами. Портальный тракт резко расширен. Обильная лимфомакрофагальная инфильтрация.

МОРФОЛОГИЧЕСКИЕ МАРКЁРЫ ГЕПАТИТА В Матово – стекловидные гепатоциты. Фибриллы зрелого коллагена (к) в печеночной дольке, М – митохондрии.

ХРОНИЧЕСКИЙ ГЕПАТАТ D (дельта) Клиническая картина средней, тяжелой степени. ДИАГНОСТИКА Выявление антигена HDV (в биоптатах печени методом иммунофлюоресценции). ХРОНИЧЕСКИЙ ГЕПАТИТ С КЛИНИЧЕСКАЯ КАРТИНА не ярко выражена, включает синдромы как при гепатите В. ЛАБОРАТОРНО: (особенность) – уровень билирубина, альбумина м. б. в норме до последней стадии. МОРФОЛОГИЯ ХГС 1. Дистрофия гепатоцитов. 2. Лимфоидные фолликулы. 3. Пролиферация желчных протоков.

МОРФОЛОГИЯ ХРОНИЧЕСКОГО ГЕПАТИТА С Выраженная лимфоидная инфильтрация портального тракта. Пролиферация желчных протоков.

ЛЕЧЕНИЕ ХРОНИЧЕСКОГО ГЕПАТИТА B, D, C 2. 1. РЕЖИМ Противопоказано: * работа на предприятиях с гепатотропными ядами; * алкоголь; *физические, нервные перегрузки; * лекарства, медленно обезвреживаемые печенью (см. инструкции); * физиопроцедуры на область печени; 1. * бальнеотерапия; * прививки (по жизненным показаниям). 3. 2. ДИЕТА (№ 5) 4. 3. МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ 5. * ИНТЕРФЕРОН (ИФН) – только в репликативную фазу вирусной инфекции (маркер фазы – выявление в крови и ткани печени нуклеиновых кислот вируса) 6. МЕХАНИЗМ ДЕЙСТВИЯ ИНТЕРФЕРОНА: 7. связывается со специфическими рецепторами клеток, активизирует внутриклеточные ферменты, разрушающие вирусную транспортную РНК. 8. 9. ПРЕПАРАТЫ ИФН: α – ИФН (из лейкоцитов), 10. β – ИФН (из фибробластов), γ – ИФН 11. (синтез рекомбинантной техникой).

ЛЕЧЕНИЕ ХГ (продолжение) * ХРОНИЧЕСКИЙ ГЕПАТИТ В 5 -9 МЕ 3 р/неделю – 6 месяцев, п/к, в/м. * ХРОНИЧЕСКИЙ ГЕПАТИТ С • α – ИФН (лучше) – 3 МЕ 3 р/неделю – 6 месяцев. * ХРОНИЧЕСКИЙ ГЕПАТИТ D (наиболее резистентен к ИФН) * ИФН – 5 – МЕ через день или 3 р/неделю 1 -1, 5 лет. КОМБИНАЦИЯ ИФН С ДРУГИМИ АНТИВИРУСНЫМИ ПРЕПАРАТАМИ 1. ИФН + рибавирин (1000 -2000 мг в день в два приема, per os); 2. ИФН + фамцикловир (500 мг 3 р/сутки – от месяцев до 3 -х дет); 3. ИФН + урсодезоксихолевая кислота (УДХК) – 600 мг. е/дневно; 4. ИФН + ламивудин (100 -300 мг. е/д – 24 недели).

ЛЕЧЕНИЕ ХГ (продолжение) КОМБИНАЦИЯ ИФН С ГЛЮКОКОРТИКОСТЕРОИДАМИ (усиление репликации вируса на фоне иммуносупрессии с последующим её подавлением ИФН) МЕТОДИКА: 30 -40 мг/сут – несколько недель – отменяют сразу – курс ИФН. ЛЕКАРСТВЕННАЯ ТЕРАПИЯ Вне фазы репликации вируса – тактика менее активна (наличие вирусной инфекции в покоящемся состоянии не сопровождается выраженной активностью воспалительного процесса в печени) * препараты улучшающие метаболизм гепатоцитов: - ЛЕГАЛОН: эффект мембранный, антиоксидантный, метаболический, 210 -420 мг/сут – 4 – 6 недель. - В 1, В 6, В 12: В 1 – 0, 02, 3 р/д (1, 0 -5% в/м) - Nº 15 -20 В 6 – 0, 025 1 р/сут. (1, 0 -5 % в/м) - Nº 15 -20 В 12 – 50 мкг 3 р/д (1, 0 -0, 01%) - Nº 15 -20 (вводятся отдельно) - ЛИПАМИД: 1 -2 т 3 -4 р/д – 30 -40 дн.

АУТОИМУННЫЙ ГЕПАТИТ ХАРАКТЕРИСТИКА: * большой титр циркулирующих тканевых антител; * гипергаммаглобулинемия; * отсутствие других причин (вирусы, лекарства, токсины, алкаголь и др. ). ЭТИОЛОГИЯ НЕИЗВЕСТНА КЛИНИКА: * чаще девушки, женщины 12 -25 лет; * женщины / мужчины 8 и > к 1; * вариант начала (как ОВГ): (слабость – анорексия – темная моча – желтуха) * вариант начала (с внепеченочных проявлений) - как СКВ; - как ревматизм; - как РА; - как миокардит; - как ДТЗ и пр.

АУТОИМУННЫЙ ГЕПАТИТ (продолжение) КЛИНИКА (развернутая стадия) ЛИХОРАДКА (37, 5 – 39 ºС) СОЭ (40 – 60 мм/г) АРТРАЛГИИ (периартикулярное воспаление) ЖЕЛТУХА (перемежающая) СИСТЕМНОСТЬ ПОРАЖЕНИЯ: * КОЖА – эритема, псориаз, пурпура, угри, стрии. * ВНУТРЕННИЕ ОРГАНЫ – плеврит, миокардит, перикардит, колит, гломерулонефрит, иридоциклит, с-м Шегрена. * ЭНДОКРИННАЯ ПАТОЛОГИЯ – с-м Кушинга, аменорея, диабет, заболевания ЩЖ. * КРОВЬ – анемия.

АУТОИМУННЫЙ ГЕПАТИТ (продолжение) МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА * выраженная инфильтрация портальной, перипортальной зоны; • накопление в портальных полях инфильтратов пестрого клеточного состава; • некрозы; * несколько нарушена дольковая структура; * разнообразие гепатоцитов по форме, объему. ФУНКЦИОНАЛЬНОЕ СОСТОЯНИЕ ПЕЧЕНИ: * повышение билирубина; * повышение аминотрансфераз; * гипергаммаглобулинемия; * м. б. положительный LE феномен; * тканевые антитела к гладкой мускулатуре ЩЖ, паренхиме печени (при СКВ, алкагольном – нет). ПРОГНОЗ * частота перехода в цирроз выше, чем при ХВГ.

МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА АУТОИММУННОГО ГЕПАТИТА Интенсивная инфильтрация портального тракта лимфомакрофагальными плазматическими клетками. В различных частях долек мелкие скопления лифомакрофагальных элементов с разрушением единичных гепатоцитов.

ЛЕЧЕНИЕ АУТОИММУННОГО ГЕПАТИТА * гллюкокортикостероиды (ГКС) препараты выбора (противовоспалительный, иммуносупрессивный эффект); * азатиоприн (подавление пролиферации иммунокомпетентных клеток, элиминация воспалительных клеток); * делагил (неспецифическое противовоспалительное действие)

ЦИРРОЗ ПЕЧЕНИ ОПРЕДЕЛЕНИЕ: ЦИРРОЗ ПЕЧЕНИ – хроническое полиэтиологическое прогрессирующее заболевание с выраженными в различной степени признаками функциональной недостаточности печени и портальной гипертензии. МОРФОЛОГИЯ. Необратимый диффузный процесс с наличием паренхиматозных узелков, окруженных фиброзными септами. Результат – перестройка печеночной архитектоники и сосудистой системы печени с развитием внутрипеченочных анастомозов.

NB! Существуют морфологические и этиологические классификации циррозов. Необходимо помнить – один и тот же морфологический тип цирроза может быть вызван разными причинами, а одна и та же причина может привести к различным морфологическим изменениям. МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА МЕЛКОУЗЛОВАЯ ФОРМА (микронодулярная) * узлы одинакового размера, диаметр 1 -3 мм. * печень – часто нормальных размеров, может быть увеличена (при жировой дистрофии). Встречается при: 1. 2. 3. 4. алкоголизме; обструкции желчных протоков; нарушении оттока венозной крови; гемохроматозе. КРУПНОУЗЛОВАЯ ФОРМА (макронодулярная) * разной величины > 3 мм. , даже до 5 см. * неправильной формы, разные по ширине перегородки. * печень может быть N размера, резко увеличена или уменьшена.
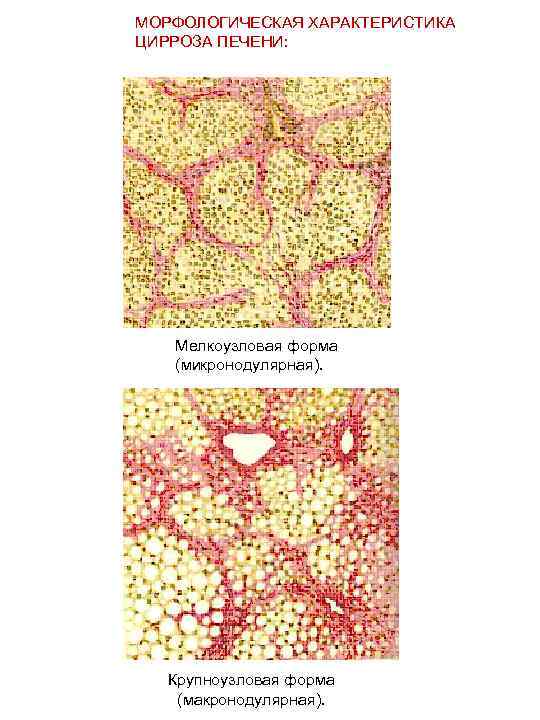
МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА ЦИРРОЗА ПЕЧЕНИ: Мелкоузловая форма (микронодулярная). Крупноузловая форма (макронодулярная).
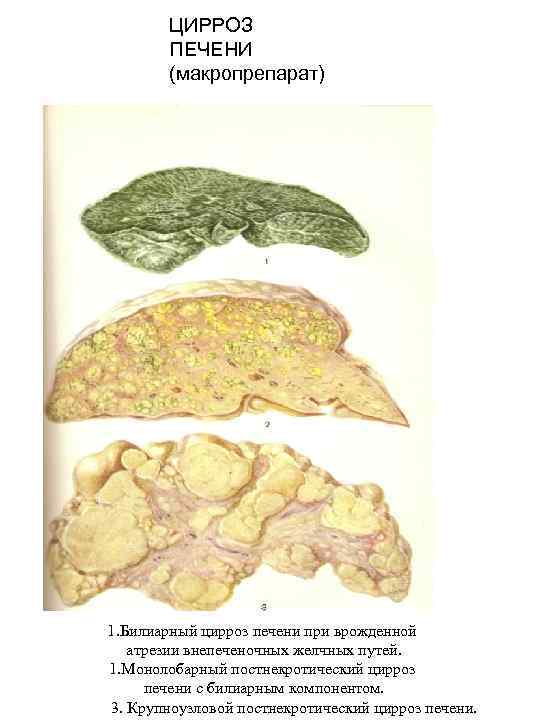
ЦИРРОЗ ПЕЧЕНИ (макропрепарат) 1. Билиарный цирроз печени при врожденной атрезии внепеченочных желчных путей. 1. Монолобарный постнекротический цирроз печени с билиарным компонентом. 3. Крупноузловой постнекротический цирроз печени.

МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА (продолжение) НЕПОЛНЫЙ СЕПТАЛЬНЫЙ ЦИРРОЗ * регенерация в узлах почти незаметна; * между крупными узлами тонкая, неполная перегородка. СМЕШАННАЯ ФОРМА * количество мелких и крупных узлов примерно одинаково.

ЭТИОЛОГИЯ ЦИРРОЗА ПЕЧЕНИ (выделяют основные группы) 1. ЦИРРОЗЫ С УСТАНОВЛЕННЫМ ЭТИОЛОГИЧЕСКИМ ФАКТОРОМ: а) ВИРУСНЫЙ ГЕПАТИТ (В, С, D). Основная роль в развитии вирусного цирроза печени принадлежит хроническому вирусному гепатиту с умеренной или выраженной активностью (10 – 23% больных циррозом). б) АЛКОГОЛИЗМ, одна из основных причин развития цирроза печени. Доказательство – увеличение смертности от цирроза на фоне возрастающего потребления алкоголя. в) ГЕНЕТИЧЕСКИ ОБУСЛОВЛЕННЫЕ НАРУШЕНИЯ ОБМЕНА ВЕЩЕСТВ * α 1 – антитрипсиновая недостаточность. α 1 – антитрипсин (гликопротеин) – синтез только в печени – ингибирует трипсин, эластазу, коллагеназу, химотрипсин, плазмин. Недостаточность α 1 – антитрипсина в сыворотке крови и отложение его в гепатоцитах делают печень чувствительной к повреждению другими веществами (например алкаголем). * галактоземия (отсутствие галактозо – 1 – фосфат – уридилтрансферазы) приводит к раннему детскому циррозу. * болезни накопления гликогена – (недостаточность амило – 1, 6 – гликозидазы) – накопление гликогена. * гемохроматоз (наследственная отягощенность). * болезнь Вильсона – Коновалова (наследственная отягощенность). * цирроз при врожденной геморрагической телеангиоэктазии (болезнь Рандю – Ослера – Вебера)

г) ХИМИЧЕСКИЕ ВЕЩЕСТВА И МЕДИКАМЕНТЫ: (прямое гепатотоксическое действие) • четыреххлористый углерод; • метилдофа; • диметилнитросолин; • изониазид; • метотрексат; • ПАСК; • растительные яды; • ипразид; • препараты мышьяка; • цитостатики; • индерал (большие дозы). д) ОБСТРУКЦИЯ ВНЕПЕЧЕНОЧНЫХ ЖЕЛЧНЫХ ХОДОВ: Любой процесс с нарушением проходимости внутрипеченочных и внешнепеченочных желчных протоков – причина вторичного билиарного цирроза печени. * ЖКБ; * первичный склерозирующий холангит; * врожденная билиарная атрезия и киста общего желчного протока; * опухоли, кисты внутрипеченочных желчных протоков.

е) ЗАСТОЙНЫЙ ЦИРРОЗ * венозный застой в печени приводит к циррозу. (застойная сердечная недостаточность – особенно при недостаточности трехстворчатого клапана); * констриктивный перикардит. гипоксия приводит к атрофии и некрозу печеночных клеток 2. ЦИРРОЗЫ НЕИЗВЕСТНОЙ ЭТИОЛОГИИ: * аутоиммунный; * первичный билиарный цирроз; * криптогенный; * цирроз у детей в Индии от 6 мес. до 5 лет.

КЛИНИЧЕСКАЯ КАРТИНА 60% - яркая клиническая симптоматика; 20% - латентное течение; 20% - диагноз устанавливается после смерти. НАЧАЛЬНЫЕ КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ: * боль, тяжесть в верхней * метеоризм; половине живота; * увеличение печени * похудание; (больше левой доли); * уплотнение с деформацией * астенизация; поверхности; * умеренная спленомегалия; * край печени заострен. РАЗВЕРНУТАЯ СТАДИЯ УВЕЛИЧЕНИЕ ПЕЧЕНИ И СЕЛЕЗЁНКИ: * увеличение селезёнки (венозный застой); * печень, селезёнка плотной консистенции; * болезненны при пальпации (при обострении); * печень уменьшается при далеко зашедшем процессе.

NB! Гепатолиенальный синдром сопровождается гиперспленизмом: * лейкопения; * тромбоцитопения (геморрагический синдром); * анемия; * увеличение клеточных элементов в костном мозге. АНЕМИЯ -постгеморрагическая железодефицитная; -гемолитическая (селезеночный гемолиз). ЖЕЛТУХА неспособность почечных клеток осуществлять метаболизм билирубина (уровень билирубина крови отражает степень повреждения клеток печени) ТЕЛЕАНГИОЭКТАЗИИ кожные артериовенозные анастамозы (в т. ч. т. н. “печеночные ладони”) ПОВЫШЕНИЕ ТЕМПЕРАТУРЫ связывают с прохождением через печень кишечных бактериальных пирогенов (не обезвреживает) * не поддается антибиотикам; * проходит при улучшении функции печени.

ВАРИКОЗНОЕ РАСШИРЕНИЕ ВЕН ПИЩЕВОДА, ЖЕЛУДКА, КИШЕЧНИКА (портальная гипертензия) (расширение венозных коллатеральных сосудов) * кровотечение, часто со смертельным исходом Iст. ПГ – метеоризм, диспепсия, спленомегалия. IIст. ПГ – видимые варикозные коллатерали, варикоз вен пищевода, асцит. РЕФЛЮКС – ЭЗОФАГИТ (повышенное [асцит] внутрибрюшное давление) * отрыжка воздухом; * срыгивание; * изжога; * эрозирование слизистой оболочки; * язвы пищевода. ХРОНИЧЕСКИЙ ГАСТРИТ (воздействие токсических фокторов) * боль в эпигастрии; * срыгивание; * изжога; * язвы пищевода. ЯЗВЫ ЖКТ (10 – 20% больных) * часто – после наложения портокавального анастомоза (гистамин не распадается в печени [минует через шунты] – стимулирует выработку HCℓ. * при наличии всех факторов провоцируется активностью Helycobacter pyloris. NB! * протекают атипично (боль – abs) * кровотечение – первый симптом

ГЕПАТОПАНКРЕАТИЧЕСКИЙ СИНДРОМ Поражение и pancreas: * общность кровообращения, лимфообращения, гормональной регуляции, общие пути оттока; * результат общих этиологических факторов; * по типу панкреатита с внешнесекреторной недостаточностью (стеаторея, похудание) и гипергликемией; * в терминальной стадии цирроза м. б. панкреонекроз, шок. ПОРАЖЕНИЕ КИШЕЧНИКА (синдром недостаточности всасывания) * обусловлен нарушением эмульгирования жиров [недостаток желчных кислот]; * размножение патогенной микрофлоры в тонком кишечнике [колиформные бактерии – эндотоксин]; * клинически: вздутие, урчание, боли, диарея, стеаторея, похудание. Лаб. – дисбактериоз.

СЕРДЕЧНО – СОСУДИСТАЯ СИСТЕМА (гиперкинетический тип кровообращения) * повышение УО, МО; * повышение сердечного индекса; * повышение ОЦК; * увеличение пульсового давления; * усиление верхушечного толчка; * повышение давления в правом предсердии; * правожелудочковая недостаточность. ЭНДОКРИННАЯ СИСТЕМА (нарушение метаболизма и активности гормонов) * гинекомастия; * гипогонадизм; * тестикулярная атрофия; * феминизация; * сахарный диабет; * дисменорея; * бесплодие; * аменорея. NB! * причина гипергликемии – повышение активности антагонистов инсулина [гормона роста]– снижается чувствительность к инсулину. * причина гипогонадизма, феминизации – повышение уровня эстрадиола. * причина асцита – гиперальдостеронизм (надпочечники). Влияние альдостерона на водно – солевой обмен.

ЦНС (длительная интоксикация ЦНС) • астения (потливость, гиперемия, тахи); • нарушение сна; • онемение; • чувство “ползания мурашек”; • тремор; • судороги; • адинамия; • безразличие; • снижение памяти; • инертность мышления; • вегетативные кризы; • обострение характерологических свойств. (психоорганический синдром)

ТЕЧЕНИЕ ЦИРРОЗА ТЕЧЕНИЕ – хроническое, прогрессирующее определяется тремя факторами: 1. активностью патологического процесса в печени; 2. степенью печёночно – клеточной недостаточности; 3. портальной гипертензией. КЛИНИЧЕСКИЕ ПРИЗНАКИ АКТИВНОСТИ ЦИРРОЗА 1. Нарастание диспептических явлений; 2. Боль в области печени; 3. Появление или усиление кожного зуда; 4. Появление или усиление желтухи; 5. Усиление выраженности внешнепеченочных сосудистых знаков (“звездочки” и др. ); 6. Астеновегетативные симптомы; 7. Повышение температуры тела.

НЕКОТОРЫЕ БИОХМИЧЕСКИЕ ПОКАЗАТЕЛИ АКТИВНОСТИ ЦИРРОЗА 1. коньюгированная гипербилирубинемия; 2. повышение показателей тимоловой пробы (до 8 ед. – умеренная, >8 – выраженная активность; 3. гипергаммаглобулинемия до 30% умеренная, >30 – выраженная активность; 4. повышение активности АЛАТ, АСАТ (не в терминальной стадии). МОРФОЛОГИЧЕСКИЕ ПРИЗНАКИ АКТИВНОСТИ ЦИРРОЗА 1. появление большого количества ступенчатых некрозов; 2. появление больших участков некроза; 3. появление гидропической дистрофии; 4. появление фигур розеток; 5. появление большого количества очаговых скоплениц гистолимфоидных инфильтратов в различных участках узлов регенератов; 6. утолщение трабекул; 7. разрастание соединительной ткани между и внутри узлов.

КЛИНИЧЕСКИЕ ПРИЗНАКИ ДЕКОМПЕНСАЦИИ ЦИРРОЗА * ЖЕЛТУХА * ГЕМОРРАГИЧЕСКИЙ ДИАТЕЗ: - носовые кровотечения; - ЖКТ – кровотечения; - кровотечения из варикозных вен пищевода. * АСЦИТ * ОТЕКИ * ПОВЫШЕНИЕ ТЕМПЕРАТУРЫ ТЕЛА * ЭНЦЕФАЛОПАТИЯ

ОСЛОЖНЕНИЯ ЦИРРОЗА ПЕЧЕНИ 1. печеночная энцефалопатия; 2. кровотечение из расширенных вен пищевода; 3. тромбоз в системе воротной вены; 4. гепаторенальный синдром; 5. формирование рака печени (до 30%); 6. язвы желудка и 12 -и перстной кишки; 7. пневмония (гранулоцитопения); 8. сепсис; 9. бактериальный эндокардит; 10. туберкулез.

ПРОГНОЗ ЦИРРОЗА ПЕЧЕНИ Прогноз цирроза зависит от функционального состояния печени, осложнений, этиологии. ТРУДОСПОСОБНОСТЬ На ранней стадии ограничена, при декомпенсированных и активных формах, присоединении осложнений – утрачивается (инв. I, II группы)

ДИАГНОСТИКА ЦИРРОЗА ПЕЧЕНИ АНАМНЕ З КЛИНИК А БИОХИМИ Я ИНСТРУМЕНТАЛЬНОЕ ИССЛЕДОВАНИЕ АНАМНЕЗ Существование различных факторов этиологии цирроза. КЛИНИКА 1. гепатомегалия; 2. спленомегалия; 3. сосудистые “звездочки”; 4. пальмарная эритема; 5. носовые кровотечения; 6. метеоризм; 7. СОЭ; 8. желтуха; 9. асцит; 10. геморрагический диатез. БИОХИМИЯ 1. диспротеинемия; 2. повышение уровня связанного билирубина; 3. падение светывающих факторов крови.

НЕКОТОРЫЕ ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ ЦИРРОЗА ПЕЧЕНИ Асцит “Облысение живота” “Голова медузы” “сосудистые звездочки”

ДИАГНОСТИКА ЦИРРОЗА ПЕЧЕНИ (продолжение) инструментальное исследование радионуклидное сканирование (с коллоидным золотом или технедием) Выявление диффузного радионуклида в печени с неравномерным его распределением и “сканирующей” селезенки, активно накапливающей радионуклид – свидетельство в пользу цирроза печени. УЗИ Состояние сосудов портальной системы. КТ Изменение величины печени, минимальное количество асцитической жидкости, уменьшение портального кровотока. ЭЗОФОГОСКОПИЯ Варикоз вен пищевода. МОРФОЛОГИЯ ПЕЧЕНИ (прицельная биопсия) Распространенные псевдодольки, окруженные соединительно-тканными септами. морфологический тип цирроза активность цирроза

НЕКОТОРЫЕ ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ ЦИРРОЗА ПЕЧЕНИ Расширенные вены на всем протяжении пищевода (а – начало, б – конец исследования).

ДИАГНОСТИКА ЦИРРОЗА ПЕЧЕНИ (продолжение) АНГИОГРАФИЯ Кавография – смещение, деформация венозных стволов, циркулярное сужение нижней полой вены. ЦЕЛИАКОГРАФИЯ (при выраженной портальной гипертензии) - расширение чревного ствола, селизеночной и левой желудочной артерии; - сужение общей печеночной и собственной печеночной артерии; - артериальный рисунок печени обеднён; - ветви внутриселезеночной артерии расширены; - в селезенке – интенсивное накопление контраста. ЭТИОЛОГИЧЕСКАЯ ДИАГНОСТИКА ЦИРРОЗА * анамнез (алкоголизм, вирусный гепатит и др. ); * особенности клиники; * маркёры этиофакторов: Hb. SAg, HBEAg – вирусный гепатит В; анти – HCV – при вирусном циррозе С, алкогольный гиалин – при алкогольном циррозе.

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ЦИРРОЗА ПЕЧЕНИ ФИБРОЗ ПЕЧЕНИ – избыточное образование коллагеновой ткани. Как самостоятельное заболевание не сопровождается клинической симптоматикой и функциональными нарушениями. Критерий диагноза – при фиброзе дольковая архитектоника печени сохранена. РАК ПЕЧЕНИ * более острое развитие; * болевой синдром; * положительная реакция * СОЭ; Абелева – Татаринова * лейкоцитоз; (выявление эмбриональных * УЗИ; сывороточных глобулинов); * КТ; * выраженное прогрессирующее * анемия; течение. АЛЬВЕОЛЯРНЫЙ ЭХИНОКОККОЗ * реакция латекс – агглютинации (выявление специфических антител); * лепароскопия. КОНСТРИКТИВНЫЙ ПЕРИКАРДИТ * анамнез (ТБК, гнойный перикардит и др. ); * застой в печени предшествует декомпенсации кровообращения; * рентгенокимография; * эхокардиография; * гипертензия в системе верхней полой вены.

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ЦИРРОЗА ПЕЧЕНИ (продолжение) СУБЛЕЙКЕМИЧЕСКИЙ ЛЕЙКОЗ * диссоциация между резкой силеномегалией и умеренным нейтрофильным лейкоцитозом (> зрелых форм); * трепанобиопсия – выраженная клеточная гиперплазия; * обилие мегакариоцитов; * разрастание соединительной ткани. МАКРОГЛОБУЛИНЕМИЯ ВАЛЬДЕНСТРЕМА (парапротеинемический гемобластоз – опухоль лимфосистемы) * пунктат грудины, селезнеки, печени, лимфоузлов – лимфопролиферативный процесс; * гипермакроглобулинемия типа lg. M. АМИЛОИДОЗ ПЕЧЕНИ * данные пункционной биопсии печени. ГЕМОХРОМАТОЗ (генетически обусловленное заболевание) * повышение уровня железа сыворотки крови; * данные пункционной биопсии печени.

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ЦИРРОЗА ПЕЧЕНИ (продолжение) БОЛЕЗНЬ ВИЛЬСОНА – КОНОВАЛОВА (наследственная ферментопатия – нарушение синтеза церулоплазмина, ответственного за синтез меди в организме) * снижение сывороточного церулоплазмина; * кольца Кайзера – Флейшера.

ЛЕЧЕНИЕ ЦИРРОЗА ПЕЧЕНИ ОПРЕДЕЛЯЕТСЯ: 1. этиологическими факторами; 2. функциональной характеристикой * стадия цирроза; * активностью цирроза. 3. осложнениями; 4. сопутствующими заболеваниями. РЕЖИМ ДИЕТА № 5 ПРЕПАРАТЫ УЛУЧШАЮЩИЕ ОБМЕН печеночных клеток * * витамины эссенциале легалон липоевая кислота ДЕЗИНТОКСИКАЦИОННАЯ ТЕРАПИЯ * глюкоза+витамины; * гемодез. ПРИ ГИПОПРОТЕИНЕМИИ (отеки, асцит) * нативная концентрированная плазма; * 20% раствор альбумина.

ЭТИОТРОПНАЯ ТЕРАПИЯ ЦИРРОЗОВ ограничена * вирусные циррозы – интерферон ОСНОВНЫЕ МЕТОДЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЦИРРОЗОВ показания * портальная гипертензия (расширение вен пищевода, кровотечение) ↓ 1. Порто – кавальные анастомозы * мезентерико – кавальный; * спленоренальный. 2. Трансюгулярный интрапеченочный портосистемный стент – шунт (ТИПШ) (соединение внутричерепного ответвления портальной вены и печеночной вены – разгрузка портального кровообращения). 3. Спленэктомия (при резком гиперепленизме, геморрагическом, гемолитическом синдромах, внепеченочных формах портальной гипертензии). 4. Частичная резекция печени (усиление регенерации)

ПЕЧЕНОЧНАЯ НЕДОСТАТОЧНОСТЬ (метаболическая недостаточность печени) * комплекс нарушения обмена веществ+поражение мозга (энцефалопатия) * основные признаки – желтуха, диатез, печеночный запах изо рта. ОСТРАЯ ПЕЧЕНОЧНАЯ НЕДОСТАТОЧНОСТЬ (массивный некроз печени) ПРИЧИНЫ * вирусы гепатита А, В, С, D, E, G; * вирусы герпеса, лишая, коксани, кори; * септицимия (гнойные процессы в печени); * лекарства; * алкоголь; * токсины; * сердечная недостаточность. ХРОНИЧЕСКАЯ ПЕЧЕНОЧНАЯ НЕДОСТАТОЧНОСТЬ * поздние стадии цирроза; * состояние после портосистемного шунтирования.

ПРИЗНАКИ ПК 1. отсутствие сознания; 2. нет реакции на боль; 3. ригидность мышц; 4. маскообразное лицо; 5. не реакции на свет; 6. АД падает; 7. дыхание угащено; 8. дыхание типа Куссмауля, Чейн – Стокса; 9. сердечно – сосудистые расстройства; 10. ухудшение функции почек. ТЕЧЕНИЕ ПК ОСТРОЕ ТЕЧЕНИЕ МЕДЛЕННОЕ ТЕЧЕНИЕ ДИАГНОСТИКА ПК (по комбинации симптомов) КЛИНИКА БИОХИМИЯ ЭНЦЕФАЛОГРАММА АНАМНЕЗ ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА (печеночной энцефалопатии в прилатентном течении заболевания печени) * нарушение мозгового кровообращения; * местные инфекции (абсцесс и пр. ); * токсическая энцефалопатия (пища, лекарства); * алкогольная энцефалопатия; * острая жировая печень беременных ( III – триметр); * синдром Рея (6 нед. – 16 лет – вирусная инфекция ВДП)

ЛЕЧЕНИЕ ОСТРОЙ ПЕЧЕНОЧНОЙ ЭНЦЕФАЛОПАТИИ 1. очищение кишечника; 2. антибиотики (флора к-ка); 3. дезинтоксикация (гемодез и пр. ); 4. коррекция ацидоза, алкалоза (гидрокарбонат Na, желатиноль, соответственно); 5. коррекция гемостаза (плазма), контрикал – геморрагический синдром (ингибитор протеолиза), ДВС – гепарин; 6. кортикостероиды (отек мозга); 7. дегидратация (лазикс). ЛЕЧЕНИЕ ХРОНИЧЕСКОЙ ПЕЧЕНОЧНОЙ НЕДОСТАТОЧНОСТИ 1. очищение; 2. антибиотики; 3. детоксикация; 4. препараты усиливающие метаболизм аммиака (орницетин, гепа-мерц); 5. трасплантация печени.

ОСЛОЖНЕНИЯ ПЕЧЕНОЧНОЙ НЕДОСТАТОЧНОСТИ
Гепатит и цирроз.ppt