Физиология крови


























 Физиология крови План 1. Кровь 2. Физико-химические свойства крови 2. а. Буферные свойства крови 3. Форменные элементы крови 4. Свертывание крови 4. а. Тромбоцитарные факторы свертывания крови 4. б. Плазменные факторы свертывания крови 5. Противосвертывающая система крови 6. Группа крови 7. Резус - фактор
Физиология крови План 1. Кровь 2. Физико-химические свойства крови 2. а. Буферные свойства крови 3. Форменные элементы крови 4. Свертывание крови 4. а. Тромбоцитарные факторы свертывания крови 4. б. Плазменные факторы свертывания крови 5. Противосвертывающая система крови 6. Группа крови 7. Резус - фактор
 Кровь n Кровь – это жидкая ткань, выполняющая в организме транспортную функцию, защитную, трофическую, дыхательную. Кровь состоит из жидкой плазмы и взвешенных в ней клеток, которые еще называют клеточными или форменными элементами. В норме объем клеток составляет 40 -45 % объема крови, это так называемое гематокритное число. Соотношение между объемами плазмы и клеточных элементов в некоторых случаях может изменяться, при этом увеличение клеточной массы крови называют полицитемией, уменьшение – олигоцитемией. Общее количество крови в организме взрослого человека составляет 6 – 8 % от массы тела, т. е. 4, 5 – 6 л. Потеря 1/3 объема при кровотечениях может привести к смерти. Потому в случае массивной кровопотери необходимо срочное переливание крови или кровезаменяющей жидкости.
Кровь n Кровь – это жидкая ткань, выполняющая в организме транспортную функцию, защитную, трофическую, дыхательную. Кровь состоит из жидкой плазмы и взвешенных в ней клеток, которые еще называют клеточными или форменными элементами. В норме объем клеток составляет 40 -45 % объема крови, это так называемое гематокритное число. Соотношение между объемами плазмы и клеточных элементов в некоторых случаях может изменяться, при этом увеличение клеточной массы крови называют полицитемией, уменьшение – олигоцитемией. Общее количество крови в организме взрослого человека составляет 6 – 8 % от массы тела, т. е. 4, 5 – 6 л. Потеря 1/3 объема при кровотечениях может привести к смерти. Потому в случае массивной кровопотери необходимо срочное переливание крови или кровезаменяющей жидкости.
 Физико-химические свойства крови n 1. Вязкость крови. Если вязкость воды принять за единицу, то вязкость плазмы составит 1, 7 – 2, 2, а вязкость цельной крови около 5 единиц. Вязкость обусловлена наличием в крови белков и большого количества клеток. Кровь также тяжелее воды – относительная плотность, или удельный вес цельной крови, составляет 1, 050 – 1, 060, а плазмы 1, 025 – 1, 034. n Плазма крови на 90 % состоит из воды, 7 -8 % массы плазмы составляют растворенные в ней белки, примерно 1, 1 % составляют небелковые органические вещества и 0, 9 % неорганические вещества. n Важным показателем плазмы является осмотическое давление. Оно n поддерживается с очень большим постоянством и составляет 7, 6 атм. Эта величина почти полностью обуславливается содержащимся в крови Na. Cl и n другими низкомолекулярными веществами. Небольшая часть осмотического n давления, всего около 0, 02 атм. , обеспечивается белками плазмы, главным n образом альбуминами. Эту часть осмотического давления называют онкотическим давлением. Несмотря на малую величину, онкотическое давление играет очень важную роль в движении жидкости между кровью и другими тканями. n Чрезвычайно важным показателем крови является р. Н. Кровь имеет n слабо щелочную реакцию, р. Н артериальной крови составляет 7, 4, венозной
Физико-химические свойства крови n 1. Вязкость крови. Если вязкость воды принять за единицу, то вязкость плазмы составит 1, 7 – 2, 2, а вязкость цельной крови около 5 единиц. Вязкость обусловлена наличием в крови белков и большого количества клеток. Кровь также тяжелее воды – относительная плотность, или удельный вес цельной крови, составляет 1, 050 – 1, 060, а плазмы 1, 025 – 1, 034. n Плазма крови на 90 % состоит из воды, 7 -8 % массы плазмы составляют растворенные в ней белки, примерно 1, 1 % составляют небелковые органические вещества и 0, 9 % неорганические вещества. n Важным показателем плазмы является осмотическое давление. Оно n поддерживается с очень большим постоянством и составляет 7, 6 атм. Эта величина почти полностью обуславливается содержащимся в крови Na. Cl и n другими низкомолекулярными веществами. Небольшая часть осмотического n давления, всего около 0, 02 атм. , обеспечивается белками плазмы, главным n образом альбуминами. Эту часть осмотического давления называют онкотическим давлением. Несмотря на малую величину, онкотическое давление играет очень важную роль в движении жидкости между кровью и другими тканями. n Чрезвычайно важным показателем крови является р. Н. Кровь имеет n слабо щелочную реакцию, р. Н артериальной крови составляет 7, 4, венозной
 Буферные системы крови n 1. Бикарбонатный буфер состоит из угольной кислоты Н 2 СО 3 и ее щелочных солей, главным образом бикарбоната натрия Na. НСО 3. Для поддержания нормального р. Н крови важно их соотношение. При р. Н 7, 4 отношение Н 2 СО 3 / Na. НСО 3 составляет 1 / 20. При попадании в к ровь избытка кислых продуктов они нейтрализуются щелочной частью буфера: Na. НСО 3 + НСl →Na. Cl + Н 2 СО 3. При этом сильная кислота (НСl) заменяется более слабой (Н 2 СО 3), которая к тому же легко выводится из организма через органы дыхания, в силу чего соотношение Н 2 СО 3 / Na. НСО 3 сохраняется равным 1 / 20. При попадании в кровь щелочных продуктов происходит реакция по типу Н 2 СО 3 + Na. OH → Na. HCO 3 + Н 2 О, т. е. вместо сильного основания (Na. OH) в крови остается слабое основание (Na. HCO 3), избыток которого удаляется почками. n 2. Фосфатный буфер состоит из смеси одно- и двузамещенных солей фосфорной кислоты: Na. H 2 PO 4 и Na 2 HPO 4. При э том однозамещенная соль (Na. H 2 PO 4) играет роль кислоты, а двузамещенная (Na 2 HPO 4) роль щелочной соли. При физиологическом значении р. Н их соотношение составляет 1/4. При избытке кислых продуктов они связываются щелочной частью, а при попадании щелочей они нейтрализуются кислой солью. Емкость фосфатного буфера плазмы значительно меньше, чем бикарбонатного. n 3. Белковая буферная система крови основана на том, что белки являются амфолитами, т. е. способны выступать в роли, как кислот, так и оснований. При этом в кислой среде они ведут себя как основания, а в основной как кислоты, сглаживая колебания р. Н. Самой мощной буферной системой крови является 4. гемоглобиновая. На ее долю приходится 76 % всей буферной емкости артериальной крови и 73 % венозной. Буферные свойства гемоглобина определяются, прежде всего, тем, что как и остальные белки он является амфолитом. Кроме того, буферные свойства гемоглобина связаны с его ролью в газообмене. В тканях глобин функционирует как основание, препятствуя закислению крови, в легких гемоглобин ведет себя как
Буферные системы крови n 1. Бикарбонатный буфер состоит из угольной кислоты Н 2 СО 3 и ее щелочных солей, главным образом бикарбоната натрия Na. НСО 3. Для поддержания нормального р. Н крови важно их соотношение. При р. Н 7, 4 отношение Н 2 СО 3 / Na. НСО 3 составляет 1 / 20. При попадании в к ровь избытка кислых продуктов они нейтрализуются щелочной частью буфера: Na. НСО 3 + НСl →Na. Cl + Н 2 СО 3. При этом сильная кислота (НСl) заменяется более слабой (Н 2 СО 3), которая к тому же легко выводится из организма через органы дыхания, в силу чего соотношение Н 2 СО 3 / Na. НСО 3 сохраняется равным 1 / 20. При попадании в кровь щелочных продуктов происходит реакция по типу Н 2 СО 3 + Na. OH → Na. HCO 3 + Н 2 О, т. е. вместо сильного основания (Na. OH) в крови остается слабое основание (Na. HCO 3), избыток которого удаляется почками. n 2. Фосфатный буфер состоит из смеси одно- и двузамещенных солей фосфорной кислоты: Na. H 2 PO 4 и Na 2 HPO 4. При э том однозамещенная соль (Na. H 2 PO 4) играет роль кислоты, а двузамещенная (Na 2 HPO 4) роль щелочной соли. При физиологическом значении р. Н их соотношение составляет 1/4. При избытке кислых продуктов они связываются щелочной частью, а при попадании щелочей они нейтрализуются кислой солью. Емкость фосфатного буфера плазмы значительно меньше, чем бикарбонатного. n 3. Белковая буферная система крови основана на том, что белки являются амфолитами, т. е. способны выступать в роли, как кислот, так и оснований. При этом в кислой среде они ведут себя как основания, а в основной как кислоты, сглаживая колебания р. Н. Самой мощной буферной системой крови является 4. гемоглобиновая. На ее долю приходится 76 % всей буферной емкости артериальной крови и 73 % венозной. Буферные свойства гемоглобина определяются, прежде всего, тем, что как и остальные белки он является амфолитом. Кроме того, буферные свойства гемоглобина связаны с его ролью в газообмене. В тканях глобин функционирует как основание, препятствуя закислению крови, в легких гемоглобин ведет себя как
 Форменные элементы крови n Эритроциты – красные кровяные клетки, имеют двояковогнутую n форму, средний диаметр эритроцита составляет 7, 2 – 7, 5 мкм, толщина находится в пределах 1, 9 – 2, 1 мкм. В 1 литре крови в норме у мужчин содержится 4× 1012 – 5× 1012 эритроцитов, у женщин 3, 9× 1012 – 4, 7× 1012. В течение 1 часа костный мозг продуцирует 1010 эритроцитов. Эритроциты человека, циркулирующие в кровяном русле, не имеют ядра, митохондрий и не способны к синтезу нуклеиновых кислот. Биосинтез всех основных компонентов эритроцита, включая нуклеиновые кислоты, липиды, белки, в том числе гемоглобин, происходит в ядерных клетках – предшественниках эритроцита. n Ретикулоциты – молодые безъядерные клетки, являются последней n стадией, предшествующей эритроциту. В ретикулоците еще происходит син- n тез белка (глобина), гема, включение железа в гемоглобин. Образуются de n novo пурины, пиридиннуклеотиды, липиды. В ретикулоцитах содержатся ми- n тохондрии, в которых работает дыхательная цепь, происходит синтез белка n на рибосомах. n Последний этап созревания – превращение ретикулоцита в эритроцит, n продолжается 1 – 3 суток. При этом происходит полная деградация рибосом n и митохондрий, прекращается синтез белка, гема, липидов, ингибируется ак- n тивность большинства ферментов. Каждый эритроцит содержит около
Форменные элементы крови n Эритроциты – красные кровяные клетки, имеют двояковогнутую n форму, средний диаметр эритроцита составляет 7, 2 – 7, 5 мкм, толщина находится в пределах 1, 9 – 2, 1 мкм. В 1 литре крови в норме у мужчин содержится 4× 1012 – 5× 1012 эритроцитов, у женщин 3, 9× 1012 – 4, 7× 1012. В течение 1 часа костный мозг продуцирует 1010 эритроцитов. Эритроциты человека, циркулирующие в кровяном русле, не имеют ядра, митохондрий и не способны к синтезу нуклеиновых кислот. Биосинтез всех основных компонентов эритроцита, включая нуклеиновые кислоты, липиды, белки, в том числе гемоглобин, происходит в ядерных клетках – предшественниках эритроцита. n Ретикулоциты – молодые безъядерные клетки, являются последней n стадией, предшествующей эритроциту. В ретикулоците еще происходит син- n тез белка (глобина), гема, включение железа в гемоглобин. Образуются de n novo пурины, пиридиннуклеотиды, липиды. В ретикулоцитах содержатся ми- n тохондрии, в которых работает дыхательная цепь, происходит синтез белка n на рибосомах. n Последний этап созревания – превращение ретикулоцита в эритроцит, n продолжается 1 – 3 суток. При этом происходит полная деградация рибосом n и митохондрий, прекращается синтез белка, гема, липидов, ингибируется ак- n тивность большинства ферментов. Каждый эритроцит содержит около
 Гемоглобин n Гемоглобин, присоединивший к себе кислород, превращается в оксигемоглобин. Это соединение непрочное. В виде оксигемоглобина переносится большая часть кислорода. Гемоглобин, отдавший кислород, называется восстановленным, или дезоксигемоглобином. Гемоглобин, соединенный с углекислым газом, носит название карбгемоглобина. Это соединение также легко распадается. В виде карбгемоглобина переносится 20% углекислого газа. Гемоглобин, присоединивший к себе кислород, превращается в оксигемоглобин. Это соединение непрочное. В виде оксигемоглобина переносится большая часть кислорода. Гемоглобин, отдавший кислород, называется восстановленным, или дезоксигемоглобином. Гемоглобин, соединенный с углекислым газом, носит название карбгемоглобина. Это соединение также легко распадается. В виде n карбгемоглобина переносится 20% углекислого газа. Соединение гемоглобина с угарным газом называют корбоксигемоглобин. Имеется несколько форм гемоглобина, отличающихся строением белковой части – глобина. У плода содержится гемоглобин F – так называемый фетальный гемоглобин. В эритроцитах взрослого человека преобладает гемоглобин А (90%). Различия в строении белковой части определяют сродство гемоглобина к кислороду. У фетального гемоглобина оно намного больше, чем у гемоглобина А. Это помогает плоду не испытывать гипоксии при относительно низком парциальном давлении кислорода в его крови. Ряд
Гемоглобин n Гемоглобин, присоединивший к себе кислород, превращается в оксигемоглобин. Это соединение непрочное. В виде оксигемоглобина переносится большая часть кислорода. Гемоглобин, отдавший кислород, называется восстановленным, или дезоксигемоглобином. Гемоглобин, соединенный с углекислым газом, носит название карбгемоглобина. Это соединение также легко распадается. В виде карбгемоглобина переносится 20% углекислого газа. Гемоглобин, присоединивший к себе кислород, превращается в оксигемоглобин. Это соединение непрочное. В виде оксигемоглобина переносится большая часть кислорода. Гемоглобин, отдавший кислород, называется восстановленным, или дезоксигемоглобином. Гемоглобин, соединенный с углекислым газом, носит название карбгемоглобина. Это соединение также легко распадается. В виде n карбгемоглобина переносится 20% углекислого газа. Соединение гемоглобина с угарным газом называют корбоксигемоглобин. Имеется несколько форм гемоглобина, отличающихся строением белковой части – глобина. У плода содержится гемоглобин F – так называемый фетальный гемоглобин. В эритроцитах взрослого человека преобладает гемоглобин А (90%). Различия в строении белковой части определяют сродство гемоглобина к кислороду. У фетального гемоглобина оно намного больше, чем у гемоглобина А. Это помогает плоду не испытывать гипоксии при относительно низком парциальном давлении кислорода в его крови. Ряд
 n Наследственной патологией гемоглобина является серповид- n ноклеточная анемия, при которой форма эритроцитов напоминает серп. Это заболевание возникает вследствие замены нескольких аминокислот в молекуле глобина, в результате чего существенно нарушается функция гемоглобина. В клинических условиях принято вычислять степень насыщения эритроцитов гемоглобином. Это так называемый цветовой показатель. В норме он равен 1. Такие эритроциты называются нормохромными. Процесс разрушения оболочки эритроцитов и выход гемоглобина вплазму крови называется гемолизом. Осмотический гемолиз возникает, когда эритроцит оказывается в среде, осмотическое давление которой ниже осмотического давления внутри эритроцита. Химический гемолиз может быть вызван веществами, способными разрушать плазматическую мембрану эритроцита, например хлороформом или эфиром. Биологический гемолиз встречается при переливании n несовместимой крови и связан с действием иммунной системы. n Температурный гемолиз возникает при замораживании и размораживании крови в результате разрушения оболочки эритроцитов микрокристаллами льда. Механический гемолиз происходит при сильных механических воздействиях на кровь, например встряхивании ампулы с кровью. Скорость оседания эритроцитов (СОЭ). Скорость оседания эритроцитов определяется при помещении крови в вертикально поставленную тонкую стеклянную трубку. С течением времени в такой трубке эритроциты начинают опускаться вниз, и в верхней части кровяного столба образуется объем, свободный от клеток крови. У здоровых мужчин СОЭ составляет 1 – 10 мм
n Наследственной патологией гемоглобина является серповид- n ноклеточная анемия, при которой форма эритроцитов напоминает серп. Это заболевание возникает вследствие замены нескольких аминокислот в молекуле глобина, в результате чего существенно нарушается функция гемоглобина. В клинических условиях принято вычислять степень насыщения эритроцитов гемоглобином. Это так называемый цветовой показатель. В норме он равен 1. Такие эритроциты называются нормохромными. Процесс разрушения оболочки эритроцитов и выход гемоглобина вплазму крови называется гемолизом. Осмотический гемолиз возникает, когда эритроцит оказывается в среде, осмотическое давление которой ниже осмотического давления внутри эритроцита. Химический гемолиз может быть вызван веществами, способными разрушать плазматическую мембрану эритроцита, например хлороформом или эфиром. Биологический гемолиз встречается при переливании n несовместимой крови и связан с действием иммунной системы. n Температурный гемолиз возникает при замораживании и размораживании крови в результате разрушения оболочки эритроцитов микрокристаллами льда. Механический гемолиз происходит при сильных механических воздействиях на кровь, например встряхивании ампулы с кровью. Скорость оседания эритроцитов (СОЭ). Скорость оседания эритроцитов определяется при помещении крови в вертикально поставленную тонкую стеклянную трубку. С течением времени в такой трубке эритроциты начинают опускаться вниз, и в верхней части кровяного столба образуется объем, свободный от клеток крови. У здоровых мужчин СОЭ составляет 1 – 10 мм
 Эритропоэз n Образование эритроцитов или эритропоэз, происходит в красном костном мозге. Эритроциты вместе с кроветворной тканью носят название “красного ростка крови”, или эритрон. Для образования эритроцитов требуются железо и ряд витаминов. Трехвалентное железо пищи с помощью вещества, находящегося в слизистой кишечника, превращается в двухвалентное железо. С помощью белка трансферрина железо, всосавшись, транспортируется плазмой в костный мозг, где оно включается в молекулу гемоглобина. Для образования эритроцитов требуются витамин В 12 (цианокобаламин) и фолиевая кислота. Витамин В 12 поступает в организм с пищей и называется внешним фактором кроветворения. Для его всасывания необходимо вещество (гастромукопротеид), которое вырабатывается железами слизистой оболочки пилорического отдела желудка и носит название внутреннего фактора кроветворения Касла. При недостатке витамина В 12 развивается В 12 -дефицитная анемия. Физиологическими регуляторами эритропоэза являются эритропоэтины, образующиеся главным образом в почках, а также в печени, селезенке и в небольших количествах постоянно присутствующие в плазме крови здоровых людей. Эритропоэтины усиливают пролиферацию клеток- предшественников эритроидного ряда – КОЕ-Э (колониеобразующая единица эритроцитарная) и ускоряют синтез гемоглобина. Они стимулируют синтез информационной РНК, необходимой для образования энзимов, которые участвуют в формировании гема и глобина.
Эритропоэз n Образование эритроцитов или эритропоэз, происходит в красном костном мозге. Эритроциты вместе с кроветворной тканью носят название “красного ростка крови”, или эритрон. Для образования эритроцитов требуются железо и ряд витаминов. Трехвалентное железо пищи с помощью вещества, находящегося в слизистой кишечника, превращается в двухвалентное железо. С помощью белка трансферрина железо, всосавшись, транспортируется плазмой в костный мозг, где оно включается в молекулу гемоглобина. Для образования эритроцитов требуются витамин В 12 (цианокобаламин) и фолиевая кислота. Витамин В 12 поступает в организм с пищей и называется внешним фактором кроветворения. Для его всасывания необходимо вещество (гастромукопротеид), которое вырабатывается железами слизистой оболочки пилорического отдела желудка и носит название внутреннего фактора кроветворения Касла. При недостатке витамина В 12 развивается В 12 -дефицитная анемия. Физиологическими регуляторами эритропоэза являются эритропоэтины, образующиеся главным образом в почках, а также в печени, селезенке и в небольших количествах постоянно присутствующие в плазме крови здоровых людей. Эритропоэтины усиливают пролиферацию клеток- предшественников эритроидного ряда – КОЕ-Э (колониеобразующая единица эритроцитарная) и ускоряют синтез гемоглобина. Они стимулируют синтез информационной РНК, необходимой для образования энзимов, которые участвуют в формировании гема и глобина.
 n Торможение эритропоэза вызывают особые вещества – ингибиторы эритропоэза, образующиеся при увеличении массы циркулирующих эритроцитов, например у спустившихся с гор людей. Тормозят эритропоэз женские половые гормоны (эстрогены), кейлоны. Симпатическая нервная система активирует эритропоэз, парасимпатическая – тормозит. Нервные и эндокринные влияния на эритропоэз осуществляются, по -видимому, через эритропоэтины. Об интенсивности эритропоэза судят по числу ретикулоцитов – n предшественников эритроцитов. Созревшие эритроциты циркулируют в крови в течение 100 – 120 дней. Раз- n рушение эритроцитов происходит в печени, селезенке, в костном мозге посредством клеток мононуклеарной фагоцитарной системы. Продукты распада эритроцитов также являются стимуляторами кроветворения.
n Торможение эритропоэза вызывают особые вещества – ингибиторы эритропоэза, образующиеся при увеличении массы циркулирующих эритроцитов, например у спустившихся с гор людей. Тормозят эритропоэз женские половые гормоны (эстрогены), кейлоны. Симпатическая нервная система активирует эритропоэз, парасимпатическая – тормозит. Нервные и эндокринные влияния на эритропоэз осуществляются, по -видимому, через эритропоэтины. Об интенсивности эритропоэза судят по числу ретикулоцитов – n предшественников эритроцитов. Созревшие эритроциты циркулируют в крови в течение 100 – 120 дней. Раз- n рушение эритроцитов происходит в печени, селезенке, в костном мозге посредством клеток мононуклеарной фагоцитарной системы. Продукты распада эритроцитов также являются стимуляторами кроветворения.
 Лейкоциты n Лейкоциты или белые кровяные тельца, представляют собой бесцветные клетки, содержащие ядро и протоплазму, размером от 8 до 20 мкм. Количество лейкоцитов в периферической крови взрослого человека колеблется в пределах 4× 109 – 9× 109 на 1 литр, т. е. их в 500 – 1000 раз меньше, чем эритроцитов. Увеличение количества лейкоцитов в крови называется лейкоцитозом, уменьшение – лейкопенией. Лейкоциты в зависимости от того, однородна ли их протоплазма или содержит зернистость, делят на 2 группы: зернистые или гранулоциты, и незернистые или агранулоциты. Гранулоциты в зависимости от гистологических красок, какими они окрашиваются, бывают трех видов: базофилы (окрашиваются основными красками), эозинофилы (кислыми красками) и нейтрофилы (и основными, и кислыми красками). Нейтрофилы по степени зрелости делятся на метамиелоциты (юные), палочкоядерные и сегментоядерные. Лейкоцитарная формула человека в % n Число лейкоцитов в 1 л. 4*10 в 9 степени- 9* 10 в 9 степени. Гранулоциты: (Нейтрофилы –палочкоядерные 1 - 5, сегментоядерные 45 -70); базофилы -0 -1; эозинофилы- 1 -5. Агранулоциты: лимфоциты 20 -40; моноциты 2 -10. Нейтрофилы являются самой многочисленной группой. Основная их функция фагоцитоз бактерий и продуктов распада тканей с последующим n перевариванием их при помощи лизосомных ферментов (протеазы, пептидазы, оксидазы, дезоксирибонуклеазы). Нейтрофилы первыми приходят в очаг повреждения. Так как они являются сравнительно
Лейкоциты n Лейкоциты или белые кровяные тельца, представляют собой бесцветные клетки, содержащие ядро и протоплазму, размером от 8 до 20 мкм. Количество лейкоцитов в периферической крови взрослого человека колеблется в пределах 4× 109 – 9× 109 на 1 литр, т. е. их в 500 – 1000 раз меньше, чем эритроцитов. Увеличение количества лейкоцитов в крови называется лейкоцитозом, уменьшение – лейкопенией. Лейкоциты в зависимости от того, однородна ли их протоплазма или содержит зернистость, делят на 2 группы: зернистые или гранулоциты, и незернистые или агранулоциты. Гранулоциты в зависимости от гистологических красок, какими они окрашиваются, бывают трех видов: базофилы (окрашиваются основными красками), эозинофилы (кислыми красками) и нейтрофилы (и основными, и кислыми красками). Нейтрофилы по степени зрелости делятся на метамиелоциты (юные), палочкоядерные и сегментоядерные. Лейкоцитарная формула человека в % n Число лейкоцитов в 1 л. 4*10 в 9 степени- 9* 10 в 9 степени. Гранулоциты: (Нейтрофилы –палочкоядерные 1 - 5, сегментоядерные 45 -70); базофилы -0 -1; эозинофилы- 1 -5. Агранулоциты: лимфоциты 20 -40; моноциты 2 -10. Нейтрофилы являются самой многочисленной группой. Основная их функция фагоцитоз бактерий и продуктов распада тканей с последующим n перевариванием их при помощи лизосомных ферментов (протеазы, пептидазы, оксидазы, дезоксирибонуклеазы). Нейтрофилы первыми приходят в очаг повреждения. Так как они являются сравнительно
 n Эозинофилы также обладают способностью к фагоцитозу, но это не имеет серьезного значения из-за их небольшого количества в крови. Основной функцией эозинофилов является обезвреживание и разрушение токсинов белкового происхождения, чужеродных белков, а также комплекса антиген-антитело. Базофилы продуцируют и содержат биологически активные вещества (гепарин, гистамин и др. ), чем и обусловлена их функция в организме. Гепарин препятствует свертыванию крови в очаге воспаления. Гистамин расширяет капилляры, что способствует рассасыванию и заживлению. Моноциты обладают выраженной фагоцитарной функцией. Это самые крупные клетки периферической крови и их называют макрофагами. Моноциты находятся в крови 2 -3 дня, затем они выходят в окружающие ткани, где, достигнув зрелости, превращаются в тканевые макрофаги (гистиоциты). Моноциты способны фагоцитировать микробы в кислой среде, когда нейтрофилы не активны. Макрофаги принимают участие в формировании специфического иммунного ответа организма. Они распознают антиген и переводят его в так называемую иммуногенную форму (презентация антигена). Моноциты продуцируют как факторы, усиливающие свертывание крови (тромбоксаны, тромбопластины), так и факторы, стимулирующие фибринолиз (активаторы плазминогена). Лимфоциты являются центральным звеном иммунной системы организма. Они осуществляют формирование специфического иммунитета.
n Эозинофилы также обладают способностью к фагоцитозу, но это не имеет серьезного значения из-за их небольшого количества в крови. Основной функцией эозинофилов является обезвреживание и разрушение токсинов белкового происхождения, чужеродных белков, а также комплекса антиген-антитело. Базофилы продуцируют и содержат биологически активные вещества (гепарин, гистамин и др. ), чем и обусловлена их функция в организме. Гепарин препятствует свертыванию крови в очаге воспаления. Гистамин расширяет капилляры, что способствует рассасыванию и заживлению. Моноциты обладают выраженной фагоцитарной функцией. Это самые крупные клетки периферической крови и их называют макрофагами. Моноциты находятся в крови 2 -3 дня, затем они выходят в окружающие ткани, где, достигнув зрелости, превращаются в тканевые макрофаги (гистиоциты). Моноциты способны фагоцитировать микробы в кислой среде, когда нейтрофилы не активны. Макрофаги принимают участие в формировании специфического иммунного ответа организма. Они распознают антиген и переводят его в так называемую иммуногенную форму (презентация антигена). Моноциты продуцируют как факторы, усиливающие свертывание крови (тромбоксаны, тромбопластины), так и факторы, стимулирующие фибринолиз (активаторы плазминогена). Лимфоциты являются центральным звеном иммунной системы организма. Они осуществляют формирование специфического иммунитета.
 n Лимфоциты образуются в костном мозге, а дифференцировку проходят в тканях. Лимфоциты, созревание которых происходит в вилочковой железе, называются Т-лимфоцитами (тимусзависимые). Различают несколько форм Т-лимфоцитов: цитотоксические Т-лимфоциты, Т-хелперы, Т-клетки памяти (хранят информацию о ранее действовавших антигенах). В- лимфоциты (бурсозависимые) человека проходят дифференцировку в лимфоидной ткани кишечника, небных и глоточных миндалин. В-лимфоциты осуществляют реакции гуморального иммунитета. Все лейкоциты образуются в красном костном мозге из единой стволовой клетки. Предшественники лимфоцитов первыми ответвляются от общего древа стволовых клеток; формирование лимфоцитов происходит во вторичных лимфатических органах. n Лейкопоэз стимулируется специфическими ростовыми факторами, ко- n торые воздействуют на определенные предшественники гранулоцитарного и моноцитарного рядов. Продукция гранулоцитов стимулируется гранулоцитарным колониестимулирующим фактором (КСФ-Г), образующимся в моноцитах, макрофагах, Т-лимфоцитах, а угнетается – кейлонами и лакто-феррином, секретируемыми зрелыми нейтрофилами; простагландинами Е. n Моноцитопоэз стимулируется моноцитарным колониестимулирующим фактором (КСФ-М), катехоламинами. Простагландины Е, интерфероны a и b, лактоферрин тормозят продукцию моноцитов. Большие дозы гидрокортизона препятствуют выходу моноцитов из костного
n Лимфоциты образуются в костном мозге, а дифференцировку проходят в тканях. Лимфоциты, созревание которых происходит в вилочковой железе, называются Т-лимфоцитами (тимусзависимые). Различают несколько форм Т-лимфоцитов: цитотоксические Т-лимфоциты, Т-хелперы, Т-клетки памяти (хранят информацию о ранее действовавших антигенах). В- лимфоциты (бурсозависимые) человека проходят дифференцировку в лимфоидной ткани кишечника, небных и глоточных миндалин. В-лимфоциты осуществляют реакции гуморального иммунитета. Все лейкоциты образуются в красном костном мозге из единой стволовой клетки. Предшественники лимфоцитов первыми ответвляются от общего древа стволовых клеток; формирование лимфоцитов происходит во вторичных лимфатических органах. n Лейкопоэз стимулируется специфическими ростовыми факторами, ко- n торые воздействуют на определенные предшественники гранулоцитарного и моноцитарного рядов. Продукция гранулоцитов стимулируется гранулоцитарным колониестимулирующим фактором (КСФ-Г), образующимся в моноцитах, макрофагах, Т-лимфоцитах, а угнетается – кейлонами и лакто-феррином, секретируемыми зрелыми нейтрофилами; простагландинами Е. n Моноцитопоэз стимулируется моноцитарным колониестимулирующим фактором (КСФ-М), катехоламинами. Простагландины Е, интерфероны a и b, лактоферрин тормозят продукцию моноцитов. Большие дозы гидрокортизона препятствуют выходу моноцитов из костного
 n Важная роль в регуляции лейкопоэза принадлежит интерлейкинам. n Одни из них усиливают рост и развитие базофилов (ИЛ-3) и эозинофилов(ИЛ-5), другие стимулируют рост и дифференцировку Т - и В-лимфоцитов n (ИЛ-2, 4, 6, 7). Лейкопоэз стимулируют продукты распада самих лейкоцитов и тканей, микроорганизмы и их токсины, некоторые гормоны гипофиза, нуклеиновые кислоты, Жизненный цикл разных видов лейкоцитов различен, одни живут часы, дни, недели, другие на протяжении всей жизни человека. n Лейкоциты разрушаются в слизистой оболочке пищеварительного тракта, а также в ретикулярной ткани.
n Важная роль в регуляции лейкопоэза принадлежит интерлейкинам. n Одни из них усиливают рост и развитие базофилов (ИЛ-3) и эозинофилов(ИЛ-5), другие стимулируют рост и дифференцировку Т - и В-лимфоцитов n (ИЛ-2, 4, 6, 7). Лейкопоэз стимулируют продукты распада самих лейкоцитов и тканей, микроорганизмы и их токсины, некоторые гормоны гипофиза, нуклеиновые кислоты, Жизненный цикл разных видов лейкоцитов различен, одни живут часы, дни, недели, другие на протяжении всей жизни человека. n Лейкоциты разрушаются в слизистой оболочке пищеварительного тракта, а также в ретикулярной ткани.
 Тромбоциты n Тромбоциты или кровяные пластинки, это клетки размером от 3 до 4 мкм, не содержащие ядра и ДНК, имеющие овальную или округлую форму, с гладкой поверхностью. Тромбоциты образуются в цитоплазме мегакариоцитов в костном мозге. По мере созревания тромбоциты отделяются от мегакариоцита и выходят из костного мозга в кровь. Период созревания тромбоцитов составляет 8 дней, период жизни после выхода в кровь от 8 до 12 дней. В норме в крови человека различают 4 основных вида тромбоцитов (нормальные, юные, старые, прочие). У взрослых и детей старшего возраста количество тромбоцитов в норме составляет 2× 1011 – 4× 1011 в 1 литре крови, у грудных детей 2× 1011 – 3× 1011. Количество тромбоцитов подвержено значительным колебаниям в те- n чение суток (ночью их количество снижается). В начале менструального периода их количество может снижаться на 50 % от исходного количества. n Тромбоциты, как и эритроциты, не имеют ядра.
Тромбоциты n Тромбоциты или кровяные пластинки, это клетки размером от 3 до 4 мкм, не содержащие ядра и ДНК, имеющие овальную или округлую форму, с гладкой поверхностью. Тромбоциты образуются в цитоплазме мегакариоцитов в костном мозге. По мере созревания тромбоциты отделяются от мегакариоцита и выходят из костного мозга в кровь. Период созревания тромбоцитов составляет 8 дней, период жизни после выхода в кровь от 8 до 12 дней. В норме в крови человека различают 4 основных вида тромбоцитов (нормальные, юные, старые, прочие). У взрослых и детей старшего возраста количество тромбоцитов в норме составляет 2× 1011 – 4× 1011 в 1 литре крови, у грудных детей 2× 1011 – 3× 1011. Количество тромбоцитов подвержено значительным колебаниям в те- n чение суток (ночью их количество снижается). В начале менструального периода их количество может снижаться на 50 % от исходного количества. n Тромбоциты, как и эритроциты, не имеют ядра.
 n эритроцитов тромбоциты имеют действующие митохондрии, в которых осуществляются процессы дыхания. Для тромбоцитов характерна высокая интенсивность энергетического обмена, как в аэробных, так и в анаэробных условиях. Высокое содержание АТФ является одной из особенностей тромбоцитов. Концентрация АТФ в тромбоцитах даже больше, чем в скелетной мышце. Особенностью тромбоцитов является способность к синтезу и накоплению гликогена, а также способность к очень быстрой активации реакций гликогенолиза. Это объясняется необходимостью поддерживать высокий уровень энергетического обеспечения клетки при осуществлении ей своих функций внутри тромба в условиях недостатка кислорода. Реакции синтеза гликогена и его распада в тромбоцитах аналогичны таковым в печени. В цитоплазме тромбоцитов помимо органелл различают 4 типа гранул n – α-, β-, δ- и σ - гранулы. Всего в одном тромбоците содержится около 40 гранул. Большую часть гранул составляют α -гранулы. В них содержатся факторы свертывания крови V и фактор Виллебранда, фибриноген, фибронектин, кислые гидролазы, фактор роста, β -тромбоглобин, гепариновый антагонист (тромбоцитарный фактор 4). Остальные гранулы либо представляют собой лизосомы, содержащие
n эритроцитов тромбоциты имеют действующие митохондрии, в которых осуществляются процессы дыхания. Для тромбоцитов характерна высокая интенсивность энергетического обмена, как в аэробных, так и в анаэробных условиях. Высокое содержание АТФ является одной из особенностей тромбоцитов. Концентрация АТФ в тромбоцитах даже больше, чем в скелетной мышце. Особенностью тромбоцитов является способность к синтезу и накоплению гликогена, а также способность к очень быстрой активации реакций гликогенолиза. Это объясняется необходимостью поддерживать высокий уровень энергетического обеспечения клетки при осуществлении ей своих функций внутри тромба в условиях недостатка кислорода. Реакции синтеза гликогена и его распада в тромбоцитах аналогичны таковым в печени. В цитоплазме тромбоцитов помимо органелл различают 4 типа гранул n – α-, β-, δ- и σ - гранулы. Всего в одном тромбоците содержится около 40 гранул. Большую часть гранул составляют α -гранулы. В них содержатся факторы свертывания крови V и фактор Виллебранда, фибриноген, фибронектин, кислые гидролазы, фактор роста, β -тромбоглобин, гепариновый антагонист (тромбоцитарный фактор 4). Остальные гранулы либо представляют собой лизосомы, содержащие
 Тромбоцитарные факторы свертывания крови n Основными функциональными реакциями тромбоцитов являются адгезия, агрегация и реакция высвобождения. Адгезия. Процесс гемостаза начинается с адгезии тромбоцитов к поврежденному эндотелию сосудов. При этом изменяется форма клеток, на что требуется несколько секунд. Прилипают к базальной мембране поврежденного кровеносного сосуда. Агрегация. Агрегацией называется слипание тромбоцитов между собой с образованием рыхлого белого тромба, закрывающего просвет капилляров. Остановка кровотечения наступает после образования красного тромба в результате соединения тромбоцитов с эритроцитами и его дальнейшего уплотнения. Агрегация происходит 2 – 3 минуты. Для ее осуществления необходимы ионы кальция и фибриноген. n Реакция высвобождения. Реакцией высвобождения называется выделение из тромбоцитов в окружающую среду соединений, содержащихся в их гранулах.
Тромбоцитарные факторы свертывания крови n Основными функциональными реакциями тромбоцитов являются адгезия, агрегация и реакция высвобождения. Адгезия. Процесс гемостаза начинается с адгезии тромбоцитов к поврежденному эндотелию сосудов. При этом изменяется форма клеток, на что требуется несколько секунд. Прилипают к базальной мембране поврежденного кровеносного сосуда. Агрегация. Агрегацией называется слипание тромбоцитов между собой с образованием рыхлого белого тромба, закрывающего просвет капилляров. Остановка кровотечения наступает после образования красного тромба в результате соединения тромбоцитов с эритроцитами и его дальнейшего уплотнения. Агрегация происходит 2 – 3 минуты. Для ее осуществления необходимы ионы кальция и фибриноген. n Реакция высвобождения. Реакцией высвобождения называется выделение из тромбоцитов в окружающую среду соединений, содержащихся в их гранулах.
 Тромбоцитарные факторы свертывания крови n Фактор 1 ускоряет трансформацию протромбина в тромбин в присутствии тромбопластина и кальция. Фактор 2. Акселератор тромбина. Ускоряет превращение фибриногена в фибрин под влиянием тромбина. Фактор 3 – тромбоцитарный (частичный) тромбопластин – фосфолипопротеин. Обеспечения нормальной скорости образования полноценной протромбиназы. Фактор 4 – антигепариновый. Как следует из названия, обладает выраженной антигепариновой активностью, термостабилен, долго сохраняется. Фактор 5 – свертываемый фактор тромбоцитов. Аналогичен фибриногену. Фактор 6 – тромбостенин (ретрактозим) – белок, осуществляющий ретракцию кровяного сгустка. Фактор 7 – котромбопластин – гликопротеин. Фактор 8 – антифибринолизин. Фактор 9 – фибрин-стабилизирующий фактор. Совместно с ионами Са 2+ способствует образованию прочной сетчатой структуры фибринполимера. Фактор 10 – серотонин, вазоконстрикторный фактор. В крови содержится в тромбоцитах, на которые адсорбируется из энтерохромаффинных клеток желудочно-кишечного тракта. При разрушении тромбоцитов усиливает сокращение сосудов и ретракцию кровяного сгустка, способен ускорятьсвертывание крови, превращение фибриногена в
Тромбоцитарные факторы свертывания крови n Фактор 1 ускоряет трансформацию протромбина в тромбин в присутствии тромбопластина и кальция. Фактор 2. Акселератор тромбина. Ускоряет превращение фибриногена в фибрин под влиянием тромбина. Фактор 3 – тромбоцитарный (частичный) тромбопластин – фосфолипопротеин. Обеспечения нормальной скорости образования полноценной протромбиназы. Фактор 4 – антигепариновый. Как следует из названия, обладает выраженной антигепариновой активностью, термостабилен, долго сохраняется. Фактор 5 – свертываемый фактор тромбоцитов. Аналогичен фибриногену. Фактор 6 – тромбостенин (ретрактозим) – белок, осуществляющий ретракцию кровяного сгустка. Фактор 7 – котромбопластин – гликопротеин. Фактор 8 – антифибринолизин. Фактор 9 – фибрин-стабилизирующий фактор. Совместно с ионами Са 2+ способствует образованию прочной сетчатой структуры фибринполимера. Фактор 10 – серотонин, вазоконстрикторный фактор. В крови содержится в тромбоцитах, на которые адсорбируется из энтерохромаффинных клеток желудочно-кишечного тракта. При разрушении тромбоцитов усиливает сокращение сосудов и ретракцию кровяного сгустка, способен ускорятьсвертывание крови, превращение фибриногена в
 Плазменные факторы свертывания крови n Фактор I – фибриноген – белок, способный превращаться в фибрин под воздействием тромбина в процессе свертывания крови. Фактор II – протромбин. Под действием факторов Ха и V, фосфолипидов и Са 2+протромбин расщепляется, образуя тромбин. Фактор III – тканевой тромбопластин. При контакте с плазменными факторам VII и IV он способен активировать фактор Х. Фактор IV – ионы кальция. Имеет первостепенное значение для активации протромбиназы и превращения протромбина в тромбин. Ускоряет реакцию перехода фибриногена в фибрин. Фактор V – проакселерин, лабильный фактор, Ас-глобулин, идентичен тромбоцитарному фактору 1. Необходим для образования внутренней (кровяной) протромбиназы. VI-фактор исключен из употребления Фактор VII – проконвертин или конвертин. Врожденный не- достаток фактора VII обуславливает развитие геморрагического диатеза (болезнь Александера)
Плазменные факторы свертывания крови n Фактор I – фибриноген – белок, способный превращаться в фибрин под воздействием тромбина в процессе свертывания крови. Фактор II – протромбин. Под действием факторов Ха и V, фосфолипидов и Са 2+протромбин расщепляется, образуя тромбин. Фактор III – тканевой тромбопластин. При контакте с плазменными факторам VII и IV он способен активировать фактор Х. Фактор IV – ионы кальция. Имеет первостепенное значение для активации протромбиназы и превращения протромбина в тромбин. Ускоряет реакцию перехода фибриногена в фибрин. Фактор V – проакселерин, лабильный фактор, Ас-глобулин, идентичен тромбоцитарному фактору 1. Необходим для образования внутренней (кровяной) протромбиназы. VI-фактор исключен из употребления Фактор VII – проконвертин или конвертин. Врожденный не- достаток фактора VII обуславливает развитие геморрагического диатеза (болезнь Александера)
 n Фактор VIII – антигемофильный глобулин А. При врожденном недостатке фактора VIII развивается гемофилия А. n Фактор IX – Кристмас-фактор, антигемофильный глобулин В, плазменный тромбопластиновый компонент. Недостаток этого фактора приводит к гемофилии по типу В (болезнь Кристмаса). Фактор Х – фактор Стюарта-Прауэра. Фактор ХI – PTA (plasma thromboplastin antecedent) – плазменный предшесвенник тромбопластина. Врожденная недостаточность фактора ХI наследуется по аутосомно-рецессивному типу. Болеют мужчины и женщины. Фактор ХII – фактор контакта Хагемана, назван по фамилии больного, у которого в 1955 году впервые был обнаружен его недостаток. При недостатке этого фактора значительно удлиняется время свертывания крови. Болезнь наследуется по аутосомно-рецессивному типу. Фактор ХIII – фибрин-стабилизирующий фактор или фибриназа синтезируется в печени. Первым клиническим признаком является длительное, в течение дней и недель кровотечение из пупочной раны у детей. Случаются кровоизлияния в мозг. Фактор Флетчера – плазменный прекалликреин, при отсутствии которого нарушается время свертывания крови. Фактор Фитцжеральда – Фложе или просто фактор Фитцжеральда. Участвует в активации фактора XI.
n Фактор VIII – антигемофильный глобулин А. При врожденном недостатке фактора VIII развивается гемофилия А. n Фактор IX – Кристмас-фактор, антигемофильный глобулин В, плазменный тромбопластиновый компонент. Недостаток этого фактора приводит к гемофилии по типу В (болезнь Кристмаса). Фактор Х – фактор Стюарта-Прауэра. Фактор ХI – PTA (plasma thromboplastin antecedent) – плазменный предшесвенник тромбопластина. Врожденная недостаточность фактора ХI наследуется по аутосомно-рецессивному типу. Болеют мужчины и женщины. Фактор ХII – фактор контакта Хагемана, назван по фамилии больного, у которого в 1955 году впервые был обнаружен его недостаток. При недостатке этого фактора значительно удлиняется время свертывания крови. Болезнь наследуется по аутосомно-рецессивному типу. Фактор ХIII – фибрин-стабилизирующий фактор или фибриназа синтезируется в печени. Первым клиническим признаком является длительное, в течение дней и недель кровотечение из пупочной раны у детей. Случаются кровоизлияния в мозг. Фактор Флетчера – плазменный прекалликреин, при отсутствии которого нарушается время свертывания крови. Фактор Фитцжеральда – Фложе или просто фактор Фитцжеральда. Участвует в активации фактора XI.
 Свертывания крови n Механизмы активации белков свертывания крови условно подразделяют на внутренний (кровяной) и внешний (тканевый). Инициирование фибринообразования без участия фактора III - тканевого тромбопластина, например, на участке незначительного повреждения сосудистого эндотелия, про- n исходит по внутреннему механизму. А активация свертывания при значительном повреждении стенки сосуда происходит по внешнему механизму. n Оба механизма – и внешний, и внутренний, замыкаются, сходятся на активации фактора Х. Внутренний механизм активации. Функционирование внутреннего, n или кровяного, механизма активации свертывания крови начинается с активации фактора ХII (Хагемана) Спонтанно активированный фактор XII воздействует на прекалликреин. В результате кининоген превращается в кинин. Кинин в свою очередь активирует фактор ХI. В свою очередь, активная форма фактора ХI, в присутствии ионов Са 2+, осуществляет активацию фактора IX. Активированный фактор IХ образует комплекс с фактором VIII и в присутствии ионов Са 2+ и фактора 3 тромбоцитов активирует фактор Х.
Свертывания крови n Механизмы активации белков свертывания крови условно подразделяют на внутренний (кровяной) и внешний (тканевый). Инициирование фибринообразования без участия фактора III - тканевого тромбопластина, например, на участке незначительного повреждения сосудистого эндотелия, про- n исходит по внутреннему механизму. А активация свертывания при значительном повреждении стенки сосуда происходит по внешнему механизму. n Оба механизма – и внешний, и внутренний, замыкаются, сходятся на активации фактора Х. Внутренний механизм активации. Функционирование внутреннего, n или кровяного, механизма активации свертывания крови начинается с активации фактора ХII (Хагемана) Спонтанно активированный фактор XII воздействует на прекалликреин. В результате кининоген превращается в кинин. Кинин в свою очередь активирует фактор ХI. В свою очередь, активная форма фактора ХI, в присутствии ионов Са 2+, осуществляет активацию фактора IX. Активированный фактор IХ образует комплекс с фактором VIII и в присутствии ионов Са 2+ и фактора 3 тромбоцитов активирует фактор Х.
 Внешний механизм активации n Внешний механизм активации. Начинается с попадания в кровь тканевого фактора (фактор III). Тканевой фактор обладает высоким сродством к циркулирующему в крови фактору VII. В п рисутствии и онов С а 2+ тканевой фактор образует комплекс с фактором VII, в результате чего фактор VII активируется. Активный фактор VII воздействует на фактор Х и превращает его в активную форму. В этом месте внешний и внутренние пути активации сливаются в единый процесс. Далее тромбин действует на фибриноген, в результате чего последний превращается в фибрин, кровь в месте повреждения сосуда вследствие образования фибрина загустевает, в сгусток попадают тромбоциты и многочисленные эритроциты, после чего сгусток уплотняется и прочно закупоривает дефект в стенке сосуда.
Внешний механизм активации n Внешний механизм активации. Начинается с попадания в кровь тканевого фактора (фактор III). Тканевой фактор обладает высоким сродством к циркулирующему в крови фактору VII. В п рисутствии и онов С а 2+ тканевой фактор образует комплекс с фактором VII, в результате чего фактор VII активируется. Активный фактор VII воздействует на фактор Х и превращает его в активную форму. В этом месте внешний и внутренние пути активации сливаются в единый процесс. Далее тромбин действует на фибриноген, в результате чего последний превращается в фибрин, кровь в месте повреждения сосуда вследствие образования фибрина загустевает, в сгусток попадают тромбоциты и многочисленные эритроциты, после чего сгусток уплотняется и прочно закупоривает дефект в стенке сосуда.
 Противосвертывающая система крови n Противосвертывающую систему крови можно разделить на две отдельных системы – антикоагулянтную систему и фибринолитическую (плазминовую) системы. Функция антикоагулянтной системы состоит в сохранении крови в жидком состоянии, функция фибринолитической системы n состоит в растворении уже образовавшегося кровяного тромба. Антикоагулянтная система представлена первичными и вторичными антигоагулянтами. Вторичные антикоагулянты образуются из факторов свертывания и других белков в результате их протеолиза в процессе свертывания крови и фибринолиза. Фибринолитическая система организма осуществляет расщепление фибринового сгустка, в результате которого происходит восстановление просвета сосуда. Фибринолиз начинается одновременно с ретракцией сгустка. Фибринолитическая система состоит из плазминового звена – основного звена фибринолиза, и неплазминового звена – фибринолитических компонентов лейкоцитов, тромбоцитов и эритроцитов, непосредственно расщепляющих фибрин. Плазминовая система включает четыре основных компонента – плазминоген профибринолизин), плазмин (фибринолизин), активаторы проферментов фибринолиза и его ингибиторы. Под действием некоторых активаторов плазминоген превращается в
Противосвертывающая система крови n Противосвертывающую систему крови можно разделить на две отдельных системы – антикоагулянтную систему и фибринолитическую (плазминовую) системы. Функция антикоагулянтной системы состоит в сохранении крови в жидком состоянии, функция фибринолитической системы n состоит в растворении уже образовавшегося кровяного тромба. Антикоагулянтная система представлена первичными и вторичными антигоагулянтами. Вторичные антикоагулянты образуются из факторов свертывания и других белков в результате их протеолиза в процессе свертывания крови и фибринолиза. Фибринолитическая система организма осуществляет расщепление фибринового сгустка, в результате которого происходит восстановление просвета сосуда. Фибринолиз начинается одновременно с ретракцией сгустка. Фибринолитическая система состоит из плазминового звена – основного звена фибринолиза, и неплазминового звена – фибринолитических компонентов лейкоцитов, тромбоцитов и эритроцитов, непосредственно расщепляющих фибрин. Плазминовая система включает четыре основных компонента – плазминоген профибринолизин), плазмин (фибринолизин), активаторы проферментов фибринолиза и его ингибиторы. Под действием некоторых активаторов плазминоген превращается в
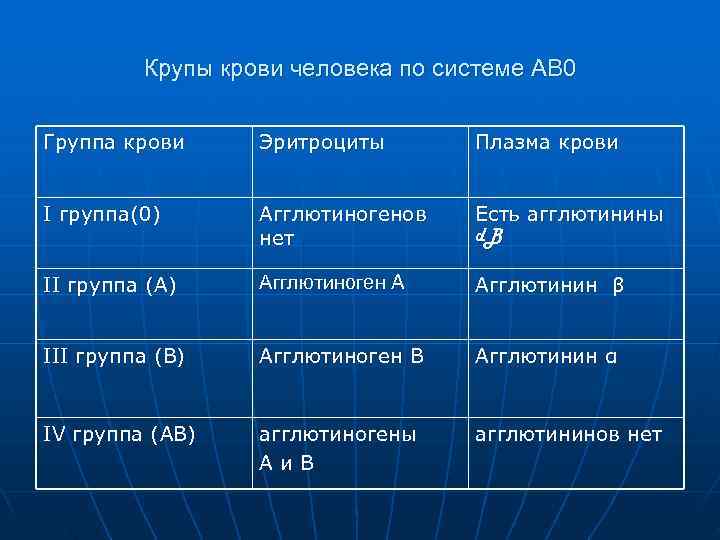
 Группа крови n Это объясняется тем, что в эритроцитах есть осо- n бые вещества, так называемые агглютинируемые факторы, к которым относятся агглютиногены А и В. При этом в плазме крови могут содержаться так называемые агглютинины, которые бывают также двух видов α и β. В крови разных людей может содержаться какой то один из агглютининов, или оба одновременно. Возможен и вариант, когда в крови нет ни того, ни другого агглютинина. При этом агглютиноген А и агглютинин α, агглютиноген В и агглютинин β называются одноименными.
Группа крови n Это объясняется тем, что в эритроцитах есть осо- n бые вещества, так называемые агглютинируемые факторы, к которым относятся агглютиногены А и В. При этом в плазме крови могут содержаться так называемые агглютинины, которые бывают также двух видов α и β. В крови разных людей может содержаться какой то один из агглютининов, или оба одновременно. Возможен и вариант, когда в крови нет ни того, ни другого агглютинина. При этом агглютиноген А и агглютинин α, агглютиноген В и агглютинин β называются одноименными.
 Крупы крови человека по системе АВ 0 Группа крови Эритроциты Плазма крови I группа(0) Агглютиногенов Есть агглютинины нет d. B II группа (А) Агглютиноген А Агглютинин β III группа (В) Агглютиноген В Агглютинин α IV группа (АВ) агглютиногены агглютининов нет Аи. В
Крупы крови человека по системе АВ 0 Группа крови Эритроциты Плазма крови I группа(0) Агглютиногенов Есть агглютинины нет d. B II группа (А) Агглютиноген А Агглютинин β III группа (В) Агглютиноген В Агглютинин α IV группа (АВ) агглютиногены агглютининов нет Аи. В
 Резус-фактор n В 1940 г. в эритроцитах обезьяны макаки-резуса был обнаружен антиген, который был назван резус- фактором. Этот антиген находится и в крови 85% людей. Кровь, содержащая резус-фактор, называется резус-положительной (Rh+). Кровь, в которой резус- фактор отсутствует, называется резус-отрицательной (Rh-). Если кровь резус-положительного донора перелить резус-отрицательному реципиенту, то в организме последнего образуются специфические антитела по отношению к резус-фактору – антирезус- агглютинины. При повторном переливании резус- положительной крови этому же человеку у него произойдет агглютинация эритроцитов, т. е. возникает n резус-конфликт, протекающий по типу гемотрасфузионного шока. Резус-конфликт также может возникнуть при беременности, если кровь матери резус- отрицательная, а кровь плода резус-положительная. Резус- агглютиногены, проникая в организм матери, могут вызвать выработку у нее антител. Однако значительное поступление эритроцитов плода в организм матери наблюдается только в период родовой деятельности. Поэтому первая n беременность может закончиться благополучно. При последующих беременностях резус-положительным плодом антитела проникают через плацентарный барьер, повреждают
Резус-фактор n В 1940 г. в эритроцитах обезьяны макаки-резуса был обнаружен антиген, который был назван резус- фактором. Этот антиген находится и в крови 85% людей. Кровь, содержащая резус-фактор, называется резус-положительной (Rh+). Кровь, в которой резус- фактор отсутствует, называется резус-отрицательной (Rh-). Если кровь резус-положительного донора перелить резус-отрицательному реципиенту, то в организме последнего образуются специфические антитела по отношению к резус-фактору – антирезус- агглютинины. При повторном переливании резус- положительной крови этому же человеку у него произойдет агглютинация эритроцитов, т. е. возникает n резус-конфликт, протекающий по типу гемотрасфузионного шока. Резус-конфликт также может возникнуть при беременности, если кровь матери резус- отрицательная, а кровь плода резус-положительная. Резус- агглютиногены, проникая в организм матери, могут вызвать выработку у нее антител. Однако значительное поступление эритроцитов плода в организм матери наблюдается только в период родовой деятельности. Поэтому первая n беременность может закончиться благополучно. При последующих беременностях резус-положительным плодом антитела проникают через плацентарный барьер, повреждают
 Контрольные вопросы n 1. Кровь как внутренняя среда, ее функции. n 2. Плазма, ее состав и функции. n 3. Что такое онкотическое давление плазмы крови, и чем оно обуслов- n лено? n 4. Расскажите о принципах работы буферных систем крови. n 5. Дайте классификацию и краткую характеристику форменных эле- n ментов крови. n 6. Показатели красной крови: гематокрит, СОЭ, гемоглобин, цветной n показатель и т. д. , нормы для мужчин и женщин. n 7. Гемоглобин, его строение и функции. Кривая диссоциации оксиге- n моглобина. n 8. Форменные элементы: лейкоциты. Лейкоцитарная формула. n 9. Тромбоциты. Этапы свертывания крови. n 10. Группы крови. Резус фактор. n 11. В чем заключается сущность унитарной теории кроветворения? n 12. Адаптивные изменения в системе крови при физических нагрузках.
Контрольные вопросы n 1. Кровь как внутренняя среда, ее функции. n 2. Плазма, ее состав и функции. n 3. Что такое онкотическое давление плазмы крови, и чем оно обуслов- n лено? n 4. Расскажите о принципах работы буферных систем крови. n 5. Дайте классификацию и краткую характеристику форменных эле- n ментов крови. n 6. Показатели красной крови: гематокрит, СОЭ, гемоглобин, цветной n показатель и т. д. , нормы для мужчин и женщин. n 7. Гемоглобин, его строение и функции. Кривая диссоциации оксиге- n моглобина. n 8. Форменные элементы: лейкоциты. Лейкоцитарная формула. n 9. Тромбоциты. Этапы свертывания крови. n 10. Группы крови. Резус фактор. n 11. В чем заключается сущность унитарной теории кроветворения? n 12. Адаптивные изменения в системе крови при физических нагрузках.

