Физиология эндокринной системы.pptx
- Количество слайдов: 98


Физиология эндокринной системы. 1. Общая характеристика эндокринных желез и гормонов. 2. Регуляция функций эндокринных желез. Гипоталамогипофизарная система. 3. Гипофиз. 4. Эпифиз (шишковидная железа). 5. Щитовидная железа. 6. Околощитовидные железы. 7. Вилочковая железа (тимус). 8. Надпочечники. 9. Поджелудочная железа. 10. Половые железы.

Общая характеристика эндокринных желез и гормонов. Железы (лат. glandulae )- органы животных и человека, вырабатывающие и выделяющие специфические вещества (гормоны, слизь, слюна, мускус и др. ), которые участвуют в различных физиологических функциях и биохимических процессах организма. Экзокринные железы (от экзо… и греч. krínó — отделяю, выделяю)- железы внешней секрециижелезы животных и человека, выделяющие через выводные протоки вырабатываемые ими вещества на поверхность тела или слизистых оболочек, в те или иные полости.

Эндокринные железы (от эндо… и греч. kríno - отделяю, выделяю) - железы внутренней секреции, железы животных и человека, не имеющие выводных протоков и выделяющие вырабатываемые ими вещества гормоны - непосредственно в кровь или лимфу. Эндокринная система включает в себя: 1. Эндокринные железы: гипофиз, эпифиз, надпочечники, щитовидная железа и околощитовидные железы; 2. Органы с эндокринной тканью: поджелудочная железа и половые железы; 3. Органы с эндокринной функцией клеток: плацента, тимус, почки, сердце, желудочно-кишечный тракт.
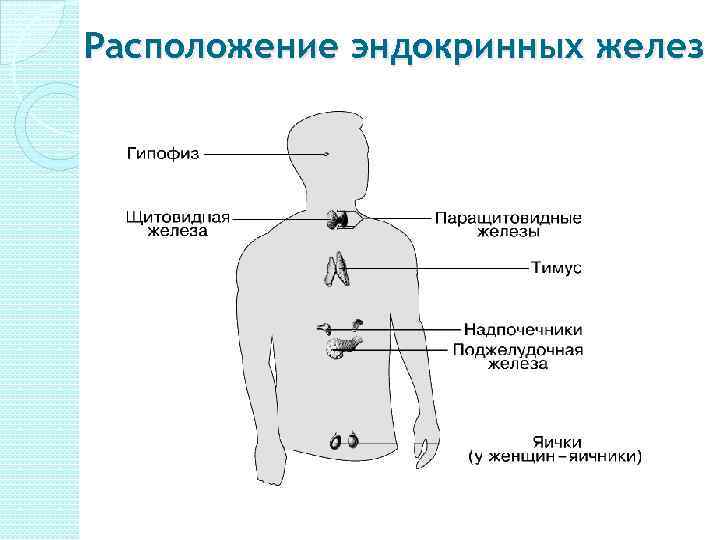
Расположение эндокринных желез

Гормоны (от греч. hormao — двигаю, возбуждаю)биологически активные соединения, выделяемые железами внутренней секреции непосредственно в кровь и лимфу (открыты в 1902 г). Общие свойства гормонов: 1). Строгая специфичность (тропность) физиологического действия. 2). Высокая биологическая активность: гормоны оказывают свое физиологическое действие в чрезвычайно малых дозах. 3). Дистантный характер действия: клетки-мишени располагаются обычно далеко от места образования гормона. 4). Многие гормоны (стероидные и производные аминокислот) не имеют видовой специфичности. 5). Генерализованность действия. 6). Пролонгированность действия.

Классификации гормонов 1) По химической структуре: 1. Производные аминокислот: производные тирозина: тироксин, трийодтиронин, дофамин, адреналин, норадреналин; производные триптофана: мелатонин, серотонин; производные гистидина: гистамин. 2. Белково-пептидные гормоны: полипептиды: глюкагон, кортикотропин, меланотропин, впзопрессин, окситоцин, пептидные гормоны желудка и кишечника; простые белки (протеины): инсулин, соматотропин, пролактин, паратгормон, кальцитонин; сложные белки (гликопротеиды): тиреотропин, фоллитропин, лютропин.

3. Стероидные гормоны: кортикостероиды (альдостерон, кортизол, кортикостерон); половые гормоны: андрогены (тестостерон), эстрогены и прогестерон. 4. Производные жирных кислот: арахидоновая кислота и ее производные: простагландинм: простациклины, тромбоксаны, лейкотриены. 2)Функциональная классификация: 1. Эффекторные гормоны — гормоны, которые оказывают влияние непосредственно на орган-мишень. 2. Тропные гормоны — гормоны, основной функцией которых является регуляция синтеза и выделения эффекторных гормонов. Выделяются аденогипофизом. 3. Рилизинг-гормоны — гормоны, регулирующие синтез и выделение гормонов аденогипофиза, преимущественно тропных. Выделяются нервными клетками гипоталамуса.

Механизмы действия гормонов. Действия гормонов: 1). Гормональное, или гемокринное, т. е. действие на значительном удалении от места образования; 2). Изокринное, или местное, когда химическое вещество, синтезированное в одной клетке, оказывает действие на клетку, расположенную в тесном контакте с первой, и высвобождение этого вещества осуществляется в межтканевую жидкость и кровь; 3). Нейрокринное, или нейроэндокринное (синаптическое и несинаптическое), действие, когда гормон, высвобождаясь из нервных окончаний, выполняет функцию нейротрансмиттера или нейромодулятора, т. е. вещества, изменяющего (обычно усиливающего) действие нейротрансмиттера;

4). Паракринное - разновидность изокринного действия, но при этом гормон, образующийся в одной клетке, поступает в межклеточную жидкость и влияет на ряд клеток, расположенных в непосредственной близости; 5). Юкстакринное – разновидность паракринного действия, когда гормон не попадает в межклеточную жидкость, а сигнал передается через плазматическую мембрану рядом расположенной другой клетки; 6). Аутокринное действие, когда высвобождающийся из клетки гормон оказывает влияние на ту же клетку, изменяя ее функциональную активность; 7). Солинокринное действие, когда гормон из одной клетки поступает в просвет протока и достигает таким образом другой клетки, оказывая на нее специфическое воздействие (например, некоторые желудочно-кишечные гормоны).

Гормоны действуют как химические посредники, переносящие соответствующую информацию или сигнал к клетке-мишени. Это обеспечивается наличием у последней высокоспециализированного белкового рецептора, с которым связывается гормон. В зависимости от локализации рецепторов для гормонов (на поверхности мембраны или в цитоплазме) имеется два пути реализации гормонального эффекта: А) Реализация эффекта после проникновения гормона внутрь клетки. Б) Реализация эффекта с наружной поверхности клеточной мембраны.
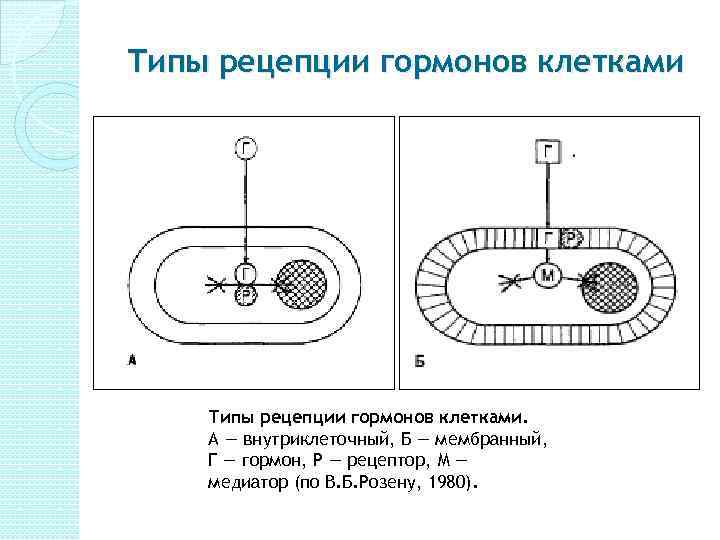
Типы рецепции гормонов клетками. А — внутриклеточный, Б — мембранный, Г — гормон, Р — рецептор, М — медиатор (по В. Б. Розену, 1980).

Регуляция функций эндокринных желез. Гипоталамо-гипофизарная система. Регуляция Нервная Гуморальная Осуществляется через гипоталамус Прямое влияние на клетки железы концентрации в крови вещества, уровень которого данный гормон регулирует.
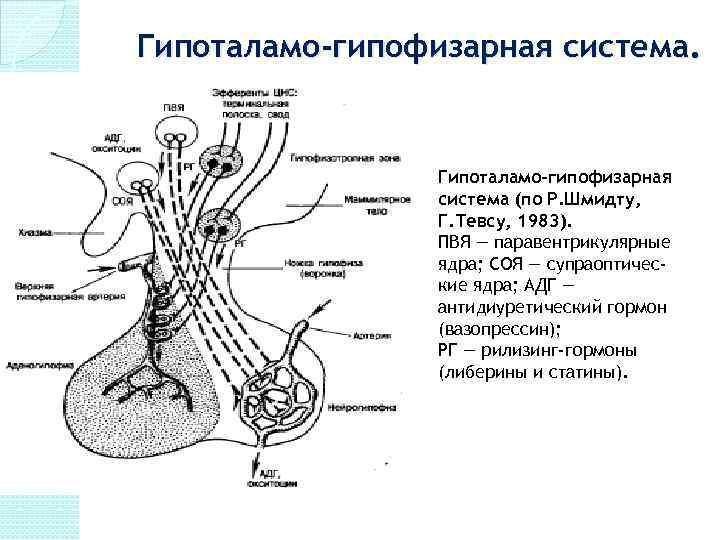
Гипоталамо-гипофизарная система. Гипоталамо-гипофизарная система (по Р. Шмидту, Г. Тевсу, 1983). ПВЯ — паравентрикулярные ядра; СОЯ — супраоптические ядра; АДГ — антидиуретический гормон (вазопрессин); РГ — рилизинг-гормоны (либерины и статины).

Гипоталамо-гипофизарная система морфофункциональное объединение структур гипоталамуса и гипофиза, принимающих участие в регуляции основных вегетативных функций организма. Гипоталамус (подбугорье) занимает часть промежуточного мозга книзу от таламуса под гипоталамической бороздкой и представляет собой скопление нервных клеток с многочисленными афферентными и эфферентными связями. Функции гипоталамуса: Ø координация функций различных систем и органов; Ø регуляция функций желез внутренней секреции (гипофиза, яичников, щитовидной железы и надпочечников); Ø регуляция обмена веществ (белкового, жирового, углеводного, минерального и водного); Ø регуляция температурного баланса; Ø регуляция деятельности всех систем организма (вегетососудистой, пищеварительной, выделительной, дыхательной и др. ).
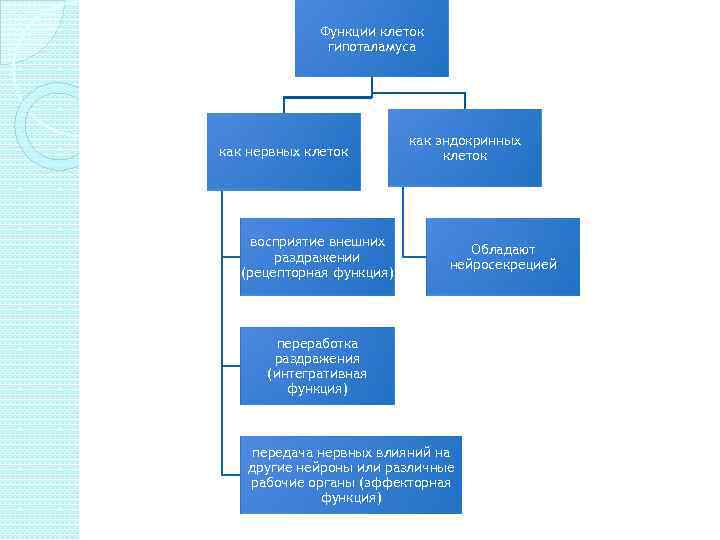
Функции клеток гипоталамуса как нервных клеток восприятие внешних раздражении (рецепторная функция) как эндокринных клеток Обладают нейросекрецией переработка раздражения (интегративная функция) передача нервных влияний на другие нейроны или различные рабочие органы (эффекторная функция)

Нейросекреция (от нейро …+ secretio отделение)совокупность процессов синтеза и выделения нейропептидов специализированными нервными клетками. Нейропептиды - биологически активные соединения, синтезируемые в нервных клетках. Нейропептиды Рилизинг-факторы Нейрогормоны поступают в переднюю долю гипофиза поступают в заднюю долю гипофиза (вазопрессин и окситоцин)
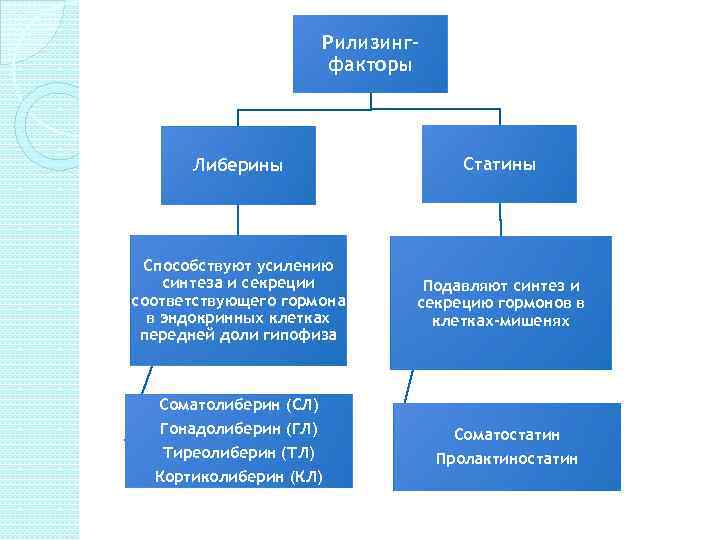
Рилизингфакторы Либерины Статины Способствуют усилению синтеза и секреции соответствующего гормона в эндокринных клетках передней доли гипофиза Подавляют синтез и секрецию гормонов в клетках-мишенях Соматолиберин (СЛ) Гонадолиберин (ГЛ) Тиреолиберин (ТЛ) Кортиколиберин (КЛ) Соматостатин Пролактиностатин
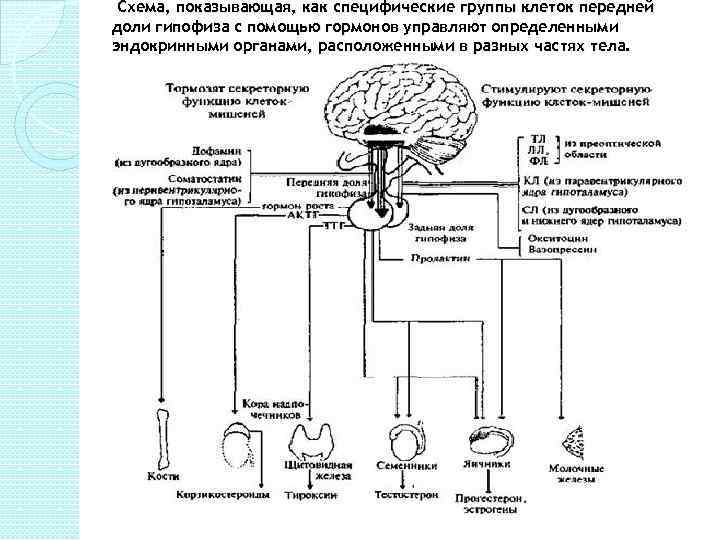
Схема, показывающая, как специфические группы клеток передней доли гипофиза с помощью гормонов управляют определенными эндокринными органами, расположенными в разных частях тела.

Гипофиз (от лат. hypophysis — отросток)— мозговой придаток в форме округлого образования, расположенного на нижней поверхности головного мозга в костном кармане, называемом турецким седлом, вырабатывает гормоны, влияющие на рост, обмен веществ и репродуктивную функцию. Состоит из 3 долей: передней (железистой) долиаденогипофиз; средней- промежуточной, и задней долинейрогипофиз.

Гормоны аденогипофиза. В передней доле гипофиза вырабатываются эффекторные гормоны (гормон роста —соматотропин и пролактин), а также тропные гормоны: тиреотропный гормон (тиреотропин), адренокортикотропный гормон (кортикотропин) и гонадотропные гормоны (гонадотропины). Соматотропный гормон (СТГ, соматотропин, гормон роста). Соматотропин принимает участие в регуляции роста. Это обусловлено способностью гормона усиливать образование белка в организме. Физиологическое действие гормона: 1). Соматотропин оказывает мощное анаболическое и антикатаболическое действие, усиливает синтез белка и тормозит его распад, а также способствует снижению отложения подкожного жира, усилению сгорания жира и увеличению соотношения мышечной массы к жировой. 2). Соматотропин принимает участие в регуляции углеводного обмена - он вызывает выраженное повышение уровня глюкозы в крови и является одним из контринсулярных гормонов, антагонистов инсулина по действию на углеводный обмен.

Регуляция секреции гормонов роста. Главные регуляторы секреции гормона роста - пептидные гормоны гипоталамуса (соматостатин и соматолиберин). На баланс этих гормонов и на секрецию гормона роста влияет множество физиологических факторов. Стимулируют секрецию гормона роста: • соматолиберин • грелин ( «гормон голода» ) • сон • физические упражнения • потребление большого количества белков с пищей • увеличение секреции андрогенов в пубертатный период (у самцов в семенниках, а у самок в коре надпочечников) • аминокислота аргинин • гипогликемия (снижение содержания сахара в крови)

Подавляют секрецию гормона роста: • соматостатин • высокая концентрация гормона роста и инсулиноподобного фактора роста IGF-1 в плазме крови (действие по принципу отрицательной обратной связи на гипоталамус и переднюю долю гипофиза) • гипергликемия (повышение содержания сахара в крови) • высокое содержание свободных жирных кислот в плазме крови • глюкокортикоиды • эстрадиол и другие эстрогены.
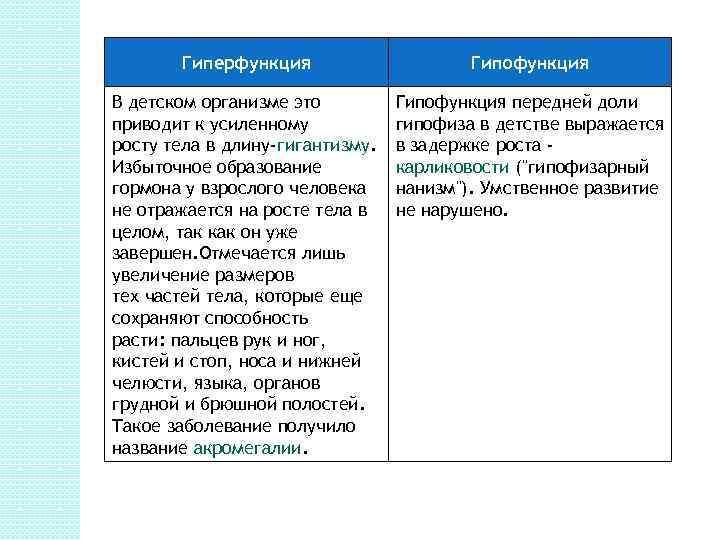
Гиперфункция Гипофункция В детском организме это приводит к усиленному росту тела в длину-гигантизму. Избыточное образование гормона у взрослого человека не отражается на росте тела в целом, так как он уже завершен. Отмечается лишь увеличение размеров тех частей тела, которые еще сохраняют способность расти: пальцев рук и ног, кистей и стоп, носа и нижней челюсти, языка, органов грудной и брюшной полостей. Такое заболевание получило название акромегалии. Гипофункция передней доли гипофиза в детстве выражается в задержке роста карликовости ("гипофизарный нанизм"). Умственное развитие не нарушено.
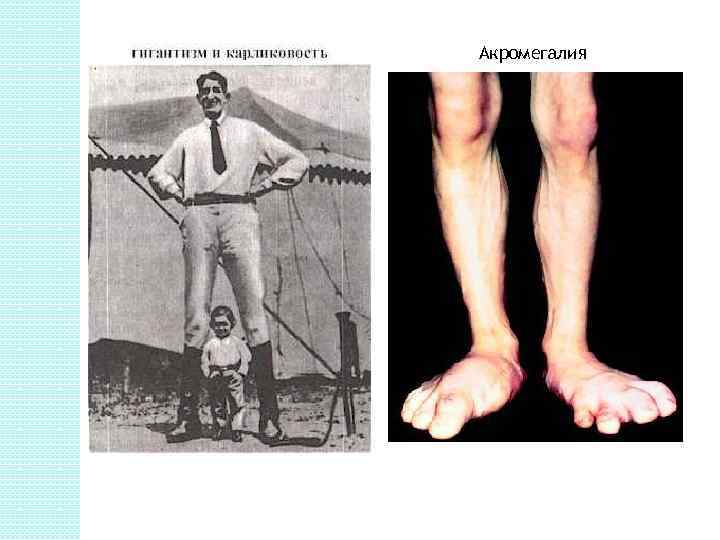
Акромегалия

Адренокортикотропный гормон (АКТГ), или кортикотропин. Физиологическое действие гормона: 1). Оказывает стимулирующее действие на кору надпочечников: увеличивает размеры надпочечников, стимулирует образование в них гормонов глюкокортикоидов, андрогенов, эстрогенов и гестагенов. 2). В незначительной степени влияет на расщепление жиров и стимулирует образование меланоцитами пигмента меланина. Регуляция секреции кортикотропина. Секреция адренокортикотропного гормона осуществляется под контролем гипоталамуса и выделяемого им АКТГ - рилизинг - фактора.
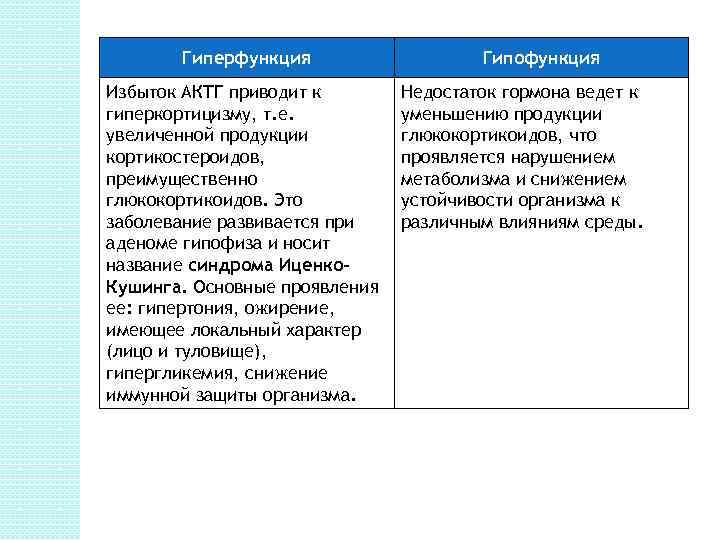
Гиперфункция Избыток АКТГ приводит к гиперкортицизму, т. е. увеличенной продукции кортикостероидов, преимущественно глюкокортикоидов. Это заболевание развивается при аденоме гипофиза и носит название синдрома Иценко. Кушинга. Основные проявления ее: гипертония, ожирение, имеющее локальный характер (лицо и туловище), гипергликемия, снижение иммунной защиты организма. Гипофункция Недостаток гормона ведет к уменьшению продукции глюкокортикоидов, что проявляется нарушением метаболизма и снижением устойчивости организма к различным влияниям среды.

Синдром Иценко-Кушинга

Тиреотропный гормон (ТТГ), или тиреотропин. Физиологическое действие гормона: 1). Активирует функцию щитовидной железы, вызывает гиперплазию ее железистой ткани, стимулирует выработку тироксина и трийодтиронина. 2). Обладает способностью стимулировать образование белка тиреоглобулина в клетках фолликулов щитовидной железы и поступлениеего в полость фолликула. Регуляция секреции тиреотропина. Секреция адренокортикотропного гормона осуществляется под контролем гипоталамуса и выделяемого им ТТГ - рилизинг - фактора.
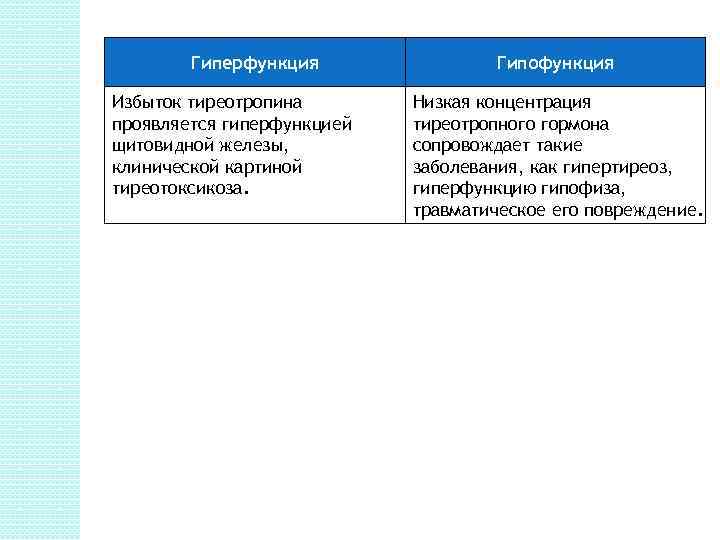
Гиперфункция Избыток тиреотропина проявляется гиперфункцией щитовидной железы, клинической картиной тиреотоксикоза. Гипофункция Низкая концентрация тиреотропного гормона сопровождает такие заболевания, как гипертиреоз, гиперфункцию гипофиза, травматическое его повреждение.
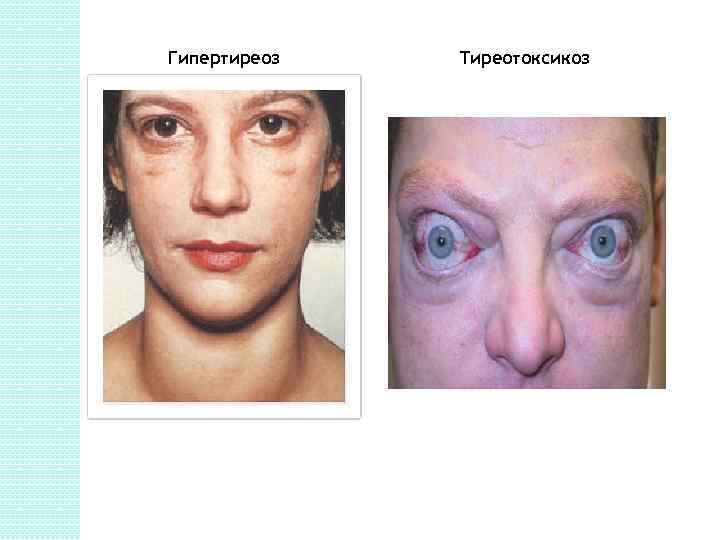
Гипертиреоз Тиреотоксикоз

Фолликулостимулирующий гормон (ФСГ), или фоллитропин. Физиологическое действие гормона: 1). Вызывает рост и созревание фолликулов яичников и их подготовку к овуляции у женщин. 2). У мужчин под влиянием ФСГ происходит образование сперматозоидов. Регуляция секреции фоллитропина. Регуляция синтеза и секреции ФСГ осуществляется соответствующим рилизинг - фактором – фоллибирином, вырабатываемым гипоталамусом, а также уровнем содержания в крови андрогенов и эстрогенов (по мере увеличения их концентрации секреция ФСГ снижается).
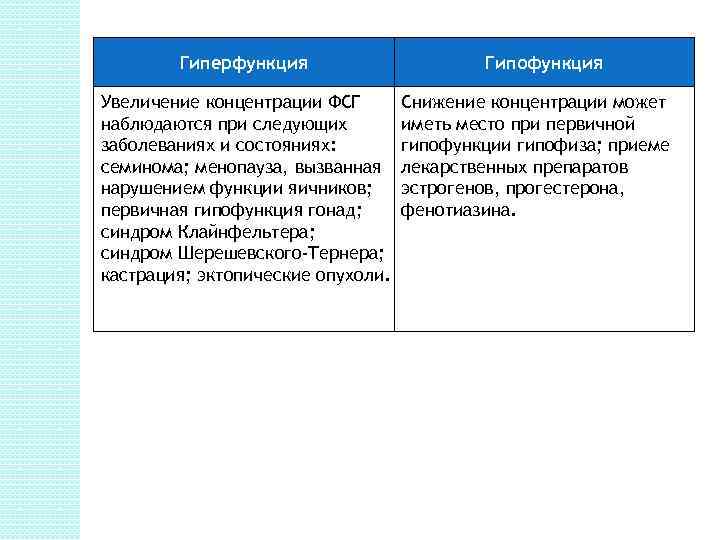
Гиперфункция Увеличение концентрации ФСГ наблюдаются при следующих заболеваниях и состояниях: семинома; менопауза, вызванная нарушением функции яичников; первичная гипофункция гонад; синдром Клайнфельтера; синдром Шерешевского-Тернера; кастрация; эктопические опухоли. Гипофункция Снижение концентрации может иметь место при первичной гипофункции гипофиза; приеме лекарственных препаратов эстрогенов, прогестерона, фенотиазина.
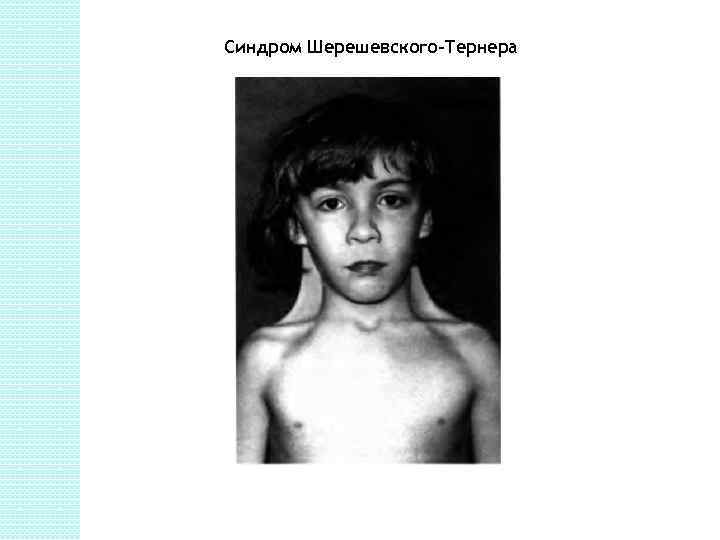
Синдром Шерешевского-Тернера

Лютеинизирующий гормон (ЛГ), или лютропин. Физиологическое действие гормона: 1). Способствует разрыву оболочки созревшего фолликула, т. е. овуляции и образованию желтого тела. 2). Стимулирует образование женских половых гормонов эстрогенов. У мужчин этот гормон способствует образованию мужских половых гормонов - андрогенов. Регуляция секреции лютропина. Секреция лютеинезирующего гормона регулируется гонадолиберином гипоталамуса.
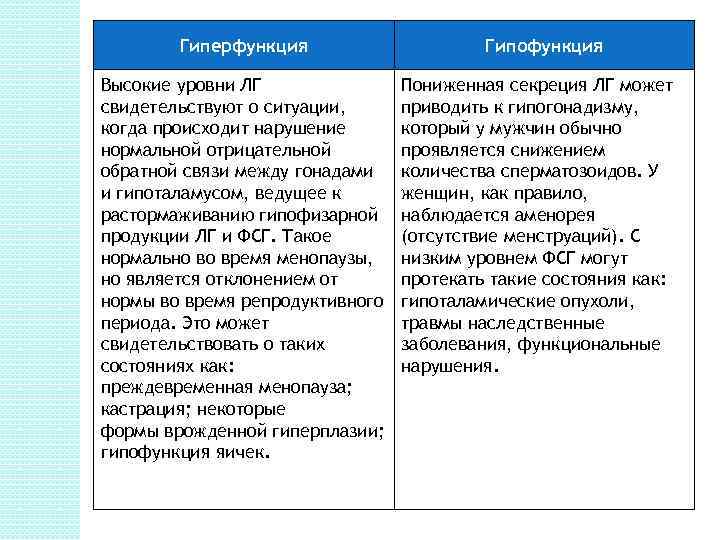
Гиперфункция Высокие уровни ЛГ свидетельствуют о ситуации, когда происходит нарушение нормальной отрицательной обратной связи между гонадами и гипоталамусом, ведущее к растормаживанию гипофизарной продукции ЛГ и ФСГ. Такое нормально во время менопаузы, но является отклонением от нормы во время репродуктивного периода. Это может свидетельствовать о таких состояниях как: преждевременная менопауза; кастрация; некоторые формы врожденной гиперплазии; гипофункция яичек. Гипофункция Пониженная секреция ЛГ может приводить к гипогонадизму, который у мужчин обычно проявляется снижением количества сперматозоидов. У женщин, как правило, наблюдается аменорея (отсутствие менструаций). С низким уровнем ФСГ могут протекать такие состояния как: гипоталамические опухоли, травмы наследственные заболевания, функциональные нарушения.

Пролактин. Физиологическое действие гормона: Стимулирует рост молочных желез и способствует образованию молока. Регуляция секреции пролактина. Образование пролактина регулируется пролактолиберином и пролактостатином гипоталамуса. Секреция пролактина усиливается после родов и рефлекторно стимулируется при кормлении грудью.

Гиперфункция Гипофункция Избыток пролактина наблюдается при доброкачественной аденоме гипофиза (гиперпролактинемическая аменорея), при менингитах, энцефалитах, травмах мозга, избытке эстрогенов, применении некоторых противозачаточных средств. К его проявлениям относятся выделение молока у некормящих женщин (галакторея) и аменорея. Понижение уровня пролактина является показателем: Синдрома Шихана (апоплексии гипофиза)-функциональная недостаточность аденогипофиза. Как правило, развивается при обильных кровопотерях во время родов, при этом концентрация пролактина в плазме падает. Перенашивания беременности. Приема лекарственных препаратов: противосудорожных средств, дофаминергических средств.

Гормоны промежуточной доли гипофиза. Интермедин, или меланоцитостимулирующий гормон. Физиологическое действие гормона: 1). Стимулирует биосинтез пигмента меланина в пигментных клетках кожи, волос. Распределение пигмента приводит к потемнению кожи и волос. 2). Гормон участвует в темновой адаптации, повышает остроту зрения. Регуляция секреции пролактина. 1). Секреция меланоцитостимулирующего гормона осуществляется под контролем гипоталамуса и вырабатываемым им гипоталамическим нейрогормоном меланолиберином (рилизингфактором меланоцитостимулирующего гормона). 2). Торможение секреции гормона осуществляется благодаря меланостатину, ингибирующему фактору меланоцитостимулирующего гормона, также вырабатываемому гипоталамусом.
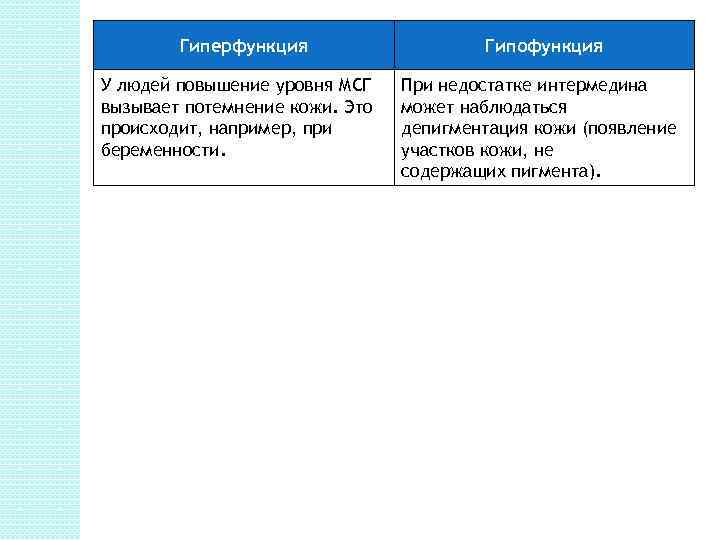
Гиперфункция У людей повышение уровня МСГ вызывает потемнение кожи. Это происходит, например, при беременности. Гипофункция При недостатке интермедина может наблюдаться депигментация кожи (появление участков кожи, не содержащих пигмента).

Гормоны нейрогипофиза. Антидиуретический гормон (АДГ), или вазопрессин. Физиологическое действие гормона: Антидиуретический гормон является основным веществом, регулирующим осмолярность и осмотическое давление жидкостей организма. Синтез и высвобождение вазопрессина способствует - повышению осмолярности жидкостей организма, - гипокалиемии, - гипокальциемии, - увеличению концентрации натрия в спинномозговой жидкости, - снижению артериального давления, - уменьшению объема внеклеточной и внутрисосудистой жидкости, - стимуляции ренин-ангиотензиновой системы, - повышению температуры тела и гипоталамуса.

Биологическое значение вазопрессина (при поддержании нормального осмотического давления в организме, он участвует в следующих процессах): • Поддерживает артериальное давление посредством барорецепторов и прямого влияния на сосудистую стенку; • Является одним из регуляторов секреции адренокортикотропного гормона (АКТГ); • Увеличивает процесс высвобождения тиреотропного гормона; • Увеличивает синтез простагландинов интерстициальными клетками мозгового слоя почек; • Вызывает сокращения мезанглиальных клеток клубочка; • Обладает митогенным эффектом; • Вызывает агрегацию тромбоцитов и способствует высвобождению факторов коагуляции – фактора Виллебранда, VIII фактора и активатора плазминогена тканевого типа и участвует в процессах центральной нервной системы, в частности процессах памяти.

Регуляция секреции антидиуретического гормона. 1). Сдвигами осмотического давления и содержания натрия в крови, воспринимаемыми интероцепторами сосудов и сердца (осмо-, натрио-, волюмо- и механорецепторы), а также непосредственно гипоталамическими нейронами (центральные осморецепторы); 2). Активацией гипоталамических ядер при эмоциональном и болевом стрессе, физической нагрузке. 3). Гормонами плаценты и ангиотензином-II, как содержащимся в крови, так и образуемым в мозге. 4). АДГ имеет суточный ритм секреции, секреция повышается ночью; снижается в лежачем положении, при переходе в вертикальное положение его концентрация повышается.

Гиперфункция Гипофункция Избыточная секреция АДГ ведет к При недостаточности образования задержке воды в организме. АДГ развивается несахарный В больших дозах диабет, или несахарное (фармакологических) АДГ мочеизнурение, который суживает артериолы, в проявляется выделением результате чего повышается больших количеств мочи (до 25 л артериальное давление. в сутки) низкой плотности, повышенной жаждой. Причинами несахарного диабета могут быть острые и хронические инфекции, при которых поражается гипоталамус (грипп, корь, малярия), черепно-мозговые травмы, опухоль гипоталамуса.

Окситоцин. Физиологическое действие гормона: 1). Окситоцин оказывает стимулирующее действие на гладкую мускулатуру матки, повышает сократительную активность и в меньшей степени тонус миометрия. 2). В лактирующей груди окситоцин вызывает сокращение миоэпителиальных клеток, окружающих альвеолы и протоки молочной железы. Благодаря этому молоко, выработанное под воздействием гормона пролактина выделяется из груди. 3). Окситоцин также обладает слабыми вазопрессиноподобными антидиуретическими свойствами.

Регуляция секреции окситоцина. 1). Физиологическими стимуляторами секреции окситоцина являются кормление грудью и в значительно большей степени растяжение половых путей женщины (искусственное или во время родов). 2). Секрецию окситоцина стимулируют эстрогены, подавляет алкоголь. Гиперфункция Усиление родовой деятельности. Гипофункция Недостаток продукции окситоцина вызывает слабость родовой деятельности.
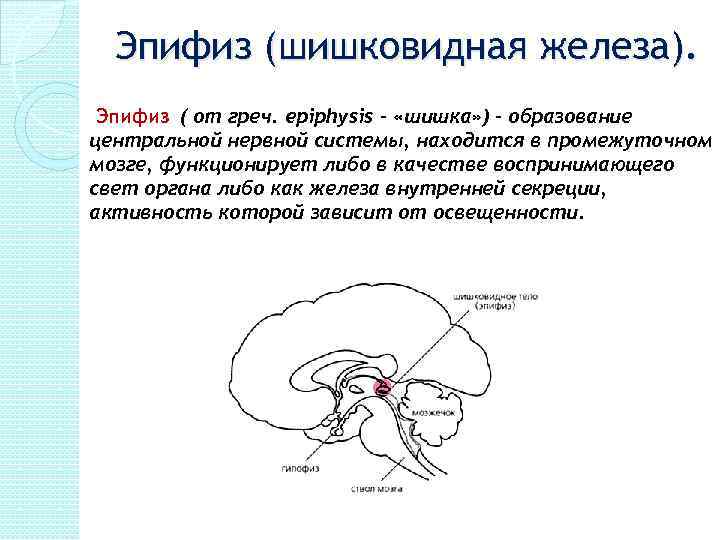
Эпифиз (шишковидная железа). Эпифиз ( от греч. epiphysis – «шишка» ) - образование центральной нервной системы, находится в промежуточном мозге, функционирует либо в качестве воспринимающего свет органа либо как железа внутренней секреции, активность которой зависит от освещенности.

Гомоны эпифиза. Мелатонин. Физиологическое действие гормона: 1). Регулирует процессы полового созревания, вызывая их задержку торможение секреции гонадотропинов как на уровне аденогипофиза, так и опосредованно через угнетение нейросекреции либеринов гипоталамуса. 2). Усиливает эффективность функционирования иммунной системы 3). Обладает антиоксидантными свойствами 4). Влияет на процессы адаптации при смене часовых поясов. 5). Является антагонистом интермедина гипофиза, вызывает посветление окраски тела за счет группировки пигмента меланина в центре клетки.
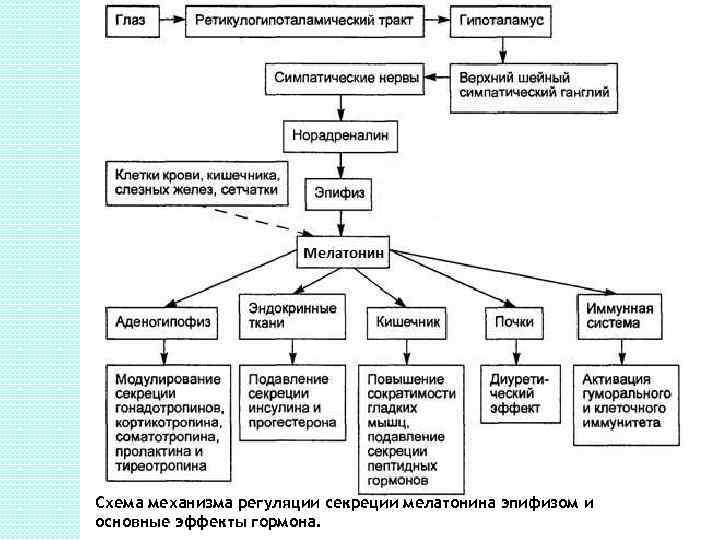
Схема механизма регуляции секреции мелатонина эпифизом и основные эффекты гормона.
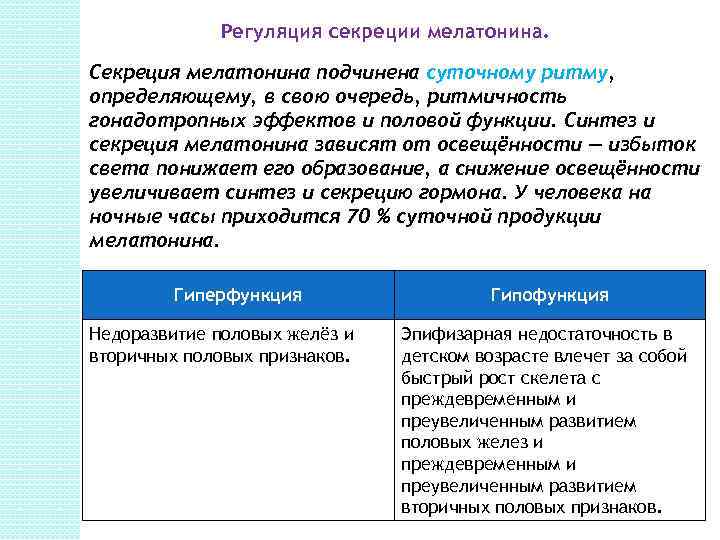
Регуляция секреции мелатонина. Секреция мелатонина подчинена суточному ритму, определяющему, в свою очередь, ритмичность гонадотропных эффектов и половой функции. Синтез и секреция мелатонина зависят от освещённости — избыток света понижает его образование, а снижение освещённости увеличивает синтез и секрецию гормона. У человека на ночные часы приходится 70 % суточной продукции мелатонина. Гиперфункция Недоразвитие половых желёз и вторичных половых признаков. Гипофункция Эпифизарная недостаточность в детском возрасте влечет за собой быстрый рост скелета с преждевременным и преувеличенным развитием половых желез и преждевременным и преувеличенным развитием вторичных половых признаков.
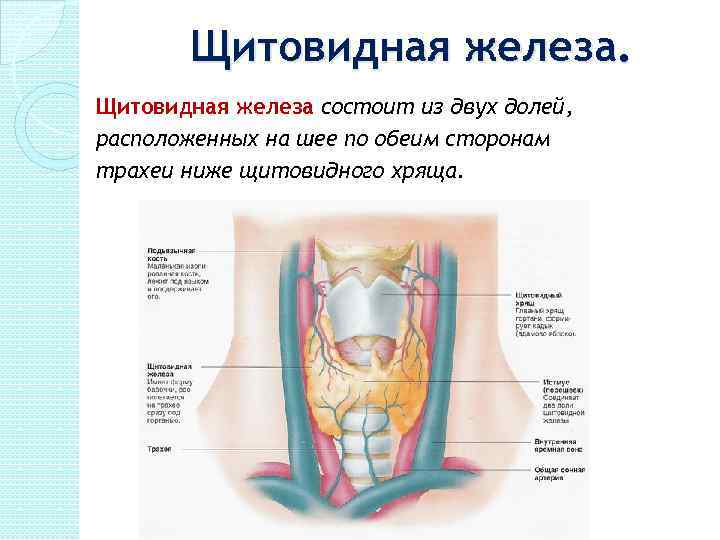
Щитовидная железа состоит из двух долей, расположенных на шее по обеим сторонам трахеи ниже щитовидного хряща.

Гормоны щитовидной железы. Йодсодержащие гормоны (тироксин (тетрайодтиронин) и трийодтиронин в связанном состоянии с белком тиреоглобулином) Физиологическое действие гормонов: 1) Усиление всех видов обмена (белкового, липидного, углеводного), повышение основного обмена и усиление энергообразования в организме. 2) Влияние на процессы роста, физическое и умственное развитие. 3) Увеличение частоты сердечных сокращений. 4) Стимуляция деятельности пищеварительного тракта: повышение аппетита, усиление перистальтики кишечника, увеличение секреции пищеварительных соков. 5) Повышение температуры тела за счет усиления теплопродукции. 6) Повышение возбудимости симпатической нервной системы.

Регуляция секреции йодсодержащих гормонов. Секреция гормонов щитовидной железы регулируется тиреотропным гормоном аденогипофиза, тиреолиберином гипоталамуса, содержанием йода в крови: ü При недостатке йода в крови, а также йодсодержащих гормонов по механизму положительной обратной связи усиливается выработка тиреолиберина, который стимулирует синтез тиреотропного гормона, что, в свою очередь, приводит к увеличению продукции гормонов щитовидной железы. ü При избыточном количестве йода в крови и гормонов щитовидной железы работает механизм отрицательной обратной связи. Возбуждение симпатического отдела вегетативной нервной системы стимулирует гормонообразовательную функцию щитовидной железы, возбуждение парасимпатического отдела тормозит ее.

Гиперфункция При гиперфункции щитовидной железы развивается заболевание тиреотоксикоз (диффузный токсический зоб, Базедова болезнь, болезнь Грейвса). Характерными признаками этого заболевания являются увеличение щитовидной железы (зоб) экзофтальм, тахикардия, повышение обмена веществ, особенно основного, потеря массы тела, увеличение аппетита, нарушение теплового баланса организма, повышение возбудимости и раздражительности.

Гипофункция Если недостаточность функции развивается в детском возрасте, то это приводит к задержке роста, нарушению пропорций тела, полового и умственного развития. Такое патологическое состояние называется кретинизмом. У взрослых гипофункция щитовидной железы приводит к развитию патологического состояния - микседемы. При этом заболевании наблюдается торможение нервно-психической активности, что проявляется в вялости, сонливости, апатии, снижении интеллекта, уменьшении возбудимости симпатического отдела вегетативной нервной системы, нарушении половых функций, угнетении всех видов обмена веществ и снижении основного обмена. У таких больных увеличена масса тела за счет повышения количества тканевой жидкости и отмечается одутловатость лица. Отсюда и название этого заболевания: микседема - слизистый отек Гипофункция щитовидной железы может развиться у людей проживающих в местностях, где в воде и почве отмечается недостаток йода. Это так называемый эндемический зоб. Щитовидная железа при этом заболевании увеличена (зоб), возрастает количество фолликулов, однако из-за недостатка йода гормонов o 6 разуется мало, что приводит к соответствующим нарушениям в организме, проявляющимся в виде гипотиреоза.
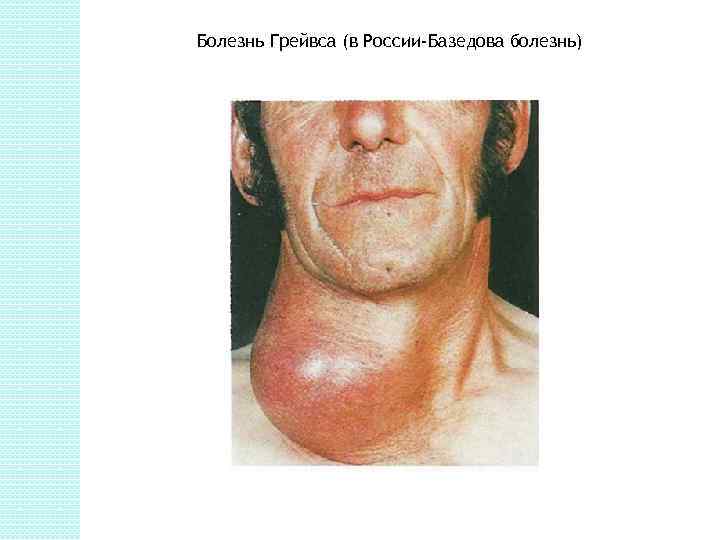
Болезнь Грейвса (в России-Базедова болезнь)
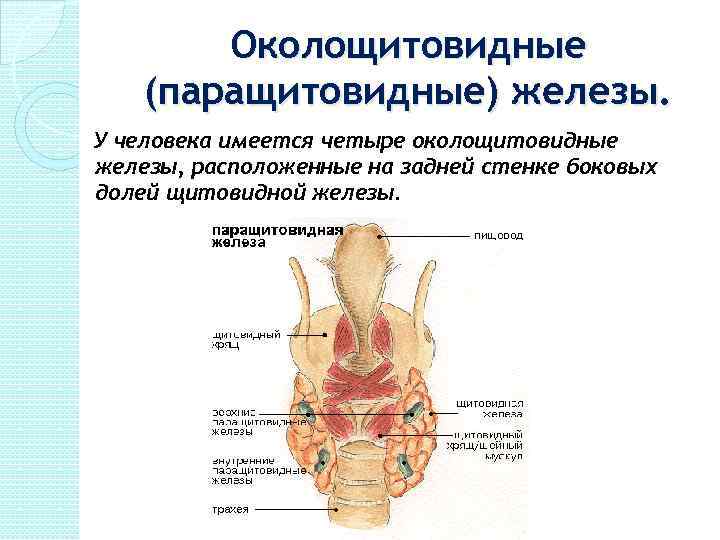
Околощитовидные (паращитовидные) железы. У человека имеется четыре околощитовидные железы, расположенные на задней стенке боковых долей щитовидной железы.

Гормоны околощитовидных желез. Паратгормон, или паратирин, или паратиреоидный гормон (ПТГ). Физиологическое действие гормона: 1). В костной ткани паратгормон усиливает функцию остеокластов, что приводит к деминерализации кости и повышению содержания кальция в плазме крови (гиперкальциемия). 2). В почках паратгормон усиливает реабсорбцию кальция. 3). В кишечнике повышение реабсорбции кальция происходит благодаря стимулирующему действию паратгормона на синтез кальцитриола — активного метаболита витамина D 3.

Регуляция секреции паратгормона. Активность околощитовидных желез определяется содержанием кальция в плазме крови. Если в крови концентрация кальция возрастает, то это приводит к снижению секреции паратгормона. Уменьшение уровня кальция в крови вызывает усиление выработки паратгормона.

Гиперфункция Гипофункция Гиперфункция околощитовидных желез приводит к деминерализации костной ткани и развитию остеопороза. Гиперкальциемия усиливает склонность к камнеобразованию в почках, способствует развитию нарушений электрической активности сердца, возникновению язв в желудочнокишечном тракте в результате повышенных количеств гастрина и НСl в желудке, образование которых стимулируют ионы кальция. Уменьшение количества кальция в крови, что является причиной повышенной возбудимости нервной системы и возникновении в связи с этим – тетании – приступов тонических судорог.
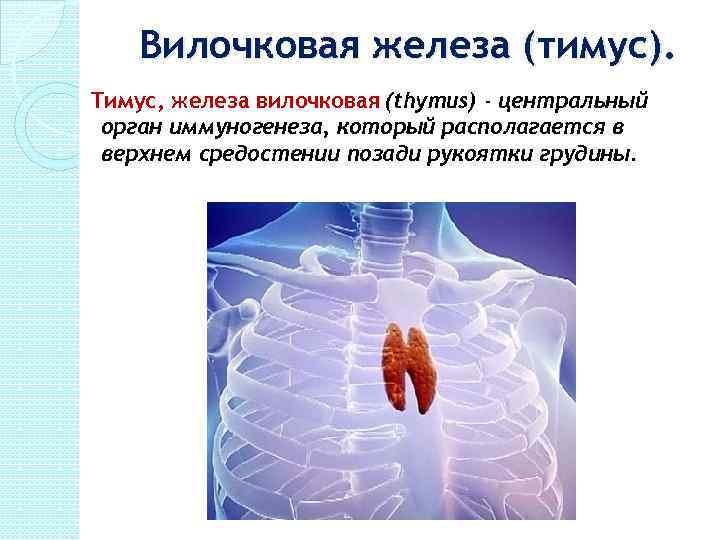
Вилочковая железа (тимус). Тимус, железа вилочковая (thymus) - центральный орган иммуногенеза, который располагается в верхнем средостении позади рукоятки грудины.

Гормоны тимуса. Тимические (или тимусные) гормоны -тимопоэтины. Физиологическое действие гормонов: Регулируют процессы роста, созревания и дифференцировки Т-клеток и функциональную активность зрелых клеток иммунной системы. Регуляция секреции тимических гормонов. Секреция тимических гормонов и функция тимуса регулируется глюкокортикоидами — гормонами коры надпочечников , а также растворимыми иммунными факторами —лимфокинов, интерферонов, интерлейкинов , которые вырабатываются другими клетками иммунной системы. Механизмы работы тимуса до конца не изучены.

Гиперфункция Гиперплазия тимуса может быть связана с изменением обычной структуры, что наблюдается при аутоиммунных заболеваниях: злокачественной миастении, системной красной волчанке, аутоиммунной гемолитической анемии, ревматоидном артрите. Так, при злокачественной миастении в 70 -80% случаев обнаруживается увеличение мозгового слоя за счет атрофии коркового, появление зародышевых центров, характерных для лимфатических узлов, скопление плазматических клеток вокруг сосудов. При гиперплазии в железе образуются запрещенные иммунокомпетентные клетки,

Гипофункция Тимомегалия — состояние гипофункции тимуса, при котором увеличение объема и массы железы обусловлено большим содержанием в ней незрелых лимфоцитов. Аплазия, гипо- и дисплазия вилочковой железы являются врожденными аномалиями развития вилочковой железы и сопровождаются дефицитом клеточного звена иммунитета или комбинированным иммунным дефицитом. Акцидентальная инволюция вилочковой железы представляет собой быстрое уменьшение ее массы и объема под влиянием прежде всего глюкокортикостероидов в различных стрессовых ситуациях, в том числе при инфекционных заболеваниях, интоксикациях, травмах.
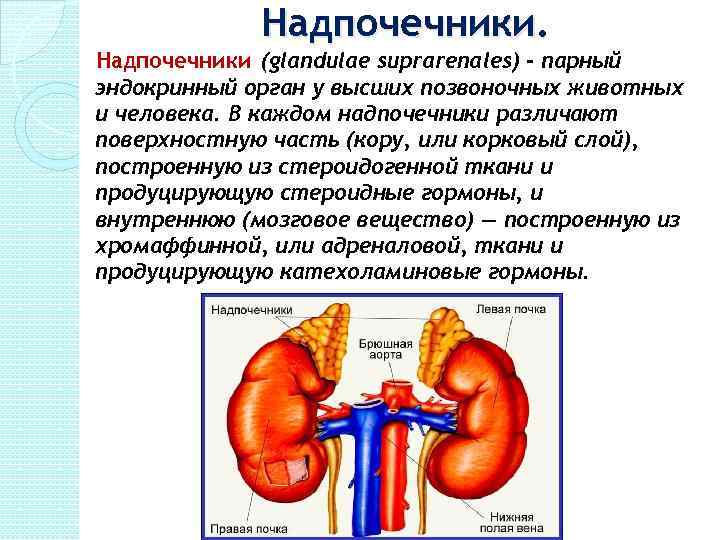
Надпочечники (glandulae suprarenales) - парный эндокринный орган у высших позвоночных животных и человека. В каждом надпочечники различают поверхностную часть (кору, или корковый слой), построенную из стероидогенной ткани и продуцирующую стероидные гормоны, и внутреннюю (мозговое вещество) — построенную из хромаффинной, или адреналовой, ткани и продуцирующую катехоламиновые гормоны.

Гормоны коры надпочечников. Минералокортикоиды. К этой группе относятся альдостерон, дезоксикортикостерон, 18 -оксидезокси-кортикостерон. Эти гормоны участвуют в регуляции минерального обмена. Основным представителем минералокортикоидов является альдостерон. Физиологическое действие гормона: 1). Альдостерон усиливает реабсорбцию ионов натрия и хлора в дистальных почечных канальцах и уменьшает обратное всасывание ионов калия. 2). Альдостерон способствует развитию воспалительной реакции. Его противовоспалительное действие связано с усилением экссудации жидкости из просвета сосудов в ткани и отечности тканей. При повышенной продукции альдостерона усиливается также секреция водородных ионов и аммония в почечных канальцах, что может привести к изменению кислотно-основного состояния алкалозу.
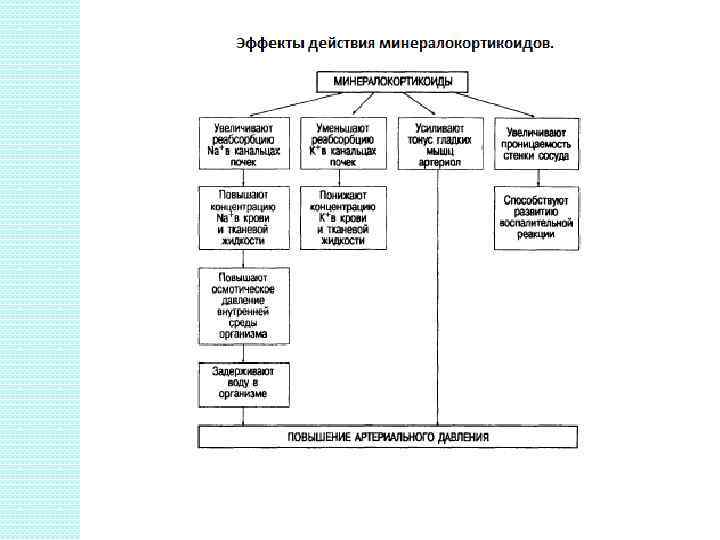

Регуляция секреции альдостерона. 1). В регуляции уровня альдостерона в крови имеют место несколько механизмов, основной из них - это ренинангиотензин-альдостероновая система. 2). В небольшой степени продукцию альдостерона стимулирует АКТГ аденогипофиза 3). Гипонатриемия или гиперкалиемия по механизму обратной связи стимулирует выработку альдостерона. Антагонистом альдостерона является натрийуретический гормон предсердий.

Глюкокортикоиды (кортизол, кортизон, кортикостерон). Физиологическое действие гормонов: 1). Глюкокортикоиды вызывают повышение содержания глюкозы в плазме крови (гипергликемия). Этот эффект обусловлен стимулированием процессов глюконеогенеза в печени, т. е. образования глюкозы из аминокислот и жирных кислот. Глюкокортикоиды угнетают активность фермента гексокиназы, что ведет к уменьшению утилизации глюкозы тканями. Глюкокортикоиды являются антагонистами инсулина в регуляции углеводного обмена. 2). Действие глюкокортикоидов на жировой обмен заключается в активации липолиза, что приводит к увеличению концентрации жирных кислот в плазме крови.

3). Глюкокортикоиды оказывают катаболическое влияние на белковый обмен. Вместе с тем они обладают и выраженным антианаболическим действием, что проявляется снижением синтеза особенно мышечных белков, так как Глюкокортикоиды угнетают транспорт аминокислот из плазмы крови в мышечные клетки. В результате снижается мышечная масса, может развиться остеопороз, уменьшается скорость заживления ран. 4). Глюкокортикоиды угнетают все компоненты воспалительной реакции: уменьшают проницаемость капилляров, тормозят экссудацию (медленный выход жидкости, содержащей белки и лейкоциты, через стенки неповрежденных кровеносных сосудов; обычно возникает в результате воспаления) и снижают отечность тканей, стабилизируют мембраны лизосом, что предотвращает выброс протеолитических ферментов, способствующих развитию воспалительной реакции, угнетают фагоцитоз в очаге воспаления. Глюкокортикоиды уменьшают лихорадку.

5). Глюкокортикоиды оказывают противоаллергическое действие. 6). Глюкокортикоиды угнетают как клеточный, так и гуморальный иммунитет. Они снижают продукцию Т- и Влимфоцитов, уменьшают образование антител, снижают иммунологический надзор. 7). Глюкокортикоиды повышают чувствительность гладких мышц сосудов к катехоламинам, что может привести к возрастанию артериального давления. Этому способствует и их небольшое минералокортикоидное действие: задержка натрия и воды в организме. 8). Глюкокортикоиды стимулируют секрецию соляной кислоты.
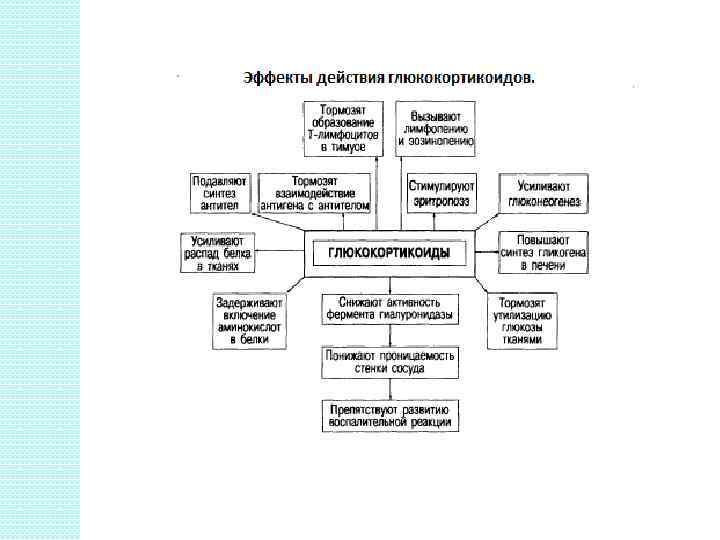

Регуляция секреции глюкокортикоидов. 1). Регуляция образования глюкокортикоидов корой надпочечников осуществляется кортиколиберином гипоталамуса, который стимулирует образование и освобождение кортикотропина передней долей гипофиза. Кортикотропин стимулирует продукцию глюкокортикоидов. Избыточное содержание этих гормонов в крови по принципу обратной отрицательной связи приводит к торможению синтеза кортикотропина в передней доле гипофиза и кортиколиберина в гипоталамусе. В функциональном отношении гипоталамус, передняя доля гипофиза и кора надпочечников находятся в тесной связи (гипоталамо-гипофизарно-надпочечниковая система). 2). Адреналин усиливает образование глюкокортикоидов.

Половые гормоны: андрогены и эстрогены. Физиологическое действие гормонов: Половые гормоны играют определенную роль только в детском возрасте, когда внутрисекреторная функция половых желез еще слабо развита. Половые гормоны коры надпочечников способствуют развитию вторичных половых признаков. Они также стимулируют синтез белка в организме. При избыточной выработке половых гормонов корой надпочечников развивается адреногенитальный синдром. Если происходит избыточное образование гормонов одноименного пола, то ускоряется процесс полового развития, если противоположного пола - то появляются вторичные половые признаки, присущие другому полу.
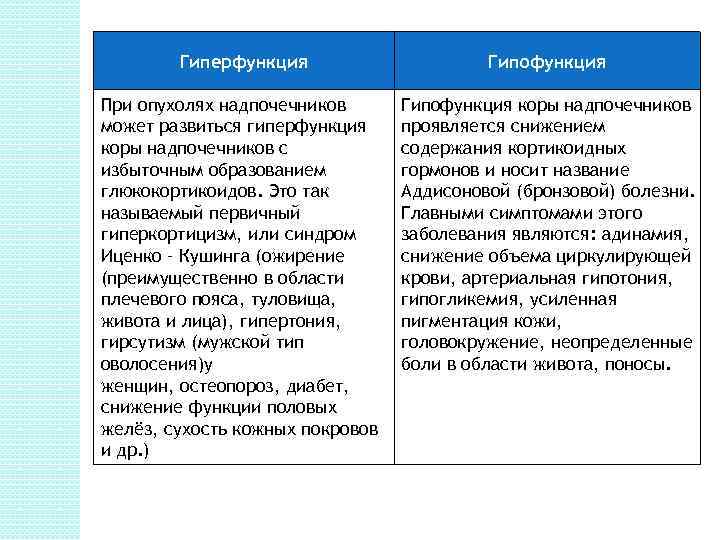
Гиперфункция Гипофункция При опухолях надпочечников может развиться гиперфункция коры надпочечников с избыточным образованием глюкокортикоидов. Это так называемый первичный гиперкортицизм, или синдром Иценко – Кушинга (ожирение (преимущественно в области плечевого пояса, туловища, живота и лица), гипертония, гирсутизм (мужской тип оволосения)у женщин, остеопороз, диабет, снижение функции половых желёз, сухость кожных покровов и др. ) Гипофункция коры надпочечников проявляется снижением содержания кортикоидных гормонов и носит название Аддисоновой (бронзовой) болезни. Главными симптомами этого заболевания являются: адинамия, снижение объема циркулирующей крови, артериальная гипотония, гипогликемия, усиленная пигментация кожи, головокружение, неопределенные боли в области живота, поносы.

Гирсутизм.

Гормоны мозгового слоя надпочечников. Катехоламины: адреналин и норадреналин. Мозговой слой надпочечников вырабатывает вещества, относящиеся к катехоламинам. Основной гормон мозгового слоя — адреналин. Вторым гормоном является предшественник адреналина в процессе его биосинтеза — норадреналин. Гормоны мозгового вещества образуются из аминокислоты тирозина поэтапно: тирозин—ДОФА—дофамин — норадреналин— адреналин. Физиологическое действие гормонов: Катехоламины называют гормонами срочного приспособления к действию сверхпороговых раздражителей среды.

1). Адреналин стимулирует деятельность сердца, суживает сосуды, кроме коронарных, сосудов легких, головного мозга, работающих мышц, на которые он оказывает сосудорасширяющее действие. 2). Адреналин расслабляет мышцы бронхов, тормозит перистальтику и секрецию кишечника и повышает тонус сфинктеров, расширяет зрачок, уменьшает потоотделение, усиливает процессы катаболизма и образования энергии. 3). Адреналин выражение влияет на углеводный обмен, усиливая расщепление гликогена в печени и мышцах, в результате чего повышается содержание глюкозы в плазме крови. Адреналин активирует липолиз. Действие адреналина и норадреналина не совсем однозначно: Ø Норадреналин вызывает сильное сужение сосудов и тем самым повышает кровяное давление, уменьшает количество крови, выбрасываемой сердцем. Ø Адреналин вызывает увеличение частоты и амплитуды сокращений сердца, увеличение количества крови, выбрасываемой сердцем.

Регуляция секреции катехоламинов. 1). Возбуждение чревного нерва ведет к выходу адреналина и норадреналина из мозгового слоя надпочечников в кровь. Легко вырабатываются условные рефлексы выделения адреналина в сосудистое русло. 2). Выделение адреналина из надпочечников регулируется также уровнем глюкозы в крови. Гиперфункция Гипофункция Избыточная секреция катехоламинов отмечается при опухоли хромаффинного вещества надпочечников феохромоцитоме. К основным ее проявлениям относятся: пароксизмальные повышения артериального давления, приступы тахикардии, одышка. Редко вовлекается в паталогический процесс. Явление гипофункции не отмечается даже при полном разрушении мозгового слоя, т. к. его отсутствие компенсируется усиленным выделением гормонов хромаффинными клетками других органов (аортой, каротидным синусом, симпатическими ганглиями).

Поджелудочная железа состоит из экзокринной и эндокринной частей. Эндокринная часть представлена группами эпителиальных клеток (островки Лангерганса), отделенных от экзокринной части железы тонкими соединительнотканными прослойками. Больше всего островков сконцентрировано в области хвоста поджелудочной железы.
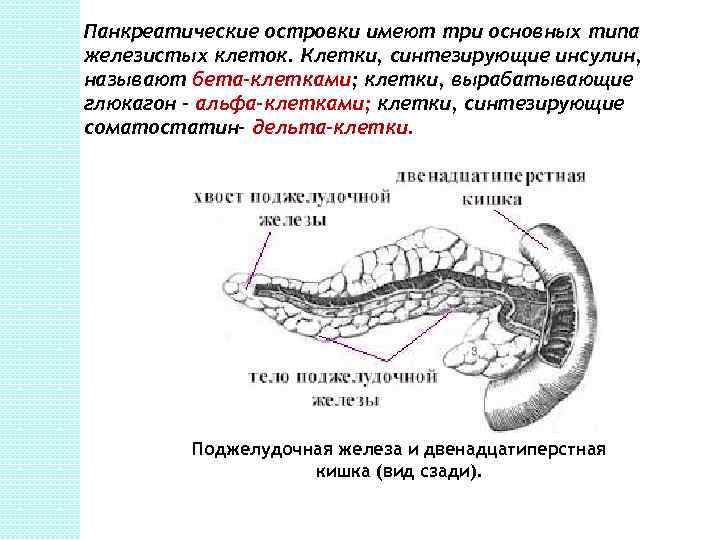
Панкреатические островки имеют три основных типа железистых клеток. Клетки, синтезирующие инсулин, называют бета-клетками; клетки, вырабатывающие глюкагон - альфа-клетками; клетки, синтезирующие соматостатин- дельта-клетки. Поджелудочная железа и двенадцатиперстная кишка (вид сзади).

Гормоны эндокринной части поджелудочной железы. Инсулин. Физиологическое действие гормона: 1). Инсулин - единственный гормон, снижающий содержание глюкозы в крови, это реализуется через: Ø усиление поглощения клетками глюкозы и других веществ; Ø активацию ключевых ферментов гликолиза; Ø увеличение интенсивности синтеза гликогена - инсулин форсирует запасание глюкозы клетками печени и мышц путём полимеризации её в гликоген; Ø уменьшение интенсивности глюконеогенеза - снижается образование в печени глюкозы из различных веществ

2). Анаболические эффекты инсулина: Ø усиливает поглощение клетками аминокислот (особенно лейцина и валина); Ø усиливает транспорт в клетку ионов калия, а также магния и фосфата; Ø усиливает репликацию ДНК и биосинтез белка; Ø усиливает синтез жирных кислот и последующую их этерификацию - в жировой ткани и в печени инсулин способствует превращению глюкозы в триглицериды; при недостатке инсулина происходит обратное - мобилизация жиров. 3). Антикатаболические эффекты инсулина: Ø подавляет гидролиз белков - уменьшает деградацию белков; Ø уменьшает липолиз - снижает поступление жирных кислот в кровь.

Регуляция секреции инсулина. 1). Бета-клетки также находятся под влиянием автономной нервной системы: Ø Парасимпатическая часть (холинергические окончания блуждающего нерва) стимулирует выделение инсулина. Ø Симпатическая часть (активация α 2 -адренорецепторов) подавляет выделение инсулина. Причём синтез инсулина заново стимулируется глюкозой и холинергическими нервными сигналами. 2). Стимуляция секреции инсулина: Ø При повышение уровня глюкозы в крови. Ø Во время приёма пищи, причём не только глюкозы или углеводов. Ø Усиливают секрецию аминокислоты, особенно лейцин и аргинин, некоторые гормоны гастроэнтеропанкреатической системы: холецистокинин, ГИП(гастроингибиторный пептид), а также такие гормоны, как глюкагон, АКТГ, СТГ, эстрогены и др. , препараты сульфонилмочевины.

Ø Повышение уровня калия или кальция, свободных жирных кислот в плазме крови. 3). Понижается секреция инсулина под влиянием соматостатина. Глюкагон. Физиологическое действие гормона: 1). Усиливает распад гликогена в печени и повышает уровень глюкозы в плазме крови. 2). Способствует мобилизации жира из жировых депо. Регуляция секреции глюкагона осуществляется при помощи рецепторов глюкозы в гипоталамусе, которые определяют снижение уровня глюкозы в крови.

Соматостатин. Физиологическое действие гормона: Соматостатин тормозит высвобождение тиротропина и кортикотропина из гипофиза, глюкагона и инсулина из поджелудочной железы. Регуляция секреции соматостатина. Инсулиноподобный фактор роста-1( или ИФР-1, или соматомедин С — один из важнейших представителей семейства инсулиноподобных факторов роста, осуществляющих эндокринную, аутокринную и паракринную регуляцию процессов роста, развития и дифференцировки клеток и тканей организма) регулирует секрецию соматостатина : высокий уровень ИФР-1 приводит к возрастанию секреции соматостатина, низкий — к её снижению.
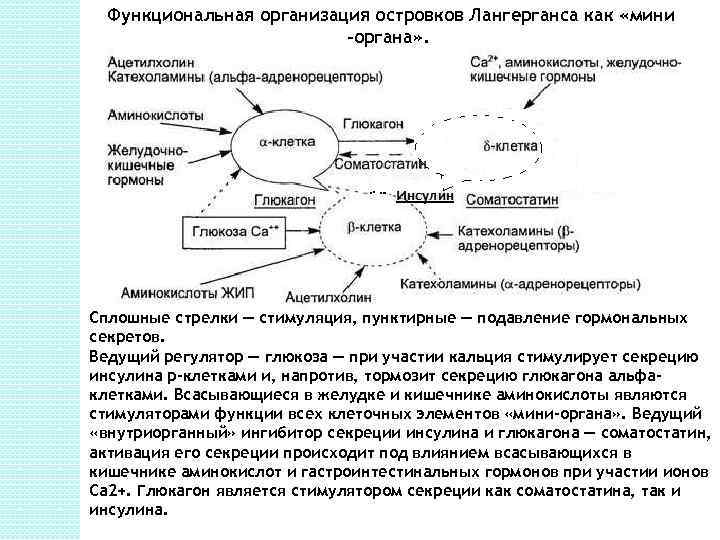
Функциональная организация островков Лангерганса как «мини -органа» . Сплошные стрелки — стимуляция, пунктирные — подавление гормональных секретов. Ведущий регулятор — глюкоза — при участии кальция стимулирует секрецию инсулина р-клетками и, напротив, тормозит секрецию глюкагона альфаклетками. Всасывающиеся в желудке и кишечнике аминокислоты являются стимуляторами функции всех клеточных элементов «мини-органа» . Ведущий «внутриорганный» ингибитор секреции инсулина и глюкагона — соматостатин, активация его секреции происходит под влиянием всасывающихся в кишечнике аминокислот и гастроинтестинальных гормонов при участии ионов Са 2+. Глюкагон является стимулятором секреции как соматостатина, так и инсулина.
Гиперфункция поджелудочной железы - очень редкое заболевание. Оно проявляется в гипогликемии и в связанном с этим нарушении деятельности центральной нервной системы, которая чрезвычайно чувствительна к недостатку глюкозы. Возникают слабость, судороги, потеря сознания. Введение глюкозы снимает все эти явления. Гипофункция При гипофункции поджелудочной железы возникает сахарный диабет. Она характеризуется целым рядом симптомов, возникновение которых связано с увеличением содержания сахара в крови. Количество его может повышаться до 200 -500 мг%. При этом в кровь переходит жидкость из тканей, что приводит к их обезвоживанию.

Половые железы , или гонады - семенники (яички) у мужчин и яичники у женщин относятся к числу желез со смешанной секрецией. Внешняя секреция связана с образованием мужских и женских половых клеток сперматозоидов и яйцеклеток. Внутрисекреторная функция заключается в секреции мужских и женских половых гормонов и их выделении в кровь. Как семенники, так и яичники синтезируют и мужские и женские половые гормоны, но у мужчин значительно преобладают андрогены, а у женщин - эстрогены.
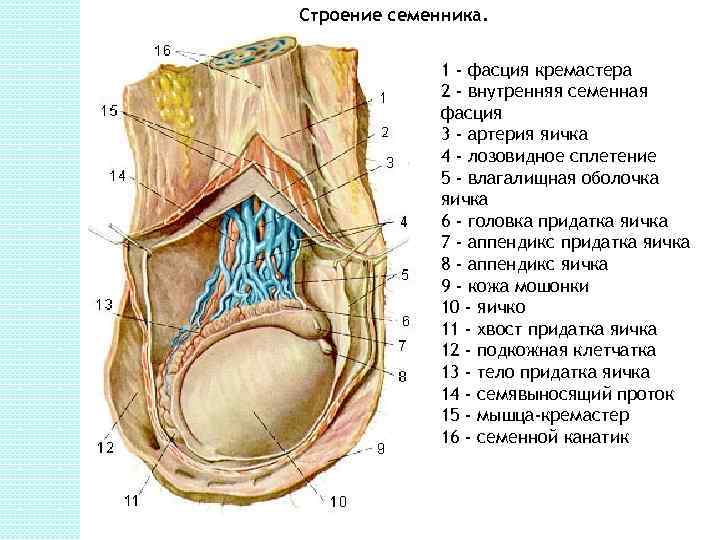
Строение семенника. 1 - фасция кремастера 2 - внутренняя семенная фасция 3 - артерия яичка 4 - лозовидное сплетение 5 - влагалищная оболочка яичка 6 - головка придатка яичка 7 - аппендикс придатка яичка 8 - аппендикс яичка 9 - кожа мошонки 10 - яичко 11 - хвост придатка яичка 12 - подкожная клетчатка 13 - тело придатка яичка 14 - семявыносящий проток 15 - мышца-кремастер 16 - семенной канатик
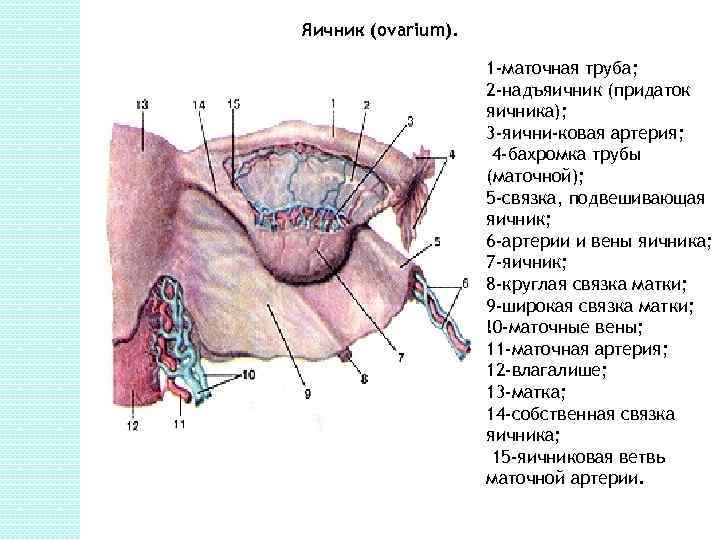
Яичник (ovarium). 1 -маточная труба; 2 -надъяичник (придаток яичника); 3 -яични-ковая артерия; 4 -бахромка трубы (маточной); 5 -связка, подвешивающая яичник; 6 -артерии и вены яичника; 7 -яичник; 8 -круглая связка матки; 9 -широкая связка матки; !0 -маточные вены; 11 -маточная артерия; 12 -влагалише; 13 -матка; 14 -собственная связка яичника; 15 -яичниковая ветвь маточной артерии.

Андрогены. К андрогенам относится несколько стероидых гормонов, наиболее важным из которых является тестостерон. Физиологическое действие гормона: 1). Во внутриутробном периоде индуцирует дифференцировку первичных половых клеток в сперматогонии и регулирует развитие половых протоков. Кроме того, тестостерон необходим для функционального созревания гонадотропных клеток аденогипофиза 2). Гормон участвует и в созревании мужских половых клеток – сперматозоидов. 3). Подавляет секрецию ЛГ в аденогипофизе по принципу отрицательной обратной связи.

Гиперфункция яичек вызывает повышение уровня тестостерона и разрастание ткани яичка по типу опухоли. Яичко (обычно с одной стороны) увеличивается в размерах. Если этот процесс возникает перед периодом полового созревания, наступает преждевременное половое созревание выраженные вторичные половые признаки и увеличиваются половые органы). Если гиперфункция яичек развивается у взрослых, то становятся более выраженными мужские половые признаки и патологически возрастает половое влечение.

Гипофункция Может быть связана с развитием патологического процесса в паренхиме яичек (первичный гипогонадизм) и вследствие гипоталамогипофизарной недостаточности (вторичный гипогонадизм). Различают врожденный и приобретенный первичный гипогонадизм. Причинами врожденного являются дисгенезии семенных канальцев, дисгенезия или аплазия яичек. Приобретенные нарушения функции яичек возникают вследствие хирургической кастрации, травм, туберкулеза, сифилиса, гонореи, осложнений орхита, например при эпидемическом паротите. При врожденном недоразвитии яичек или при повреждении их дополового созревания возникает евнухоидизм. Основные симптомы этого заболевания: недоразвитие внутренних и наружных половых органов, а также вторичных половых признаков. У таких мужчин отмечаются небольшие размеры туловища и длинные конечности, увеличение отложения жира на груди, бедрах и нижней части живота, слабое развитие мускулатуры, высокий тембр голоса, увеличение молочных желез (гинекомастия), отсутствие либидо, бесплодие.

Эстрогены. Физиологическое действие гормонов: 1). Под влиянием эстрогенов ускоряется развитие первичных и вторичных половых признаков. 2). В период полового созревания увеличиваются размеры яичников, матки, влагалища и наружных половых органов, ускоряется развитие молочных желез. 3). Действие этих гормонов приводит к усилению образования жира, избыток которого откладывается в подкожной клетчатке и определяет внешние особенности женской фигуры. 4). Под влиянием эстрогенов развивается оволосение по женскому типу, кожа становится более тонкой и гладкой.

Прогестерон. Физиологическое действие гормона: 1). Физиологическое значение прогестерона состоит в том, что он обеспечивает нормальное протекание беременности. Ø Под его воздействием происходит разрастание слизистой оболочки эндометрия. Это создает благоприятные условия для имплантации оплодотворенной яйцеклетки в эндометрий. Ø Прогестерон способствует также развитию вокруг имплантированной яйцеклетки так называемой децидуальной ткани. Ø Прогестерон поддерживает нормальное течение беременности также за счет того, что он тормозит сокращение мышц беременной матки. Кроме того, прогестерон уменьшает чувствительность матки к окситоцину. 2). Прогестерон также обладает способностью тормозить созревание и овуляцию фолликулов за счет угнетения образования гормона лютропина в передней доле гипофиза.
Гиперфункция Во время беременности высокий уровень прогестерона помогает подготовить связки таза к расслаблению во время родов, чтобы обеспечить раздвижение костей таза для прохождения ребенка по родовым путям. Гипофункция В результате недостаточности прогестерона, в крови относительно увеличивается количество других женских половых гормонов – эстрогенов, что может привести к развитию гормонально зависимых заболеваний (мастопатий, эндометриоза, миомы матки и т. д. ). Недостаточное образование прогестерона в первые 12 недель беременности может привести к выкидышу.

Регуляция секреции половых гормонов. 1). Образование половых гормонов в половых железах находится под контролем гонадотропинов аденогипофиза. При этом фоллитропин оказывает вспомогательный эффект, готовя секреторные структуры к действию лютропина и стимулируя ферменты биосинтеза половых гормонов. 2). Главным стимулятором образования и секреции половых гормонов (эстрогенов и прогестерона в яичниках, андрогенов в семенниках) является лютропин. 3). Противоположное действие на функции половых желез оказывает гормон эпифиза мелатонин, который тормозит деятельность половых желез. 4). Функции половых желез регулируются также вегетативной нервной системой, которая оказывает влияние на активность яичников и семенников рефлекторно за счет изменения образования в гипофизе гонадотропных гормонов. 5). Центральная нервная система принимает участие в регуляции нормального полового
Физиология эндокринной системы.pptx