Физиология боли (2014).ppt
- Количество слайдов: 51

Физиология боли

“Боль - это неприятное ощущение и эмоциональное переживание, возникающее в связи с настоящей или потенциальной угрозой повреждения тканей“. Международная Ассоциация по изучению боли (1994)

Классификации боли: 1. По причине возникновения болевых ощущений: физиологическая - возникает как адекватная ответная реакция на действия повреждающего фактора. патологическая - возникает при поражении нервной системы или на действие неповреждающего фактора (каузалгия). 2. По времени возникновения и продолжительности болевых ощущений: острая - кратковременная, в виде приступов. хроническая - более длительная.

3. По локализации болевых ощущений: местная - в месте действия повреждающего фактора; проекционная - возникает в зоне иннервации повреждённого волокна. 4. По источнику: Висцеральная боль возникает при максимальном растяжении полых органов, действии химических веществ, из-за нарушения гемодинамики. Соматическая боль подразделяется на: а) поверхностную - возникает при раздражении экстерорецепторов (боль локализованная); б) глубокую - возникает при раздражении проприорецепторов (размытая боль).
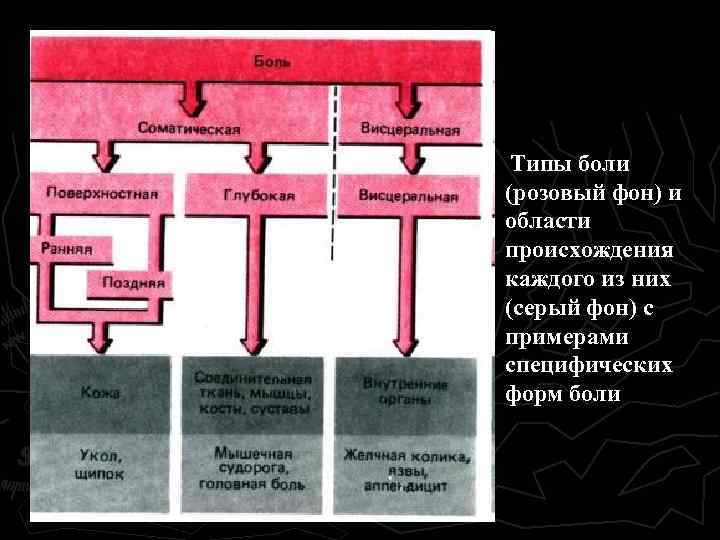
Типы боли (розовый фон) и области происхождения каждого из них (серый фон) с примерами специфических форм боли

Боль состоит из 3 -х процессов: возбуждение рецепторов; 2. проведение импульсов в центральную нервную систему и возбуждение центральных структур; 3. комплекс эффективных реакций, направленных на избавление организма от вредного фактора. 1.

Существует несколько теорий механизма возникновения болевых ощущений: теория Фрея (1895 г) - теория специфичности - болевые ощущения возникают при возбуждении специфических рецепторов (ноцицепторов). теория Гольдшейдера (1894 г) - теория интенсивности - болевые ощущения могут возникать в любых рецепторах, но при действии на них очень сильных раздражителей. Обе тории справедливы.
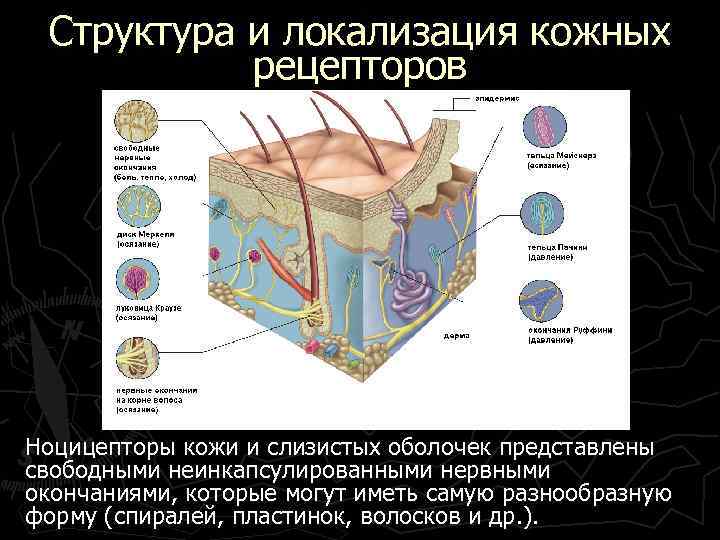
Структура и локализация кожных рецепторов Ноцицепторы кожи и слизистых оболочек представлены свободными неинкапсулированными нервными окончаниями, которые могут иметь самую разнообразную форму (спиралей, пластинок, волосков и др. ).

По механизму возбуждения ноцицепторы делятся на: • механоноцицепторы, • хемоноцицепторы.

Механоноцицепторы реагируют на механические повреждения открытием Na+- каналов. Этот тип ноцицепторов реагирует не только на механические повреждения, но и на чрезмерные тепловые и холодовые раздражители. Возбуждение от механоноцицепторов проводится по дельта волокнам со скоростью 12 -30 м/с. Эти возбуждения обеспечивают ощущение быстрой, острой, хорошо локализованной боли — эпикритической боли. Трансмиттер дельта волокон остаётся неизвестным.

Хемоноцицепторы реагируют на химические вещества (алгогены), под воздействием которых их постсинаптическая мембрана деполяризуется. Возбуждение от хемоноцицепторов проводится по С-волокнам со скоростью 0, 5 -3 м/с и формирует ощущение медленной неприятной, плохо локализованной боли — протопатической боли. Нейротрансмиттером является субстанция P, а также связанный пептид, а волокна из внутренних органов – ВИП.

Алгогены а) медиаторы воспаления: брадикинин, гистамин, серотонин, ацетилхолин, простагландины, протеолитические ферменты, некоторые пептиды; б) ионы К+ (при концентрации выше 20 ммоль/л); в) ионы Н+ (при р. Н ниже 6), накапливающиеся при дефиците кислорода в клетке.
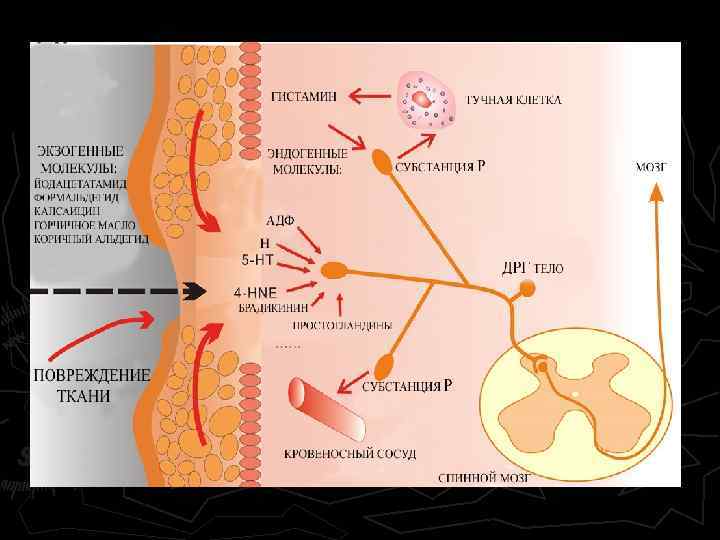
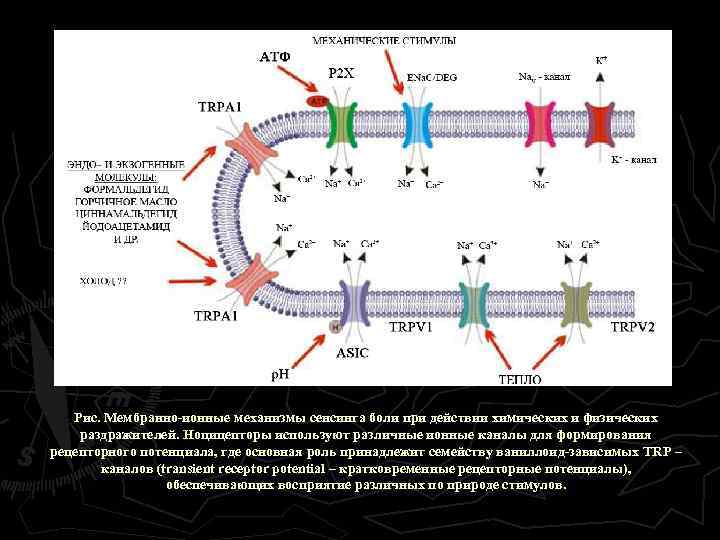
Рис. Мембранно-ионные механизмы сенсинга боли при действии химических и физических раздражителей. Ноцицепторы используют различные ионные каналы для формирования рецепторного потенциала, где основная роль принадлежит семейству ваниллоид-зависимых TRP – каналов (transient receptor potential – кратковременные рецепторные потенциалы), обеспечивающих восприятие различных по природе стимулов.
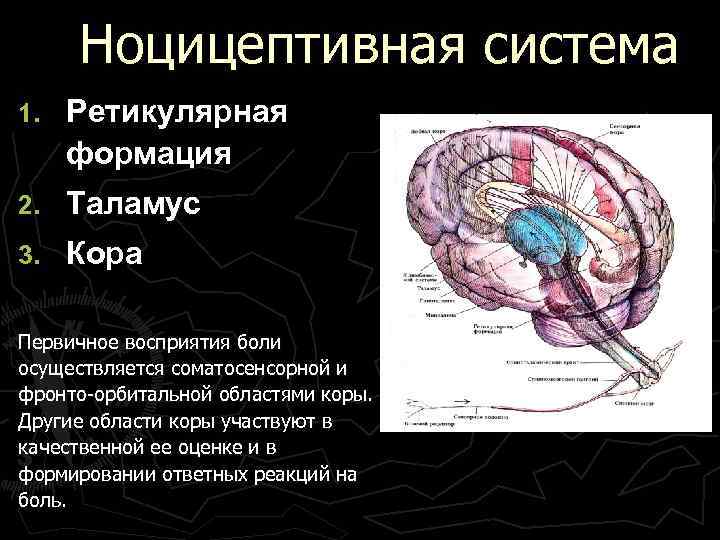
Ноцицептивная система 1. Ретикулярная формация 2. Таламус 3. Кора Первичное восприятия боли осуществляется соматосенсорной и фронто-орбитальной областями коры. Другие области коры участвуют в качественной ее оценке и в формировании ответных реакций на боль.
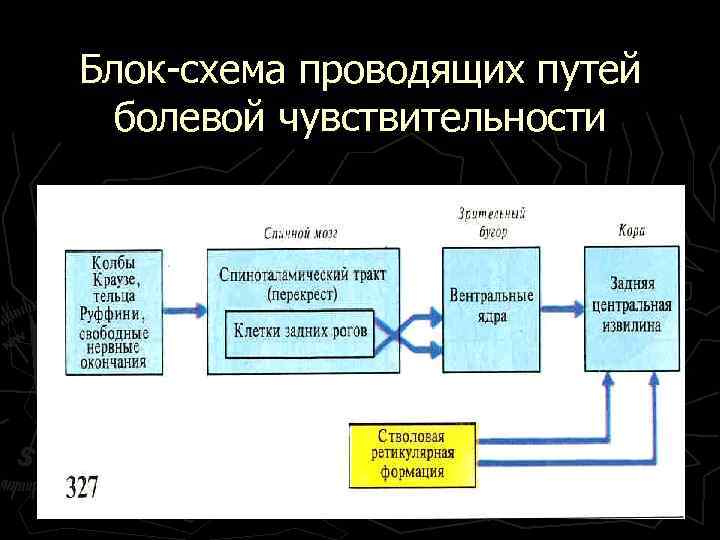
Блок-схема проводящих путей болевой чувствительности

Структуры и механизмы интеграции (ноцицептивная система) боли ► Ретикулярная формация - В РФ продолговатого мозга ► Таламус - 3 основных ядерных комплекса, имеющих ► Кора головного мозга - Процесс первичного восприятия боли существуют нейроны, активирующиеся исключительно ноцицептивными стимулами. Наибольшее их количество (40 -60%) выявлено в медиальных ретикулярных ядрах. непосредственное отношение к интеграции боли: вентробазальный комплекс, задняя группа ядер, медиальные и интраламинарные ядра. осуществляется соматосенсорной и фронто-орбитальной областями коры. Другие области участвуют в качественной ее оценке, в формировании мотивационно-аффективных и психодинамических процессов, обеспечивающих переживание боли и реализацию ответных реакций на боль.

Восходящие пути болевой чувствительности представлены спиноталамическим латеральным (лемнисковым) и передним (экстралемнисковым) трактами идущими контрлатерально стороне вхождения болевых стимулов.
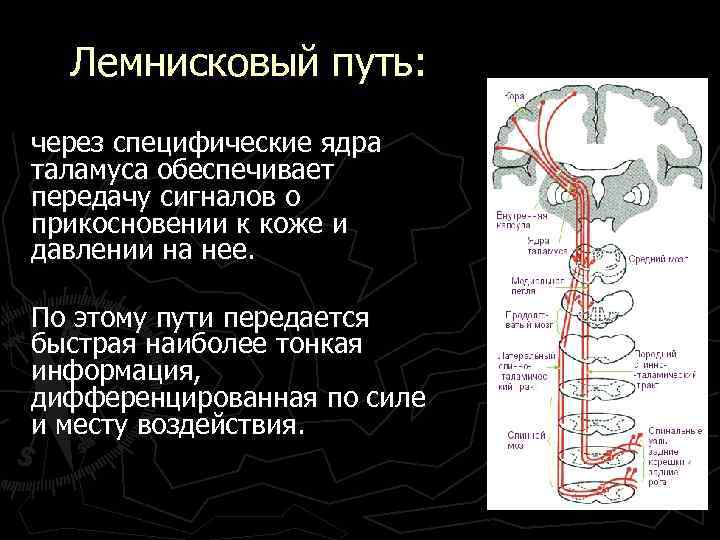
Лемнисковый путь: через специфические ядра таламуса обеспечивает передачу сигналов о прикосновении к коже и давлении на нее. По этому пути передается быстрая наиболее тонкая информация, дифференцированная по силе и месту воздействия.
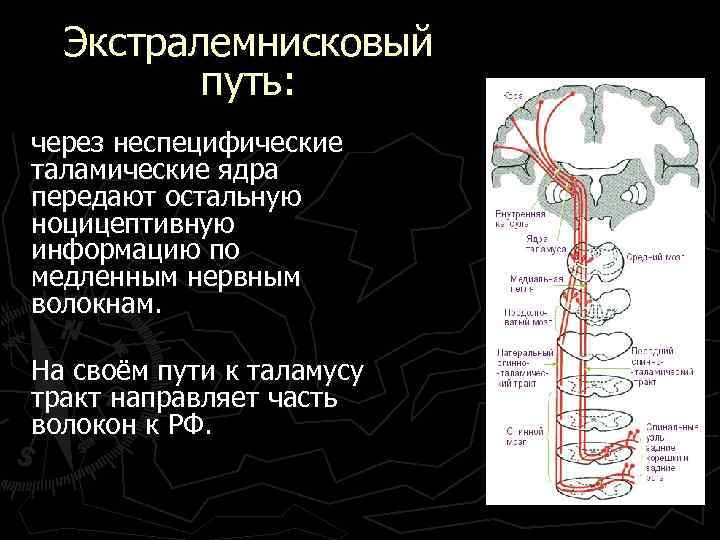
Экстралемнисковый путь: через неспецифические таламические ядра передают остальную ноцицептивную информацию по медленным нервным волокнам. На своём пути к таламусу тракт направляет часть волокон к РФ.

Антиноцицептивная система
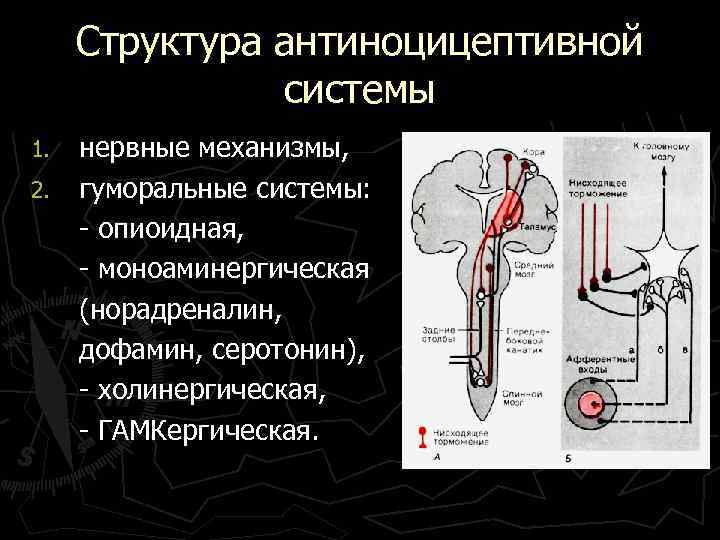
Структура антиноцицептивной системы 1. 2. нервные механизмы, гуморальные системы: - опиоидная, - моноаминергическая (норадреналин, дофамин, серотонин), - холинергическая, - ГАМКергическая.

Теория “воротного контроля” (Мельзак, Уолл, 1965) В спинном мозге имеется желатинозная субстанция, ее функция – ограничивать сигналы идущие от тела к мозгу. Импульсы от тактильных рецепторов по быстрым волокнам проскакивают через нее (только часть) и активируют. Следующая сразу за этим импульсация не проходит. Сильные болевые сигналы способны затормозить желатинозную субстанцию – «открыть ворота» и прорваться в головной мозг.

Два обстоятельства могут закрыть ворота: 1. импульсы, проходящие по толстым “тактильным” волокнам (глубокая боль уменьшается контрраздражением) активируют желатинозную субстанцию 2. нисходящее (от ствола, Гт-Гф-системы, симпато-адреналовой системы) активирование желатинозных клеток предотвращает передачу информации выше (закрытие ворот изнутри).

Уровни активации антиноцицептивной системы 1. На уровне ствола мозга включается нисходящая аналгетическая система (ядра шва через серотонин-, норадреналин-, энкефалинергические механизмы оказывает нисходящие влияния на желатинозную субстанцию спинного мозга).

2. Симпато-адреналовая система через ликвор и α -адренорецепторы: - тормозит образование субстанции Р нейронами таламуса и центрального серого вещества мозга, обеспечивая глубокую анальгезию, - усиливает образование серотонина, который тормозит реализацию эффектов субстанции Р, - тормозит передачу болевой информации за счет образования эндогенных опиатов.

3. Гипоталамо-гипофизарная система - является основным местом синтеза и секреции эндогенных опиатов, - усиливает прямое влияние нейронов гипоталамуса на задние рога спинного мозга.

Выделяют четыре семейства эндогенных опиатов: 1. 2. 3. 4. эндорфины (а-, b- и у-), динорфины (а и в), неоэндорфины (альфа и бета), энкефалины (метионин- и лейцин-). В аденогипофизе образуются эндорфины, динорфины и неоэндорфины. Энкефалины синтезируются в разных отделах мозга (прежде всего таламуса и гипоталамуса) и клетками слизистой оболочки кишечника.
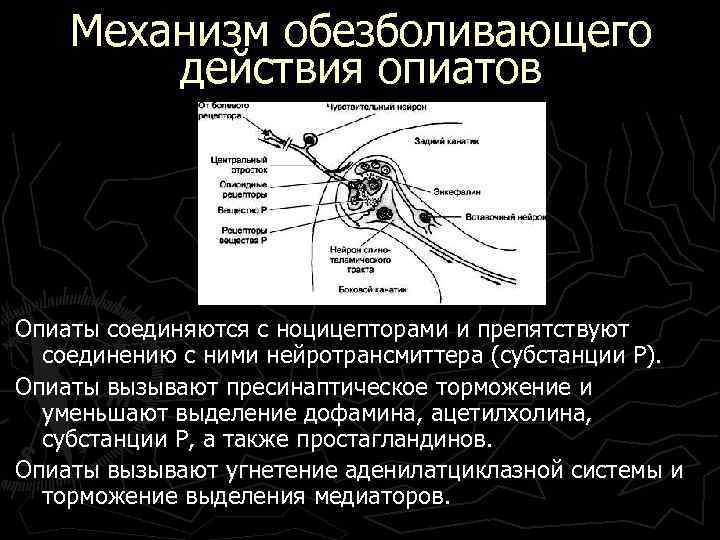
Механизм обезболивающего действия опиатов Опиаты соединяются с ноцицепторами и препятствуют соединению с ними нейротрансмиттера (субстанции P). Опиаты вызывают пресинаптическое торможение и уменьшают выделение дофамина, ацетилхолина, субстанции P, а также простагландинов. Опиаты вызывают угнетение аденилатциклазной системы и торможение выделения медиаторов.

Альтернативные механизмы обезболивания: 1. Вазопрессин, ангиотензин, окситоцин, соматостатин, нейротензин оказывают анальгетический эффект без активации опиатной системы. 2. Холинэргическая система усиливает морфийную систему, а ее блокада ослабляет.

ОСТРАЯ БОЛЬ "ВОРОТНАЯ" ТЕОРИЯ Р. МЕЛЬЗАКА И П. УОЛЛА. Роль ворот, пропускающих ноцицептивные импульсы вверх, играют Т-клетки substantio gelatinosa заднего рога, осуществляющие пресинаптическое торможение терминалей, выделяющих субстанцию Р. В этих условиях болевые импульсы в ЦНС не проходят, и боль не возникает. При увеличении притока ноцицептивной афферентации происходит ингибирование клеток substantio gelatinosa. Это снимает тормозный эффект ее нейронов на ноцицептивные терминали и возникает боль вследствие облегчения передачи болевых импульсов в мозг.

ХРОНИЧЕСКАЯ БОЛЬ ► При длительном повреждении тканей (воспаление, переломы, опухоли и т. д. ) постоянная болевая информация, вызывая резкую активацию гипоталамуса и гипофиза, САС, лимбических образований мозга, сопровождается более сложными и продолжительными изменениями со стороны психики, поведения, эмоциональных проявлений, отношения к окружающему миру (уход в боль). ► Хроническая боль возникает в результате подавления тормозных механизмов, особенно на уровне задних рогов спинного мозга и таламуса. Под влиянием экзогенных и эндогенных факторов в определенных структурах ЦНС возникают генераторы патологически усиленного возбуждения (ГПУВ), вызывающие повышение возбудимости других нейронов.

Фантомные боли (боли в ампутированных конечностях) объясняются в основном дефицитом афферентной информации, в результате чего тормозное влияние Т-клеток на уровне рогов спинного мозга снимается, а любая афферентация из области заднего рога воспринимается как болевая.
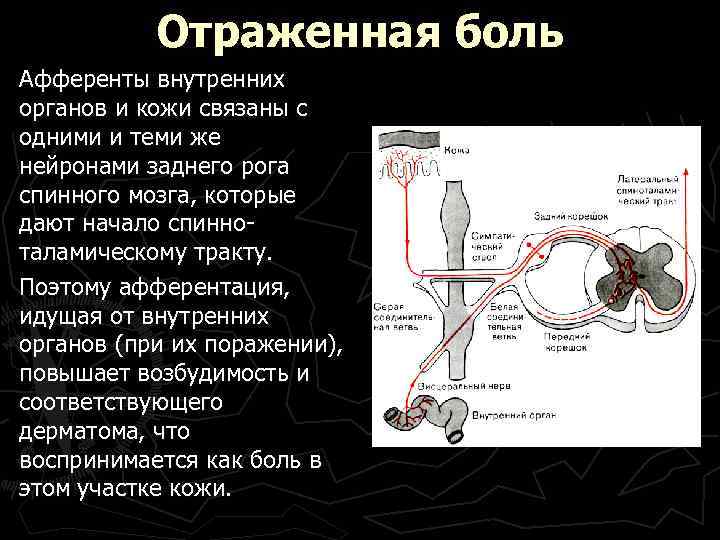
Отраженная боль Афференты внутренних органов и кожи связаны с одними и теми же нейронами заднего рога спинного мозга, которые дают начало спинноталамическому тракту. Поэтому афферентация, идущая от внутренних органов (при их поражении), повышает возбудимость и соответствующего дерматома, что воспринимается как боль в этом участке кожи.
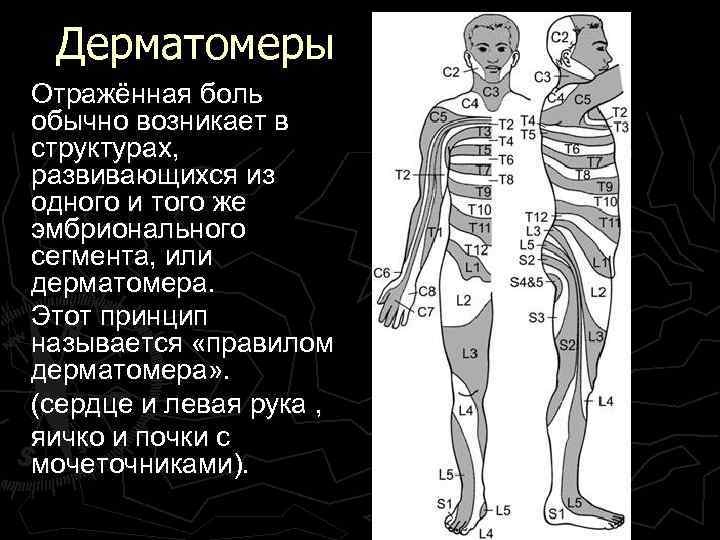
Дерматомеры Отражённая боль обычно возникает в структурах, развивающихся из одного и того же эмбрионального сегмента, или дерматомера. Этот принцип называется «правилом дерматомера» . (сердце и левая рука , яичко и почки с мочеточниками).
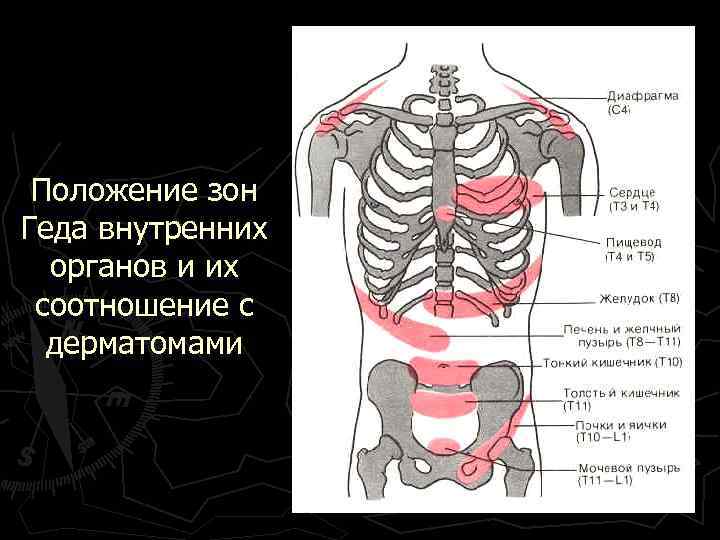
Положение зон Геда внутренних органов и их соотношение с дерматомами
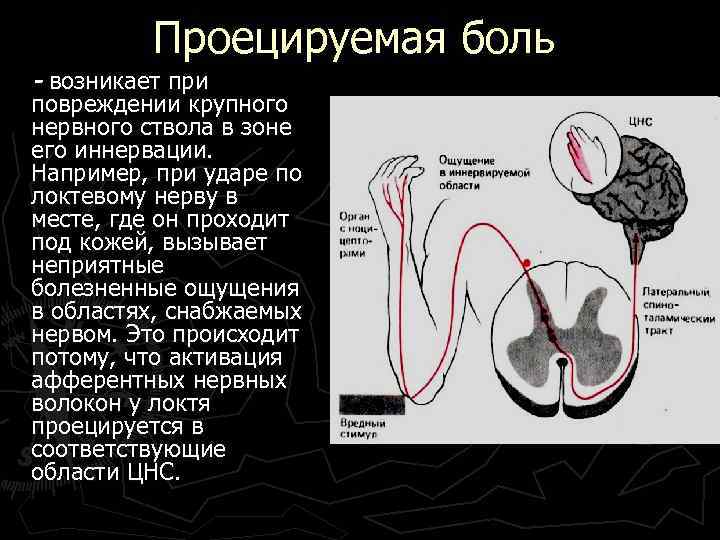
Проецируемая боль - возникает при повреждении крупного нервного ствола в зоне его иннервации. Например, при ударе по локтевому нерву в месте, где он проходит под кожей, вызывает неприятные болезненные ощущения в областях, снабжаемых нервом. Это происходит потому, что активация афферентных нервных волокон у локтя проецируется в соответствующие области ЦНС.

Нарушения функций организма при боли Нарушение сна, сосредоточенности, полового влечения, повышенная раздражительность. 2. При хронической интенсивной боли резко уменьшается двигательная активность человека. Больной находится в состоянии депрессии, повышается болевая чувствительность в результате снижения болевого порога. 3. Небольшая боль учащает, а очень сильная замедляет дыхание вплоть до его остановки. 4. Может увеличиться ЧСС, системное АД, развиться спазм периферических сосудов. Кожные покровы бледнеют, а если боль непродолжительна, спазм сосудов сменяется их расширением, что проявляется покраснением кожи. 1.

5. 6. 7. 8. 9. Изменяется секреторная и двигательная функция ЖКТ. Сначала возбуждается СНС, этому усиление секреторной активности, а затем за счет активации ПСНС уменьшается секреция, замедляется моторика желудка и кишечника, возможна рефлекторная олиго- и анурия. При очень резкой боли появляется угроза развития шока. Биохимические изменения проявляются в виде повышения потребления кислорода, распада гликогена, гипергликемии, гиперлипидемии. Кардиалгии и головные боли сочетаются с подъемом АД, температуры тела, тахикардией, диспепсией, полиурией, повышенным потоотделением, тремором, жаждой, головокружением. Постоянным компонентом реакции на болевое воздействие является гиперкоагуляция крови.
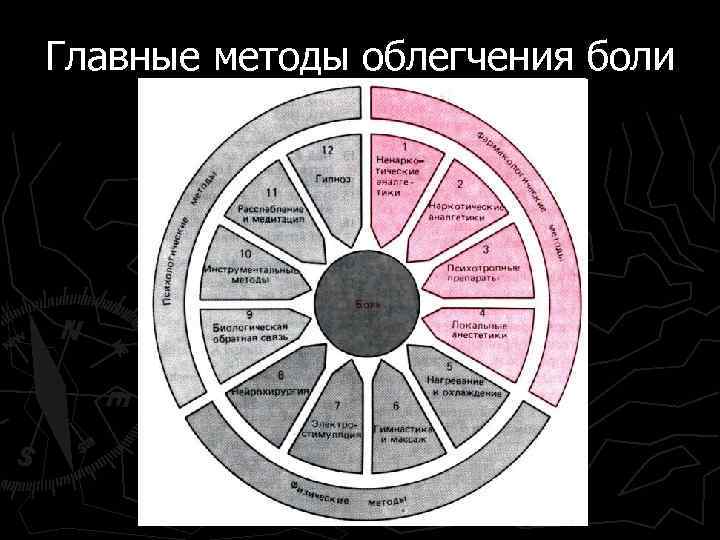
Главные методы облегчения боли

Виды обезболивания Все многообразие вариантов анестезии можно разделить на два вида: ► Общее обезболивание предполагает использование средств и методов, воздействующих на центральные нервные структуры. ► Проводниковая анестезия действует на пути, проводящие болевую информацию, блокирует проведение этой информации.

Методы общего обезболивания можно разделить на: 1. Методы общего обезболивания, не сопровождающиеся выключением коры головного мозга и сознания (применяется редко из-за трудности дозировки нейролептиков в сочетании с анальгетиками и/или кетамином). 2. Методы, которые сопровождаются выключением коры головного мозга и сознания больного. Эти методы носят название - наркоз.

Наркоз Название наркоза и его характер определяются основным анестетиком. Если наркотический и анальгетический эффекты достигаются с помощью нескольких веществ, то такой наркоз называется комбинированным. В настоящее время он применяется в большинстве случаев. Не нужно путать комбинированную анестезию с многокомпонентным наркозом.

Многокомпонентный наркоз предполагает одновременное использование фармакологических агентов, воздействующих на разные нервные структуры: 1. Модулирующие и блокирующие болевой сигнал в зоне рецепторов и проводящих путей – результат – анальгезия. 2. Организующие диссоциацию связей между диэнцефальными образованиями и корой головного мозга – результат – гипнотический эффект. 3. Блокирующие вегетативные центры (гл. образом симпатические) – результат – снижение уровня вегетативных реакций. 4. Блокирующие нервно-мышечное проведение – результат –релаксация поперечно-полосатой мускулатуры.

Опиатные пептиды 1. 2. 3. 4. 5. в ЦНС выполняют роль медиаторов и модуляторов (подавление болевых ощущений) участвуют в регуляции адаптивного поведения и реакций организма на стресс, модулируют секрецию гормонов адено- и нейрогипофиза (соматотропина, пролактина, гонадотропинов, вазопрессина). регулируют процесс всасывания в ЖКТ, угнетают секрецию панкреатического сока и соляной кислоты в желудке.

ГОЛОВНАЯ БОЛЬ Головная боль является разновидностью отражённой боли, воспринимаемой как болевое ощущение, возникающее на поверхности головы. Многие виды болей возникают от болевых стимулов внутри черепа, другие — от раздражителей, расположенных снаружи черепа.

Головные боли внутричерепного происхождения Сам мозг полностью лишен болевой чувствительности. Поэтому причины болей: 1. Давление на венозные синусы, окружающие мозг 2. Растяжение твёрдой мозговой оболочки. Особенно чувствительны структуры средней мозговой артерии. 3. Воспаление мозговых оболочек - менингеальные боли - наиболее тяжёлый вид головных болей, отражающихся по всей поверхности головы. 4. Снижении давления спинномозговой жидкости

Эмоциональное напряжение приводит к корковой депрессии, которая вызывает локальное накопление ионов калия в ткани мозга, инициирующее сосудистый спазм и приступы мигрени. 6. Алкогольная боль вызвана прямым токсическим раздражающим действием ацетальдегида на мозговые оболочки. 5.

Головные боли внечерепного происхождения Спазм мышц, прикреплённых к черепу и плечевому поясу - боль поверхности головы напоминает внутричерепную боль. 2. Раздражение носовой полости и придаточных пазух носа - боль фронтальной поверхности головы небольшой интенсивности. 3. При нарушениях зрения, при сильных сокращениях ресничной мышцы - рефлекторный спазм лицевых и наружных глазных мышц и появление головной боли. 1.

Нейрогенная боль Такая боль имеет ряд особенностей: 1. характеризуется как тупая, пульсирующая, давящая, обжигающая и стреляющая. 2. частичная потеря чувствительности. 3. характерны вегетативные расстройства, такие как снижение кровотока, гипер и гипогидроз в болевой области. 4. она не мешает засыпанию пациента, но возможно просыпание от сильной боли. 5. она невосприимчива к опиатам в обычных анальгетических дозах (механизм отличен от опиоид-чувствительной боли).
Физиология боли (2014).ppt