Физиол.берем. .Этапы разв.плод.яйца.Подг.к родам..ppt
- Количество слайдов: 31

Физиология беременности. Оплодотворение. Этапы развития плодного яйца. Подготовка к родам.

Становление представлений о развитии плода. o Анаксагор (5 век до н. э) выступал за идею преформизма. Он считал, что в отцовском и материнском «семени» в миниатюре существуют части плода, которые в процессе развития лишь увеличиваются. o Аристотель (384 -322 гг. до н. э. ) опроверг теорию преформизма. Он впервые сформулировал основное положение эпигенеза. o Уильям Гарей (1578 -1657 гг. ) опроверг преформизм и идею самозарождения. Он обобщил представления о яйце как источнике развития всех животных

o Ранье де Граф – впервые изучил семенные канальцы и определил их как «сосуды, изготовляющие семя» . o К. М. Бэр продолжил изучение граафовых пузырьков, которые открыл Ранье де Граф. Бэр впервые описал яйцо млекопитающих и человека, бластулу. o Марчелло Мальпиги в 12 таблицах и 86 рисунках с пояснительным текстом зарисовал цыпленка на ранних стадиях развития. o Каспар Фридрих Вольф развил и экспериментально обосновал теорию эпигенеза.

Периоды развития беременности. 1. Проэмбриональный период Это развитие женской и мужской половых клеток. Оогенез-развитие женской половой клетки(яйцеклетки). В процессе эмбрионального развития в яичниках девочки закладывается около 300 000 -400 000 пузырьков(премордиальные фолликулы). В каждом находится яйцеклетка. С 10 -14 лет ежемесячно в яичнике происходит созревание фолликула. Цикл длится в среднем 28 дней и называется менструальным циклом. Зрелая яйцеклетка самая крупная клетка человеческого организма. Находясь в маточной трубе она способна к оплодотворению в течение 2 -4 суток. Яйцеклетка не имеет органов движения. Она двигается благодаря движению ресничек эпителия маточных труб, также току жидкости и перистальтических

Фолликул и яйцеклетка.
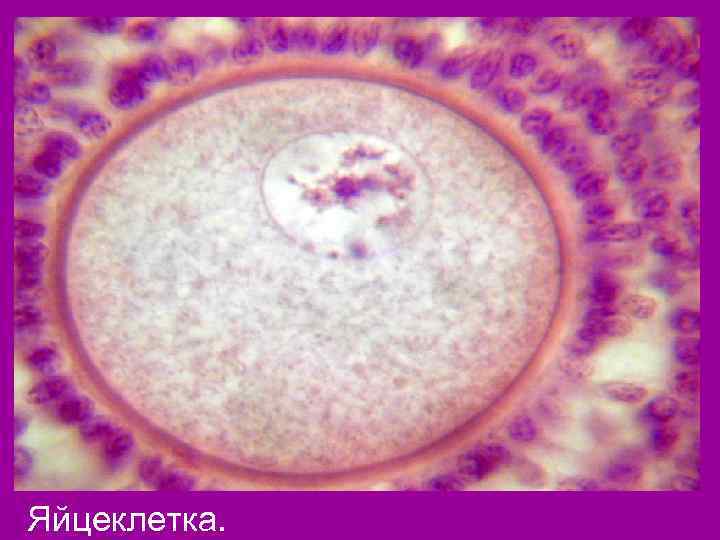
Яйцеклетка.

Яйцекле тка

Сперматогенез-развитие мужской половой клетки. Сперматозоид - мужская половая клетка, образование которой происходит в семенных канальцах половых желез. Как и яйцеклетка он имеет 23 хромосомы. Сперматозоид состоит из головки и хвостика, с помощью которого он двигается со скоростью 1, 5 -3 мм/мин навстречу току жидкости. Путь от наружного маточного зева до трубы сперматозоид преодолевает за 23 часа. В 1 мл эякулята содержится до 200 млн. сперматозоидов. Сперматозоид живет 48 -72 ч. , в половых органах женщины до 5 суток, сохраняя оплодотворяющую способность.

2. Оплодотворение Суть оплодотворения состоит в объединении мужской и женской половых клеток (гамет). Сперматозоид активно двигаясь достигает ампулярный отдел маточной трубы, где встречается с яйцеклеткой. Сперматозоиды, приближаясь к яйцеклетке, окружают ее, происходит разрыв головок, выделяющийся при этом фермент размягчает оболочку яйцеклетки. Когда головка одного сперматозоида внедряется в яйцеклетку, происходит реакция, делающая оболочку непроходимой для других сперматозоидов. Как только сперматозоид

3. Доимплантационный и имплантационный период Доимплантационный период. Первое деление зиготы заканчивается через 30 ч. , а каждое последующее деление происходит быстрее. Зародыш становится многоклеточным, но не увеличивается в размерах. Плотный шар из дочерних клеток на 3 -и сутки попадает в полость матки. На этом данный период заканчивается. Характерной особенностью этого периода является отсутствие морфологической связи между организмом матери и развивающимся зародышем, поэтому воздействие вредных факторов не причиняет плодному яйца вреда. Питание осуществляется за счет питательных веществ, содержащихся в ядре яйцеклетки. Имплантационный период. После попадания яйца в полость матки, объем зародыша увеличивается, наружная оболочка лопается и поверхностным слоем плодного пузыря теперь становятся клетки трофобласта. Последние, благодаря содержащемуся в них протеолитическому ферменту, расплавляют ткани слизистой оболочки матки.

Зародыш задерживается в определенном месте и «прилипает» - имплантируется к стенке матки (на 6 -8 день после оплодотворения). Процесс имплантации длится 10 дн. Внутренние и внешние факторы, неблагоприятно воздействуя на него, могут привести к нарушениям в нормальном течении беременности. Вокруг яйца постепенно образуется тканевой распадэмбриотроф «маточное молочко» -оно содержит белки, жиры, углеводы, витамины, соли и другие вещества, необходимые для питания и развития эмбриона. Плодное яйцо постепенно погружается в слизистую матки и она смыкается над ним. Этот процесс называется нидацией. Питательные вещества проникают через трофобласт и питают плодное яйцо. Оно быстро растет и развивается.
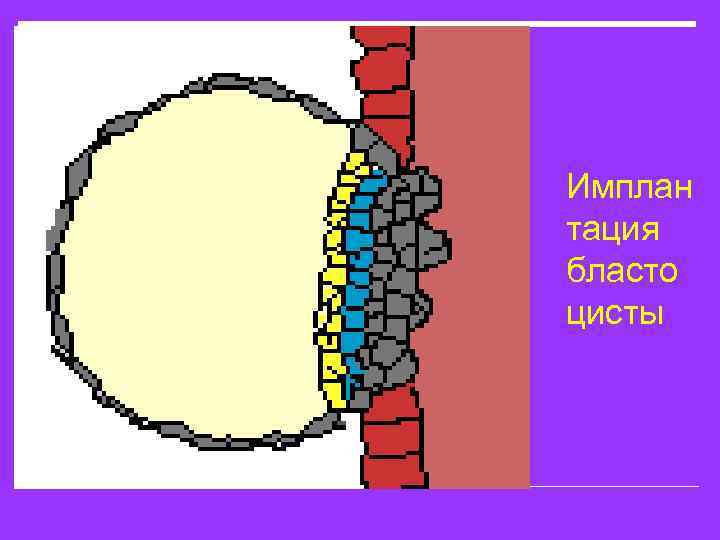
Имплан тация бласто цисты

4. Эмбриональный период. Эмбриогенез. Плацентация и органогенез. Плацентация. Ворсинчатый хорион секретирует специфический гормон беременности - хориальный гонадотропин человек (ХГЧ). Он дает информацию к перестройке жизнедеятельности всего организма женщины, направленной на сохранение и развитие беременности. На 1819 день беременности из заднего отдела зародыша появляется выпячивание, которое содержит сосуды; начинается васкуляризация ворсин и они становятся истинными вторичными. На 28 -30 день ворсины густо покрывают всю поверхность зародыша. Они развиваются на стороне плодного яйца – «ветвистый хорион» , а с другой стороны атрофируются - «лысый хорион» . К концу 12 недели ворсинки сливаются в дольки и формируется плацента. К завершению этого периода устанавливается маточно-плацентарное и плодовоплацентарное кровообращение.

Схема образования плаценты
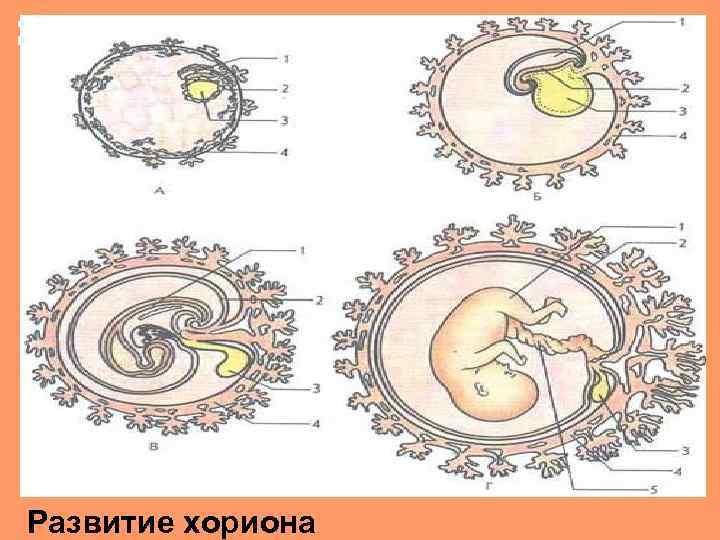
Развитие хориона

Органогенез – это формирование основных органов плода. Из нежных клеток образуется нервная ткань, из жестких клеток костная система, из эластичных клеток - мышечная и соединительно-тканная система, из других клеток - различные органы. Органы закладываются и формируются в той последовательности, в какой возникает потребность в их функции (ССС=>головной мозг =>легкие, спинной мозг, наружные половые органы =>зачатки зубов, почки и др. ). В конце эмбрионального периода заложены все органы и системы плода. Достаточно сформированы части плодного яйца: амнион, хорион, децидуальная оболочка, пуповина. 5. Плодный или фетальный период (fetos - плод). До сих пор продукт зачатия назывался эмбрионом, теперь это уже плод. Этот период длится 40 недель. Он характеризуется дальнейшим развитием плода, созреванием его органов и систем, формирование функций органов, созревание плаценты.

Части плодного яйца и их функции. 1. Плацента Служит для снабжения плода питательными веществами, О 2, удаления продуктов. Толщина 2 -3 см, диаметр 15 -18 см, вес 600800 г. Основной структурной единицей плаценты является кателедон. Это долька плаценты, образованная стволовой ворсинкой и отходящими от нее ветвями. Различают материнскую поверхность плаценты(матовая, сероватовишневого цвета, дольчатого строения, соприкасается с маткой) и плодовую поверхность(сероватого цвета, с блестящей ровной поверхностью, покрытая амниотической оболочкой).
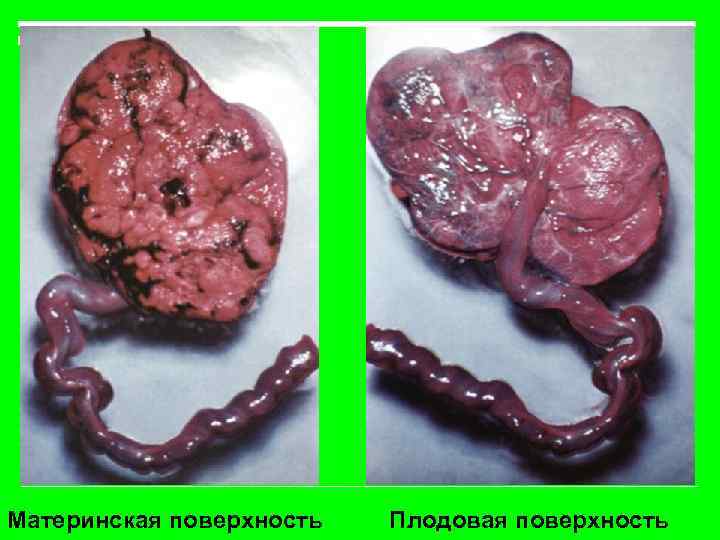
Материнская поверхность Плодовая поверхность

Основные функции плаценты: 1. Дыхательная - доставляет плоду кислород. 2. Трофическая – поступают питательные и другие, необходимые для развития плода вещества. 3. Метаболическая. 4. Выделительная – выделяются продукты обмена, СО 2. 5. Плацента – это мощная железа внутренней секреции. Она синтезирует и выделяет в кровоток сложный комплекс гормонов и биологически активных веществ, необходимых для правильного развития беременности. Уровень гормонов изменяется не только с функцией плаценты, но и с продукцией их плодом, что составляет единую фето-плацентарную систему. 6. Плацента выполняет функцию иммунологической защиты плода. 7. Барьерная функция плаценты. Способна задерживать переход к плоду токсических продуктов обмена матери. Защищает организм плода от воздействия неблагоприятных факторов окружающей среды, попавшие в организм матери. Но эта защитная функция плаценты ограничена.

2. Амнион и околоплодные воды Необходимой средой обитания плода являются околоплодные воды. Они образуются секрецией эпителия амниона – плодного пузыря, транссудацией крови матери, деятельности почек и легких плода. Околоплодные воды – это прозрачная, слегка мутноватая жидкость, V=1, 5 -2 л. Функции амниона: 1. Защищает организм плода от внешних воздействий. 2. Препятствует сращению кожи плода с амнионом. 3. Предохраняет пуповину от сдавливания. 4. Является питательной средой для плода. 5. Способствует в родах нормальному раскрытию шейки матки. 6. Создает условия для нормального движения плода. Воды постоянно обновляются (в среднем за 5 суток).
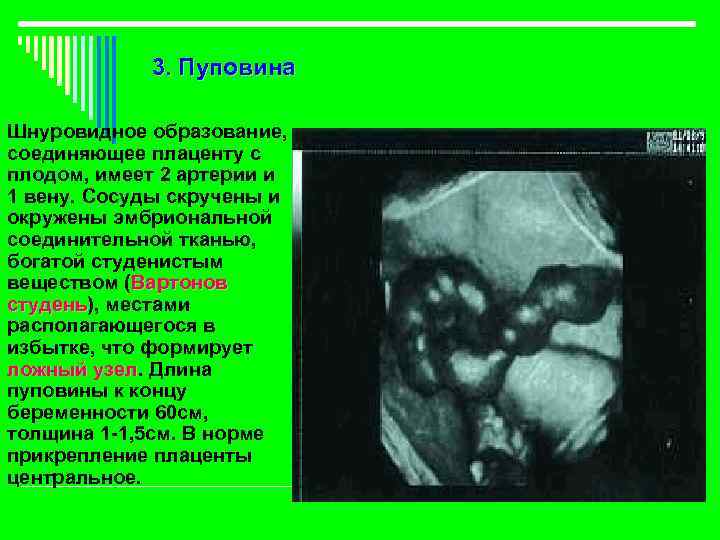
3. Пуповина Шнуровидное образование, соединяющее плаценту с плодом, имеет 2 артерии и 1 вену. Сосуды скручены и окружены эмбриональной соединительной тканью, богатой студенистым веществом (Вартонов студень), местами студень располагающегося в избытке, что формирует ложный узел. Длина узел пуповины к концу беременности 60 см, толщина 1 -1, 5 см. В норме прикрепление плаценты центральное.

4. Плод Утробный период развития человеческого зародыша продолжается в среднем 265290 дней. За этот период из двух половых клеток мужской и женской формируется организм плода с достаточным количеством органов и систем для внеутробного существования. Рост плода, формирование его функций и систем в различные периоды имеет определенную закономерность, подчиняется генетическому коду, заложенному в половых клетках и закрепленному в процессе эволюции развития человека.

Роль плацентарного барьера в нарушениях развития эмбриона и плода. Фето-плацентарный комплекс. 1. Гипоксия плода, дистресс-синдром. Различным отклонениям в развитии плода и новорожденного предшествуют анатомические и функциональные нарушения плаценты, что называется плацентарной недостаточностью, в основе которой лежат изменения элементов ворсинчатого хориона. В результате этих изменений возникает гипоксия плода, т. е. дистресссиндром. Факторы развития ПН: 1. Осложнения беременности. 2. Экстрагенитальные заболевания матери. 3. Первородящие юного и пожилого возрастов. 4. Вредные привычки.

2. Механизм развития плацентарной недостаточности Основная роль отводится гемодинамическим нарушениям: - недостаточное развитие маточно-плацентарной сосудистой системы; - сужение сосудов плаценты; - замедленное кровообращение в межворсинчатом пространстве; - выключение из гемодинамики отдельных участков плаценты. Все это создает дефицит кровоснабжения плаценты, ведущий к ограничению питания и дыхания плода. Это ведет к: - недостаточности синтеза плацентарных гормонов; - снижению активности ферментов, осуществляющих процессы питания плода; - нарушается проницаемость плаценты – недостаточность мембран; - паренхиматозно-клеточная недостаточность.

3. Первичная и вторичная ПН Первичная ПН – до 16 нед. беременности. Возникает под влиянием генетических, эндокринных и инфекционных факторов. При этой форме происходит прерывание беременности. Вторичная – после 16 нед. Она обусловлена экстрагенитальными заболеваниями матери, гестозами. 4. Острая плацентарная недостаточность Сопровождается быстрым нарушением маточно-плацентарного кровообращения. При этом возникают инфаркты плаценты, преждевременная ее отслойка, что приводит к прерыванию беременности и гибели плода. Чаще возникает в родах. Причины: аномалия родовой деятельности, преждевременная отслойка нормально расположенной плаценты, предлежание плаценты, эклампсия, состояние шока, коллапс.

5. Хроническая плацентарная недостаточность Возникает почти у каждой третьей беременной высокой группы риска. При относительной ПН возможно отставание в развитие плода, но проводимая терапия дает эффект. При абсолютной ПН спасти ребенка может только досрочное родоразрешение. Причинами хронической ПН являются: экстрагенитальные заболевания матери; осложнение беременности, инфекции, производственные факторы. Основным клиническим симптомом ХПН является задержка внутриутробного развития плода (ЗВРП). Симметричная форма развивается со 2 -го триместра беременности. Характерно пропорциональное уменьшение размеров плода по сравнению с должностными величинами для данного гестационного срока беременности. Ассиметричная форма - в 3 -м триместре беременности. Характерны непропорционально антропометрические показатели: обычные размеры головы – гипотрофия туловища, отставание массы тела при обычной длине.

Оценка деятельности фетоплацентарной системы. 1. Клинический метод. Оценка роста и развития плода путем тщательного измерения ВДМ и ОЖ. 2. УЗИ. Широко используется и обладает высокой информативностью. Безвреден для плода и матери. 3. Эхокардиография плода. Позволяет увидеть любой «срез» работающего сердца, изучить работу клапанов, измерить толщину любой части миокарда. 4. Допплеоэхокардиография. Исследование кровотока в системе мать-плацента-плод. 5. Антенатальная и интранатальная кардиография плода. Синхронная запись сердцебиений плода и маточных сокращений. Позволяет судить о сердечной деятельности плода и активности матки. 6. Амниоскопия. Применяется для изучения околоплодных вод и плода во время беременности. Показания: подозрение на

внутриутробную гибель плода, гемолитическая болезнь, ХПН, перенашивание беременности. Осложнения: разрыв плодных оболочек, травматизация слизистой оболочки цервикального канала, инфицирование родовых путей. 7. Амнеоцентез. Пункция амниотической полости с целью получения околоплодных вод для исследования. 8. Фетоскопия. Взятие крови из сосудов пуповины и плаценты, прицельной биопсии кожи плода на сроке 16 -20 нед. 9. Гормональные методы исследования. Определяется уровень плодово-плацентарных гормонов: - прогестерона и ХГЧ в моче и крови в ранние сроки. При их снижении судят об угрозе прерывания беременности. - эстриола – в суточной моче в 30 нед. , чем ниже показатель, тем выше степень гипоксии плода. - плацентарный лактоген – в плазме крови и в околоплодных водах. - Альфа-фето-протеиды – повышение их уровня в крови (1820 нед) матери наблюдается при аномалиях развития плода. - пролактин в крови матери дает оценку сурфактанта в фетоплацентарной осморегуляции (18 -20 нед. ) и др.

Профилактика и лечение. 1. Гигиена и рациональное питание беременных. 2. Режим труда и отдыха. 3. Проведение физиопсихопрофилактики. 4. Оздоровление окружающей среды. 5. Устранение вредных факторов. 6. Выявление болезней матери и их своевременное лечение. 7. Изучение роли генетических факторов. 8. При острой недостаточности – ускоренное родоразрешение. 9. При угрозе прерывания беременности – сохраняющая терапия. 10. Малые дозы эстрагенов, сигетин, партусистен, алупент.

11. Одновременно с восстановлением микроциркуляции проводится терапия гипотрофии плода. 12. Для улучшения функции плаценты глюкоза, кокарбоксилаза, витамины и т. д. 13. В группе риска проводится профилактика соответственно стандарта приказа № 490: - до 12 недель; - в 20 -22 недели; - в 30 -32 недели.

Физиол.берем. .Этапы разв.плод.яйца.Подг.к родам..ppt