акуш лек 4 физиолог роды ч 1.ppt
- Количество слайдов: 75

ФИЗИОЛОГИЧЕСКИЕ РОДЫ.

• Роды представляют собой физиологический процесс, направленный на изгнание плодного яйца из полости матки по достижению плодом жизнеспособности.

Критерии характеризующие нормальные роды: • одноплодная беременность; • головное предлежание; • соответствие головки плода и таза матери; • здоровье плода при нормальном функционировании плаценты; • доношенная беременность (38 40 нед); • координированная родовая деятель ность, не требующая коррекции;

• нормальный механизм родов, соответствующий костному тазу; • своевременное излитие околоплодных вод (при раскрытии шейки матки на 6 8 см — активная фаза I периода родов); • отсутствие акушерского травматизма и оперативных вмешательств в родах; • продолжительность родов: у первородящих— от 7 до 14 ч, у повторнородящих — от 5 до 12 ч; • отсутствие у ребёнка гипоксических, травматичес ких или инфекционных осложнений, аномалий развития или уродств; • физиологическая кровопотеря в последовом и раннем послеродовом периоде не выше 0, 5% массы тела роженицы.

Регуляция сократительной деятельности матки. • Выделяют три типа регуляции сократительной деятельности матки: эндокринную (гормональную); нейрогенную, осуществляемую ЦНС и вегетативной нервной системой; миогенную регуляцию, основанную на особенностях морфологической структуры матки.

• Завершение генетически запрограм мированного внутриутробного развития происходит на 38 40 нед беременности. В этот период осуществляется интенсивная синхронная подготовка матери и плода к процессу родов.

• Сократительная деятельность матки подавляется прогестероном, простациклином, релаксином, оксидом азота и др. гормонами. Для развития родовой деятельности требуются эндокринные, пара‒ и аутокринные взаимодействия между плодом, плодными оболочками, плацентой и организмом матери.

• Утеротропины (Э, Пр, простагландины, кортикотропин релизинг гормон) обеспечивают подготовку матки к родам, включая созревание шейки матки, развитие щелевых контактов между клетками миометрия, которые проявляются при доношенной беременности (их количество увеличивается в родах); увеличение плотности рецепторов, чувствительных к утеротонинам (ОК, простагландины), обеспечивающих родовую деятельность.

• В настоящее время установлена центральная роль плода в инициации родовой деятельности у млекопитающих, у человека роль плода до конца еще не изучена. • Как показали экспериментальные исследования G. C. Liggins (1967) разрушение гипофиза или гипоталамуса у животных приводит к увеличению сроков беременности. Стимуляция коры надпочечников плода АКТГ, введение кортизола или синтетического глюкокортикоида дексаметазона приводит к преждевременным родам, что указывает на участие этих гормонов в стимуляции сокращений матки (Liggins G. C. , 1968; 1969).

• Установлено, что незадолго до родов возрастает чувствительность надпочечников плода к АКТГ, что вызывает их активацию. Рост концентрации АКТГ и адренокортикаль ной чувствительности плода к этому гормону в третьем триместре беременности и особенно при родовой деятельности, рассматривается многими авторами как пусковой механизм (trigger) родоразрешения (Myers R. T. 1971; Russe M. W. , 1976; Дмитру И. С. , 1981 и др. ).

• Надпочечники плода продуцируют кортизол и дегидроэпиандростендиол. Последний преобразуется в плаценте в эстрадиол и эстриол.

• Кортизол плода, попадая в околоплодные воды, достигает зоны непосредственного контакта плодовых и материнских тканей. Происходит разрушение лизосом и запуск каскадного синтеза ПГ, главных модуляторов сократительной активности матки. Происходит мгновенный выброс продуктов арахидоновой кислоты, каскад синтеза ПГ Е 2 из водных оболочек, ПГ F 2 ― из децидуальных клеток миометрия.

• ПГ материнского и плодного происхождения воздействуют на матку синхронно: раскрывая кальциевый канал миоцита, повышают её тонус, усиливают сократительную активность и энергетическое обеспечение, обусловливают автоматизм сократительной деятельности

• Плацентарный эстриол стимулирует увеличение в децидуальной ткани ПГ F 2, рецепторов простагландинов и окситоцина, промежуточных соустий, тех составляющих, которые обеспечивают развязывание родов.

• Эстрогены оказывают существенное влияние на созревание шейки матки, через систему нуклеиновых кислот активируют синтез сократитель ного белка матки (актомиозина), активируют холинергическую систему, угнетают активность окситоциназы, увеличение кровотока и кровообращения в миометрии, а также энергетическое обеспечение матки.

• Важная роль принадлежит окситоцину в организации ритмов активности матки. ОК инактивируется в значительной степени в печени и почках, во время беременности важное значение в этом отношении принадлежит плацентарной окситоциназе. Концентрация ОК в крови матери и перед началом родов не изменяется, но существенно возрастает в активной фазе родов.

• Важна роль и окситоцина плодового происхождения. Установлено, что одновременно с наступлением родовой деятельности наблюдается рост концентрации вазопрессина и окситоцина в пуповинной крови. Простагландины стимулируют секрецию окситоцина плода и матери. К числу факторов, стимулирующих синтез ПГ относится ОК.

• В последнее время получены данные о том, что в миометрии и децидуальной ткани женщин содержание ОК рецепторов в течение беременности возрастает и достигает максимума с началом родовой деятельности. Увеличение концентрации рецепторов снижает порог чувствительности тканей к ОК, и в конце беременности концентрация ОК в крови женщины оказывается достаточной для того, чтобы вызвать сокращения матки. • ОК может играть двоякую роль в механизме родов: стимулировать сокращение миометрия самостоятельно через собственные рецепторы и повышать содержание простагландинов в децидуальной ткани.

• Определенное место отводится роли центральной нервной системы в подготовке организма женщины к родам. К концу беременности и началу родов у женщины наблюдается преоблада ние процессов торможения в коре большого мозга и повышение возбудимости подкорковых структур (гипоталамо гипофизарной системы, в миндалевидных ядрах лимбического комплекса и спинного мозга).

• Электроэнцефалографические исследования, проведенные в 1970 е гг. проф. И. И. Яковлева и его сотрудников показали, что к концу беременности у женщин отмечается усиление реакций на интероцептивные раздражители с шейки матки и ослабление (или даже отсутствие) реакций на экстероцептивные раздражители, что свидетельствует о формировании «родовой доминанты» , которая является необходимым условием для своевременного и правильного развития родов (Айламазян Э. К. . 2007).

• Под «родовой доминантой» , понимают единую динамическую систему, объединяющую как высшие нервные центры регуляции (центральная и вегетативная нервная система), так и исполнительные органы (матка и фетоплацентарный ком плекс). По изменениям, наступающим в половых органах, можно довольно точно судить о формировании периферического звена родовой доминанты.

• Выраженность рефлекторных реакций, лежащих в основе родов, зависит от тонуса различных отделов вегетативной нервной системы, иннервирующих матку. Все отделы матки (тело, нижний сегмент) имеют двойную вегетативную иннервацию. Матка иннервируется симпатическими (адренергическими) и парасимпатическими (холинергическими) нервами.

• Физиологический эффект катехоламинов осуществляется их действием через два вида адренорецепторов — α и β. При возбуждении α адренорецепторов наблюдается сокращение матки; при возбуждении β адренорецепторов — отмечается снижение тонуса, возбудимости и сократительной активности матки. Перед родами увеличиваются количество и активность α адренорецепторов и М холинорецепторов.

• Адреналин возбуждает сократительную активность небеременной матки и тормозит спонтанную родовую деятельность, в то время как норадреналин вызывает сокращения беременной матки. Поэтому во время беременности только небольшое количество норадреналина обнаруживается в матке.

• Во время сокращений матка испытывает резко выраженное влияние со стороны холинергической системы. АХ оказывает стимулирующий эффект на мышцы матки. Перед родами и в родах в плазме крови беременных наблюдается высокий уровень активной формы АХ при одновременно низкой активности ацетилхолинэстеразы. В родах под воздействием определенного количества медиаторного АХ; наступают сокращения маточной мускулатуры, разрушение АХ холинэстеразой сопровождается постепенные падением волны сокращения. Следующие сокращения матки возникают при появлении новой порции АХ. Действие АХ и норадреналин на матку суммируется (Чернуха Е. А. , 1999).

• Концепция «родовой доминанты» в настоящее время наполняется новым содержанием. Это относится к нейропептиду кортикотропин релизинг гормону (CRH, corticotrophin releasing hormone), которому принадлежит центральная роль в физиологическом ответе на стресс, связывают механизм инициации родов у человека. В течение беременности этот гормон начинает продуцироваться плацентой и его можно определить в плазме. • Его концентрация резко начинает возрастать в третьем триместре беременности. Существует точка зрения, что CRH играет регулирующую роль в продолжительности беременности.

• M. Mc. Lean с соавт. , (1985) при изучении содержания в плазме крови у 485 беременных CRH, установили, что уже на сроке 18 нед беременности можно выделить группы с преждевременными родами, так к моменту родов содержание CRH резко возрастает. Это позволило говорить о так, называемых «плацентарных часах» , механизме определяющем продолжитель ность беременности и срок родов.

• Дальнейшие исследования показали, некоторые возможные механизмы, за счет которых регулируется продолжительность беременности. Так, CRH стимулирует продукцию простагландинов и АКТГ, биосинтез эстрогенов в культуре клеток трофобласта • . Установлена четкая корреляция между уровнем эстрадиола и СRH у приматов (Smith R. с соавт. , 1999).

• • • Характеристика сокращений матки Сократительная активность матки во время родов характеризуется тонусом, интенсивностью схватки, продолжительностью, интервалами между схватками, ритмичностью.

• Исследование внутриматочного давления вне и во время схватки получило интенсивное развитие начиная с работ R. Caldeyro Barcia (1950). Установлено, что вне схватки матки базальный тонус составляет от 8 до 12 мм рт. ст. В тех случаях, когда вне схватки давление менее 8 мм рт. ст. , говорят о гипотонусе, если более 12 мм рт. ст. ‒ о гипертонусе матки. • Нижний предел внутриматочного давления для схватки — 18 20 мм рт. ст. , при эффективной схватке давление повышается до 40 60 мм рт. ст. ;

• Концепция тройного нисходящего градиента связывается с именами Н. Alvarez, R. Caldyero Barcia, S. R. M. Reynolds. Волна сокращения начинается в одном из трубных маточных углов. Однако водитель ритма (пейсмейкер) гистологически не найден. Н. Alvarez и R. Caldeyro Barcia (1952) назвали это распространение волны сокращения сверху вниз тройным нисходящим градиентом. • Наиболее сильные и продолжительные сокращения матки наблюдаются в области дна (доминанта дна). В дальнейшем волна сокращения распространяется вниз на тело и шейку матки (первый градиент). В теле и особенно в нижнем сегменте матки наблюдается уменьшение силы и продолжительности сокращения (второй и третий градиенты).

• Скорость распространения сокращений матки составляет 2— 5 см/с. Через 15— 20 с сокращением охватывается вся матка. Порог болевой чувствительности наступает при амплитуде схваток 15― 20 мм рт. ст. ; при амплитуде схваток 25― 30 мм рт. ст. ― становятся болезненными.

• Для нормального течения родового акта характерна координированность (согласованность) сокращений матки. Кроме координированности сокращений по вертикали (тройной нисходящий градиент, доминанта дна и реципрокность), существует координированность по горизонтали в виде согласованных сокращений правой и левой половин матки.

• Ведущей концепцией раскрытия шейки матки является теория контракции ретракции дистракции, сформировавшаяся к концу 19 начало 20 века. Основным механизмом раскрытия шейки матки является сокращение маточной мускулатуры, а также действие на шейку изнутри плодного пузыря или предлежащей части за счет повышения внутриматочного давления.

• Во время каждой схватки в мускулатуре матки происходят одновременно следующие процессы. Во время каждой схватки в мышечной стенке матки одновременно происходит сокращение всех мышечных волокон и пластов — контракция, а также их смещение по отношению друг к другу — ретракция. Во время паузы контракция отсутствует полностью, а ретракция — частично.

• Перемещаемые мышечные волокна, сокращаясь, в свою очередь тянут на себя мускулатуру маточного зева. Во время паузы волокна не возвращаются в состояние первоначального расположения, вследствие чего происходит смещение значительной части мускулатуры из нижних отделов матки в верхние отделы. В результате многочисленных тракций шейка матки становится короче, сглаживается, втягивается в нижний маточный сегмент. Благодаря последнему она раскрывается (дистракция) и освобождает путь для изгнания плода из полости матки. • Процессам ретракции и дистракции способ ствует реципрокность взаимоотношений между мышечными слоями тела и шейки матки.

• К наступлению родов разные отделы матки имеют неодинаковую функциональную сократительную активность. • Условно в матке различают два основных функциональных слоя миометрия: наружный — активный, мощный в области дна матки, постепенно утончающийся в дистальном отделе шейки матки; внутренний — выраженный в шейке и в области перешейка, более тонкий в дне и теле матки. Наружный слой активно сокращается и перемещается кверху, а внутренний — расслаб ляется, обеспечивая раскрытие шейки матки. • В конечном итоге у сегмента матки, соответ ствующего ее дну "собирается" часть мускулатуры тела метки, у сегмента, соответствующего телу ― часть мускулатуры нижнего сегмента, а у нижнего сегмента шейка матки.

• В 1988 году независимо друг от друга С. Л. Воскресенский и Г. А. Савицкий опубликовали еще одну концепцию раскрытия шейки матки в родах. В ее основу положен принцип гидравлического расправления шейки кровью, выталкиваемой силой схватки из венозных пространств стенок матки.
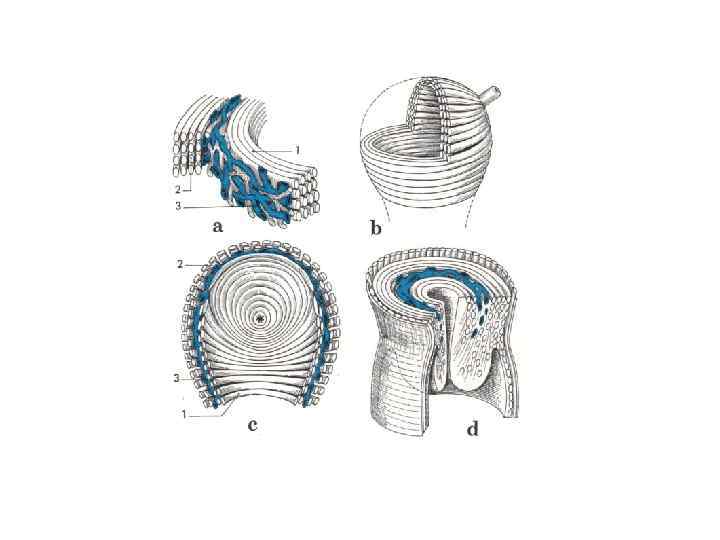

• В паузах между сокращениями матки, когда ее мускула тура расслаблена и сосудистое сопротивление минимальное, миометральное сплетение заполняется кровью. Во время схватки в стенках генерируются бегущие волны деформации. Распространяясь в миометрии от сегмента к сегменту, они переносят из тела в шейку матки депонированную в сосудистом сплете нии кровь. В процессе переноса происходит гидравлическое усиление давления в шеечном сосудистом сплетении и в периваскулярном пространстве, куда частично переходит жидкая составляющая крови.

• Во время паузы система приходит в исходное состояние, но уже на новом уровне. При каждой схватке шейка матки получает избыточный объем крови в виде своеобразного гемодина мического импульса. Такое многократно повторяющееся воздействие и реакция на него соединительно тканной основы шейки приводят к увеличению ее длины, периметра, а также объема и, в конечном счете, к раскрытию.

• Подчеркивается, важная роль биохимических преобразований соединительнотканного остова, включающих количественные и качественные изменения его компонентов (межуточного вещества, коллагена, эластина, клеточных элементов).

• Механизм дилатации, основанный на изменении интрамурального давлении, сравнивается с расправлением скрученной манжетки тонометра, в которую нагнетают воздух сжиманием резинового баллончика. При этом манжетка раздувается, увеличивается в объеме, ее складки сглаживаются, и она разворачивается.


• Периоды родов В течение родового акта выделяют три периода: I ‒ период раскрытия; II ‒ период изгнания; III ‒ последовый период. Беременная называется роженицей в течение всех родов.

• Первый период (раскрытия). Время от начала появления регулярных схваток до полного раскрытия маточного зева. Изгоняющими (родовыми) силами являются схватки и потуги. Схватки — сократительная деятельность матки. Они непроизвольны, периодичны и нередко болезненны. Промежутки между ними называются паузами.

• Схватки в начале родов могут продолжаться 10‒ 15 с, в конце родов продолжительность их увеличивается до 60 с или несколько больше, а паузы между ними резко сокращаются. • Промежуток от начала одной схватки до начала другой называется маточным циклом. Количество маточных циклов во время родов составляет 180 300 и более.

• Между нижним сегментом и остальной частью матки (верхний сегмент) образуется граница, которая называется контракционным кольцом. При головном предлежании плода, нормальных размерах таза и хорошем функциональном состоянии матки часть нижнего сегмента плотно охватывает предлежащую часть плода, что приводит к образованию внутреннего пояса соприкосновения и разделению околоплодных вод на передние и задние.

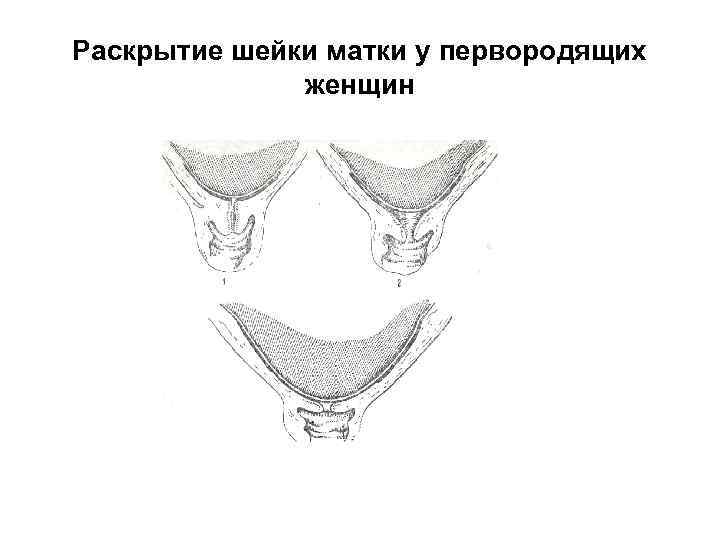
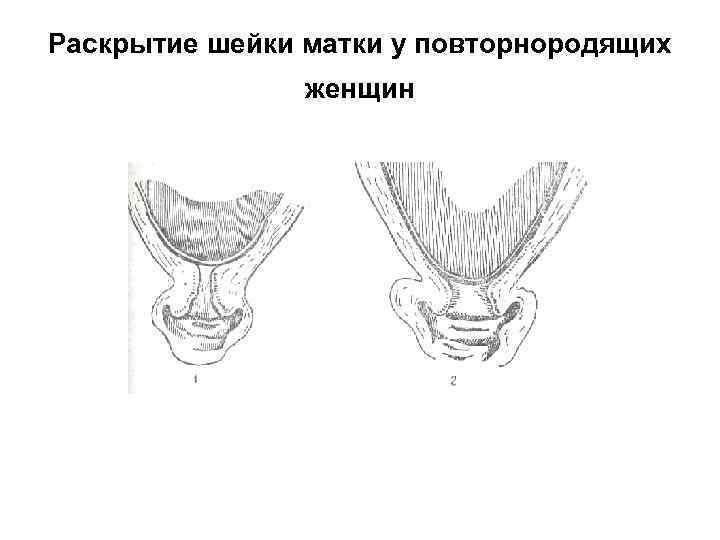
• Сглаживание шейки матки и раскрытие маточного зева у первородящих и повторнородящих протекает различно.

• У первородящих к началу родовой деятельности наружный и внутренний зев закрыты и шеечный канал сохранен. Процесс раскрытия шейки матки начинается сверху. Сначала раскрывается внутренний зев, при этой шейка несколько укорачивается. После расправления шееч ного канала шейка окончательно сглаживается и только затем начинает раскрываться наружный зев. Благодаря схваткам маточный зев раскрывается полностью (10 см)
Раскрытие шейки матки у первородящих женщин

• У повторнородящих в конце беременности канал шейки матки проходим для одного пальца вследствие его растяжения предыдущими родами. Процессы сглаживания и раскрытия шейки матки происходят одновременно.
Раскрытие шейки матки у повторнородящих женщин

• На высоте одной из схваток при полном или почти полном раскрытии ма точного зева разрываются плодные оболочки и изливаются светлые передние воды в количестве 100‒ 200 мл. Если плодный пузырь вскрывается до полного раскрытия маточного зева, то принято говорить о раннем излитии околоплодных вод. В современной акушерской литературе ранним считается разрыв плодного пузыря при раскрытии маточного зева до 6 см.

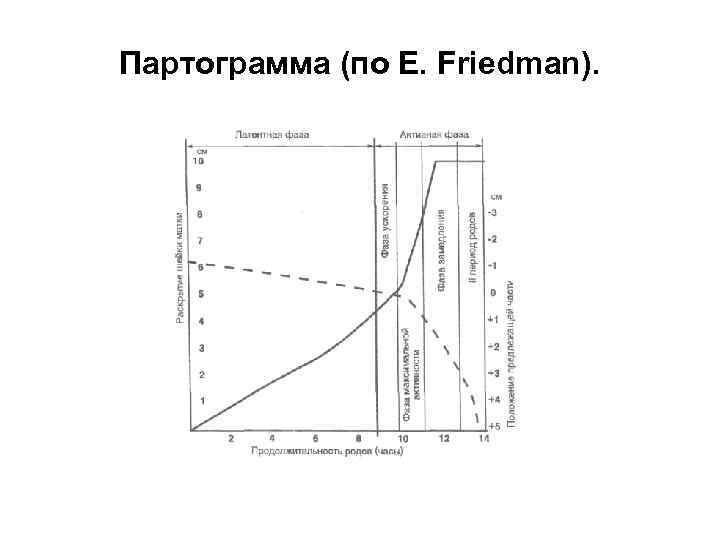
• По E. Friedman (1954) стали условно выделять латентную фазу (от начала родов до сглаживания и раскрытия шейки на 2 4 см) и активную фазу родов (до изгнания плода). Активная фаза, в свою очередь, включает фазу ускорения, фазу максимальной активности, фазу замедления (спада). Ускорение раскрытия шейки матки, наблюдаемое в активной фазе родов, совпадает с интенсивным продвижением предлежащей части. • Нулевая отметка соответствует положению предлежащей части на плоскости, проведенной по седалищной ости (spina ischiadica); положение предлежащей части может быть выше или ниже ее. Ускорение раскрытия шейки матки, наблюдаемое в активной фазе родов, совпадает и интенсивным продвижением предлежащей части.
Партограмма (по E. Friedman).

• Второй период родов начинается с полного раскрытия маточного зева и заканчивается рождением плода. Опустившаяся в полость малого таза головка плода, надавливая на заднюю стенку влагалища, крестцовые сплетения, прямую кишку и мышцы тазового дна, рефлекторно, как это бывает при акте дефекации, вызывает у женщины желание тужиться. • Потуга — это одновременное сокращение мышц брюшного пресса (т. е. мышц брюшной стенки, мышц туловища, диафрагмы и тазового дна). Клиническим проявлением периода изгнания является появление потуг.

• В течение периода изгнания потуги значительно уча щаются, следуя друг за другом с промежутками через 4 – 2 мин и чаще. В начале второго периода каждая потуга длится 0, 5− 1 мин, в конце 1− 2 мин. • Обычно для рождения плода достаточно 5− 10 потуг. • Продолжительность данного периода родов у первородящих женщин составляет 30− 60 мин и у повторнородящих – 15− 20 мин

• Особенной интенсивности достигают потуги с того момента, когда головка опус тится в колено родового ка нала. Раньше, чем в половой щели покажется головка, последняя своим давлением сильно растягивает в поперечном направлении тазовое дно и промежность. При этом начинает зиять и половая щель, в которой появляется небольшой участок головки, все более увеличивающийся. Однако по окончании потуги головка скрывается, Это называется врезыванием головки.

• В дальнейшем при по тугах головка все более и более выходит затылочком из под лонной дуги и по прекращении поту ги не скрывается. Это — начало прорезывания головки. После рождения затылка плода напряжение промежности еще более увеличивается; рождаются темя, лобик и личико ребенка. • Головка при появившихся потугах медленно поворачивается к одному из бедер матери. Наружный поворот головки совершается затылком в сторону бедра матери в зависимости от позиции: при первой позиции головка вращается затылком к левому, при второй к правому бедру матери.

• Затем происходит рождение плечиков Вслед за рожде нием туловища вытекают задние воды с примесью сыровидной смазки, а иногда ‒ крови

Третий период (последовый) • В течение последового периода происходит отделение последа от стенок матки и рождение его. При физиологическом течении последового периода отделение плаценты от стенки матки происходит в результате сокращения миометрия плацентарной площадки. При этом площадь плацентарной площадки становится меньше, далее нарушается целостность межворсинчатых пространств и изливающаяся кровь, образуя ретроплацентарную гематому, отслаивает плаценту. Этому же способствует и снижение внутриматочного давления.

• Длительность процесса отделения плаценты зависит от степени выраженности ретракции миометрия. При неосложненном течении средняя продолжительность третьего периода родов не должна превышать 30 минут.

• Отделение детского места начинается или в центре плацентарной пло щадки или у края ее. В первом случае между центральной частью плаценты и стенкой матки накапливается кровь из разорванных маточно плацентарных сосудов и межворсинчатых пространств. Эта ретроплацентарная гематома все более выпячивает плаценту в полость матки. Такой способ отде ления плаценты носит название центрального (по Шульце).
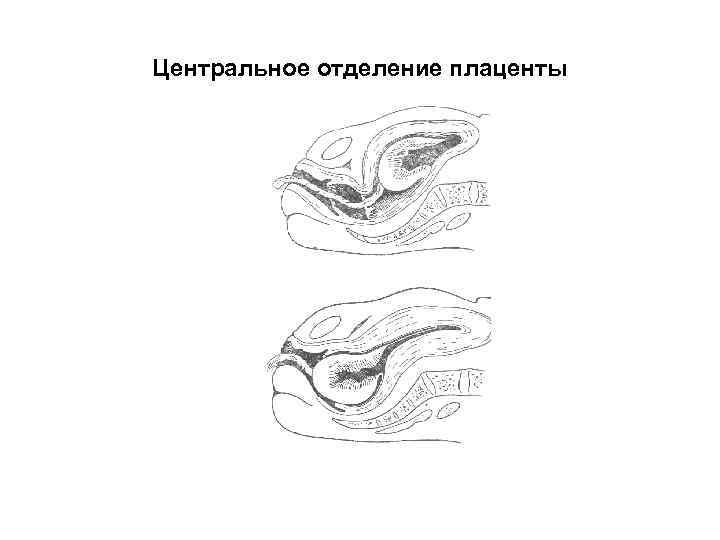
Центральное отделение плаценты

• Второй способ отделения плаценты состоит в том, что оно начинается не с центра, а у края, поэтому ретроплацентарпая гематома не образуется икровь отслаивая оболочки вытекает наружу. При этом отслаивается от стенки матки один участок плаценты за другим, и она опускается нижним своим краем во влага лище и далее наружу. Этот способ отделения плаценты носит название краевого (по Дункану).
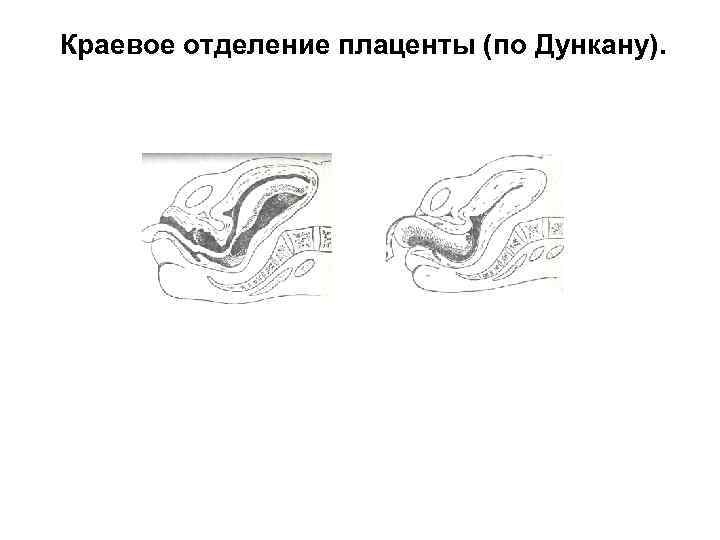
Краевое отделение плаценты (по Дункану).

Из многочисленных признаков отделения плаценты наиболее важны следующие: • 1) дно матки поднимается выше пупка, отклоняясь обычно вправо; передне задний размер матки при этом уменьшается. Нижний сегмент выпячивается над лобком, что свидетельствует об от делении и опущении последа в нижний отдел матки и во влагалище (признак Шредера);

• 2) при надавливании краем ладони над лобком матка приподнимается кверху, причем в случае отделения плаценты пуповина не втягивается во влагалище, а при неотделившейся плаценте втягивается (признак Чукалова Кюстнера);
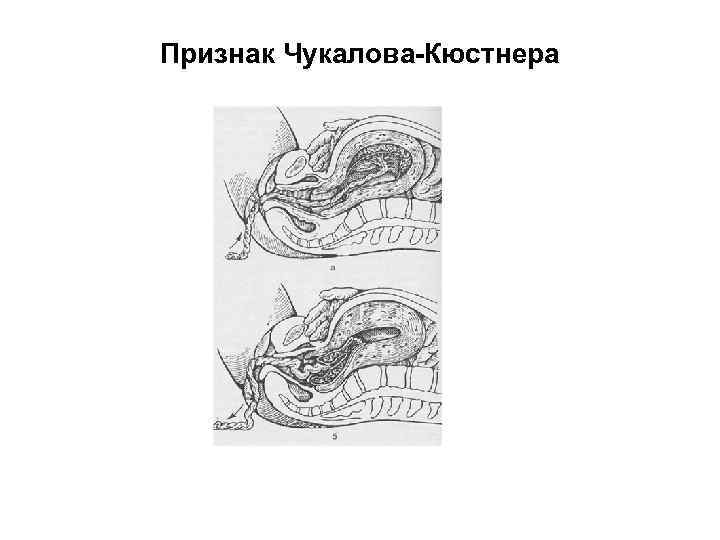
Признак Чукалова-Кюстнера

• 3) зажим или лигатура, наложенная на пуповину у половой щели, в случае отделения плаценты опускается на 8— 10 см, а при неотделившейся плаценте остается длительное время на прежнем месте (признак Альфельда);
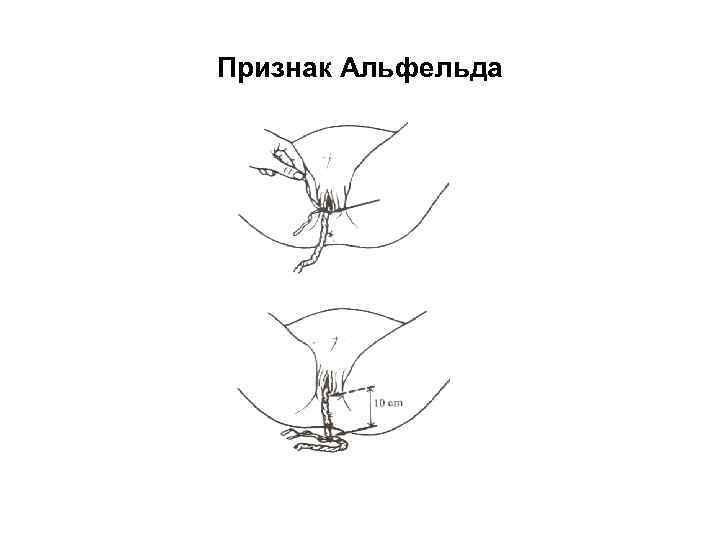
Признак Альфельда

• 4) при поколачивании пальцем по дну матки при отделившейся вибра ции пуповины не происходит, а при неотделившейся плаценте определя ется ясная вибрация пуповины (признак Штрассмана); • 5) при искусственной потуге пуповина втягивается во влагалише в случае отсутствия отде ления плаценты, а при отслойке плаценты — остается на месте (признак Клейна); • 6) признак Довженко – в случае отделившийся плаценты при глубоком дыхании роженицы не происходит втягивание пуповины.

• Отделение плаценты происходит в спонгнозном слое. Остановка кровотечения происходит в результате сокращения матки и сжимания маточноплацентарных сосудов мышечными пучками, как лигатурами. При физиологическом течении последового периода выделение последа происходит самостоятельно либо при потуживании женщины через 10 – 15 мин после рождения ребенка. • Общая кровопотеря в последовом и раннем послеродовом периоде не должна превышать 0, 5% от массы тела роженицы или 400 мл.

• Из трех периодов родов самым длительным является период рас крытия: 10— 11 часов у перворожениц и 6— 7 — у повторнородящих. Второй период родов продолжается от 1 до 2 часов у первородящих и от 15 мин до 1 часа у повторнородящих. Длительность третьего периода родов составляет 10 12 мин. (Айламазян Э. К. , 2007). • По данным В. В. Абрамченко (1983, 1996) продолжительность третьего периода родов у первородящих и повторнородящих женщин составляет 8, 7± 1 мин и 8, 1± 1 мин, соответсвенно.
акуш лек 4 физиолог роды ч 1.ppt