6. ФИЗИЧЕСКАЯ РЕАБИЛИТАЦИЯ ПРИ ПЛЕВРИТЕ.ppt
- Количество слайдов: 22

ФИЗИЧЕСКАЯ РЕАБИЛИТАЦИЯ ПРИ ПЛЕВРИТЕ Иванова Н. Л. , к. п. н. , доцент каф. ЛФК, массажа и реабилитации

Плеврит – воспаление листков плевры (с образованием фибринозного налета на ее поверхности или скоплением выпота в плевральной полости).

Этиология, патогенез. По этиологии все плевриты можно разделить на две группы: плевриты инфекционной природы могут вызываться возбудителями неспецифических (пневмококки, стрептококки, стафилококки, вирусы, грибы и др. ) и специфических (микобактерии, туберкулез и др. ) инфекций, проникающих в плевру контактным путем, лимфогенно и гематогенно. Плевриты инфекционной группы развиваются чаще всего у больных острой пневмонией, туберкулезом и пр. , они могут развиваться и как результат оперативных вмешательств, травм, тромбоэмболии легочной артерии и пр. Основная причина развития плевритов неинфекционной природы – опухоли (первичные опухоли плевры, а также метастазы в плевру злокачественных опухолей иной локализации), в том числе лимфомы, лимфогранулематоза. Способствовать развитию плеврита может понижение сопротивляемости организма после тяжелых заболеваний, недостаточное питание, значительное переутомление, охлаждение.

Основные формы плевритов: сухие (фибринозные), выпотные (экссудативные). Причиной возникновения сухого и серозного плеврита чаще всего бывает туберкулез легких, пневмонии, ревматизм и другие системные болезни соединительной ткани. Экссудативные п. : свободные и осумкованные (выпот ограничен сращениями между листками плевры. ). Эксс. Плевриты различаются по характеру выпота на: серозные, гнойные, геморрагические, смешанные. По локализации выпота различают: парокостальные, диафрагмальные, парамедиастинальные, междолевые плевриты.
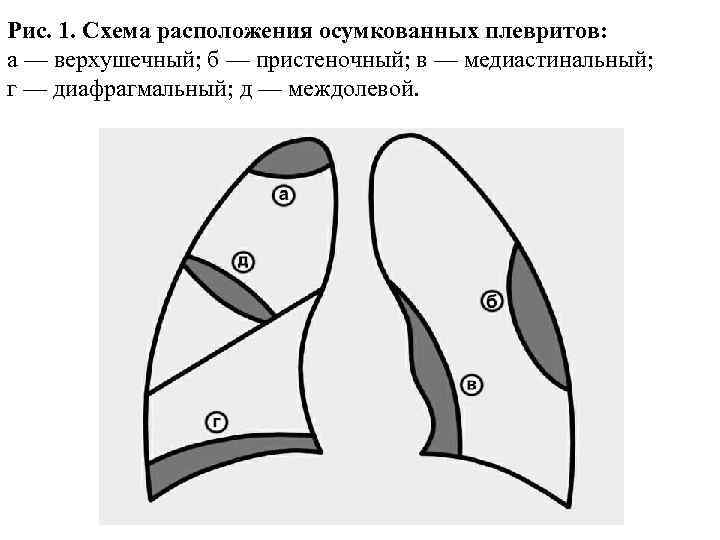
Рис. 1. Схема расположения осумкованных плевритов: а — верхушечный; б — пристеночный; в — медиастинальный; г — диафрагмальный; д — междолевой.
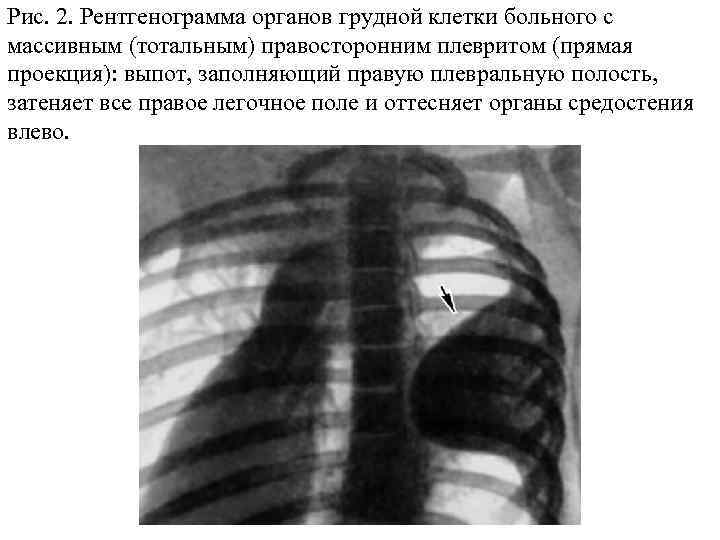
Рис. 2. Рентгенограмма органов грудной клетки больного с массивным (тотальным) правосторонним плевритом (прямая проекция): выпот, заполняющий правую плевральную полость, затеняет все правое легочное поле и оттесняет органы средостения влево.
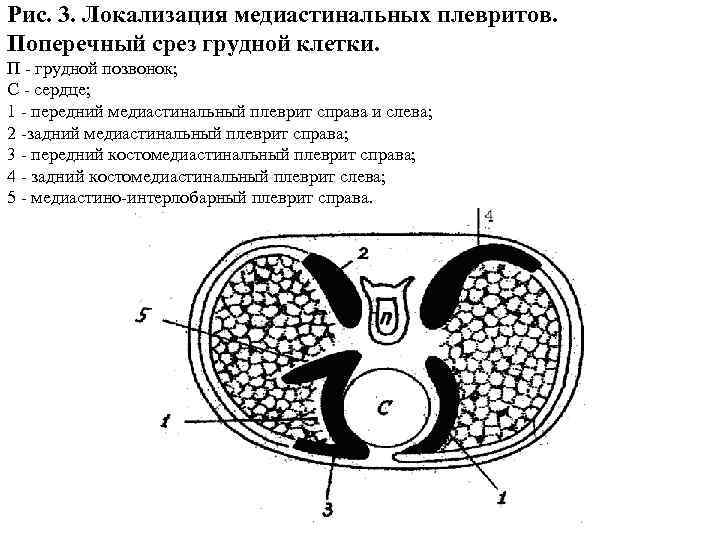
Рис. 3. Локализация медиастинальных плевритов. Поперечный срез грудной клетки. П грудной позвонок; С сердце; 1 передний медиастинальный плеврит справа и слева; 2 задний медиастинальный плеврит справа; 3 передний костомедиастиналъный плеврит справа; 4 задний костомедиастинальный плеврит слева; 5 медиастино интерлобарный плеврит справа.

Сухой или фибринозный плеврит. Сухой плеврит как самостоятельное заболевание значения не имеет. Чаще всего он представляет собой проявление скрыто протекающей туберкулезной инфекции. Для сухого плеврита наиболее характерным симптомом является боль в боку, усиливающаяся при вдохе, кашле. Болевые ощущения уменьшаются в положении больного на пораженном боку. Заметно ограничение дыхательной подвижности соответствующей половины грудной клетки; в легких выслушивается ослабленное дыхание вследствие щажения больным пораженной сторон 6 ы, шум трения плевры. Температура тела чаще субфебрильная, могут быть ознобы, ночной пот, слабость. Для диафрагмальных сухих плевритов характерны боль в грудной клетке, подреберье, в области нижних ребер, порой икота, боли в животе, метеоризм, напряжение брюшных мышц, боли при глотании. Тип дыхания грудной с участием лишь верхней части грудной клетки, усиление болей в нижней ее части при глубоком вдохе. Этот вид плеврита помогает распознать рентгенологическое исследование, при этом выявляется высокое стояние диафрагмы, ограничение ее подвижности на больной стороне. Течение сухих плевритов благоприятное, длительность болезни 10 14 дней, но возможны рецидивы болезни.

Выпотной или экссудативный плеврит В начале плевральной экссудатации отмечается боль в боку, ограничение дыхательной подвижности на пораженной стороне грудной клетки, шум трения плевры. Процесс сопровождается сухим кашлем, порой мучительным. По мере накопления выпота боль в боку исчезает, появляется ощущение тяжести, нарастающая одышка, умеренный цианоз, отмечается некоторое выбухание пораженной стороны, межреберные промежутки при этом сглаживаются. Перкуторно над экссудатом выявляется тупой звук, при аускультации в области тупого звука определяется резко ослабленное дыхание; выше границы экссудата дыхание бронхиальное, это обусловлено сжатием легкого и вытеснением из него воздуха. Большой выпот вызывает смещение средостения в здоровую сторону и значительные нарушения функции внешнего дыхания за счет нарушения механики дыхания: уменьшается глубина дыхания, оно учащается. Методами функциональной диагностики выявляется снижение показателей внешнего дыхания (жизненная емкость легких, резервы вентиляции и др. ). Возникают так же нарушения в деятельности сердечно сосудистой системы: уменьшаются ударный и минутный объем сердца вследствие уменьшения присасывания крови в центральные вены из за вентиляционных нарушений, смещения сердца и крупных сосудов при больших плевральных выпотах. Развивается компенсаторная тахикардия, АД имеет тенденцию к снижению.

Течение экссудативных плевритов, особенно инфекционной природы характеризуется фебрильной температурой тела – до 38 о 39 о. С, с выраженной интоксикацией. При гнойном плеврите наблюдается ремиттирующая температура – резкое повышение по вечерам и снижение к утру. Если столь значительные размахи температуры тела появляются при серозно фибринозном плеврите, то это означает, что процесс переходит в гнойный характер. У больных постепенно нарастает одышка до 30 40 дыханий в 1 мин. , возникает тяжесть в боку. Степень одышки зависит от величины выпота и быстроты накопления жидкости. Чем больше количество выпота, тем значительнее одышка, вплоть до того, что больной вынужден принимать сидячее положение. Общее состояние больных, как правило, тяжелое, особенно при гнойном плеврите, помимо одышки отмечается слабость, потливость. При осмотре видно, что на пораженной стороне половина грудной клетки отстает в акте дыхания. Обычно экссудативный плеврит длится 3 6 недель. При присоединении туберкулезного процесса с поражением плевральных листков течение более затяжное, иногда до нескольких месяцев. После рассасывания экссудата могут появиться плевральные спайки или сращения между листками плевры. Они могут приводить к ограничению подвижности легких и диафрагмы, к деформации грудной клетки и некоторому смещению органов грудной полости. Это может привести к недостаточности дыхательной, а порой и к сердечно сосудистой системы.

Лечение. Комплексное, включает активное воздействие на основное заболевание и раннее энергичное лечение плеврита, при экссудативном плеврите проводится в стационаре. Лечение складывается из следующих компонентов: 1) антибиотикотерапия при инфекционно аллергических плевритах и целенаправленная химиотерапия при плевритах другой этиологии; 2) санация плевральной полости путем эвакуации экссудата, при необходимости и промывание полости антисептическими растворами. Рассасыванию экссудата способствует и применение мочегонных средств. В ряде случаев для рассасывания выпота при незначительных его количествах применяют кортикостероидные гормоны. Предупреждение образования спаек достигается с помощью специальных физических упражнений в сочетании с дыхательными, этому же способствует и массаж межреберных промежутков и грудной клетки.

С целью мобилизации защитно иммунобиологических реакций организма используют рациональный режим, витаминизированную диету с достаточным количеством белка, ограничением жидкости и соли. Существенное место занимает и симптоматическая терапия: согревающие компрессы, горчичники, иммобилизация больной половины грудной клетки тугим бинтованием (при боли), успокаивающие кашель препараты, при необходимости сердечно сосудистые медикаментозные средства. Профилактика плевритов состоит в предупреждении и лечении тех болезней, которые приводят к возникновению плевритов, это туберкулез легких и неспецифические легочные заболевания. С целью повышения защитных сил организма рекомендуется закаливание, физическая тренировка и т. п.
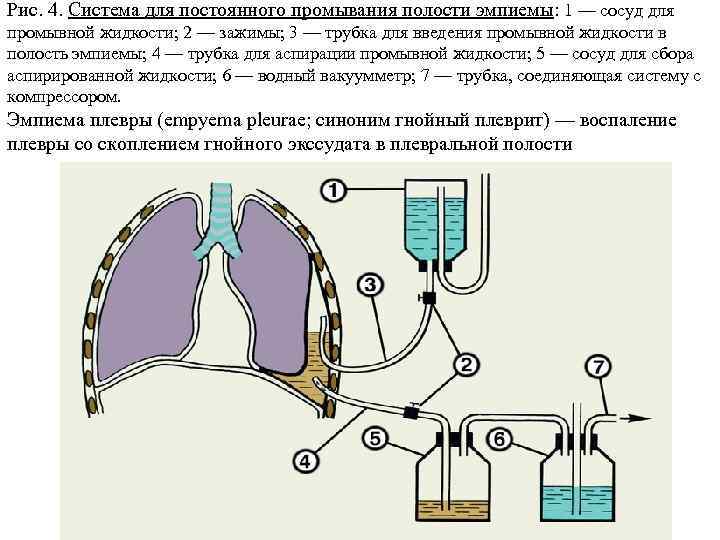
Рис. 4. Система для постоянного промывания полости эмпиемы: 1 — сосуд для промывной жидкости; 2 — зажимы; 3 — трубка для введения промывной жидкости в полость эмпиемы; 4 — трубка для аспирации промывной жидкости; 5 — сосуд для сбора аспирированной жидкости; 6 — водный вакуумметр; 7 — трубка, соединяющая систему с компрессором. Эмпиема плевры (empyema pleurae; синоним гнойный плеврит) — воспаление плевры со скоплением гнойного экссудата в плевральной полости

Показания к назначению ЛФК: снижение температуры, уменьшение экссудата, улучшение общего состояния. Боли на пораженной стороне грудной клетки при вдохе и движении не являются противопоказанием к началу занятий. Задачи ЛФК: 1. Активизация крово и лимфообращения, способствующая рассасыванию экссудата и ликвидации воспалительного процесса; 2. Предупреждение образования плевральных сращений, либо их растягивание; 3. Восстановление нормальной подвижности легких и правильного механизма дыхательного акта; 4. Повышение общего тонуса и эмоционального состояния больного.

Занятия в стационаре строятся по трем двигательным режимам: постельному, палатному и свободному. Большое место в методике лечебной гимнастики занимают специальные упражнения, направленные на ускорение рассасывания экссудата, либо воспалительного инфильтрата и на профилактику образования плевральных спаек, либо на их растяжение. Это упражнения для туловища: разгибание туловища назад с одновременным подниманием рук вверх; наклоны и повороты туловища в стороны и вращения туловища с различными положениями рук; те же упражнения с предметами: с палками, с набивными (1 2 кг); упражнения у гимнастической стенки и на ней (висы, подтягивания в висе, выгибания). Все они используются в сочетании с ДУ, расширяющими грудную клетку преимущественно в нижних отделах, с наибольшим скоплением экссудата. В последующем дыхательные упражнения способствуют восстановлению механизма правильного дыхания.

При постельном режиме упражнения начинают в положении на больном боку, чтобы уменьшить боль и дыхательные движения. Помимо этого применяются элементарные упражнения для мелких и средних мышечных групп верхних и нижних конечностей, без углубления дыхания. Специальные упражнения в начале режима не используются. Лишь к концу режима (на 4 5 й день) больной (в и. п. – сидя) начинает выполнять упражнения для туловища в сочетании с дыхательными, амплитуда движений малая. Дозировка: 2 4 повторения каждого упражнения. Во второй половине режима начинает использоваться легкий массажа грудной клётки, но больной бок не массируется. Длительность занятия 8 10 мин.

Находясь на палатном режиме, больной начинает упражнения лежа на здоровом боку, чтобы активизировать дыхание на больной стороне, после чего переходит к упражнениям для всех мышечных групп в различных исходных положениях. Активно используются специальные упражнения: наклоны, повороты туловища с предметами и без в сочетании с углубленным вдохом и обязательно с продолжительным, акцентированным выдохом. Ряд упражнений выполняется с движениями рук, эффективны наклоны у гимнастической стенки в сочетании с дыханием. Длительность занятий увеличивается до 20 25 мин. Массаж грудной клетки обязателен с активным растиранием пораженной стороны.

В свободном режиме больной выполняет в основном специальные упражнения, направленные на увеличение подвижности грудной клетки и диафрагмы, шире используя упражнения с предметами и на снарядах (гимнастическая скамейка и стенка) в самых различных исходных положениях. Повышается интенсивность занятий, применяются маховые движения и увеличивается их амплитуда, особенно для верхних конечностей, рывковые движения, но все в сочетании с дыханием. Дозировка упражнений 6 8 раз, продолжительность 35 40 мин. Применяется массаж грудной клетки, межреберных промежутков, верхних конечностей. В целях повышения адаптации аппарата внешнего дыхания к физической нагрузке можно использовать прогулки и дозированную ходьбу.

Примерные упражнения для растягивания плевральных спаек: 1. И. п. – лежа или сидя – углубленное диафрагмальное дыхание. 2. И. п. – лежа на боку, со стороны здорового легкого – углубленное дыхание. 3. И. п. – то же – углубленное дыхание с движением руки кверху со стороны пораженной плевры. В ходе упражнения постепенно увеличивается глубина дыхания. 4. И. п. – сидя или стоя. Наклон туловища в сторону здорового легкого с одновременным подниманием руки в сторону и вверх; при спайках в синусах, в этот момент производится вдох, при спайках в боковых отделах – выдох; упражнение усиливается за счет увеличения амплитуды движения руки и перехода от плавных и медленных к резким и быстрым движениям (рис. ), упражнение усложняется за счет отягощений гантелями или гимнастической палкой. 5. И. п. – сидя на скамейке. Поднимание рук вверх – вдох, не опуская рук – глубокий выдох (для растяжения спаек в передне верхних отделах). 6. И. п. – сидя или стоя. Повороты туловища с движениями рук в сторону поворота – выдох или вдох, в зависимости от локализации спаек; для усиления эффекта упражнение проводится в исходном положении, при котором таз фиксирован (сидя, например, на гимнастической скамейке).

7. И. п. – сидя, руки согнуты в локтях, предплечье параллельно полу, пальцы сжаты в кулаки. Поочередное вытягивание одной руки вперед с поворотом туловища в противоположную сторону, локоть другой руки отводится назад (бокс), темп медленный и средний, дыхание произвольное. 8. И. п. – стоя здоровым боком, к гимнастической стенке, держась рукой за рейку на высоте пояса. Наклоны туловища в сторону стенки, движение заканчивается захватом свободной рукой за рейку над головой и последующим перехватом за ниже расположенную рейку, в зависимости от расположения спаек – вдох или выдох. 9. И. п. – сидя или стоя. Сочетание наклонов в стороны с одновременными поворотами туловища и с выдохом при наклоне. 10. И. п. – стоя лицом к гимнастической стенке, держась руками за рейку на высоте лба. Приседание – вдох (при спайках в синусах), возвращение в и. п. – выдох (рис. ). 11. И. п. – стоя спиной к гимнастической стенке на полшага от нее. Захват рейки руками, вытянутыми вверх, напряженное выгибание. 12. И. п. – стоя, гимнастическая палка в руках. Размахивание рук в сторону пораженной плевры (рис. ) с последующим увеличением амплитуды движений. 13. И. п. – стоя или сидя. Метание волейбольного или набивного мяча двумя руками из за головы.

14. И. п. – стоя или сидя. Броски волейбольного или набивного мяча рукой, одноименной пораженной стороне, сбоку, от плеча, из за головы (рис. ). 15. И. п. – стоя. Броски волейбольного мяча в баскетбольную сетку различными способами. 16. И. п. – стоя. Метание мелких мячей в цель рукой, одноименной пораженной стороне. 17. И. п. – стоя. Отбивание волейбольного мяча при высокой подаче. 18. Висы простые на гимнастической стенке, спиной к ней. Одновременное отведение обеих ног в сторону, противоположную пораженной плевритом.

МАССАЖ. Массаж показан в период выздоровления; в острой стадии и при экссудативном плеврите массаж противопоказан. Задачи массажа: предупредить и уменьшить спаечный процесс; повысить защитные силы организма; улучшить крово и лимфоснабжение легких; способствовать ус корению рассасывания экссудатов и инфильтратов; восстановить подвижность грудной клетки. Методика. Больной сидит или лежит на больном боку. Воздействуют на паравертебральные зоны L 5 1, D 9 3, С 4 3, применяя поглаживание, растирание, разминание, вибрацию. Затем массируют широчайшие мышцы спины, трапециевидные и грудиноключично сосцевидные мышцы. Производят массаж межлопаточной области, надлопаточных зон (поглаживание, растирание концами пальцев, локтевым краем кисти, непрерывистая вибрация, похлопывание); над и подключичных зон (поглаживание, растирание концами пальцев, штрихование, пунктирование, непрерывистая вибрация); больших грудных мышц, передних зубчатых мышц, межреберных промежутков, растирание реберных дуг; массаж диафрагмы (непрерывистая вибрация и ритмичные надав ливания над легочными полями сзади и спереди); сдавливание грудной клетки по аксиллярным линиям на уровне V VII ребер. Заканчивают процедуру дыхательными упражнениями. Продолжительность процедуры – 12 20 мин. Курс 12 15 процедур, ежедневно или через день.
6. ФИЗИЧЕСКАЯ РЕАБИЛИТАЦИЯ ПРИ ПЛЕВРИТЕ.ppt