ФИБРИЛЛЯЦИЯ И ТРЕПЕТАНИЕ ПРЕДСЕРДИЙ Харьковский национальный университет им.


ФИБРИЛЛЯЦИЯ И ТРЕПЕТАНИЕ ПРЕДСЕРДИЙ Харьковский национальный университет им. В.Н.Каразина медицинский факультет кафедра внутренней медицины © Яблучанский Н.И., Мартимьянова Л.А., 2011 г.

СОДЕРЖАНИЕ Определение Историческая справка Классификация МКБ Х Эпидемиология Факторы риска и этиология Патогенез Классификация Клиника Качество жизни Диагностика Лечение Критерии эффективности лечения Прогноз Профилактика Медико-социальная экспертиза Примеры клинических диагнозов Рекомендуемая литература

ОПРЕДЕЛЕНИЕ ФТП Как патофизиологический синдром – фибрилляция/трепетание с циркулирующими по предсердиям блокированными волнами re-entry и неполной АВ-блокадой Как клинический синдром – совокупность клинических признаков (симптомов), обусловленных СН Н.И. Яблучанский 2002 г.

ОПРЕДЕЛЕНИЕ ФП Украинское научное общество кардиологов, 2002 г. Наджелудочковая тахиаритмия, которая характеризуется некоординированной активностью предсердий с ухудшением их механической функции

ИСТОРИЧЕСКАЯ СПРАВКА 1827 г. – R.Adams сообщил о ФП, как проявлении стеноза митрального клапана 1863 г. – E.Marey впервые зарегистрировал кривые пульса у больных с митральным стенозом 1885 г. – С.П.Боткин приводит точное описание особенностей пульса при этой аритмии (к тому времени она не имела названия) 1905 г. – W.Einthofen зарегистрировал первую ЭКГ с ФП 1909 г. – C.Rothberger впервые использовал термин Vorfflimmern (мерцание предсердий) 1910 г. – в Германии и России мерцание предсердий и нерегулярную форму ТП стали называть Flimmernarrhytmia 1912 г. – W.Osler впервые применил термин фибрилляция сердца 1912 г. – T.Lewis опубликовал статью «Auricullar Fibrillation …» и впервые обозначил волны фибрилляции предсердий буквами «f-f» 1913 г. – A.Cossage и L.Braxton Hies впервые выделили пароксизмальную и постоянную формы ФП

КЛАССИФИКАЦИЯ В МКБ 10 I 44 Предсердно-желудочковая (атриовентрикулярная) блокада и блокада левой ножки пучка Гиса I 45 Другие нарушения проводимости I 46 Остановка сердца I 47 Пароксизмальная тахикардия I 48 Фибрилляция и трепетание предсердий I 49 Другие нарушения сердечного ритма

ЭПИДЕМИОЛОГИЯ ФП Украинское научное общество кардиологов, 2002 г. В общей популяции - 0,4% С возрастом частота увеличивается: до 50 лет – 0,5% после 80 лет – 5-15% Частота госпитализаций по поводу ФП – не менее 40% от общего количества госпитализаций по поводу нарушений ритма сердца Рекомендации по диагностике и лечению фибрилляции предсердий Рабочая группа Европейского общества кардиологов. 2010г.

ЭПИДЕМИОЛОГИЯ ФТП Украинское научное общество кардиологов, 2002 г. Соотношение ТП и ФП – 1:5 Сочетание ФП и ТП – 20-30% случаев

ЧАСТОТА В СТРУКТУРЕ АРИТМИЙ: ФП - 34% Экстрасистолическая аритмия - 29% Желудочковая тахикардия - 10% Желудочковая фибрилляция - 2% Пароксизмальная суправентрикулярная тахикардия - 6% СССУ - 9% ТП - 4% Сочетание ФП и ТП - 20-30% Нарушения проводимости - 3% С.Biali, JACC 1992 г.

ЭТИОЛОГИЯ ФП Украинское научное общество кардиологов, 2002 г. Сердечно-сосудистые заболевания: Артериальная гипертензия Ишемическая болезнь сердца Миокардит Кардиомиопатии в т.ч. алкогольная Клапанные пороки сердца (митральный стеноз) и др. Внекардиальные заболевания: ХОЗЛ Тиреотоксикоз Нейровегетативные воздействия на сердце (вагусные и адренергические) Гипокалиемя и общий дефицит К в организме Изолированная ФП
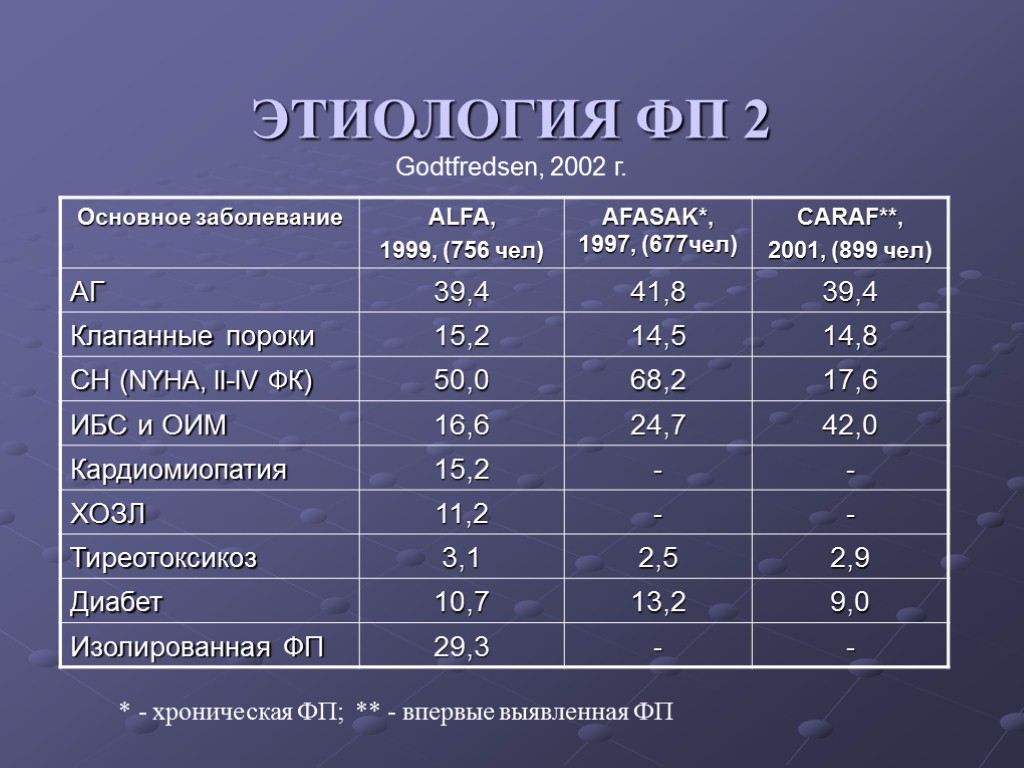
ЭТИОЛОГИЯ ФП 2 Godtfredsen, 2002 г. * - хроническая ФП; ** - впервые выявленная ФП

ФАКТОРЫ РИСКА ФП М.С.Кушаковский, 1999 г. Анатомические (структурные) увеличение объема левого предсердия (ЛП) расширение ушка ЛП внутрипредсердные тромбы и опухоли Активация вегетативной нервной системы (ВНС) Электрофизиологические внутри- и межпредсердные блокады снижение эффективного рефрактерного периода (ЭРП) предсердий нарушение механизма адаптации ЭРП предсердий к учащению ритма
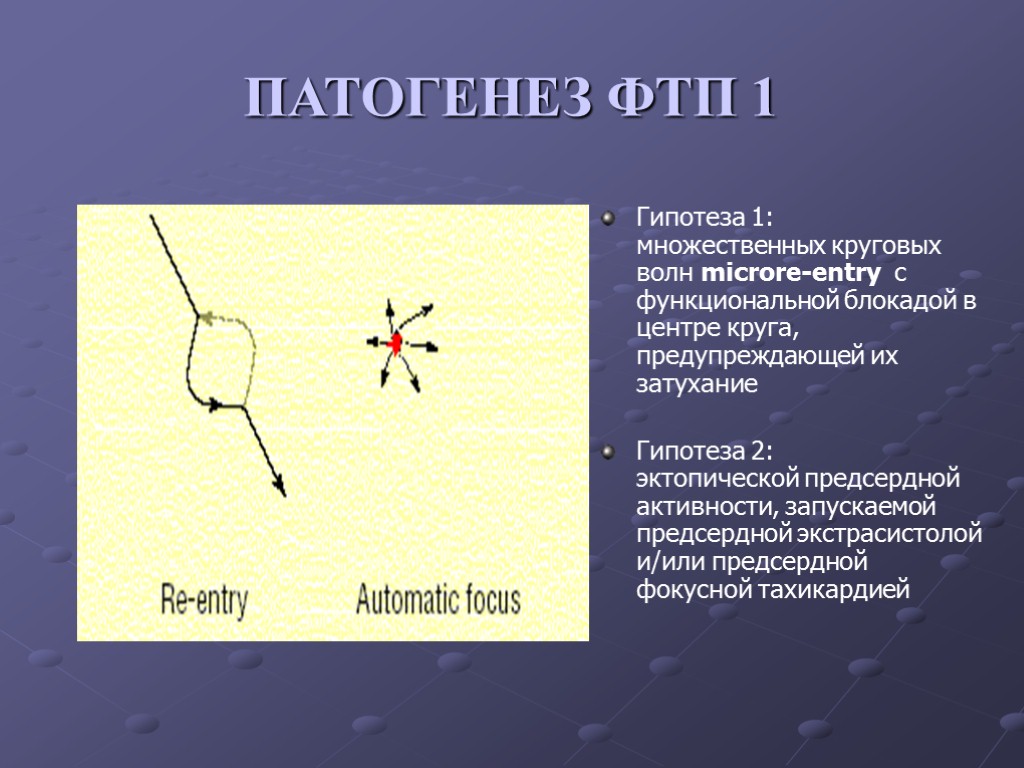
ПАТОГЕНЕЗ ФТП 1 Гипотеза 1: множественных круговых волн microre-entry c функциональной блокадой в центре круга, предупреждающей их затухание Гипотеза 2: эктопической предсердной активности, запускаемой предсердной экстрасистолой и/или предсердной фокусной тахикардией
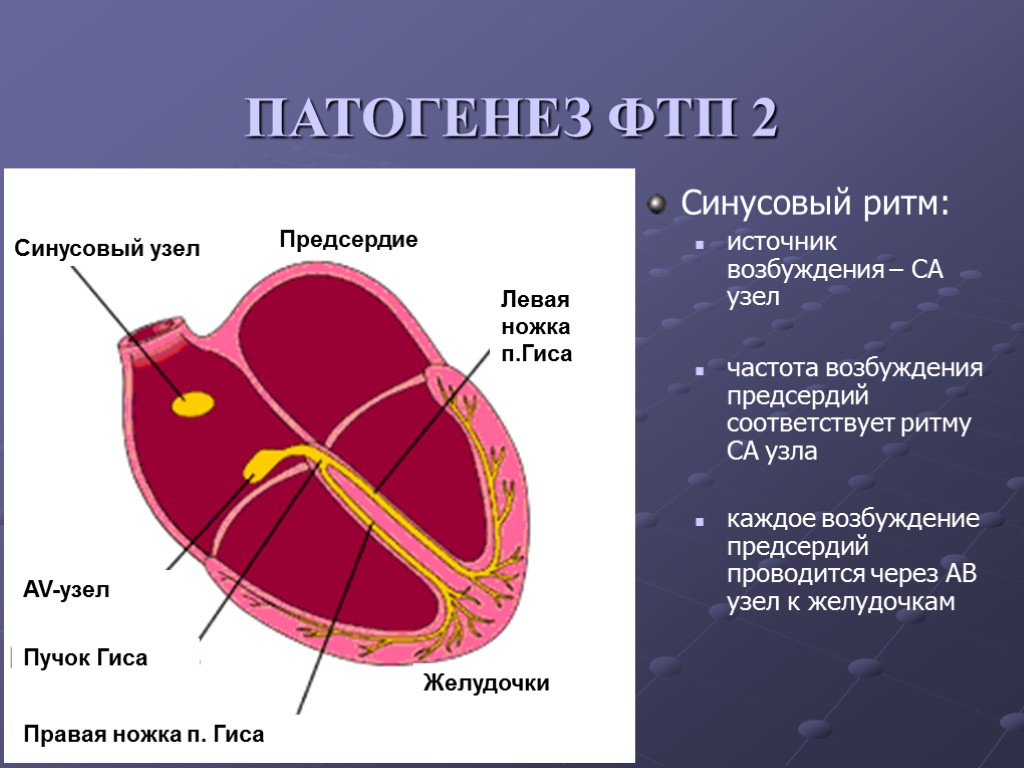
Синусовый узел Предсердие Левая ножка п.Гиса Правая ножка п. Гиса Желудочки AV-узел Пучок Гиса ПАТОГЕНЕЗ ФТП 2 Синусовый ритм: источник возбуждения – СА узел частота возбуждения предсердий соответствует ритму СА узла каждое возбуждение предсердий проводится через АВ узел к желудочкам
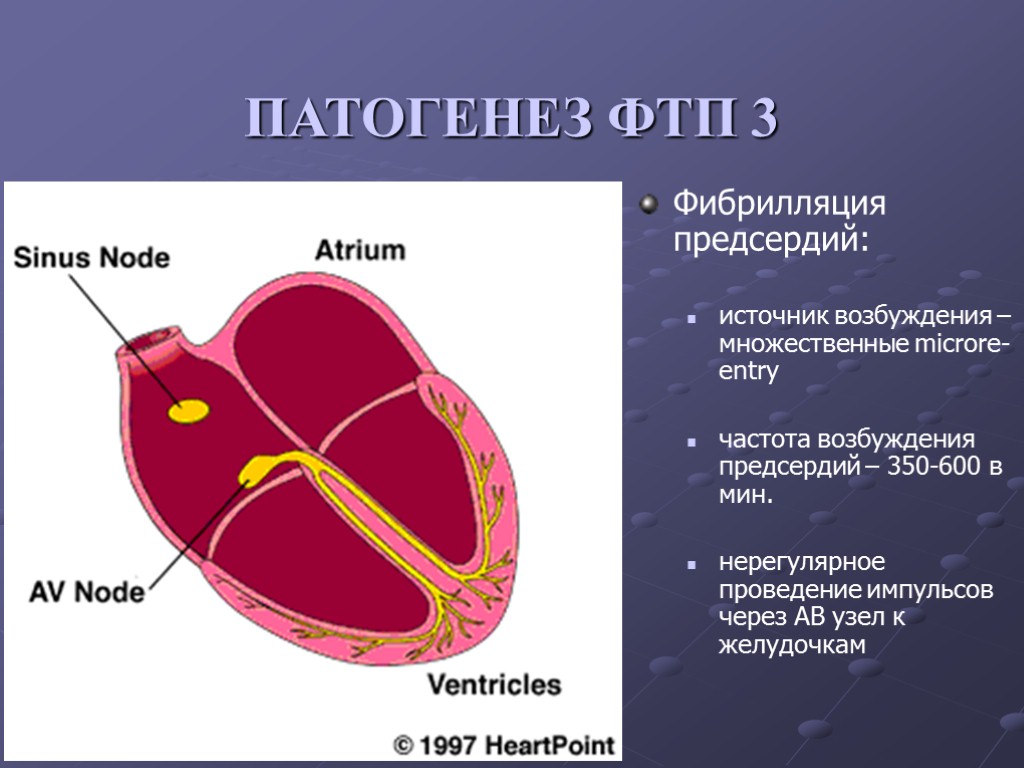
ПАТОГЕНЕЗ ФТП 3 Фибрилляция предсердий: источник возбуждения – множественные microre-entry частота возбуждения предсердий – 350-600 в мин. нерегулярное проведение импульсов через АВ узел к желудочкам
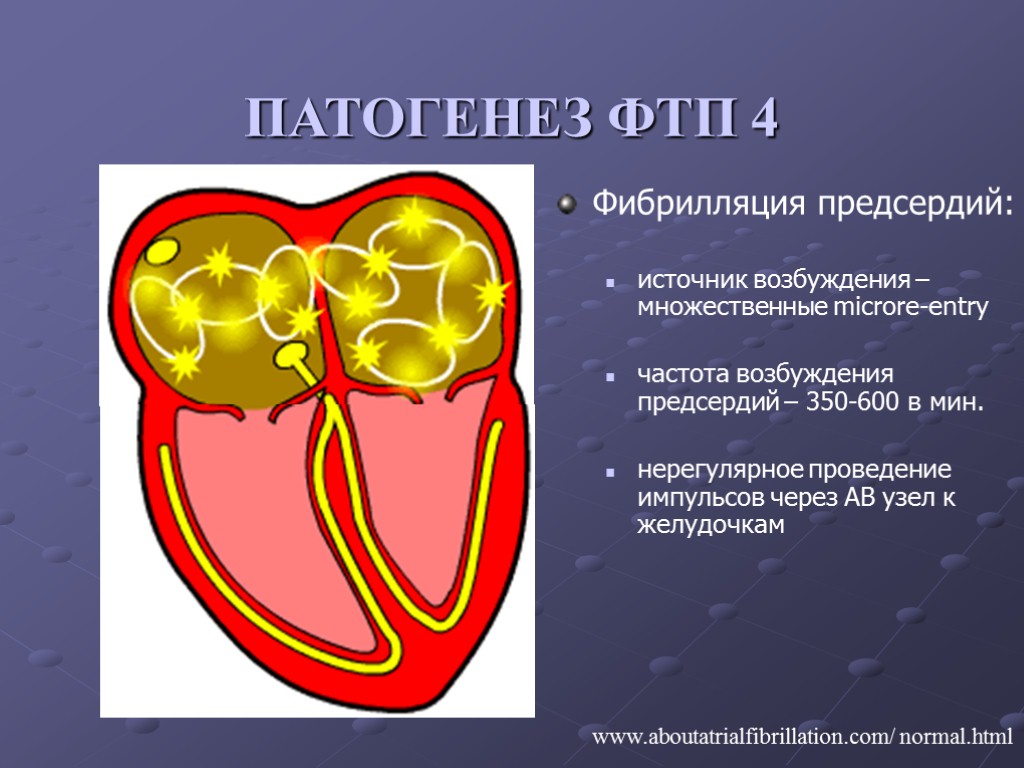
www.aboutatrialfibrillation.com/ normal.html ПАТОГЕНЕЗ ФТП 4 Фибрилляция предсердий: источник возбуждения – множественные microre-entry частота возбуждения предсердий – 350-600 в мин. нерегулярное проведение импульсов через АВ узел к желудочкам
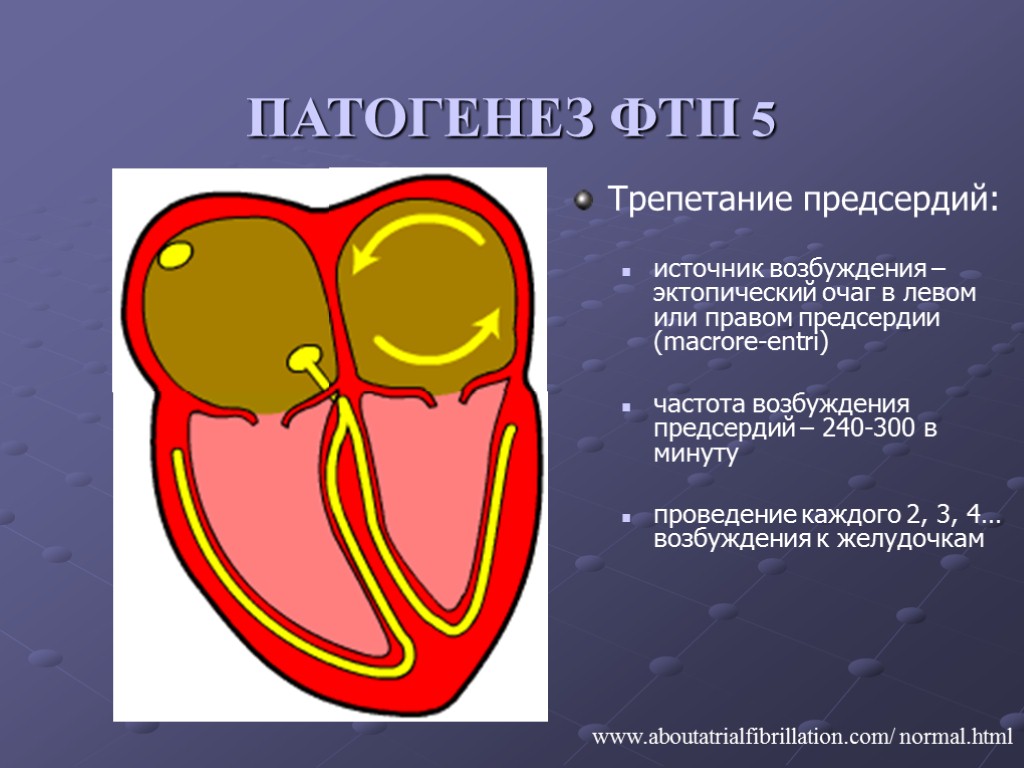
ПАТОГЕНЕЗ ФТП 5 www.aboutatrialfibrillation.com/ normal.html Трепетание предсердий: источник возбуждения – эктопический очаг в левом или правом предсердии (macrore-entri) частота возбуждения предсердий – 240-300 в минуту проведение каждого 2, 3, 4… возбуждения к желудочкам

КЛАССИФИКАЦИЯ ФТП 1 Украинское научное общество кардиологов, 2002 г. Впервые выявленная ФП Пароксизмальная форма – синусовый ритм восстанавливается самостоятельно в течение 48 часов (до 7 суток) Персистирующая форма – длительность эпизода более 7 дней, для восстановления синусового ритма необходима электрическая или медикаментозная кардиоверсия Длительно персистирующая ФП – персистирующая ФП продолжается в течение ≥1 года и выбрана стратегия контроля ритма Постоянная форма – восстановление синусового ритма невозможно или нецелесообразно

КЛАССИФИКАЦИЯ ФТП 2 роль нейровегетативных воздействий Вагусная форма – связана с «вечерними» или «ночными» эпизодами, обильным приемом пищи, др. вагусными воздействиями Адренергическая форма – связана с симпатической активацией, развивается чаще днем, провоцируется стрессом Смешанная форма – наблюдается чаще остальных Украинское научное общество кардиологов, 2002 г.

КЛАССИФИКАЦИЯ ФТП 3 по уровню ЧСС Брадисистолическая – ЧСС ниже 60 уд/мин Эусистолическая – ЧСС 60 – 90 уд/мин Тахисистолическая – ЧСС более 90 уд/мин Украинское научное общество кардиологов, 2002 г.

КЛИНИКА ФТП Асимптомная ФТП (25%) Перебои и учащенное сердцебиение Боли в области сердца по типу стенокардитических Одышка Головокружения, эпизоды потери сознания Общая слабость, недомогание, потливость Гемодинамически значимые симптомы: синкопальные состояния артериальная гипотензия острая левожелудочковая недостаточность (отек легких) аритмический шок ишемия и инфаркт миокарда

ОСЛОЖНЕНИЯ ФТП Развитие и/или прогрессирование сердечной недостаточности (СН) Тромбоэмболии (инфаркт легкого, инсульт) Ухудшение качества жизни Снижение переносимости физической нагрузки Дисфункция левого желудочка

ДИАГНОСТКА ФТП 1 минимальный объем обследования пациентов с ФТП Анамнез и физикальные исследования ЭКГ в 12 отведениях с исследованием ВСР Эхокардиография (чрезпищеводная ЭхоКГ) Оценка функции щитовидной железы Определение индекса EHRA I-IV класс (European Heart Rhythm Association) Украинское научное общество кардиологов, 2002 г.

ДИАГНОСТКА ФТП 2 дополнительное обследование пациентов с ФТП Проба с физической нагрузкой Холтеровское мониторирование ЭКГ Электрофизологическое исследование Украинское научное общество кардиологов, 2002 г.

АНТИАРИТМИЧЕСКАЯ ТЕРАПИЯ (ААТ)

ЦЕЛЬ ТЕРАПИИ ФТП Снижение проявлений клинических симптомов (синдромов) Предупреждение осложнений Инсульта Сердечной недостаточности Инфаркта миокарда

МЕТОДЫ ТЕРАПИИ ФАРМАКОЛОГИЧЕСКИЕ (медикаментозные) НЕФАРМАКОЛОГИЧЕСКИЕ: Электроимпульсная терапия внешняя внутренняя Радиочастотная катетерная обляция AV-узла с имплантацией кардиостимулятора Радиочастотная катетерная модификация AV-узла Имплантация автоматических предсердных дефибрилляторов Хирургическая изоляция ЛП MAZE (I-III)

МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ ПОДХОДЫ: Экстренное восстановление синусового ритма путем электрической или медикаментозной кардиоверсии Плановая кардиоверсия с предварительной антикоагулянтной терапией у пациентов с ПЕРСИСТИРУЮЩЕЙ ФП Поддержание синусового ритма ААП у пациентов с ПЕРСИСТИРУЮЩЕЙ ФП Контроль ЧСС (60-80 уд. в мин. в покое и 90-120 уд.в мин. - при физической нагрузке) при ПОСТОЯННОЙ ФП Украинское научное общество кардиологов, 2002 г.

Классификация антиаритмических препаратов (ААП) по Waughan-Williams

ПАРОКСИЗМАЛЬНАЯ ФП Асимтомный или впервые возникший пароксизм экстренной кардиоверсии не требует (обследование и наблюдения в течение 8-12 часов) В течение 24 часов у 50% больных происходит спонтанное восстановление ритма 90% - без кардиальной патологии 15-25% - при наличии кардиальной патологии Гемодинамически значимый пароксизм требует экстренной кардиоверсии
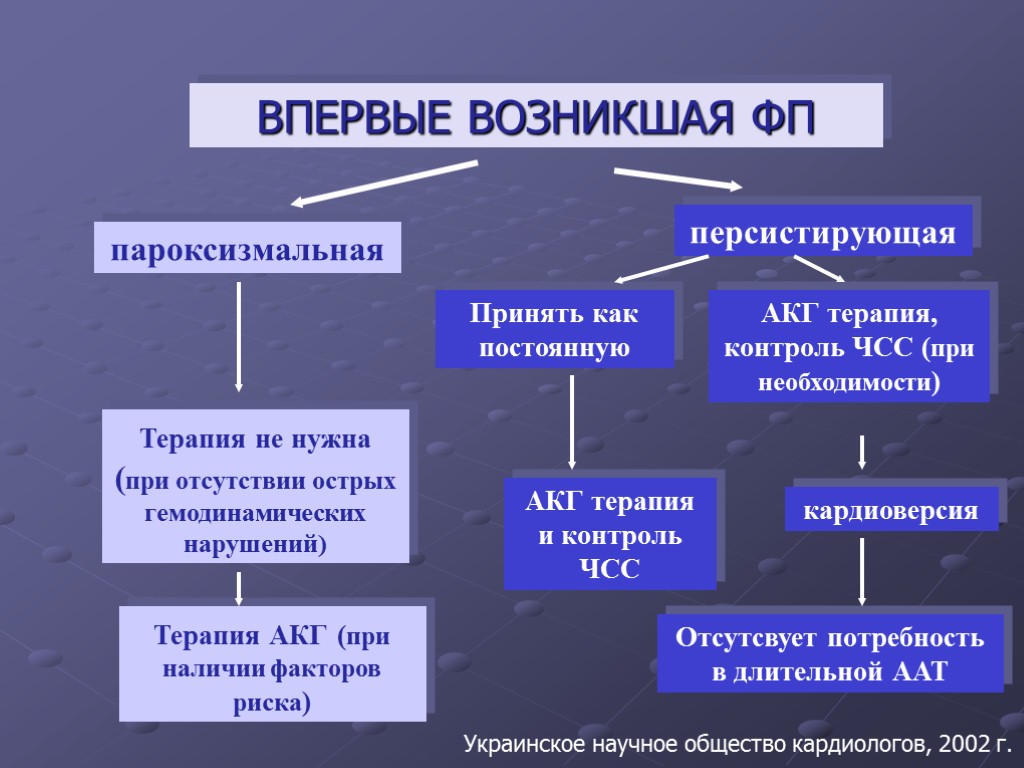
ВПЕРВЫЕ ВОЗНИКШАЯ ФП пароксизмальная персистирующая Терапия не нужна (при отсутствии острых гемодинамических нарушений) Терапия АКГ (при наличии факторов риска) Принять как постоянную АКГ терапия, контроль ЧСС (при необходимости) АКГ терапия и контроль ЧСС кардиоверсия Отсутсвует потребность в длительной ААТ Украинское научное общество кардиологов, 2002 г.
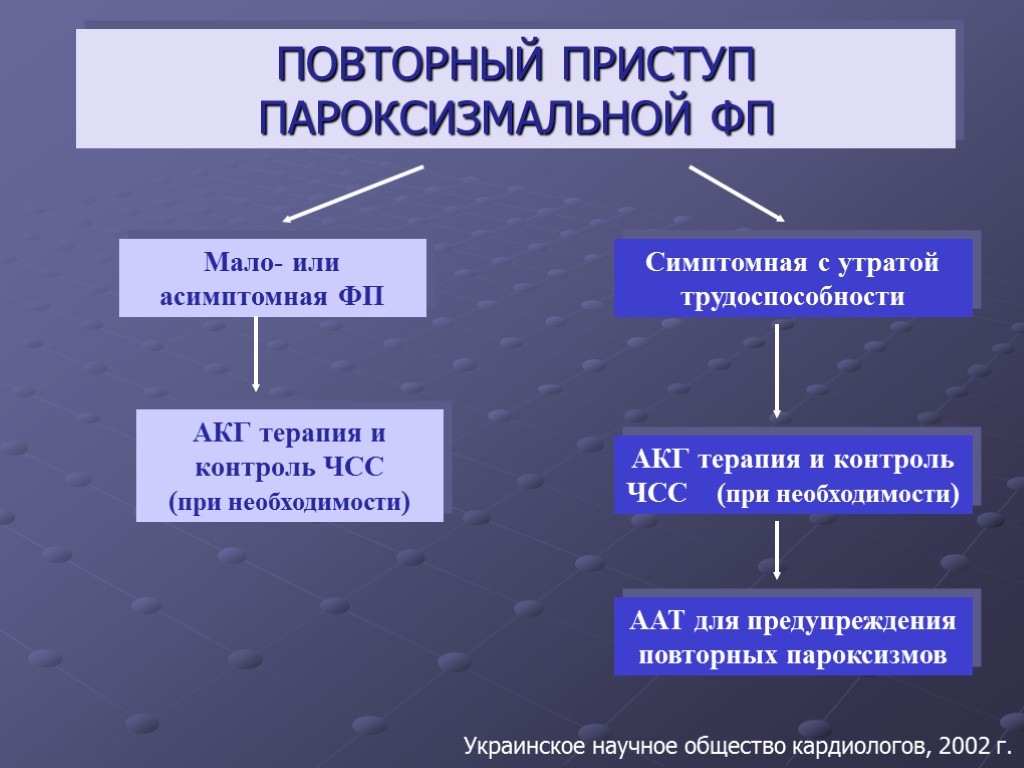
ПОВТОРНЫЙ ПРИСТУП ПАРОКСИЗМАЛЬНОЙ ФП Мало- или асимптомная ФП Симптомная с утратой трудоспособности АКГ терапия и контроль ЧСС (при необходимости) АКГ терапия и контроль ЧСС (при необходимости) ААТ для предупреждения повторных пароксизмов Украинское научное общество кардиологов, 2002 г.

ПЕРСИСТИРУЮЩАЯ ФП основные принципы ААТ Решение о целесообразности восстановления СР Обязательность антикоагулянтной терапии Замедление ритма до кардиоверсии Украинское научное общество кардиологов, 2002 г.
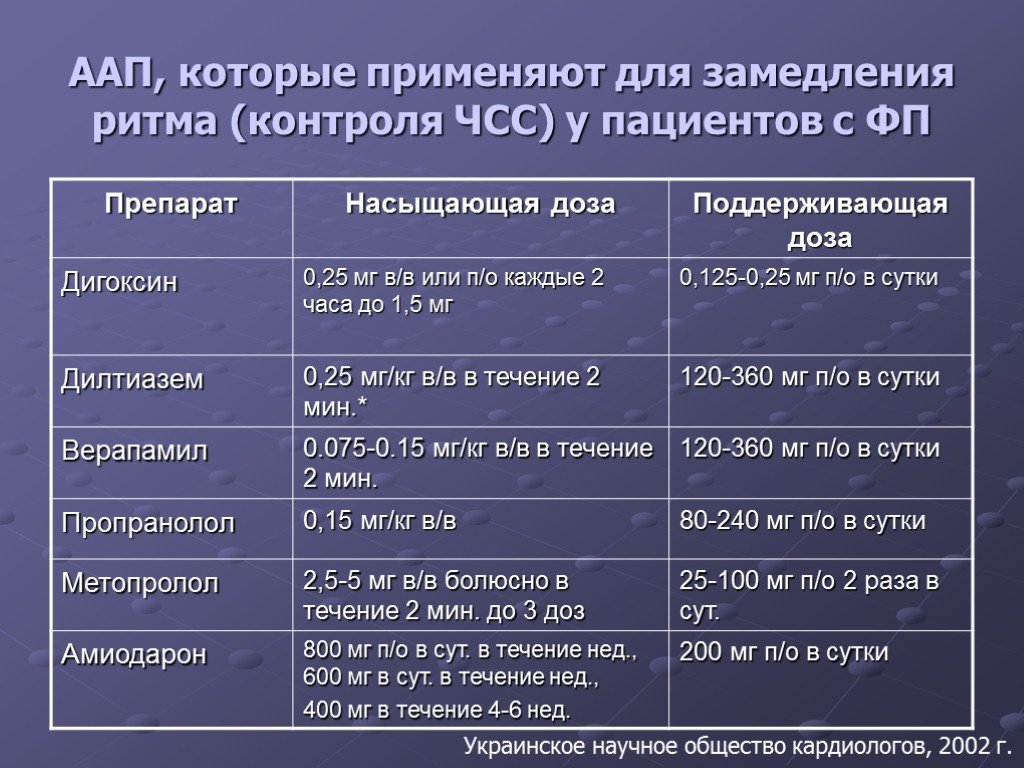
ААП, которые применяют для замедления ритма (контроля ЧСС) у пациентов с ФП Украинское научное общество кардиологов, 2002 г.

ЗАМЕДЛЕНИЕ РИТМА ДО КАРДИОВЕРСИИ Дигоксин – при левожелудочковой недостаточности и СН Бета-блокаторы – при тиреотоксикозе, АГ, ИБС и симпатикотонии Верапамил – при отсутствии WPW синдрома Амиодарон – при структурных поражениях миокарда Рабочая группа ESC, 2001 г.

ААП, которые используют для восстановления синусового ритма при персистирующей ФП Украинское научное общество кардиологов, 2002 г.

ФАРМАКОЛОГИЧЕСКАЯ КАРДИОВЕРСИЯ У пациентов без структурных поражений миокарда – препарты IA, IC класса: хинидин, прокаинамид, дизопирамид, флекаинид, пропафенон При наличии кардиальной патологии – амиодарон В случае дисфункции левого желудочка, ОИМ и СН – амиодарон При синдроме бради-тахиаритмии – препарат выбора пиндолол При наличии WPW синдрома – амиодарон или бета-блокаторы в комбинации с препаратами IC класса

ПОДДЕРЖАНИЕ СР (противорецидивная терапия – основные принципы ) Тщательный анализ соотношения риск/успех ААТ При отсутствии структурных поражений миокарда – препараты 1С класса (флекаинид, пропафенон) При СН и структурных поражениях миокарда – препарат выбора амиодарон При стенокардии и АГ – бета-блокаторы, возможна их комбинация с амиодароном Обязательный ЭКГ-мониторинг и исключение факторов, увеличивающих вероятность возникновения torsades de pointes
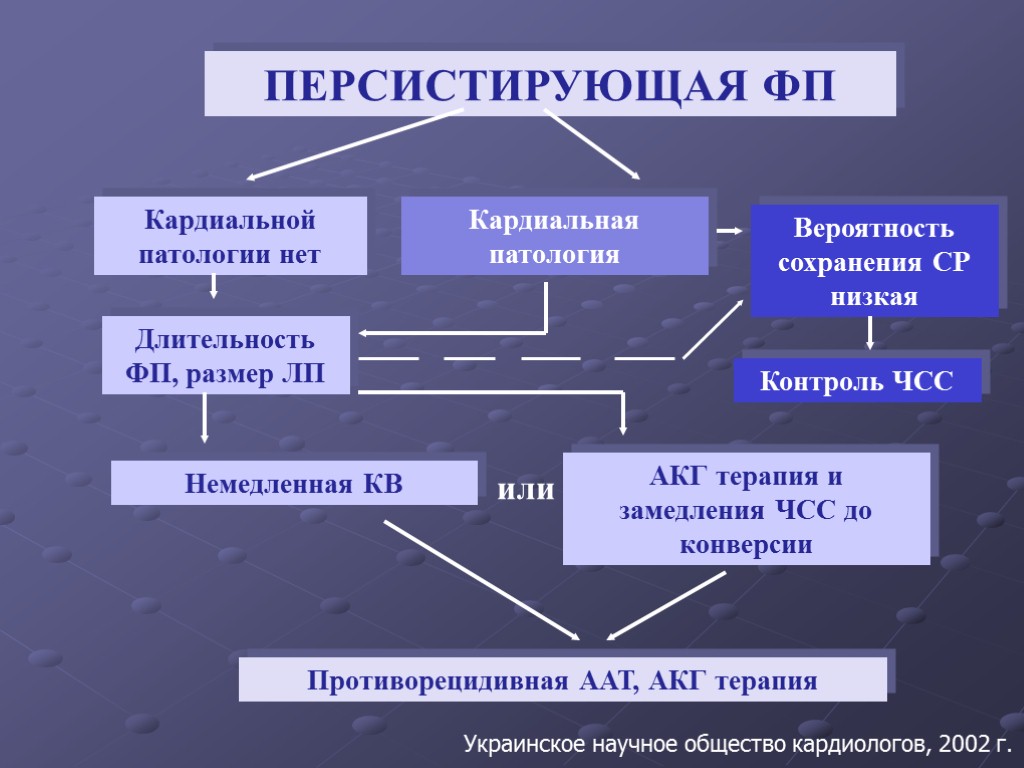
ПЕРСИСТИРУЮЩАЯ ФП Кардиальной патологии нет Кардиальная патология Длительность ФП, размер ЛП Вероятность сохранения СР низкая Немедленная КВ Контроль ЧСС АКГ терапия и замедления ЧСС до конверсии или Противорецидивная ААТ, АКГ терапия Украинское научное общество кардиологов, 2002 г.

ПОСТОЯННАЯ ФП контроль ЧСС Поддержка оптимальной ЧСС в покое – 80-90 уд/мин при субмаксимальной нагрузке – не более 120 уд/мин Не допускать превышения оптимальных значений ЧСС для предупреждения развития тахикардитической кардиомиопатии Регулярное ХМ и контроль: максимальной часовой ЧСС (не более 100 уд/мин) среднесуточной (не более 80 уд/мин) Украинское научное общество кардиологов, 2002 г.
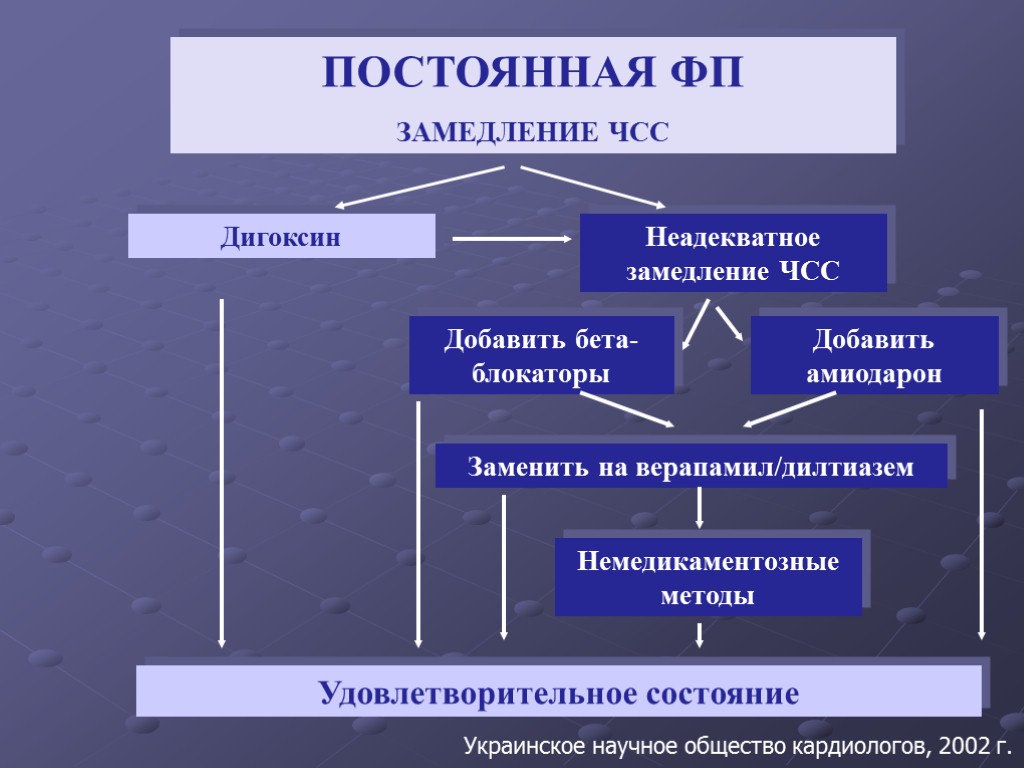
ПОСТОЯННАЯ ФП ЗАМЕДЛЕНИЕ ЧСС Удовлетворительное состояние Дигоксин Неадекватное замедление ЧСС Добавить бета-блокаторы Добавить амиодарон Заменить на верапамил/дилтиазем Немедикаментозные методы Украинское научное общество кардиологов, 2002 г.

АНТИТРОМБОТИЧЕСКАЯ ТЕРАПИЯ под контролем МНС (2.0-3.0) или ПТИ (50-60%) За 3-4 нед. до кардиверсии назначаются: Варфарин – начальная доза 5 мг/сут., При необходимости экстренной кардиоверсии срок можно сократить до 3 дней при терапии гепарином 12 тыс ЕД п/к 2 раза в сутки После восстановления ритма – антикоагулянтная терапия не менее 4 нед. При постоянной ФП – терапия антикоагулянтами постоянная А.Н.Пархоменко, 2002 г.

Антитромботическая терапия у больных с ФП с учетом оценки факторов риска Украинское научное общество кардиологов, 2002 г.

КРИТЕРИИ ЭФФЕКТИВНОСТИ ТЕРАПИИ Физиологический контроль ЧСС при постоянной форме ФП Увеличение продолжительности периода до возникновения нового пароксизма Снижение тяжести и продолжительности пароксизмов ФП Облегчение переносимости и прекращение эпизодов ФП Улучшение качества жизни Украинское научное общество кардиологов, 2002 г.

ПРОГНОЗ XXI Congress of the European Society of Cardiology, 1999 г. Возникновение ФП повышает риск развития сердечно-сосудистых осложнение и смертности При наличии кардиальной патологии риск общей смертности повышается – в 2,8 раза коронарной – в 3,5 раза цереброваскулярной – в 2,7 раза При постоянной ФП: смертность составляет – 9,6% в год (против 4%) частота возникновения инсульта – 6,4% в год при клапанных пороках и ФП – 17% (против 4%) Сердечной недостаточности – 11,6% в год (против 3%)

ПРОФИЛАКТИКА ФТП Блокирование вагусных и адренергических рефлексов Устранение общего дефицита К в организме Лечение основного заболевания Прекращение приема алкоголя (полностью устраняет пароксизмы ФП на ранних этапах алкоголь-токсической дистрофии миокарда предсердий) Медикаментозная профилактика пароксизмов

МЕДИКО-СОЦИАЛЬНАЯ ЭКСПЕРТИЗА Все пациенты с ФП подлежат диспансерному наблюдению Индивидуальная программа реабилитации разрабатывается с учетом: основного заболевания возраста пола образования и профессии степени утраты трудоспособности психологической особенности личности

ПРИМЕРЫ КЛИНИЧЕСКИХ ДИАГНОЗОВ ИБС: стабильная стенокардия напряжения II ФК. Персистирующая ФП, тахисистолическая форма. СН I ст., с сохраненной систолической функцией ЛЖ, ФК II Гипертоническая болезнь II ст. Гипертензивное сердце. Постоянная ФП, эусистолическая форма. СН II A ст., с систолической дисфункцией ЛЖ, ФК III СССУ. Постоянная ФП, брадисистолическая форма. СН I ст., с сохраненной систолической функцией ЛЖ, ФК I

РЕКОМЕНДУЕМАЯ ЛИТЕРАТУРА Принципи ведення хворих з фібриляцією та тріпотінням передсердь. Рекомендації Робочої групи з порушень серцевого ритму Українського наукового товариства кардіологів. – Київ, 2002 р. Пархоменко О.М. Профілактика тромбоемболічних ускладнень у хворих з фібриляцією передсердь / Український кардіологічний журнал, додаток 2/2002. Бобров В.А. Классификация фибрилляции предсердий и стратегия ведения больных / Международный медицинский журнал. – 2001. - №6. – с.11-15. Денисюк В.И. Аритмии сердца / Винница: Логос. 1999.-520 с. Кушаковский М.С. Фибрилляция предсердий / СПб.: «Фолиант», 1999. – 176 с. Егоров Д.Ф. Мерцательная аритмия. – Ижевск: “Алфавит”, 1998. – 413 с. Клинический случай
af_lekc.ppt
- Количество слайдов: 49

