Черепно-мозговая травма (Шмырев) без истории.ppt
- Количество слайдов: 41

ФГБУ «УНМЦ» УД Президента РФ Кафедра неврологии Черепно-мозговая травма Лекция Д. м. н. , профессор Владимир Иванович Шмырев

Классификация закрытой черепномозговой травмы (П. В. Мельничук, 1982)

ЧМТ: Статистика Среди причин смерти в молодом и среднем возрасте первое место занимает травма. В структуре травматизма повреждения головного мозга составляют 25 -30%, на их долю приходится более половины смертельных исходов. Черепно-мозговая травма является одной из ведущих причин инвалидизации населения.

ЧМТ: Статистика Ежегодно в России черепно-мозговую травму получают около 600 тыс. человек (4 -7, 2 на 1000 населения), из них: 50 тыс. погибают, 50 тыс. становятся инвалидами (при тяжелых ЧМТ 90%). Частота ЧМТ у мужчин в 2 -3 раза превышает таковую у женщин с сохранением этой зависимости во всех возрастных группах. Причинами ЧМТ чаще всего являются автомобильная травма и бытовой травматизм.

ЧМТ: Статистика Бытовая травма – 60% ДТП – 20 -30% Спортивная травма – 1, 5 -2% Около 70% «бытовых» ЧМТ получено в состоянии алкогольного, наркотического или иного опьянения.
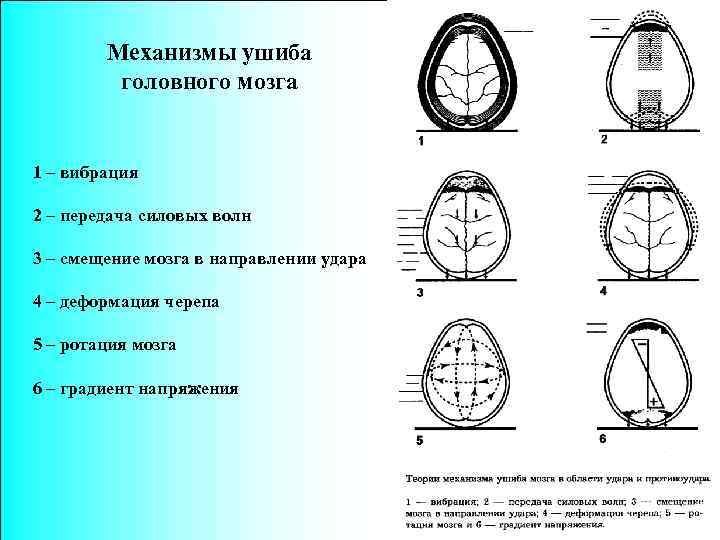
Механизмы ушиба головного мозга 1 – вибрация 2 – передача силовых волн 3 – смещение мозга в направлении удара 4 – деформация черепа 5 – ротация мозга 6 – градиент напряжения

Черепно-мозговая травма: Клиническая картина Для ЧМТ характерно трехфазное изменение сознания: первичная кратковременная утрата его в момент травмы, последующее восстановление (светлый промежуток) спустя тот или иной срок, повторная утрата сознания. Однако такое классическое развитие изменений состояния сознания наблюдается далеко не всегда. Часто встречаются случаи, протекающие без светлого промежутка, или же он является стертым. Порой может отсутствовать первичная утрата сознания. Продолжительность светлого промежутка (как при полном, так и при частичном восстановлении сознания) у большинства больных с острыми ЭДГ измеряется несколькими часами или даже минутами.

Черепно-мозговая травма: Клиническая картина Больные после перенесенной травмы, доступные контакту, как правило, жалуются на головную боль с нарастающей интенсивностью. Во многих случаях головная боль имеет яркий оболочечный оттенок, иррадиирует в глазные яблоки, в челюсти, сопровождается светобоязнью, гиперестезией с характерными мимическими реакциями. Головная боль обычно постоянная с периодическими кризоподобными обострениями, нередко сопровождается многократной рвотой. Пострадавшие при сильной боли стонут, требуют помощи, хватаются руками за голову, мечутся в постели, лишаются сна.

Черепно-мозговая травма: Клиническая картина После черепно-мозговой травмы у пациентов часто встречается Брадикардия (почти у 1/2 больных ЧСС не превышает 60 ударов в минуту), примерно в 1/4 наблюдений отмечается повышение максимального артериального давления выше 150 мм рт. ст.

Черепно-мозговая травма: Особенности у детей В детском возрасте нередко отсутствие выраженных неврологических симптомов в момент осмотра уже спустя несколько часов после легкой травмы мозга. Анатомо-физиологические особенности детского возраста: • незавершенность процесса окостенения черепа, • незрелость мозговой ткани, • лабильность сосудистой системы.

Черепно-мозговая травма: Клинические особенности у детей • относительная ценность анамнестических сведений, • у детей младшего возраста очень редка потеря сознания в момент травмы, а у детей старшего возраста она бывает в 57% случаях, • неотчетливость и поэтому субъективизм в интерпретации неврологической картины, • быстротечность неврологической симптоматики, • преобладание общемозговых симптомов над очаговыми, • отсутствие менингеальных симптомов у детей младшего возраста при субарахноидальных кровоизлияниях, • относительная редкость внутричерепных гематом, • чаще, чем у взрослых бывает отек головного мозга, • хороший регресс неврологических симптомов.

Черепно-мозговая травма: Клиническая классификация по тяжести выделяют следующие виды ЧМТ: -легкую (сотрясение, ушиб легкой степени); -среднетяжелую (ушиб средней степени); -тяжелую (ушиб тяжелой степени, ДАП).

Черепно-мозговая травма: Клиническая классификация по глубине повреждения 1. Закрытые • повреждения с поверхностными ранами, • переломы свода без повреждения мягких покровов 2. Открытые • проникающие до кости раны, • переломы костей свода черепа с наличием ран в проекции перелома, • переломы основания черепа с ликвореей. Если открытые повреждения затрагивают структуры глубже кости, то травму называют открытой проникающей

Черепно-мозговая травма: Клиническая классификация по распространенности 1. Очаговая • ушибы мозга (легкой, средней, тяжелой степени), • внутричерепные гематомы (эпидуральные, субдуральные, внутримозговые), • субдуральные гигромы, • вдавленные переломы, • сдавление головы; 2. Диффузная • сотрясение мозга, • диффузное аксональное повреждение (ДАП), • субарахноидальное кровоизлияние.

Черепно-мозговая травма: Диагностика В настоящее время золотым стандартом, при обследовании больных с черепно-мозговой травмой, является следующий комплекс обследований: 1. Клинический осмотр нейрохирурга. 2. Рентгенография черепа в двух (как минимум) проекциях. 3. Эхоэнцефалография. 4. КТ (компьютерная томография) головного мозга. Вопрос о дополнительных методах обследования решается индивидуально. МРТ визуализирует свежие кровоизлияния хуже, чем КТ!!! Очень часто эпидуральные гематомы сопровождаются переломом костей черепа.

Черепно-мозговая травма Клиническая диагностика сотрясения головного мозга Утрата сознания от 1 до 15 мин, может протекать и без утраты сознания; Головная боль, тошнота, реже - рвота. Характерна ретроградная амнезия, антероградной амнезии не бывает. Расходящееся косоглазие при движении глаз, чтении. Изменения негрубые, микроскопические, на КТ, МРТ видимых глазом повреждений нет)

Черепно-мозговая травма Клиническая диагностика ушиба головного мозга На КТ имеются очаги некроза вещества мозга, кровоизлияния в месте повреждения и по эффекту противоудара. а) УГМ легкой степени: точечные кровоизлияния в коре и под паутинной оболочкой; клиника: утрата сознания на 10 -40 мин, ретроградная амнезия до 30 мин до травмы, общемозговые симптомы (ослабление памяти, внимания); характерна рвота, транзиторное повышение давления, нистагм, арефлексия; может сопровождаться переломами костей черепа;

Черепно-мозговая травма Клиническая диагностика ушиба головного мозга На КТ имеются очаги некроза вещества мозга, кровоизлияния в месте повреждения и по эффекту противоудара. б) УГМ средней степени: кровоизлияния в коре и белом веществе мозга, повреждения распространяются на несколько извилин, часто сопровождается переломами костей черепа; клиника: утрата сознания до 4 ч, может сохраняться состояние умеренного оглушения до 2 сут; выраженная головная боль с рвотой, увеличение частоты дыхания, повышено ликворное давление; характерна диссоциация сухожильных рефлексов, возникают парезы, дистонии, афазии; может наблюдаться психомоторное возбуждение (на 1 -е сут), судорожные припадки; если переломов костей черепа нет, хирургического лечения не требуется;

Черепно-мозговая травма Клиническая диагностика ушиба головного мозга На КТ имеются очаги некроза вещества мозга, кровоизлияния в месте повреждения и по эффекту противоудара. в) тяжелая степень: обширные зоны разрушения вещества мозга, очаговые размозжения, разрывы арахноидальной оболочки. Клиника: утрата сознания до нескольких недель, иногда с переходом в апаллический синдром или акинетический мутизм; общее состояние – от сопора до глубокой комы; выраженные общемозговые и стволовые симптомы (Бабинского, Гертвига-Мажанди), АД нестабильно, менингеальная симптоматика, децеребрационная ригидность; почти всегда переломы свода и основания.

Черепно-мозговая травма Клиническая диагностика ДАП Согласно современным представлениям, ДАП возникает в результате резкого изменения скорости движения головы, когда мозгу придается вращательное движение, при котором аксоны черепных нервов вырываются из мозга или происходят разрывы аксонов в белом веществе. Больной впадает в глубокую кому, в веществе мозга выявляются многочисленные мелкоочаговые кровоизлияния, летальность – 90%. К ДАП наиболее часто приводят: ДТП, падение с высоты или сильный удар в подбородок.

Черепно-мозговая травма Рекомендации по обследованию больных 1. Вначале следует обратить внимание на проходимость дыхательных путей, частоту и ритмичность дыхания, состояние гемодинамики. 2. Следует быстро осмотреть грудную клетку и живот, чтобы исключить гемо- или пневмоторакс, абдоминальное кровотечение. 3. Оценить состояние сознания. При легкой ЧМТ важно оценить ориентацию в месте, времени, собственной личности, внимание, попросив больного назвать месяцы года в обратном порядке или последовательно отнимать от 40 по 3, памяти, попросив запомнить 3 слова и проверив, сможет ли больной назвать их через 5 мин. 4. Осмотреть голову, туловище, конечности, обращая внимание на внешние признаки травмы (ранения, ушибы, кровоподтеки, переломы). 5. Важное значение имеет выявление признаков перелома основания черепа: истечение цереброспинальной жидкости из носа (в отличие от обычной слизи ликвор содержит глюкозу), симптом очков (отставленное появление двустороннего кровоподтека в периорбитальной области, ограниченного краями орбиты), истечение крови и ликвора из уха (кровотечение из уха может быть связано и с повреждением наружного слухового прохода или барабанной перепонки), а также кровоподтек за ушной раковиной в области сосцевидного отростка, появляющийся через 24— 48 ч после травмы.

Черепно-мозговая травма Рекомендации по обследованию больных 6. Собирая анамнез у больного или сопровождающих его лиц, следует обратить внимание на обстоятельства травмы (травма может спровоцировать инсульт, эпилептический припадок), употребление алкоголя или лекарственных средств. 7. Выясняя длительность утраты сознания, важно учитывать, что для внешнего наблюдателя сознание возвращается в тот момент, когда больной открывает глаза, для самого же больного сознание возвращается в тот момент, когда возвращается способность запоминать. Продолжительность амнезированного больным периода — один из наиболее достоверных показателей тяжести травмы. Ее определяют, расспрашивая больного об обстоятельствах травмы, предшествующих и последущих событиях. 8. Появление менингеальных симптомов указывает на субарахноидальное кровоизлияние или менингит, однако ригидность шейных мышц можно проверить лишь в том случае, когда исключена травма шейного отдела. 9. Всем больным с ЧМТ проводится рентгенография черепа в двух проекциях, которая может выявить вдавленные переломы, линейные переломы в области средней черепной ямки или на основании черепа, уровень жидкости в решетчатой пазухе, пневмоцефалию (наличие воздуха в полости черепа). При линейном переломе свода черепа следует обратить внимание, не пересекает ли линия перелома борозду, в которой проходит средняя менингеальная артерия. Ее повреждение — самая частая причина эпидуральной гематомы.

Черепно-мозговая травма Рекомендации по обследованию больных 10. Большинству больных (даже при минимальных признаках повреждения шейного отдела позвоночника или ссадине на лбу) следует назначить рентгенографию шейного отдела (по крайней мере в боковой проекции, при этом нужно получить изображение всех шейных позвонков). 11. Смещение срединных структур мозга при развитии внутричерепной гематомы может быть выявлено с помощью эхоэнцефалоскопии. 12. Люмбальная пункция в остром периоде обычно не приносит дополнительной полезной информации, но может быть опасна. 13. При наличии спутанности или угнетения сознания, очаговых неврологических симптомов, эпилептического припадка, менингеальных симптомов, признаков перелома основания черепа, оскольчатом или вдавленном переломе свода черепа необходима срочная консультация нейрохирурга. Особая настороженность в отношении гематомы необходима у лиц пожилого возраста, больных, страдающих алкоголизмом или принимающих антикоагулянты.
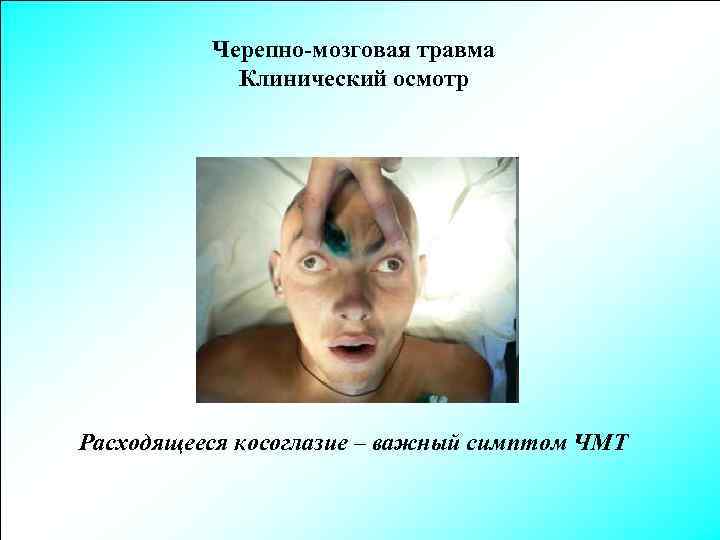
Черепно-мозговая травма Клинический осмотр Расходящееся косоглазие – важный симптом ЧМТ
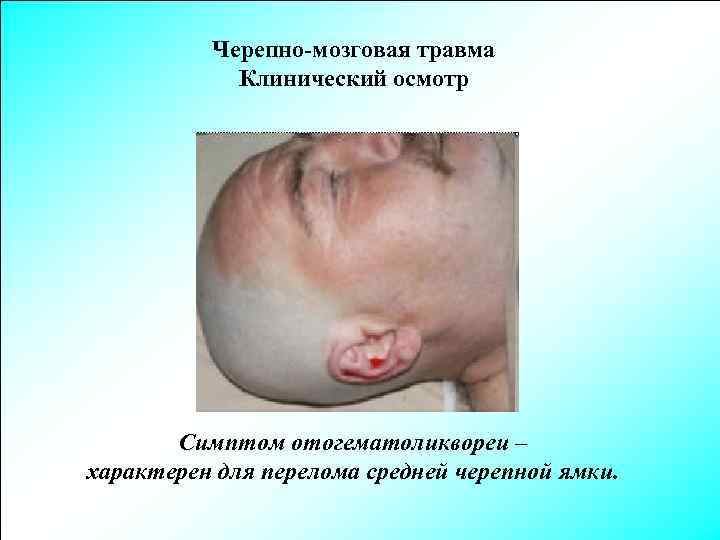
Черепно-мозговая травма Клинический осмотр Симптом отогематоликвореи – характерен для перелома средней черепной ямки.
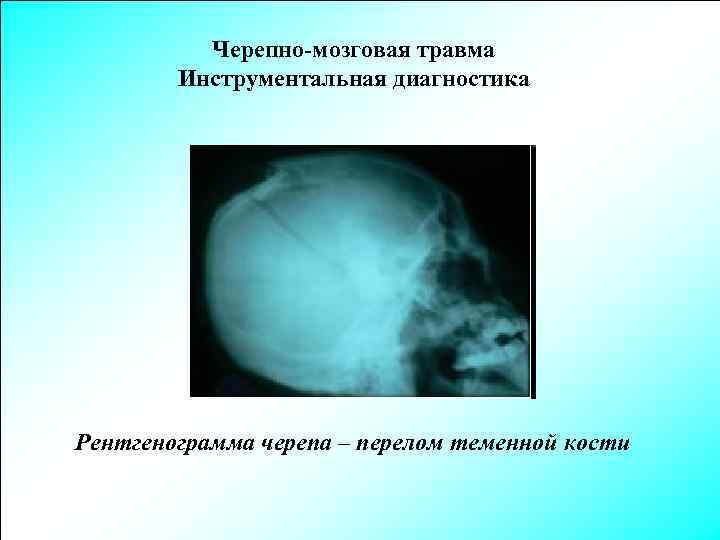
Черепно-мозговая травма Инструментальная диагностика Рентгенограмма черепа – перелом теменной кости
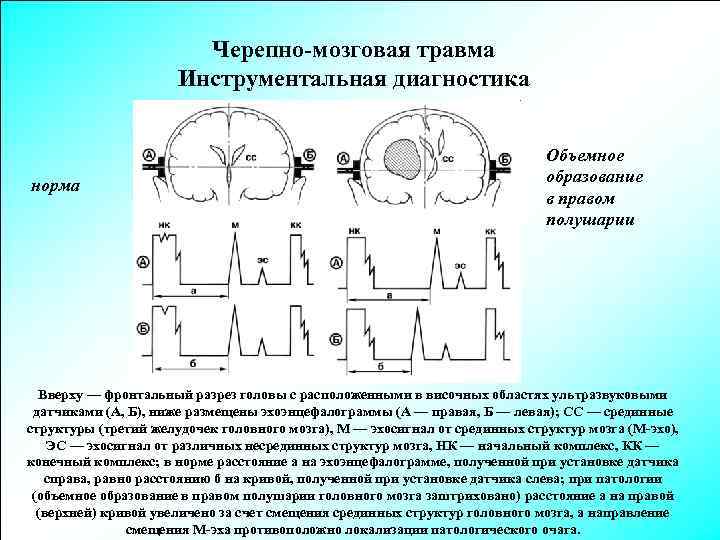
Черепно-мозговая травма Инструментальная диагностика норма Объемное образование в правом полушарии Вверху — фронтальный разрез головы с расположенными в височных областях ультразвуковыми датчиками (А, Б), ниже размещены эхоэнцефалограммы (А — правая, Б — левая); СС — срединные структуры (третий желудочек головного мозга), М — эхосигнал от срединных структур мозга (М-эхо), ЭС — эхосигнал от различных несрединных структур мозга, НК — начальный комплекс, КК — конечный комплекс; в норме расстояние а на эхоэнцефалограмме, полученной при установке датчика справа, равно расстоянию б на кривой, полученной при установке датчика слева; при патологии (объемное образование в правом полушарии головного мозга заштриховано) расстояние а на правой (верхней) кривой увеличено за счет смещения срединных структур головного мозга, а направление смещения М-эха противоположно локализации патологического очага.

Черепно-мозговая травма Инструментальная диагностика – КТ и МРТ Выделяют очаги ушиба ГМ нескольких типов: I типа - цитотоксический отек. II типа – инфильтративные глиальные изменения + мелкоточечные петехиальные геморрагии. III типа - чередование очагов отека и фокальных внутримозговых гематом (соотношение отека и геморрагического компонента в виде внутримозговых гематом – 50 х50%). IV типа - внутримозговые гематомы.
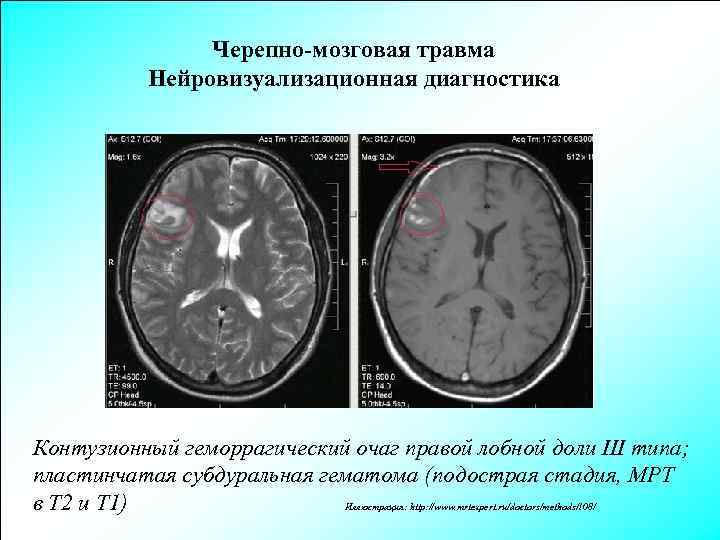
Черепно-мозговая травма Нейровизуализационная диагностика Контузионный геморрагический очаг правой лобной доли III типа; пластинчатая субдуральная гематома (подострая стадия, МРТ в Т 2 и Т 1) Иллюстрация: http: //www. mrtexpert. ru/doctors/methods/108/
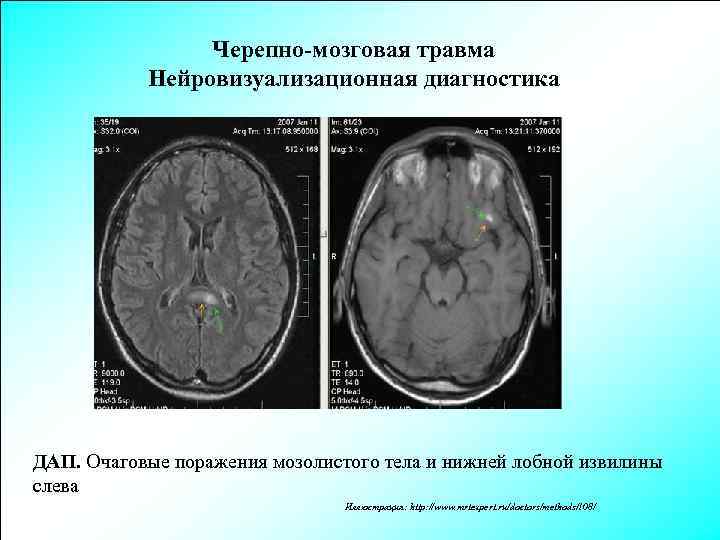
Черепно-мозговая травма Нейровизуализационная диагностика ДАП. Очаговые поражения мозолистого тела и нижней лобной извилины слева Иллюстрация: http: //www. mrtexpert. ru/doctors/methods/108/

ЧМТ: осложнения и последствия: а) гнойно-воспалительные процессы: менингит, энцефалит, абсцесс мозга; б) нервно-психические расстройства: ранняя (до 7 дней) и поздняя постртравматическая эпилепсия, амнезия, парезы, плегии, афазии и др. ); в) сдавление мозга, гематомы: эпидуральные, субдуральные, внутримозговые, внутрижелудочковые; г) ликворея; д) атрофия мозговой ткани; е) отек мозга; ж) ишемия.

Терапия. Легкая ЧМТ. Лечение сводится преимущественно к симптоматической помощи. При боли назначают анальгетики, при выраженной вегетативной дисфункции — бетаблокаторы и беллатаминал, при нарушении сна — бензодиазепины. Противопоказан продолжительный бесконтрольный прием бензодиазепинов, анальгетиков, особенно содержащих кофеин, кодеин и барбитураты, т. к. он способствует хронизации посттравматических расстройств. При легкой ЧМТ обычно не развивается клинически значимого отека мозга, поэтому назначение диуретиков нецелесообразно. Следует избегать длительного постельного режима — гораздо благотворнее раннее возвращение больного в привычную среду, но следует учитывать, что работоспособность многих больных в течение 1— 3 мес ограничена. Больным, перенесшим легкую ЧМТ, часто назначают ноотропные средства — пирацетам (ноотропил) по 1, 6 — 3, 6 г/сут, пиритинол (энцефабол) по 300— 600 мг/сут, церебролизин или актовегин 5— 10 мл внутривенно, глицин 300 мг/сут под язык.

Терапия. Среднетяжелая и тяжелая ЧМТ. Лечение среднетяжелой и тяжелой ЧМТ сводится главным образом к предупреждению вторичного повреждения мозга и включает следующие меры: 1) поддержание проходимости дыхательных путей (очищение от слизи полости рта и верхних дыхательных путей, введение воздуховода). При умеренном оглушении в отсутствие нарушений дыхания назначают кислород через маску или назальный катетер. При более глубоком нарушении сознания, поражении легких, угнетении дыхательного центра необходимы интубация и ИВЛ. Во избежание аспирации следует очистить желудок с помощью назогастрального зонда. Профилактика стрессового желудочного кровотечения — фактора риска аспирационной пневмонии — предусматривает введение антацидов; 2) стабилизация гемодинамики. Необходимо скорректировать гиповолемию, которая может быть связана с кровопотерей или рвотой, избежав при этом гипергидратации и усиления отека мозга. Обычно достаточно 1, 5 — 2 л/сут физиологического раствора или коллоидных растворов. Следует избегать введения растворов глюкозы. При значительном повышении АД назначают гипотензивные средства (бета-блокаторы, ингибиторы ангиотензин-превращающего фермента, диуретики, клофелин). Следует учитывать, что вследствие нарушения ауторегуляции мозгового кровообращения быстрое падение АД может вызвать ишемию мозга; особая осторожность необходима по отношению к пожилым пациентам, длительное время страдающим артериальной гипертензией. При низком АД вводят жидкость, кортикостероиды, вазопрессоры;

Терапия. Среднетяжелая и тяжелая ЧМТ. 3) при подозрении на гематому показана незамедлительная консультация нейрохирурга; 4) предупреждение и лечение внутричерепной гипертензии. Пока не исключена гематома, введение маннитола и других осмотических диуретиков может быть опасным, но при быстром угнетении сознания и появлении признаков вклинения (например, при расширении зрачка), когда планируется оперативное вмешательство, следует быстро ввести внутривенно 100 — 200 мл 20% раствора маннитола (предварительно катетеризируют мочевой пузырь). Спустя 15 мин вводят лазикс (20 — 40 мг внутримышечно или внутривенно). Это позволяет выиграть время для исследований или экстренной транспортировки больного; 5) при выраженном возбуждении вводят оксибутират натрия (10 мл 20% раствора), морфин (5— 10 мг внутривенно), галоперидод (1— 2 мл 0, 5% раствора), однако седация затрудняет оценку состояния сознания и может быть причиной несвоевременной диагностики гематомы. Кроме того, избыточное и необоснованное введение седативных средств может быть причиной замедленного восстановления когнитивных функций; 6) питание больного (через назогастральный зонд) обычно начинают на 2 -й день;

Терапия. Среднетяжелая и тяжелая ЧМТ. 7) при эпилептических припадках внутривенно вводят реланиум (2 мл 0, 5% раствора внутривенно), после чего сразу же назначают противоэпилептические препараты внутрь (карбамазепин, 600 мг/сут). При высоком риске судорожного припадка (наличие корковых контузионных очагов, вдавленных переломов черепа, внутричерепных гематом, проникающая ЧМТ, развитие судорожного припадка в первые 24 часа после травмы для профилактики ранней эпилепсии применяются фенитоин и карбамазепин. 8) антибиотики назначают при развитии менингита или профилактически при открытой черепно-мозговой травме (особенно при ликворной фистуле); 9) травма лицевого нерва обычно связана с переломом пирамиды височной кости и может быть обусловлена повреждением нерва или его отеком в костном канале. В последнем случае целость нерва не нарушается и могут быть полезны кортикостероиды; 10) частичная или полная потеря зрения может быть связана с травматической невропатией зрительного нерва, являющейся следствием контузии нерва, кровоизлияния в него и/или спазма и окклюзии снабжающего сосуда. При возникновении этого синдрома показано введение высоких доз кортикостеридов.

Хирургическое лечение ЧМТ Хирургическое лечение острых эпидуральных гематом -Эпидуральная гематома более 30 см 3 требует оперативного вмешательства, независимо от степени угнетения сознания по шкале комы Глазго - Эпидуральная гематома объемом менее 30 см 3, толщиной менее 15 мм, при смещении срединных структур менее 5 мм у больных со шкалой комы Глазго более 8 баллов и отсутствием очаговой неврологической симптоматики может подлежать консервативному лечении (при тщательном неврологическом контроле в нейрохирургическом стационаре). Сроки и методы операций -Больным в коме (менее 9 баллов по ШКГ) с острой эпидуральной гематомой при наличии анизокории показано экстренное оперативное вмешательство. - В отношении методов хирургического вмешательства нет единого мнения, однако считается, что краниотомия обеспечивает более полную эвакуацию гематомы

Хирургическое лечение ЧМТ Хирургическое лечение острых субдуральных гематом -При острой субдуральной гематоме толщиной >10 мм или смещении срединных структур > 5 мм необходимо хирургическое удаление гематомы независимо от состояния больного по шкале комы Глазго. - Всем больным в коме с острой субдуральной гематомой следует контролировать ВЧД. - Хирургическое вмешательство показано также больным в коме с субдуральной гематомой толщиной меньше 10 мм и смещением срединных структур менее 5 мм, если наблюдается: снижение ШКГ на 2 балла и более с момента получения травмы до поступления в клинику, асимметрия зрачков или отсутствие фотореакции и мидриаз, повышение ВЧД> 20 mm Hg Сроки и методы операции -У больных с острой субдуральной гематомой, при наличии показаний к операции, хирургическое вмешательство должно быть выполнено в экстренном порядке. -У больных в коме удаление острой субдуральной гематомы осуществляется путем краниотомии с сохранением или удалением костного лоскута и пластикой ТМО.

Хирургическое лечение ЧМТ Хирургическое лечение ушибов мозга - При ушибах мозга, вызывающих прогрессивное ухудшение неврологического статуса, стойкую внутричерепную гипертензию, рефрактерную к консервативному лечению, или признаками массэффекта на КТ требуется оперативное лечение. - Показания к нему устанавливаются также больным в коме с очагами ушибов в лобных и височных долях объемом более 20 см 3, если смещение срединных структур >5 мм и/или имеются признаки сдавления цистерн на КТ, а также, если объем очага ушиба превышает 50 см 3. Сроки и методы операций - Краниотомия по поводу удаления очагов размозжения, вызывающих угрожающий масс-эффект имеет такие же экстренные показания, как и удаление внутричерепных гематом. - Бифронтальная декомпрессивная краниоэктомия в первые 48 часов после травмы является методом выбора лечения больных с диффузным отеком мозга и внутричерепной гипертензией, рефрактерных к консервативному лечению. Декомпрессивные операции - Декомпрессивные операции, включающие подвисочную декомпрессию, височную лобэктомию, гемикраниоэктомию, могут быть показаны при стойкой внутричерепной гипертензии и диффузных паренхиматозных повреждениях у больных с клиническими и КТ признаками тенториального вклинения. Консервативное лечение ушибов мозга. Больные с очагами ушибов головного мозга без признаков неврологического ухудшения, а также с управляемым ВЧД и незначительным массэффектом на КТ могут лечится консервативно, при условии мониторного контроля и КТ в динамике.

Хирургическое лечение ЧМТ Показания к операциям на задней черепной ямке - Абсолютными показаниями к хирургическому лечению при повреждениях задней черепной ямки являются эпидуральные гематомы свыше 25 см 3, повреждения мозжечка латеральной локализации свыше 20 см 3, окклюзионная гидроцефалия, латеральная дислокация IV желудочка. - Консервативное лечение у больных с повреждениями структур ЗЧЯ можно проводить при эпидуральных гематомах объемом менее 10 см 3, латеральных повреждениях мозжечка менее 10 см 3, отсутствии смещения IV желудочка и стволовой симптоматики (необходим КТ-мониторинг) - Выжидательная тактика у больных с повреждениями структур ЗЧЯ возможна при эпидуральных гематомах объемом 10 -20 см 3, повреждениях мозжечка 10 -20 см 3 при латеральном расположении. В определении тактики лечения необходимо учитывать уровень сознания, состояние глазного дна, данные акустических стволовых вызванных потенциалов. Таким больным необходимы динамические КТ исследования, учитывая риск возникновения отсроченных гематом, быстрого развития окклюзии ликворных путей и декомпенсации больного.

Хирургическое лечение ЧМТ Хирургическое лечение вдавленных переломов костей черепа -При открытых вдавленных переломах черепа, больше толщины кости, необходимо оперативное вмешательство для предупреждения инфицирования. - Больные с открытым вдавленным переломом черепа могут лечиться консервативно, если отсутствуют: признаки повреждения ТМО, значительная внутричерепная гематома, вдавление больше 1 см, вовлечение воздухоносных пазух, косметический дефект, раневая инфекция, пневмоцефалия, сильное загрязнение раны. - Консервативное лечение закрытого вдавленного перелома в каждом случае решается индивидуально. Сроки и методы операций при вдавленных переломах - Для снижения риска инфицирования рекомендуется раннее хирургическое вмешательство. - Устранение вдавления и хирургическая обработка раны являются основными элементами операции. - При отсутствии инфицирования раны возможна первичная костная пластика. - Лечебные мероприятия при открытых вдавленных переломах должны включать антибиотики.

БЛАГОДАРИМ ЗА ВНИМАНИЕ!
Черепно-мозговая травма (Шмырев) без истории.ppt