2_ПрограмРоды Баев.pptx
- Количество слайдов: 74

ФГБУ Научный центр акушерства, гинекологии и перинатологии Минздрава России Программированные роды Профессор Баев О. Р. 2014

Программированные роды = индукция родов = родовозбуждение + + ведение родов

Родовозбуждение (induction of labor) искусственное индуцирование родовой деятельности с целью родоразрешения через естественные родовые пути. Подготовка шейки матки (preinduction, сervical ripening) мероприятия, направленные на созревание шейки матки при отсутствии или недостаточной ее готовности к родам.

Частота индукции родов Australia, Mealing N. M. et al, 2009 29. 1 France, Goffinet F. et al. , 2003 24. 5 Latin America, Guerra G. V. et al. , 2009 11. 4 UK, RCOG, clinical guideline, 2001 20 USA, ACOG practice bulletin, 2009 22. 5 % 0 5 10 15 20 25 30
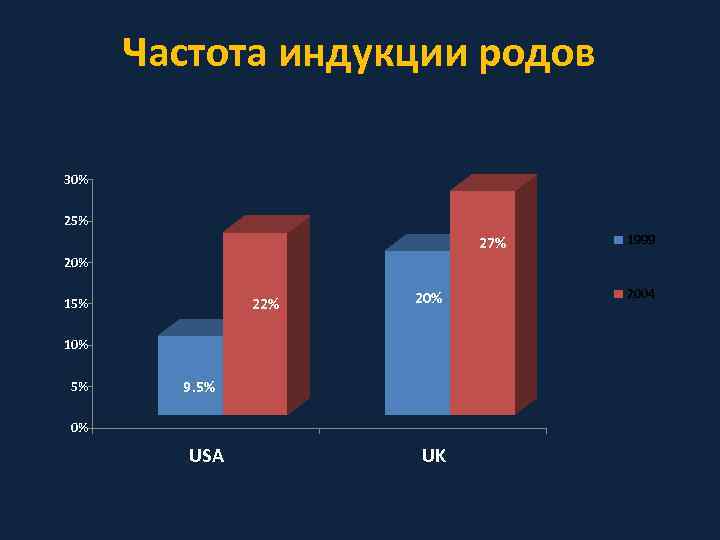
Частота индукции родов 30% 25% 27% 1999 20% 22% 15% 20% 10% 5% 9. 5% 0% USA UK 2004

Зачем? Когда? Каким образом?

Необходимость (показания) Сроки (безопасный резерв времени) Способ реализации (метод индукции)

Цель подготовки и проведения родовозбуждения предотвращение неблагоприятных материнских и перинатальных исходов при родах через естественные родовые пути в клинические ситуациях, когда продолжение беременности и ожидание спонтанного начала родовой деятельности представляет более высокий риск, чем процедура родовозбуждения.

Каким женщинам показано родовозбуждение? Основными показаниями к родовозбуждению являются: -осложнения беременности, требующие досрочного родоразрешения -соматические заболевания, требующие досрочного родоразрешения -срок беременности ≥ 41 неделя (подготовка при незрелости родовых путей в сроке беременности ≥ 40 недель 4 дней) -преждевременное излитие околоплодных вод -явления изосенсибилизации по резус-фактору или по системе АВО с учетом клинико-лабораторных данных -мертвый плод -пороки плода несовместимые с жизнью

При преэклампсии умеренной степени рекомендуется приступить к подготовке к родоразрешению в следующих клинических ситуациях: • Если срок беременности составляет 40 недель • Если срок беременности более 37 недель и зрелость шейки матки составляет 8 и более баллов по шкале Бишоп • Если срок беременности более 37 недель и, несмотря на антигипертензивное лечение, сохраняется или имеет тенденцию к прогрессированию повышенное артериальное давление и/или протеинурия • Если срок беременности более 34 недель и, несмотря на антигипертензивное лечение, сохраняется повышенное артериальное давление и/или протеинурия и наблюдается задержка роста плода 1 -2 степени и/или гемодинамические нарушения в системе мать-плацента-плод 1 степени

При холестатическом гепатозе рекомендуется начать подготовку к родоразрешению в следующих клинических ситуациях: Если срок беременности составляет 40 недель При удовлетворительном клиническом и биохимическом эффекте лечения и оценке по шкале Бишоп менее 8 баллов - после 38 -39 недель беременности При прогрессировании клинических и биохимических проявлений заболевания и/или отсутствии эффекта от лечения, а также при его тяжелом течении – независимо от срока беременности

Некоторые соматические заболевания могут определять показания к подготовке и проведению родовозбуждения, например: Диабет с устойчивой метаболической компенсацией и отсутствием готовности родовых путей к родам после 38 -39 недель беременности (при гестационном – в 39 -40 недель) Диабет при отсутствии метаболической компенсации или осложненных формах, а также сочетании с осложнениями беременности – срок определяется степенью нарушений Умеренная степень хронической артериальной гипертензии в сроке беременности 40 недель Умеренная степень хронической артериальной гипертензии при наличии отягощенного акушерского анамнеза (рождение детей с сзрп, мертворождение и др. ) после 37 -38 недель при оценке по шкале Бишоп менее 8 баллов. Острый пиелонефрит при отсутствии эффекта от комплексного лечения (антибактериальное, восстановление пассажа мочи, дезинтоксикация) и другие

Когда следует приступать к родовозбуждению при преждевременном излитии вод в доношенном сроке беременности? • При преждевременном излитии околоплодных вод в доношенном сроке беременности и оценке зрелости шейки матки по шкале Бишоп 8 баллов и более 6 часовой интервал ожидания спонтанного развития родовой деятельности позволит большинству женщин вступить в роды без помощи родовозбуждения. У остальных беременных с зрелой шейкой матки можно приступить к родовозбуждению по истечению этого времени. • При преждевременном излитии околоплодных вод в доношенном сроке беременности и оценке зрелости шейки матки по шкале Бишоп менее 8 баллов следует сразу приступить к подготовке к родовозбуждению , которое целесообразно начать при достижении оценки 8 баллов и более в течение 12 часов безводного промежутка. • При отсутствии эффекта от подготовки к родовозбуждению – оценка по Бишоп менее 8 баллов через 12 часов подготовки следует рассмотреть вопрос о родоразрешении путем операции кесарева сечения • При безводном промежутке более 12 часов целесообразно начало антибиотикопрофилактики инфекционно-воспалительных осложнений

Перенашивание беременности

При перенашивании беременности индукция родов или выжидательная тактика?

Индукция родов для профилактики перенашивания беременности ACOG, RCOG, SOGC рекомендуют приступать к индукции (предлагать индукцию) по достижению 41 недели беременности
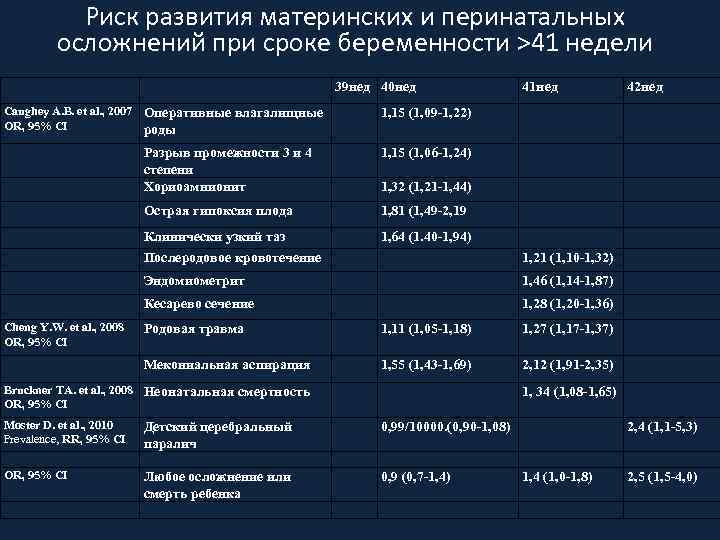
Риск развития материнских и перинатальных осложнений при сроке беременности >41 недели 39 нед 40 нед Caughey A. B. et al. , 2007 Оперативные влагалищные OR, 95% CI роды 41 нед 1, 15 (1, 09 -1, 22) Разрыв промежности 3 и 4 степени Хориоамнионит 1, 15 (1, 06 -1, 24) Острая гипоксия плода 1, 81 (1, 49 -2, 19 Клинически узкий таз 1, 64 (1. 40 -1, 94) 1, 32 (1, 21 -1, 44) Послеродовое кровотечение 1, 21 (1, 10 -1, 32) Эндомиометрит 1, 46 (1, 14 -1, 87) Кесарево сечение Cheng Y. W. et al. , 2008 OR, 95% CI 42 нед 1, 28 (1, 20 -1, 36) Родовая травма 1, 11 (1, 05 -1, 18) 1, 27 (1, 17 -1, 37) Мекониальная аспирация 1, 55 (1, 43 -1, 69) 2, 12 (1, 91 -2, 35) Bruckner TA. et al. , 2008 Неонатальная смертность OR, 95% CI 1, 34 (1, 08 -1, 65) Moster D. et al. , 2010 Prevalence, RR, 95% CI Детский церебральный паралич 0, 99/10000. (0, 90 -1, 08) OR, 95% CI Любое осложнение или смерть ребенка 0, 9 (0, 7 -1, 4) 2, 4 (1, 1 -5, 3) 1, 4 (1, 0 -1, 8) 2, 5 (1, 5 -4, 0)

Number 1, March 2014 Safe Prevention of the Primary Cesarean Delivery Рекомендации по индукции родов Надежность рекомендаций Уровень качества доказательств В целом до 41 0/7 нед индукция должна проводиться по медицинским материнским и плодовым показаниям Индукция в 41 0/7 нед должна проводиться для снижения риска кесарева сечения, перинатальной смертности и заболеваемости У женщин с незрелой шейкой матки следует использовать методы ее подготовки IA Strong recommendation, moderate quality evidence IB Strong recommendation, moderate quality evidence

Что определяет выбор срока беременности 40 недель+4 дня как границу для начала мероприятий по подготовке к родам при отсутствии признаков «зрелости» родовых путей? Выделение временного ориентира « 40 нед. +4» обусловлено тем, что с увеличением срока беременности более 40 недель увеличивается вероятность материнских и перинатальных осложнений при выжидательной тактике по сравнению с родовозбуждением. Современные исследования определяют 41 неделю как границу после которой риск осложнений при продолжении беременности значительно перевешивает таковой при родовозбуждении. Резерв в 3 дня позволяет осуществить мероприятия по обеспечению готовности к родовозбуждению в 41 неделю беременности.

Какие условия необходимо соблюдать для обеспечения безопасности и эффективности подготовки шейки матки и родовозбуждения 1. Информированное согласие матери 2. Оценка показаний и противопоказаний 3. Уточнение срока беременности 4. Оценка состояния матери и плода, КТГ перед началом подготовки к родам/родовозбуждения 5. Определение степени зрелости шейки матки 6. Учреждение не ниже 2 уровня регионализации помощи *Оптимальное время проведения – утренние часы

Информированное согласие на подготовку шейки матки и родовозбуждение Я, _______________________(Фамилия, инициалы), подтверждаю, что в доступной мне форме получила информацию от врача о показаниях, противопоказаниях и методе проведения подготовки шейки матки и родовозбуждения. Я предупреждена о рисках, связанных с продолжением беременности в моей клинической ситуации. Я знаю, что подготовка шейки матки к родам может осуществляться как медикаментозным, так и механическим методами, и предупреждена о возможных побочных эффектах проводимой терапии (чувство дискомфорта внизу живота, слабость, головная боль, головокружение, тошнота, рвота, диарея (жидкий стул), гипертермия (повышение температуры), но все эти эффекты временные. Я согласна приступить к подготовке к родам и родовозбуждению с использованием препаратов, действующей основой которых является мифепристон, динопростон, окситоцин и, при необходимости, использованием механического расширения шейки матки баллонным катетером или ламинариями с последующим проведением амниотомии. Я знаю, что в 12– 15 % подготовка шейки матки и родовозбуждение может быть неэффективным и в этой ситуации для завершения беременности будет предложена операция кесарева сечения. Я поняла, что подготовка шейки матки включает: — приём 2 -х таблеток мифепристона, по одной таблетке с интервалом в 24 часа (при целом плодном пузыре) или с интервалом 6 часов (при излившихся околоплодных водах) и/или — введение в шейку матки геля, содержащего динопростон (до трех раз с интервалом 6 часов, 12 часов) и/или — введение баллонного катетера или ламинарий в шейку матки на 12 часов с последующим вскрытием плодного пузыря и, при отсутствии эффекта, внутривенное капельное введение окситоцина. Я предупреждена, что мероприятия по подготовке к родам и родовозбуждению будут сопровождаться клиническим и мониторным (осмотр врачом, кардиотокография, по решению врача ультразвуковое исследование, допплерометрия) контролем. Я прочитала и понимаю всё, о чём говорится в данном информированном согласии. На все свои вопросы я получила ответы. Ф. И. О. ______________________Подпись _________________

Противопоказания к подготовке к родам и родовозбуждению • • • • • Анатомически узкий таз Аномальные положения плода (поперечное, косое) Головка плода, расположенная высоко над входом в малый таз (для применения амниотомии) Тазовое предлежание Аномалии расположения плаценты (предлежание плаценты, низкое расположение) Предлежание сосудов пуповины Многоплодная беременность Пять и более родов в анамнезе (в зависимости от метода индукции, дозы препарата) Рубец на матке? Опухоли матки, препятствующие рождению плода Патология шейки матки (конизация шейки матки в анамнезе, выраженная рубцовая деформация, злокачественные новообразования) Острая и хроническая почечная и печеночная недостаточность, и другие соматические заболевания матери в стадии декомпенсации Хориоамнионит (в зависимости от применяемого метода индукции) Преэклампсия тяжелой степени Суб-и декомпенсированная фетоплацентарная недостаточность (умеренная и тяжелая гипоксия плода по данным КТГ, централизация плодового кровообращения по данным допплерометрии, гемодинамические нарушения 2 степени) Пороки развития плода, при которых рекомендовано абдоминальное родоразрешение Перинатальные потери в анамнезе (относительное противопоказание, при индивидуальной оценке) Другие состояния, определяющие невозможность родов через естественные родовые пути
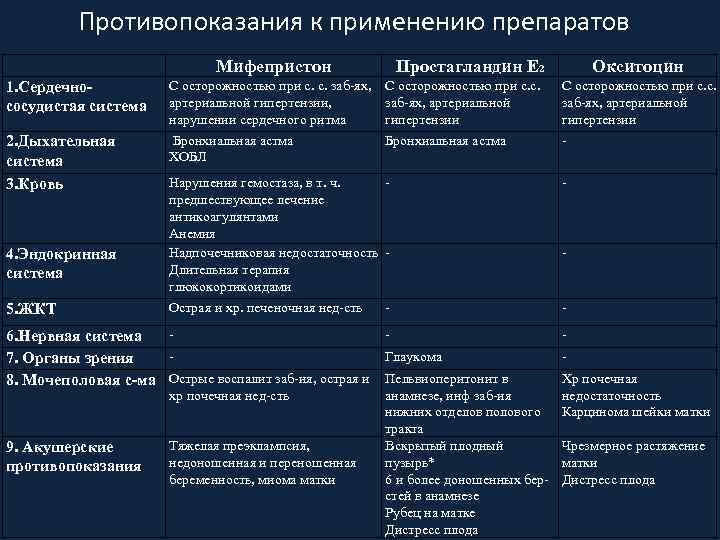
Противопоказания к применению препаратов Мифепристон Простагландин Е 2 Окситоцин 1. Сердечнососудистая система С осторожностью при с. с. заб-ях, С осторожностью при с. с. артериальной гипертензии, заб-ях, артериальной нарушении сердечного ритма гипертензии С осторожностью при с. с. заб-ях, артериальной гипертензии 2. Дыхательная система 3. Кровь Бронхиальная астма ХОБЛ - 4. Эндокринная система 5. ЖКТ Бронхиальная астма Нарушения гемостаза, в т. ч. предшествующее лечение антикоагулянтами Анемия Надпочечниковая недостаточность Длительная терапия глюкокортикоидами - Острая и хр. печеночная нед-сть - - 6. Нервная система Глаукома 7. Органы зрения 8. Мочеполовая с-ма Острые воспалит заб-ия, острая и Пельвиоперитонит в хр почечная нед-сть 9. Акушерские противопоказания Тяжелая преэклампсия, недоношенная и переношенная беременность, миома матки - Хр почечная недостаточность Карцинома шейки матки анамнезе, инф заб-ия нижних отделов полового тракта Вскрытый плодный Чрезмерное растяжение пузырь* матки 6 и более доношенных бер- Дистресс плода стей в анамнезе Рубец на матке Дистресс плода

Уточнение срока беременности I. По первому дню последней менструации а. по акушерскому календарю б. по формуле Негеле Необходимо вносить поправки в расчетный срок с учетом длительности менструального цикла: Øпри длительности цикла≥ 32 дней в сторону уменьшения срока Øпри длительности цикла ≤ 24 -26 дней в сторону увеличения срока II. По дате зачатия III. По овуляции, если ее определение производилось с помощью измерения базальной температуры или тестов на овуляцию IV. По данным УЗИ в сроке от 7 -8 до 24 недель беременности (оптимально 11 -14 нед) V. , По дате пункции фолликула, оплодотворения, переноса и возрасту эмбриона при ЭКО
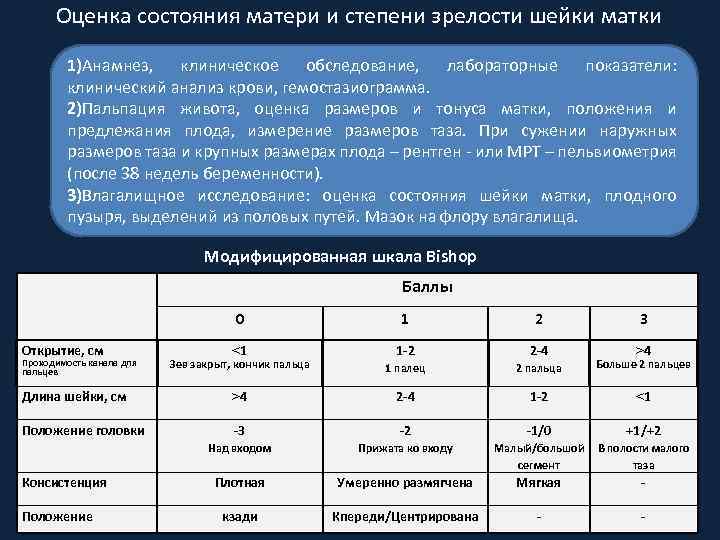
Оценка состояния матери и степени зрелости шейки матки 1)Анамнез, клиническое обследование, лабораторные показатели: клинический анализ крови, гемостазиограмма. 2)Пальпация живота, оценка размеров и тонуса матки, положения и предлежания плода, измерение размеров таза. При сужении наружных размеров таза и крупных размерах плода – рентген - или МРТ – пельвиометрия (после 38 недель беременности). 3)Влагалищное исследование: оценка состояния шейки матки, плодного пузыря, выделений из половых путей. Мазок на флору влагалища. Модифицированная шкала Bishop Баллы 0 Открытие, см 1 2 ˂1 3 Зев закрыт, кончик пальца 1 -2 2 -4 1 палец 2 пальца Больше 2 пальцев Длина шейки, см ˃4 2 -4 1 -2 ˂1 Положение головки -3 -2 -1/0 +1/+2 Над входом Прижата ко входу Плотная Умеренно размягчена Мягкая - кзади Кпереди/Центрирована - - Проходимость канала для пальцев Консистенция Положение ˃4 Малый/большой В полости малого сегмент таза
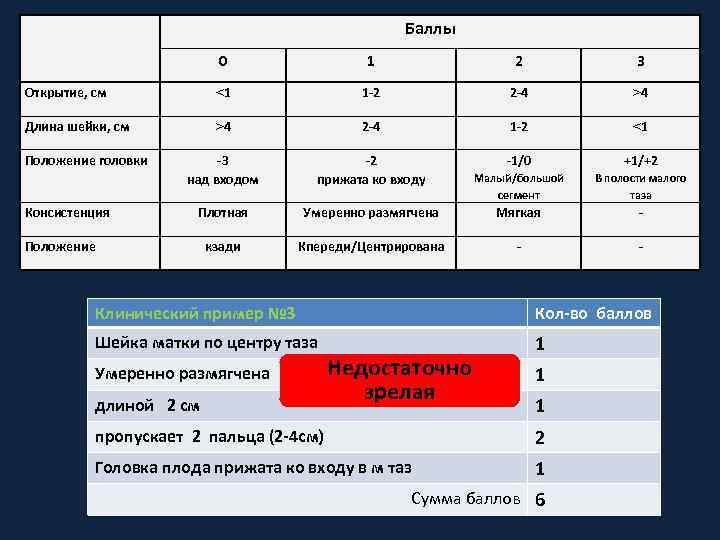
Баллы 0 1 2 3 Открытие, см ˂1 1 -2 2 -4 ˃4 Длина шейки, см ˃4 2 -4 1 -2 ˂1 -3 над входом -2 прижата ко входу -1/0 +1/+2 Малый/большой сегмент В полости малого таза Плотная Умеренно размягчена Мягкая - кзади Кпереди/Центрирована - - Положение головки Консистенция Положение Клинический пример № 3 Кол-во баллов Шейка матки по центру таза 1 Умеренно размягчена длиной 2 см Недостаточно зрелая 1 1 пропускает 2 пальца (2 -4 см) 2 Головка плода прижата ко входу в м таз 1 Сумма баллов 6
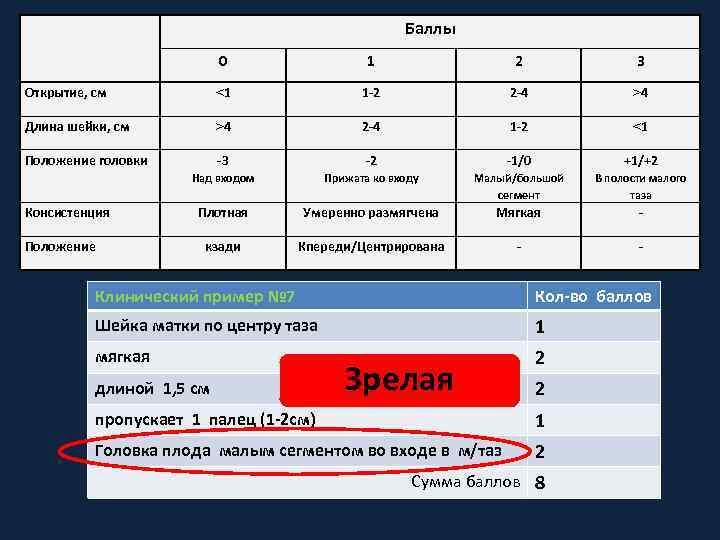
Баллы 0 1 2 3 Открытие, см ˂1 1 -2 2 -4 ˃4 Длина шейки, см ˃4 2 -4 1 -2 ˂1 Положение головки -3 -2 -1/0 +1/+2 Над входом Прижата ко входу Малый/большой сегмент В полости малого таза Плотная Умеренно размягчена Мягкая - кзади Кпереди/Центрирована - - Консистенция Положение Клинический пример № 7 Кол-во баллов Шейка матки по центру таза 1 мягкая 2 длиной 1, 5 см Зрелая 2 пропускает 1 палец (1 -2 см) 1 Головка плода малым сегментом во входе в м/таз 2 Сумма баллов 8

Оценка состояния матери и степени зрелости шейки матки 1. Балльная оценка степени зрелости шейки матки: Незрелая Bishop Недостаточно зрелая Зрелая 0 -5 6 -7 8 -9 и более Изменения балльной оценки*: «+» 1 балл: -преэклампсия -каждые предыдущие самопроизвольные роды в анамнезе «-» 1 балл: -переношенная беременность -первые предстоящие роды -ПРПО или длительный безводный промежуток 2. Определение длины шейки матки при ТВ УЗИ (перспективная для индукции – длиной менее 25 мм) * Frye A. ; **Cromi R. G. , 2007; Eggebo T. M. , 2009; Miura H. , 2010
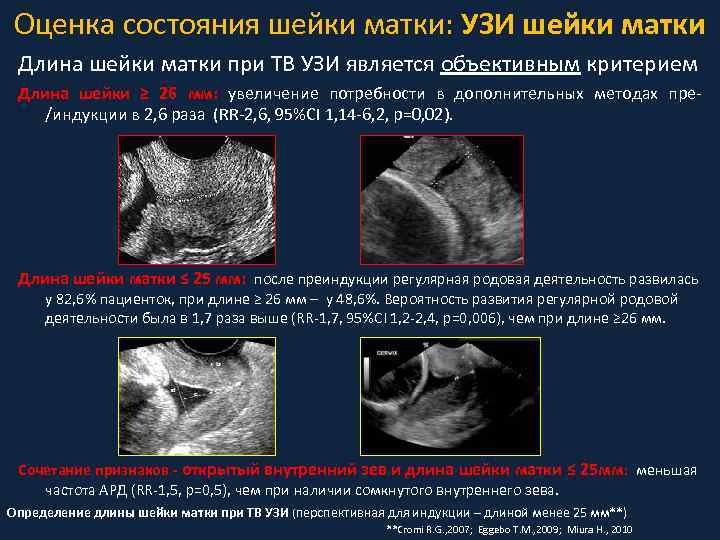
Оценка состояния шейки матки: УЗИ шейки матки Длина шейки матки при ТВ УЗИ является объективным критерием Длина шейки ≥ 26 мм: увеличение потребности в дополнительных методах пре/индукции в 2, 6 раза (RR-2, 6, 95%CI 1, 14 -6, 2, p=0, 02). Длина шейки матки ≤ 25 мм: после преиндукции регулярная родовая деятельность развилась у 82, 6% пациенток, при длине ≥ 26 мм – у 48, 6%. Вероятность развития регулярной родовой деятельности была в 1, 7 раза выше (RR-1, 7, 95%CI 1, 2 -2, 4, p=0, 006), чем при длине ≥ 26 мм. Сочетание признаков - открытый внутренний зев и длина шейки матки ≤ 25 мм: меньшая частота АРД (RR-1, 5, р=0, 5), чем при наличии сомкнутого внутреннего зева. Определение длины шейки матки при ТВ УЗИ (перспективная для индукции – длиной менее 25 мм**) **Cromi R. G. , 2007; Eggebo T. M. , 2009; Miura H. , 2010

Оценка состояния плода 1. Аускультация сердцебиения плода 2. КТГ перед проведением подготовки к родам или родовозбуждения (желательно с наличием автоматического анализа данных) ü при наличии подозрительной или патологической кривой – повторное решение вопроса о тактике ведения и методе родоразрешения 3. УЗИ с определением предполагаемой массы ü при тенденции к перенашиванию: AFI, наличие взвеси, состояние плаценты ü при сроке от 37 -38 недель: оценка степени зрелости: вторичное ядро окостенения, эхогенность легких и печени, отложения жировой ткани 4. Допплерометрия: маточные артерии, артерия пуповины, средняя мозговая артерия плода ü при нарушении вышеперечисленных показателей – оценка кровотока в аорте, венозном протоке, нижней полой вене. ü при подозрении на изосенсибилизацию: определение скоростей кровотока в СМА
Порядок оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)» (утв. приказом Министерства здравоохранения РФ от 1 ноября 2012 г. № 572 н)

Какими методами проводится подготовка шейки матки к родам и родовозбуждение? I. Медикаментозные методы Мифепристон Простагландин Е 2 (динопростон, 0, 5 мг или 1 мг) Окситоцин II. Амниотомия III. Механические методы Катетер Фолея Дилапан *Следует учитывать повышение риска инфекционных осложнений Ламинарии
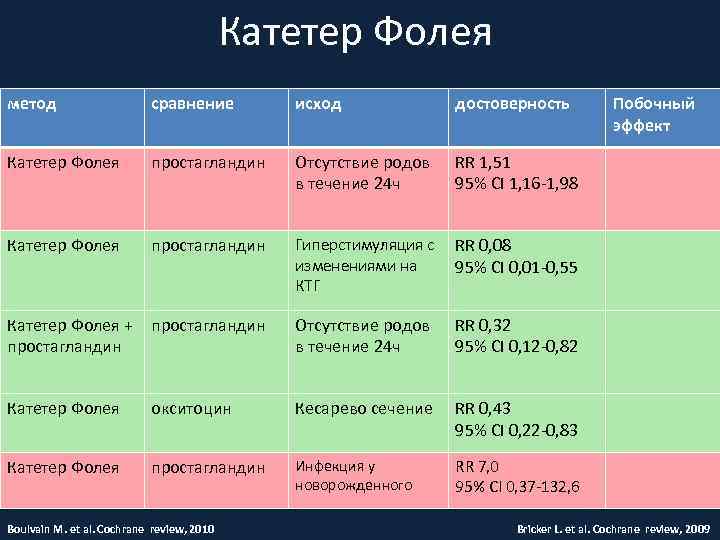
Катетер Фолея метод сравнение исход достоверность Катетер Фолея простагландин Отсутствие родов в течение 24 ч RR 1, 51 95% CI 1, 16 -1, 98 Катетер Фолея простагландин Гиперстимуляция с изменениями на КТГ RR 0, 08 95% CI 0, 01 -0, 55 Катетер Фолея + простагландин Отсутствие родов в течение 24 ч RR 0, 32 95% CI 0, 12 -0, 82 Катетер Фолея окситоцин Кесарево сечение RR 0, 43 95% CI 0, 22 -0, 83 Катетер Фолея простагландин Инфекция у новорожденного RR 7, 0 95% CI 0, 37 -132, 6 Boulvain M. et al. Cochrane review, 2010 Побочный эффект Bricker L. et al. Cochrane review, 2009

Jozwiak M et al. Mechanical methods for induction of labour, Cochrane review, 2012 Заключение: • Использование механических методов индукции родов сопровождается такой же частотой кесарева сечения как при использовании простагландинов, но при меньшей частоте гиперстимуляции • Механические методы уступают простагландинам в эффективности индукции у повторнородящих • В сравнении с окситоцином, механические методы уменьшают частоту кесарева сечения. Механические методы (баллон и ламинарии) не должны рутинно использоваться для индукции родов. Clinical Guideline, RCOG, 2008
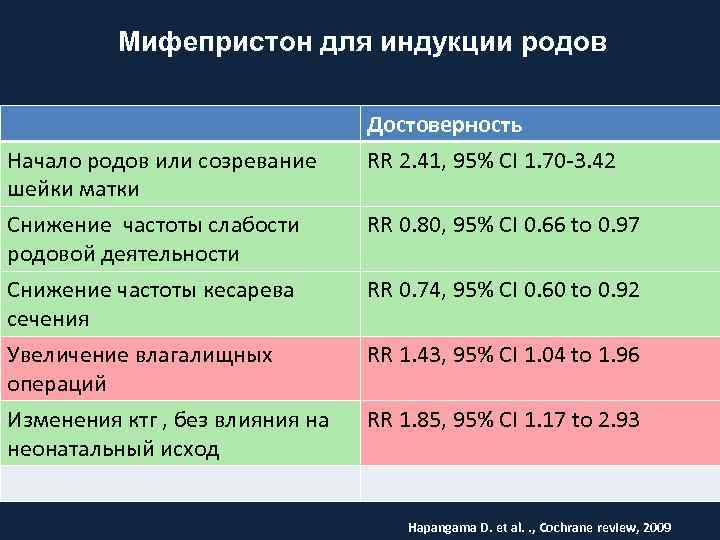
Мифепристон для индукции родов Начало родов или созревание шейки матки Достоверность RR 2. 41, 95% CI 1. 70 -3. 42 Снижение частоты слабости родовой деятельности Снижение частоты кесарева сечения RR 0. 80, 95% CI 0. 66 to 0. 97 Увеличение влагалищных операций Изменения ктг , без влияния на неонатальный исход RR 1. 43, 95% CI 1. 04 to 1. 96 RR 0. 74, 95% CI 0. 60 to 0. 92 RR 1. 85, 95% CI 1. 17 to 2. 93 Hapangama D. et al. . , Cochrane review, 2009
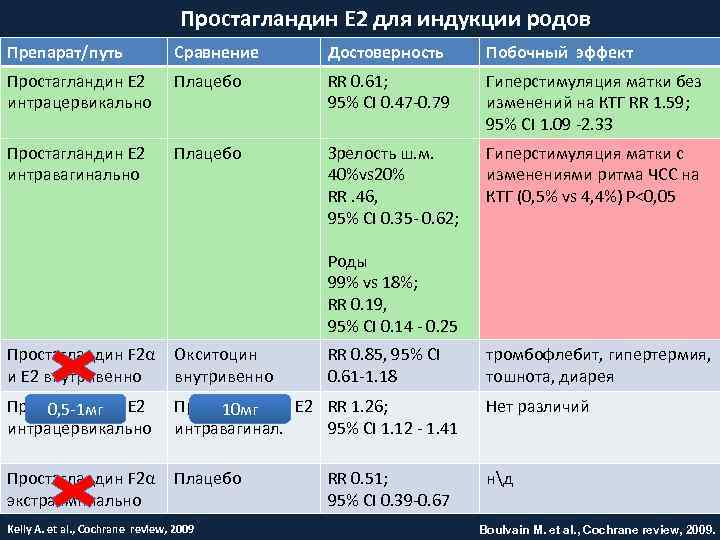
Простагландин Е 2 для индукции родов Препарат/путь Сравнение Достоверность Побочный эффект Простагландин Е 2 интрацервикально Плацебо RR 0. 61; 95% CI 0. 47 -0. 79 Гиперстимуляция матки без изменений на КТГ RR 1. 59; 95% CI 1. 09 -2. 33 Простагландин Е 2 интравагинально Плацебо Зрелость ш. м. 40%vs 20% RR. 46, 95% CI 0. 35 - 0. 62; Гиперстимуляция матки с изменениями ритма ЧСС на КТГ (0, 5% vs 4, 4%) P<0, 05 Роды 99% vs 18%; RR 0. 19, 95% CI 0. 14 - 0. 25 Простагландин F 2α Окситоцин и Е 2 внутривенно Простагландин Е 2 0, 5 -1 мг интрацервикально RR 0. 85, 95% CI 0. 61 -1. 18 Простагландин Е 2 RR 1. 26; 10 мг интравагинал. 95% CI 1. 12 - 1. 41 Простагландин F 2α Плацебо экстраамниально Kelly A. et al. , Cochrane review, 2009 RR 0. 51; 95% CI 0. 39 -0. 67 тромбофлебит, гипертермия, тошнота, диарея Нет различий нд Boulvain M. et al. , Cochrane review, 2009.
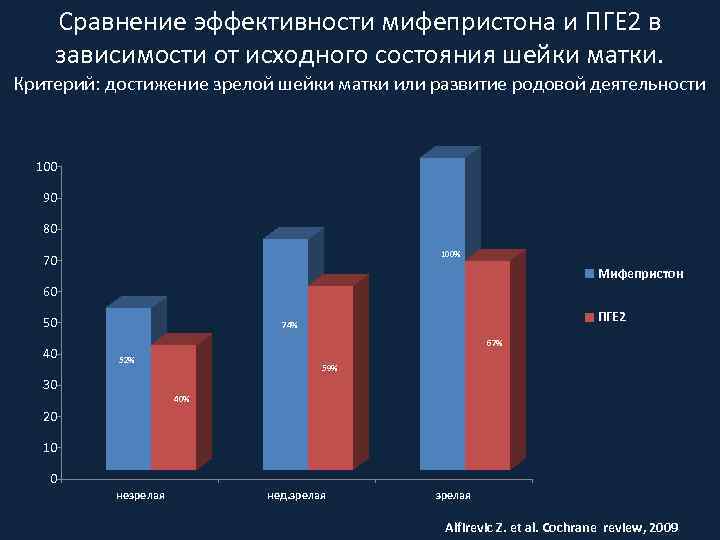
Сравнение эффективности мифепристона и ПГЕ 2 в зависимости от исходного состояния шейки матки. Критерий: достижение зрелой шейки матки или развитие родовой деятельности 100 90 80 100% 70 Мифепристон 60 50 40 ПГЕ 2 74% 67% 52% 59% 30 40% 20 10 0 незрелая нед. зрелая Alfirevic Z. et al. Cochrane review, 2009
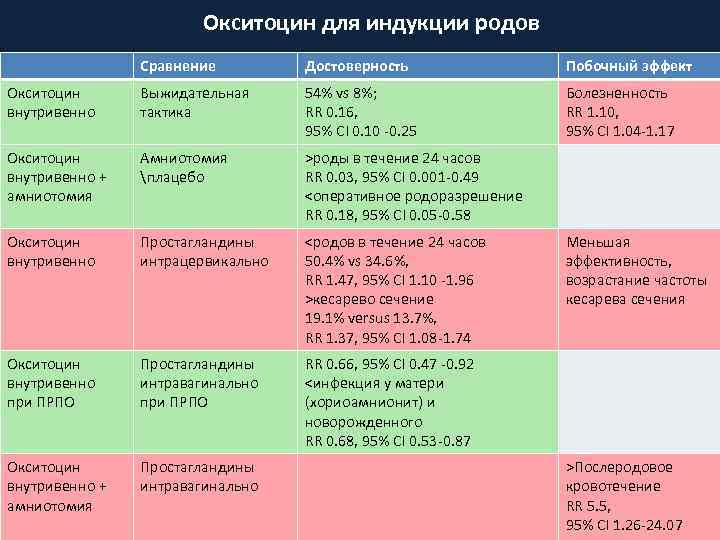
Окситоцин для индукции родов Сравнение Достоверность Побочный эффект Окситоцин внутривенно Выжидательная тактика 54% vs 8%; RR 0. 16, 95% CI 0. 10 -0. 25 Болезненность RR 1. 10, 95% CI 1. 04 -1. 17 Окситоцин внутривенно + амниотомия Амниотомия плацебо >роды в течение 24 часов RR 0. 03, 95% CI 0. 001 -0. 49 <оперативное родоразрешение RR 0. 18, 95% CI 0. 05 -0. 58 Окситоцин внутривенно Простагландины интрацервикально <родов в течение 24 часов 50. 4% vs 34. 6%, RR 1. 47, 95% CI 1. 10 -1. 96 >кесарево сечение 19. 1% versus 13. 7%, RR 1. 37, 95% CI 1. 08 -1. 74 Окситоцин внутривенно при ПРПО Простагландины интравагинально при ПРПО RR 0. 66, 95% CI 0. 47 -0. 92 <инфекция у матери (хориоамнионит) и новорожденного RR 0. 68, 95% CI 0. 53 -0. 87 Окситоцин внутривенно + амниотомия Простагландины интравагинально Меньшая эффективность, возрастание частоты кесарева сечения >Послеродовое кровотечение RR 5. 5, 95% CI 1. 26 -24. 07

Основные «мишени» действия препаратов и методов Мифепристон 1. Блокада рецепторов к прогестерону 2. Восстанавливает чувствительность миометрия к окситоцину 3. ↑ чувствительность миометрия к ИЛ-1β 4. ↑ синтез ИЛ-8 в хориодецидуа 1. ↑ миграцию нейтрофилов, ПГЕ 2 Катетер Фолея, Гигроскопические расширители Амниотомия Окситоцин синтез цитокинов, коллагеназы в шейке матки 2. Способствует миометрия координации сокращения 1. Механическое расширение цервикального канала 2. ↑синтеза ИЛ-1β, ИЛ-6, ИЛ-8 в шейке матки 1. ↑ локального синтеза простагландинов 2. Сокращение размеров матки, прижатие головки 1. ↑ тонуса матки 2. ↑ частоты и амплитуды схваток Миометрий Хориодецидуа Шейка матки Миометрий Шейка матки Плодные оболочки Миометрий

Как проводится подготовка шейки матки к родам с помощью мифепристона? Схема подготовки шейки матки мифепристоном Одна табл. 200 мг per os Через 24 часа – повторно одна табл. 200 мг per os Оценка эффективности через 48 -72 часа

Мифепристон и лактация В течение первых 12 часов концентрация мифепристона в молоке колебалась от неопределяемого уровня < 0, 013 мкмоль/л до 0, 913 мкмоль/л После этого наблюдалось снижение концентрации до неопределяемого уровня у течение 7 дней Расчетная относительная доза для ребенка 1, 5% на самом высоком уровне концентрации. Грудное вскармливание безопасно для новорожденного после приема женщинами мифепристона и его можно начинать в обычные сроки Saav I. et al. Medical abortion in lactating women--low levels of mifepristone in breast milk. Acta Obstet Gynecol Scand. 2010

Как проводится подготовка шейки матки к родам с помощью динопростона? Схема подготовки шейки матки динопростоном • Содержимое шприца (3 г геля соответствует 0, 5 мг динопростона) с помощью прилагающегося катетера вводят в цервикальный канал (ниже уровня внутреннего зева). После процедуры 10– 15 мин лежать на спине, чтобы избежать вытекания геля • Если желаемый результат достигнут, рекомендуемый интервал до назначения в/в окситоцина составляет 6– 12 ч. • Если ответ на начальную дозу не достигнут можно назначить повторно 0, 5 мг, а интервал от предыдущего введения — 6 ч. • Необходимость дополнительного назначения и интервал определяет врач, исходя из клинической ситуации. • Максимальная рекомендуемая доза за 24 -часовой период — 1, 5 мг (три дозы за 24 часа с интервалом 6, 6, 6 -12 ч).

Принципы выбора метода подготовки и проведения родовозбуждения? I. Зрелость шейки матки незрелая недостаточно зрелая II. Паритет vпервородящие vповторнородящие III. Количество времени

Каково время достижения эффекта в зависимости от исходной зрелости шейки матки и выбранного препарата? I. Незрелая шейка матки Мифепристон ПГЕ 2 0, 5 мг 28 ч± 11 ч 18 ч± 8 ч30 мин II. Недостаточно зрелая шейка матки Амниотомия ПГЕ 2 0, 5 мг Мифепристон 33 мин± 10 мин 12 ч± 9 ч 21 ч± 14 ч III. Зрелая шейка матки Амниотомия ПГЕ 2 0, 5 мг Мифепристон 26 мин± 14 мин 1 ч52 мин± 61 мин 7 ч40 мин± 2 ч30 мин
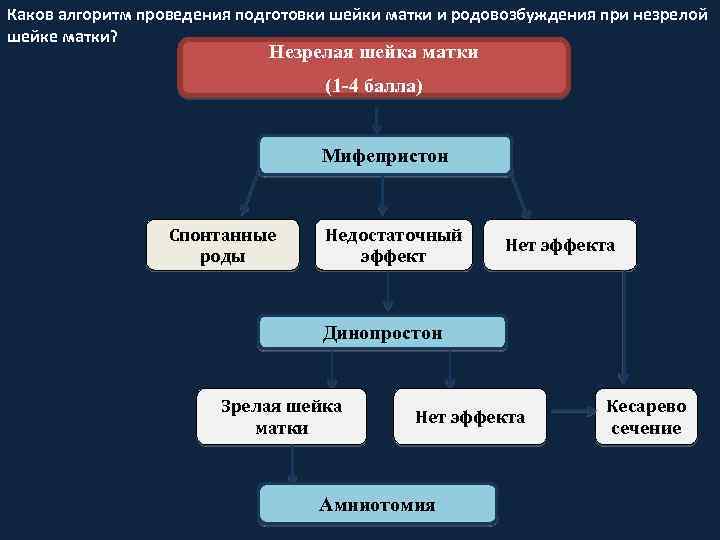
Каков алгоритм проведения подготовки шейки матки и родовозбуждения при незрелой шейке матки? Незрелая шейка матки (1 -4 балла) Мифепристон Спонтанные роды Недостаточный эффект Нет эффекта Динопростон Зрелая шейка матки Нет эффекта Амниотомия Кесарево сечение
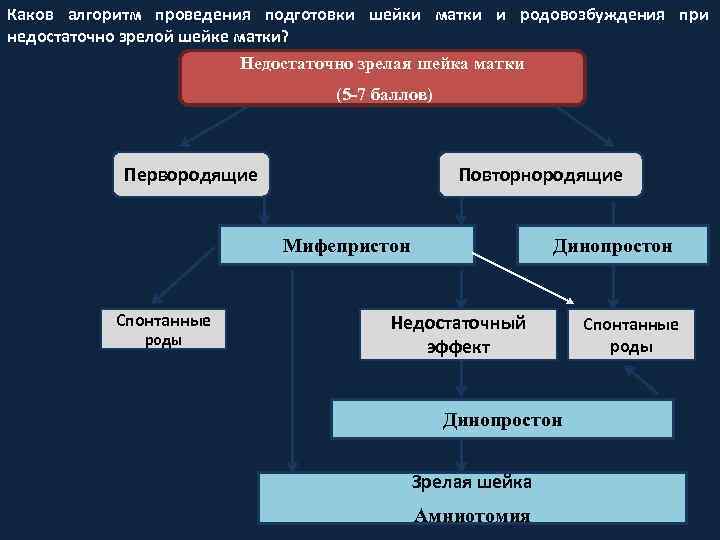
Каков алгоритм проведения подготовки шейки матки и родовозбуждения при недостаточно зрелой шейке матки? Недостаточно зрелая шейка матки (5 -7 баллов) Первородящие Повторнородящие Мифепристон Спонтанные роды Динопростон Недостаточный эффект Динопростон Зрелая шейка Амниотомия Спонтанные роды
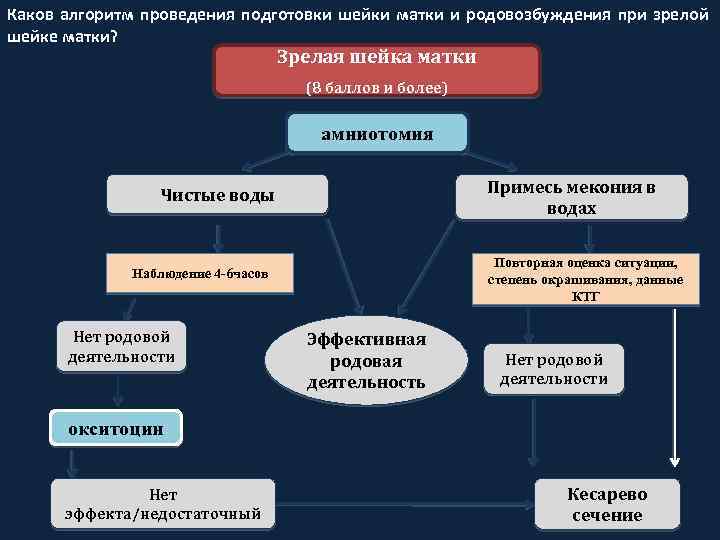
Каков алгоритм проведения подготовки шейки матки и родовозбуждения при зрелой шейке матки? Зрелая шейка матки (8 баллов и более) амниотомия Примесь мекония в водах Чистые воды Повторная оценка ситуации, степень окрашивания, данные КТГ Наблюдение 4 -6 часов Нет родовой деятельности Эффективная родовая деятельность Нет родовой деятельности окситоцин Нет эффекта/недостаточный Кесарево сечение

Какие следует соблюдать условия для родовозбуждения окситоцином? Каков оптимальный режим дозирования? Условия: • Не рекомендуется начинать введение окситоцина ранее, чем через 6 часов после применения простагландина. • Следует произвести амниотомию по возможности до начала инфузии. Режим дозирования: • Начальная доза 1 -2 м. Едмин с увеличением в интервале 30 мин. • Использование минимально возможной дозы для достижения частоты - 3 схватки за 10 мин. Обычно достаточно 12 м. Едмин, не более 20 м. Едмин. При высоких дозах не превышать 32 м. Едмин Следует сопоставлять с индивидуальной реакцией роженицы и плода! RCOG clinical guideline, 2001
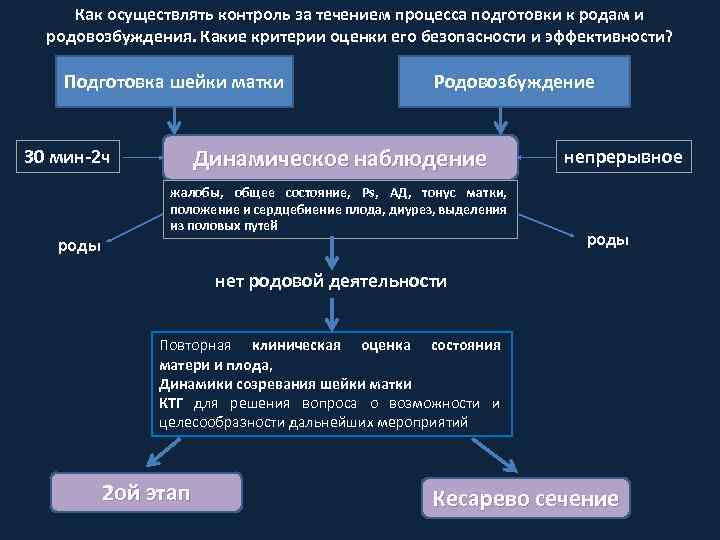
Как осуществлять контроль за течением процесса подготовки к родам и родовозбуждения. Какие критерии оценки его безопасности и эффективности? Подготовка шейки матки Динамическое наблюдение 30 мин-2 ч роды Родовозбуждение жалобы, общее состояние, Ps, АД, тонус матки, положение и сердцебиение плода, диурез, выделения из половых путей непрерывное роды нет родовой деятельности Повторная клиническая оценка состояния матери и плода, Динамики созревания шейки матки КТГ для решения вопроса о возможности и целесообразности дальнейших мероприятий 2 ой этап Кесарево сечение
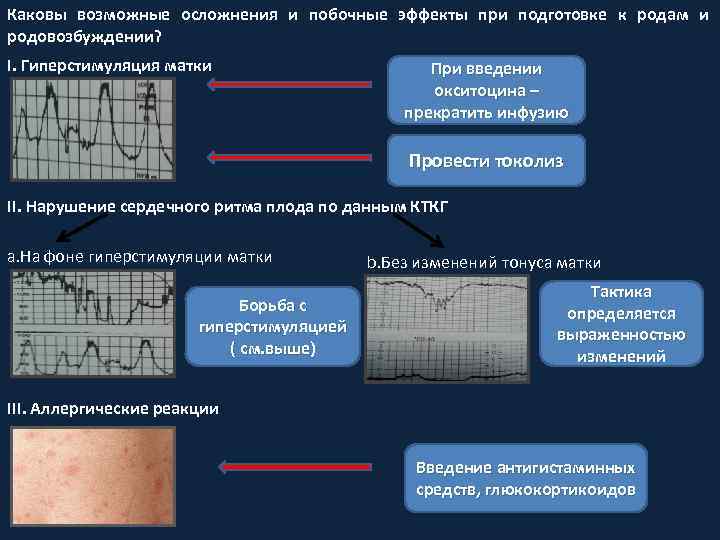
Каковы возможные осложнения и побочные эффекты при подготовке к родам и родовозбуждении? I. Гиперстимуляция матки При введении окситоцина – прекратить инфузию Провести токолиз II. Нарушение сердечного ритма плода по данным КТКГ a. На фоне гиперстимуляции матки Борьба с гиперстимуляцией ( см. выше) b. Без изменений тонусa матки Тактика определяется выраженностью изменений III. Аллергические реакции Введение антигистаминных средств, глюкокортикоидов
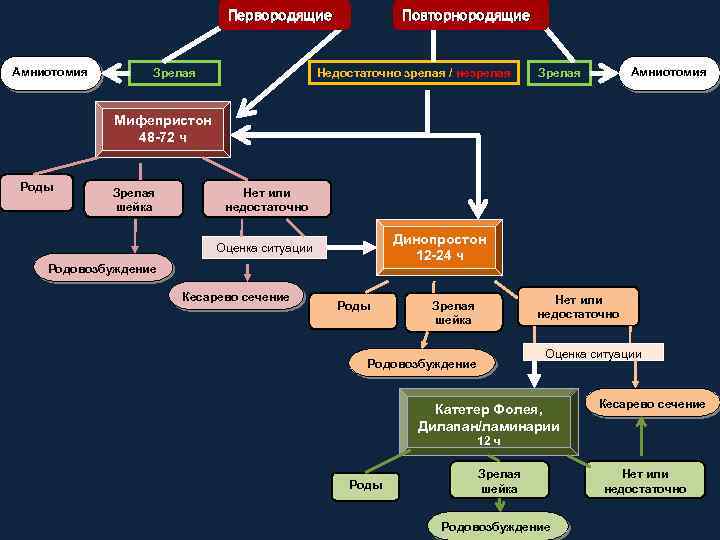
Первородящие Амниотомия Зрелая Повторнородящие Недостаточно зрелая / незрелая Амниотомия Зрелая Мифепристон 48 -72 ч Роды Зрелая шейка Нет или недостаточно Динопростон 12 -24 ч Оценка ситуации Родовозбуждение Кесарево сечение Роды Нет или недостаточно Зрелая шейка Оценка ситуации Родовозбуждение Катетер Фолея, Дилапан/ламинарии Кесарево сечение 12 ч Роды Зрелая шейка Родовозбуждение Нет или недостаточно

Программированные роды «спонтанное развитие» индукция простагландином (динопростон) амниотомия окситоцин
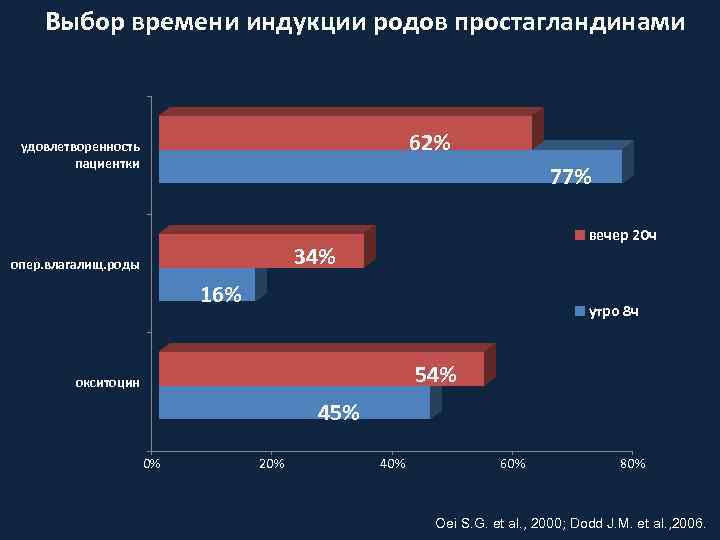
Выбор времени индукции родов простагландинами 62% удовлетворенность пациентки 77% вечер 20 ч 34% опер. влагалищ. роды 16% утро 8 ч 54% окситоцин 45% 0% 20% 40% 60% 80% Oei S. G. et al. , 2000; Dodd J. M. et al. , 2006.

Особенности течения индуцированных родов (1990 -2000 г) Часто длительное течение латентной фазы Высокая частота родостимуляции окситоцином Более частое применение обезболивания Высокая частота родоразрешающих операций (2000 -2014 г) Часто длительное течение латентной фазы Более частое применение обезболивания

Number 1, March 2014 Safe Prevention of the Primary Cesarean Delivery Рекомендации по ведению индуцированных родов Надежность рекомендаций Уровень качества доказательств Если состояние матери и плода позволяет, то для снижения вероятности кесарева сечения по IB показанию отсутствие эффекта от Strong recommendation, moderate родовозбуждения или упорная слабость quality evidence родовой деятельности следует увеличить допустимую продолжительность латентной фазы родов до 24 часов и более и применения окситоцина по крайней мере до 12 -18 часов после излития вод

Благодарю за внимание

Показания к индукции родов (Справочник по акушерству, гинекологии и перинатологии под ред Г. М. Савельевой, 2006) • Преждевременный разрыв плодных оболочек • Переношенная беременность • Со стороны матери: тяжелые формы преэклампсии, сахарный диабет, заболевания почек, сердечнососудистые и другие заболевания, не поддающиеся терапии • Со стороны плода: СЗРП, изосенсибилизация • Внутриутробная гибель плода • Многоводие, угрожающее жизни и здоровью матери и плода • Анэнцефалия и другие аномалии развития плода

Показания к индукции родов (ACOG Practice Bulletin 107, 2009) • Преждевременный разрыв плодных оболочек • Переношенная беременность • Показания со стороны матери (гестационная • • • гипертензия, преэклампсия и эклампсия, диабет, заб-ия почек, хронические заб-ия легких, хр. гипертензия) Показания со стороны плода (тяжелая степень СЗРП, изоиммунизация) Внутриутробная смерть плода Отслойка плаценты Хориоамнионит Логистические причины (риск быстрых родов, расстояние до госпиталя… при подтверждении доношенной беременности или зрелости легких плода)

Показания к индукции родов SOGC Obstetrical Content Review Committee 2012 Индукцию родов следует проводить, исходя из срочности решения клинической ситуации и доступных ресурсов Показания первой очереди: • Тяжелая преэклампсия, эклампсия • Тяжелые заболевания матери, неподдающиеся лечению • Преждевременный разрыв плодных оболочек (ПРПО) в доношенном сроке с колонизацией родовых путей стрептококком гр В (GBS positive) • Значительное, но не прогрессирующее дородовое кровотечение • Хориоамнионит • Подозрение на фетоплацентарную недостаточность

Показания к индукции родов SOGC Obstetrical Content Review Committee 2012 Другие показания: • Перенашивание беременности • Изосенсибилизация в доношенном или близко к доношенному сроку беременности • Сахарный диабет (уровень глюкозы может влиять на срочность) • Преэклампсия • Внутриутробная смерть плода • ПРПО в доношенном сроке (GBS negative) • Двойня в сроке 38 недель и более • СЗРП • Логистические причины (быстрые роды, расстояние до роддома) • Внутриутробная смерть при предшествующей беременности (индукция может снизить уровень тревожности, но не имеет преимуществ в исходах для матери и плода)

Показания к индукции родов (RCOG clinical guideline, 2001/2008) • • • Преждевременный разрыв плодных оболочек Пролонгированная беременность (>41 нед) Диабет у беременной Внутриутробная смерть плода (на выбор выжидательная тактика) СЗРП (с подтвержденным нарушением состояния плода индукция не рекомендуется) • Быстрые роды в анамнезе (рутинно не предлагается) • Тазовое предлежание (рутинно не предлагается, но возможно если есть показания к индукции) • • Многоплодная беременность Высокий паритет Крупный плод (сам по себе не показание) Предшествующее кесарево сечение (возможно если есть показания к индукции, на выбор с кесаревым сечением или выжидательной тактикой) • По желанию матери (рутинно не предлагается, но возможно в 40 нед и более если есть другие причины- например необходимость отъезда)

N. B. Наличие зрелой шейки матки у пациентки НЕ является показанием к элективной индукции!

• Эффективность использования рекомендаций руководства (критерий – достижение активной фазы родов) – не менее 85%. • Частота родовозбуждения окситоцином после амниотомии менее 1% • Частота кесарева сечения в этой группе уменьшилась с 22, 2% до 16, 5%

Перинатальные исходы Спонтанные роды 8. 8 7. 8 Средняя масса новорожденных Мифепристон - 3490± 600 г Спонтанные роды - 3450± 390 г Мифепристон+доп. индукци я 7. 8 Мифепристон 7. 5 8. 7 7 7. 2 7. 4 7. 6 7. 8 8 8. 2 8. 4 8. 6 8. 8 Состояние гипоксии легкой степени при рождении Мифепристон – 10, 6% Спонтанные роды – 5% Тенденция к увеличению риска рождения детей в состоянии гипоксии легкой степени в группе женщин с индукцией мифепристоном по сравнению со спонтанными родами (RR=2, 2; р-0, 25; 95%CI 0, 6 -8, 9) 5 мин 1 мин
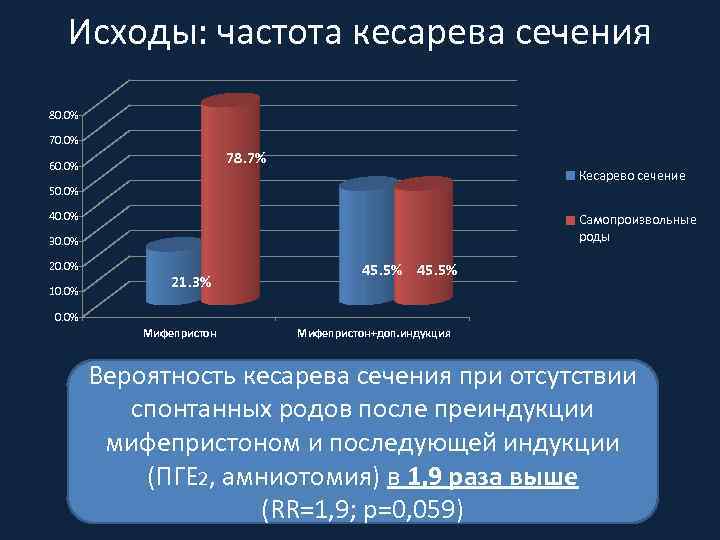
Исходы: частота кесарева сечения 80. 0% 78. 7% 60. 0% Кесарево сечение 50. 0% 40. 0% Самопроизвольные роды 30. 0% 20. 0% 10. 0% 21. 3% 45. 5% 0. 0% Мифепристон+доп. индукция Вероятность кесарева сечения при отсутствии спонтанных родов после преиндукции мифепристоном и последующей индукции (ПГЕ 2, амниотомия) в 1, 9 раза выше (RR=1, 9; р=0, 059)
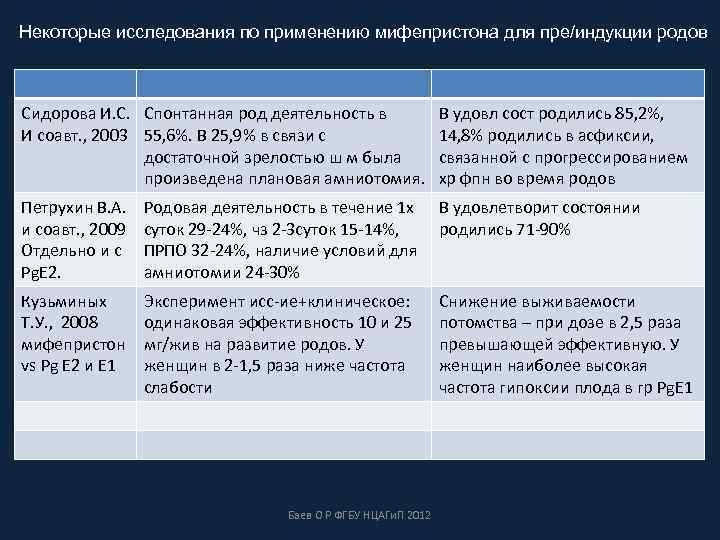
Некоторые исследования по применению мифепристона для пре/индукции родов Сидорова И. С. Спонтанная род деятельность в И соавт. , 2003 55, 6%. В 25, 9% в связи с достаточной зрелостью ш м была произведена плановая амниотомия. В удовл сост родились 85, 2%, 14, 8% родились в асфиксии, связанной с прогрессированием хр фпн во время родов Петрухин В. А. и соавт. , 2009 Отдельно и с Pg. E 2. Родовая деятельность в течение 1 х В удовлетворит состоянии суток 29 -24%, чз 2 -3 суток 15 -14%, родились 71 -90% ПРПО 32 -24%, наличие условий для амниотомии 24 -30% Кузьминых Т. У. , 2008 мифепристон vs Pg E 2 и E 1 Эксперимент исс-ие+клиническое: одинаковая эффективность 10 и 25 мг/жив на развитие родов. У женщин в 2 -1, 5 раза ниже частота слабости Баев О Р ФГБУ НЦАГи. П 2012 Снижение выживаемости потомства – при дозе в 2, 5 раза превышающей эффективную. У женщин наиболее высокая частота гипоксии плода в гр Pg. E 1

Induction of labour RCOG Clinical Guideline July 2008 However, there is recent evidence of serious neonatal side effects involving renal function in the form of ischaemic hypoxic changes in the fetal kidney ultrastructure when labour was induced by mifepristone between 16 and 28 weeks of gestation. The smaller the fetus, the more obvious the changes… Однако, недавно получены данные о серьезных побочных эффектах для почечной функции плода в форме ишемически-гипоксических изменений на уровне ультраструктуры почек после индукции родов мифепристоном между 16 и 28 неделями беременности. Чем меньше плод, тем более выраженные изменения… Zhang A, Leng W, Zhang X, et al. Effect of mifepristone on ultrastructure of fetal kidney in second trimester of pregnancy. Journal of Jilin University 2006; 32(5): 854– 7. Срок, Показания, Доза, Методика? Миропристон не рекомендован при недоношенной беременности Рекомендуемая для преиндукции однократная доза меньше в 3 раза Баев О Р ФГБУ НЦАГи. П 2012

Induction of labour RCOG Clinical Guideline July 2008 Methods that are not recommended for induction of labour (Chapter 5) Pharmacological methods (Section 5. 1) The following should not be used for induction of labour: • oral PGE 2 • intravenous PGE 2 • extra-amniotic PGE 2 • intracervical PGE 2 • intravenous oxytocin alone • hyaluronidase • corticosteroids • oestrogen • vaginal nitric oxide donors. Методы которые не рекомендуются для индукции родов (Глава 5) Фармакологические методы (Раздел 5. 1) Нижеперечисленные методы не следует использовать для индукции родов: • Орально PGE 2 • Внутривенно PGE 2 • Экстраамниально PGE 2 • Интрацервикально PGE 2 • Внутривенно окситоцин без других • Гиалуронидазу • Кортикостероиды • Эстрогены • Доноры оксида азота влагалищно Баев О Р ФГБУ НЦАГи. П 2012

Induction of labour RCOG Clinical Guideline July 2008 Surgical methods (Sections 5. 1. 7 and 5. 3. 1) Amniotomy, alone or with oxytocin, should not be used as a primary method of induction of labour unless there are specific clinical reasons for not using vaginal PGE 2, in particular the risk of uterine hyperstimulation. Хирургические методы (Раздел 5. 1. 7 и 5. 3. 1) Амниотомию, отдельно или вместе с окситоцином, не следует использовать как первичный метод индукции родов если только не по специальным клиническим показаниям когда нельзя использовать PGE 2, особенно при риске гиперстимуляции Mechanical methods (Section 5. 3. 2) Mechanical procedures (balloon catheters and laminaria tents) should not be used routinely for induction of labour. Механические методы (Раздел 5. 3. 2) Механические процедуры ( баллонные катетеры и ламинарии) не следует использовать рутинно для индукции родов Баев О Р ФГБУ НЦАГи. П 2012
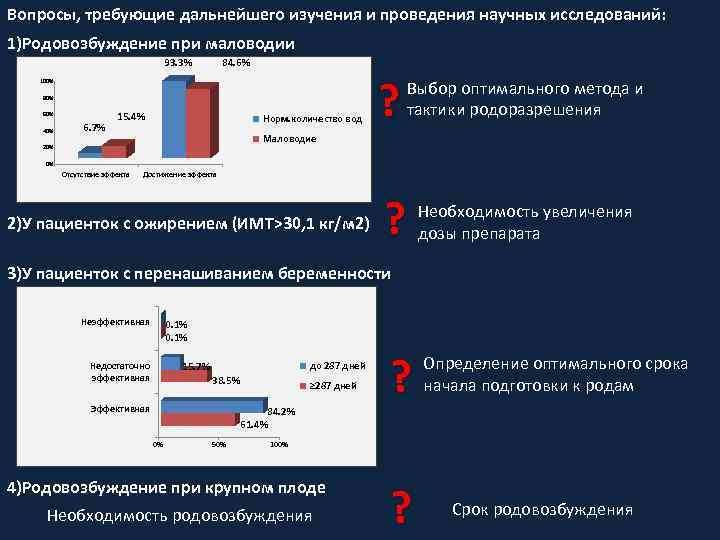
Вопросы, требующие дальнейшего изучения и проведения научных исследований: 1)Родовозбуждение при маловодии 93. 3% 84. 6% 100% 80% 60% 40% 6. 7% 15. 4% Норм. количество вод ? Выбор оптимального метода и тактики родоразрешения Маловодие 20% 0% Отсутствие эффекта Достижение эффекта 2)У пациенток с ожирением (ИМТ˃30, 1 кг/м 2) ? Необходимость увеличения дозы препарата 3)У пациенток с перенашиванием беременности Неэффективная 0. 1% до 287 дней 15. 7% Недостаточно эффективная 38. 5% Эффективная ≥ 287 дней 84. 2% 61. 4% 0% 50% ? Определение оптимального срока начала подготовки к родам 100% 4)Родовозбуждение при крупном плоде Необходимость родовозбуждения ? Срок родовозбуждения

Low-dose oxytocin infusion In this method, a low-dose oxytocin infusion is performed, with an increase in dose from 1 to 4 m. U/min. Ferguson et al showed this method to be comparable to intravaginal misoprostol for cervical priming. [13] Because of the ease of turning off the oxytocin infusion, they suggested that this method may have a preferential role in high-risk patients whose fetuses are at increased risk for intolerance of labor. Ferguson JE 2 nd, Head BH, Frank FH, Frank ML, Singer JS, Stefos T, Mari G. Misoprostol versus low-dose oxytocin for cervical ripening: a prospective, randomized, double-masked trial. Am J Obstet Gynecol. 2002 Aug; 187(2): 273 -9; A variety of cervical ripening agents exist, yet none is ideal. We performed a prospective, randomized, doublemasked comparison of low-dose minimal-escalation oxytocin to misoprostol in a predominantly high-risk population. Patients were allocated prospectively in a double-masked, randomized, stratified basis by an investigational pharmacist between December 1996 and December 2000 to receive either active intravenous oxytocin and placebo intravaginal misoprostol or intravenous placebo oxytocin and 50 microg of active intravaginal misoprostol. The infusion rate of oxytocin was increased from 1 to 4 m. U/min; misoprostol (25 microg) was repeated at 4 hourly intervals if there were <3 uterine contractions per 10 -minute interval. RESULTS: Demographic characteristics did not differ between study groups nor did the indications for induction. Overall, the interval to delivery was less in the misoprostol group; however, vaginal delivery occurred in 61% versus 66% (not significant) of patients in the misoprostol versus oxytocin group. Indication for cesarean delivery in the misoprostol group was fetal intolerance to labor in 27% compared with 8% in the oxytocin groups (P <. 05), whereas labor abnormalities were more commonly the cause in the oxytocin group versus misoprostol (26% vs 10%, P <. 05). The proportion of patients was similar in each group overall and when evaluated on the basis of parity and when delivery was compared at 12, 24, and 36 hours after the initiation of cervical priming. CONCLUSION: Our data indicate that misoprostol and low-dose minimal-escalation oxytocin appear to be equally effective for cervical priming. Low-dose oxytocin may have a preferential role in the high-risk parturient whose fetus is at increased risk for fetal intolerance to labor

Tribe RM, Crawshaw SE, Seed P, et al. Pulsatile versus continuous administration of oxytocin for induction and augmentation of labor: two randomized controlled trials. Am J Obstet Gynecol 2012; 206: 230. e 1 -8. After providing written informed consent, participants were randomly assigned in a ratio of 1: 1 to either the recommended standard oxytocin infusion protocol 17 or to the proposed pulsatile regime (Table 1; starting dose 2 m. U/ minute or 2 m. U/pulse). Within the pulsatile regime, oxytocin (Syntocinon, stock solution: 10 i. U/m. L; Alliance Pharmaceuticals Ltd, Chippenham, Wiltshire, UK) was administered for 10 seconds every 6 minutes and the dose (m. U/ pulse) doubled every 30 minutes until uterine contractions were established (3/4 in 10). This regime stems from the observation that physiologic oxytocin may be released in a pulsatile fashion every 4 -6 minutes.

Contraindications to Cervical Ripening Contraindications to cervical ripening include, but are not limited to, the following: Active herpes Fetal malpresentation Nonreassuring fetal surveillance History of prior traumatic delivery Regular contractions Unexplained vaginal bleeding Placenta previa Vasa previa Prior uterine myomectomy involving the endometrial cavity or classical cesarean delivery Previously, a history of a prior low transverse cesarean delivery was considered a contraindication to induction of labor. According to the ACOG Practice Bulletin on Vaginal Birth After Previous Cesarean Delivery, induction of labor is not contraindicated in women with a prior low transverse cesarean delivery; however, use of prostaglandins should be avoided in these patients due to a significantly increased risk of uterine rupture. [21] A relative contraindication to cervical ripening is ruptured membranes. At this time, no evidence shows that cervical ripening followed by delayed induction of labor reduces the rate of cesarean delivery. [22]

CONTRAINDICATIONS TO INDUCTION SOGC 2012 Any contraindication to labour including: Placenta or vasa previa or cord presentation Abnormal fetal lie or presentation (e. g. , transverse lie or footling breech) Prior classical or inverted T uterine incision* Significant prior uterine surgery (e. g. , full thickness myomectomy)a Active genital herpes Pelvic structural deformities Invasive cervical carcinoma Previous uterine rupture
2_ПрограмРоды Баев.pptx