ХСН Интерны 2017.pptx
- Количество слайдов: 91

ФГБОУ ВО Ростовский государственный медицинский университет Министерства здравоохранения РФ Кафедра внутренних болезней № 2 ХРОНИЧЕСКАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ к. м. н. Левицкая Е. С.

Актуальность проблемы ХСН ЭПОХА-ХСН, ЭПОХА-О-ХСН ü Наблюдается рост распространенности ХСН – 1, 2 человека на 1000 населения в год ü Распространенность ХСН увеличивается с возрастом – от 20 до 29 лет – 0, 3%, старше 90 лет – 70% ü Среди мужчин до 60 лет частота встречаемости ХСН выше чем среди женщин, а в целом – распространенность ХСН выше в женской популяции (72% против 28%) ü Высокая распространенность ХСН с нормальной сократительной функций ЛЖ (56, 8%) – ХСН с сохранной систолической функцией (ХСН-ССФ) ü Смертность по причине декомпенсации ХСН I-IV ФК составляет 6% в год, тогда как при клинически выраженной ХСН смертность возрастает в 2 раза – 12% в год ü ХСН – самая частая причина госпитализаций
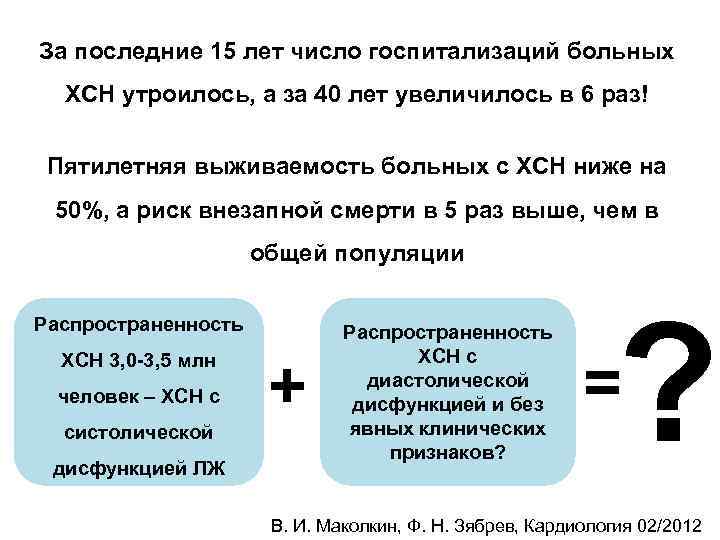
За последние 15 лет число госпитализаций больных ХСН утроилось, а за 40 лет увеличилось в 6 раз! Пятилетняя выживаемость больных с ХСН ниже на 50%, а риск внезапной смерти в 5 раз выше, чем в общей популяции Распространенность ХСН 3, 0 -3, 5 млн человек – ХСН с систолической дисфункцией ЛЖ + Распространенность ХСН с диастолической дисфункцией и без явных клинических признаков? ? = В. И. Маколкин, Ф. Н. Зябрев, Кардиология 02/2012
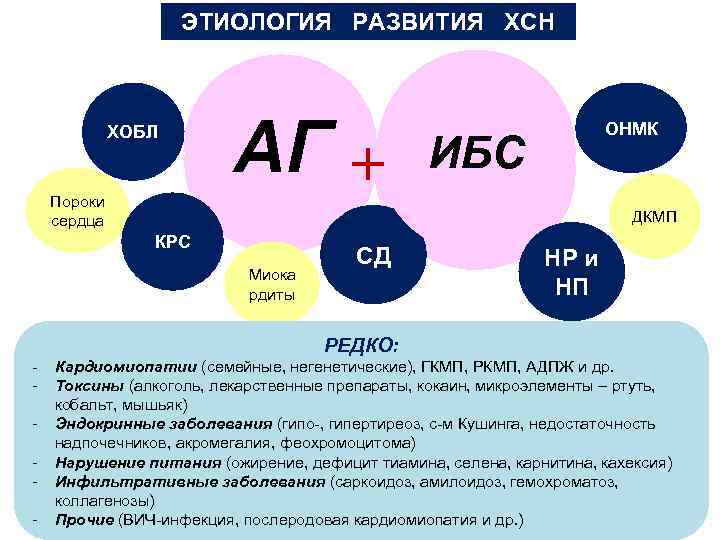
ЭТИОЛОГИЯ РАЗВИТИЯ ХСН ХОБЛ Пороки сердца АГ + АГ ОНМК ИБС ДКМП КРС Миока рдиты СД НР и НП РЕДКО: - Кардиомиопатии (семейные, негенетические), ГКМП, РКМП, АДПЖ и др. - Токсины (алкоголь, лекарственные препараты, кокаин, микроэлементы – ртуть, кобальт, мышьяк) - Эндокринные заболевания (гипо-, гипертиреоз, с-м Кушинга, недостаточность надпочечников, акромегалия, феохромоцитома) - Нарушение питания (ожирение, дефицит тиамина, селена, карнитина, кахексия) - Инфильтративные заболевания (саркоидоз, амилоидоз, гемохроматоз, коллагенозы) - Прочие (ВИЧ-инфекция, послеродовая кардиомиопатия и др. )
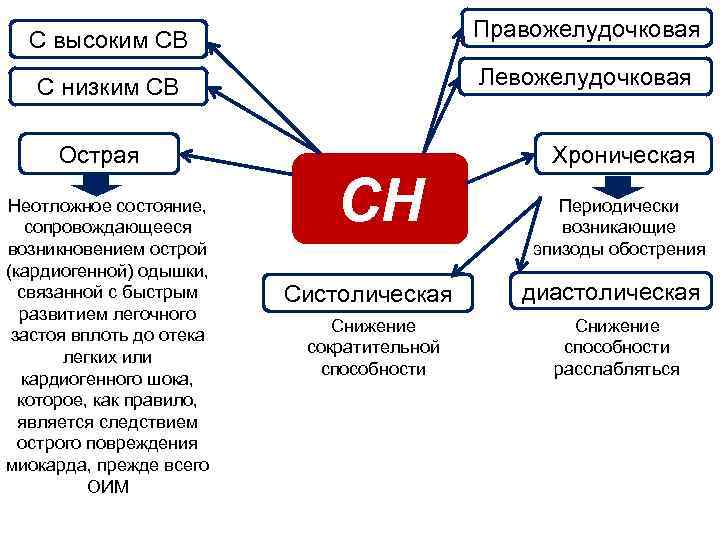
С высоким СВ Правожелудочковая С низким СВ Левожелудочковая Острая Неотложное состояние, сопровождающееся возникновением острой (кардиогенной) одышки, связанной с быстрым развитием легочного застоя вплоть до отека легких или кардиогенного шока, которое, как правило, является следствием острого повреждения миокарда, прежде всего ОИМ СН Систолическая Снижение сократительной способности Хроническая Периодически возникающие эпизоды обострения диастолическая Снижение способности расслабляться
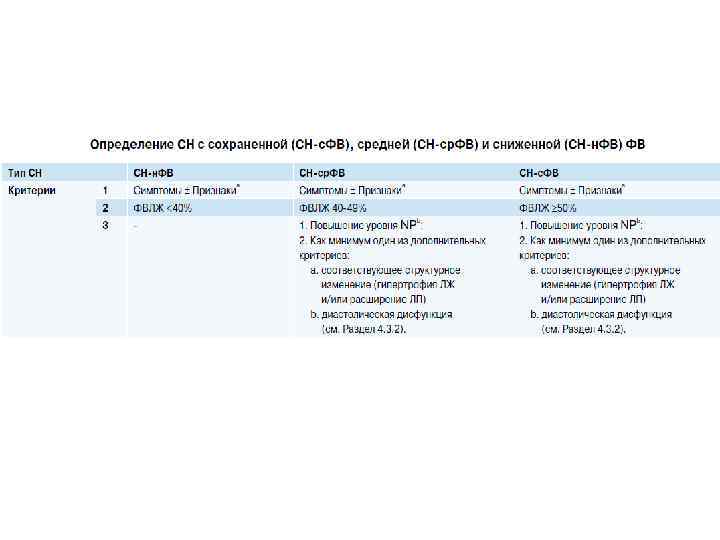
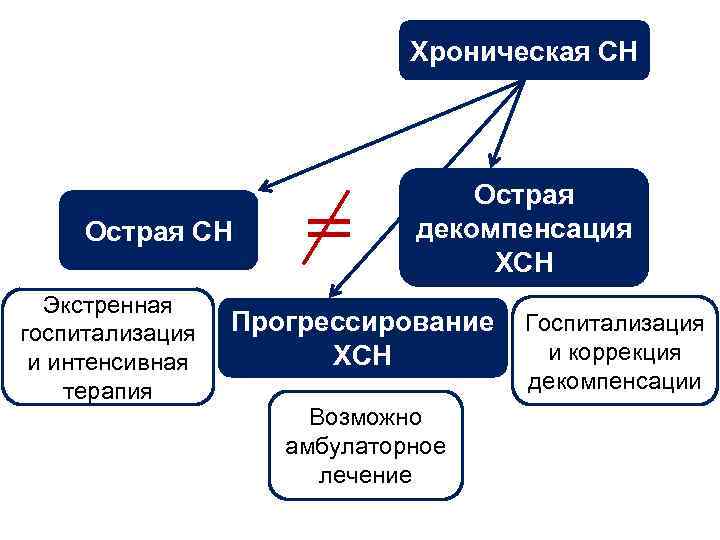
Хроническая СН Острая СН Экстренная госпитализация и интенсивная терапия = Острая декомпенсация ХСН Прогрессирование ХСН Возможно амбулаторное лечение Госпитализация и коррекция декомпенсации

СН определяется клинически как синдром, при котором пациенты имеют типичные симптомы (одышка, отеки лодыжек, усталость) и признаки (повышенное давление в яремной вене, хрипы в легких, периферические отеки), вызванные нарушением структуры и/или функции сердца, что приводит к уменьшению сердечного выброса и/или повышению внутрисердечного давления в покое или во время нагрузки.
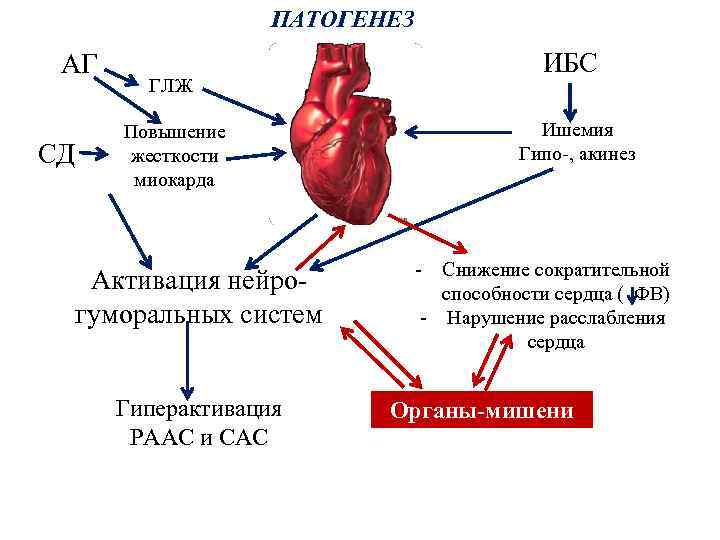
ПАТОГЕНЕЗ АГ СД ГЛЖ Повышение жесткости миокарда Активация нейрогуморальных систем Гиперактивация РААС и САС ИБС Ишемия Гипо-, акинез - Снижение сократительной способности сердца ( ФВ) - Нарушение расслабления сердца Органы-мишени
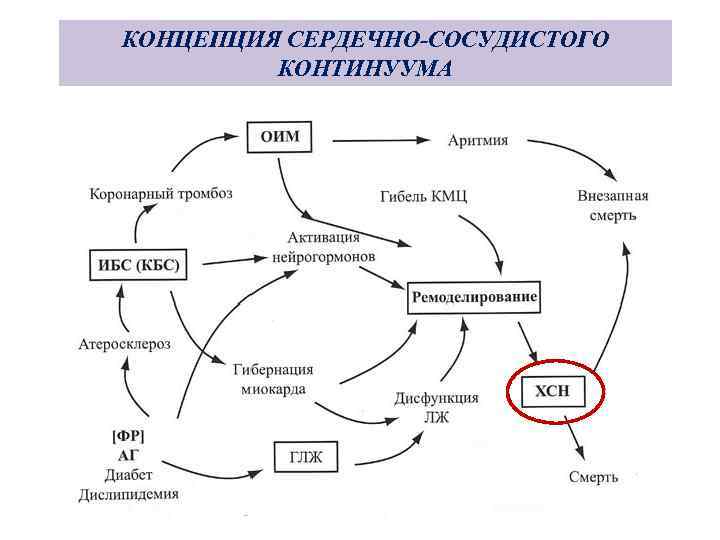
КОНЦЕПЦИЯ СЕРДЕЧНО-СОСУДИСТОГО КОНТИНУУМА

Постановка диагноза ХСН 1. Наличие симптомов и/или клинических признаков СН (в покое или при нагрузке) 2. Наличие объективных признаков дисфункции сердца (в покое!) 3. Положительный ответ на терапию ХСН Обязательным является наличие первых двух критериев!

ОСМОТР - кожные покровы и слизистые (зависит от тяжести течения ХСН) – нормальной окраски, бледные, акроцианоз - тип питания - наличие одышки - выбухание шейных вен - наличие отеков – на нижних конечностях, мошонке, признаков асцита - признаки основного заболевания (пороков сердца, ИБС, АГ и др. ) Необходимо выявлять скрытые отеки! Определение возможно при взвешивании больного (прирост веса более 2 кг за 1 -3 дня), контролировании водного баланса

Физикальное обследование больных ХСН - Верхушечный толчок чаще ослаблен, смещен влево, вниз, увеличение ЧДД, увеличение размеров печени - Перкуторно границы сердца расширены, признаки накопления жидкости в плевральной и брюшной полостях, увеличение размеров печени - Аускультативно: тоны сердца приглушенные (глухие), ритмичные (аритмичные), ритм галопа, III добавочный тон, шум в проекции клапанов сердца (относительная, абсолютная недостаточность клапанов), перикарда, хрипы в легких, снижение проводимости в нижних отделах легких
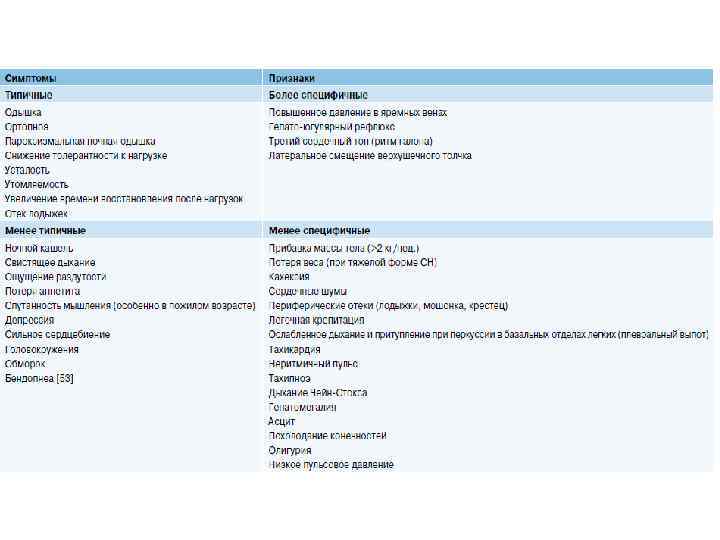

Симптомы и клинические признаки, выявленные при опросе и объективном обследовании больного не являются патогномоничными для ХСН! Выявленные данные могут быть следствием другой патологии, не связанной с заболеванием сердца После обнаружения признаков дисфункции сердечной мышцы (СН) необходимо выполнить лабораторные и инструментальные методы диагностики, с верификацией признаков СН (обязательно) в ПОКОЕ!

Лабораторные методы контроля ХСН (обязательные, общеклинические) 1. ОАК (гемоглобин, лейкоциты, тромбоциты) 2. ОАМ – протеинурия, глюкозурия 3. Биохимические показатели: общий белок, альбумины, билирубин, Ас. Т, Ал. Т, электролиты крови (калий, натрий), глюкоза, уровень креатинина, мочевины Обязательно рассчитывается СКФ

Лабораторные методы контроля ХСН (желательные, верифицирующие) Определение BNP (мозговой натрийуретический пептид) и NT-pro. BNP (концевой фрагмент мозгового натрийуретического пептида) BNP ˃ 35 пг/мл, NT-pro. BNP ˃ 125 пг/мл Натрийуретические гормоны: - определение наличия ХСН с высокой вероятностью - контроль эффективности лечения и прогрессирования ХСН Высокий уровень гормонов, несмотря на проводимое лечение указывает на плохой СС прогноз

Инструментальные методы диагностики 1. ЭКГ (обязательно) 2. Эхо. КГ с доплеровским режимом (обязательно) 3. ЧПЭС и стресс-Эхо. КГ (дополнительно) 4. МРТ сердца и коронарных сосудов (дополнительно) 5. Нагрузочные тесты (обязательно) 6. Суточное (холтеровское) мониторирование ЭКГ (обязательно при подозрении на нарушения ритма сердца) 7. Рентгенография ОГК (дополнительно) 8. Инвазивные методы исследования, направленные на выявление причины ХСН (КАГ, вентрикулография, пункционная биопсия миокарда и др. ) (дополнительно, в стационаре)
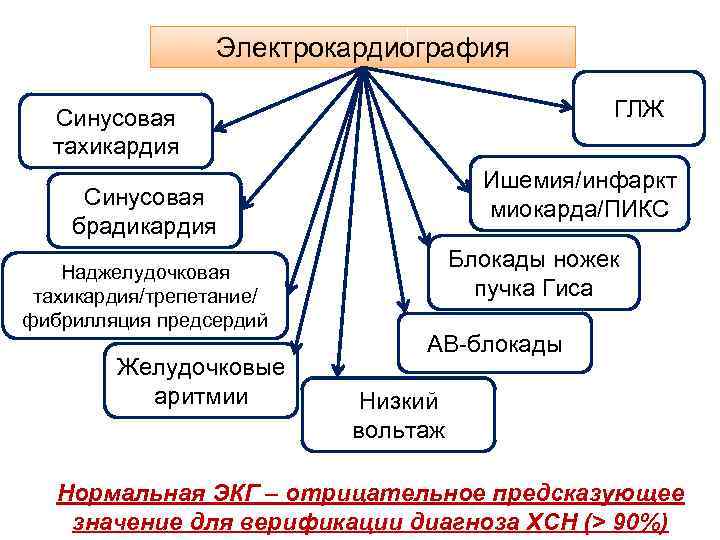
Электрокардиография ГЛЖ Синусовая тахикардия Ишемия/инфаркт миокарда/ПИКС Синусовая брадикардия Наджелудочковая тахикардия/трепетание/ фибрилляция предсердий Желудочковые аритмии Блокады ножек пучка Гиса АВ-блокады Низкий вольтаж Нормальная ЭКГ – отрицательное предсказующее значение для верификации диагноза ХСН (˃ 90%)

Эхо. КГ – основной метод, подтверждающий диагноз ХСН! При подозрении на ХСН больной должен ОБЯЗАТЕЛЬНО быть направлен на Эхо. КГ!
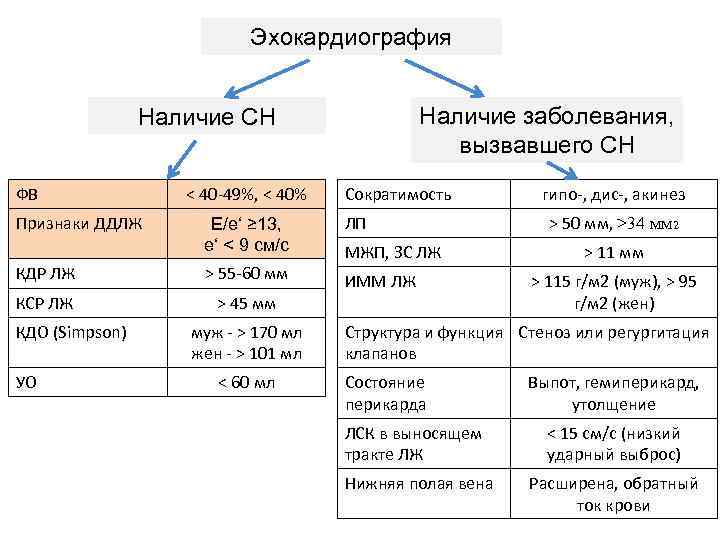
Эхокардиография Наличие заболевания, вызвавшего СН Наличие СН ФВ ˂ 40 -49%, < 40% Сократимость Е/е‘ ≥ 13, е‘ < 9 см/с ЛП КДР ЛЖ ˃ 55 -60 мм КСР ЛЖ ˃ 45 мм ИММ ЛЖ Признаки ДДЛЖ КДО (Simpson) УО муж - ˃ 170 мл жен - ˃ 101 мл ˂ 60 мл МЖП, ЗС ЛЖ гипо-, дис-, акинез ˃ 50 мм, ˃34 мм 2 ˃ 11 мм ˃ 115 г/м 2 (муж), ˃ 95 г/м 2 (жен) Структура и функция Стеноз или регургитация клапанов Состояние перикарда ЛСК в выносящем тракте ЛЖ Нижняя полая вена Выпот, гемиперикард, утолщение ˂ 15 см/с (низкий ударный выброс) Расширена, обратный ток крови

Фракция выброса (ФВ) ЛЖ – основной показатель Эхо. КГ, позволяющий дифференцировать вид хронической сердечной недостаточности Ø ФВ более 50% + признаки/симптомы - ХСН с сохранной систолической функцией или диастолическая ХСН Ø ФВ 49 -40 % - «серая зона» , ХСН с ср. ФВ Ø ФВ менее 40% - ХСН с н. ФВ

Нагрузочные тесты Применение нагрузочных тестов в качестве диагностики ХСН необходимо для определения функционального класса ХСН
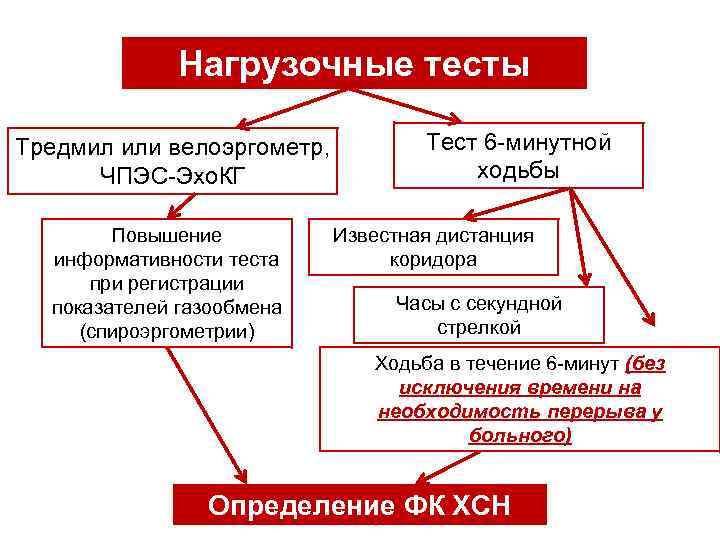
Нагрузочные тесты Тредмил или велоэргометр, ЧПЭС-Эхо. КГ Повышение информативности теста при регистрации показателей газообмена (спироэргометрии) Тест 6 -минутной ходьбы Известная дистанция коридора Часы с секундной стрелкой Ходьба в течение 6 -минут (без исключения времени на необходимость перерыва у больного) Определение ФК ХСН
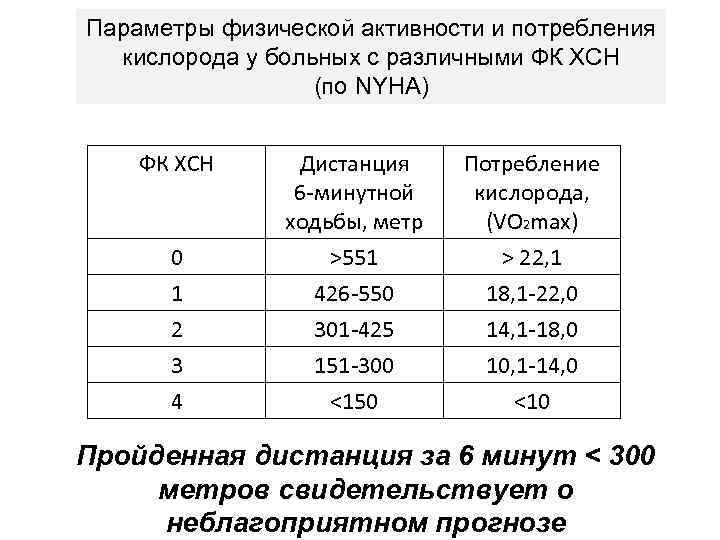
Параметры физической активности и потребления кислорода у больных с различными ФК ХСН (по NYHA) ФК ХСН 0 Дистанция 6 -минутной ходьбы, метр ˃551 Потребление кислорода, (VO 2 max) ˃ 22, 1 1 2 3 4 426 -550 301 -425 151 -300 ˂150 18, 1 -22, 0 14, 1 -18, 0 10, 1 -14, 0 ˂10 Пройденная дистанция за 6 минут ˂ 300 метров свидетельствует о неблагоприятном прогнозе

Для правильного структурирования диагноза ХСН определяют стадию и функциональный класс (ФК) ХСН Стадия ХСН отражает выраженность поражения сердца ФК – толерантность к физической активности
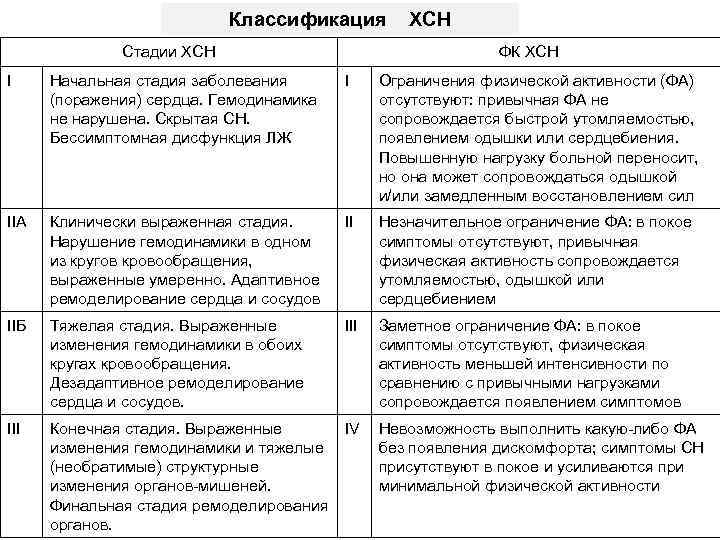
Классификация Стадии ХСН ФК ХСН I Начальная стадия заболевания (поражения) сердца. Гемодинамика не нарушена. Скрытая СН. Бессимптомная дисфункция ЛЖ I Ограничения физической активности (ФА) отсутствуют: привычная ФА не сопровождается быстрой утомляемостью, появлением одышки или сердцебиения. Повышенную нагрузку больной переносит, но она может сопровождаться одышкой и/или замедленным восстановлением сил IIА Клинически выраженная стадия. Нарушение гемодинамики в одном из кругов кровообращения, выраженные умеренно. Адаптивное ремоделирование сердца и сосудов II Незначительное ограничение ФА: в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением IIБ Тяжелая стадия. Выраженные изменения гемодинамики в обоих кругах кровообращения. Дезадаптивное ремоделирование сердца и сосудов. III Заметное ограничение ФА: в покое симптомы отсутствуют, физическая активность меньшей интенсивности по сравнению с привычными нагрузками сопровождается появлением симптомов III Конечная стадия. Выраженные IV изменения гемодинамики и тяжелые (необратимые) структурные изменения органов-мишеней. Финальная стадия ремоделирования органов. Невозможность выполнить какую-либо ФА без появления дискомфорта; симптомы СН присутствуют в покое и усиливаются при минимальной физической активности

? Может ли улучшиться стадия или ФК ХСН в зависимости от адекватного лечения ХСН Стадия ХСН не улучшается от проведенного лечения, тогда как переносимость физических нагрузок может увеличиваться

? Всегда ли стадия соответствует ФК ХСН Пример. Больной с тяжелыми расстройствами гемодинамики, соответствующими II Б стадии, на фоне адекватного лечения способен выполнять нагрузку на уровне II ФК. На фоне относительно мало измененных сердца и сосудов (II А), если пациент не лечен, то ФК может соответствовать IV ФК

Код по МКБ-10: I 50 Сердечная недостаточность I 50. 0 Застойная сердечная недостаточность I 50. 1 Левожелудочковая недостаточность I 50. 9 Сердечная недостаточность неуточненная. Примеры формулировки диагноза: - Артериальная гипертензия 2 степени, III стадии, риск 4 (очень высокий). ХСН IIА ФК II - ИБС, стенокардия напряжения ФК II. Постинфарктный (БДУ) кардиосклероз. ХСН IIБ ФК II - Хронический констриктивный туберкулезный перикардит. Правосторонний гидроторакс. ХСН IIБ ФК III - ХРБС. Комбинированный митральный порок с преобладанием недостаточности. ХСН IIА ФК II

Цели лечения ХСН 1. Предотвращение развития симптомной ХСН (для I стадии ХСН) 2. Устранение симптомов ХСН (для II А – III стадий) 3. Замедление прогрессирования болезни путем защиты сердца и других органов-мишеней (мозг, почки, сосуды) (для I-III стадий ХСН) 4. Улучшение качества жизни (для II А – III стадий) 5. Уменьшение госпитализаций (и расходов) (для I-III стадий ХСН) 6. Улучшение прогноза (для I-III стадий ХСН)

Пути достижения целей лечения ХСН 1. Диета 2. Режим физической активности 3. Психологическая реабилитация, организация врачебного контроля, школ для больных ХСН 4. Медикаментозная терапия 5. Электрофизиологические методы терапии 6. Хирургические, механические методы лечения

ДИЕТА 1. Ограничение приема поваренной соли: • I ФК – не употреблять соленой пищи (до 3 г соли) • II ФК – плюс не досаливать пищу (до 1, 5 г соли) • III ФК – плюс продукты с уменьшенным содержанием соли и приготовление без соли (менее 1, 0 г соли) 2. Ограничение потребления жидкости: • актуально только в крайних ситуациях: при декомпенсированном тяжелом течении ХСН, требующем в/в введения диуретиков • в обычных ситуациях объем жидкости не рекомендуется увеличивать более 2 л/сутки (минимум приема жидкости – 1, 5 л/сутки) 3. Пища должна быть калорийной, легко усваиваться, с достаточным содержанием витаминов и белка

Физическая активность рекомендована ВСЕМ пациентам независимо от стадии ХСН (I-IV стадии) Единственным требованием можно считать стабильное течение ХСН (нет необходимости в экстренном приеме мочегонных и в/в введении вазодилататоров и положительных инотропных средств)

Противопоказания к физической активности 1. Активный миокардит 2. Стеноз клапанных отверстий 3. Цианотические врожденные пороки 4. Нарушения ритма высоких градаций 5. Приступы стенокардии у пациентов с низкой ФВ ЛЖ
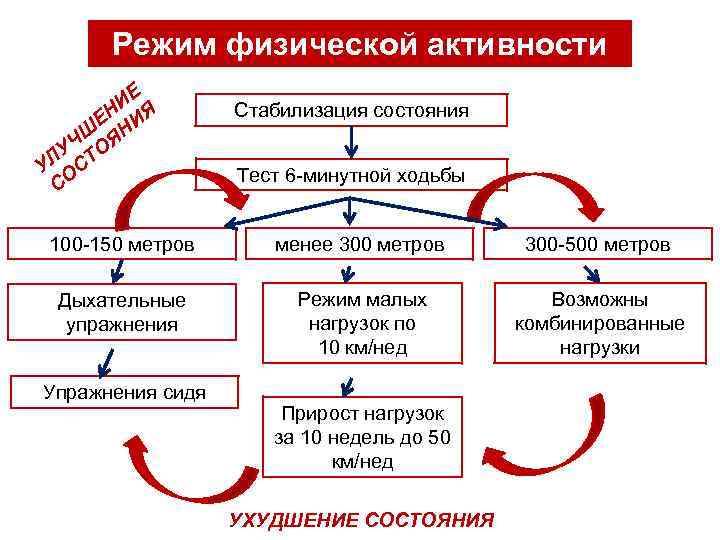
Режим физической активности ИЕ ЕН ИЯ Н ЧШ ОЯ ЛУ СТ У О С Стабилизация состояния Тест 6 -минутной ходьбы 100 -150 метров менее 300 метров 300 -500 метров Дыхательные упражнения Режим малых нагрузок по 10 км/нед Возможны комбинированные нагрузки Упражнения сидя Прирост нагрузок за 10 недель до 50 км/нед УХУДШЕНИЕ СОСТОЯНИЯ

Шагомер HJ-320 Шагомер - это отличное средство для профилактики заболеваний и улучшения самочувствия

Препараты для лечения ХСН с н. ФВ ESC, 2016 1. Нейрогуморальные модуляторы: - и. АПФ / АРА II - БАБ - АМКР 2. Ингибитор рецепторов ангиотензина-неприлизина 3. Ингибиторы If-каналов 4. Диуретики 5. Сердечные гликозиды - n-3 полиненасыщенные жирные кислоты - ингибиторы 3 -гидрокси-3 -метилглутарил-коэнзима А редуктазы (статины) - пероральные антикоагулянты и антиагрегантная терапия - ингибиторы ренина

Постулаты лечения и. АПФ у больных ХСН с н. ФВ 1. Ингибиторы АПФ – показаны всем больным ХСН 2. Доказано: и. АПФ улучшают клиническую симптоматику, качество жизни, замедляют прогрессирование болезни, снижают заболеваемость и улучшают прогноз, предотвращают наступление клинически выраженной декомпенсации 3. Эффективны при всех стадиях ХСН 4. Чем раньше начато лечение, тем больше шансов на успех и продление жизни пациентов 5. Неназначение и. АПФ не может считаться оправданным и ведет к сознательному повышению риска смерти декомпенсированных больных 6. и. АПФ необходимо титровать до максимально переносимой дозы для достижения адекватного торможения РААС 7. и. АПФ рекомендуются у пациентов с бессимптомной систолической дисфункцией, для снижения риска развития СН, госпитализации и смерти

и. АПФ применяемые при лечении больных ХСН с н. ФВ 1. Эналаприл (Ренитек, Энап, Энам, Берлиприл) 2. Каптоприл (Капозид, Капотен и др. ) 3. Лизиноприл (Диротон, Лизорел, Листрил, Даприл) 4. Рамиприл (Хартил, Тритаце, Пирамил, Дилапрел ) 5. Беназеприл (Лотензин)
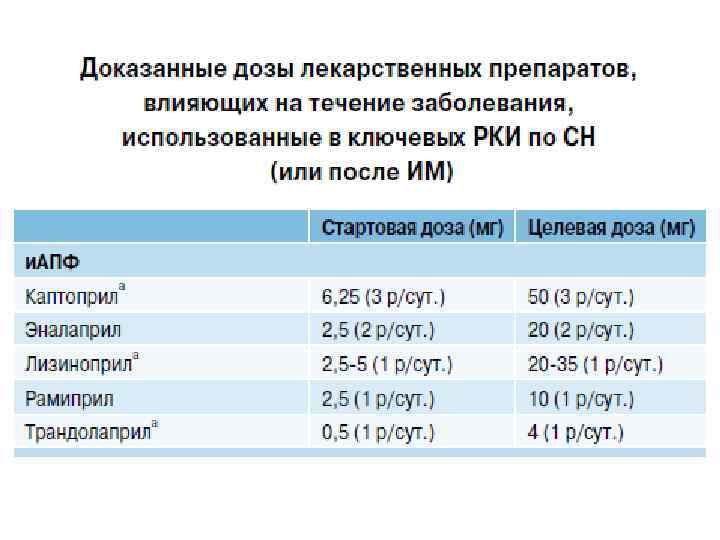

Правила назначения и титрования доз и. АПФ 1. Назначение всех и. АПФ начинается с маленьких доз 2. Шаг увеличения дозы (титрования) – 2 -3 дня, при системной гипотонии – не чаще 1 раза в неделю 3. Титрование должно производиться, по возможности, до оптимальных (средних терапевтических) доз 4. При отсутствии клинических противопоказаний (и снижении АД) необходимо пытаться увеличить дозу, однако не стремиться достигнуть максимума, т. к. при этом снижается число обострений ХСН, но и растет число побочных реакций 5. Процесс титрования доз индивидуальный у каждого больного ХСН!

Останавливаться на минимальных дозах и. АПФ, если пациент их хорошо переносит и у него нет снижения АД – это ошибка

Ингибиторы АПФ можно назначать больным ХСН при уровне САД выше 85 мм рт. ст. При исходно низком САД (85 -100 мм рт. ст. ) эффективность и. АПФ сохраняется, поэтому их всегда и обязательно следует назначать, снижая стартовую дозу в 2 раза (для всех и. АПФ)

Постулаты лечения АРА II у больных ХСН с н. ФВ 1. Доказана высокая эффективность применения АРА II по способности снижать смертность от ССЗ, количество декомпенсаций и госпитализаций, улучшать качество жизни пациентов с ХСН, положительно влиять на течения заболевания, вызвавшего ХСН 2. Хорошая переносимость при минимуме побочных явлений 3. Рекомендованы при непереносимости и. АПФ
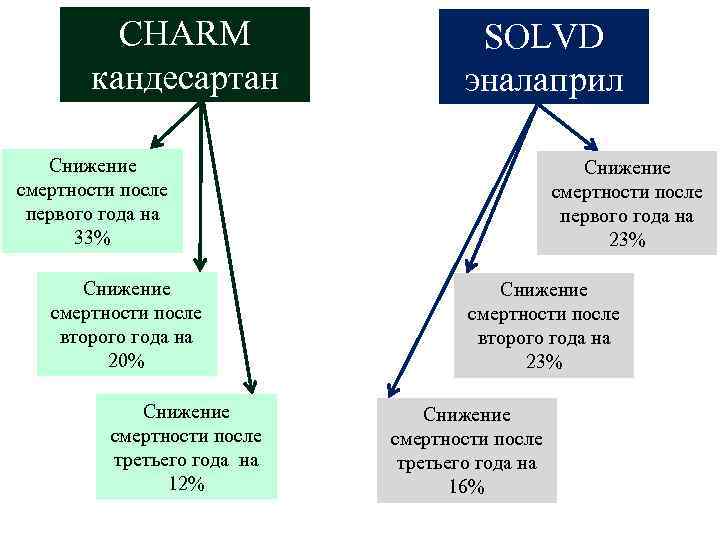
CHARM кандесартан SOLVD эналаприл Снижение смертности после первого года на 33% Снижение смертности после второго года на 20% Снижение смертности после третьего года на 12% Снижение смертности после первого года на 23% Снижение смертности после второго года на 23% Снижение смертности после третьего года на 16%

На основании доказательной базы некоторые АРА II сопоставимы с положительным влиянием и. АПФ по способности снижать смертность, количество госпитализаций, декомпенсаций по поводу ХСН, к которым относятся: 1. Кандесартан (Атаканд, Кандекор) 2. Валсартан (Диован, Вальсакор, Нортиван, Валз) 3. Лозартан (Козаар, Лориста, Лозап, Вазотенз)
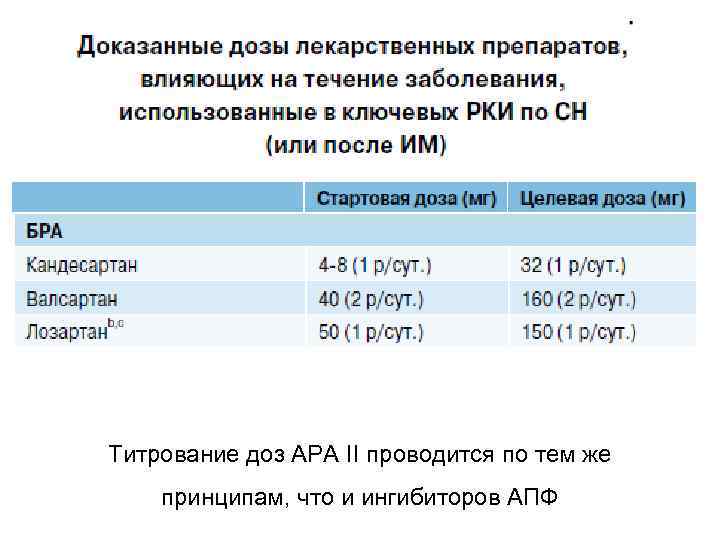
Титрование доз АРА II проводится по тем же принципам, что и ингибиторов АПФ

Постулаты лечения БАБ у больных ХСН с н. ФВ 1. САС находится в состоянии хронической гиперактивации у больных с декомпенсацией ХСН и определяет плохой прогноз пациентов 2. Активность САС нарастает параллельно увеличению тяжести ХСН 3. Начиная со II стадии ХСН или II ФК преобладают негативные дезадаптивные свойства катехоламинов (ремоделирование органов-мишеней) 4. Применение β-АБ наиболее целесообразно и эффективно у пациентов с клинически выраженной и тяжелой ХСН II-IV ФК 5. Основная цель применения β-АБ у больных ХСН – это улучшение прогноза и снижение смертности!

Постулаты лечения β-АБ у больных ХСН Доказано, что β-АБ оказывают блокирующее действие не только на САС, но и на некоторые другие нейрогормональные системы, ответственные за прогрессирование ХСН – РААС, эндотелиновую систему и систему цитокинов β-АБ – это комплексные нейрогормональные модуляторы, оптимально дополняющие эффекты блокаторов РААС


Положительные свойства β-АБ при ХСН 1. Уменьшение дисфункции и гибели КМ как путем некроза, так и апоптоза 2. Уменьшение числа гибернирующих КМ 3. Улучшение показателей гемодинамики при длительном применении за счет увеличения зон сократимости 4. Повышение плотности и аффинности β-АБ, которые резко снижены при ХСН 5. Уменьшения процессов ремоделирования 6. Снижение ЧСС – «зеркало» успешного применения β-АБ 7. Уменьшение степени ишемии миокарда 8. Профилактика нарушений ритма, в т. ч. жизнеугрожающих

Отрицательный инотропный эффект β-АБ – плохой прогноз применении у больных ХСН. Так ли это ?
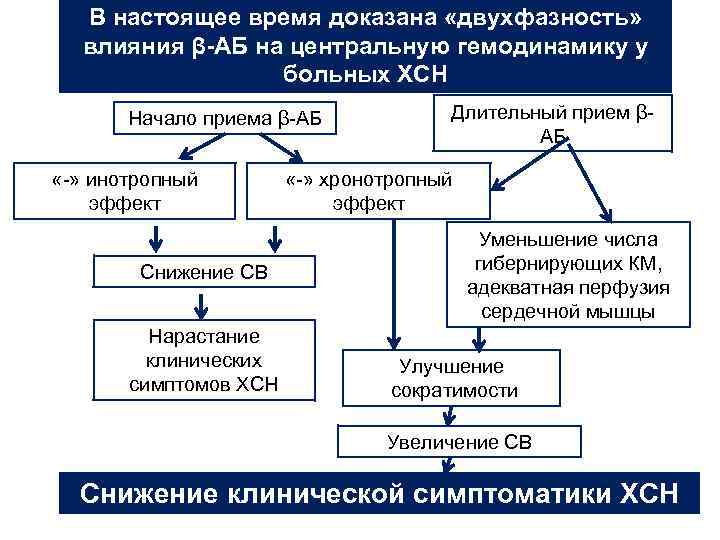
В настоящее время доказана «двухфазность» влияния β-АБ на центральную гемодинамику у больных ХСН Начало приема β-АБ «-» инотропный эффект Снижение СВ Нарастание клинических симптомов ХСН Длительный прием βАБ «-» хронотропный эффект Уменьшение числа гибернирующих КМ, адекватная перфузия сердечной мышцы Улучшение сократимости Увеличение СВ Снижение клинической симптоматики ХСН

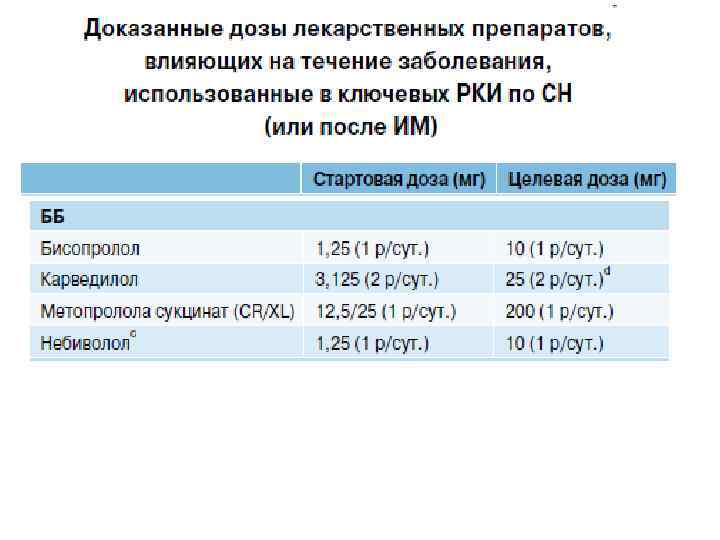
β-АБ должны быть назначены у пациентов с ХСН и н. ФВ дополнительно к и. АПФ 1. Бисопролол (Конкор, Нипертен, Биол, Бипрол, Бидоп) 2. Метопролола сукцинат (Беталок ЗОК, Эгилок С) 3. Карведилол (Карведилол, Дилатренд, Карвидил) 4. Небиволол (после 70 лет) (Небилет, Бинелол, Небилонг)

В клинических ситуациях (преобладание выраженной тахикардии при невысоком АД, когда сочетание и. АПФ и β-АБ затруднено) можно начать терапию с β 1 -селективного β-АБ с последующим применением и. АПФ. Наиболее оправдан такой порядок при исходно низкой ФВ (менее 28%)

Титрование доз β-АБ должно проводится осторожно, начиная с 1/8 терапевтической дозы, с увеличением дозы не чаще 1 раза в 2 недели, а при сомнительной переносимости и чрезмерном снижении АД – 1 раз в месяц

Антагонисты минералокортикоидных рецепторов Спиронолактон – нейрогормональный модулятор, успешно применяемый в качестве лечения ХСН ü Применение высоких доз спиронолактона показано в период декомпенсации ХСН «сверху» петлевых и/или тиазидных диуретиков (100 -300 мг/сут) ü В период компенсации ХСН назначение высоких доз спиронолактона неоправданно, а его применение необходимо с позиции нейрогормональной модуляции
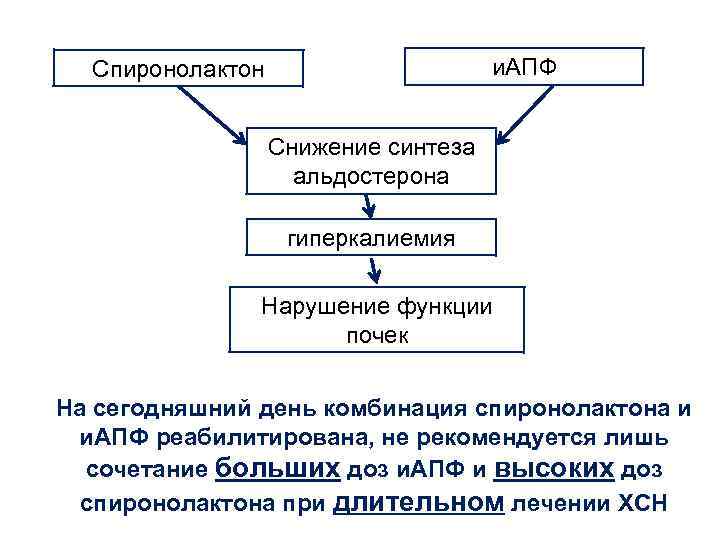
и. АПФ Спиронолактон Снижение синтеза альдостерона гиперкалиемия Нарушение функции почек На сегодняшний день комбинация спиронолактона и и. АПФ реабилитирована, не рекомендуется лишь сочетание больших доз и. АПФ и высоких доз спиронолактона при длительном лечении ХСН

У пациентов с нарушенной функцией почек (креатинин сыворотки более 130 мкмоль/л, почечная недостаточность, калий более 5, 0 ммоль/л) сочетание спиронолактона и и. АПФ требует тщательного клинического и лабораторного контроля
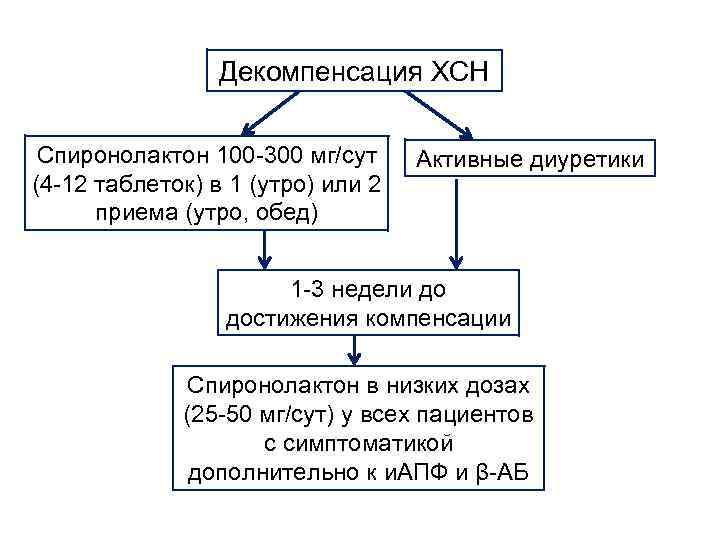
Декомпенсация ХСН Спиронолактон 100 -300 мг/сут (4 -12 таблеток) в 1 (утро) или 2 приема (утро, обед) Активные диуретики 1 -3 недели до достижения компенсации Спиронолактон в низких дозах (25 -50 мг/сут) у всех пациентов с симптоматикой дополнительно к и. АПФ и β-АБ

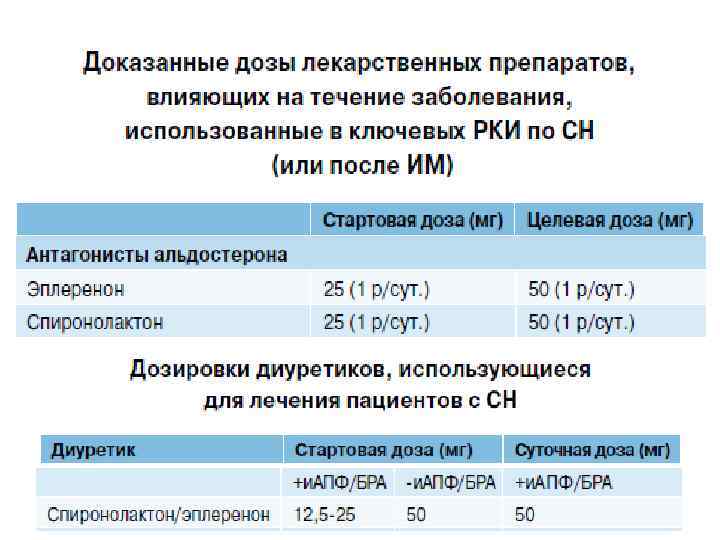
Эплеренон - АМКР • Снижение риска внезапной смерти у пациентов ХСН • Снижение смертности у пациентов перенесших ОИМ • Высокая эффективность у пациентов уже с ХСН ФК II • Высокая эффективность у пациентов с дисфункцией ЛЖ • Дозировка эплеренона 25 -50 мг/сут Эплеренон - Инспра

Диуретики в лечении ХСН Дегидратационная терапия представляет собой одну из важнейших составляющих успешного лечения больных ХСН Отеки при ХСН – накопление жидкости во внеклеточном пространстве в результате сложных нейрогормональных нарушений ВАЖНО! Правильно осуществлять дегидратационную терапию!

Этапы диуретической терапии 1 этап. Избыточная жидкость сначала должна быть переведена из внеклеточного пространства в сосудистое русло Механизмы осуществления: 1. Используются активные мочегонные средства (снижение ОЦК и гидростатического давления обеспечивают переход жидкости) 2. Гемодинамически активные препараты (положительные инотропные средства, и. АПФ, АРА II) 3. Препараты, повышающие онкотическое (препараты плазмы или альбумина) и осмотическое давления (антагонисты альдостерона в высоких дозах)

Этапы диуретической терапии 2 этап. Необходима доставка избыточной жидкости к почкам и обеспечение ее фильтрации Механизмы осуществления: 1. При фибрилляции предсердий – невысокие дозы дигоксина, при гипотонии и синусовом ритме – положительные инотропные средства (допамин), при САД выше 100 мм рт. ст. эффективно применение эуфиллина (увеличение доли почечного кровотока при воздействии на допаминовые рецепторы)

Этапы диуретической терапии 3 этап. При попадании первичной мочи в почечные канальцы должна быть блокирована реабсорбция, что обеспечит избыточное выведение жидкости из организма Механизмы осуществления: 1. Назначение диуретиков Только при выполнении трех перечисленных этапов удастся достичь положительного диуреза и начнется процесс дегидратации!

Постулаты лечения диуретиками у больных ХСН с н. ФВ 1. Диуретики применяются для устранения отечного синдрома и улучшения клинической симптоматики у больных ХСН 2. «Впрок» диуретиками лечить нельзя! 3. При правильном применении диуретики позволяют уменьшить количество госпитализаций (достижение двух из шести основных целей лечения ХСН) 4. Большинство диуретиков (кроме ТОРАСЕМИДА) не замедляют прогрессирования ХСН и не улучшают прогноз 5. Лечение необходимо начинать с малых доз, в последующем индивидуально подбирая дозу диуретика

Классификация диуретиков основана на действии на определенную часть нефрона 1. Тиазидные диуретики действуют на снижение реабсорбции натрия в кортикальном сегменте восходящей части дистальных канальцев 2. Петлевые диуретики блокируют реабсорбцию натрия на всем протяжении восходящей части петли Генле 3. Ингибиторы карбоангидразы действуют на проксимальные канальцы
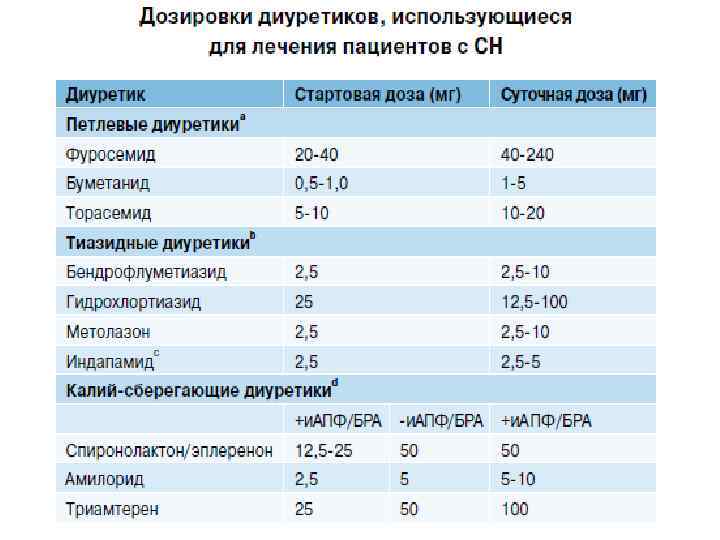

Гидрохлортиазид – Гипотиазид, Дихлотиазид Индапамид –Арифон, Арифон Ретард, Индап, Ариндап Хлорталидон – Хлорталидон, Оксодолин Фуросемид – Фуросемид, Лазикс Торасемид – Диувер, Бритомар, Тригрим Ацетозоламид – Диакарб, Фонурит

Применение тиазидных и петлевых диуретиков всегда должно сочетаться с блокаторами РААС (и. АПФ, АРА, антагонисты альдостерона)

Тиазидные диуретики Используются, как правило, у пациентов умеренной ХСН (ФК II) и могут рассматриваться как стартовые препараты в лечении отечного синдрома

Петлевые диуретики ü Самые эффективные мочегонные препараты ü На сегодняшний день рассматриваются как основа лечения отечного синдрома ü Эффективны даже у пациентов с ХПН ü Побочные реакции сходны с тиазидными диуретиками: гипокалиемия, гипомагниемия, повышение активности РААС, гипергликемия, увеличение ХС Выход: применение адекватных доз и применение совместно с препаратами блокирующими РААС

Петлевые диуретики ü Возможно применение комбинации петлевых диуретиков – для увеличения диуретического эффекта или при развитии резистентности к диуретической терапии. Например, фуросемид + этакриновая кислота

Фуросемид – эффективный петлевой диуретик, являющийся наиболее распространенным в коррекции отечного синдрома у пациентов II-IV ФК, применяемый 1 или 2 (для повышения диуретического эффекта) раза в сутки Может быть использован как в виде в/в инъекций, так и в таблетированном виде

Торасемид – самый эффективный и безопасный петлевой диуретик По фармакологически свойствам торасемид превосходит фуросемид, имеет лучшую и предсказуемую всасываемость по сравнению с фуросемидом, причем его биоусвояемость не зависит от приема пищи и почти вдвое выше, чем у фуросемида Главным положительным отличием торасемида от других петлевых диуретиков являются его дополнительные эффекты, в частности, связанные с одновременной блокадой РААС

1 Преимущества торасемида Обладает антиальдостероновыми эффектами, сопровождающиеся достоверным уменьшением фиброза миокарда и параллельным улучшением диастолических свойств миокарда (замедление ремоделирования)

2 Преимущества торасемида Применение позволяет преодолевать основные недостатки активной диуретической терапии. Усиливается не только собственно мочегонное действие, но и блокируются побочные эффекты (электролитные нарушения и активация РААС)

3 Преимущества торасемида «Плавность» мочегонного эффекта Торасемида по сравнению с фуросемидом (14 -18 часов по сравнению с 4 -5 часами для фуросемида) позволяет существенно не ограничивать социальную активность пациента

Ингибиторы карбоангидразы Ингибируют карбоангибразу в области проксимальных почечных канальцев Создают благоприятную основу для действия петлевых или тиазидных диуретиков Применение более 3 -4 дней – истощение КАГ Используются для усиления диуретического эффекта петлевых и тиазидных диуретиков

Правило применения ИКАГ Назначение в дозе 0, 25 мг трижды в день в течение 3 -4 дней с последующим двухнедельным перерывом Ацетазоламид (Диакарб)

Ингибиторы рецепторов ангиотензина IIнеприлизина 1. Новый терапевтический класс препаратов, действующий на блокаду РААС и систему нейральных эдопептидаз (ARNI) 2. Первый препарат из этой группы – LCZ 696, вещество, которое состоит из фрагментов валсартана и сакубитрила (ингибитора неприлизина) 3. Последние исследования показали долгосрочное влияние сакубитрила/валсартана по сравнению с и. АПФ (эналаприл) на уровень заболеваемости и смертности на амбулаторных пациентах, имеющих симптоматическую СН-н. ФВ ФВ ≤ 40%, повышенный уровень NP в плазме, и расчетной СКФ (р. СКФ) ≥ 30 мл/мин/1, 73 м 2, которые переносили раздельную терапию эналаприлом (10 мг 2 р/сут. ) и сакубитрил/валсартаном (97/103 мг 2 р/сут. ) 4. сакубитрил/валсартан (97/103 мг 2 р/сут. ) превосходил и. АПФ (эналаприл 10 мг 2 р/сут. ) в отношении госпитализаций в связи с нарастанием явлений СН, кардиоваскулярной смертности и общей смертности
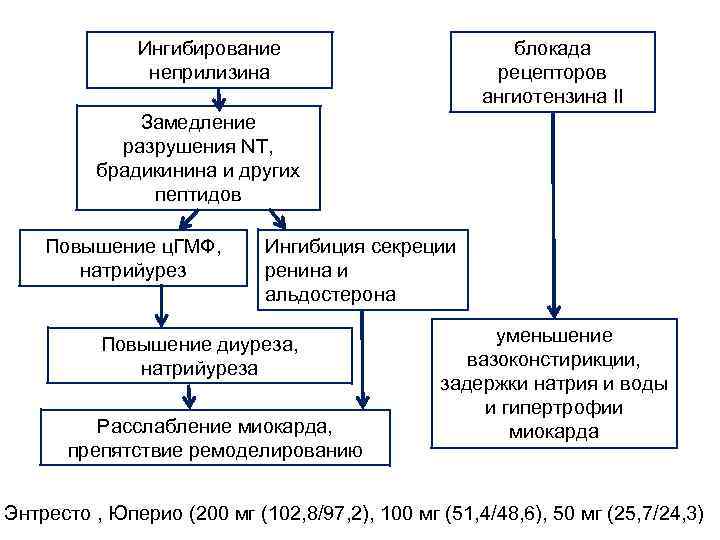
блокада рецепторов ангиотензина II Ингибирование неприлизина Замедление разрушения NT, брадикинина и других пептидов Повышение ц. ГМФ, натрийурез Ингибиция секреции ренина и альдостерона Повышение диуреза, натрийуреза Расслабление миокарда, препятствие ремоделированию уменьшение вазоконстирикции, задержки натрия и воды и гипертрофии миокарда Энтресто , Юперио (200 мг (102, 8/97, 2), 100 мг (51, 4/48, 6), 50 мг (25, 7/24, 3)

Сердечные гликозиды Механизмы реализации свойств сердечных гликозидов при ХСН ü Положительный инотропный – при высоких дозах СГ (0, 375 мг) ü Отрицательный хронотропный ü Нейромодуляторный Дигоксин должен применяться у больных ХСН в дозе в среднем до 0, 25 мг/сут (для больных массой тела более 85 кг до 0, 375 мг/сут, менее 65 кг – до 0, 125 мг/сут, у пожилых пациентов – 0, 0625 -0, 125 мг – 1, 4 -1/2 таблетки) – с преимущественным эффектом нейрогормонального модулятора, слабым положительным инотропным действием, без стимуляции нарушений ритма сердца

Дигоксин – препарат выбора у пациентов с фибрилляцией предсердий и ХСН При синусовом ритме дигоксин – пятый препарат после и. АПФ, АРА II, β-АБ, антагонистов альдостерона, диуретиков Использование низких доз дигоксина позволяет достоверно снижать риск смерти больных ХСН и синусовым ритмом на 6% и риск обострений ХСН на 30%.

Залогом успеха лечения дигоксином больных ХСН и синусовым ритмом является: Ø Низкая ФВ (˂ 25%) Ø Кардиомегалия (кардиоторакальный индекс ˃ 55%) Ø Неишемическая природа ХСН Ø Применение совместно с β-АБ – лучший контроль ЧСС и снижение риска развития жизнеугрожающих аритмий

Благодарю за внимание!
ХСН Интерны 2017.pptx