ХСН лекция фф 2902_2012.ppt
- Количество слайдов: 70
 Фармакотерапия ХСН Авдеев Владимир Георгиевич
Фармакотерапия ХСН Авдеев Владимир Георгиевич

 Хроническая сердечная недостаточность (ХСН) Синдром, развивающийся в исходе различных заболеваний сердечно-сосудистой системы, приводящих к снижению насосной функции сердца и, хронической гиперактивации нейрогормональных систем. Сердечная недостаточность - нарушение способности сердца обеспечивать кровоснабжение органов и тканей в соответствии с их метаболическими потребностями.
Хроническая сердечная недостаточность (ХСН) Синдром, развивающийся в исходе различных заболеваний сердечно-сосудистой системы, приводящих к снижению насосной функции сердца и, хронической гиперактивации нейрогормональных систем. Сердечная недостаточность - нарушение способности сердца обеспечивать кровоснабжение органов и тканей в соответствии с их метаболическими потребностями.
 Классификация В. Х. Василенко и Н. Д. Стражеско 1935 г • Стадия I – начальная, скрытая недостаточность кровообращения, проявляющаяся только при физической нагрузке (одышка, сердцебиение, чрезмерная утомляемость). В покое эти явления исчезают. Гемодинамика не нарушена. • Стадия II – выраженная длительная недостаточность кровообращения, нарушения гемодинамики (застой в малом и большом кругах кровообращения) выражены в покое. Период А – признаки недостаточности кровообращения в покое выражены умеренно. Нарушения гемодинамики лишь в одном из отделов сердечно-сосудистой системы (в большом или малом круге кровообращения). Период Б – окончание длительной стадии, выраженные гемодинамические нарушения, в которые вовлечена вся сердечнососудистая система (и большой, и малый круг кровообращения). • Стадия III – конечная, дистрофическая с тяжелыми нарушениями гемодинамики, стойкими изменениями обмена веществ и необратимыми изменениями в структуре органов и тканей.
Классификация В. Х. Василенко и Н. Д. Стражеско 1935 г • Стадия I – начальная, скрытая недостаточность кровообращения, проявляющаяся только при физической нагрузке (одышка, сердцебиение, чрезмерная утомляемость). В покое эти явления исчезают. Гемодинамика не нарушена. • Стадия II – выраженная длительная недостаточность кровообращения, нарушения гемодинамики (застой в малом и большом кругах кровообращения) выражены в покое. Период А – признаки недостаточности кровообращения в покое выражены умеренно. Нарушения гемодинамики лишь в одном из отделов сердечно-сосудистой системы (в большом или малом круге кровообращения). Период Б – окончание длительной стадии, выраженные гемодинамические нарушения, в которые вовлечена вся сердечнососудистая система (и большой, и малый круг кровообращения). • Стадия III – конечная, дистрофическая с тяжелыми нарушениями гемодинамики, стойкими изменениями обмена веществ и необратимыми изменениями в структуре органов и тканей.
 Классификация сердечной недостаточности, предложенная Нью-Йоркской Ассоциацией кардиологов (NYHA) в 1928 году и пересмотренная в 1994 г. Функциональные классы: Класс 1. Нет ограничений физической активности и влияния на качество жизни пациента. Класс 2. Слабые ограничения физической активности и полное отсутствие неудобств во время отдыха. Класс 3. Ощутимое снижение работоспособности, симптомы исчезают во время отдыха. Класс 4. Полная или частичная потеря работоспособности, симптомы сердечной недостаточности и боль в груди проявляются даже во время отдыха.
Классификация сердечной недостаточности, предложенная Нью-Йоркской Ассоциацией кардиологов (NYHA) в 1928 году и пересмотренная в 1994 г. Функциональные классы: Класс 1. Нет ограничений физической активности и влияния на качество жизни пациента. Класс 2. Слабые ограничения физической активности и полное отсутствие неудобств во время отдыха. Класс 3. Ощутимое снижение работоспособности, симптомы исчезают во время отдыха. Класс 4. Полная или частичная потеря работоспособности, симптомы сердечной недостаточности и боль в груди проявляются даже во время отдыха.
 Эпидемиология ХСН • > 23 млн в мире • > 15 млн в Европе • Распространенность: – 2– 3% – среди лиц >70 лет 10– 20% – с 2000 по 2007 г. 33%
Эпидемиология ХСН • > 23 млн в мире • > 15 млн в Европе • Распространенность: – 2– 3% – среди лиц >70 лет 10– 20% – с 2000 по 2007 г. 33%
 Этиология • Пороки сердца (врожденные и приобретенные) • Иммуновоспалительные болезни • «Идиопатические» и рестриктивные болезни миокарда • Заболевания сосудов( артериальная гипертензия и атеросклероз, флебиты) • Ишемическая болезнь сердца (включая инфаркт миокарда) • Болезни перикарда • Опухоли сердца
Этиология • Пороки сердца (врожденные и приобретенные) • Иммуновоспалительные болезни • «Идиопатические» и рестриктивные болезни миокарда • Заболевания сосудов( артериальная гипертензия и атеросклероз, флебиты) • Ишемическая болезнь сердца (включая инфаркт миокарда) • Болезни перикарда • Опухоли сердца
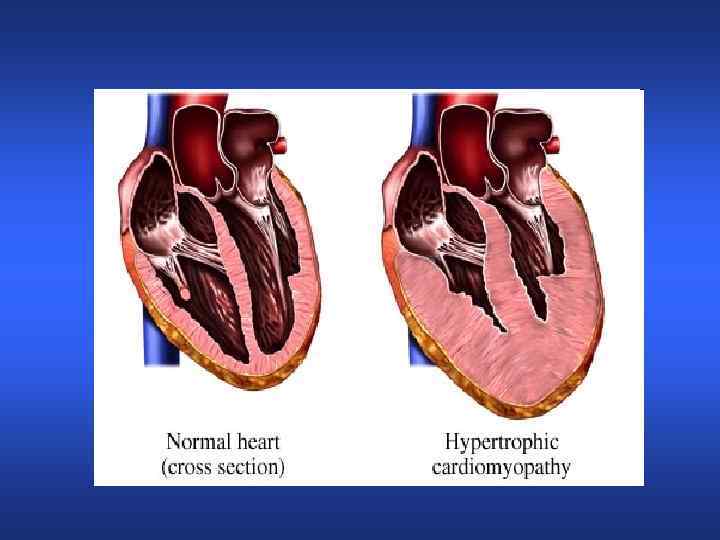

 Проявления ХСН • • • повышенная утомляемость ограничение физической активности одышка учащенное сердцебиение избыточная задержка жидкости в организме (отеки, гидроторакс, асцит, анасарка, отек легких)
Проявления ХСН • • • повышенная утомляемость ограничение физической активности одышка учащенное сердцебиение избыточная задержка жидкости в организме (отеки, гидроторакс, асцит, анасарка, отек легких)
 Диагностика ХСН Клиническая картина; ЭХО-КГ или изотопная вентрикулография; ЭКГ (имеет дополнительное значение); Рентгенография органов грудной клетки (имеет дополнительное значение); Биохимическое и гематологическое исследования крови (имеют дополнительное значение); МРТ, КТ.
Диагностика ХСН Клиническая картина; ЭХО-КГ или изотопная вентрикулография; ЭКГ (имеет дополнительное значение); Рентгенография органов грудной клетки (имеет дополнительное значение); Биохимическое и гематологическое исследования крови (имеют дополнительное значение); МРТ, КТ.
 Немедикаментозная терапия • рекомендации по изменению образа жизни • снижение избыточной массы тела; • потребление поваренной соли менее 5 граммов в день; • устранение курения; • прекращение или ограничение употребления спиртных напитков – до 150 мл 100% этанола в неделю для мужчин и до 100 мл в неделю для женщин; • регулярные физические упражнения умеренной интенсивности продолжительностью не менее 30 – 60 мин на открытом воздухе 3 – 4 раза в неделю; • увеличение потребления калия с пищей.
Немедикаментозная терапия • рекомендации по изменению образа жизни • снижение избыточной массы тела; • потребление поваренной соли менее 5 граммов в день; • устранение курения; • прекращение или ограничение употребления спиртных напитков – до 150 мл 100% этанола в неделю для мужчин и до 100 мл в неделю для женщин; • регулярные физические упражнения умеренной интенсивности продолжительностью не менее 30 – 60 мин на открытом воздухе 3 – 4 раза в неделю; • увеличение потребления калия с пищей.
 Цели лечения: выраженности/ устранение симптомов и нейрогормональных изменений прогрессирования ХСН качества жизни и толерантности к нагрузке госпитализаций (и расходов), смертности и инвалидности прогноза
Цели лечения: выраженности/ устранение симптомов и нейрогормональных изменений прогрессирования ХСН качества жизни и толерантности к нагрузке госпитализаций (и расходов), смертности и инвалидности прогноза
 Фармакотерапия ССЗ
Фармакотерапия ССЗ
 Трехбалльная шкала Степень доказанности «А» применение предлагаемого метода абсолютно доказано Степень доказанности «В» эффективность предлагаемого лечения уже получила подтверждение, но требуются дополнительные исследования Степень доказанности «С» рекомендации по лечению базируются на результатах отдельных исследований Европейское общество кардиологов
Трехбалльная шкала Степень доказанности «А» применение предлагаемого метода абсолютно доказано Степень доказанности «В» эффективность предлагаемого лечения уже получила подтверждение, но требуются дополнительные исследования Степень доказанности «С» рекомендации по лечению базируются на результатах отдельных исследований Европейское общество кардиологов
 Препараты для лечения ХСН ОСНОВНЫЕ ДОПОЛНИТЕЛЬНЫЕ А 1. 2. 3. 4. и. АПФ БРА БАБ Спиронол актон 5. Диуретики 6. Гликозиды ВСПОМОГАТЕЛЬНЫЕ В 1. 2. Статины (только при ИБС) Антикоагулянт ы С 1. 2. 3. 4. 5. ПВД БМКК Антиаритмики Антиагреганты Негликозидные инотропные ср-ва
Препараты для лечения ХСН ОСНОВНЫЕ ДОПОЛНИТЕЛЬНЫЕ А 1. 2. 3. 4. и. АПФ БРА БАБ Спиронол актон 5. Диуретики 6. Гликозиды ВСПОМОГАТЕЛЬНЫЕ В 1. 2. Статины (только при ИБС) Антикоагулянт ы С 1. 2. 3. 4. 5. ПВД БМКК Антиаритмики Антиагреганты Негликозидные инотропные ср-ва
 Ингибиторы АПФ ИАПФ показаны всем больным с ХСН вне зависимости от этиологии, стадии процесса и характера ХСН. Неназначение ИАПФ больным с ХСН не может считаться оправданным и сознательно ведет к повышению риска смерти больных с ХСН. Ю. Н. Беленков, В. Ю. Мареев 2002
Ингибиторы АПФ ИАПФ показаны всем больным с ХСН вне зависимости от этиологии, стадии процесса и характера ХСН. Неназначение ИАПФ больным с ХСН не может считаться оправданным и сознательно ведет к повышению риска смерти больных с ХСН. Ю. Н. Беленков, В. Ю. Мареев 2002
 Ингибиторы АПФ • • • КАПТОПРИЛ (КАПОТЕН) ЭНАЛАПРИЛ (РЕНИТЕК) ЛИЗИНОПРИЛ (ДИРОТОН) ПЕРИНДОПРИЛ (ПРЕСТАРИУМ) ФОЗИНОПРИЛ (МОНОПРИЛ) Моэксиприл (МОЭКС) Рамиприл (ТРИТАЦЕ) Цилазаприл (ИНХИБЕЙС) Трандолаприл (ГОПТЕН) Беназеприл (ЛОТЕНЗИН) И др.
Ингибиторы АПФ • • • КАПТОПРИЛ (КАПОТЕН) ЭНАЛАПРИЛ (РЕНИТЕК) ЛИЗИНОПРИЛ (ДИРОТОН) ПЕРИНДОПРИЛ (ПРЕСТАРИУМ) ФОЗИНОПРИЛ (МОНОПРИЛ) Моэксиприл (МОЭКС) Рамиприл (ТРИТАЦЕ) Цилазаприл (ИНХИБЕЙС) Трандолаприл (ГОПТЕН) Беназеприл (ЛОТЕНЗИН) И др.
 Гемодинамические эффекты ИАПФ l Дилятация артерий и вен: ↓ постнагрузки и конечнодиастолического давления ЛЖ; n ↑ сердечного выброса и толерантности к нагрузке; n ↓ АД и периферического сопротивления сосудов; n l l Не влияют на ЧСС и сократимость; ↓ потребность миокарда в кислороде; ↑ кровоток в почках, коронарных артериях и сосудах головного мозга; ↑ диурез и натрийурез.
Гемодинамические эффекты ИАПФ l Дилятация артерий и вен: ↓ постнагрузки и конечнодиастолического давления ЛЖ; n ↑ сердечного выброса и толерантности к нагрузке; n ↓ АД и периферического сопротивления сосудов; n l l Не влияют на ЧСС и сократимость; ↓ потребность миокарда в кислороде; ↑ кровоток в почках, коронарных артериях и сосудах головного мозга; ↑ диурез и натрийурез.
 Влияние на миокард: l положительное влияние на ремоделирование миокарда: n n n l ↓ эпизодов ишемии миокарда: n n l ↓ дилатации камер сердца, ↓ гипертрофии кардиомиоцитов и ↓ фиброза матрикса; изменение структуры атероматозных бляшек, положительное влияние на пролифирацию мышечного слоя артерий; участие в процессах фибринолиза.
Влияние на миокард: l положительное влияние на ремоделирование миокарда: n n n l ↓ эпизодов ишемии миокарда: n n l ↓ дилатации камер сердца, ↓ гипертрофии кардиомиоцитов и ↓ фиброза матрикса; изменение структуры атероматозных бляшек, положительное влияние на пролифирацию мышечного слоя артерий; участие в процессах фибринолиза.
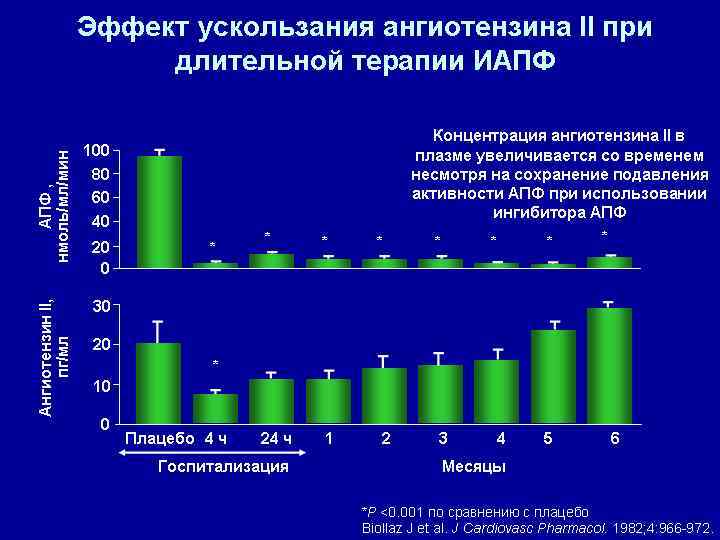
 Ингибиторы АПФ Эффективность ИАПФ проявляется от самых начальных до самых поздних стадий ХСН, включая бессимптомную дисфункцию ЛЖ и декомпенсацию при сохраненной систолической, насосной функции сердца. Чем раньше начинается лечение, тем больше шансов на продление жизни больных с ХСН. Необходимо помнить, что ни гипотония, ни начальные проявления почечной дисфункции не являются противопоказаниями для назначения ИАПФ, а лишь требуют более частого контроля, особенно в первые дни лечения. ИАПФ возможно не назначать лишь 5 -7% больных с ХСН, которые демонстрируют непереносимость этих лекарственных средств.
Ингибиторы АПФ Эффективность ИАПФ проявляется от самых начальных до самых поздних стадий ХСН, включая бессимптомную дисфункцию ЛЖ и декомпенсацию при сохраненной систолической, насосной функции сердца. Чем раньше начинается лечение, тем больше шансов на продление жизни больных с ХСН. Необходимо помнить, что ни гипотония, ни начальные проявления почечной дисфункции не являются противопоказаниями для назначения ИАПФ, а лишь требуют более частого контроля, особенно в первые дни лечения. ИАПФ возможно не назначать лишь 5 -7% больных с ХСН, которые демонстрируют непереносимость этих лекарственных средств.
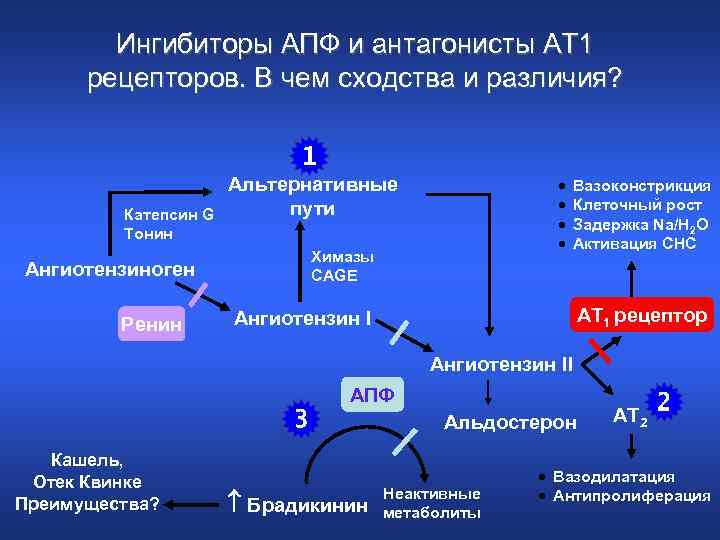 Ингибиторы АПФ и антагонисты АТ 1 рецепторов. В чем сходства и различия? 1 Катепсин G Тонин Альтернативные пути Химазы CAGE Ангиотензиноген Ренин · · Вазоконстрикция Клеточный рост Задержка Na/H 2 O Активация СНС AT 1 рецептор Ангиотензин II АПФ 3 Кашель, Отек Квинке Преимущества? Брадикинин Альдостерон Неактивные метаболиты AT 2 2 · Вазодилатация · Антипролиферация
Ингибиторы АПФ и антагонисты АТ 1 рецепторов. В чем сходства и различия? 1 Катепсин G Тонин Альтернативные пути Химазы CAGE Ангиотензиноген Ренин · · Вазоконстрикция Клеточный рост Задержка Na/H 2 O Активация СНС AT 1 рецептор Ангиотензин II АПФ 3 Кашель, Отек Квинке Преимущества? Брадикинин Альдостерон Неактивные метаболиты AT 2 2 · Вазодилатация · Антипролиферация
 Антагонисты рецепторов ангиотензина II • • Валсартан (Диован) Лозартан (Козаар) Кандесартан (Атаканд) Ирбесартан (Апровель) Телмисартан (Микардис) Эпросартан (Теветен) и др.
Антагонисты рецепторов ангиотензина II • • Валсартан (Диован) Лозартан (Козаар) Кандесартан (Атаканд) Ирбесартан (Апровель) Телмисартан (Микардис) Эпросартан (Теветен) и др.

 Антагонисты рецепторов к ангиотензину II • применяются в лечении ХСН не только в случаях непереносимости и. АПФ (СД) • крайне низкий уровень побочных эффектов, сравнимый с плацебо • доказан при ХСН эффект лишь 2 -х АРА – кандесартана и валсартана • Стартовая доза кандесартана – 25 мг * 1 р/д, затем – 50 мг * 1 р/д и, наконец, 100 мг * 1 р/д. Дозы валсартана, соответственно – 40 мг * 2 р/д – 80 мг * 2 р/д – 160 мг * 2 р/д. Национальные рекомендации по лечению ХСН
Антагонисты рецепторов к ангиотензину II • применяются в лечении ХСН не только в случаях непереносимости и. АПФ (СД) • крайне низкий уровень побочных эффектов, сравнимый с плацебо • доказан при ХСН эффект лишь 2 -х АРА – кандесартана и валсартана • Стартовая доза кандесартана – 25 мг * 1 р/д, затем – 50 мг * 1 р/д и, наконец, 100 мг * 1 р/д. Дозы валсартана, соответственно – 40 мг * 2 р/д – 80 мг * 2 р/д – 160 мг * 2 р/д. Национальные рекомендации по лечению ХСН
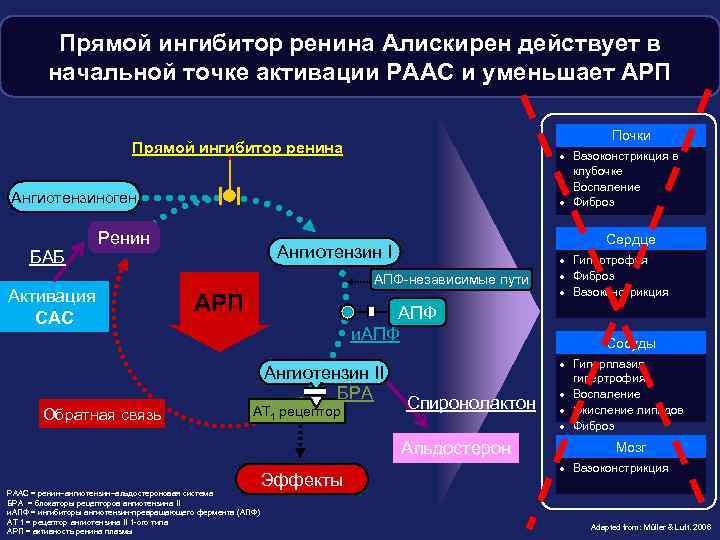 Прямой ингибитор ренина Алискирен действует в начальной точке активации РААС и уменьшает АРП Почки Прямой ингибитор ренина · Вазоконстрикция в клубочке · Воспаление · Фиброз Ангиотензиноген БАБ Ренин Активация САС АПФ-независимые пути АРП АПФ и. АПФ Ангиотензин II БРА Обратная связь Сердце Ангиотензин I AT 1 рецептор Спиронолактон Альдостерон РААС = ренин–ангиотензин–альдостероновая система БРА = блокаторы рецепторов ангиотензина II и. АПФ = ингибиторы ангиотензин-превращающего фермента (АПФ) АТ 1 = рецептор ангиотензина II 1 -ого типа АРП = активность ренина плазмы Эффекты · Гипертрофия · Фиброз · Вазоконстрикция Сосуды · Гиперплазия гипертрофия · Воспаление · Окисление липидов · Фиброз Мозг · Вазоконстрикция Adapted from: Müller & Luft. 2006
Прямой ингибитор ренина Алискирен действует в начальной точке активации РААС и уменьшает АРП Почки Прямой ингибитор ренина · Вазоконстрикция в клубочке · Воспаление · Фиброз Ангиотензиноген БАБ Ренин Активация САС АПФ-независимые пути АРП АПФ и. АПФ Ангиотензин II БРА Обратная связь Сердце Ангиотензин I AT 1 рецептор Спиронолактон Альдостерон РААС = ренин–ангиотензин–альдостероновая система БРА = блокаторы рецепторов ангиотензина II и. АПФ = ингибиторы ангиотензин-превращающего фермента (АПФ) АТ 1 = рецептор ангиотензина II 1 -ого типа АРП = активность ренина плазмы Эффекты · Гипертрофия · Фиброз · Вазоконстрикция Сосуды · Гиперплазия гипертрофия · Воспаление · Окисление липидов · Фиброз Мозг · Вазоконстрикция Adapted from: Müller & Luft. 2006
 Блокаторы βадренергических рецепторов Нейрогормональные модуляторы, применяемые при ХСН дополнительно к и. АПФ
Блокаторы βадренергических рецепторов Нейрогормональные модуляторы, применяемые при ХСН дополнительно к и. АПФ
 α, β-адреноблокаторы КАРВЕДИЛОЛ (ДИЛАТРЕНД, ТАЛЛИТОН, КОРИОЛ) эффективный и безопасный нейрогуморальный модулятор для лечения артериальной гипертензии и хронической сердечной недостаточности ХСН – медленное титрование дозы!!! • самый изученный (бета-адреноблокатор для лечения ХСН всех функциональных классов • превосходит селективный бета 1 -6 локатор по влиянию на выживаемость (17%)
α, β-адреноблокаторы КАРВЕДИЛОЛ (ДИЛАТРЕНД, ТАЛЛИТОН, КОРИОЛ) эффективный и безопасный нейрогуморальный модулятор для лечения артериальной гипертензии и хронической сердечной недостаточности ХСН – медленное титрование дозы!!! • самый изученный (бета-адреноблокатор для лечения ХСН всех функциональных классов • превосходит селективный бета 1 -6 локатор по влиянию на выживаемость (17%)
 β-адреноблокаторы Неселективные • Пропранолол(анаприлин) Селективные • Атенолол • Метопролол (Беталок ЗОК) • Бисопролол (Конкор) • Небиволол (Небилет)
β-адреноблокаторы Неселективные • Пропранолол(анаприлин) Селективные • Атенолол • Метопролол (Беталок ЗОК) • Бисопролол (Конкор) • Небиволол (Небилет)
 β-адреноблокаторы МЕТОПРОЛОЛ (БЕТАЛОК, БЕТАЛОК ЗОК, КОРВИТОЛ, МЕТОПРОЛОЛ-АКРИ, МЕТОПРОЛОЛ-РАТИОФАРМ, МЕТОКАРД, ВАЗОКАРДИН, ЭГИЛОК РЕТАРД, ЭГИЛОК, ЭМЗОК) Бисопролол (БИСОГАММА, КОНКОР КОР, КОНКОР, БИСОКАРД) Небиволол (НЕБИЛЕТ)
β-адреноблокаторы МЕТОПРОЛОЛ (БЕТАЛОК, БЕТАЛОК ЗОК, КОРВИТОЛ, МЕТОПРОЛОЛ-АКРИ, МЕТОПРОЛОЛ-РАТИОФАРМ, МЕТОКАРД, ВАЗОКАРДИН, ЭГИЛОК РЕТАРД, ЭГИЛОК, ЭМЗОК) Бисопролол (БИСОГАММА, КОНКОР КОР, КОНКОР, БИСОКАРД) Небиволол (НЕБИЛЕТ)
 СЕЛЕКТИВНОСТЬ НЕКОТОРЫХ β-БЛОКАТОРОВ Небиволол (1: 293) Бисопролол (1: 75) Метопролол (1: 35) Атенолол (1: 16) Пропранолол (1. 8: 1) увеличение β 2 -селективности увеличение β 1 -селективности Wellstern A. et al. , 1986, 1987
СЕЛЕКТИВНОСТЬ НЕКОТОРЫХ β-БЛОКАТОРОВ Небиволол (1: 293) Бисопролол (1: 75) Метопролол (1: 35) Атенолол (1: 16) Пропранолол (1. 8: 1) увеличение β 2 -селективности увеличение β 1 -селективности Wellstern A. et al. , 1986, 1987
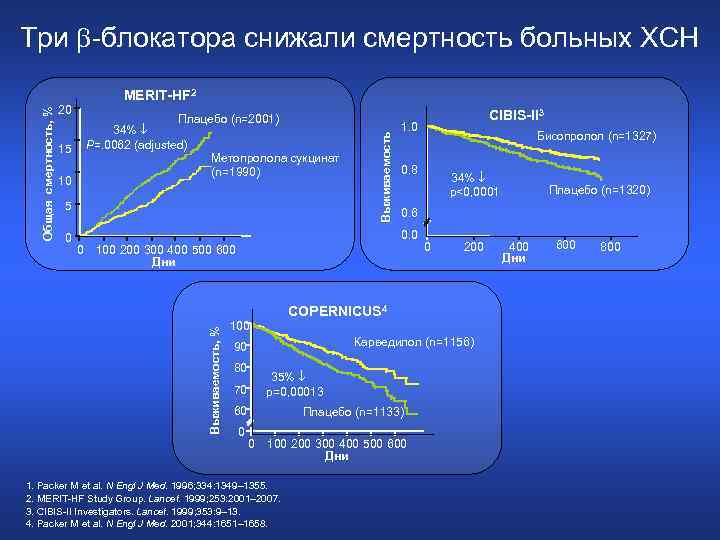 MERIT-HF 2 20 34% P=. 0062 (adjusted) 15 10 Метопролола сукцинат (n=1990) 5 0 Выживаемость Плацебо (n=2001) 0 Бисопролол (n=1327) 0. 8 34% p<0, 0001 0 200 COPERNICUS 4 100 Карведилол (n=1156) 90 80 35% p=0, 00013 70 60 Плацебо (n=1133) 0 100 200 300 400 500 600 Дни 1. Packer M et al. N Engl J Med. 1996; 334: 1349– 1355. 2. MERIT-HF Study Group. Lancet. 1999; 253: 2001– 2007. 3. CIBIS-II Investigators. Lancet. 1999; 353: 9– 13. 4. Packer M et al. N Engl J Med. 2001; 344: 1651– 1658. Плацебо (n=1320) 0. 6 100 200 300 400 500 600 Дни 0 CIBIS-II 3 1. 0 0. 0 Выживаемость, % Общая смертность, % Три -блокатора снижали смертность больных ХСН 400 Дни 600 800
MERIT-HF 2 20 34% P=. 0062 (adjusted) 15 10 Метопролола сукцинат (n=1990) 5 0 Выживаемость Плацебо (n=2001) 0 Бисопролол (n=1327) 0. 8 34% p<0, 0001 0 200 COPERNICUS 4 100 Карведилол (n=1156) 90 80 35% p=0, 00013 70 60 Плацебо (n=1133) 0 100 200 300 400 500 600 Дни 1. Packer M et al. N Engl J Med. 1996; 334: 1349– 1355. 2. MERIT-HF Study Group. Lancet. 1999; 253: 2001– 2007. 3. CIBIS-II Investigators. Lancet. 1999; 353: 9– 13. 4. Packer M et al. N Engl J Med. 2001; 344: 1651– 1658. Плацебо (n=1320) 0. 6 100 200 300 400 500 600 Дни 0 CIBIS-II 3 1. 0 0. 0 Выживаемость, % Общая смертность, % Три -блокатора снижали смертность больных ХСН 400 Дни 600 800
 Основные принципы лечения β-АБ больных с ХСН • препараты применяются только (дополнительно) к ИАПФ; • начало терапии с 1/8 средней терапевтической дозы (для карведилола 3, 125 мг, для бисопролола 1, 25 мг, для метопролола 12, 5 мг); • медленное повышение дозировок (удвоение доз не чаще чем через 2 нед); • в эти же сроки (первые 2 нед терапии) возможны задержка жидкости и прогрессирование симптомов ХСН, что может потребовать коррекции доз мочегонных;
Основные принципы лечения β-АБ больных с ХСН • препараты применяются только (дополнительно) к ИАПФ; • начало терапии с 1/8 средней терапевтической дозы (для карведилола 3, 125 мг, для бисопролола 1, 25 мг, для метопролола 12, 5 мг); • медленное повышение дозировок (удвоение доз не чаще чем через 2 нед); • в эти же сроки (первые 2 нед терапии) возможны задержка жидкости и прогрессирование симптомов ХСН, что может потребовать коррекции доз мочегонных;
 Эффекты -АБ при длительном лечении больных ХСН l l l 3 месяца - улучшение систолической функции миокарда; от 4 до 12 месяцев - применении препаратов II и III поколений происходит уменьшение массы миокарда и обратное развитие ремоделирования; эти эффекты имеют времязависимый характер; А. К. Стародубцев, 2003
Эффекты -АБ при длительном лечении больных ХСН l l l 3 месяца - улучшение систолической функции миокарда; от 4 до 12 месяцев - применении препаратов II и III поколений происходит уменьшение массы миокарда и обратное развитие ремоделирования; эти эффекты имеют времязависимый характер; А. К. Стародубцев, 2003
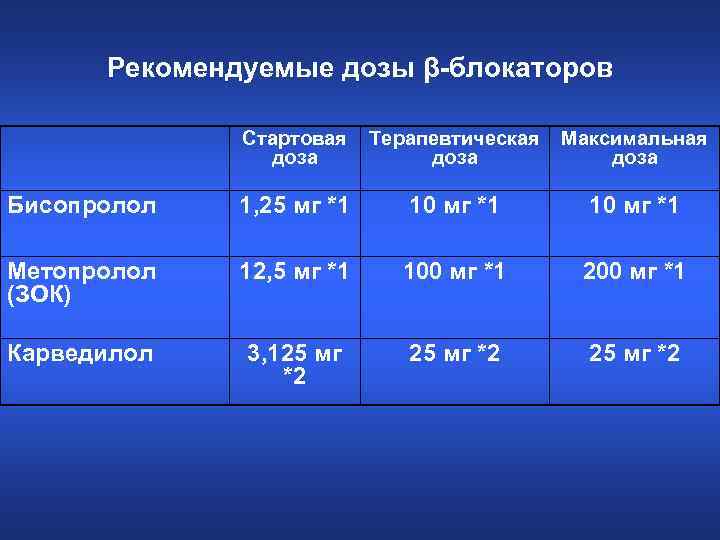 Рекомендуемые дозы β-блокаторов Стартовая доза Терапевтическая доза Максимальная доза Бисопролол 1, 25 мг *1 10 мг *1 Метопролол (ЗОК) 12, 5 мг *1 100 мг *1 200 мг *1 Карведилол 3, 125 мг *2
Рекомендуемые дозы β-блокаторов Стартовая доза Терапевтическая доза Максимальная доза Бисопролол 1, 25 мг *1 10 мг *1 Метопролол (ЗОК) 12, 5 мг *1 100 мг *1 200 мг *1 Карведилол 3, 125 мг *2
 Ивабрадин (кораксан) Блокатор f-каналов синусового узла (замедление If тока) – урежение ЧСС
Ивабрадин (кораксан) Блокатор f-каналов синусового узла (замедление If тока) – урежение ЧСС
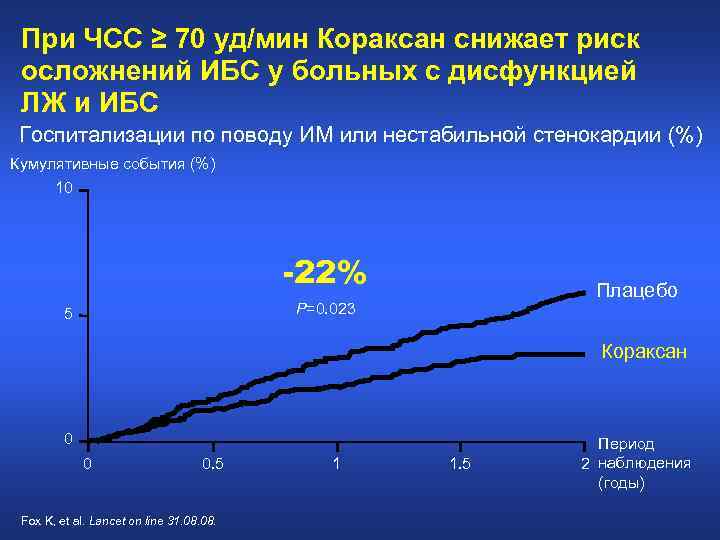 При ЧСС ≥ 70 уд/мин Кораксан снижает риск осложнений ИБС у больных с дисфункцией ЛЖ и ИБС Госпитализации по поводу ИМ или нестабильной стенокардии (%) Кумулятивные события (%) 10 -22% Плацебо P=0. 023 5 Кораксан 0 0 0. 5 Fox K, et al. Lancet on line 31. 08. 1 1. 5 Период 2 наблюдения (годы)
При ЧСС ≥ 70 уд/мин Кораксан снижает риск осложнений ИБС у больных с дисфункцией ЛЖ и ИБС Госпитализации по поводу ИМ или нестабильной стенокардии (%) Кумулятивные события (%) 10 -22% Плацебо P=0. 023 5 Кораксан 0 0 0. 5 Fox K, et al. Lancet on line 31. 08. 1 1. 5 Период 2 наблюдения (годы)
 «BEAUTIFUL Angina» 13, 8% участников (1507 из 10 917 больных; 80% мужчины) исследования со стенокардией, ограничивающей повседневную активность BEAUTIFUL Группа ивабрадина n= 734 Группа плацебо n= 773 Комбинированный показатель смертности от осложнений ССЗ, частоты госпитализаций по поводу острого ИМ, а также по поводу впервые развившейся СН или утяжеления имеющейся СН Fox K. , et al. Eur Heart J 2009 Aug 31.
«BEAUTIFUL Angina» 13, 8% участников (1507 из 10 917 больных; 80% мужчины) исследования со стенокардией, ограничивающей повседневную активность BEAUTIFUL Группа ивабрадина n= 734 Группа плацебо n= 773 Комбинированный показатель смертности от осложнений ССЗ, частоты госпитализаций по поводу острого ИМ, а также по поводу впервые развившейся СН или утяжеления имеющейся СН Fox K. , et al. Eur Heart J 2009 Aug 31.
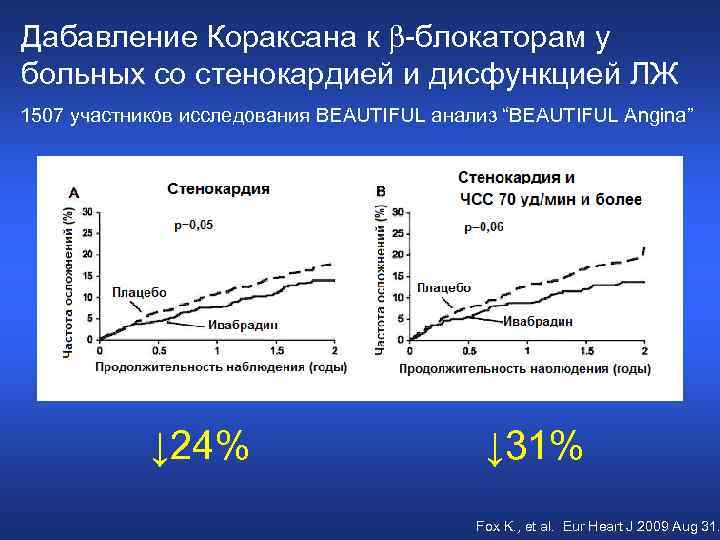 Дабавление Кораксана к -блокаторам у больных со стенокардией и дисфункцией ЛЖ 1507 участников исследования BEAUTIFUL анализ “BEAUTIFUL Angina” ↓ 24% ↓ 31% Fox K. , et al. Eur Heart J 2009 Aug 31.
Дабавление Кораксана к -блокаторам у больных со стенокардией и дисфункцией ЛЖ 1507 участников исследования BEAUTIFUL анализ “BEAUTIFUL Angina” ↓ 24% ↓ 31% Fox K. , et al. Eur Heart J 2009 Aug 31.
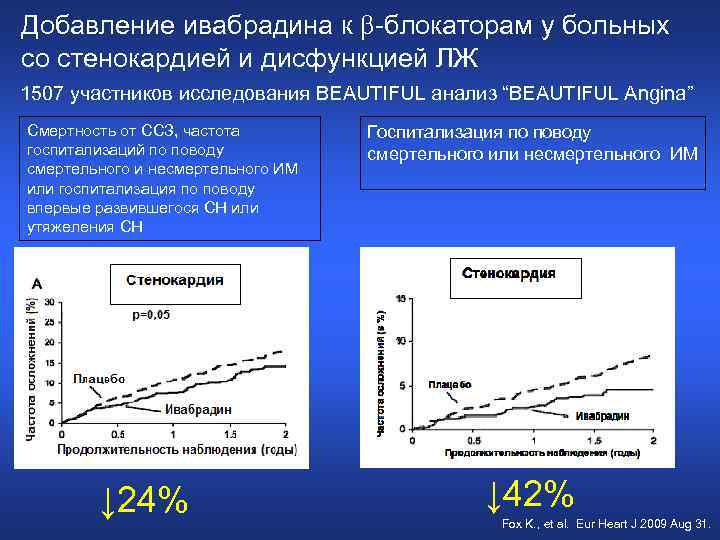 Добавление ивабрадина к -блокаторам у больных со стенокардией и дисфункцией ЛЖ 1507 участников исследования BEAUTIFUL анализ “BEAUTIFUL Angina” Смертность от ССЗ, частота госпитализаций по поводу смертельного и несмертельного ИМ или госпитализация по поводу впервые развившегося СН или утяжеления СН ↓ 24% Госпитализация по поводу смертельного или несмертельного ИМ ↓ 42% Fox K. , et al. Eur Heart J 2009 Aug 31.
Добавление ивабрадина к -блокаторам у больных со стенокардией и дисфункцией ЛЖ 1507 участников исследования BEAUTIFUL анализ “BEAUTIFUL Angina” Смертность от ССЗ, частота госпитализаций по поводу смертельного и несмертельного ИМ или госпитализация по поводу впервые развившегося СН или утяжеления СН ↓ 24% Госпитализация по поводу смертельного или несмертельного ИМ ↓ 42% Fox K. , et al. Eur Heart J 2009 Aug 31.
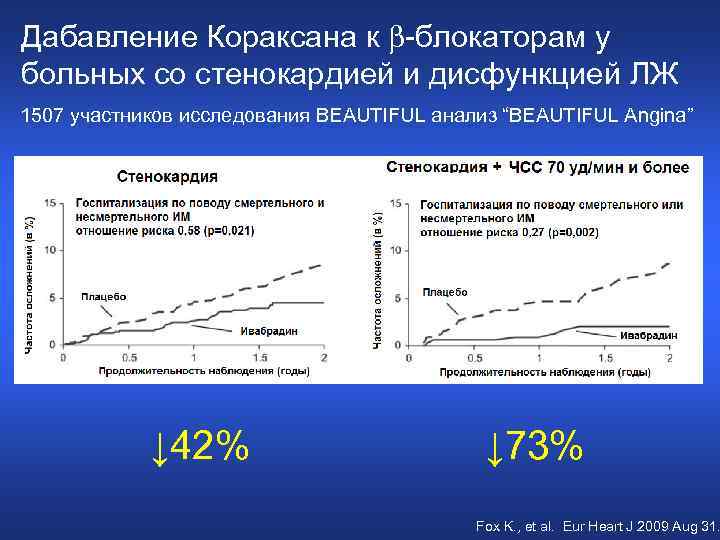 Дабавление Кораксана к -блокаторам у больных со стенокардией и дисфункцией ЛЖ 1507 участников исследования BEAUTIFUL анализ “BEAUTIFUL Angina” ↓ 42% ↓ 73% Fox K. , et al. Eur Heart J 2009 Aug 31.
Дабавление Кораксана к -блокаторам у больных со стенокардией и дисфункцией ЛЖ 1507 участников исследования BEAUTIFUL анализ “BEAUTIFUL Angina” ↓ 42% ↓ 73% Fox K. , et al. Eur Heart J 2009 Aug 31.
 Результаты вторичного анализа данных об участниках исследования BEAUTIFUL • Применение ивабрадина может способствовать снижению риска развития тяжелых осложнений ССЗ у больных со стабильным течением ИБС и систолической дисфункцией ЛЖ, у которых имеется стенокардия, ограничивающая повседневную активность
Результаты вторичного анализа данных об участниках исследования BEAUTIFUL • Применение ивабрадина может способствовать снижению риска развития тяжелых осложнений ССЗ у больных со стабильным течением ИБС и систолической дисфункцией ЛЖ, у которых имеется стенокардия, ограничивающая повседневную активность
 Диуретические (мочегонные) средства Показаны всем больным при клинических симптомах ХСН, связанных с избыточной задержкой натрия и воды в организме
Диуретические (мочегонные) средства Показаны всем больным при клинических симптомах ХСН, связанных с избыточной задержкой натрия и воды в организме
 Мочегонные средства • • Гидрохлортиазид (Гипотиазид) ИНДАПАМИД (Арифон) ФУРОСЕМИД (Лазикс) ТОРАСЕМИД (Диувер) Этакриновая кислота (УРЕГИТ) Спиронолактон (Верошпирон) ДИАКАРБ и др. положительное клиническое действие и способность к объемной разгрузке сердца
Мочегонные средства • • Гидрохлортиазид (Гипотиазид) ИНДАПАМИД (Арифон) ФУРОСЕМИД (Лазикс) ТОРАСЕМИД (Диувер) Этакриновая кислота (УРЕГИТ) Спиронолактон (Верошпирон) ДИАКАРБ и др. положительное клиническое действие и способность к объемной разгрузке сердца
 Диуретики: применяются для устранения отечного синдрома и улучшения клинической симптоматики больных с ХСН при правильном применении эти средства позволяют уменьшить число госпитализаций, что соответствует достижению двух из пяти основных целей при лечении ХСН не замедляют прогрессирования ХСН и не улучшают прогноза больных влияние на качество жизни при неправильном назначении (ударные дозы раз в 3– 4– 5– 7 дней) может быть даже негативным назначаются лишь при клинических признаках застоя Национальные рекомендации по лечению ХСН
Диуретики: применяются для устранения отечного синдрома и улучшения клинической симптоматики больных с ХСН при правильном применении эти средства позволяют уменьшить число госпитализаций, что соответствует достижению двух из пяти основных целей при лечении ХСН не замедляют прогрессирования ХСН и не улучшают прогноза больных влияние на качество жизни при неправильном назначении (ударные дозы раз в 3– 4– 5– 7 дней) может быть даже негативным назначаются лишь при клинических признаках застоя Национальные рекомендации по лечению ХСН
 Мочегонные средства обладают двумя основными Принципиальными моментами в негативными свойствами – лечении мочегонными являются: - применение мочегонных • активируют нейрогормоны, вместе с ИАПФ; способствующие - назначение слабейшего из прогрессированию ХСН (прежде эффективных у данного больного всего РААС), диуретиков; • вызывают электролитные -назначение мочегонных нарушения, чреватые развитием препаратов должно нарушений ритма сердца. осуществляться ежедневно в Поэтому мочегонные препараты минимальных дозах, позволяющих нельзя отнести к добиться необходимого патогенетически положительного диуреза (для активной фазы лечения обычно + обоснованным средствам 800 + 1000 мл в сутки, для лечения ХСН, но они поддерживающей - не более + 200 остаются необходимым мл с контролем массы тела). компонентом в лечении ХСН
Мочегонные средства обладают двумя основными Принципиальными моментами в негативными свойствами – лечении мочегонными являются: - применение мочегонных • активируют нейрогормоны, вместе с ИАПФ; способствующие - назначение слабейшего из прогрессированию ХСН (прежде эффективных у данного больного всего РААС), диуретиков; • вызывают электролитные -назначение мочегонных нарушения, чреватые развитием препаратов должно нарушений ритма сердца. осуществляться ежедневно в Поэтому мочегонные препараты минимальных дозах, позволяющих нельзя отнести к добиться необходимого патогенетически положительного диуреза (для активной фазы лечения обычно + обоснованным средствам 800 + 1000 мл в сутки, для лечения ХСН, но они поддерживающей - не более + 200 остаются необходимым мл с контролем массы тела). компонентом в лечении ХСН
 Сердечные гликозиды ДИГОКСИН
Сердечные гликозиды ДИГОКСИН
 Сердечные гликозиды • ДИГОКСИН • Дигитоксин • Строфантин К В настоящее время практически синонимом сердечных гликозидов стал один препарат - дигоксин Эффективность дигоксина при ХСН связывают не только с положительным инотропным эффектом, но и с отрицательным хронотропным действием, влиянием на нейрогормоны и модулированием барорефлекса
Сердечные гликозиды • ДИГОКСИН • Дигитоксин • Строфантин К В настоящее время практически синонимом сердечных гликозидов стал один препарат - дигоксин Эффективность дигоксина при ХСН связывают не только с положительным инотропным эффектом, но и с отрицательным хронотропным действием, влиянием на нейрогормоны и модулированием барорефлекса
 Сердечные гликозиды • Следует помнить, что при ХСН сердечные гликозиды улучшают клиническую симптоматику, снижают заболеваемость (число госпитализаций в связи с обострением ХСН) и не влияют на прогноз больных. • Особенно это важно у больных с ИБС (постинфарктным кардиосклерозом) и синусовым ритмом, которым дигоксин нужно назначать очень осторожно и при строгих показаниях (невозможно добиться целевой ЧСС иными способами).
Сердечные гликозиды • Следует помнить, что при ХСН сердечные гликозиды улучшают клиническую симптоматику, снижают заболеваемость (число госпитализаций в связи с обострением ХСН) и не влияют на прогноз больных. • Особенно это важно у больных с ИБС (постинфарктным кардиосклерозом) и синусовым ритмом, которым дигоксин нужно назначать очень осторожно и при строгих показаниях (невозможно добиться целевой ЧСС иными способами).
 Дигоксин у больных ХСН • • • ↓ активность симпатической НС; ↓ уровень норадреналина в плазме; ↓ активность РААС; ↑ тонус n. Vagus; нормализует функцию барорецепторов в артериях
Дигоксин у больных ХСН • • • ↓ активность симпатической НС; ↓ уровень норадреналина в плазме; ↓ активность РААС; ↑ тонус n. Vagus; нормализует функцию барорецепторов в артериях
 Дигоксин не улучшают прогноза больных с ХСН не замедляют прогрессирования болезни улучшают клиническую симптоматику и качество жизни снижают потребность в госпитализациях из-за обострения декомпенсации при мерцательной аритмии дигоксин можно использовать в качестве средства «первой» линии при синусовом ритме дигоксин – лишь четвертый препарат после и. АПФ, БАБ и мочегонных Национальные рекомендации по лечению ХСН
Дигоксин не улучшают прогноза больных с ХСН не замедляют прогрессирования болезни улучшают клиническую симптоматику и качество жизни снижают потребность в госпитализациях из-за обострения декомпенсации при мерцательной аритмии дигоксин можно использовать в качестве средства «первой» линии при синусовом ритме дигоксин – лишь четвертый препарат после и. АПФ, БАБ и мочегонных Национальные рекомендации по лечению ХСН
 Антагонисты альдостерона Спиронолактон
Антагонисты альдостерона Спиронолактон
 Спиронолактон: • спиронолактон по праву занимает место в списке пяти основных групп препаратов, применяемых для лечения ХСН высокого ФК • не рекомендуется лишь сочетание больших доз спиронолактона и высоких доз и. АПФ • при обострении явлений декомпенсации, альдактон используется в высоких дозах (150– 300 мг или 6– 12 таблеток) • для длительного лечения ХСН больных с выраженной декомпенсацией III–IV ФК рекомендуется использование малых (25– 50 мг) доз альдактона дополнительно к и. АПФ и БАБ Национальные рекомендации по лечению ХСН
Спиронолактон: • спиронолактон по праву занимает место в списке пяти основных групп препаратов, применяемых для лечения ХСН высокого ФК • не рекомендуется лишь сочетание больших доз спиронолактона и высоких доз и. АПФ • при обострении явлений декомпенсации, альдактон используется в высоких дозах (150– 300 мг или 6– 12 таблеток) • для длительного лечения ХСН больных с выраженной декомпенсацией III–IV ФК рекомендуется использование малых (25– 50 мг) доз альдактона дополнительно к и. АПФ и БАБ Национальные рекомендации по лечению ХСН
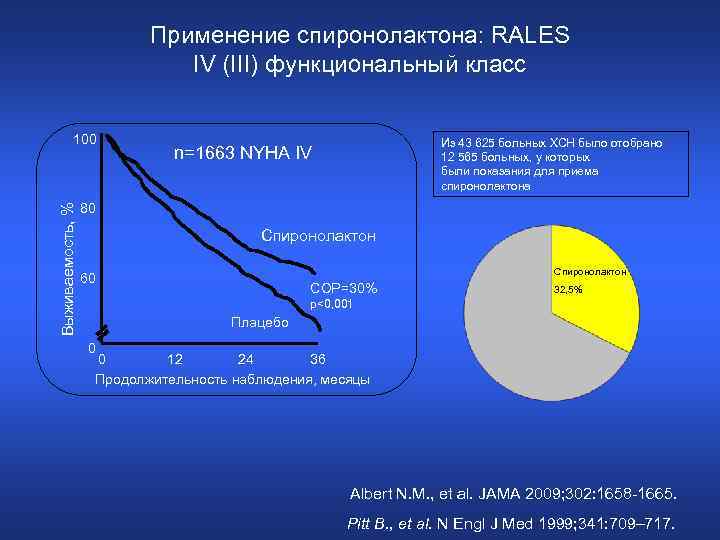 Применение спиронолактона: RALES IV (III) функциональный класс Выживаемость, % 100 Из 43 625 больных ХСН было отобрано 12 565 больных, у которых были показания для приема спиронолактона n=1663 NYHA IV 80 Спиронолактон 60 СОР=30% 32, 5% p<0, 001 Плацебо 0 36 0 12 24 Продолжительность наблюдения, месяцы Albert N. M. , et al. JAMA 2009; 302: 1658 -1665. Pitt B. , et al. N Engl J Med 1999; 341: 709– 717.
Применение спиронолактона: RALES IV (III) функциональный класс Выживаемость, % 100 Из 43 625 больных ХСН было отобрано 12 565 больных, у которых были показания для приема спиронолактона n=1663 NYHA IV 80 Спиронолактон 60 СОР=30% 32, 5% p<0, 001 Плацебо 0 36 0 12 24 Продолжительность наблюдения, месяцы Albert N. M. , et al. JAMA 2009; 302: 1658 -1665. Pitt B. , et al. N Engl J Med 1999; 341: 709– 717.
 Гиполипидемические препараты – Фибраты (гемфиброзил, безафибрат) Увеличивают синтез Хс-ЛПВП, аполипопротеинов, Апо А 1 и увеличивают уровень липопротеинлипазы1 – Ниацин (никотиновая кислота) Уменьшает синтез триглицеридов в печени и секрецию холестерина липопротеинов очень низкой плотности (Хс. ЛПОНП)2 – Ингибиторы всасывания (холестирамин, колестипол) Нарушают реабсорбцию желчных кислот3 – Статины (симвастатин, аторвастатин, флувастатин) Наиболее мощные фармакологические препараты, снижающие повышенный уровень общего холестерина и Хс-ЛПНП, вызывая при этом наименьшую частоту побочных эффектов 4 – Эзетимиб (Эзетрол) в дополнение к лечению диетой и статином при первичной гиперхолестеринемии References 1. Staels et al. Circulation 1998; 98: 2088– 93 2. Pieper. Am J Manag Care 2002; 8(12 Suppl): S 308– 14 3. Spratt & Denke. JAOA 2004; 104(Suppl): S 14–S 16 4. Braunstein et al. Chest 2001; 120: 979– 88
Гиполипидемические препараты – Фибраты (гемфиброзил, безафибрат) Увеличивают синтез Хс-ЛПВП, аполипопротеинов, Апо А 1 и увеличивают уровень липопротеинлипазы1 – Ниацин (никотиновая кислота) Уменьшает синтез триглицеридов в печени и секрецию холестерина липопротеинов очень низкой плотности (Хс. ЛПОНП)2 – Ингибиторы всасывания (холестирамин, колестипол) Нарушают реабсорбцию желчных кислот3 – Статины (симвастатин, аторвастатин, флувастатин) Наиболее мощные фармакологические препараты, снижающие повышенный уровень общего холестерина и Хс-ЛПНП, вызывая при этом наименьшую частоту побочных эффектов 4 – Эзетимиб (Эзетрол) в дополнение к лечению диетой и статином при первичной гиперхолестеринемии References 1. Staels et al. Circulation 1998; 98: 2088– 93 2. Pieper. Am J Manag Care 2002; 8(12 Suppl): S 308– 14 3. Spratt & Denke. JAOA 2004; 104(Suppl): S 14–S 16 4. Braunstein et al. Chest 2001; 120: 979– 88
 Статины: основные представители • Симвастатин (ЗОКОР) • Флувастатин (ЛЕСКОЛ форте) • Розувастатин (КРЕСТОР) • Аторвастатин (ЛИПРИМАР) • Ловастатин (МЕВАКОР) • Правастатин (ЛИПОСТАТ)
Статины: основные представители • Симвастатин (ЗОКОР) • Флувастатин (ЛЕСКОЛ форте) • Розувастатин (КРЕСТОР) • Аторвастатин (ЛИПРИМАР) • Ловастатин (МЕВАКОР) • Правастатин (ЛИПОСТАТ)
 Оценка эффективности и безопасности «целевые» значения липидов: – общий холестерин ниже 5 ммоль/л, – холестерин ЛПНП ниже 3 ммоль/л, – триглицериды ниже 2 ммоль/л, – холестерин ЛПВП выше 1 момль/л. • совместный прием статинов и никотиновой кислоты – увеличение риска миопатии и поражений печени. • требуется контроль уровня трансаминаз и креатинфосфокиназы в крови.
Оценка эффективности и безопасности «целевые» значения липидов: – общий холестерин ниже 5 ммоль/л, – холестерин ЛПНП ниже 3 ммоль/л, – триглицериды ниже 2 ммоль/л, – холестерин ЛПВП выше 1 момль/л. • совместный прием статинов и никотиновой кислоты – увеличение риска миопатии и поражений печени. • требуется контроль уровня трансаминаз и креатинфосфокиназы в крови.
 Периферические вазодилататоры • должны применяться в лечении ХСН так редко, как это возможно, за исключением некоторых специальных ситуаций • Нитраты могут назначаться при ХСН лишь при наличии доказанной ИБС и стенокардии, которая проходит именно (только) от нитропрепаратов. Во всех остальных случаях нитраты при ХСН не показаны • присоединение вазодилататоров к ИАПФ лишь усугубляет опасность снижения давления и затрудняет назначение адекватных доз нейрогормональных модуляторов, остающихся главными средствами в лечении ХСН. Ю. Н. Беленков, В. Ю. Мареев, 2002
Периферические вазодилататоры • должны применяться в лечении ХСН так редко, как это возможно, за исключением некоторых специальных ситуаций • Нитраты могут назначаться при ХСН лишь при наличии доказанной ИБС и стенокардии, которая проходит именно (только) от нитропрепаратов. Во всех остальных случаях нитраты при ХСН не показаны • присоединение вазодилататоров к ИАПФ лишь усугубляет опасность снижения давления и затрудняет назначение адекватных доз нейрогормональных модуляторов, остающихся главными средствами в лечении ХСН. Ю. Н. Беленков, В. Ю. Мареев, 2002
 Блокаторы медленных кальциевых каналов • Короткодействующие БМКК больным с ХСН противопоказаны. • Амлодипин – единственный БМКК из группы длительно действующих дигидроперидинов, доказанно не ухудшающий прогноза больных с ХСН. При этом в некоторых случаях его применение может улучшать клинику и уменьшать выраженность симптомов декомпенсации. • Показанием к его применению (дополнительно к и. АПФ, БАБ и диуретикам) являются: наличие упорной стенокардии и/или гипертонии, высокая легочная гипертензия, выраженная клапанная регургитация. Национальные рекомендации по лечению ХСН
Блокаторы медленных кальциевых каналов • Короткодействующие БМКК больным с ХСН противопоказаны. • Амлодипин – единственный БМКК из группы длительно действующих дигидроперидинов, доказанно не ухудшающий прогноза больных с ХСН. При этом в некоторых случаях его применение может улучшать клинику и уменьшать выраженность симптомов декомпенсации. • Показанием к его применению (дополнительно к и. АПФ, БАБ и диуретикам) являются: наличие упорной стенокардии и/или гипертонии, высокая легочная гипертензия, выраженная клапанная регургитация. Национальные рекомендации по лечению ХСН
 БМКК • • • Нифедипин (Коринфар) Амлодипин (Норваск) Фелодипин (Плендил) Лацидипин (Лаципил) Исрадипин (Ломир) и др.
БМКК • • • Нифедипин (Коринфар) Амлодипин (Норваск) Фелодипин (Плендил) Лацидипин (Лаципил) Исрадипин (Ломир) и др.
 Нифедипин БМКК для лечения артериальной гипертензии, купирования гипертонического криза Быстро снижает повышенное АД в любой ситуации Длительное применение ретардированных форм нифедипина: • нормализует АД • может урежать количество приступов стенокардии Нифедипин – часто встречающееся средство в домашней аптечке больного АГ
Нифедипин БМКК для лечения артериальной гипертензии, купирования гипертонического криза Быстро снижает повышенное АД в любой ситуации Длительное применение ретардированных форм нифедипина: • нормализует АД • может урежать количество приступов стенокардии Нифедипин – часто встречающееся средство в домашней аптечке больного АГ
 Препараты центрального действия: α-андреномиметики и агонисты I 1 имидазолиновых рецепторов • Клонидин (Клофелин) • Метилдопа (Допегит) • Моксонидин (Физиотенз) • Гуанфацин (Эстулик) • Рилменидин (Альбарел) Препараты резерва для снижения АД
Препараты центрального действия: α-андреномиметики и агонисты I 1 имидазолиновых рецепторов • Клонидин (Клофелин) • Метилдопа (Допегит) • Моксонидин (Физиотенз) • Гуанфацин (Эстулик) • Рилменидин (Альбарел) Препараты резерва для снижения АД
 Антиагреганты • • • Ацетилсалициловая кислота (АСПИРИН) Клопидогрел (Плавикс) Тиклопидин (Тикло) Дипиридамол (Курантил) Пентоксифиллин (Трентал) И др.
Антиагреганты • • • Ацетилсалициловая кислота (АСПИРИН) Клопидогрел (Плавикс) Тиклопидин (Тикло) Дипиридамол (Курантил) Пентоксифиллин (Трентал) И др.
 Антиангинальные препараты при ХСН Основное показание к применению – наличие стенокардии напряжения Не улучшают прогноз, улучшают качество жизни, повышают толерантность к нагрузкам
Антиангинальные препараты при ХСН Основное показание к применению – наличие стенокардии напряжения Не улучшают прогноз, улучшают качество жизни, повышают толерантность к нагрузкам
 Нитраты • НИТРОГЛИЦЕРИН • Изосорбида динитрат (КАРДИКЕТ, НИТРОСОРБИД ) • Изосорбида мононитрат (Моночинкве)
Нитраты • НИТРОГЛИЦЕРИН • Изосорбида динитрат (КАРДИКЕТ, НИТРОСОРБИД ) • Изосорбида мононитрат (Моночинкве)
 Нитраты I ФК – прерывисто, в лекарственных формах короткого действия, обеспечивающих короткий и выраженный эффект – буккальные таблетки, пластинки, аэрозоли нитроглицерина и изосорбида динитрата. Такие формы следует применять за 5 -10 мин до предполагаемой ФН II ФК – прерывисто, перед предполагаемыми ФН. Наряду с формами короткого эффекта можно использовать формы умеренно пролонгированного действия. III ФК – постоянно в течение дня – асимметричный прием с безнитратным периодом в 5 -6 часов. Для этого используют современные 5 -мононитраты пролонгированного действия. IV ФК, когда приступы стенокардии могут возникать и в ночное время, нитраты следует назначать так, чтобы обеспечить их круглосуточный эффект и, как правило, в комбинации с другими антиангинальными препаратами, в первую очередь βадреноблокаторами.
Нитраты I ФК – прерывисто, в лекарственных формах короткого действия, обеспечивающих короткий и выраженный эффект – буккальные таблетки, пластинки, аэрозоли нитроглицерина и изосорбида динитрата. Такие формы следует применять за 5 -10 мин до предполагаемой ФН II ФК – прерывисто, перед предполагаемыми ФН. Наряду с формами короткого эффекта можно использовать формы умеренно пролонгированного действия. III ФК – постоянно в течение дня – асимметричный прием с безнитратным периодом в 5 -6 часов. Для этого используют современные 5 -мононитраты пролонгированного действия. IV ФК, когда приступы стенокардии могут возникать и в ночное время, нитраты следует назначать так, чтобы обеспечить их круглосуточный эффект и, как правило, в комбинации с другими антиангинальными препаратами, в первую очередь βадреноблокаторами.
 Другие антиангинальные препараты МОЛСИДОМИН (КОРВАТОН, СИДНОФАРМ) Миокардиальные цитопротекторы • Триметазидин (ПРЕДУКТАЛ МВ) • И др.
Другие антиангинальные препараты МОЛСИДОМИН (КОРВАТОН, СИДНОФАРМ) Миокардиальные цитопротекторы • Триметазидин (ПРЕДУКТАЛ МВ) • И др.
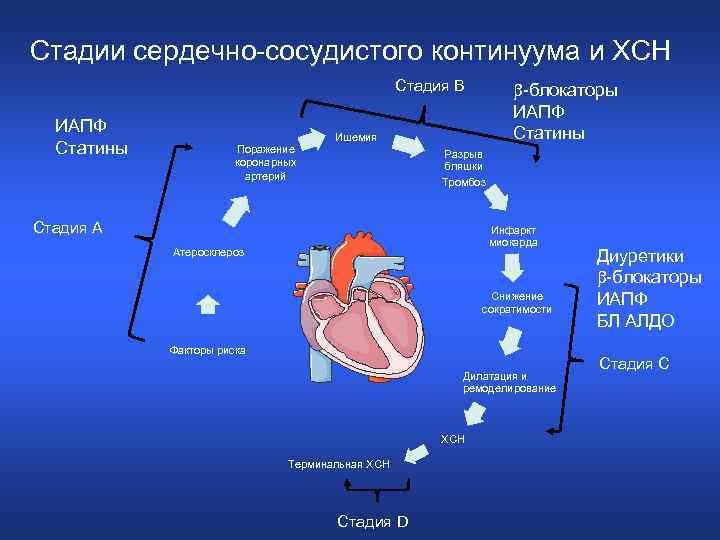 Стадии сердечно-сосудистого континуума и ХСН Стадия В ИАПФ Статины Поражение коронарных артерий -блокаторы ИАПФ Статины Ишемия Разрыв бляшки Тромбоз Стадия А Инфаркт миокарда Атеросклероз Снижение сократимости Факторы риска Дилатация и ремоделирование ХСН Терминальная ХСН Стадия D Диуретики -блокаторы ИАПФ БЛ АЛДО Стадия С
Стадии сердечно-сосудистого континуума и ХСН Стадия В ИАПФ Статины Поражение коронарных артерий -блокаторы ИАПФ Статины Ишемия Разрыв бляшки Тромбоз Стадия А Инфаркт миокарда Атеросклероз Снижение сократимости Факторы риска Дилатация и ремоделирование ХСН Терминальная ХСН Стадия D Диуретики -блокаторы ИАПФ БЛ АЛДО Стадия С


